-
Medical journals
- Career
Stav orálního zdraví u žen s fyziologickým a rizikovým těhotenstvím
Authors: P. Chaloupka 1; V. Korečko 1; Jakub Turek 1; V. Merglová 2
Authors‘ workplace: Gynekologicko-porodnická klinika LF UK a FN, Plzeň, přednosta doc. MUDr. Z. Novotný, CSc. 1; Stomatologická klinika LF UK a FN, Plzeň, přednosta doc. MUDr. A. Zicha, CSc. 2
Published in: Ceska Gynekol 2014; 79(1): 29-33
Overview
Cíl studie:
Cílem této studie bylo porovnat zdravotní stav ústní dutiny žen s normálním a vysoce rizikovým těhotenstvím.Metody:
Pro studii bylo náhodně vybráno celkem 142 žen v třetím trimestru těhotenství. Těhotné ženy byly rozděleny do dvou skupin: ženy s normálním těhotenstvím (skupina F, n = 61) a ženy s vysoce rizikovým těhotenstvím (skupina R, n = 81). U každé ženy byly zaznamenávány tyto proměnné: věk, celkový zdravotní stav, DMF index, CPITN index, PBI index, množství Streptococcus mutans ve slinách a potřeba ošetření chrupu. Získané údaje byly statisticky analyzovány s použitím Mannova-Whitneyova testu, Kruskalova–Wallisova testu a χ2 testu dobré shody. Za statisticky významné byly považovány hodnoty p nižší než 0,05. K porovnání dvou kohort byl použit t-test pro oboustrannou variantu.Výsledky:
Ženy s vysoce rizikovým těhotenstvím vykazovaly zvýšené hodnoty všech naměřených indexů a testů, nezjistily se však statisticky významné rozdíly mezi oběma skupinami, pokud jde o DMF index, CPITN index a množství Streptococcus mutans ve slinách. Statisticky významné rozdíly mezi oběma skupinami se týkaly PBI indexu a potřeby ošetření chrupu. Maximální hodnota PBI indexu představuje 2,9 ve skupině F a 3,8 ve skupině R. Významné rozdíly byly nalezeny také v průměrné hodnotě PBI. Z celé sledované kohorty 94 žen (66,2 %) vyžadovalo stomatologické ošetření včetně 52 % žen s normálním těhotenstvím (n = 32) a 77 % (n = 62) žen s vysoce rizikovým těhotenstvím.Závěr:
Tato studie zjistila, že ženy s komplikacemi v průběhu těhotenství trpěly závažnou gingivitidou a vyžadovaly častější ošetření chrupu v porovnání s ženami s normálním průběhem těhotenství.Klíčová slova:
fyziologické těhotenství – rizikové těhotenství – gestační diabetes – zubní kaz – parodontální onemocnění – Streptococcus mutansÚVOD
Zubní kaz se v současné době považuje za infekční onemocnění. V patogenezi zubního kazu mají klíčovou roli mikroorganismy zubního plaku [9], z nichž nejvýznamnější jsou viridující streptokoky, a to zvláště Streptococcus mutans (SM). V těhotenství dochází ke změnám v dutině ústní, které postihují jak tvrdé, tak měkké tkáně. Těhotné ženy mění svoje stravovací návyky, častěji přijímají stravu se zvýšeným obsahem sacharidů a kyselin. Pokud nedodržují pravidelnou hygienu dutiny ústí, vznikají nové kazy a eroze skloviny.
Během porodu a krátce po porodu je dutina ústí novorozence kolonizována různými bakteriál-ními druhy [15]. Existují patrně souvislosti mezi průběhem těhotenství, orálním zdravím těhotné ženy, způsobem porodu, stavem novorozence a rizikem vzniku zubního kazu u kojenců a batolat. Hlavním zdrojem kariogenní infekce je vlastní matka, u které je SM přítomen v ve slinách a zubním plaku. Přítomnost SM v jednom roce života dítěte je nejvíce efektivním prediktorem zubního kazu ve věku 3,5 roku. Prevalence zubního kazu v časném věku dítěte se u vysoce rizikových skupin v Severní Americe uvádí od 11 % do 72 % [2, 7, 8, 17]. Situace v České republice nebyla ještě zmapována.
V současné době se klade důraz na včasné zjištění rizikových faktorů z hlediska vzniku zubního kazu již u těhotné ženy. Featherstone [5] v roce 2003 uvedl pomůcky pro zjištění rizika vzniku zubního kazu, mezi které patří anamnestická data, faktory prostředí, využití různých technologií ke zjištění hladin kariogenních mikroorganismů ve slinách a v plaku a vyšetření množství a složení sliny. Rizikové faktory, které mají negativní vliv na orální zdraví dítěte se vztahují nejen na dítě, ale i na matku. Významným rizikovým faktorem je přítomnost zubního kazu a onemocnění parodontu u matky a vysoké hladiny SM v jejích slinách. Hormonální změny v těhotenství spolu se špatnou ústní hygienou jsou zodpovědné za rozvoj zánětu dásní (gingivitis gravidarum). Otok, zarudnutí a krvácení z dásní se objevují již v druhém trimestru a vrcholí v osmém měsíci těhotenství. Zánět dásní je častější u těhotných žen, které měly problémy s dásněmi již dříve, protože před otěhotněním zanedbávaly pravidelnou a pečlivou ústní hygienu. Neléčená gingivitida může vést k zánětu parodontu (periodontitis) korelujícímu s předčasným porodem, nízkou porodní hmotností, ztrátou raného těhotenství a preeklampsií [1, 4, 19]. Offenbacher et al. [16] již dříve vyslovili domněnku, že špatný stav ústní dutiny by mohl způsobit komplikace těhotenství, a pozdější studie [3, 6, 11] dospěly ke stejným závěrům. Další studie však žádnou souvislost mezi špatným stavem chrupu a komplikacemi v těhotenství neprokázala [12].
V této části studie jsme se soustředili na stanovení orálního zdraví těhotných žen ve III. trimestru těhotenství.
SOUBOR A METODIKA
Tato studie tvoří součást dlouhodobé studie podporované Ministerstvem zdravotnictví České republiky. Byla realizována na gynekologicko-porodnické a stomatologické klinice fakultní nemocnice v Plzni v období 12 měsíců. Celkem byly náhodně vybrány 142 ženy „kavkazského“ původu ve třetím trimestru těhotenství a sledoval se vztah mezi zdravotním stavem ústní dutiny u žen s fyzio-logickým těhotenstvím a u žen s vysoce rizikovým těhotenstvím. Všechny těhotné ženy, které se na studii podílely, podepsaly písemný informovaný souhlas.
Před stomatologickým vyšetřením byly těhotné ženy rozděleny do dvou skupin: skupina F byla tvořena ženami s normálním těhotenstvím (n = 61)a skupina R byla sestavena z žen s vysoce rizikovým těhotenstvím (n = 81). Do skupiny vysoce rizikových těhotných bylo zařazeno 18 pacientek s pregestačním diabetem I. typu a 63 pacientek s gestačním diabetem.
U každé ženy byly zaznamenávány tyto proměnné: anamnestické údaje (věk a celkový zdravotní stav), DMF index, CPITN index, PBI index, množství SM ve slinách a nutnost stomatologického ošetření. Zubní kazy byly zaznamenány na základě WHO kritérií [18]; byly zkoumány všechny zubní povrchy a diagnostickým ukazatelem byla přítomnost kazu v dentinu.
Stanovení DMF (decayd, missing and filled teeth). Jde o součet zubů s kazem, extrahovaných z důvodů kazu či jeho komplikací, a s plombou. Sčítají se jednotlivé poškozené nebo chybějící zuby a maximální počet je 32.
Stanovení CPITN (community periodontal index of treatment needs). Jde o index určující stav parodontu (0 – zdravý parodont, 1 – krvácení na podnět, 2 – přítomnost subgingiválního zubního kamene, 3 – mělké choboty, 4 – hluboké choboty) a nutnost jeho ošetření.
Stanovení PBI (papilla bleeding index), index krvácivosti zubních papil (0 – nekrvácí, 1 – bodové krvácení na podnět, 2 – krvácení ve formě čárky, 3 – krvácení tvoří trojúhelník v mezizubním prostoru, 4 – masivní krvácení).
Dále jsme stanovili množství SM ve stimulované slině. Stimulovaná slina byla získána po žvýkání parafínu sběrem sliny do šálku. Přítomnost a množství SM ve slině se zjišťovaly „chairside“ testem (Dentocult Strip Mutans, Orion Diagnostica). Detekce SM byla založena na adhezi bakterií k testovacímu proužku, který byl přidán k selektivnímu médiu. Vzorky se inkubovaly po dobu 48 hodin při 37 oC a množství SM bylo vyhodnoceno podle standardizované tabulky (Dentocult Strip Mutans). Stupeň 0 v tabulce ukazuje přítomnost méně než 10 000 KTJ (kolonie tvořící jednotky) v 1 ml slin. Stupeň 1 označuje méně než 100 000 KTJ v 1 ml slin. Stupně 2 a 3 (100 000 nebo více KTJ v 1 ml slin) byly považovány za rizikové faktory pro rozvoj zubního kazu a přenos SM do ústní dutiny kojenců po narození.
Nutnost stomatologického ošetření byla konstatována v případech neošetřeného zubního kazu, kalkulu, zánětu dásní a přítomnosti parodontální kapsy.
Získané údaje se vyhodnocovaly statisticky pomocí softwaru Statgraphics. Byly použity Mannův–Whitneyův test, Kruskalův–Wallisův test a χ2 test dobré shody; za statisticky významné se pokládaly hodnoty p nižší než 0,05. K porovnání dvou kohort byl využit t-test pro oboustrannou variantu.
VÝSLEDKY
Rozdíly v hodnotě indexu DMF u žen s normálním a vysoce rizikovým těhotenstvím
Minimální hodnota DMF v obou skupinách byla 1, maximální hodnota byla ve skupině F 27 a ve skupině R 28. Průměrná hodnota indexu DMF představovala ve skupině F 11,3 a ve skupině R 12,8 (tab. 1). Rozdíly v hodnotách DMF však nedosahovaly statistické významnosti (p > 0,05).
Table 1. Rozdíly v hodnotě indexu DMF u žen s normálním a vysoce rizikovým těhotenstvím 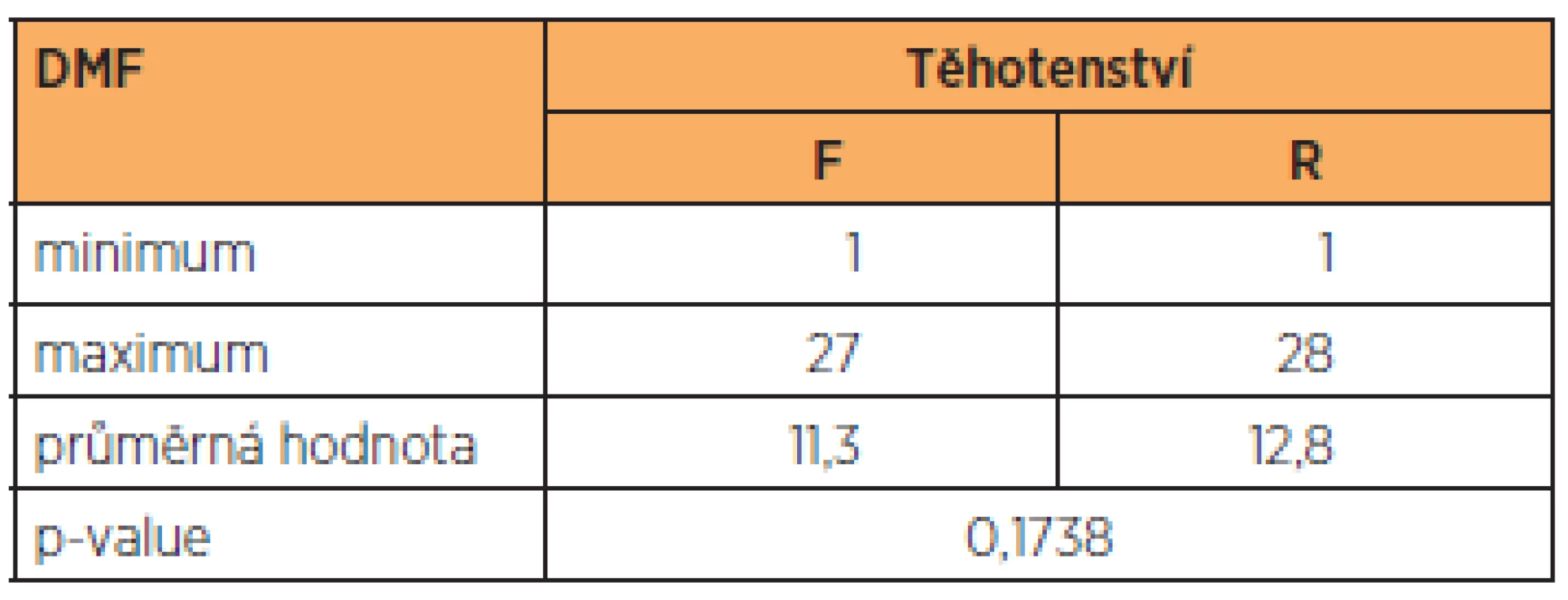
DMF – decayd, missing and filled teeth; skupina F – ženy s normálním těhotenstvím; skupina R – ženy s vysoce rizikovým těhotenstvím Rozdíly v hodnotách CPITN žen s normálním a vysoce rizikovým těhotenstvím
CPITN byla vytvořena na základě nejvyšších hodnot získaných při vyšetření s kalibrovanou parodontální sondou. Získané hodnoty jsou uvedeny v tabulce 2. Dvacet žen skupiny F (32,8 %) a 20 žen skupiny R (24,7 %) potřebovalo pouze pokyny týkající se ústní hygieny. Odstranění kalkulů a zlepšení v oblasti dentální hygieny byly nutné u 34 žen ve skupině F (což činí 55,7 %) a 43 žen ve skupině R (53,1 %). Mělké parodontální kapsy se zjistily u 5 žen skupiny F (8,2 %)a 16 žen ve skupině R (19,7 %). Hluboké parodontální kapsy byly nalezeny u jedné ženy ve skupině F (1,6 %) a dvou žen skupiny R (2,4 %). Nebyly zjištěny žádné statisticky významné rozdíly mezi hodnotami CPITN skupiny F a R.
Table 2. Rozdíly v hodnotách CPITN žen s normálním a vysoce rizikovým těhotenstvím 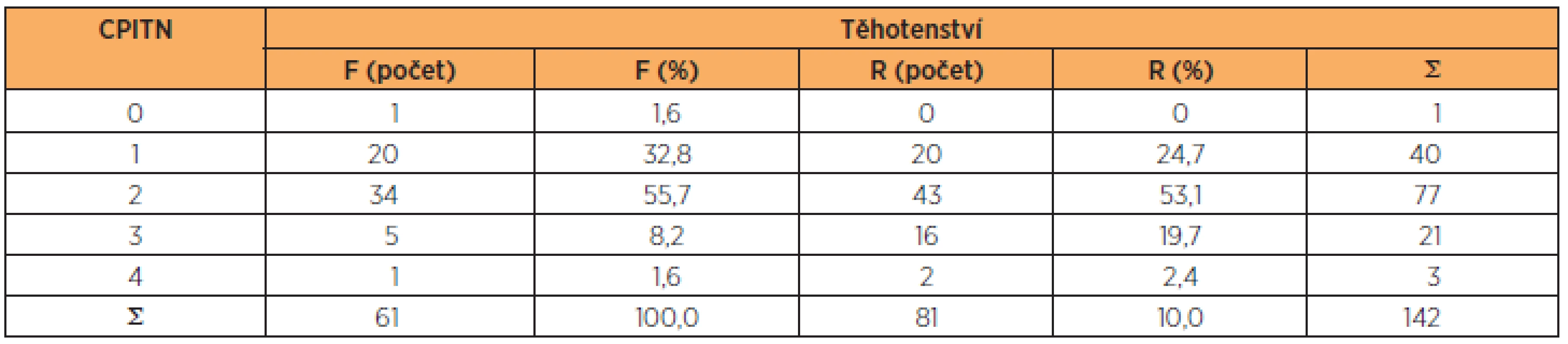
CPITN –community periodontal index of treatment needs; skupina F – ženy s normálním těhotenstvím; skupina R – ženy s vysoce rizikovým těhotenstvím Rozdíly v hodnotách PBI žen s normálním a vysoce rizikovým těhotenstvím
Minimální hodnota PBI (hodnota 0) byla zjištěna u jedné ženy ve skupině F a jedné ženy skupiny R. Nejvyšší hodnota indexu byla 2,9 ve skupině F a 3,8 ve skupině R (tab. 3.) Průměrná hodnota indexu se rovněž lišila mezi skupinami, pro skupinu F 0,97 a 1,28 pro skupinu R). Rozdíly v hodnotách PBI mezi oběma skupinami byly statisticky významné (p > 0,05); lze proto říci, že ženy s vysoce rizikovým těhotenstvím vykazují vyšší hodnoty PBI.
Table 3. Rozdíly v hodnotách PBI žen s normálním a vysoce rizikovým těhotenstvím 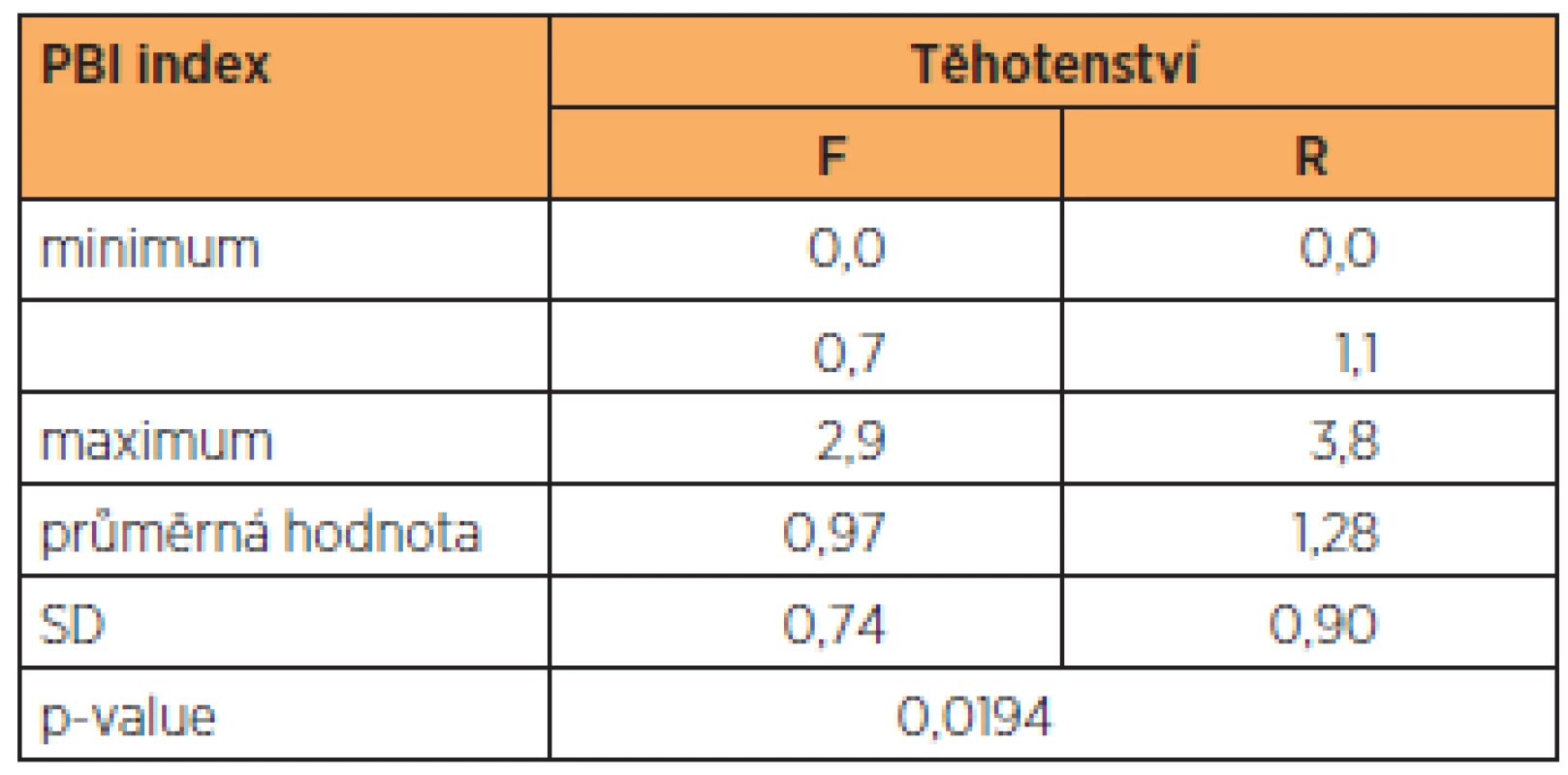
skupina F – ženy s normálním těhotenstvím; kupina R – ženy s vysoce rizikovým těhotenstvím Rozdíly v množství Streptococcus mutans ve slinách žen s normálním a vysoce rizikovým těhotenstvím
Vysoké hladiny SM ve slinách (tj. úrovně 2 a 3 standardizované tabulky) byly zjištěny u 40 žen ve skupině F a 57 žen skupiny R (tab. 4). Konečná hladina významnosti χ2 testu činila 0,39; neexistují tudíž žádné významné rozdíly mezi skupinami F a R z hlediska úrovně SM ve slinách.
Table 4. Rozdíly v množství Streptococcus mutans ve slinách žen s normálním a vysoce rizikovým těhotenstvím 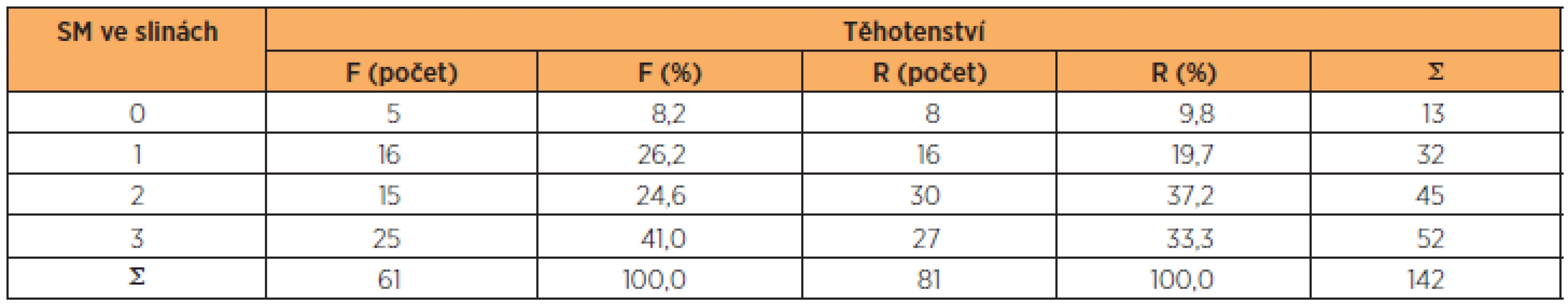
skupina F – ženy s normálním těhotenstvím; skupina R – ženy s vysoce rizikovým těhotenstvím Rozdíly v nutnosti léčby u žen s normálním a vysoce rizikovým těhotenstvím
Třicet dvě ženy ze skupiny F (52 %) a 62 ženy ze skupiny R (77 %) vyžadovaly stomatologické ošetření (tab. 5). Rozdíl v nutnosti léčby mezi skupinami byl statisticky významný (p = 0,0027).
Table 5. Rozdíly v nutnosti léčby u žen s normálním a vysoce rizikovým těhotenstvím 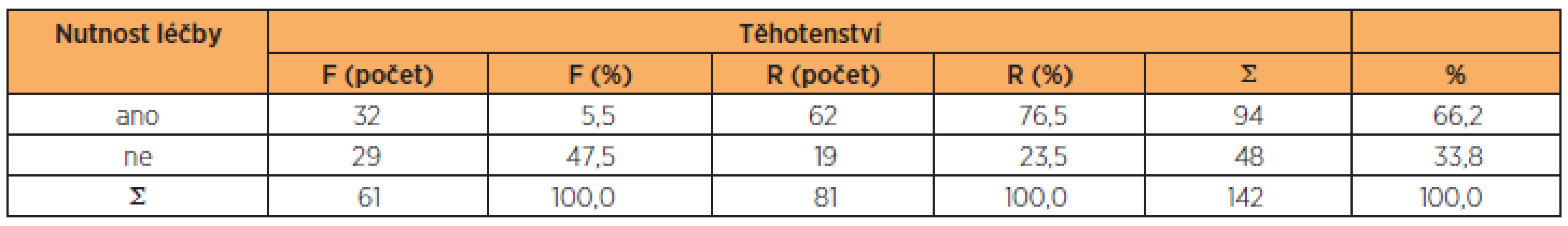
skupina F – ženy s normálním těhotenstvím; skupina R – ženy s vysoce rizikovým těhotenstvím DISKUSE
Stav orálního zdraví a zvláště stav parodontu ovlivňuje průběh gravidity. Zánět parodontálních tkání ovlivňuje celkový stav organismu a zvyšuje rizika preklampsie, porodů s nízkou porodní váhou a předčasných porodů [10, 14]. V naší studii jsme nezaznamenali statisticky významný rozdíl v případě stanovení DMF, CPITN a výskytu SM ve slinách, i když jednotlivé hodnoty jsou ve skupině žen s rizikovou graviditou vyšší. Byl zaznamenán rozdíl v PBI a v nutnosti další léčby. Pacientky s rizikovým těhotenstvím mají vyšší potřebu dalšího ošetření chrupu a závažnější gingivitidu. Různé varianty stomatologické léčby (výplně, endodontická léčba, extrakce, odstranění kalkulu a léčba parodontu) byly nezbytné u 52,5 % žen s normálním těhotenstvím a 66,2 % žen s těhotenstvím vysoce rizikovým. Tyto údaje ukazují na nejednotnost léčebné a preventivní péče o těhotné ženy v praxi. Léčba parodontózy během těhotenství zlepšuje stav parodontálních tkání a je naprosto bezpečná. Významně neovlivňuje podíl žen s předčasným porodem, nižší porodní hmotností ani omezeným růstem plodu [13].
ZÁVĚR
Prenatální prevence zubního kazu je důležitou součástí preventivních opatření. Součástí prenatální prevence je stanovení rizika vzniku kazu, což je jednoduchá a finančně nenákladná metoda, která určuje pacienty, jimž je třeba z preventivního hlediska věnovat zvýšenou pozornost. Na základě stanovení rizika vzniku zubního kazu a následných preventivních postupů lze zamezit vzniku zubního kazu u kojenců a batolat. Zubní kaz u těchto dětí je závažný problém nejen z lékařského hlediska, ale také z ekonomického, protože ošetřování těchto dětí je často možné pouze v celkové anestezii během hospitalizace. Předpokládáme, že výsledky projektu, který pokračuje dalším sledováním kojenců a dětí v předškolním věku, budou přínosné nejen pro zubní lékaře, ale i gynekology, porodníky a pediatry.
MUDr. Pavel Chaloupka
Gynekologicko-porodnická klinika
LF UK a FN
Alej Svobody 80
304 60 Plzeň
e-mail: chaloupka@fnplzen.cz
Sources
1. Agueda, A., Ramón, JM., Marnou, C., et al. Periodontal disease as a risk factor for adverse pregnancy outcomes: a prospective cohort study. J Clin Periodontol, 2008, 36, p. 16–22.
2. Barnes, GP., Parker, WA., Lyon, TC. Jr., et al. Ethnicity, location, age, and fluoridation factors in baby bottle tooth decay and caries prevalence of Head Start children. Public Health Rep, 1992, 107, 2, p. 167–173.
3. Bobetsis, YA., Barros, SP., Offenbacher, S. Exploring the relationship between periodontal disease and pregnancy complications. J Amer Dental Assoc, 2006, 137, p. 7–13.
4. Bogges, KA., Edelstein, BL. Oral health in women during preconception and pregnancy: implications for birth outcomes and infant oral health. Maternal Child Health J, 2006, 10, p. 169–174.
5. Featherstone, JD., Adair, SM., Anderson, MH., et al. Caries management by risk assessment: consensus statement. Calif Dent Assoc, 2003, 31, 3, p. 257–269.
6. Jeffcoat, MK., Geurs, N., Reddy, MS., et al. Periodontal infection and pretem birth. J Amer Dental Assoc, 2001, 132, p. 875–880.
7. Johnsen, DC., Gerstenmaier, JH., Schwarz, E., et al. Background comparisons of pre-31/2-year-old children with nursing caries in four practice settings. Pediatr Dent, 1984, 6, 1, p. 50–54.
8. Kelly, M., Bruerd, B. The prevalence of baby bottle tooth decay among two native American populations. J Public Health Dent, 1987, 47, 2, p. 94–97.
9. Kilián, J., a kol. Prevence ve stomatologii. 2. vyd., Praha: Galén, 1999, s. 162–174.
10. Kinane, D., Bouchard, P. Group E of European Workshop on Periodontology. Periodontal diseases and health: Consensus Report of the Sixth European Workshop on Periodontology. J Clin Periodontol, 2008, 35, 8, p. 333–337.
11. Marin, C., Segura-Egea, JJ., Martínez-Sahuquillo, A., et al. Correlation between infant birth weight and mother´s periodontal status. J Clin Periodontol, 2005, 32, p. 299–304.
12. Meurman, JH., Furuholm, J., Kaaja, R., et al. Oral health in women with pregnancy and delivery complications. Clin Oral Investigation, 2006, 10, p. 96–101.
13. Michalowicz, BS. Treatment of periodontal disease and the risk of pretem birth. New Engl J Med, 2006, 355, p. 1885–1894.
14. Mealey, BL., Rose, LF. Diabetes mellitus and inflammatory periodontal diseases. Curr Opin Endocrinol Diabetes Obes, 2008, 15, 2, p. 135–141.
15. Murray, PR., Rosenthal, KS., Kobayashi, GS., Pfaller, MA. Commensal and pathogenic microbial flora in humans. In Medical microbilogy. St Louis: MO Mosby, Inc., p. 78–87.
16. Offenbacher, S., Katz, V., Fertik, G., et al. Periodontal infection as a possible risk factor for preterm low birth weight.J Periodontol, 1996, 67, p. 1103–1113.
17. Einstein, P., Domoto, P., Wohlers, K., et al. Mexican-American parents with children at risk for baby bottle tooth decay: pilot study at a migrant farmworkers clinic. ASDC J Dent Child, 1992, 59, 5, p. 376–383.
18. WHO. Oral health surveys. Basic Methods. 4th ed. Geneva 1997.
19. Xiong, X., Buekens, P., Fraser, WD., et al. Periodontal disease and adverse pregnancy outcomes: a systematic review. BJOG Intern J Obstet Gynaecol, 2006, 113, p. 135–143.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology
2014 Issue 1-
All articles in this issue
- Detekce nádorových kmenových buněk karcinomu ovaria
- Stav vývoje kontracepčního vakcinogenu
- Vliv nadváhy na úspěšnost technik asistované reprodukce u neplodných žen
- Funkce mitochondrií ve spermii u mužů s normozoospermií a astenozoospermií
- Stav orálního zdraví u žen s fyziologickým a rizikovým těhotenstvím
- Závažné pooperační krvácení po operaci prolapsu pochvy po hysterektomii s užitím systému Total Prolift – kazuistika
- Syndrom úplné androgenní insenzitivity – kazuistika
- Výsledky perinatální péče o těhotné s diabetem v západních Čechách
- Vyšetření bodových mutací v genu pro interleukin-11 v populaci neplodných žen a plodných kontrol
- Národní registr komplikací gynekologické laparoskopie ČR –první zkušenosti s elektronickým sběrem dat a vize do budoucna
- Nenádorové epiteliální změny vulvy – lichen sclerosus
- Ritgenův manévr a jeho modifikace
- Porovnání technik hysterektomie v souboru jedinců operovaných z indikace transsexualismu femaleto male
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Nenádorové epiteliální změny vulvy – lichen sclerosus
- Syndrom úplné androgenní insenzitivity – kazuistika
- Závažné pooperační krvácení po operaci prolapsu pochvy po hysterektomii s užitím systému Total Prolift – kazuistika
- Porovnání technik hysterektomie v souboru jedinců operovaných z indikace transsexualismu femaleto male
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

