-
Medical journals
- Career
Guideline gynekologických zhoubných nádorů 2010
Primární chirurgická léčba zhoubných nádorů endometria
Authors: B. Svoboda 1; P. Líbalová 1; M. Kubecová 2; Lukáš Rob 3; P. Freitag 4; R. Pilka 5; Josef Chovanec 6; K. Tikovský 1; Z. Vernerová 7
Authors‘ workplace: Gynekologicko-porodnická klinika 3. LF UK a FN KV, Praha, přednosta doc. MUDr. B. Svoboda, CSc. 1; Radioterapeutická a onkologická klinika 3. LF UK a FN KV, Praha, přednostka MUDr. M. Kubecová, Ph. D. 2; Gynekologicko-porodnická klinika 2. LF UK a FN Motol, Praha, přednosta prof. MUDr. L. Rob, CSc. 3; Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc. 4; Porodnicko-gynekologická klinika FN a LF UP, Olomouc, přednosta doc. MUDr. R. Pilka, Ph. D. 5; Oddělení gynekologické onkologie MOÚ, Brno, primář doc. MUDr. J. Chovanec, Ph. D. 6; Ústav patologie 3. LF UK a FN KV, Praha, přednosta prof. MUDr. V. Mandys, CSc. 7
Published in: Ceska Gynekol 2011; 76(3): 208-215
Overview
Cíl:
Vypracování doporučeného postupu (guideline) pro léčbu zhoubných nádorů endometria.Typ práce:
Souhrnný přehled literatury, konsenzus předkladatelé versus oponenti.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika 3. LF UK a FN KV, Praha.Metodika:
Proveden rozbor literatury, analýza statistických údajů České republiky. Předkladateli byl vypracován návrh, který byl oponován skupinou expertů. Výsledkem je doporučený postup léčby vzniklý hlasováním expertní skupiny.Výsledky:
Standard dělí pacientky se ZN (zhoubnými nádory) endometria do skupin na základě jejich rizika a definuje pro každou skupinu standardní chirurgický výkon. Zdůrazňuje význam centralizace péče v onkogynekologických centrech. Pracuje s novým stagingem FIGO pro ZN endometria z roku 2009. Základním předpokladem zůstává chirurgický staging ZN endometria, založený na definitivním histopatologickém vyšetření. Cílem předoperačního vyšetření je stanovit odhad rozsahu nádorového postižení – tzv. pracovní staging, který se může významně lišit od peroperačně stanoveného nebo definitivního stagingu. Jsou zhodnoceny rizikové faktory a pacientky jsou rozděleny do skupiny s nízkým a vysokým rizikem. Pro pacientky s nízkým rizikem je doporučeným výkonem laváž, hysterektomie s bilaterální salpingooforektomií. U skupiny s nízkým rizikem je vhodné odeslání vzorku na peroperační biopsii, jejíž výsledek může přeřadit pacientku do skupiny vysokého rizika. Pacientky ve skupině vysokého rizika jsou indikovány ke kompletnímu chirurgickému stagingu – tj. provedení laváže, hysterektomie a bilaterální salpingooforektomie, systematické aortopelvické lymfadenektomie. Standard obsahuje doporučení pro postup u mladých pacientek plánujících graviditu, pro postup po inadekvátní operaci a pro follow-up.Závěr:
Tento doporučený postup je vodítkem základní péče pro kliniky a ostatní subjekty, které vstupují do procesu zdravotní péče o zhoubné nádory endometria. Guideline se zabývá jednotlivými kroky od diagnostiky přes léčbu po dispenzarizaci. Jde o konsenzus expertní skupiny, o každém kroku tohoto postupu bylo hlasováno.Klíčová slova:
karcinom endometria, guideline, chirurgická léčba, dispenzarizace.ÚVOD
V letech 2009–2010 se z podnětu Onkogynekologické sekce ČGPS ČLS JEP konala setkání odborníků zabývajících se onkogynekologickou léčbou zhoubných nádorů endometria (ZN endometria). Účastnili se jich zástupci Onkogynekologické sekce ČGPS ČLS JEP a Onkologické společnosti a Společnosti radiační onkologie, biologie a fyziky (SROBF) ČLS JEP. Jednání probíhala formou oponentury předloženého návrhu a každý sporný bod byl řešen hlasováním, kterým bylo dosaženo konsenzu. Takto vytvořený konsenzus byl základem k vypracování aktualizace standardu léčby. Aktualizace reflektuje změny FIGO stagingu a průběžné výsledky randomizovaných studií ovlivňující stávající diagnostický a terapeutický algoritmus. Standard popisuje diagnostické postupy a primární chirurgickou léčbu zhoubných nádorů endometria. Diagnosticko-terapeutický proces je vyjádřen schematicky jako algoritmus a následně komentován v jednotlivých krocích. Tento standard je vodítkem základní péče pro kliniky, pojišťovny a ostatní subjekty vstupující do procesu zdravotní péče u daného onemocnění.
Seznam účastníků panelu Guidelines pro léčbu gynekologických nádorů 2009/2010:
Předkladatelé:- Onkogynekologické centrum 3. LF UK a FN KV
- doc. MUDr. Bohuslav Svoboda, CSc. – Gynekologicko-porodnická klinika
- MUDr. Pavla Líbalová, Ph.D. – Gynekologicko-porodnická klinika
Oponenti:
- LF UK a VFN, Praha – doc. MUDr. Pavel Freitag, CSc.
- LF UK a FNM, Praha – prof. MUDr. Lukáš Rob, CSc.
- LF UK a FN KV, Praha – MUDr. Martina Kubecová, Ph.D., MUDr. Karel Tikovský, doc. MUDr. Zdenka Vernerová, CSc.
- FN a LF UP, Olomouc – doc. MUDr. Radovan Pilka, Ph.D.
- MOÚ, Brno – doc. MUDr. Josef Chovanec, Ph.D.
Při tvorbě doporučeného postupu pro léčbu zhoubných nádorů endometria obecně vycházíme z těchto základních principů:
- staging ZN endometria je chirurgický;
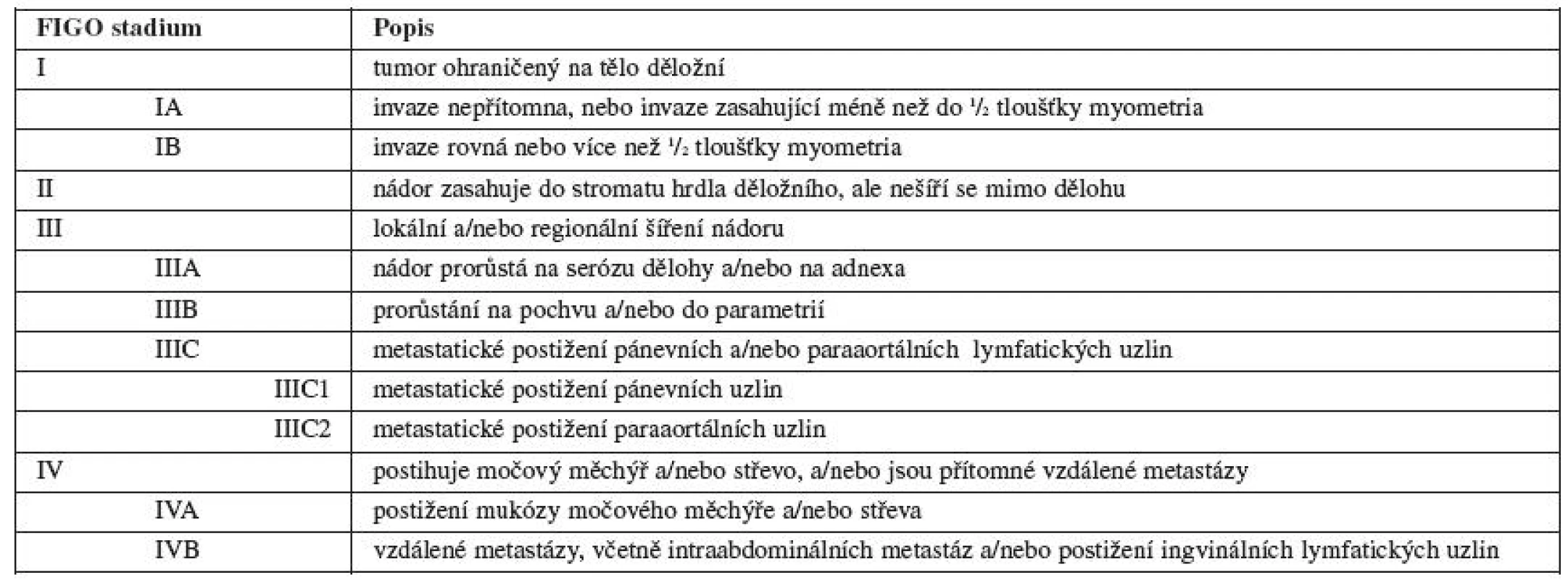
- v roce 2009 došlo ke změně FIGO stagingu ZN endometria (viz tab. 1) [1, 5, 6];
- rozdělení ZN endometria v době stanovení diagnózy na skupinu s vysokým a nízkým rizikem má zásadní význam pro volbu rozsahu operačního výkonu;
- snaha o nalezení optimální kombinace operační léčby a adjuvantní léčby u rizikových pacientek.
Zásady chirurgického managementu zhoubných nádorů endometria
- Management je veden onkogynekologem.
- Operační řešení je pro léčbu ZN endometria zásadní.
- Usilujeme o minimalizaci kontraindikací operačního výkonu. V případě kontraindikace primární operační léčby a zvažování primární radioterapie je na místě konzultace onkogynekologického centra (druhý názor).
- Předoperační vyšetření (event. doplněné informací z peroperační biopsie) odliší pacientky s vysokým a nízkým rizikem.
- Nezbytná dostupnost peroperačního histopatologického vyšetření.
- Definice kompletního chirurgického stagingu ZN endometria = laváž, explorace dutiny břišní, hysterektomie s oboustrannou adnexektomií, systematická aortopelvická lymfadenektomie – požadavek minimálně 15 uzlin pelvických + 10 paraaortálních. U nádorů non-endometroidních připojujeme infrakolickou omentektomii, apendektomii, random biopsie.
- Na podkladě definitivního histopatologického vyšetření je stanoven staging (FIGO staging, či pTNM klasifikace) a zvolen další postup – dispenzarizace, či adjuvantní léčba.
FIGO staging 2009 zhoubných nádorů endometria obsahuje tabulka 1, předpoklady pro diagnostiku a léčbu gynekologických zhoubných nádorů shrnuje tabulka 2.
Table 2. Předpoklady pro diagnostiku a léčbu gynekologických zhoubných nádorů 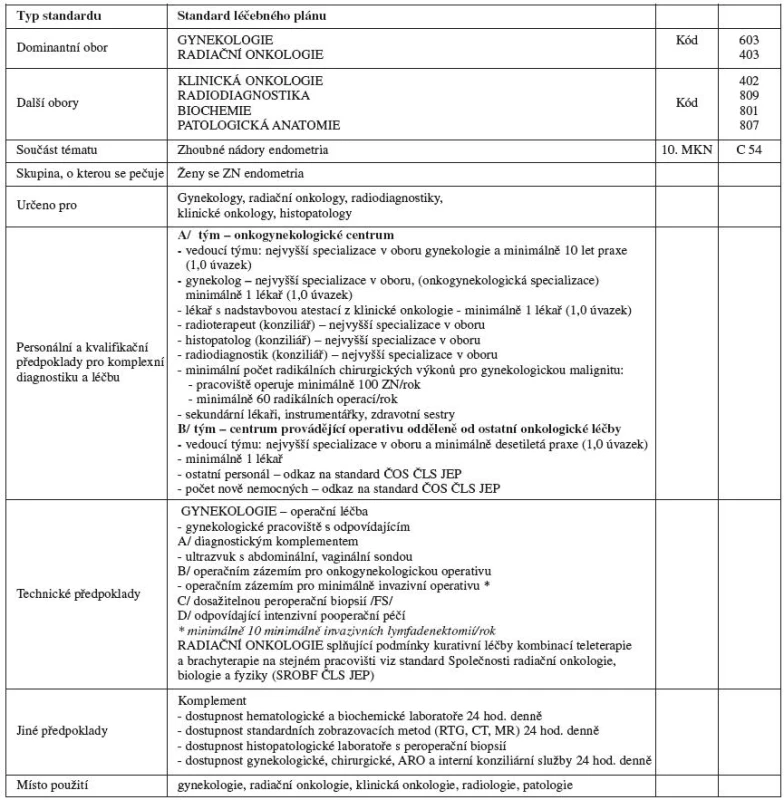
Personální, kvalifikační a technické předpoklady pro komplexní diagnostiku a léčbu gynekologických zhoubných nádorů
Byla stanovena minimální kritéria pro personální a kvalifikační předpoklady jednotlivých pracovišť. Tato kritéria byla vytvořena jednak pro onkogynekologická centra, kde jedno pracoviště provádí komplexní diagnostiku, chirurgickou léčbu, chemoterapii a ve spolupráci s radioterapeutickým oddělením (klinikou) zajišťuje komplexní péči (typ A). Podobně byla vytvořena kritéria pro pracoviště, kde se léčba provádí na samostatných odděleních gynekologie (diagnostika a chirurgická léčba), oddělení klinické onkologie (chemoterapie) nebo radioterapie (chemoterapie a radioterapie) (typ B). Byl stanoven minimální počet radikálních chirurgických výkonů pro gynekologická pracoviště. O těchto kritériích se široce diskutovalo a dosažený konsenzus minimálního počtu operací pro onkogynekologická pracoviště je zcela kompatibilní s návrhy zemí EU na kvalitu péče a možnou kontrolu kvality.
Neméně významné je definování minimálních požadavků na komplement, tj. dostupnost hematologické a biochemické laboratoře 24 hodin denně, dostupnost standardních zobrazovacích metod 24 hodin denně, dostupnost histopatologické laboratoře a peroperační biopsie, dostupnost konziliárních služeb. Takto definovaný komplement umožňuje adekvátně řešit komplikace, které souvisejí s chirurgickou radikální léčbou a kurativní chemoterapií a současně minimalizuje jejich následky, včetně forenzních.
Akreditovaná onkogynekologická centra vykazují ročními audity výsledky do společné databáze Onkogynekologické sekce ČGPS ČLS JEP. Seznam akreditovaných onkogynekologických center:
Základní algoritmus diagnostiky a terapie ZN endometria obsahuje tabulka 3.
VÝKLAD PROCESU
1. Podezření na malignitu – krvácení nebo sangvinolentní výtok po menopauze, nepravidelný cyklus, susp. ultrazvukový nález endometria, jsou nejčastějšími symptomy, které vyvolávají podezření na ZN endometria. Podezření na malignitu je nutno verifikovat biopsií endometria.
- 2. Diagnóza ZN endometria je stanovena na základě biopsie endometria = diagnostická frakcionovaná kyretáž nebo hysteroskopie s odběrem biopsií endocervikálního kanálu a endometrální sliznice. Materiál je odeslán ke standardnímu histopatologickému vyšetření.
3. Histopatologický nález – popis má obsahovat zhodnocení, zda jde o reprezentativní vzorky, definovat histologický typ nádoru a grade. Nálezy pozitivní nebo nejisté jsou referovány onkogynekologickému týmu.
4. Obligatorní vyšetření – soubor základních (nepodkročitelných) vyšetření, které předcházejí primární onkogynekologické rozvaze a léčbě. Cílem vyšetření je co nejpřesnější odhad rozsahu postižení nádorem:
- anamnéza;
- fyzikální vyšetření + komplexní gynekologické vyšetření + vyšetření p. r. (provedeno jedním nebo dvěma lékaři v závislosti na zvyklostech konkrétního pracoviště);
- základní laboratorní vyšetření (hematologie; biochemie s jaterními testy a ledvinovými funkcemi; KS; HBsAg, HIV se souhlasem pacientky, anti-HCV při patologii jaterních testů) + interní vyšetření;
- expertní ultrasonografie pánve (infiltrace myometria, infiltrace cervixu, postižení adnex) + ultrasonografie břicha (ledviny, játra). Jako expertní ultrasonografické vyšetření je chápáno vyšetření lékařem splňujícím tato kritéria: expertní sonografista je gynekolog s ukončenou specializací v oboru, který provedl minimálně 5000 gynekologických ultrazvukových vyšetření [8];
- rtg s+p.
Schéma 1. Diagnostika a terapie ZN endometria (základní algoritmus) 
Schéma 1. Diagnostika a terapie ZN endometria (základní algoritmus) – II. část 
5. Fakultativní vyšetření – pokud soubor obligatorních vyšetření nepostačuje k rozvaze o rozsahu onemocnění a dalším postupu, mohou být provedena další volitelná vyšetření:
– CA125,
– CT, MRI, PET/CT,
– uretrocystoskopie, rekto-/kolonoskopie, vylučovací urografie, pasáž GIT a jiná vyšetření,
– druhé čtení histologie v případě diagnostické nejistoty nebo v případech hodných zvláštního zřetele.6. Onkogynekologická rozvaha I – na základě výsledků obligatorních, event. fakultativních vyšetření je provedena onkogynekologická rozvaha, kterou realizuje onkogynekologický tým (viz Personální a kvalifikační předpoklady pro komplexní diagnostiku a léčbu). Základní rozvahou je rozhodnutí o primární léčbě – naprostá většina pacientek má být indikována k primární chirurgické léčbě, která je základní léčebnou modalitou u ZN endometria (viz odstavec 7).
7. Pacientky vhodné k primární operační léčbě = většinová skupina pacientek, která dále prochází druhou částí onkogynekologické rozvahy (viz odstavec 11) – tj. zhodnocení rizik a volba operačního výkonu a přístupu.
8. Pacientky nevhodné k primární operační léčbě – jde o výjimky, které jsou indikovány k jiné než chirurgické léčbě (radioterapie, chemoradioterapie, chemoterapie, paliativní léčba, symptomatická léčba). Každá pacientka, u které je primární operace kontraindikována, by měla být referována do onkogynekologického centra ke konzultaci (druhý názor) – viz Zásady chirurgického managementu ZN endometria, bod 3.
U pacientek stadia IIIB nebo IV je vhodné individuálně zvážit, zda je možné provést adekvátní výkon bez makroskopického rezidua. Za optimální výkon je považováno provedení kompletního stagingu a resekce všech nádorových hmot. Pokud takový výkon nelze provést, je pacientka indikována k radioterapii, chemoterapii, nebo jejich kombinaci. Solitární metastáza není vždy kontraindikací operačního řešení – nutno postupovat individuálně.
9. Primární nechirurgická léčba ZN endometria – viz „Standard pro léčbu ZN endometria – nechirurgická léčba“ navržený SROBF ČLS JEP.
10. ZN endometria a gravidita
Věková distribuce pro výskyt ZN endometria se snižuje, a na druhou stranu průměrný věk žen při prvním porodu se zvyšuje. V poslední době se tak objevují s diagnózou ZN endometria relativně mladé pacientky s desideriem gravidity. U těchto pacientek je primárně nutné provést druhé čtení histologie tak, aby byla bezpečně odlišena atypická hyperplazie od ZN endometria. Při průkazu atypické hyperplazie endometria nebo dobře diferencovaného karcinomu bez myoinvaze (ultrasonografie, MRI) je možno u podrobně poučené a spolupracující pacientky použít konzervativní léčbu (hormonální léčbu gestageny) a po kontrolní hysteroskopii s biopsií event. povolit graviditu.Při diagnóze ZN endometria lze zvážit rovněž odběr oocytů či ovariální tkáně před operačním řešením nebo ponechání ovarií in situ pro alternativu IVF náhradní matky (zatím v ČR legislativně neošetřeno).
11. Onkogynekologická rozvaha II – na základě dostupných výsledků histopatologie, obligatorních, event. fakultativních vyšetření je vysloven odhad rozsahu nádorového postižení – „pracovní staging“, který se může lišit od peroperačně stanoveného nebo definitivního stagingu. Jsou zhodnoceny rizikové faktory (histopatologický typ, grade, odhad myoinvaze, prorůstání do cervixu, extrauterinní šíření) a pacientky rozděleny do skupiny s nízkým rizikem a vysokým rizikem. Na základě zařazení do skupiny nízkého nebo vysokého rizika zvolíme operační přístup a předpokládaný rozsah operačního výkonu, který může být upraven v průběhu výkonu na základě peroperačního nálezu a biopsie. Tam, kde se primárně na základě znalosti neměnného prognosticky nepříznivého faktoru/ů (např. grade 3, non-endometroidní histopatologický typ) rozhodneme pro provedení kompletního chirurgického stagingu, není již třeba provádět peroperační biopsii. Naopak peroperační biopsie (viz bod 15) může vést k upřesnění nálezu zejména u low-risk skupiny (pacientka byla zařazena do low-risk skupiny na základě odhadu založeného na předoperačních vyšetřeních, který je více či méně přesný) [2, 3, 4, 7].
12. Kritéria nízkého rizika: do této skupiny jsou zařazeny pacientky, které splňují všechny následující podmínky:
- endometroidní nebo mucinózní histologický typ,
- grade 1–2,
- myoinvaze zasahující méně než do poloviny myometria,
- bez zjevného extrauterinního šíření.
Jsou to pacientky, u kterých na základě provedených vyšetření jde o pracovní staging IA G1-2 (FIGO 2009).
13. Kritéria vysokého rizika: do této skupiny jsou zařazeny pacientky, které splňují alespoň jednu z následujících charakteristik:
- non-endometroidní histologický typ,
- grade 3,
- myoinvaze rovna nebo více než polovina myometria,
- prorůstání do stromatu cervixu*),
- extrauterinní šíření.
*) nález pozitivní kyretáže hrdla sám o sobě nepostačuje k zařazení do skupiny vysokého rizika
14. U skupiny s nízkým rizikem je operačním výkonem laváž, hysterektomie (abdominální nebo minimálně invazivní**) s bilaterální salpingooforektomií.
Pozn.
Vaginální hysterektomie je pro nemožnost revize břišní dutiny pro řešení ZN endometria nevhodná.
Identifikace sentinelové uzliny – v rámci klinických studií.
**) Minimálně invazivní techniky – použití u low-risk skupiny, jinak pouze v onkogynekologických centrech.15. U skupiny s nízkým rizikem je vhodné odeslání vzorku na peroperační biopsii. Definice: Patolog při makroskopickém popisu resekátu vybere nejvíce postiženou část děložního těla. V této oblasti je děloha příčně proříznuta v několika tenkých lamelách a z nich makroskopicky vybrána oblast s největší invazí. Tato oblast je vyšetřena peroperačně v 1–2 blocích. Je změřena hloubka invaze v porovnání s celkovou šíří myometria a zhodnocen typ a grade nádoru ve vyšetřovaných vzorcích. Z makroskopicky suspektní oblasti cervikálního kanálu (pokud je přítomna, jinak namátkově) jsou vyšetřeny 1–2 vzorky. Peroperačně je zhodnoceno, zda je přítomen nádor a prorůstání nádoru do cervikálního stromatu.
Peroperační biopsie může potvrdit předoperační odhad nízkého rizika (16.)
nebo naopak přidá informaci, která vede ke změně na vysoké riziko (17.) – např. hluboká myoinvaze.
18. Pokud peroperační nález a biopsie potvrdí pracovní staging IA (FIGO 2009) grade 1 nebo 2 (tj. nízké riziko), operace je ukončena a čekáme na výsledek definitivní histologie.
19. Pokud peroperační nález a biopsie přeřadí pacientku do skupiny vysokého rizika, je operační výkon extendován a dále pokračováno jako u high-risk pacientek.
20. Definitivní histologie je podkladem pro definitivní staging (FIGO nebo pTNM) a další rozhodnutí.
21. V případě, že definitivní staging je shodný s pracovním stagingem (tj. potvrzení nízkého rizika), je pacientka dále dispenzarizována (viz odstavec 23).
22. V případě, že se definitivní staging liší od pracovního (tj. přesun do skupiny vysokého rizika), jedná se o inadekvátní operační výkon a postupujeme podle doporučení 24.
23. Follow-up
Ženu dispenzarizuje pracoviště, které provádí základní modalitu komplexní léčby (komplexní léčbu) po dobu minimálně 5 let.Interval:
1. a 2. rok každé 3 měsíce,
3., 4., 5. rok každých 6 měsíců,
poté každý 1 rok.Kontroly standardně: komplexní gynekologické vyšetření.
Další vyšetření (laboratorní, zobrazovací metody) provádíme individuálně podle stupně rizika, typu použité terapie, symptomatologie a klinického nálezu.
ERT (estrogen replacement therapy) lze nasadit u poučené pacientky po ukončení léčby pro ZN endometria stadia I, II.
24. Inadekvátní operace
-
a) Přes veškerou snahu se může stát, že před
operací ani peroperačně není stanoven správný rozsah postižení
a operační výkon byl proto méně radikální. Jde
o následující případy:
- v definitivní histologii grade 3,
- v definitivní histologii hluboká myoinvaze,
- v definitivní histologii stromální postižení cervixu,
- v definitivní histologii jiný typ nádoru.
- využití kombinované adjuvantní radioterapie, sekvenční chemo+radioterapie, event. chemoterapie,
- reoperace individuálně.
- b) Druhou skupinu tvoří pacientky, u kterých
adekvátní výkon nebyl proveden pro peroperační komplikaci,
technickou nemožnost výkonu nebo anesteziologickou kontraindikaci
pokračování výkonu.
Řešení: kombinovaná radioterapie, chemoradioterapie konkomitantní, event. sekvenční chemo+radioterapie, chemoterapie. - c) Třetí skupinou jsou pacientky, u nichž
diagnóza ZN endometria nebyla před operací známa vůbec, ale je
náhodným histopatologickým nálezem po provedené hysterektomii
z jiné než onkologické indikace. Přestože zůstává
v platnosti zásada, že hysterektomie by neměla být prováděna
bez předchozí biopsie endometria (z diagnostické kyretáže či
hysteroskopie), není opomenutí tohoto pravidla vzácné. Do této
skupiny spadají následující případy:
- náhodný nález u operací vaginálních prolapsů,
- náhodný nález u operace myomatózy,
- operační výkon při předchozí negativní histologii.
- pacientky s vysokým rizikem a inadekvátní operací je vhodné reoperovat (BSO, lymfadenektomie). Alternativou u rizikových pacientek je adjuvantní radioterapie;
- pacientky s nízkým rizikem – rozhodnutí mezi follow-up a adjuvantní radioterapií.
25. Skupina vysokého rizika – stadium IA G3 a IB G1-3 (FIGO 2009) jsou indikovány ke kompletnímu chirurgickému stagingu – 26. tj. laváž, hysterektomie + BSO, systematická aortopelvická lymfadenektomie.
27. Skupina vysokého rizika – stadium II (FIGO 2009) – vzhledem k postižení stromatu cervixu je doporučeno provést 28. laváž, radikální hysterektomii typ II (RH) + BSO + systematickou aortopelvickou lymfadenektomii.
29. Skupina vysokého rizika – stadium IIIA (FIGO 2009) – u těchto pacientek volíme 30. individuální postup, jehož cílem je adekvátní výkon bez makroskopického rezidua. Za optimální výkon považujeme kompletní chirurgický staging + exstirpaci všech metastatických projevů v dutině břišní.
31. Další postup u pacientek s vysokým rizikem (odstavce 25, 27, 29) se opírá o definitivní histologii.
Na podkladě definitivního histopatologického vyšetření je stanoven staging (FIGO staging, či pTNM klasifikace) a zvolen další postup – dispenzarizace (viz odstavec 23) či adjuvantní léčba (viz odstavec 32).
32. Adjuvantní léčba
Viz doporučení „Standard pro léčbu ZN endometria – nechirurgická léčba“ navržený SROBF ČLS JEP. Po adjuvantní léčbě následuje follow-up (viz odstavec 23).ZÁVĚR
Jde o doporučený postup zabývající se chirurgickou léčbou zhoubných nádorů endometria, který vznikl aktualizací předchozího návrhu z let 2004/2005. Tento „guideline“ odráží vývoj a změny v náhledu na diagnostiku a léčbu ZN endometria v posledních letech. Cílem je sjednotit postup diagnostiky a léčby těchto nádorů v jednotlivých onkogynekologických centrech a jeho dodržováním dosáhnout zlepšení léčebných výsledků. Autoři považují za základ úspěšné léčby gynekologických malignit centralizaci péče o pacientky do onkogynekologických center a dodržování postupů (guidelines) doporučených Onkogynekologickou sekcí ČGPS ČLS JEP. Na tento doporučený postup volně navazuje „Standard pro léčbu karcinomu endometria 2010 – nechirurgická léčba“ vypracovaný SROBF ČLS JEP, obsahující doporučení pro adjuvantní léčbu po primární chirurgické léčbě a primární nechirurgickou léčbu pacientek s karcinomem endometria.
Sources
1. Creasman, W. Revised FIGO staging for carcinoma of the endometrium. Int J Gyn Obstet, 2009, 105, p. 109.
2. Mariani, A., Dowdy, SC., Keeney, GL., et al. High-risk endometrial cancer subgroups: candidates for target-based adjuvant therapy. Gyn Oncol, 2004, 95, p. 120-126.
3. Mariani, A., Webb, MJ., Keeney, GL., et al. Surgical stage I endometrial cancer: predictors of distant failure and death. Gyn Oncol, 2002, 87, p. 274-280.
4. Mariani, A., Dowdy, SC., Cliby, WA., et al. Prospective assessment of lymphatic dissemination in endometrial cancer: A paradigm shift in surgical staging. Gyn Oncol, 2008, 109, p. 11‑18.
5. Mariani, A., Dowdy, SC., Podratz, KC. New surgical staging of endometrial cancer: 20 years later. Int J Gyn Obstet, 2009, 105, p. 110-111.
6. Pecorelli, S. Revised FIGO staging for carcinoma of the vulva, cervix, and endometrium. Int Gynaecol Obstet, 2009, 105, 2, p. 103-104.
7. Quinlivan, JA., Petersen, RW., Nicklin, JL. Accuracy of frozen section for the operative management of endometrial cancer. BJOG, 2001, 108, p. 798-803.
8. van Holsbeke, C., Daemen, A., Yazbek, J., et al. Ultrasound methods to distinguish between malignant and benign adnexal masses in the hands of examiners with different levels of experience. Ultrasound Obstet Gynecol, 2009, 34, 4, p. 454-461. PubMed PMID: 19736644.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2011 Issue 3-
All articles in this issue
- Primární rezistence/senzitivita in vitro a klinický průběh onemocnění u pacientek s karcinomem ovaria
- Kritéria českých a slovenských žen při výběru kombinované hormonální antikoncepce
- Prognostický význam vybraných molekulárně-genetických imunohistochemických markerů a DNA ploidity u karcinomu endometria
- Psychosociální faktory ovlivňující spokojenost rodiček s perinatální péčí
- Spontánní předčasný porod u rodičky v umělém spánku na ECMO při závažné formě infekce H1N1
-
Guideline gynekologických zhoubných nádorů 2010
Primární chirurgická léčba zhoubných nádorů endometria - Profylaktické operace u žen s hereditární dispozicí ke vzniku gynekologických malignit
- Biofyzikálne metódy diagnostiky intrapartálnej fetálnej hypoxie
- Pokročilý věk matky jako indikace k provedení amniocentézy – zhodnocení karyotypu u 418 vyšetřených plodů
- Vysoká rezistence Streptococcus agalactiae na antibiotickou terapii druhé linie u časných a pozdních forem infekcí novorozence
- Optimalizace vyšetření protilátek proti trombocytům u těhotných a žen po porodu
- Dědičná dispozice ke vzniku karcinomu endometria
- Úloha hysterektomie v managementu prekanceróz děložního hrdla
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vysoká rezistence Streptococcus agalactiae na antibiotickou terapii druhé linie u časných a pozdních forem infekcí novorozence
- Optimalizace vyšetření protilátek proti trombocytům u těhotných a žen po porodu
- Biofyzikálne metódy diagnostiky intrapartálnej fetálnej hypoxie
- Úloha hysterektomie v managementu prekanceróz děložního hrdla
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career