-
Medical journals
- Career
Perinatologické výstupy Žilinského kraja Slovenskej republiky za 10ročné obdobie (2000–2009)
Authors: P. Žúbor 1; I. Žigo 1; M. Zibolen 2; J. Danko 2
Authors‘ workplace: Gynekologicko-pôrodnícka klinika JLF UK a UNM, Martin, prednosta prof. MUDr. J. Danko, CSc. 1; Neonatologická klinika JLF UK a UNM, Martin, prednosta prof. MUDr. M. Zibolen, CSc. 2
Published in: Ceska Gynekol 2011; 76(1): 25-36
Overview
Cieľ:
Poskytnúť pohľad na úroveň perinatologickej starostlivosti a jej pokroky v regióne Žilinského kraja Slovenskej republiky.Názov a sídlo pracoviska:
Martinské perinatologické centrum (Gynekologicko-pôrodnícka klinika, Neonatologická klinika, Jesseniova lekárska fakulta, Univerzita Komenského, Martin, Slovenská republika).Metodika:
Retrospektívna analýza indikátorov kvality perinatologickej starostlivosti v Žilinskom kraji za obdobie 10 rokov. Porovnanie krajských výsledkov s celoplošnými výsledkami za Slovenskú republiku.Výsledky:
Za sledované obdobie sme zaznamenali zníženie perinatálnej úmrtnosti (PÚ) v celom Žilinskom regióne, ktorá dosiahla nebývalé výsledky (3,1 ‰ v roku 2009, 4,13 ‰ dekádny priemer). Ešte priaznivejší trend vývoja PÚ bol zaznamenaný pri analýze PÚ bez VVCH plodov, ktorá bola vo vzťahu k celoštátnej PÚ bez VVCH až o 2,9 ‰ nižšia a až o jedno promile nižšia voči celkovej PÚ v roku 2009 v Žilinskom kraji (2,1 vs. 3,1 ‰). Sofistikované prístrojové vybavenie s kvalitným personálom zabezpečujúcim starostlivosť o tehotnú ženu a novorodenca viedli k zníženiu aj dekádneho priemeru predčasných pôrodov na 5,4 %/rok; skorej novorodeneckej úmrtnosti na 2,14 ‰; mŕtvorodenosti na 0,327 ‰ (najmä detí s hmotnosťou menej 999g), poklesu narodenia asfyktických plodov s pH <7,15 na 0,01 % v roku 2009 s dekádnym priemerom 0,08 % či vzostupu in-utero transportov na hodnotu 90,9 % ako päťročného priemeru). Nepriaznivým zistením bol vzostup cisárskych rezov na viac ako dvojnásobok (15,7 % vs. 32,9 %).Záver:
Naše skúsenosti poukazujú na to, že symbiózou organizácie poskytovania liečebno-preventívnej starostlivosti, základného aj aplikovaného výskumu s rozvíjajúcim sa prístrojovým vybavením a využívaním štandardných diagnostických a terapeutických postupov, ktorých základom je prísna centralizácia rizikových plodov in-utero a individuálny manažment tehotnej ženy v súlade s odporúčaniami WHO sme schopní zaznamenať v otázke perinatologickej starostlivosti pozitívne výsledky.Kľúčové slová:
perinatológia, starostlivosť, ukazovatele, Žilinský región.ÚVOD
Svetová zdravotnícka organizácia (WHO) považuje reprodukčné zdravie populácie za prioritu už desaťročia [29]. Úroveň zlepšenia v oblasti perinatológie podporuje prostredníctvom špecializovaných programov pre reprodukčné zdravie a perinatologickú starostlivosť vo všetkých asociovaných krajinách. Programy typu „Integrated Management of Pregnancy and Childbirth“ (IMPAC) alebo „The Pregnancy, childbirth, postpartum and newborn care guide for essential practice (PCPNC)“ sú základným kameňom celej stratégie označenej ako „Making Pregnancy Safer (MPS) global strategy“, pripravenej na základe konsenzu odborníkov a najnovších vedeckých poznatkov v perinatológii [30]. Navyše, podpora zdravého priebehu gravidity, bezpečného pôrodu a vývoja novorodenca je jedným z prioritných cieľov aj Európskeho systému zdravotnej starostlivosti prostredníctvom viacerých projektov, napr. EURO-PERISTAT, EUROCAT či EURONEOSTAT [8]. No aj napriek viacerým zmenám a zlepšeniam v oblasti perinatologickej starostlivosti za posledné desaťročia sú matky a ich deti stále vystavené značnému riziku zdravotných komplikácií v gravidite, počas pôrodu, v šestonedelí a popôrodnom období života. Navyše, národné analýzy perinatologickej starostlivosti ukazujú, že v praxi pretrváva vysoké percento neurologických poškodení novorodencov, detí s vrodenými vývinovými chybami a percento detí s veľmi nízkou pôrodnou hmotnosťou. Nie je preto ani prekvapujúce, ak štáty Európskej únie (EU) či USA prehodnocujú relevantnosť liečebno-diagnostických postupov v perinatológii a možnosti stanovenia plnohodnotnej viability plodov pri predčasnom narodení [3, 32].
V posledných rokoch sme zaznamenali v Slovenskej republike pomerne slušné výsledky v oblasti perinatologickej starostlivosti, najmä v otázke zníženia celkovej perinatálnej úmrtnosti (PÚ), v kvalite a úrovni starostlivosti v skorom novorodeneckom období (rektifikovaná PÚ) či v centralizácii rizikových tehotných a transportov plodov in-utero do perinatologických centier. Na druhej strane pozorujeme signifikantný nárast operačných ukončení tehotenstiev, vzostup tehotenských patológií a závažných ochorení spojených s graviditou. Dlhodobo sa nám nedarí znížiť hodnoty materskej mortality a percento výskytu vrodených vývinových chýb (VVCH) ako aj chromozomálnych aberácií plodov. V odbornej diskusii hľadáme príčiny dnešnej situácie, možnosti zlepšenia, no najmä dôvody zlyhávania. Tie vidíme v insuficiencii technického, personálneho, infraštrukturálneho a finančného zabezpečenia perinatologickej a neonatologickej starostlivosti zo strany štátu a zdravotných poisťovní. I napriek tomu, pri celoštátnych analýzach úrovne perinatologickej starostlivosti zisťujeme, že existujú pracoviská, kde bol zaznamenaný priaznivý vývoj v oblasti starostlivosti o tehotné ženy, rodičky a novorodencov, ktorý je indikátorom postupného zlepšenia.
V súvislosti s hodnotením úrovne kvality perinatologickej starostlivosti poskytovanej Martinským perinatologickým centrom (MPC) sme sa rozhodli zhodnotiť úroveň perinatologickej a neonatologickej starostlivosti v Žilinskom kraji za obdobie posledných desiatich rokov. Cieľom analýzy je priniesť podrobný obraz výsledkov našej práce ako aj získanie relevantných informácií slúžiacich ako merítko a zároveň aj ako kontrola kvality perinatologickej starostlivosti v Žilinskom kraji.
MATERIÁL A METODIKA
Práca bola koncipovaná ako retrospektívna epidemiologická štúdia, v ktorej boli analyzované vybrané ukazovatele perinatologickej starostlivosti v Žilinskom kraji a Martinskom perinatologickom centre za obdobie posledných desiatich rokov (2000 až 2009). Získané výsledky boli základom regionálnej analýzy dát, ktoré sme následne porovnávali v rámci kraja, ako aj s výsledkami celonárodnej analýzy vybraných perinatologických ukazovateľov vykazovaných spoločne za Slovenskú republiku. Údaje z Žilinského kraja poskytli primári gynekologicko-pôrodníckych a novorodeneckých oddelení nemocníc v Liptovskom Mikuláši, Trstenej, Ružomberku, Dolnom Kubíne, Čadci a Žiline, ktoré boli doplnené informáciami z Martinskej Gynekologicko-pôrodníckej a Neonatologickej kliniky, fungujúcich ako regionálne perinatologické centrum. Pre komparatívnu analýzu dát za Slovenskú republiku sme použili záverečné správy z celoštátnej analýzy výsledkov perinatologickej starostlivosti poskytovanej hlavnému odborníkovi pre gynekológiu a pôrodníctvo Ministerstva zdravotníctva SR, ktoré pre Sekciu perinatálnej medicíny spracovali prof. MUDr. Karol Holomáň, CSc., a doc. MUDr. Miroslav Korbeľ, CSc. [13, 14].
V jednotlivých tabuľkách a grafoch je analyzovaný a dokumentovaný desaťročný vývoj hlavných ukazovateľov úrovne perinatologickej starostlivosti v Žilinskom kraji, ktorá je porovnávaná v niektorých oblastiach s hodnotami za Slovenskú republiku. Výsledky boli spracované pomocou štatistických programov Medcalc 11.1.0 (Mariakerke, Belgicko) za použitia parametrických aj neparametrických testov (Studentov t-test, chi-kvadrátový test).
VÝSLEDKY
Žilinský kraj k 31.12. 2009 mal celkovo 697 502 obyvateľov žijúcich v 11 okresoch územného členenia spadajúcich do krajského perinatologického spádu. V období sledovanej periódy desiatich rokov (2000 až 2009) sa v tomto kraji narodilo 68 563 detí, čo predstavuje cca 13,2 % zo všetkých pôrodov v Slovenskej republike za sledované obdobie a krajské percento pôrodnosti na úrovni takmer 10 % (9,83 %). Od roku 2000 do roku 2007 je badateľný postupný pokles pôrodnosti v regióne, ktorá však od roku 2008 a 2009 má už vzostupnú tendenciu (tab. 1, graf 1), pričom proporcionalita početnosti vo vzťahu k celoštátnemu rastu pôrodnosti ostáva na hranici cca 13,2 % (interval 12,5–13,9 %) v súlade s celoštátnym demografickým trendom. Dlhodobo si najvyššiu pôrodnosť udržuje pôrodnica v Žiline (ročný priemer 1518, 4,2 pôrodu denne) a Martine (1327/rok, 3,6/deň). Najnižšiu pôrodnosť vykazuje Ružomberok s priemerom 518 pôrodov ročne (1,4 pôrodu denne).
Table 1. Počet narodených detí v Žilinskom kraji (2000-2009) 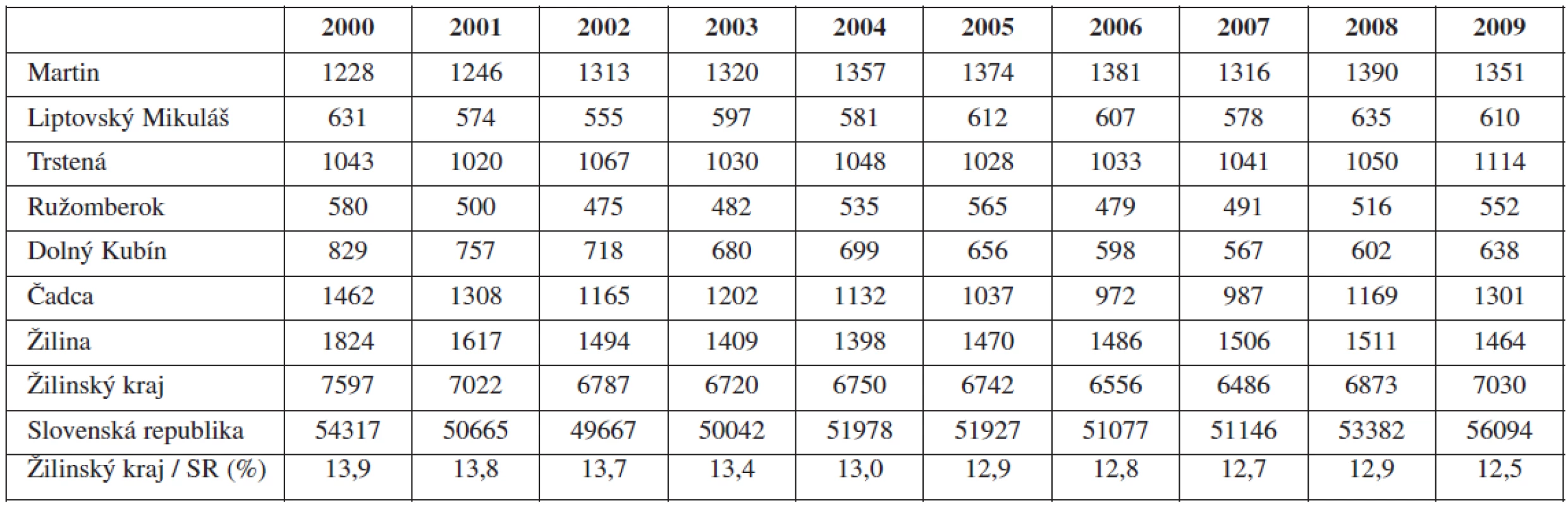
Graph 1. Trend pôrodnosti v Žilinskom kraji (2000-2009) 
Výskyt predčasných pôrodov v Žilinskom kraji (priemer 5,4 %/rok) je dlhodobo pod úrovňou celoštátneho priemeru (7,2 %/rok; p<0,05), avšak pozorujeme ich postupný pomalý vzostup v krajskom hodnotení (tab. 2, graf 2). Najvyšší počet predčasne ukončených pôrodov vykazuje pôrodnica v Martine (7,42 %/ rok), najnižší v Ružomberku (4,12 %/rok).
Table 2. Výskyt predčasných pôrodov Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v % 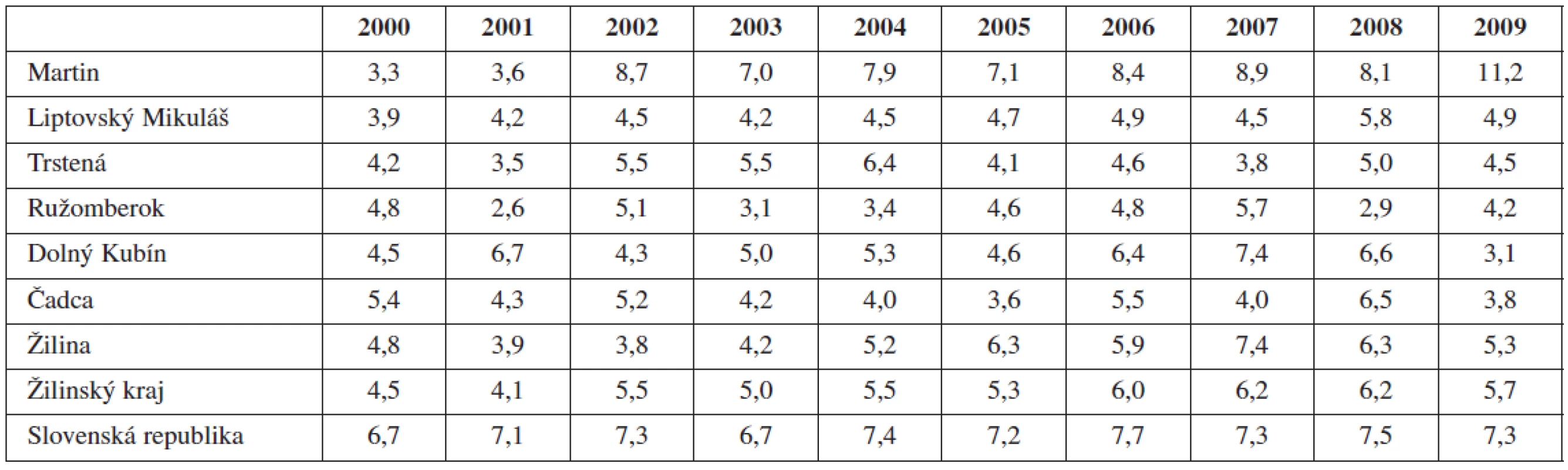
Frekvencia výskytu cisárskych rezov v Žilinskom kraji je dlhodobo za sledované obdobie 10 rokov mierne pod celoštátnym priemerom (p<0,01), avšak percento ukončených gravidít cisárskym rezom v Martinskom perinatologickom centre prekračuje túto hodnotu priemerne o 3,6 % (tab. 3, graf 3; p<0,0001). Závažným zistením je vzostup cisárskych rezov za posledných desať rokov na viac ako dvojnásobok (15,7 % vs. 32,9 %). Trend nižšieho výskytu operačných vaginálnych pôrodov (forceps + VEX) v Žilinskom kraji je rovnako dlhodobo pod priemerom celoštátnych hodnôt (priemer 1,53 % vs. 1,85 %; p<0,01), avšak podobne ako pri cisárskych rezoch je trend vyššieho percenta operačných vaginálnych pôrodov v MPC zachovaný. Špecifickým obdobím je perióda 4 rokov (2001-2004), kedy v MPC pozorujeme vysoký výskyt operačných vaginálnych pôrodov (2-3krát nad celoštátny priemer; 4,63 % vs. 1,88 % za sledované obdobie) s len nepatrným vplyvom na zníženie frekvencie cisárskych rezov (pokles o 1,2 %), (graf 4).
Table 3. Celková perinatálna úmrtnosť v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v ‰ 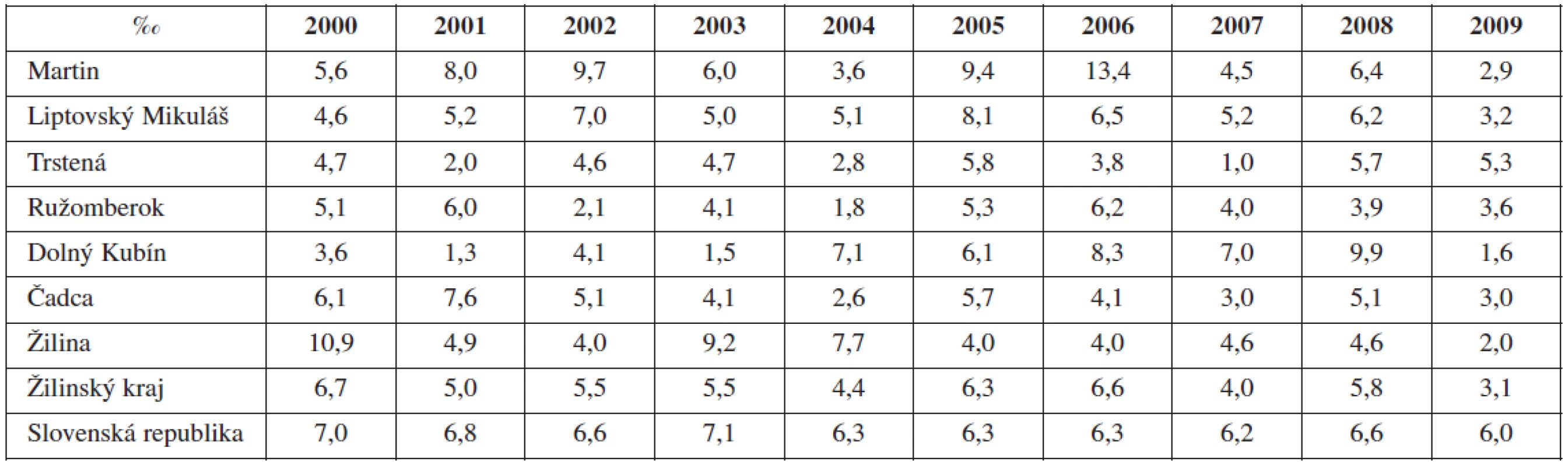
Graph 3. Frekvencia operačných pôrodov (cisársky rez) v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v % 
Graph 4. Frekvencia operačných vaginálnych pôrodov (forceps + VEX) v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v % 
Porovnanie výsledkov hlavných perinatologických indikátorov odhalilo pozitívny trend dlhodobého znižovania perinatálnej úmrtnosti v Žilinskom kraji ako aj v samotnom MPC, ktorý v roku 2009 dosiahol historicky najnižších hodnôt (3,1 ‰ pre ŽK a 2,9 ‰ pre MPC), (tab. 3, graf 5). Vývojový trend bol štatisticky významný (pmenenez0,01). Ešte priaznivejší trend vývoja perinatálnej úmrtnosti bol zaznamenaný pri analýze PÚ bez VVCH plodov, ktoré bolo vo vzťahu k celoštátnej PÚ bez VVCH až o 2,9 ‰ nižšie a o jedno ‰ nižšie voči celkovej PÚ v roku 2009 v Žilinskom kraji (2,1 vs. 3,1 ‰), (graf 5, 6) pričom celkovo dekádny priemer pre PÚ bez VVCH predstavoval medzi SR a ŽK štatisticky významný rozdiel (5,39 ‰ SR vs. 4,13 ‰ ŽK; p = 0,0022). Najnižšiu celkovú PÚ v Žilinskom kraji dlhodobo vykazuje pôrodnica v Trstenej a Ružomberku (dekádny priemer 4,04 ‰ a 4,21 ‰). Potešujúcim zistením je odhalenie pozitívneho trendu znižovania PÚ za posledné tri roky (2007-2009) voči predošlému obdobiu, kedy sme zaznamenali pokles priemernej hodnoty krajskej PÚ o 1,4 ‰ (2000-2006 = 5,71 ‰ vs. 2007-2009 = 4,13 ‰) avšak pokles PÚ v perinatologickom centre (pôrodnica Martin) až o 3,58 ‰ (7,96 ‰ vs. 4,6 ‰) (viz tab. 5) (p<0,01). Všetky hodnoty hlboko pod priemerom celoštátnej perinatálnej úmrtnosti.
Graph 5. Celková perinatálna úmrtnosť v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v ‰ 
Graph 6. Celková perinatálna úmrtnosť bez VVCH v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v ‰ 
Table 4. Celková perinatálna úmrtnosť v Žilinskom kraji vs. SR (2000-2009) podľa pôrodnej hmotnosti novorodencov, hodnoty uvádzané v % 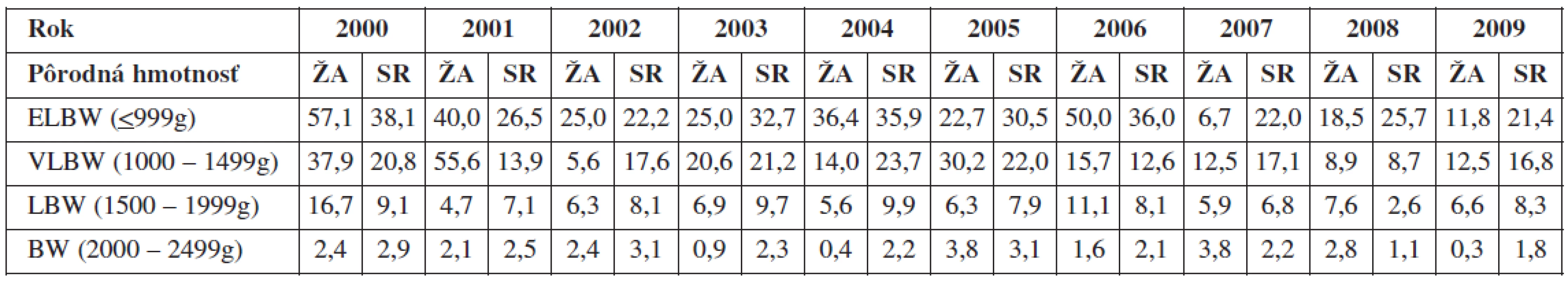
Za sledované obdobie sme zaznamenali signifikantne nižšiu skorú novorodeneckú úmrtnosť (rektifikovanú PÚ) v Žilinskom kraji v porovnaní s celoštátnym priemerom (tab. 4, graf 7), (priemer dekády 2,14 ‰ ŽK vs. 4,61 ‰ SR; p<+0,001) ako aj v celoplošnom vyjadrení za poslednú dekádu.
Table 5. Celková rektifikovaná perinatálna úmrtnosť (skorá novorodenecká) v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v ‰ 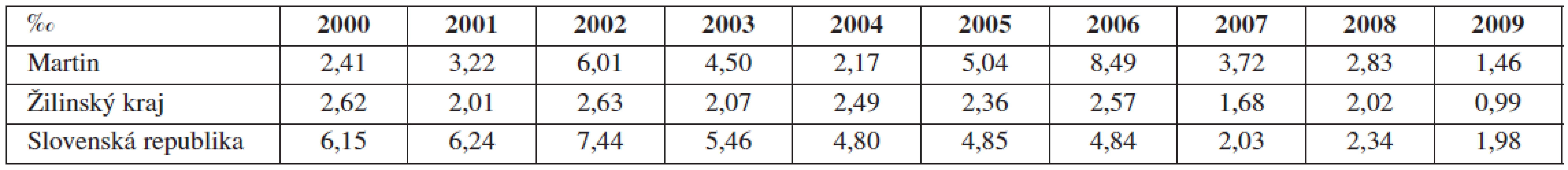
Graph 7. Celková rektifikovaná perinatálna úmrtnosť (skorá novorodenecká) v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v ‰ 
Mŕtvorodenosť v Žilinskom kraji bola za sledované obdobie signifikantne nižšia ako je celoštátny priemer (priemer dekády 0,327 % v ŽK vs. 0,413 % v SR; p<0,05) (graf 8), pričom táto hodnota bola ešte nižšia v samotnom MPC než za Žilinský kraj (priemer dekády 0,283 % v MPC vs. 0,327 % v ŽK; p<0,05).
Graph 8. Mŕtvorodenosť v Martinskom PC, Žilinskom kraji vs. SR (2000-2009), hodnoty uvádzané v % 
K zlepšenej hodnote celkovej PÚ ako aj rektifikovanej PÚ prispieva aj skutočnosť, že za sledované obdobie došlo k výraznému zníženiu percenta úmrtnosti plodov s pôrodnou hmotnosťou pod 999 g (4,8násobne zníženie; z 57,1 % v roku 2000 na 11,8 % v roku 2009) ako aj v intervale 1000–1499 g (trojnásobne zníženie) v Žilinskom kraji (tab. 5). V porovnaní s celoplošnou úmrtnosťou ELBW a VLBW plodov bolo obdobie rokov 2000-2006 charakterizované vyššou PÚ v Žilinskom kraji, avšak od roku 2007 sa tento pomer otočil na stranu Žilinského kraja (najmä zlepšenie v kategórii plodov <999 g). Obraz zlepšenej starostlivosti o tehotné v Žilinskom kraji dokumentuje aj graf. 9, ktorý ukazuje na postupný trend znižovania výskytu pôrodov detí s veľmi nízkou pôrodnou hmotnosťou (1000–1499 g) za obdobie posledných 4 rokov bez vplyvu na zvýšenie pôrodov novorodencov s extrémne nízkou pôrodnou hmotnosťou (<999 g). V súlade s týmto obrazom zlepšeného manažmentu o tehotné ženy s následným posunom ukončenia pôrodu do vyšších týždňov gravidity ako aj celkovým zlepšením hlavných perinatologických ukazovateľov súvisí aj signifikantný pokles výskytu hypoxických plodov s umbilikálnym pH <7,15 narodených v MPC (graf 10).
Graph 9. Počet narodených detí s ELBW (do 999 g) a VLBW (1000–1499 g) v Žilinskom kraji 
Graph 10. Umbilikálne pH < 7,15 v Martinskom perinatologickom centre, hodnotené ako % z celkových pôrodov 
Aktívny prístup k manažmentu tehotných žien s rizikovou graviditou a predčasne narodených plodov a vysoký stupeň kooperácie jednotlivých pôrodníckych oddelení v Žilinskom kraji s Martinským perinatologickým centrom dokumentuje aj pozitívny vzostupný trend centralizácie pôrodov detí s nízkou pôrodnou hmotnosťou a transport týchto detí formou in-utero (graf 11), ktorý za posledné 4 roky presahuje hodnotu 90 %.
Graph 11. Centralizácia plodov in-utero v Žilinskom kraji (%) 
DISKUSIA
Perinatálna mortalita predstavuje významný indikátor kvality pôrodníckej starostlivosti. Je odrazom prenatálnej, peripartálnej ako aj postnatálnej starostlivosti o matku, plod a dieťa. Incidentálne, krátkodobé hodnotenie úrovne PÚ nemá z praktického hľadiska relevantný význam, pretože aktuálna situácia na pracoviskách môže byť ovplyvnená variabilnými premennými. Naopak, len dlhodobé periodické sledovanie dokáže odhaliť skutočnú kvalitu perinatologickej starostlivosti v sledovanej populácii, či geografickej oblasti. Dlhodobá analýza nielenže prináša relevantné informácie (dáta získané na veľkých súboroch), ale umožňuje poodhaliť aj situáciu v oblastiach priamo súvisiacich s perinatologickou starostlivosťou, napr. systém a spôsob registrácie základných perinatologických ukazovateľov; spôsob preventívnych kontrol ambulantnej starostlivosti; forma manažmentu predčasných a rizikových pôrodov; význam a kvalitu skríningových programov VVCH a chromozomálnych aberácií; systém manažmentu a evidencie viacpočetných tehotností; charakter vekovej či etnickej štruktúry rodiacej populácie žien; rozsah regionálneho pokrytia; úroveň centralizácie rizikových plodov a kvalitu následnej neonatologickej starostlivosti o takéto deti. Výsledky získané z takýchto analýz následne odhalia pozitívne ako aj negatívne skutočnosti a potrebu ich riešenia, napr. v systéme organizácie práce, možnostiach technického vybavenia, kvality personálneho zabezpečenia perinatologickej starostlivosti (či už na primárnej ambulantnej, ev. sekundárnej ústavnej úrovni).
Medzi hlavné determinanty perinatálnej úmrtnosti patrí predčasný pôrod a narodenie plodu s VVCH ev. chromozomálnou aberáciou. V súčasnosti narodenie nezrelého plodu s extrémne nízkou pôrodnou hmotnosťou predstavuje najväčší perinatologický problém v Európe [5, 7, 18, 19]. Tieto deti majú dlhodobo najvyššiu prevalenciu neurologických komplikácií až kŕčov, chronických ochorení pľúc, zraku, sluchu či dlhodobej rastovej deprivácie a porúch kognitívnych funkcií [26]. Výskyt predčasných pôrodov sa za poslednú dekádu vo viacerých krajinách Európy zvýšil, pričom predstavuje interval 5-11 % [8]. Nízke percento vykazuje Fínsko, pobaltské krajiny, Francúzsko a Švédsko (<6,6). Pomerne vysoké hodnoty sú v Nemecku (8,9 %) či Rakúsku (11,4 %). Slovenská republika sa svojím celoštátnym dekádnym priemerom nachádza niekde uprostred (7,2 %). Potešiteľné zistenie je, že pre tento parameter patrí Žilinský kraj (5,4 %) k jedným z popredných regiónov Európy.
Dlhodobým problémom nielen Slovenskej republiky, ale celej Európy je nárast cisárskych rezov sledovaný od roku 1970 [4, 11], ktorý predstavuje nielen zdravotnícky problém, ale aj ekonomickú záťaž spoločnosti [22]. Na druhej strane existujú analýzy, ktoré ekonomickú opodstatnenosť vykonania cisárskeho rezu v správne indikovaných prípadoch potvrdzujú [12]. Avšak trend vzostupu cisárskych rezov je nezadržateľný, i napriek vyhláseniu WHO z roku 1985 tvrdiac, že „…neexistuje žiadne ospravedlnenie pre akýkoľvek región, aby vykazoval úroveň cisárskych rezov viac ako 10-15 %...“ [28]. Za vzostup frekvencie cisárskych rezov je zodpovedných viacero faktorov, mnohokrát nielen medicínskych, napr. obava zo súdnych a právnych dôsledkov pochybenia v starostlivosti, vnímanie cisárskeho rezu ako rutinnej nekomplikovanej operácie, strata rešpektu pôrodníkov pred cisárskym rezom a jeho dôsledkami, neodôvodnené rozširovanie spektra indikácií k výkonu, zbytočná „ústretovosť“ pôrodníkov k otázke cisárskeho rezu na želanie, komerčné zameranie pôrodníctva, nezmyselné dogmatické vnímanie zažitej formulácie „jedenkrát cisársky rez, vždy cisársky rez v ďalšej tehotnosti“ ev. „koniec panvový = cisársky rez“. Z celkového pohľadu najvyššie percento cisárskych rezov v Európe vykazuje Taliansko (37,8 %), Portugalsko (33,1 %) a Nemecko (29 %), najnižšie hodnoty sú v Slovinsku (14,4 %) a Holandsku (15,1 %) [8]. Nepriaznivým zistením pre nás je skutočnosť, že SR ako aj Žilinský kraj i napriek nižším hodnotám v porovnaní so SR patrí medzi regióny s vysokou incidenciou cisárskych rezov. Bude preto potrebné prehodnotiť spôsob monitorovania cisárskych rezov, napr. pretrvávajúce rôznorodé vykazovanie s prepočtom na počet pôrodov, novorodencov resp. žien. Práve chybné metodické vykazovanie napr. na počet žien opomína viacplodovú graviditu (štáty ako Estónsko, Taliansko, Malta, Fínsko, Litva či Slovinsko). Na druhej strane celkové hodnoty udávané v percentách sú zavádzajúce a nehovoria nič detailnejšie o činnosti perinatologických pracovísk. Je logické, že súčasné vykazovanie cisárskych rezov nerešpektuje potrebu hodnotenia tohto stavu podľa subkategórií, napr. percento operácií u primipár/multipár, žien po predošlom cisárskom reze, prepočet na termínovosť gravidity (pre-, peri-, post-), vzťah k polohe plodu (koniec panvový) a napokon aj vzťah k operačným vaginálnym pôrodom. V našej analýze sme odhalili nelichotivé zistenie, že vyšší výskyt vaginálnych operačných pôrodov nemá signifikantný vplyv na zníženie percenta cisárskych rezov. Riešenie tohto problému bude náročné a bude si vyžadovať komplexné prehodnotenie a) technického vybavenia perinatologických centier pre diagnostiku tehotenských patológií, b) spôsobilosti pôrodníckych oddelení ku kategorizácii kvality pracovísk (II. a III. stupeň), c) indikačných kritérií a guidelines, ktoré budú zhodnocovať maternálny a neonatálny „cost-benefit vs. risk“ vo vzťahu k cisárskemu rezu [27] ako aj d) personálneho garantovania kvality zdravotnej starostlivosti s rešpektovaním len medicínskych kritérií [16]. Urgentnosť riešenia tohto stavu je o to väčšia, že už existujú pracoviská s incidenciou cisárskych rezov nad 40%!!, existuje dôkaz vyvracajúci predsudok, že krajiny s nízkym ekonomickým zázemím vykazujú vyššie percento operácií a materskej morbidity v porovnaní s ekonomicky silnými krajinami [1] a WHO verejne deklaruje, že nemedicínske indikácie signifikantne zvyšujú materskú morbiditu bez výraznejšieho benefitu pre novorodenca [24].
Porovnanie výsledkov hlavných perinatologických indikátorov odhalilo vysoko pozitívny trend znižovania celkovej perinatálnej úmrtnosti, rektifikovanej perinatálnej úmrtnosti, ako aj perinatálnej úmrtnosti bez VVCH v Žilinskom kraji v porovnaní so Slovenskou republikou za posledných 10 rokov. Tento pozitívny trend, ktorý vyústil v roku 2009 do historicky najnižšej krajskej PÚ (3,1‰) a 2,9 ‰ v MPC je odrazom dlhodobej systematickej starostlivosti o tehotné ženy v Žilinskom regióne a môže bezpochyby konkurovať špičkovým svetovým perinatologickým centrám. Prvým krokom k takémuto zníženiu PÚ je efektívna centralizácia rizikových plodov in-utero, ktorá znamená pre novorodenca to, že prvú tzv. „zlatú hodinu“ postnatálne absolvuje v perinatologickom centre, ktoré je náležite prístrojovo vybavené a ošetrujúci personál je skúsený v resuscitácii a stabilizácii novorodenca. Pôrod v centre znamená pre ELBW novorodenca vyššiu šancu na prežitie v porovnaní s podobnými novorodencami, ktorí boli do centra prevezení postnatálne. Je známe, že postnatálny transport predčasne narodených detí v porovnaní s transportom in-utero je spojený s vyšším výskytom intraventrikulárnej hemorágie, najmä u plodov s hmotnosťou <1500 gramov [20] a ukazuje sa, že to isté platí aj pre postnatálny transport plodov s diafragmatickou herniou [2]. Zároveň je tiež dôležité si uvedomiť, že preživší novorodenci vykazujú menšiu dlhodobú závažnú chorobnosť a psychomotorické poškodenie. V MPC dôsledne dodržiavame in-utero ako aj postnatálnu centralizáciu chorých novorodencov. Nie je možné, aby centrum odmietlo novorodenca. Avšak limitáciou centralizácie in-utero nie sú pôrodnícke lôžka, ale lôžka pre kriticky chorých novorodencov. Žiaľ, ich nedostatok je na Slovensku akútny. Je to spôsobené nárastom počtu nezrelých novorodencov (IVF, gravidity u rizikových žien), nárastom morbidity (elelektívne cisárske rezy) ako aj dlhodobým prežívaním extrémne nezrelých novorodencov, ktorí obsadzujú novorodenecké lôžka na 5-7 mesiacov.
Včasná novorodenecká úmrtnosť klesá aj z dôvodu zmeny filozofie a stratégie v starostlivosti o extrémne nezrelého novorodenca (včasný CPAP, INSURE, gentle-ventilation, obehová stabilizácia, totálna parenterálna výživa a individualizovaná perorálna výživa) ako aj pre dostupnosť nekonvenčných metód umelej pľúcnej ventilácie (vysokofrekvenčná oscilačná ventilácia, ventilácia NO) a vďaka aplikácii nových prístupov dlhodobej starostlivosti o novorodenca. Tento stav je výsledkom dlhoročných kurzov resuscitácie novorodencov organizovaných MPC, ktoré absolvujú všetci neonatológovia a sestry novorodeneckých pracovísk z celého Slovenska.
Za úspech perinatologickej starostlivosti poskytovanej MPC môžeme ďakovať aj efektívnej spolupráci s chirurgickými disciplínami. V rámci centra dlhodobo poskytujeme predoperačnú a pooperačnú starostlivosť chirurgicky chorým novorodencom (okrem ochorení srdca a veľkých ciev). Výborná spolupráca s detskými chirurgami optimalizuje časový a ďalší manažment chirurgicky liečiteľných plodov a novorodencov. Pooperačná starostlivosť o týchto novorodencov je natoľko špecifická, že ich liečba neonatologickým personálom je z nášho pohľadu zásadným prínosom.
Druhým, z nášho pohľadu významným faktorom determinujúcim výsledky perinatologickej starostlivosti je štruktúra a systém organizácie primárnej a sekundárnej starostlivosti gynekologicko-pôrodníckej a neonatologickej o tehotnú ženu a novorodenca v prvých hodinách po pôrode. Napr. štáty ako Holandsko, Veľká Británia či USA majú do starostlivosti o tehotnú ženu zapojený systém tzv. pôrodných asistentiek, ktoré sa starajú o tzv. nízkorizikové tehotné ženy počas celej gravidity, dokonca odvádzajú u nich pôrody (doma, ev. v ústavných zariadeniach). K hospitalizácii pristupujú len v prípadoch výskytu komplikácií priebehu gravidity ev. pôrodu. V prípade tzv. vysoko-rizikových tehotných žien je primárne starostlivosť poskytovaná gynekológom. Práve takýto „benevolentný“ prístup k manažmentu o tehotnú ženu viedol v Holandsku (80 % gravidít tu sledujú pôrodné asistentky) k tomu, že ako krajina s vyspelým ekonomicko-technickým zázemím a klinickou erudíciou vykazuje vysoké hodnoty PÚ (11,4 ‰ v roku 2004 s postupným poklesom na 9,1 ‰ v roku 2006) [8, 21, 23] a osciluje na úrovni 10 ‰ v roku 2008. Navyše, mŕtvorodenosť v súvislosti s chybným vedením pôrodu bola v tomto štáte signifikantne vyššia aj u nízko-rizikových tehotných žien rodiacich za pomoci pôrodnej asistentky v porovnaní s pôrodmi dokonca vysoko-rizikových tehotných žien pôrodníkmi [9]. Následne s takýmto primárnym manažmentom súvisí aj dlhodobo najvyššia rektifikovaná perinatálna úmrtnosť zo všetkých krajín Európy (cca 3 ‰.). Z toho vyplýva, že súčasný systém organizácie primárnej a sekundárnej starostlivosti ostávajúci plne v kompetencii gynekológa a nie pôrodnej asistentky je správnym prístupom k starostlivosti o tehotnú ženu. Navyše, naše skúsenosti nás nútia vysloviť a v budúcnosti riešiť niektoré dôležité otázky v perinatológii. Je potrebné aby okrem hodnotenia perinatologických indikátorov sme hodnotili aj kvalitu života dieťaťa v postnatálnom období a celkový dopad na rodinu s hendikepovaným dieťaťom, napr. cez tzv. uniformné dotazníky a 10ročný follow-up. (Child Health Questionaire-Parent Form 50.). Pri zohľadňovaní zdravotného stavu rodičky ev. novorodenca zohľadňovať komplexne definíciu zdravia, najmä jeho duševný faktor [31]. Do perinatologických centier nie je nutné odosielať „infaustné“ stavy plodu s vopred známou prognózou. Je zbytočné a neetické u tehotnej ženy vzbudzovať falošnú nádej, že v centre stav jej plodu zlepšia. Je potrebné vypestovať si určitú úroveň profesionálneho prístupu k pacientke a úroveň zodpovednosti za ňu. V tejto situácii sa prejavia následne aj epizodické oscilácie sledovaných parametrov. Napr. špecifický prípad zvýšenia PÚ v našom regióne za roky 2005 a 2006 kedy boli do MPC referované pacientky mimo kraja k terminácii gravidity u plodov s VVCH nezlučiteľnými so životom (plody s Poterovej syndrómom, anencefalus).
Z hľadiska funkčnosti systému je pre potrebu ďalšieho zlepšenia v perinatologickej starostlivosti a zníženia PÚ naďalej udržiavať systém 3. levelovej úrovne poskytovania perinatologickej starostlivosti. Na základe recentných meta-analýz je totiž známe, že pre VLBW plody pôrod mimo centra III. úrovne predstavuje signifikantne vyššie riziko úmrtia [15]. Nakoniec, vysoko-rizikové tehotenstvá plánovane rodiť v čase plnej dostupnosti zdravotnej starostlivosti. Potvrdilo sa totiž, že pôrody takýchto plodov počas nočných hodín sú spojené s horším neonatálnym výstupom [6].
Dôkazom efektívnej a kvalitnej perinatologickej starostlivosti v Žilinskom regióne je aj klesajúce percento porodených plodov s umbilikálnym pH pod hranicu hypoxického poškodenia. Je totiž zrejmé, že perinatálna asfyxia je hlavným dôvodom vysokej neonatálnej morbidity/mortality, hypoxicko-ischemickej encefalopatie, kŕčov, intraventrikulárnej hemorágie či deteriorácie psychosomatického vývoja dieťaťa. Hodnoty umbilikálneho pH v intervale >7,2 jednoznačne vylučujú akékoľvek signifikantné poškodenie plodu a nás teší, že 99,9 % plodov narodených v MPC malo umbilikálne pH nad touto hodnotou. V odbornej verejnosti síce pretrváva debata o tzv. šedej zóne (pH 7,0–7,2) a jej dopade na plod, no súčasný prehľad rozsiahlej meta-analýzy za posledných 40 rokov publikovaných vedeckých prác v tejto oblasti (Medline, Embase, Cochrane a Medion) na vzorke 481 753 plodov preukázala, že nízke pH (najmä arteriálne) je stále najlepším prediktorom dôsledkov perinatálnej asfyxie. No vzhľadom na určité metabolické aspekty a individuálne vlastnosti každého plodu je vhodné uvažovať o systematickom hodnotení arteriálneho a venózneho umbilikálneho pH spolu s hodnotou výdaju báz (BE), ako prejavu potreby kompenzácie plodu na prítomnosť orgánovej laktátovej acidózy [17]. Zdá sa, že táto dvojkombinácia umožní zvýšiť prognostickú výpoveď dôsledkov perinatálnej asfyxie a odhalí správnosť medicínskeho postupu pri vedení pôrodu, nielen u tzv. neselektovaných, ale predovšetkým pri vysoko-rizikových skupinách pôrodov. Jedným z hlavných dôvodov, prečo sme sa rozhodli napísať túto prácu, bol mimo poukázania na možnosť dosahovania pozitívnych perinatologických výstupov v podmienkach dnešného pôrodníctva na Slovensku najmä fakt, že sme chceli zhodnotiť úroveň perinatologickej starostlivosti Žilinského kraja nielen so Slovenskom, ale aj s ďalšími štátmi Európskej únie na základe komparácie tzv. EURO-PERISTAT indikátorov. Za relevantný dokument v tejto analýze sme použili oficiálny výstup EUROPERISTATU za rok 2004 [8], ktorý hodnotí tzv. základné, odporúčané a potenciálne indikátory úrovne perinatologickej starostlivosti v 25 štátoch EÚ a Nórska. S poľutovaním musíme povedať, že Slovenská republika ani zďaleka neposkytuje tejto databáze všetky požadované informácie a tento problém nemáme len my, ale i ďalšie štáty strednej a východnej Európy [25].
Akékoľvek pozitívne výsledky jedného regiónu nedokážu výrazne ovplyvniť národné indikátory perinatologickej starostlivosti. Viera, že zrazu všetci začneme pracovať jednotným úsilím a odhodlaním, je slabou barličkou nádeje zlepšenia perinatologickej starostlivosti na Slovensku. Z tohto dôvodu je nevyhnutné využiť metódy, systém, vedomosti a skúsenosti najsilnejších pracovísk v danej oblasti gynekológie a pôrodníctva v snahe o ich celoplošné presadenie s následným napojením sa na systém pôrodníckeho a neonatologického manažmentu v jednotnej Európskej únii a jej spôsobu monitorovania perinatologickej starostlivosti. Našou dnešnou obrovskou výhodou môže byť recentná správa EURO-PERISTATU, monitorujúceho perinatologickú starostlivosť v Európe publikovanú začiatkom tohto roku [10]. V tejto analýze sú prezentované najpálčivejšie problémy a dôvody zlej a nejednotnej perinatologickej starostlivosti v členských štátoch EÚ a Nórska. Projekt EURO-PERISTAT bol spustený v roku 1999 za podpory EÚ v rámci programu „Health Monitoring Programme of Commission of the European Union“ [33] a hodnotí 10 základných, 11 odporúčaných a viacero podporných indikátorov kvality perinatologickej starostlivosti v danej krajine EÚ. Vo svojej správe hovorí o absencii a činnosti relevantných dátových zdrojov v niektorých štátoch (napr. problematika verejných registrov, centrálneho štatistického registra, nemocničných registrov, registra vývinových chýb, či postnatálneho prežívania a kvality života), nekompletnosti poskytnutých informácií a problematike validity týchto informácií s častým dôsledkom nad/podhodnotenia skutočného stavu v prípadoch štatistických databáz, či nemocničných registrov. Správa hodnotí aj vysokú variabilitu v definícii viability plodu, kritérií klasifikácie pôrodu živého a mŕtveho plodu, ktorá ako sa zdá je dlhodobým problémom celej EÚ. Niektoré štáty uvádzajú hranicu viability ukončený 22. gestačný týždeň (Slovensko, Litva, Dánsko) bez akýchkoľvek ďalších obmedzení definície mŕtvorodenosti. Iné za hranicu viablity považujú 24 gestačný týždeň (Maďarsko, Írsko, Veľká Británia), resp. ukončených 180 gestačných dní (25+5 t.t., Taliansko, Luxembursko). Špecifickou jednotkou je modifikácia kritérií mŕtvo a živorodenosti na základe ukončeného gestačného týždňa a pôrodnej hmotnosti (>22 t.t. a 500 g), napr. Fínsko, Malta, Estónsko. No existujú špecifické výnimky ako Česká republika, ktorá považuje hranicu mŕtvorodenosti 1000 gramov podľa WHO kritérií, či Nórsko, ukončený 12. týždeň tehotnosti. Je teda zrejmé, že aj poskytnuté informácie do akejkoľvek databázy budú následne nehomogénne pokiaľ sa nezjednotia. Neblahým zisteným je aj skutočnosť, že len minimum členských štátov EÚ z pôvodného „východného bloku“ eviduje výskyt vrodených vývinových chýb, neurologického postihnutia detí a kvalitu života plodov s veľmi nízkou pôrodnou hmotnosťou. Vzhľadom na tieto nedostatky si pracovná skupina EURO-PERISTATU stanovila za prioritné: a) plošne implementovať jednotný databázový systém monitorovania perinatologickej starostlivosti vo všetkých členských krajinách EÚ, b) prehodnotiť relevanciu a kvalitu poskytovaných informácií do systému, c) prehodnotiť WHO definíciu mŕtvorodenosti, najmä s ohľadom na hranicu 1000 gramov, a za d) implementovať potrebu hodnotenia perinatologických indikátorov vo vzťahu k pôrodnej hmotnosti a gestačnému týždňu. Naše skúsenosti potvrdzujú túto snahu a dúfame, že bude úspešne realizovaná.
ZÁVER
Symbiózou organizácie poskytovania liečebno-preventívnej starostlivosti, základného aj aplikovaného medicínskeho výskumu s rozvíjajúcim sa prístrojovým vybavením a využívaním štandardných diagnostických a terapeutických postupov sme zaznamenali v perinatológii na severnom Slovensku v poslednom desaťročí pozoruhodný progres. Základom práce sa stala prísna centralizácia rizikových plodov in-utero a individuálny manažment každej tehotnej v súlade s odporúčaniami WHO založených na najnovších vedeckých poznatkoch Evidence Based Medicine. Prijaté opatrenia viedli k pôrodom perspektívnych novorodencov aj keď mnohokrát na hranici životaschopnosti a spolu s rozvíjajúcimi sa modernými metódami resuscitácie a stabilizácie novorodenca sme dosiahli nebývalé výsledky perinatologickej starostlivosti, ktoré predložená práca detailne analyzuje.
Práca bola podporená projekom č. ITMS: 26220120016 “Centrum excelentnosti pre perinatologický výskum“, ktorý je spolufinancovaný zo zdrojov EÚ a grantom VEGA č. 1/0077/08.
Doc. MUDr. Pavol Žúbor, PhD.
Gynekologicko-pôrodnícka klinika
JLF a UNM
Kollárova 2
036 01Martin
Slovenská republika
e-mail: zubor@jfmed.uniba.sk
Sources
1. Althabe, F., Sosa, C., Belizán, JM., et al. Cesarean section rates and maternal and neonatal mortality in low-, medium-, and high-income countries: an ecological study. Birth, 2006, 33(4), p. 270‑277.
2. Aly, H., Bianco-Batlles, D., Mohamed, MA., Hammad, TA. Mortality in infants with congenital diaphragmatic hernia: a study of the United States National Database. J Perinatol, 2010, 30(8), p. 553-557.
3. Barker, DJ. In utero programming of chronic disease. Clin Sci (Lond), 1998, 95(2), p. 115-128.
4. Betrán, AP., Merialdi, M., Lauer, JA., et al. Rates of caesarean section: analysis of global, regional and national estimates. Paediatr Perinat Epidemiol. 2007, 21(2), p. 98-113.
5. De Galan-Roosen, AE., Kuijpers, JC., Meershoek, AP., van Velzen, D. Contribution of congenital malformations to perinatal mortality. A 10 years prospective regional study in The Netherlands. Eur J Obstet Gynecol Reprod Biol, 1998, 80(1), p. 55-61.
6. De Graaf, JP., Ravelli, AC., Visser, GH., et al. Increased adverse perinatal outcome of hospital delivery at night. BJOG. 2010, 117(9), p. 1098-1107.
7. De Reu, PA., Nijhuis, JG., Oosterbaan, HP., Eskes, TK. Perinatal audit on avoidable mortality in a Dutch rural region: a retrospective study. Eur J Obstet Gynecol Reprod Biol, 2000, 88(1), p. 65-69.
8. EURO-PERISTAT. – Better statistics for better health for pregnant women and their babies [Internet]. European perinatal health report. Available from: http://www.europeristat.com (accessed 25 March 2010).
9. Evers, AC., Brouwers, HA., Hukkelhoven, CW., et al. Perinatal mortality and severe morbidity in low and high risk term pregnancies in the Netherlands: prospective cohort study. BMJ, 2010, 341, c5639.
10. Gissler, M., Mohangoo, AD., Blondel, B., et al. Perinatal health monitoring in Europe: results from the EURO-PERISTAT project. Inform Health Soc Care, 2010, 35(2), p. 64-79.
11. Kabra, SG., Narayanan, R., Chaturvedi, M., et al. What is happening to caesarean section rates? Lancet. 1994, 343(8890), p. 179-180.
12. Kazandjian, VA., Chaulk, CP., Ogunbo, S., Wicker, K. Does a Cesarean section delivery always cost more than a vaginal delivery? J Eval Clin Pract, 2007, 13(1), p. 16-20.
13. Korbeľ, M., Borovský, M., Danko, J., a kol. Analýza perinatálnych výsledkov v SR za rok 2007. Gynekol Prax, 2009, 7(1), s. 9-14.
14. Korbeľ, M., Borovský, M., Danko, J., a kol. Analýza perinatálnych výsledkov v SR za rok 2008. Gynekol Prax, 2010, 8(1), s. 37-43.
15. Lasswell, SM., Barfield, WD., Rochat, RW., Blackmon, L. Perinatal regionalization for very low-birth-weight and very preterm infants: a meta-analysis. JAMA, 2010, 304(9), p. 992-1000.
16. Lumbiganon, P., Laopaiboon, M., Gülmezoglu, AM., et al. World Health Organization Global Survey on Maternal and Perinatal Health Research Group. Method of delivery and pregnancy outcomes in Asia: the WHO global survey on maternal and perinatal health 2007-2008. Lancet, 2010, 375(9713), p. 490‑499.
17. Malin, GL., Morris, RK., Khan, KS. Strength of association between umbilical cord pH and perinatal and long term outcomes: systematic review and meta-analysis. BMJ, 2010, 340, c1471.
18. Marret, S., Ancel, PY., Marpeau, L., et al. Neonatal and 5-year outcomes after birth at 30-34 weeks of gestation. Obstet Gynecol, 2007, 110(1), p. 72-80.
19. Milligan, DW. Outcomes of children born very preterm in Europe. Arch Dis Child Fetal Neonatal Ed, 2010, 95(4), F234‑240.
20. Mohamed, MA., Aly, H. Transport of premature infants is associated with increased risk for intraventricular haemorrhage. Arch Dis Child Fetal Neonatal Ed, 2010, 95(6), F403-407.
21. Mohangoo, AD., Buitendijk, SE., Hukkelhoven, CW., et al. Higher perinatal mortality in The Netherlands than in other European countries: the Peristat-II study. Ned Tijdschr Geneeskd, 2008, 152(50), p. 2718-2727.
22. Mushinski, M. Average charges for uncomplicated vaginal, cesarean and VBAC deliveries: regional variations, United States, 1996. Stat Bull Metrop Insur Co. 1998, 79(3), p. 17-28.
23. Ravelli, AC., Tromp, M., van Huis, M., et al. Decreasing perinatal mortality in the Netherlands, 2000-2006: a record linkage study. J Epidemiol Community Health, 2009, 63(9), p. 761-765.
24. Souza, JP., Gulmezoglu, AM., Lumbiganon, P., et al. Caesarean section without medical indications is associated with an increased risk of adverse short-term maternal outcomes: the 2004-2008 WHO Global Survey on Maternal and Perinatal Health. BMC Med, 2010, 8(1), p. 71.
25. Szamotulska, K. Health status of mothers and children in Poland compared to other European Union countries on the basis of EURO-PERISTAT indicators. Med Wieku Rozwoj, 2010, 14(2), p. 113-128.
26. Vederhus, BJ., Markestad, T., Eide, GE., et al. Health related quality of life after extremely preterm birth: a matched controlled cohort study. Health Qual Life Outcomes, 2010, 8, p. 53.
27. Villar, J., Carroli, G., Zavaleta, N., et al. Maternal and neonatal individual risks and benefits associated with caesarean delivery: multicentre prospective study. BMJ, 2007, 335(7628), p. 1025. World Health Organisation. Appropriate technology for birth. Lancet, 1985, 2(8452), p. 436-437.
28. World Health Organization. Department of Reproductive Health and Research. Sexual and reproductive health – laying the foundation for a more just world through research and action. Biennial Report, 2004-2005, p.1-57.
29. World Health Organization. Pregnancy, childbirth, postpartum and newborn care: A guide for essential practice. 2nd ed., Geneva, 2006, p. 1-186.
30. WHO. https://apps.who.int/aboutwho/en/definition.html.
31. Zeitlin, J., Mohangoo, A., Cuttini, M., et al. The European Perinatal Health Report: comparing the health and care of pregnant women and newborn babies in Europe. J Epidemiol Community Health, 2009, 63(9), p. 681-682.
32. Zeitlin, J., Wildman, K., Bréart, G., et al. PERISTAT: indicators for monitoring and evaluating perinatal health in Europe. Eur J Public Health, 2003, 13(3 Suppl), p. 29-37.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2011 Issue 1-
All articles in this issue
- Fatální průběh neonatální infekce citrobakterem a jeho právní posouzení
- Prognóza úrovně perinatální péče v České republice do nejbližší budoucnosti I. Z pohledu vývoje ukazatelů v ČR
- Prognóza úrovně perinatální péče v České republice do nejbližší budoucnosti II. Z pohledu Světové zdravotnické organizace
- Prognóza vývoje perinatální medícíny v České republice do nejbližší budoucnosti III. Z pohledu současného rozvoje medicíny
- Analýza perinatologických výsledkov Slovenskej republiky v rokoch 2007–2009
- Perinatologické výstupy Žilinského kraja Slovenskej republiky za 10ročné obdobie (2000–2009)
- Proteomika a biomarkery předčasného porodu: systematický přehled literatury
- Vrozená imunita v patogenezi intraamniální infekce u těhotenství komplikovaného předčasným odtokem plodové vody
- Stanovení reziduálního cytogenetického rizika v prenatální diagnostice při nahrazení tradičního karyotypování cílenými molekulárními testy určenými k rychlé detekci aneuploidií – retrospektivní studie
- Vede užívání psychotropních látek k rizikovému sexuálnímu chování?
- Poruchy ženské sexuální touhy – prevalence, klasifikace a možnosti terapie
- Efektivita léčby recidivující stresové inkontinence moči pomocí transobturatorní pásky po selhání kolposuspenze podle Burche
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vede užívání psychotropních látek k rizikovému sexuálnímu chování?
- Fatální průběh neonatální infekce citrobakterem a jeho právní posouzení
- Poruchy ženské sexuální touhy – prevalence, klasifikace a možnosti terapie
- Vrozená imunita v patogenezi intraamniální infekce u těhotenství komplikovaného předčasným odtokem plodové vody
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


