-
Medical journals
- Career
Macugen – intravitreálna liečba vlhkej formy vekom podmienenej degenerácie makuly. Skúsenosti za dva roky
Authors: M. Molnárová; M. Izák; P. Demský; R. Vida; V. Lešková
Authors‘ workplace: II. očná klinika SZU FNsP F. D. Roosevelta Banská Bystrica, prednosta prof. MUDr. Milan Izák, CSc., FEBO
Published in: Čes. a slov. Oftal., 65, 2009, No. 6, p. 203-206
Category: Overview Report
Overview
V súbore 93 pacientov (32 mužov, 61 žien) s priemerným vekom 74 rokov (od 58 do 87 rokov) s priemernou dobou sledovania 15,1 mesiacov sme v retrospektívnej štúdii sledovali efektívnosť a bezpečnosť liečby vlhkej formy vekom podmienenej degenerácie makuly (VPDM) intravitreálnou aplikáciou pegaptanib sodia = Macugenu. Všetci pacienti splnili inklúzne kritériá. Liečba bola ambulantná, robená za prísne sterilných podmienok na operačnej sále ako každá iná vnútroočná operácia. Zlepšenie centrálnej zrakovej ostrosti (CZO) sme za dobu sledovania dosiahli celkom u 48 pacientov (51,6 %) , stabilizáciu CZO – pacienti nestratili ale ani nezískali žiadne písmeno – sme našli u 19 pacientov (20,4 %). U 26 pacientov (28 %) došlo k zhoršeniu centrálnej zrakovej ostrosti. Príčinami zhoršenia CZO a nálezu boli 3-krát vývoj subretinálnej hemorágie, 1-krát trakčná amócia sietnice, 22 pacientov nereagovalo na liečbu, nález pomaly progredoval napriek aplikovanej liečbe. Z peroperačných komplikácií sme mali 4-krát zvýšenie vnútroočného tlaku s nepriechodnosťou arteria centralis retinae, 3-krát sme stav riešili okamžitou dekompresnou paracentézou, 1-krát sme vnútroočný tlak znížili a perfúziu a.c.retinae obnovili digitálnou masážou a aplikáciou antiglaukomatík. Všetky 4 príhody boli vyriešené bez následku s návratom funkcie na predaplikačnú úroveň. V rámci pooperačných komplikácií 2-krát došlo k progresii katarakty, čo sme vyriešili chirurgicky. Naše sledovanie v porovnaní so štúdiou VISION preukázalo väčší benefit liečby vlhkej formy VPDM intravitreálnou aplikáciou Macugenu.
Kľúčové slová:
vlhká forma VPDM, intravitreálna liečba, antiVEGF – MacugenÚVOD
Antirastové faktory (antivaskular endothelial growth factor - antiVEGF) predstavujú novú éru v liečbe vlhkej formy VPDM. V súčasnosti sa v liečbe VPDM štandardne používa pegaptanib sodium (Macugen) a ranibizumab (Lucentis), na základe skúseností ako „off label therapy“ bevacizumab(Avastin). Macugen je aptamér, ktorý sa špecificky viaže s VEGF 165 - primárnym proteínom zodpovedným za stimuláciu rastu neovaskularizácií (4).
Aptaméry sú chemicky syntetizované oligonukleotidy. Aptamer priamo ovplyvňuje funkciu proteínu tým, že sa včleňuje do jeho trojrozmernej štruktúry (8). Molekula aptaméru je veľmi malá, má štruktúru fragmentov jednoreťazových alebo dvojreťazových nukleových kyselín.
Pegaptanib je RNK oligonukleotid, ktorý má 28 nukleotidov. Selektívne sa pevnou väzbou viaže s izoformou VEGF 165 (4), zatiaľ čo k ostatným antiVEGF A afinitu nemá. Molekula pegaptanibu má dve polyenglykované zakončenia. Táto „pegylácia“ slúži na spomalenie metabolizmu a predĺženiu biologického polčasu rozpadu (8). Pegaptanib sa viaže s vysokou afinitou na izoformu VEGF 165, ktorá sa nachádza voľne extracelulárne. Takto vzniknutá väzba znemožňuje naviazanie sa VEGF na receptory R 1 a R 2 nachádzajúce sa na bunečnej membráne endotelových buniek, čím zabráni vzniku stimulu pre neoangiogenézu. Izoforma VEGF 121, zodpovedná za fyziologickú angiogenézu, zostáva voľná. Pegaptanib sodium má tak antiangiogénny účinok, znižuje permeabilitu ciev a znižuje zápal.
Multicentrická, randomizovaná, dvojito zaslepená, prospektívna klinická štúdia VISION (VEGF Inhibition in Ocular Neovascularisation), ktorá sledovala účinnosť a bezpečnosť liečby vlhkej formy VPDM s 0,3 mg pegaptanib sodiom intravitreálne každých 6 týždňov počas 2 rokov v porovnaní s fotodynamickou liečbou ukázala, že pegaptanib zaistil štatisticky signifikantne významný benefit pre pacientov so všetkými angiografickými typmi subretinálnych subfoveálnych membrán pri VPDM bez ohľadu na úroveň centrálnej zrakovej ostrosti a veľkosti lézie v rámci inklúznych kritérií pri vstupe do štúdie (2).
Pegaptanib sodium – Macugen, prípravok firmy Pfizer – je prvý registrovaný a kategorizovaný antirastový faktor na Slovensku (Vyhláška MZ SR platná od l. 10. 2006).
CIEĽ SLEDOVANIA
Retrospektívna štúdia za účelom vyhodnotenia efektívnosti a bezpečnosti liečby vlhkej formy VPDM intravitreálnou aplikáciou pegaptanib sodia – Macugenu – na našom pracovisku za sledované obdobie 19. 12. 2006 až 28. 2. 2009.
METODIKA
Na našej klinike sme prvú indikáciu liečby vlhkej formy VPDM urobili 5.10. 2006 a po schválení zdravotnou poisťovňou a nákupe lieku sme prvú intravitreálnu aplikáciu Macugenu urobili 19. 12. 2006.
Všetci pacienti, u ktorých bola indikovaná liečba vlhkej formy VPDM, splnili inklúzne kritéria: centrálna zraková ostrosť od 20/40 do 20/320 (2,5/40), veľkosť lézie maximálne 12 papilárnych diametrov, prítomnosť subretinálnej hemorágie menej ako 50 % plochy lézie, prítomnosť subretinálneho fibrózneho tkaniva menej ako 25 % plochy lézie, vek nad 50 rokov, všetky angiografické typy membrán. Pri prvom vyšetrení na indikáciu liečby intravitreálnou aplikáciou Macugenu boli u všetkých pacientov vykonané najlepšie korigovaný vizus na ETDRS optotype, meranie vnútroočného tlaku, štandardné biomikroskopické vyšetrenie predného segmentu oka, stereoskopické vyšetrenie fundu nekontaktnou šošovkou, FAG, OCT a farebná fotografia fundu.
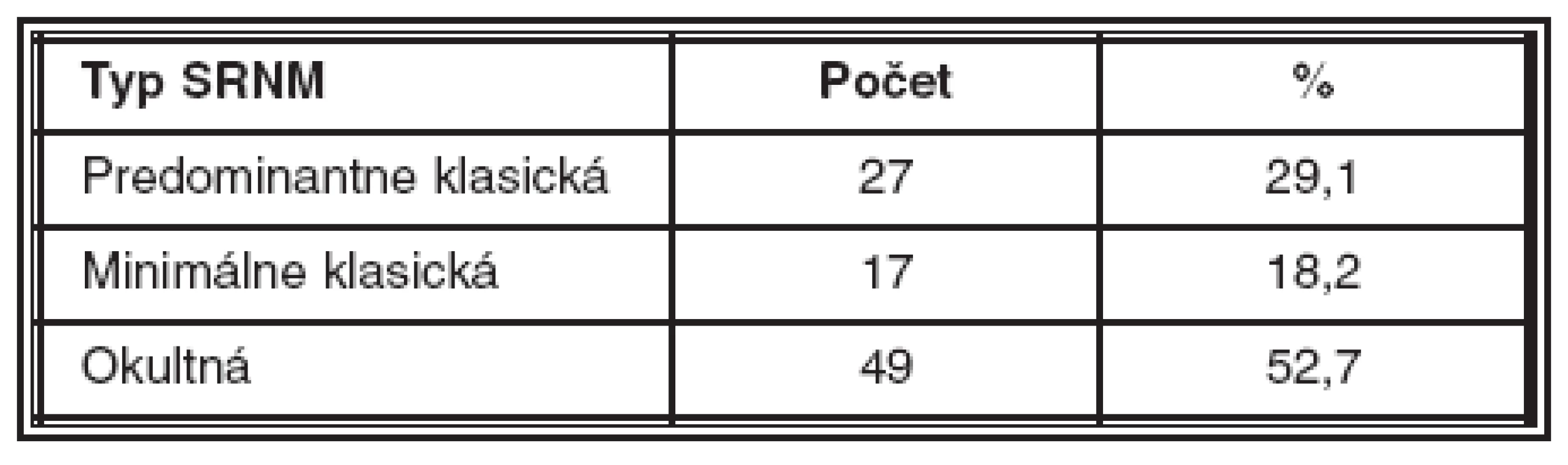
Table 1. Charakteristika súboru 
Table 3. Charakteristika súboru podľa počtu aplikácií 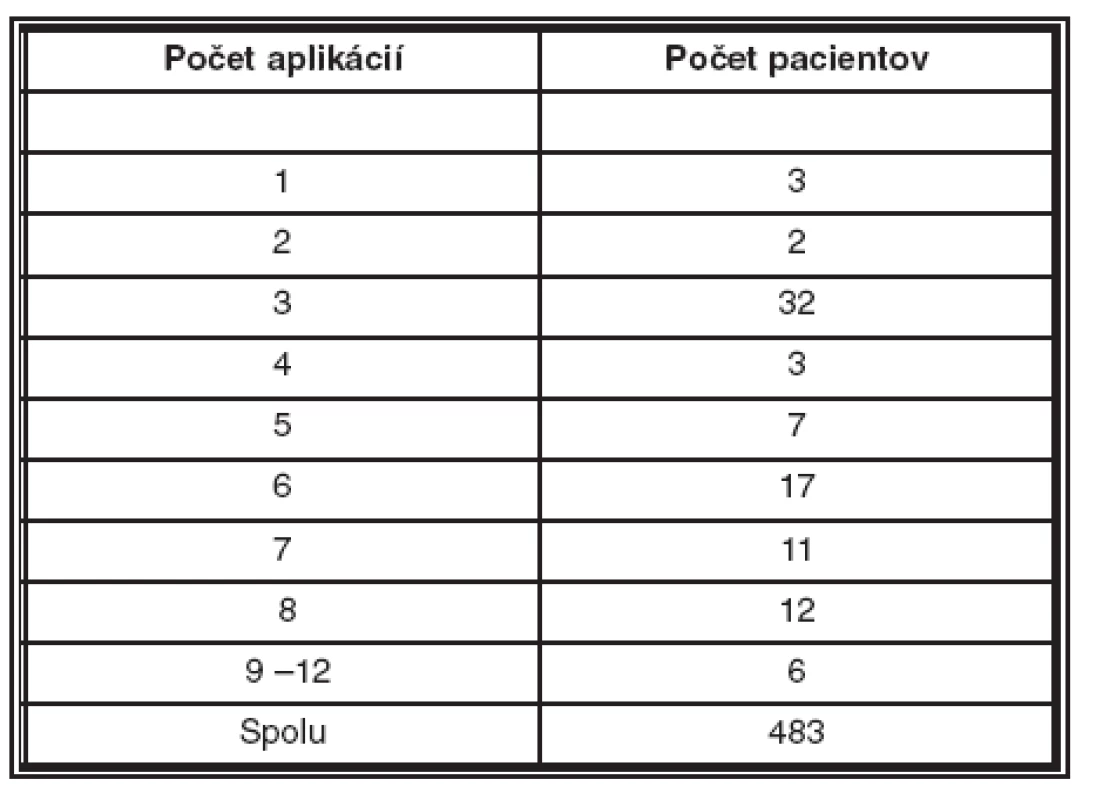
Liečba bola ambulantná. Tri dni pred aplikáciou bolo oko pripravované lokálnou aplikáciou antibiotík – Tobrex gtt (Azidamphenicol gtt, Uniflox gtt) 5x denne. Jednu hodinu pred aplikáciou sme po hore uvedených vyšetreniach do spojovkového vaku aplikovali Trusopt gtt l-krát a Mydrum gtt l-krát. U prvých 30 pacientov sme prvé aplikácie robili v topickej i parabulbárnej anestéze, potom už len v topickej anestéze s Benoxi gtt. Samotnú aplikáciu sme robili za prísne sterilných podmienok na operačnej sále tak, ako každú inú vnútroočnú operáciu: po umytí okolia oka benzínalkoholom nasledoval výplach spojovkového vaku 5% Betadinom (povidone iodine), potom umytie okolia oka Betadinom. Pacienta sme zarúškovali, rozvieračom sme roztvorili očnú štrbinu, merítkom namerali vzdialenosť 3,5 mm od limbu na fakickom oku alebo 3,0 mm od limbu na pseudofakickom oku a intravitreálne aplikovali 0,3 mg Macugenu z originálnej striekačky. Po aplikácii sme orientačne vyšetrili vizus, a podľa potreby vyšetrili fundus nepriamou oftalmoskopiou. Po odrúškovaní bolo oko ošetrené Tobrex ung. alebo O-Framykoin comp. ung. a sterilne prekryté obväzom do druhého dňa. Jednotlivé aplikácie sme postupne lokalizovali od č. VI smerom temporálne podľa celých alebo polovičných čísiel ciferníka. Pacienti boli kontrolovaní 1. deň po aplikácii a ďalej každých 6 týždňov. Pri kontrolách raz za 6 týždňov bola kontrolovaná najlepšie korigovaná CZO. FAG a OCT sme opakovali vždy po 3 aplikáciách.
Urobili sme analýzu za dvojročné obdobie od 19. 6. 2006 do 28. 2. 2009 (26 mesiacov) u 93 pacientov (32 mužov, 61 žien) s priemerným vekom 74 rokov (od 58 do 87 rokov). Priemerná doba sledovania je 15,1 mesiacov. Pôvodne predominantne klasickú membránu (PKM) malo 27 pacientov, minimálne klasickú (MKM) 17 pacientov a okultnú membránu (OkM) 49 pacientov.
VÝSLEDKY
Za dobu sledovania sme urobili 483 intravitreálnych aplikácií Macugenu. Tabuľka 3 ukazuje počet pacientov podľa počtu aplikácií od 1 až do 12 aplikácií.
V rámci efektívnosti liečby vlhkej formy VPDM intravitreálnou aplikáciou antiVEGF Macugenu sme sledovali vývoj centrálnej zrakovej ostrosti (CZO) na ETDRS optotype a hodnotili sme počet písmen ETDRS, ktoré pacienti liečbou získali alebo stratili.
Zlepšenie CZO sme za dobu sledovania dosiahli celkom u 48 pacientov (51,6 %), a to zlepšenie od 1 do 5 písmen ETDRS optotypu u 31 pacientov (33,4 %), od 6 do 15 písmen u 14 pacientov (15,0 %) a o viac ako 15 písmen u 3 pacientov (3,2 %). Stabilizáciu CZO – pacienti nestratili ale ani nezískali žiadne písmen – sme našli u 19 pacientov (20,4%). Zlepšenie a stabilizáciu CZO a nálezu sme za dobu sledovania dosiahli u 67 pacientov (72,0 %).
Graph 1. Znázorňuje dosiahnuté výsledky 
Graph 2. Vývoj centrálnej zrakovej ostrosti po jednotlivých aplikáciach 
U 26 pacientov (28 %) došlo za dobu sledovania k zhoršeniu CZO a to u 20 pacientov (21,5 %) o 1 až 5 písmen ETDRS optopypu, u 4 pacientov (4,3 %) o 6 až 15 písmen, k výraznému zhoršeniu o viac ako 15 písmen u 2 pacientov (2,2 %). Príčinami zhoršenia CZO a nálezu boli 3-krát vývoj subretinálnej hemorágie, 1-krát trakčná amócia sietnice, 22 pacientov nereagovalo na liečbu, nález pomaly progredoval napriek aplikovanej liečbe.
Z peroperačných komplikácií sme mali 4-krát zvýšenie vnútroočného tlaku s nepriechodnosťou arteria centralis retinae, 3-krát sme stav riešili okamžitou dekompresnou paracentézou, 1-krát sme vnútroočný tlak znížili a perfúziu a. c. retinae obnovili digitálnou masážou a aplikáciou antiglaukomatík. Všetky 4 príhody boli vyriešené bez následku s návratom funkcie na predaplikačnú úroveň. V rámci pooperačných komplikácií 2-krát došlo k progresii katarakty, čo sme vyriešili chirurgicky

Image 1. Vývoj centrálnej zrakovej ostrosti po jednotlivých aplikáciach 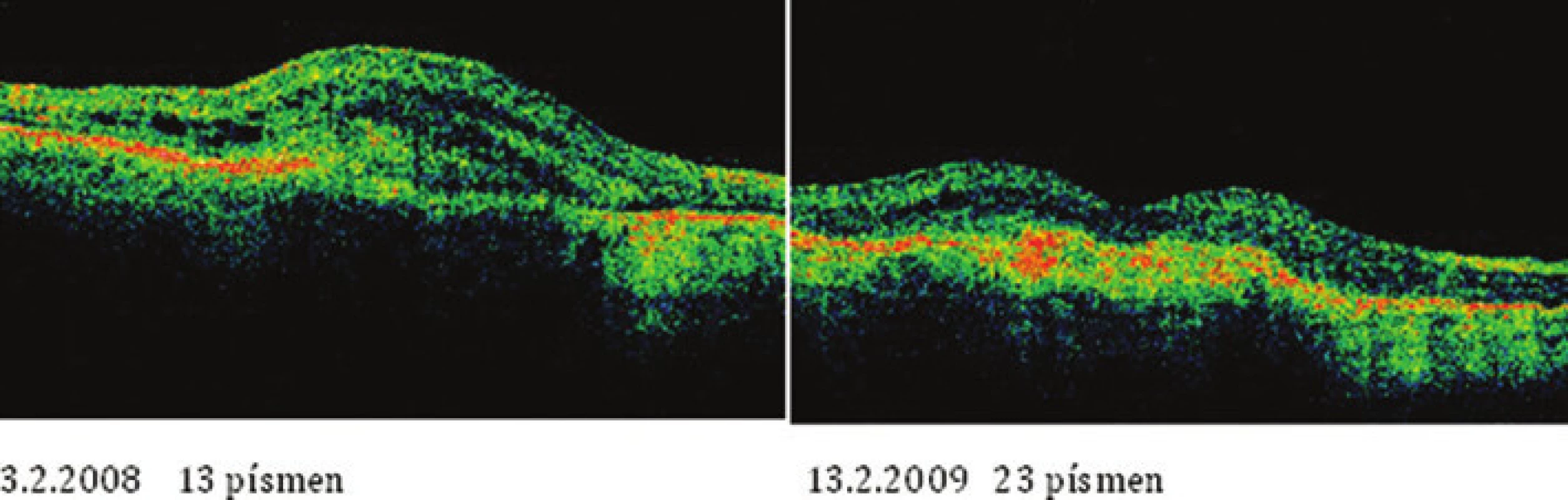
DISKUSIA
Vlhká forma VPDM je vo vyspelých krajinách sveta jednou z najčastejších príčin praktickej slepoty. Zo záverov viacerých epidemiologických štúdií vyplýva, že s vekom prevalencia tohto ochorenia stúpa. Framinghamská štúdia (7) v priebehu 2 rokov vyšetrila 2631 pacientov vo veku od 52 do 85 rokov. Prevalencia VPDM narastala od 1,2 % po 6,4 % vo veku od 65 do 74 rokov, u osôb nad 75 rokov sa vyskytovalo ochorenie o 20 % populácie. Beaver Dam Eye Study vyšetrila spolu 4926 obyvateľov Beaver Dam (5). Jedna alebo niekoľko drúz sa vo veku od 43 do 84 rokov vyskytli v 95,5 %. Prevalencia ochorenia jednoznačne narastala s pribúdajúcim vekom. Vo veku 54 rokov sa vyskytovala u 8,5 % ľudí, vo veku nad 75 rokov u 37 % ľudí.
V 90 % vzniká suchá geografická forma ochorenia, v 10 % vlhká exsudatívna forma. Kým suchá forma sa vyvíja pomaly, pri vlhkej forme sa udáva, že za prvých 6 mesiacov trvania ochorenia môže pacient stratiť 80 až 90 % CZO.
VPDM je multifaktoriálne ochorenie, ktoré vzniká a vyvíja sa pôsobením rizikových faktorov u jedincov s genetickou predispozíciou. Vek je hlavný „rizikový“ faktor, na čom sa zhodujú všetky štúdie. Niektoré štúdie udávajú vyšší výskyt VPDM u žien. Vlhká forma VPDM sa vyskytuje hlavne u belochov a aziatov, u černochov je vzácna. Kardiovaskulárne ochorenia, hlavne IM, nekompenzovaná hypertonická choroba, diabetes mellitus a porucha metabolizmu tukov zvyšujú riziko vzniku VPDM (1, 3). Väčšina epidemiologických štúdií hovorí o jasnom riziku fajčenia na vývoj VPDM (6). V poslednom období sa veľa hovorí o protektívnom vplyve vitamínov a antioxidantov na VPDM. AREDS I. a II. dávajú čiastočnú odpoveď o protektívnom účinku vitamínov, stopových prvkov, luteínu a zeaxantínu ako doplnku výživy na VPDM. Určitý rizikový aspekt sa pripisuje pôsobeniu modrého svetla. Z očných faktorov sa na vzniku VPDM rôznou mierou podieľajú svetlá farba dúhovky, pseudofakia či afakia (6).
Z hľadiska etiopatogenézy a liečby VPDM antirastové faktory predstavujú prvý kauzálny liek.
Oxidačný stres a hypoxia poškodzujú bunky pigmentového epitelu sietnice. Na PES a Bruchovej membráne sa tvoria sa drúzy a zvyšuje sa hladina zápalových mediátorov. Bez prítomnosti rastových faktorov dochádza k apoptóze buniek PES a následne zmyslového epitelu sietnice a vyvíja sa suchá geografická forma VPDM. Pri prítomnosti zvýšenej hladiny VEGF (Vessel Endotel Grow Factor) za predpokladu narušenia Bruchovej membrány sa spustí neoangiogenéza chorioidálnych ciev, ktoré prerastajú pod PES alebo neuroretinu a vyvíja sa vlhká exsudatívna forma VPDM zvyšujú cievnu permeabilitu a indukujú neoangiogenézu. VEGF majú kľúčovú úlohu pri vývoji vlhkej formy VPDM.
Intravitreálna aplikácia pegaptanib sodia je považovaná za bezpečný výkon s nízkym výskytom komplikácií, ktoré však môžu mať závažné následky. Najobávanejšou komplikáciou je purulentná endoftalmitída, ktorej výskyt je menej ako 0,1 až 0,3 %. Prechodné alebo trvalé zvýšenie vnútroočného tlaku, krvácanie do sklovca, odlúpenie sietnice môžu ojedinele komplikovať pooperačný priebeh. Podľa doporučení VISION sa aplikuje 0,3 mg pegatanib sodia. Tento objem nevyžaduje predchádzajúcu hypotonizáciu bulbu. Vzhľadom na polčas rozpadu aptaméru, rozklad pôsobením nukleáz a systémovú rezorpciu treba liečbu opakovať každých 6 týždňov počas 2 rokov (6).
ZÁVER
Intravitreálna aplikácia pegaptanib sodia je účinná liečba všetkých angiografických typov subretinálnej neovaskulárnej membrány pri VPDM. Viacročné sledovanie ukázalo, že touto liečbou sa dá u 60 až 80 % pacientov s vlhkou formou VPDM centrálnu zrakovú ostrosť stabilizovať alebo aj zlepšiť.
Do redakce doručeno 8. 3. 2009
Do tisku přijato 26. 10. 200
MUDr. Mária Molnárová
II. očná klinika SZU
FNsP F. D. Roosevelta
Nám. L. Svobodu 1
975 17 Banská Bystrica
e-mail: mmolnarova@nspbb.sk
Sources
1. Duan, Y., MO,J., Klein, RE., et al.: Age-related Macular Degeneration is associated with incident myocardial infarction in elderly Americans. Ophthalmol., 114, 2007; 732–737.
2. Gradoudas, E.S., Adami, A.P., Cunningham, E.T. et al.: VEGF Inhibition Study in Ocular Neovascular Clinical Trial Group. Pegaptanib for neovascular age-related mcular degeneration. N. Engl. J. Med., 351, 2004; 2805–2816.
3. Hyman, L., Schachat, A., Leske, M.C.: Hypertension, cardiovascular disease and age-related macular degeneration. Age-Related Macular Degeneration Risk Factors Study Group. Arch. Ophthalmol., 118, 2000; 351–358.
4. Ishida, S., Usui, T., Yamashiro, K. et al.: VEGF 164-mediated inflammation is required for pathological, but not physiological, ischemia - reduced retinal neovasculariosation. J. Exp. Med., 198, 2003; 483–489.
5. Klein, R., Klein, B.E.K., Jenson, S.C. et al.: The 5-year incidence of age-related maculopathy in Beaver Dam Eye Study. Investigative Ophthalmology and Visual Science, 1996; 37, 412.
6. Kolař, P. a kol.: Věkem podmíněná makulární degenerace. Grada Publishing, 2008; 148.
7. Leibowitz, H.M., Krueger, D.E., Maunder, L.R., et al.: The Framingham Eye Study Monograph. Surv. Ophthalmol., 24,1980; 335–610.
8. White, R.R., Sullenger, B.A., Rusconi, C.P.: Developing aptamers into therapeutics. J. Clin. Invest., 106, 2000; 929–934.
Labels
Ophthalmology
Article was published inCzech and Slovak Ophthalmology

2009 Issue 6-
All articles in this issue
- Těžká automutilace oka jako první projev psychózy – kazuistické sdělení
- Macugen – intravitreálna liečba vlhkej formy vekom podmienenej degenerácie makuly. Skúsenosti za dva roky
- Výsledky chirurgie strabismu u dospělých
- Liečba kapilárneho hemangiómu orbity a adnexov oka betablokátormi
- Aberace vyššího řádu u zdravé populace nad 40 let
- Objektivní určení centrální zrakové ostrosti pomocí zrakových evokovaných potenciálů
- FYZIOLOGICKÝ VOT KRÁLIKOV PO INSTILÁCII ZMESI AMINOKYSELÍN LYZÍNU A ARGINÍNU V TRUSOPTE
- Xalatan (latanoprost) jako lék první linie v léčbě primárního glaukomu otevřeného úhlu a oční hypertenze – zkušenosti v České republice
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Výsledky chirurgie strabismu u dospělých
- Xalatan (latanoprost) jako lék první linie v léčbě primárního glaukomu otevřeného úhlu a oční hypertenze – zkušenosti v České republice
- Těžká automutilace oka jako první projev psychózy – kazuistické sdělení
- Liečba kapilárneho hemangiómu orbity a adnexov oka betablokátormi
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career