-
Medical journals
- Career
Supraskapulární neuropatie
Authors: A. Krajcová 1; M. Makeľ 2; V. Němcová 3; T. Belšan 4,5; R. Kaiser 5
Authors‘ workplace: Klinika plastické chirurgie 1. LF UK a Nemocnice Na Bulovce, Praha 1; Klinika plastické chirurgie 3. LF UK a FN Královské Vinohrady, Praha 2; Anatomický ústav 1. LF UK, Praha 3; Radiodiagnostické oddělení, ÚVN – VFN, Praha 4; Neurochirurgická a neuroonkologická klinika 1. LF UK a ÚVN – VFN Praha 5
Published in: Cesk Slov Neurol N 2020; 83/116(6): 608-613
Category: Review Article
doi: https://doi.org/10.48095/cccsnn2020608Overview
Supraskapulární neuropatie je vzácný úžinový syndrom projevující se bolestí zadní části ramene a slabostí abdukce a zevní rotace paže. Kompletní symptomatika je vyjádřena u postižení kmene nervu v oblasti incisura scapulae či u poúrazových lézí. Izolovaná atrofie musculus infraspinatus s omezením zevní rotace paže vzniká při kompresi distální části nervu paralabrální cystou nebo u chronického přetěžování horní končetiny v abdukci, typicky u vrcholových hráčů volejbalu či tenisu. Zlatým standardem v potvrzení diagnózy je jehlová elektromyografie. V naprosté většině případů dostačuje konzervativní léčba. U 20 % pacientů je indikována operační dekomprese nervu vedoucí u většiny případů k ústupu bolestí a zlepšení svalové síly.
Klíčová slova:
supraskapulární neuropatie – bolest ramene – ruptura rotátorové manžety – nervus suprascapularis
Úvod
Supraskapulární neuropatie (SN) je vzácný úžinový syndrom popsaný poprvé Thompsonem a Kopellem roku 1959 [1]. Aiello et al popsali v roce 1982 izolované postižení distální větve n. suprascapularis (NSS) pro m. infraspinatus [2]. Původně se jednalo o diagnózu per exclusionem, s rozvojem zobrazovacích a elektrofyziologických technik se tato entita dostává v posledních dvou dekádách do popředí jako jedna z příčin chronických bolestí ramene.
Hluboká dorzální omalgie je velmi častý příznak vznikající z mnoha příčin. Nejčastěji k ní dochází při patologiích ramenního kloubu nebo svalové dysbalanci. Vždy je potřeba vyloučit i radikulopatii C5 a C6, event. i C4. Na diagnózu SN je však potřeba myslet při současné atrofii lopatkových svalů, ke které dochází asi v 80 % případů. SN je zodpovědná až za 4,3 % bolestí ramene [3].
Častou příčinou SN je ruptura rotátorové manžety. Nejčastěji však vzniká trakcí či chronickou mikrotraumatizací při sportech, u nichž dochází k přetěžování končetiny nad úrovní hlavy. Rizikem je rovněž osifikace lig. transversum scapulae či specifické příčiny jako kostní tumor či cysta vzniklá následkem labropatie či poranění kloubního pouzdra. Může být rovněž součástí brachiální neuritidy či vzniknout v rámci zlomeniny lopatky, poranění plexus brachialis či izolovaného penetrujícího poranění [4].
Cílem sdělení je nejen přinést soudobý literární pohled na danou problematiku, ale i zvýšit povědomí o této relativně vzácné příčině chronických bolestí či slabosti ramenního pletence.
Anatomie nervus suprascapularis
Nervus suprascapularis vzniká typicky z kořenů C5–6, v případě prefixovaného typu plexus brachialis dostává vlákna v 18–63 % i z kořene C4 [5]. Kmen nervu odstupuje z truncus superior pažní pleteně a běží podél m. omohyoideus až do incisura scapulae ležící na margo superior lopatky mediálně od baze processus coracoideus, asi 3 cm mediálně od tuberculum supraglenoidale. Incisura je kryta kraniálně lig. transversum scapulae. Nerv běží pod ligamentem, zatímco doprovodná a. suprascapularis běží nad ním. V oblasti incisury vydává nerv obvykle dvě větve pro m. supraspinatus a u téměř 90 % populace i artikulární senzorickou větvičku pro ramenní kloub. Jen asi v 30 % případů inervuje rovněž kůži nad horní polovinou lopatky. Kmen nervu dále běží kaudo-laterálně přes fossa supraspinata, kde vydává asi u tří čtvrtin populace další senzorickou (akromiální) větev pokračující do oblasti úponové šlachy m. infraspinatus. NSS poté probíhá ve spinoglenoidální brázdě pod variantním lig. spinoglenoidale přítomným asi u 60 % populace [6]. Poté obtáčí spina scapulae, dostává se do fossa infraspinata, kterou běží mediálně, a vydává dvě až tři větve pro m. infraspinatus (obr. 1) [7–9].
Image 1. Anatomie n. suprascapularis a schéma útlaku větve pro m. infraspinatus o hranu spinoglenoidální brázdy po retrakci mm. spinati při ruptuře rotátorové manžety (šipka). Převzato z [9], upraveno.
Fig. 1. Suprascapular nerve anatomy and the scheme of infraspinatus branch compression against the edge of the spinoglenoid notch after retraction of spinati muscles during rotator cuff rupture (arrow). From [9], modified.![Anatomie n. suprascapularis
a schéma útlaku větve pro m. infraspinatus o hranu spinoglenoidální brázdy po
retrakci mm. spinati při ruptuře rotátorové
manžety (šipka). Převzato z [9], upraveno.<br>
Fig. 1. Suprascapular nerve anatomy and
the scheme of infraspinatus branch compression against the edge of the spinoglenoid notch after retraction of spinati muscles during rotator cuff rupture
(arrow). From [9], modified.](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/1a61839b696c0f587c45e5bffd5bfd87.jpeg)
1 – m. infraspinatus; 2 – m. supraspinatus; 3 – lig. transversum scapulae; 4 – n. suprascapularis; 5 – incisura scapulae; 6 – spinoglenoidální brázda
1 – infraspinatus muscle; 2 – supraspinatus muscle; 3 – suprascapular ligament; 4 – suprascapular nerve; 5 – suprascapular notch; 6 – spinoglenoid notchMusculus supraspinatus je zodpovědný za prvních asi 30° abdukce paže. M. infraspinatus umožňuje přibližně 75 % síly její zevní rotace. Samostatně se uplatňuje při končetině v neutrálním postavení, zatímco druhý, mnohem slabší, zevní rotátor m. teres minor je účinný zejména při končetině v 90° abdukci [10].
Proximální postižení
Nejčastější příčinou útlaku kmene NSS je ruptura rotátorové manžety s retrakcí prasklé úponové šlachy m. supraspinatus, která způsobuje natažení první motorické větve pro m. supraspinatus a komprimuje kmen nervu proti kostní hraně v incisura scapulae [9]. Neuropatie může vznikat u specifických činností při nošení těžkých břemen přes rameno [11] či chronickým přetěžováním končetiny. Raritně může být hodnocena i jako nemoc z povolání [12,13]. Vlastní úžinový syndrom s kompresí kmene NSS v incisura scapulae pod lig. transversum scapulae je méně častý. Příčinou bývají osifikace hypertrofického vazu či opakované pohyby s končetinou v abdukci [9].
Útlak kmene NSS působí dominantně iritace v oblasti senzorické inervace nervu – bolesti vystřelující nad horní částí lopatky do ramene. Dochází k atrofii a oslabení obou mm. spinati s omezením abdukce a zevní rotace ramene [4].
Distální postižení
Izolované postižení terminální větve pro m. infraspinatus v rýze za spina scapulae (spinoglenoid notch) je častější než proximální léze. Dochází k ní opět při ruptuře rotátorové manžety s retrakcí jednoho nebo obou mm. spinati s kompresí nervu o hranu spinoglenoidální brázdy (obr. 1). Nerv může být také utlačen hypertrofickým lig. spinoglenoidale při chronickém přetěžování končetiny v abdukci a vnitřní rotaci [4] či opakovaným útlakem excentricky kontrahovaným m. infraspinatus během specifických pohybů. K útlaku může dojít i paralabrální cystou vzniklou v rámci defektů labrum glenoidale (obr. 1) [14]. V klinickém obraze je vyjádřena izolovaná atrofie m. infraspinatus s omezením zevní rotace paže.
Nález distální SN trakčně-kompresivní etiologie je však tradičně spojován se sporty, u nichž je nadměrně používána horní končetina v abdukci a zevní rotaci. Nejčastěji je popisována u vrcholového volejbalu, méně často u hráčů tenisu, badmintonu či baseballu, u plavců, oštěpařů či vzpěračů [4]. Byla popsána i kazuistika SN vzniklé u atleta provádějícího shyby na hrazdě [15]. Izolovaná atrofie m. infraspinatus s oslabením zevní rotace bez subjektivního sportovního omezení byla nalezena až u 33 % elitních volejbalistů [16]. Bylo prokázáno, že incidence SN je u těchto hráčů spojena s typem podání. Historické vysoké hodnoty byly popisovány v době, kdy se dominantně používala technika plachtícího podání (bez rotace míče). Při něm je míč udeřen velmi ostře palcovou částí ruky. Během úderu je rameno zastaveno okamžitě po kontaktu s míčem. Této rychlé decelerace je dosaženo velmi intenzivní excentrickou kontrakcí m. infraspinatus, která způsobuje kompresi NSS proti spinoglenoidální rýze [14,17]. V posledních dvou dekádách došlo ke změnám v technice tohoto sportu. Jednou z nich byl příklon k rotovanému podání. U něj je míč udeřen rozevřenou dlaní, přičemž končetina po úderu ještě chvíli pokračuje ve směru letu míče. V elitní třídě je plachtící podání vestoje používáno v 1–4 % a použití jeho varianty ve výskoku je udáváno ve 22–47 %. Podání s vrchní rotací v současnosti používá asi polovina žen a 77 % mužů (obr. 2) [18]. Incidence hypotrofie m. infraspinatus tak v současnosti činí 9 % u mužských a 12 % u ženských hráčů elitního volejbalu [17].
Image 2. Volejbalové rotované podání. Extrémní zevní rotace ramene při abdukované paži. Převzato z [18].
Fig. 2. Volleyball topspin serve. Extreme external rotation of the shoulder with abducted arm. From [18].![Volejbalové rotované podání.
Extrémní zevní rotace ramene při abdukované paži. Převzato z [18].<br>
Fig. 2. Volleyball topspin serve. Extreme
external rotation of the shoulder with
abducted arm. From [18].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/b1b7aafdd7bcbf72f7fafa922b46db76.jpeg)
Diagnostika
Kromě anamnestických dat (vrcholoví sportovci – volejbal, tenis apod., pracovníci chronicky přetěžující končetinu v abdukci, nosiči těžkých břemen) je důležité klinické vyšetření. To prokáže případnou atrofii jednoho nebo obou mm. spinati a omezení zevní rotace a eventuálně i iniciální fázi abdukce končetiny. Při podezření na proximální SN je bolest vyvolána či zesílena addukcí extendované končetiny [4]. Klinicky se uplatňuje hodnocení dle Constanta a Murleye (1987). Absolutní skóre 0–100 (norma) je dáno součtem: 1. bolest (0–15); 2. funkce (0–20); 3. bezbolestný rozsah pohybu (0–40) a 4. síla (0–25) [19].
Zásadní roli v diagnostice hraje vyšetření MR. V případě přítomnosti dlouhodobých omalgií (nejen izolované atrofie m. infraspinatus u rizikových skupin) je z diferenciálně-diagnostických důvodů vhodné indikovat zobrazení krční páteře k vyloučení mnohem častější kořenové komprese C5. Při negativním nálezu, resp. primárně při jasném úrazovém mechanizmu (podezření na poranění svalstva či vazů ramenního pletence), je provedeno vyšetření MR ramene. To umožňuje nejen zobrazení atrofie svalů, ale i denervačních signálových změn. V akutním a subakutním stadiu lze prokázat zvýšený signál na T2 vážených řezech (obr. 3) nebo sekvencích STIR (short-tau inversion recovery) jako obraz neurogenního edému, v chronickém stadiu je pak prokazatelná tuková přestavba svalu projevující se zvýšeným signálem na T1 vážených obrazech nebo speciálních sekvencích jako TSE (turbo spin echo) T2 obrazech (obr. 4) [20]. MR navíc může prokázat specifickou příčinu komprese (cysta, tumor) a stav rotátorové manžety s eventuální mediální retrakcí lopatkových svalů [21]. K detekci ruptury rotátorové manžety lze využít i vyšetření UZ [22].
Image 3. Rozsáhlá léze rotátorové manžety u 46letého pacienta po úrazu ramene. T2 vážené obrazy. (a) Koronární řez, paralabrální cysta propagující se do fossa supraspinata i do spinoglenoidální brázdy. (b) Sagitální řez, hypersignální nález v obou mm. spinati odpovídající akutním denervačním změnám.
Fig. 3. Extensive rotator cuff lesion in a 46-year-old male patient after a shoulder injury. T2 weighted images. (a) Coronal cut, paralabral cyst propagating into the supraspinous fossa and spinoglenoid notch. (b) Sagittal cut, hypersignal fi nding in both spinati muscles corresponding to acute denervation changes.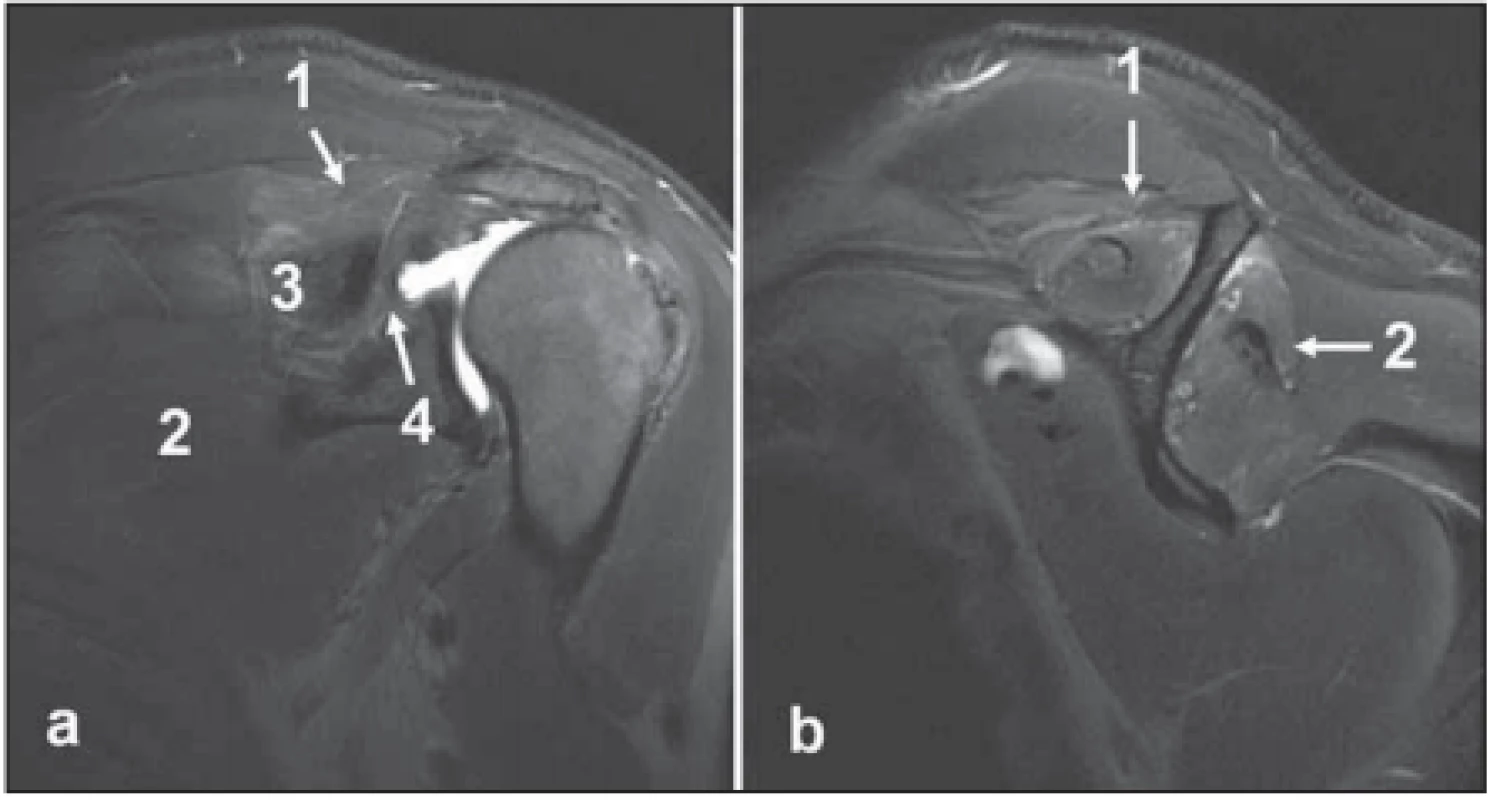
1 – m. supraspinatus; 2 – m. infraspinatus; 3 – spina scapulae; 4 – spinoglenoidální brázda
1 – supraspinatus muscle; 2 – infraspinatus muscle; 3 – scapular spine; 4 – spinoglenoid notchImage 4. Těžká tuková přestavba obou mm. spinati u 75leté pacientky s dlouhotrvající lézí rotátorové manžety. Turbo spin echo T2 vážený sagitální obraz.
Fig. 4. Severe fatty changes in both spinati muscles in a 75-year-old female patient with chronic rotator cuff lesion. Turbo spin echo T2 weighted sagittal images.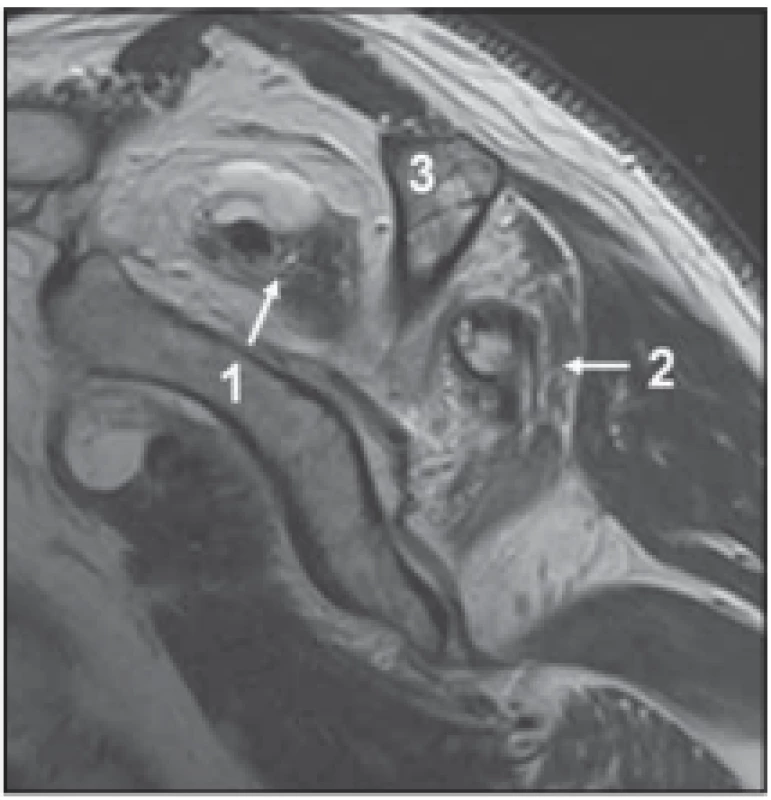
1 – m. supraspinatus; 2 – m. infraspinatus; 3 – spina scapulae
1 – supraspinatus muscle; 2 – infraspinatus muscle; 3 – scapular spineU každého pacienta stěžujícího si na trvalou bolest v zadní části ramene, u kterého je zjistitelná atrofie lopatkových svalů a/nebo známky jejich denervace na MR či při nálezu masivní ruptury rotátorové manžety, by mělo být provedeno elektrofyziologické vyšetření. K verifikaci SN je provedena jehlová EMG prokazující fibrilace či pozitivní ostré vlny a nervové kondukční studie s nálezem snížené amplitudy motorického akčního potenciálu a prodloužené distální motorické latence. Normální hodnota distální motorické latence v m. supraspinatus při stimulaci Erbova bodu je 2,7 ms ± 0,5 a v m. infraspinatus 3,3 ms ± 0,5. Pro diagnózu NS svědčí stranová diference > 0,4 ms [4]. Dle souhrnu literatury byla EMG využita v diagnostice u 94 % pacientů, přičemž 85 % z těchto případů mělo pozitivní nález. Negativní nález však diagnózu SN nevylučuje [3]. Shah et al popsali ve své sérii tři pacienty s negativním elektrofyziologickým vyšetřením, kteří měli ústup bolestí po flouroskopicky navigovaném obstřiku kmene NSS [23]. Autoři tak doporučují provádět takový diagnostický blok ve všech nejasných případech SN [3].
Diferenciální diagnostika
Vyjma jednoznačných úrazových lézí (masivní ruptura rotátorové manžety s akutním uskřinutím NSS vlivem retrakce lopatkových svalů, fraktura lopatky či léze plexus brachialis) je pro SN vzniklou v rámci úžinového syndromu či následkem chronického přetěžování typický dlouhý rozvoj příznaků. Z diferenciálně-diagnostického hlediska je tedy nutné odlišit akutně vzniklou „mononeuropatii“ NSS v rámci amyotrofické neuralgie brachiálního plexu (neuritis brachialis, Parsonage-Turnerův syndrom) [24]. Etiologie syndromu je nejasná, nejčastěji se hovoří o reakci na prodělanou virovou infekci dýchacích cest či recentní vakcinaci. Kromě idiopatické formy existuje i vzácná varianta hereditární s častými rekurencemi [25] a plexopatie paraneoplastická [26]. Typickým příznakem je náhle vzniklá bolest – nejčastěji omalgie s propagací do paže, nebo bez ní (asi 40 %), cervikalgie s propagací do paže (35 %), méně často bolesti v oblasti lopatky nebo horní části zad propagující se do paže či přední části hrudníku. Dalším příznakem je náhle vzniklá svalová slabost objevující se v 70 % případů asi dva týdny po rozvoji bolestí. V polovině příznaků se objevuje izolovaná paréza svalstva ramenního pletence. I když bývá nejčastěji postižen právě n. suprascapularis, je při detailním klinickém vyšetření obvykle zjistitelná léze i jiných nervů. Kromě mm. spinati jsou tak postiženy i m. serratus anterior, deltoideus, vzácněji i m. biceps či triceps brachii. U dvou třetin pacientů je postižení unilaterální, ve zbylé třetině je pak patrné různě vyjádřené bilaterální postižení. Asi 80 % pacientů udává parestezie či hypestezie, zejména v oblasti deltového svalu a zevní plochy paže. V diagnostice se taktéž uplatňuje vyšetření EMG a nervové kondukční studie provedené 3 týdny po vzniku příznaků prokazující typicky vícečetné nervové postižení. Využít lze i vyšetření MR s podobným obrazem v postižených svalech jako u NSS. Léčba brachiální neuritidy je pouze konzervativní. Prognóza je obecně dobrá, proximální léze se obnoví v 60 % do jednoho roku, celkově lze návrat funkce očekávat u 90 % případů do 3 let [27].
Léčba
V případě SN způsobené rupturou rotátorové manžety či útlakem nervu paralabrální cystou je operační řešení indikováno z hlediska ošetření primární patologie. Prostá punkce cysty může mít sice okamžitý efekt, k recidivě však dochází v 75–100 % případů. U ostatních nálezů je iniciálně vždy indikována konzervativní léčba. K té patří primárně režimová opatření (zabránění vyvolávající příčiny, omezení sportu apod.), dále fyzioterapie a běžná analgetika. Léčebně lze rovněž využít cílenou blokádu nervu pod RTG či UZ kontrolou. Výhodou tohoto postupu je fakt, že i v případě krátkodobého efektu lze tento postup brát jako diagnostické potvrzení místa komprese. Obtíže vymizí během 6–12 měsíců až u 80 % pacientů. Při blokádě anestetikem (s depotním steroidem) nebo pulzní radiofrekvencí je možné použít klasický přístup s lokalizací nervu v incisura scapulae nebo novější proximálnější blok na krku pod m. omohyoideus. Vzhledem k tomu, že NSS senzitivně inervuje asi 75 % ramenního kloubu, lze blokádu provést kromě podezření na diagnózu SN i při chronických bolestivých stavech ramene (adhezivní kapsulitida, syndrom zmrzlého ramene nebo omartróza) [28].
U zbylých případů je u naprosté většiny indikována operační léčba dekompresí NSS protětím lig. transversum scapulae. Distální SN je dominantně řešena artroskopicky v rámci ošetření ramenního kloubu – resekce cysty s případným ošetřením vlastní artropatie [4]. Hlavním efektem uvolnění NS při proximální neuropatii je vymizení bolesti. Zlepšení funkce m. supraspinatus lze očekávat až u 90 % pacientů, naopak ke zlepšení trofiky m. infraspinatus a z toho plynoucí zlepšení zevní rotace paže dochází méně často [29].
Momaya et al publikovali systematický souhrn literatury týkající se léčby SN. Nalezli 276 pacientů s průměrným věkem 41,9 (14–85) let, muži byli postižení 3× častěji. Většina (59 %) udávala náhlý vznik potíží po chronickém přetěžování končetiny v abdukci při práci či sportu, ve 31 % obtíže vznikly na základě úrazu a v 10 % spontánně (idiopaticky). Nejčastějším symptomem byla hluboká dorzální bolest ramene (98 %) trvající průměrně 19 měsíců před započetím léčby. Téměř 80 % pacientů však mělo i viditelnou atrofii jednoho či obou mm. spinati se zjevným oslabením při fyzikálním vyšetření. Operace umožnila návrat k vrcholovému sportu v 95 % případů (naprostá většina byli volejbalisté, zbytek tvořili plavci, jeden tanečník a oštěpař). Komplikace výkonů byly naprosto raritní (< 1 %). Byla popsána jen povrchová infekce či adhezivní kapsulitida po artroskopické dekompresi distální SN [3].
Největší chirurgickou sérii publikovali Davis et al roku 2019. Popsali výsledky 112 artroskopicky řešených SN během jednoho roku (z celkových 184 operovaných případů). Všichni pacienti podstoupili iniciální konzervativní léčbu nesteroidními antirevmatiky a rehabilitací. U všech byl následně proveden diagnostický blok NSS. Operace byla indikována při pozitivním elektrofyziologickém nálezu a ústupu bolesti po nervové blokádě. Autoři prokázali výrazný ústup bolesti i zlepšení síly postižených mm. spinati po dekompresi nervu [30]. V české literatuře své zkušenosti s operační léčbou 10 pacientů popsali Kanta et al, kteří udávají zlepšení u 90 % případů po dekompresi NSS v oblasti incisura scapulae [31].
Jedinou komparativní studii publikovali Le Hanneur et al, kteří porovnali skupinu 17 operovaných případů a 25 pacientů léčených konzervativně s diagnózou SN. U naprosté většiny jejich pacientů byla zaznamenána denervace v obou mm. spinati, jen u tří pacientů byl postižen pouze m. infraspinatus a pouze v jednom případě bylo zjištěno izolované postižení m. supraspinatus. I když autoři prokázali, že po průměrně 11 měsících nebyl zaznamenán rozdíl v efektu léčby mezi operačně a konzervativně léčenými případy „mononeuropatie“ NSS, je nutno dodat, že v 53 % případů byly zjištěny abnormality i jiných nervů pažní pleteně [32]. Lze tak usuzovat, že více než polovina jejich pacientů byla k dekompresi NSS indikována chybně při možné diagnóze amyotrofické neuralgie brachiálního plexu.
Závěr
Na SN je potřeba myslet u každého pacienta s chronickými bolestmi zadní části ramene nebo s progredující slabostí zevní rotace a eventuálně i abdukce paže. Nejčastěji k ní dochází u chronického přetěžování končetiny v abdukci a zevní rotaci (vrcholoví sportovci, specifické profese). Další příčinou bývá přetažení nervu retrahovaným svalem při ruptuře rotátorové manžety. Naopak vlastní úžinový syndrom nervu je vzácnější. U většiny pacientů odezní bolesti či svalová slabost během několika měsíců trvání konzervativní léčby. Asi 20 % pacientů s útlakem nervu je indikováno k operační intervenci, která taktéž vede u většiny k ústupu bolesti a návratu ke sportovní či pracovní činnosti.
Finanční podpora
Podpořeno projektem Ministerstva obrany ČR, MO 1012.
Konflikt zájmů
Autoři deklarují, že v souvislosti s předmětem studie nemají žádný konflikt zájmů.
MUDr. Radek Kaiser, Ph.D.
Neurochirurgická a neuroonkologická klinika 1. LF UK a ÚVN – VFN
U Nemocnice 1200,
162 00 Praha
e-mail: radek.kaiser@uvn.cz
Přijato k recenzi: 4. 7. 2020
Přijato do tisku: 18. 11. 2020
Sources
1. Thompson WA, Kopell HP. Peripheral entrapment neuropathies of the upper extremity. New Engl J Med 1959; 260 (25): 1261–1265. doi: 10.1056/NEJM195906182602503.
2. Aiello I, Serra G, Traina GC et al. Entrapment of the suprascapular nerve at the spinoglenoid notch. Ann Neurol 1982; 12 (3): 314–316 doi: 10.1002/ana.410120320.
3. Momaya AM, Kwapisz A, Choate WS et al. Clinical outcomes of suprascapular nerve decompression: a systematic review. J Shoulder Elbow Surg 2018; 27 (1): 172–180 doi: 10.1016/j.jse.2017.09.025.
4. Surya P, Pankhania R, Ul Islam S. Suprascapular neuropathy in overhead athletes: a systematic review of aetiology and treatment options. Open Orthop J 2019; 13 : 177–182 doi: 10.2174/1874325001913010177.
5. Shin C, Lee SE, Yu KH et al. Spinal root origins and innervations of the suprascapular nerve. Surg Radiolanat 2010; 32 (3): 235–238 doi: 10.1007/s00276-009-0597-5.
6. Demirhan M, Imhoff AB, Debski RE et al. The spinoglenoid ligament and its relationship to the suprascapular nerve. J Should Elbow Surg 1998; 7 (3): 238–243 doi: 10.1016/s1058-2746 (98) 90051-9.
7. Kaiser R a kol. Chirurgie hlavových a periferních nervů s atlasem přístupů. Praha: Grada Publishing 2016.
8. Vorster W, Lange CP, Briet RJ et al. The sensory branch distribution of the suprascapular nerve: an anatomic study. J Should Elbow Surg 2008; 17 (3): 500–502 doi: 10.1016/j.jse.2007.10.008.
9. Strauss EJ, Kingery MT, Klein D et al. The evaluation and management of suprascapular neuropathy. J Am Acad Orthop Surg 2020; 28 (15): 617–627 doi: 10.5435/JAAOS-D-19-00526.
10. Williams MD, Edwards TB, Walch G. Understanding the importance of the teres minor for shoulder function: functional anatomy and pathology. J Am Acad Orthop Surg 2018; 26 (5): 150–161 doi: 10.5435/JAAOS-D-15 - 00258.
11. Araujo MG, Fragoso YD. Occupational lesion of the suprascapular nerve leading to marked atrophy of the supra - and infraspinatus muscles. J Clin Neuromusc Dis 2004; 6 (1): 22–23 doi: 10.1097/01.cnd.0000136398.40479.99.
12. Ehler E, Ridzoň P, Fenclová Z et al. Kompresivní neuropatie jako nemoc z povolání. Cesk Slov Neurol N 2019; 82/115 (5): 478 – 489. doi: 10.14735/amcsnn2019478.
13. Fenclová Z, Urban P, Pelclová D et al. Neurologická profesionální onemocnění v České republice v letech 1994–2009. Cesk Slov Neurol N 2010; 75/108 (1): 70–74.
14. Ferretti A, Cerullo G, Russo G. Suprascapular neuropathy in volleyball players. J Bone Joint Surg Am 1987; 69 (2): 260–263.
15. Orenčák R, Onušková S, Onuška A et al. Neuropatia n. suprascapularis. Rehabil Fyz Lék 2015; 22 (2): 80–84.
16. Holzgraefe M, Kukowski B, Eggert S. Prevalence of latent and manifest suprascapular neuropathy in high-performance volleyball players. Br J Sports Med 1994; 28 (3): 177–179. doi: 10.1136/bjsm.28.3.177.
17. Mazza D, Iorio R, Drogo P et al. Did the prevalence of suprascapular neuropathy in professional volleyball players decrease with the changes occurred in serving technique? Phys Sportsmed 2020: [in press]. doi: 10.1080/00913847.2020.1766344.
18. Global Team Toyota Athlete – Ivan Zaytsev. [online]. Available from: https: //global.toyota/en/company/trajectory-of-toyota/sports/mobility-for-all/athlete/ivan_zaytsev.html.
19. Constant CR, Murley AH. A clinical method of functional assessment of the shoulder. Clin Orthop Rel Res 1987; (214): 160–164.
20. Kim SJ, Hong SH, Jun WS et al. MR imaging mapping of skeletal muscle denervation in entrapment and compressive neuropathies. Radiographics 2011; 31 (2): 319–332. doi: 10.1148/rg.312105122.
21. Ahlawat S, Wadhwa V, Belzberg AJ et al. Spectrum of suprascapular nerve lesions: normal and abnormal neuromuscular imaging appearances on 3-T MR neurography. Am J Roentgenol 2015; 204 (3): 589–601. doi: 10.2214/AJR.14.12974.
22. Okoroha KR, Fidai MS, Tramer JS et al. Diagnostic accuracy of ultrasound for rotator cuff tears. Ultrasonography 2019; 38 (3): 215–220 doi: 10.14366/usg.18058.
23. Shah AA, Butler RB, Sung SY et al. Clinical outcomes of suprascapular nerve decompression. J Should Elbow Surg 2011; 20 (6): 975–982 doi: 10.1016/j.jse.2010.10.032.
24. Parsonage MJ, Turner JW. Neuralgic amyotrophy; the shoulder-girdle syndrome. Lancet 1948; 1 (6513): 973–978. doi: 10.1016/s0140-6736 (48) 90611-4.
25. Van Eijk JJ, Groothuis JT, Van Alfen N. Neuralgic amyotrophy: An update on diagnosis, pathophysiology, and treatment. Muscle Nerve 2016; 53 (3): 337–350 doi: 10.1002/mus.25008.
26. Darnell RB, Posner JB. Paraneoplastic syndromes involving the nervous system. New Engl J Med 2003; 349 (16): 1543–1554. doi: 10.1056/NEJMra023009.
27. Ortiz Torres M, Gudlavalleti A, Mesfin FB. Brachial plexitis (parsonage turner syndrome, brachial neuropathy, brachial radiculitis). [online]. Available from: https: //www.ncbi.nlm.nih.gov/books/NBK430685/.
28. Michálek P, Matias M. Využití ultrazvuku v intervenční léčbě bolesti. [online]. Dostupné z: https: //aimjournal.cz/pdfs/aim/2018/04/08.pdf.
29. Kim DH, Murovic JA, Tiel RL et al. Management and outcomes of 42 surgical suprascapular nerve injuries and entrapments. Neurosurgery 2005; 57 (1): 120–127 doi: 10.1227/01.neu.0000163406.14384.4f.
30. Davis FB, Jr., Katsuura Y, Dorizas JA. A retrospective review of 112 patients undergoing arthroscopic suprascapular nerve decompression. J Orthop 2019; 19 : 31–35 doi: 10.1016/j.jor.2019.11.048.
31. Kanta M, Ehler E, Laštovička D et al. Kompresivní syndromy n. suprascapularis – zkušenosti s chirurgickou léčbou. Rozhl Chir 2009; 88 (9): 497–501.
32. Le Hanneur M, Maldonado AA, Howe BM et al. „Isolated“ suprascapular neuropathy: compression, traction, or inflammation? Neurosurgery 2019; 84 (2): 404–412. doi: 10.1093/neuros/nyy050.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2020 Issue 6-
All articles in this issue
- Progressive supranuclear palsy
- The international classification of orofacial pain (ICOP) – the official Czech translation of the 1st edition
- Suprascapular neuropathy
- Flexible endoscopic evaluation of swallowing vs. screening tests for dysphagia and their effect on the final outcome in post-acute stroke patients
- Comparison of in vivo and in vitro measurements of flow parameters in carotid stenosis – pilot results of hemodynamic phantom testing
- COVID-19 associated encephalopathy responding to treatment with intravenous immunoglobulins
- Patient with slowly progressive symptoms from cervico-cranial region
- Syndrome of inappropriate antidiuretic hormone secretion as the first symptom of esthesioneuroblastoma
- Coincidence of multiple sclerosis and myasthenia gravis
- Early revascularization after combined surgery in moyamoya disease
- Endoscopic lavage of intraventricular haemorrhage in premature newborns
- Czech Neurological Society CMA JEP expert opinion for primary care management of acute low back pain in adults
- Guidelines for nutritional support in stroke
- Odešel doc. MUDr. Roman Schröder, CSc.
- Zemřel doc. MUDr. Edgar Lukáš, DrSc. (1932–2020)
- MUDr. Michal Králik, CSc. Spomienka na vzácneho človeka.
- Prof. MUDr. Ľubomír Lisý, DrSc.
- Rozloučení s prof. MUDr. Valentinou Stýblovou, DrSc. (1922–2020)
- MUDr. Hanuš Baš, CSc., devadesátiletý
- Prof. MUDr. Peter Kukumberg, PhD. – 75-ročný
- Active secondary progressive multiple sclerosis treatment with a selective sphingosine-1-phosphate receptor modulator
- Hemodynamic changes in four aneurysms leading to their rupture at follow-up periods
- Clinical characteristics of newly diagnosed Parkinson’s disease patients included in the longitudinal BIO-PD study
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Progressive supranuclear palsy
- Suprascapular neuropathy
- Flexible endoscopic evaluation of swallowing vs. screening tests for dysphagia and their effect on the final outcome in post-acute stroke patients
- COVID-19 associated encephalopathy responding to treatment with intravenous immunoglobulins
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

