-
Medical journals
- Career
Dekubity u pacientů spinální ambulance celoživotní péče FN Brno 2013 – 2016
Authors: L. Vašíčková 1,2,3,4; M. Mašek 2; J. Siegelová 3
Authors‘ workplace: Rehabilitační oddělení FN Brno 1; Spinální jednotka Kliniky úrazové chirurgie LF MU a FN Brno 2; Katedra fyzioterapie a rehabilitace, LF MU Brno 3; Ústav ochrany a podpory zdraví, LF MU Brno 4
Published in: Cesk Slov Neurol N 2018; 81(Suplementum 1): 38-42
Category: Original Paper
doi: https://doi.org/10.14735/amcsnn2018S38Overview
Cíl:
Cílem je analyzovat soubor 273 pacientů s lézí míšní, kteří byli vyšetřeni v období 2013 – 2016 ve spinální ambulanci celoživotní péče FN Brno se zřetelem na výskyt dekubitů.
Soubor a metodika:
Celkem 273 pacientů základního souboru bylo komplexně vyšetřeno vč. skóre American Spinal Injury Association (ASIA). Byl vyčleněn podsoubor pacientů s dekubity, zhodnocena jejich lokalizace, stupeň, řešení.
Výsledky:
Ze 273 pacientů bylo 230 (84,5 %) mužů, 43 (15,5 %) žen. Průměrný věk muži 46,7 let, ženy 46,5 let. Závažnost léze míšní ASIA Impairment Scale (AIS) A u 114 (41,8 %) pacientů, AIS B u 28 (10,3 %) pacientů, AIS C 58 (21,2 %), AIS D 73 (26,7 %) pacientů. Neurologická úroveň léze v oblasti krční byla u 130 (47,6 %) pacientů, hrudní 120 (44 %) a bederní 23 (8,4 %) pacientů. V základním souboru bylo zjištěno 26 (9,5 %) pacientů se 33 dekubity. V podsouboru s dekubity byli pacienti AIS A 21 (7,7 %) a AIS B 5 (1,8 %). Neurologická úroveň léze byla u 17 pacientů (6,2 %) v hrudní oblasti, v krční u 8 (2,9 %) pacientů. Nejvíce dekubitů 13 (39,3 %) bylo pod hrboly sedacích kostí a v sakru 7 (21,2 %). Nejčetnější dekubity byly II. stupně 23 (69,5 %), nejzávažnějších IV. stupně bylo 6 (18,3 %); 4 (12,2 %) byly III. stupně. Celkem 11 (33,3 %) dekubitů bylo následně řešeno chirurgicky.
Závěr:
V souboru 273 osob byli nejrizikovější na vznik dekubitů pacienti se závažnou lézí míšní AIS A, paraplegici s velkou aktivitou na vozíku. Nejčastější lokalita dekubitů byla pod hrboly sedacích kostí.
Klíčová slova:
spinální ambulance celoživotní péče – léze míšní – dekubitus – ASIA skóre
Úvod
Spinální trauma úrazové či neúrazové etiologie je velmi závažné onemocnění, které u mnoha pacientů zanechává těžké celoživotní následky. Od vzniku léze míšní (LM) se vždy jedná o multioborové postižení [1] a jako takové vyžaduje od prvopočátku vysoce specializovanou a finančně náročnou péči [2]. Komplikace zdravotního stavu vznikají v oblasti kardiopulmonální, urologické, gastrointestinální, psychologické, ve výživě a u imobilního pacienta s poruchou či ztrátou citlivosti je vysoké riziko vzniku dekubitů [3]. Díky metodickému opatření Ministerstva zdravotnictví (MZ) ČR je akutní a subakutní péče dobře zajištěna [4].
Během celého pobytu ve zdravotnických zařízeních na oddělení anesteziologicko-resuscitační péče, na spinální jednotce i na spinální rehabilitační jednotce je pacient průběžně informován o svém zdravotním stavu, o rizicích a hlavně prevenci komplikací. Intenzivně rehabilituje, aby plně rozvinul zbytkový pohybový potenciál a vytvořil si náhradní pohybové vzorce tam, kde mu jeho postižení nedovoluje standardní pohyb [5]. Se souhlasem pacienta jsou rodinní příslušníci informováni o jeho potřebách medicínských, možnostech vybavení pomůckami, o bezbariérových úpravách, legislativě, pomáhajících institucích, o možnosti případného pracovního zapojení. Pacient a jeho rodina jsou při propuštění ze spinální rehabilitační jednotky znovu podrobně instruováni o nutnosti multioborové péče i z domácího prostředí – o kontrolách u traumatologa, ortopeda, neurochirurga (dle základního onemocnění), neurologa, urologa, rehabilitačního lékaře, psychologa či psychiatra a případně u dalších specialistů dle klinické situace. Velký důraz je kladen na prevenci dekubitů. Jsou seznámeni s rizikovými faktory vnitřními a vnějšími, s nutností každodenní kontroly rizikových oblastí, s rizikovým chováním, které ke vzniku dekubitů může vést. A také s nutností nepodceňovat malé defekty a vyhledat odbornou pomoc, kdykoli mají nejistotu. Jak uvádí ve své práci Li et al, zdravé chování (adekvátní tělesná hmotnost, návrat do práce, život v rodině, redukce kouření a alkoholu) výrazně omezilo výskyt dekubitů [6]. Dále upozorňuje, že je nutná prevence zvláště u lidí žijících delší dobu s LM a u lidí s vyšší LM, protože ti hůře mění polohu, a tak nemohou redukovat tlak v jednotlivých kontaktních plochách na sedacím polštáři. Dekubity jsou velice závažná komplikace, která může vést k úmrtí pacienta. Savic et al ve své studii uvádějí, že skóre úmrtnosti lidí s LM je výrazně vyšší než u obecné populace, zvláště pro dekubity, urologické a dýchací obtíže [7].
Situace spinálního pacienta po propuštění ze spinální rehabilitační jednotky již není metodickým opatřením MZ ČR řešena. Proto všechna čtyři pracoviště, kde je v ČR spinální jednotka (FN Brno, FN Motol, FN Ostrava, Krajská nemocnice Liberec), mají zřízenu spinální ambulanci celoživotní péče, kam se pacient může objednat nebo i dostavit bez objednání v případě problému, který není schopen řešit ve spádu.
Soubor a metodika
Základním souborem je 273 pacientů s lézí míšní úrazové a neúrazové etiologie, kteří byli vyšetřeni ve spinální ambulanci celoživotní péče FN Brno v letech 2013 – 2016.Ve spinální ambulanci celoživotní péče FN Brno je vyšetřen každý pacient, který byl hospitalizován na spinální jednotce FN Brno. Standardně je k prvnímu vyšetření objednán po propuštění z rehabilitační spinální jednotky a následně za rok. Další kontrola ve spinální ambulanci celoživotní péče je za 2 roky a potom již dle potřeby.
Vyšetření obsahuje podrobnou anamnézu vč. výsledků vyšetření neurologa, traumatologa, neurochirurga, urologa, RTG, CT, MR a případně dalších spinálních specialistů s důrazem na aktuální obtíže pacienta. Dále je prováděno klinické vyšetření v sedu ve vozíku a posouzení vhodnosti nastavení vozíku, podrobné vyšetření na lehátku vč. vyhodnocení závažnosti a výše LM dle mezinárodní klasifikace LM podle American Spinal Injury Association (ASIA) [8]. U pacientů, u kterých byl při vyšetření zjištěn floridní dekubitus či uváděli dekubitus v anamnéze, bylo realizováno i vyšetření tlakovou mapou v sedu ve vozíku. V závislosti na komplexním posouzení anamnézy, výsledků vyšetření, rizikových faktorů, typu sedacího polštáře, vhodnosti a nastavení vozíku byl doporučen další postup. Vyšetření tlakovou mapou bylo realizováno i u pacientů při patologickém sedu ve vozíku s diagnostikou příčin zjištěné patologie a možnosti jejího řešení vhodným nastavením vozíku či výběrem jiného sedacího polštáře.
Ze základního souboru 273 pacientů byl vyčleněn podsoubor 26 (9,5 %) pacientů, u kterých byl při vyšetření zjištěn floridní dekubitus. U tohoto podsouboru spinálních pacientů s dekubitem byla vedle uvedeného vyšetření též analyzována lokalizace dekubitu, stupeň dekubitu, způsob léčby, věk pacienta a délka života od vzniku LM. Byl zhodnocen výskyt dekubitů vzhledem k tíži postižení a výši LM.
Studie byla schválena lokální etickou komisí. Všichni účastníci podepsali informovaný souhlas.
Výsledky
Základní soubor tvořilo celkem 273 pacientů s LM, z toho 230 (84,5 %) mužů a 43 (15,5 %) žen (tab. 1). LM úrazové etiologie byla prokázána u 221 (81 %) pacientů, z toho 187 (68,5 %) mužů a 34 (12,5 %) žen. Neúrazová příčina byla verifikována u 52 (19 %) pacientů, z toho 43 (15,7 %) mužů a 9 (3,3 %) žen. Věkový průměr v základním souboru byl u mužů 46,7 roku s rozpětím 18 – 84 let, u žen 46,5 roku s rozpětím 21 – 77 let. Doba od vzniku LM do vyšetření ve spinální ambulanci celoživotní péče byla u mužů 3,9 roku (v rozmezí 1 – 43 let), u žen 5,56 roku (v rozmezí 1 – 29 let). Závažnost postižení ASIA Impairment Scale (AIS) stupně A byla u 114 (41,8 %) pacientů, stupně B u 28 (10,3 %) pacientů, stupeň C byl zjištěn u 58 (21,2 %) pacientů a stupeň D u 73 (26,7 %) (tab. 2). Výše neurologického postižení (Neurologic Level of Injury) v oblasti krční míchy byla zjištěna u 130 (47,6 %) pacientů, hrudní mícha byla postižena u 120 (44 %) pacientů a postižení v bederní oblasti bylo zjištěno u 23 (8,4 %) pacientů (tab. 3).
Table 1. Pacienti vyšetření ve spinální ambulanci celoživotní péče FN Brno 2013–2016. 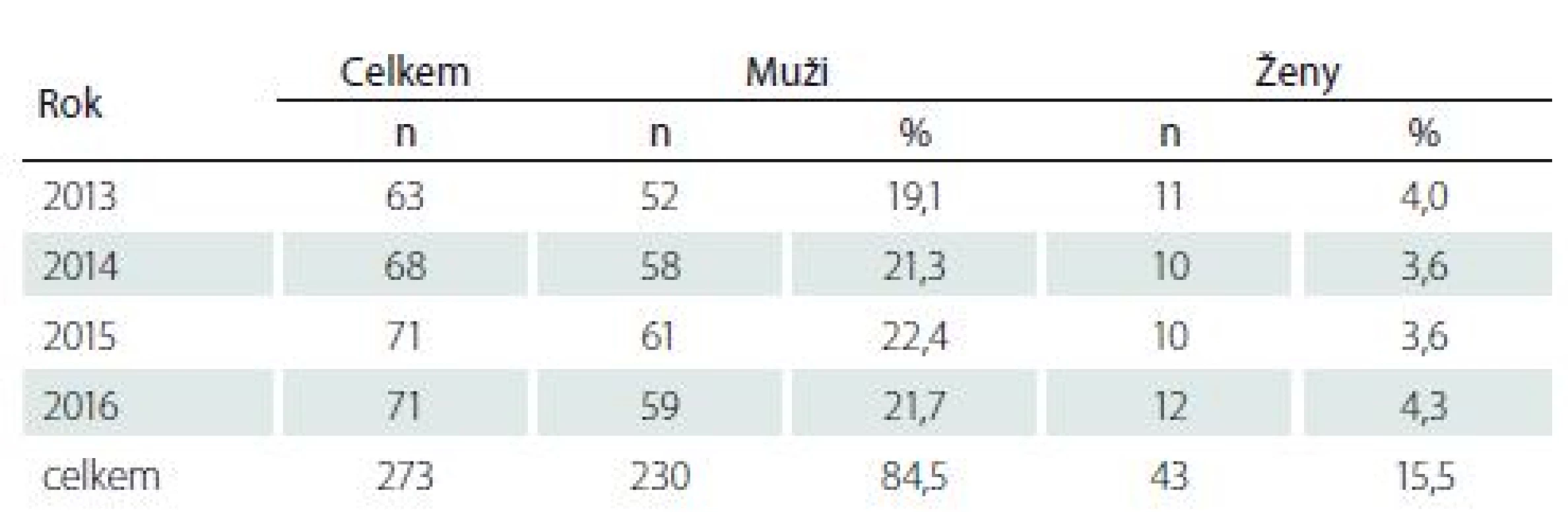
Table 2. Závažnost léze míšní dle ASIA protokolu u vyšetřených pacientů v základním souboru a souboru s dekubity. 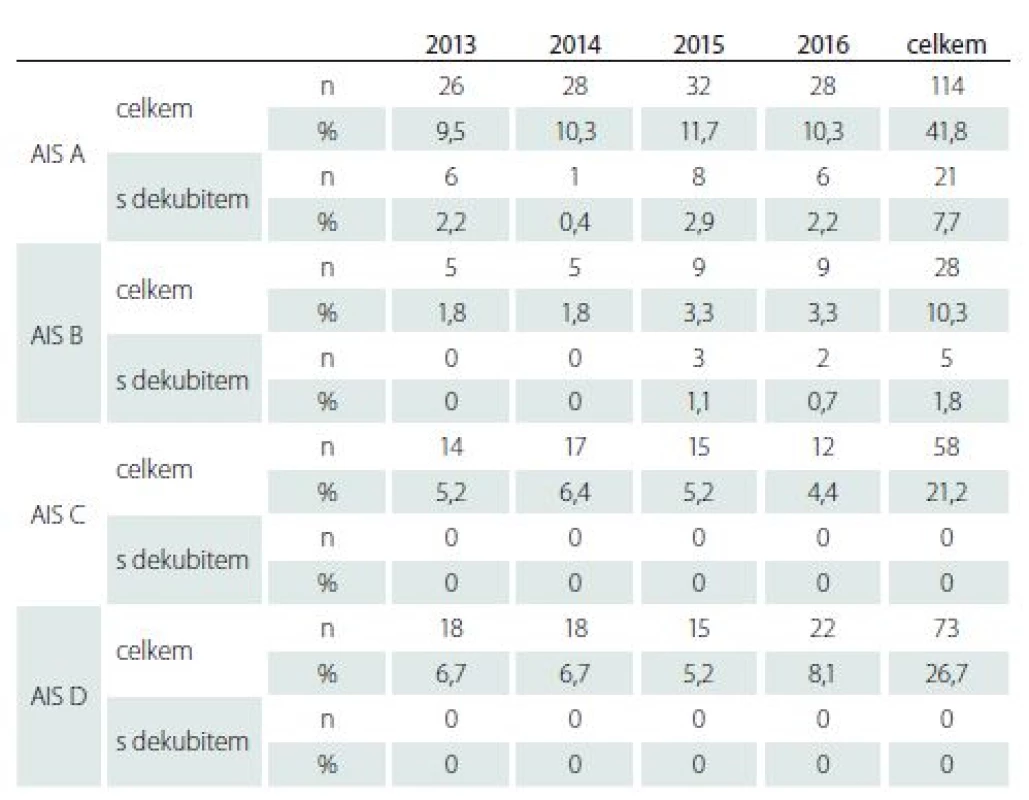
ASIA – American Spinal Injury Association; AIS – ASIA Impairment Scale Table 3. Úroveň léze míšní u pacientů základního souboru a v souboru s dekubity. 
AIS – ASIA Impairment Scale V základním souboru 273 vyšetřených pacientů bylo zjištěno 26 (9,5 %) pacientů s celkem 33 dekubity. V tomto podsouboru ambulantních pacientů s LM s dekubity bylo 19 (7 %) mužů a 7 (2,5 %) žen. U 25 (9,2 %) pacientů vznikla LM, u 1 (0,3 %) byla etiologie neúrazová. Průměrný věk pacientů v podsouboru s dekubity byl u mužů 44,9 roku (rozmezí 18 – 65 let), u žen 46,1 roku (rozmezí 35 – 60 let). Doba od vzniku LM do vyšetření ve spinální ambulanci celoživotní péče byla v podsouboru pacientů s dekubity u mužů 6,3 roku (rozmezí 1 – 33 let), u žen 11,5 roku (rozmezí 1 – 22 let).
Závažnost postižení AIS A jsme v podsouboru s dekubity zjistili u 21 pacientů (7,7 % ze základního souboru; 80,8 % v podsouboru s dekubity). AIS B u 5 pacientů (1,8 % ze základního souboru; 19,2 % v podsouboru s dekubity). Stupeň postižení AIS C a D nebyl v podsouboru s dekubity zjištěn. Výše LM byla v podsouboru s dekubity v oblasti krční míchy u 8 pacientů (2,9 % ze základního souboru; 30,8 % v podsouboru s dekubity), v hrudní míše u 17 pacientů (6,2 ze základního souboru; 65,4 % v podsouboru s dekubity). Poškození v bederní oblasti jsme zjistili u 1 pacienta (0,4 % ze základního souboru; 3,8 % v podsouboru s dekubity).
Nejčastější lokalizace dekubitu byla v našem podsouboru pod hrboly sedacích kostí ve 13 případech (39,3 % z celkového počtu dekubitů), dále pak v sakru 7 dekubitů (21,2 %), na zevním či vnitřním hlezenním kloubu jsme nalezli 5 dekubitů (15,1 %), na kostrči 2 dekubity (6,1 %) a taktéž 2 na patě (6,1 %). V jiných lokalizacích byly 4 dekubity (12,2 %); konkrétně se jednalo o 2 dekubity na pravé dolní končetině, 1 dekubitus na lokti a 1 dekubitus v introitu vaginy (tab. 4). Z celkového počtu 33 dekubitů bylo 23 (69,5 %) II. stupně, 4 (12,2 %) byly III. stupně a 6 (18,3 %) bylo IV. stupně (tab. 5). Nejvyšší počet dekubitů u jednoho pacienta z podsouboru byl 6 (18,3 % ze všech dekubitů), z toho polovina IV. stupně. Chirurgicky bylo následně léčeno 11 (33,3 %) dekubitů a konzervativně 22 (66,7 %) dekubitů.
Table 4. Lokalizace dekubitů na těle pacientů. 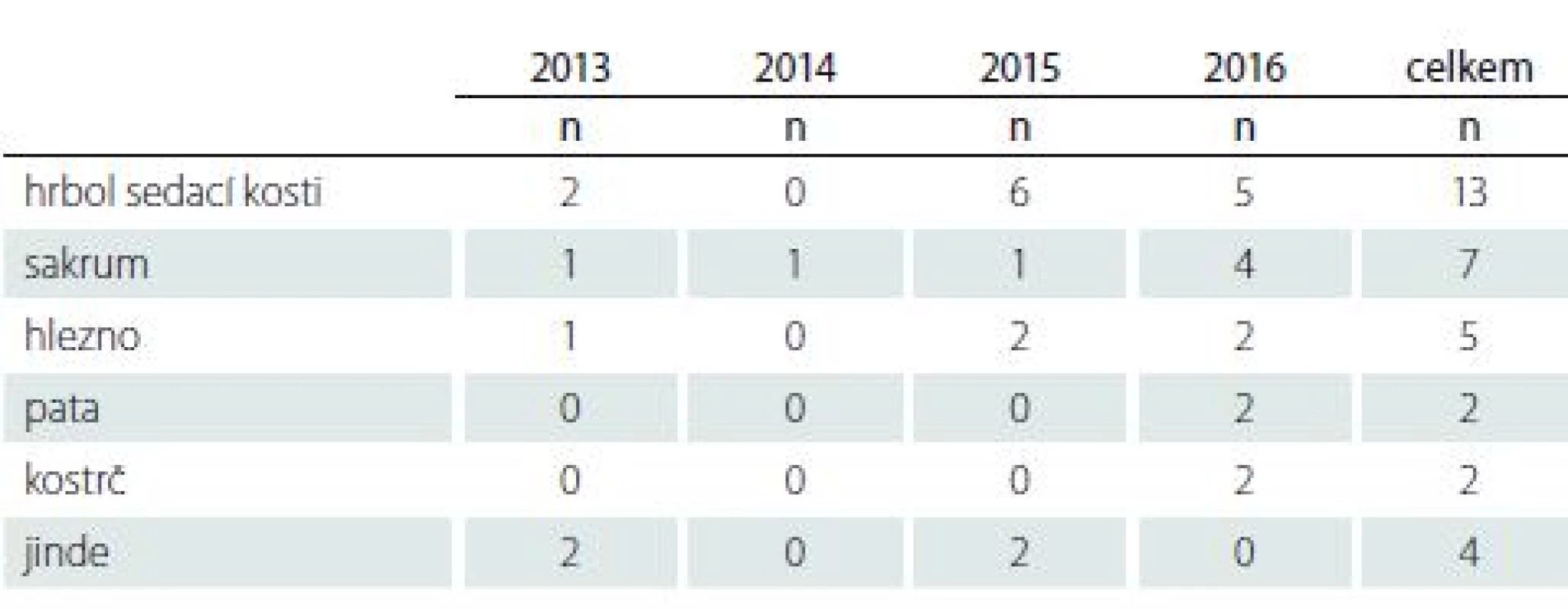
Table 5. Závažnost dekubitů – rozdělení do stupňů/kategorií. 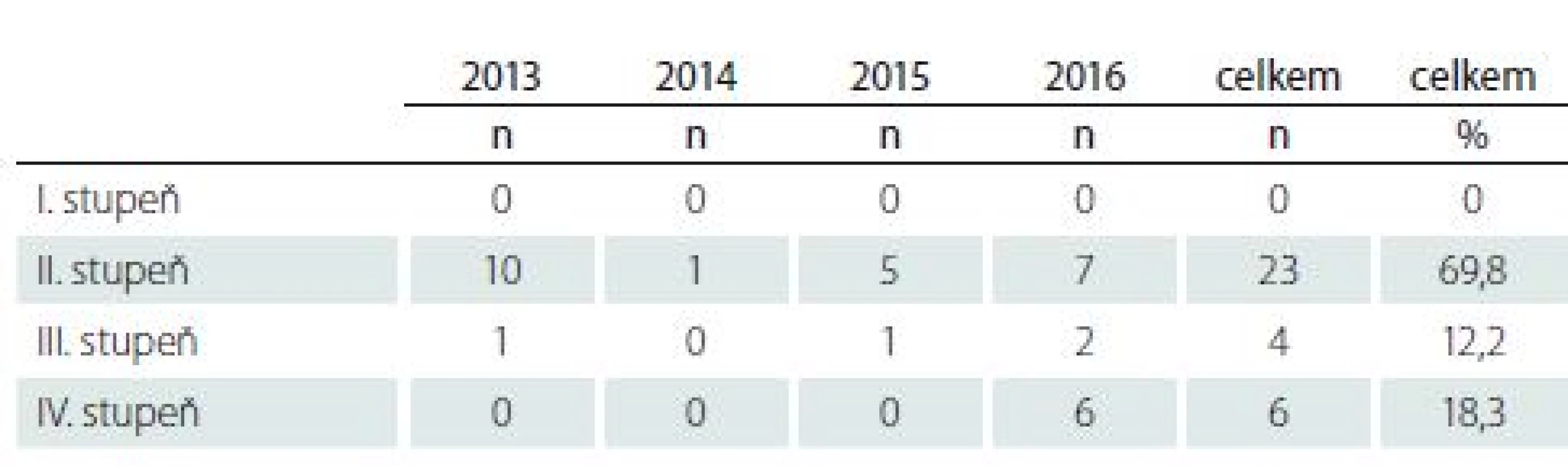
Diskuze
V našem základním souboru chronických ambulantních pacientů převažují muži. Běžně se uvádí, že muži tvoří 75 % pacientů s LM, zatímco my jsme zjistili LM u mužů v 84,5 %. Vyšší počet mužů si vysvětlujeme i vyšším procentem zastoupení mužů při akutních hospitalizacích v letech 2014 a 2015 (interní statistika pracoviště). Poměr se mění v podsouboru s dekubity, kde pouze v tomto podsouboru jsou muži zastoupeni 73 % a ženy 27 %. Celkem se jedná o 81 % pacientů s úrazovou etiologií LM a pouze 19 % s neúrazovou etiologií LM, což taktéž koresponduje s rozložením úrazových a neúrazových LM u akutních pacientů, které se potom promítá do ambulantní chronické péče. Věkový průměr pacientů 46,7 let u mužů a 46,5 u žen (i když rozmezí 18 – 84 let u mužů a 21 – 77 let u žen je velmi široké) dokumentuje současný evropský stav zvyšujícího se věku u spinálních pacientů. Spinální trauma postihuje lidi v plném produktivním věku [1]. V našem souboru jsme zjistili vysoký počet (52,1 %) těžce postižených ambulantních pacientů se závažností LM AIS A a AIS B. A současně 47,6 % pacientů s postižením v oblasti krční páteře, tedy tetrapostižených pacientů s poruchou jemné motoriky horních končetin. Celkem 9,5 % pacientů s dekubity v základním souboru se ve srovnání s některými zahraničními studiemi jeví jako dobrý výsledek [9]. Ale celkový počet chronických pacientů s LM s dekubitem v populaci je výrazně vyšší. Řada pacientů řeší své problémy místně na jiném pracovišti, případně přímo s Klinikou popálenin a plastické chirurgie (KPPCH) FN Brno. K vyšetření do spinální ambulance celoživotní péče se pak neobjednají. Dekubity jsme verifikovali pouze u nejtíže postižených pacientů AIS A a AIS B, pacienti s mírnějším stupněm závažnosti postižení AIS C a AIS D dekubity neměli. V závažnosti na výši LM měli nejvíce dekubitů pacienti s postižením hrudní míchy (65,4 % ze skupiny s dekubity) s paraplegií. Paraplegičtí pacienti jsou výrazně pohybově aktivnější, tráví více času na vozíku, jsou zatížení větším množstvím třecích a střižných sil v oblasti pánve, což vede k vyššímu riziku vzniku dekubitů. U tetrapostižených pacientů při LM v úrovni krční byly v této skupině s dekubity ověřeny ve 30,8 %. Tetrapostižený pacient hůře mění polohu, má horší stabilitu a rovnováhu sedu než paraplegik, to vede k patologii sedu ve vozíku s rizikem vzniku dekubitů.
Námi zjištěná nejčastější lokalizace dekubitu pod hrboly sedacích kostí (39,3 %) ze všech dekubitů odpovídá zahraničním studiím [10]. Je překvapivé, že jsme v našem souboru nenalezli žádné dekubity v trochanterické lokalitě, které jsou u chroniků v četnosti uváděny na druhém místě. Atypický výskyt dekubitu v introitu vaginy je dán jednoznačně nevhodným výběrem sedacího polštáře a nesprávným nastavením vozíku. U všech dekubitů jsme analyzovali příčinu vzniku a doporučili nejen další postup konzervativní či chirurgický, ale řešili jsme i sezení ve vozíku, jeho nastavení a vhodný sedací polštář [11,12]. Dekubitus na lokti u tetrapostiženého pacienta závažnosti AIS A je důsledkem potřeby stability a opory lokte na područce vozíku a taktéž mobilitou na lůžku na loktech při neaktivním m. triceps brachii a nefunkční extenzi v lokti [13]. Řešením je úprava nastavení vozíku a ergoterapie s nácvikem mobility na lůžku bez chronické iritace místa s dekubitem.
Většina námi zjištěných dekubitů (69,8 % ze všech dekubitů) byla II. stupně. Ale i 6 dekubitů (18,1 %) IV. stupně je závažné zjištění. Pacienti byli léčeni v domácím prostředí, bez analýzy vnitřního prostředí a celkového stavu, neadekvátně a s progresí dekubitu. Pacienti s 10 dekubity (30,2 % ze všech dekubitů) III. a IV. stupně byli předáni na ambulanci KPPCH FN Brno k ošetření a další (chirurgické) léčbě.
Jak uvádějí Parker et al a French et al, dekubity jsou jednou z příčin rehospitalizace pacientů s LM, výrazným způsobem snižují kvalitu života a zvyšují již tak vysoké finanční nároky zdravotní a sociální na spinálního pacienta [14,15].
Je nezbytné trvale edukovat pacienty a jejich rodinné příslušníky v prevenci dekubitů, prohlubovat znalosti zdravotníků a pracovníků v sociálních službách v prevenci a moderní léčbě dekubitů [16,17]. Dekubity stále zůstávají závažnou komplikací v životě lidí po spinálním traumatu, která se promítá do zdravotní, sociální i ekonomické oblasti [18,19]. Je žádoucí, aby byla vytvořena počítačová databáze erudovaných pracovišť, na která se spinální pacienti mohou podle místa svého bydliště při vzniku dekubitu obrátit s jistotou, že jim bude poskytnuta kvalifikovaná a specializovaná péče.
Závěr
V našem souboru 273 pacientů ošetřených v letech 2013 – 2016 jsme ověřili, že dekubity u chronických spinálních pacientů vznikají nejčastěji u nejtíže postižených AIS Apacientů a u pacientů s thorakální LM. U sedících pacientů je nejčastější oblast vzniku dekubitu pod hrbolem sedací kosti.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Lia Vašíčková
Spinální jednotka Kliniky úrazové chirurgie LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: liavasickova@tiscali.cz
Přijato k recenzi: 28. 6. 2018
Přijato do tisku: 10. 8. 2018
Sources
1. Bickenbach J (ed). International spinal perspectives on spinal cord injury. Malta: World Health Organization 2013.
2. Parent S, Barchi S, LeBreton M et al. The impact of specialized centres of care for spinal cord injury on lengthof stay, complications, and mortality: a systematic review of the literature. J Neurotrauma 2011; 28(8): 1363 – 1370. doi: 10.1089/ neu.2009.1151.
3. Pokorná A, Benešová K, Mužík J et al. Sledování dekubitálních lézí u pacientů s neurologickým onemocněním – analýza Národního registru hospitalizovaných. Cesk Slov Neurol N 2016; 79/ 111 (Suppl 1): S8 – S14. doi: 10.14735/ amcsnn2016S8.
4. Vašíčková L, Mašek M, Siegelová J. Výskyt dekubitů u pacientů s lézí míšní na Spinální jednotce Kliniky úrazové chirurgie LF MU a FN Brno 2013 – 2016. Cesk Slov Neurol N 2017; 80/ 113 (Suppl 1): S45 – S49. doi: 10.14735/ amcsnn2017S45.
5. Anneken V, Hanssen-Doose A, Hirschfeld S et al. Influence of physical exercise on quality of life in individuals with spinal cord injury. Spinal Cord 2010; 48(5): 393 – 399. doi: 10.1038/ sc.2009.137.
6. Li C, DiPiro ND, Krause J. A latent structural equation model of protective behaviours and pressure ulcer outcomes among people living with spinal cord injury. Spinal Cord 2017; 55(2): 135 – 140. doi: 10.1038/ sc.2016.166.
7. Savic G, DeVivo MJ, Frankel HL et al. Causes of death after traumatic spinal cord injury-a 70-year British study. Spinal Cord 2017; 55(10): 891 – 897. doi: 10.1038/ sc.2017.64.
8. Kříž J, Chvostová Š. Vyšetřovací a rehabilitační postupy u pacientů po míšní lézi. Neurol praxi 2009; 10(3): 136 – 140.
9. Eslami V, Saadat S, Arejan RH et al. Factors associated with the development of pressure ulcers after spinal cord injury. Spinal Cord 2012; 50(12): 899 – 903. doi: 10.1038/ sc.2012.75.
10. Romanelli M, Clark M, Cherry G et al. Science and practice of pressure ulcer management. London: Springer-Verlag 2006.
11. Engström B. Ergonomic Seating: a true challenge: seating and mobility for the physically challenged: risks& possibilities when using wheelchairs. Stockholm: Posturalis Books 2003.
12. Potten YJ, Seelen HA, Drukker J et al. Chair configuration and balance control in persons with spinal cord injury. Arch Phys Med Rehabil (2000); 81(4): 401 – 408. doi: 10.1053/ mr.2000.3859.
13. Bromley I. Tetraplegia and paraplegia: a guide for physiotherapists. Edinburgh: Churchill Livingstone 1998.
14. Paker N, Soy D, Kesiktaş N et al. Reasons for rehospitalization in patients with spinal cord injury: 5 years‘ experience. Int J Rehabil Res 2006; 29(1): 71 – 76. doi: 10.1097/ 01.mrr.0000185953.87304.2a.
15. French DD, Campbell RR, Sabharwal S et al. Health care costs for patients with chronic spinal cord injury in the veterans health administration. J Spinal Cord Med 2007; 30(5): 477 – 481.
16. Taghipoor KD, Arejan RH, Rasouli MR et al. Factors associated with pressure ulcers in patients with complete or sensory-only preserved spinal cord injury: is there any difference between traumatic and nontraumatic causes? J Neurosurg Spine 2009; 11(4): 438 – 444. doi: 10.3171/ 2009.5.SPINE08896.
17. Krause JS, Broderick L. Patterns of recurrent pressure ulcers after spinal cord injury: identification of risk and protective factors 5 or more years after onset. Arch Phys Med Rehabil 2004; 85(8): 1257 – 1264. doi: 10.1016/ j.apmr.2003.08.108.
18. Lala D, Dumont FS, Leblond J et al. Impact of pressure ulcers on individuals living with a spinal cord injury. Arch Phys Med Rehabil 2014; 95(12): 2312 – 2319. doi: 10.1016/ j.apmr.2014.08.003.
19. Hoff JM, Bjerke LW, Gravem PE et al. Pressure ulcers after spinal cord injury. Tidsskr Nor Laegeforen 2012; 132(7): 838 – 839. doi: 10.4045/ tidsskr.10.0878.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2018 Issue Suplementum 1-
All articles in this issue
- Monitoring tlakových lézí – validace datasetu po druhém pilotním sběru dat
- Změny v kvalitě hojení ran po podání nenasycených mastných kyselin u potkana
- Dekubity u pacientů spinální ambulance celoživotní péče FN Brno 2013– 2016
- Rekonstrukce defektů dutiny ústní supraklavikulárním lalokem
- Dekubity u pacientov s komorbidnými neurologickými ochoreniami
- Faktory hojenia dekubitov u kriticky chorých pacientov
- Faktory ovlivňující recidivu dekubitální léze po plastickém chirurgickém výkonu – retrospektivní analýza
- Předcházení dekubitům je lepší než řešení jejich důsledků
- Chondroblastický osteosarkom maxily, pacientka s Li-Fraumeni syndromem
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Dekubity u pacientov s komorbidnými neurologickými ochoreniami
- Chondroblastický osteosarkom maxily, pacientka s Li-Fraumeni syndromem
- Rekonstrukce defektů dutiny ústní supraklavikulárním lalokem
- Monitoring tlakových lézí – validace datasetu po druhém pilotním sběru dat
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

