-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
SGLT-2 inhibitory a jejich uplatnění v praxi – update 2022
The position of SGLT2 inhibitors in current medical practice – update 2022
Cardiovascular diseases are still the most common cause of mortality in patients with type 2 diabetes. Studies on the cardiovascular safety of new antidiabetic treatments, that have significantly expanded the treatment options for type 2 diabetes over the last 20 years, have provided evidence not only for the cardiovascular safety of SGLT-2 inhibitors (SGLT-2i, gliflozins), but also unexpectedly showed a significant effect on the reduction of cardiovascular risk, incidence and progress of heart failure and nephroprotectivity. For the first time, a reduction in cardiovascular and overall mortality was demonstrated for empagliflozin in 2015 in patients at very high cardiovascular risk. Further studies with gliflozins in patients with diabetes, but also in non-diabetic individuals, show that gliflozins have more pharmacological similarities than differences, especially in terms of protection against the development and progression of heart failure and maintenance of glomerular filtration rate. The revolutionary contribution of SGLT-2i is therefore perceived today not only by diabetologists, but also by cardiologists and nephrologists. In ESC guidelines, SGLT-2i are recommended as a first-line antidiabetic treatment for patients with diabetes at high cardiovascular risk, attacking the hitherto unshakable position of metformin at this pole position, and their indications should be considered in patients with type 2 diabetes with atherosclerosis, heart and renal failure regardless of the level of diabetes control (values of HbA1c). In the treatment of heart failure with reduced ejection fraction (with or without diabetes), dapagliflozin and empagliflozin have been recommended by cardiologists since 2021 to prevent hospitalizations for heart failure and to reduce mortality with the strongest class and level of evidence.
Keywords:
SGLT2 inhibitors – heart failure – type 2 diabetes – chronic kidney disease – cardiovascular risk
Autoři: Martin Prázný
Působiště autorů: 3. interní klinika VFN a 1. LF UK v Praze
Vyšlo v časopise: Vnitř Lék 2022; 68(2): 96-103
Kategorie: Hlavní téma
Souhrn
Kardiovaskulární onemocnění jsou u pacientů s diabetem 2. typu stále nejčastější příčinou úmrtnosti. Studie zaměřené na kardiovaskulární bezpečnost nových antidiabetik, které v posledních 20 letech významně rozšířily léčebné možnosti diabetu 2. typu, přinesly důkazy nejen o kardiovaskulární bezpečnosti inhibitorů SGLT-2 (SGLT-2i, gliflozinů), ale vcelku nečekaně prokázaly i jejich významný vliv na pokles kardiovaskulárního rizika, rizika srdečního selhání a na nefroprotektivitu. Poprvé bylo snížení kardiovaskulární a celkové mortality prokázáno pro empagliflozin v roce 2015 u pacientů ve velmi vysokém kardiovaskulárním riziku. Na základě dalších studií s glifloziny u diabetiků, ale i u osob bez diabetu, se ukazuje, že zejména v oblasti ochrany před rozvojem a progresí srdečního selhání a v oblasti zachování glomerulární filtrace mají glifloziny farmakoterapeuticky více shod než rozdílů. Revoluční přínos SGLT-2i je proto dnes vnímán nejen diabetology, ale i kardiology a nefrology. Glifloziny v kardiologických doporučeních u pacientů s diabetem ve velmi vysokém kardiovaskulárním riziku atakují dosud neotřesitelnou pozici metforminu jako první linie antidiabetické léčby a jejich indikace by dnes u pacientů s diabetem 2. typu s aterosklerózou, srdečním a renálním selháním měla být zvažována bez ohledu na úroveň kompenzace diabetu (hodnoty glykovaného hemoglobinu). Při léčbě pacientů se srdečním selháním se sníženou ejekční frakcí (s diabetem nebo bez diabetu) jsou od roku 2021 dapagliflozin a empagliflozin kardiology doporučovány k prevenci hospitalizací pro srdeční selhání a ke snížení mortality s nejsilnější třídou a úrovní důkazů. Zároveň vzrůstá i uplatnění gliflozinů v léčbě pacientů s chronickým onemocněním ledvin.
Klíčová slova:
srdeční selhání – chronické onemocnění ledvin – kardiovaskulární riziko – diabetes 2. typu – glifloziny – SGLT2 inhibitory
Úvod
U pacientů s diabetem 2. typu jsou kardiovaskulární onemocnění i v současné době masivní medikace rizikové populace statiny, antihypertenzivy a protidestičkovou léčbou stále nejčastější příčinou mortality. Průměrná očekávaná doba dožití u 60letého muže s diabetem 2. typu bez anamnézy kardiovaskulárního onemocnění je o 6 let kratší než u stejně starého muže bez diabetu, a pokud má zároveň známé kardiovaskulární onemocnění, očekávané dožití se zkracuje o 12 let, což lze přičíst zejména 58% vzestupu rizika úmrtí z kardiovaskulárních příčin (1–3).
Přítomnost diabetu 2. typu navíc zvyšuje riziko rozvoje srdečního selhání 2–5násobně a u pacientů se srdečním selháním zvyšuje o 60–80 % pravděpodobnost úmrtí z kardiovaskulárních příčin (4, 5). Další významnou komorbiditou je u pacientů s diabetem 2. typu chronické onemocnění ledvin. Renální insuficience se rozvine až u 40 % pacientů s diabetem 2. typu a stejně jako přítomnost kardiovaskulárních komplikací je u nich chronické onemocnění ledvin silným prediktorem mortality. Pokles odhadované míry glomerulární filtrace a vysoký poměr albuminu ke kreatininu jsou nezávislými prediktory kardiovaskulární mortality (6, 7).
Vzhledem k dlouhodobým diskuzím o benefitech a rizicích antidiabetik začaly regulační orgány ve Spojených státech (FDA) a Evropská léková agentura (EMA) požadovat u pacientů s diabetem 2. typu k hodnocení kardiovaskulární bezpečnosti všech nových antidiabetik jasné důkazy. Preferované jsou zejména prospektivní randomizované kardiovaskulárně zaměřené studie (CardioVascular Outcome Trials – CVOTs) s primárním cílem vyloučit u nových léků nadměrné zvýšení kardiovaskulárního rizika. Právě tento typ studií ukázal na neglykemické efekty SGLT-2i.
Inhibitory SGLT-2 – glifloziny
SGLT-2i (canagliflozin, dapagliflozin, empagliflozin, ertugliflozin a v ČR nedostupný sotagliflozin) částečně blokují reabsorpci glukózy v proximálních tubulech ledvin. Členové této třídy mají poněkud podobnou molekulární strukturu, ale míra selektivity pro SGLT2 transportér (90% reabsorpce glukózy) ve srovnání s SGLT1 transportérem (> 10% renální reabsorpce glukózy) se liší. Společným mechanismem působení gliflozinů je navození terapeutické glykosurie, doprovázené osmotickou diurézou. Glykosurie vede k poklesu glykemie a zlepšení kompenzace diabetu.
Mechanismus neglykemických efektů glifozinů není zatím objasněn: v oblasti kardioprotektivity se uvažuje o změnách v utilizaci různých energetických substrátů myokardem (utilizace ketolátek by mohla být pro myokard energeticky výhodnější než utilizace glukózy) nebo častěji o hemodynamických změnách v důsledku osmotické diurézy, čemuž by odpovídal rychlý nástup kardioprotekce (tento rychlý efekt v řádu týdnů prakticky vylučuje, že by mohl být zprostředkován ovlivněním aterogeneze). Nefroprotektivita je přičítána pozitivnímu ovlinění tubuloglomerulární zpětné vazby v nefronu. Velmi zajímavým navrženým mechanismem, který by se mohl příznivě uplatnit u srdečního selhání i u pacientů bez diabetu, je ovlivnění transmembránového transportéru NHE1 (NHE-1, Na+/H+ exchanger-1) v kardiomyocytech (8).
Glykemické účinky SGLT-2i
Od roku 2013 jsou FDA a EMA schváleny k léčbě diabetu 2. typu čtyři SGLT-2i: canagliflozin, dapagliflozin, empagliflozin a ertugliflozin. Jejich efekt na pokles HbA1c po 24–26 týdnech podávání je uveden v tabulce 1. K dispozici jsou také kombinovaná léčiva pro pacienty s diabetem 2. typu. Jako druhé aktivní léčivo zahrnují buď metformin, nebo inhibitor dipeptidylpeptidázy-4 (DPP-4). SGLT-2i jsou v glukocentrickém pohledu na léčbu diabetu 2. typu vnímány jako lék druhé nebo třetí linie. Mohou být také použity jako monoterapie, pokud je metformin kontraindikován. Ve studii EMPA‑REG MONO snižoval empagliflozin 10 a 25 mg v monoterapii HbA1c průměrně o -0,74 % až -0,85 % za 24 týdnů. V následné rozšířené studii bylo zjištěno, že antihyperglykemický účinek přetrvával po dobu 72 týdnů a účastníci studie empagliflozin dobře tolerovali. Metaanalýza 15 randomizovaných kontrolovaných studií porovnávala monoterapii metforminem v porovnání se zahájením kombinované terapie SGLT-2i. Přidání SGLT-2i vedlo k dalšímu snížení HbA1C o -0,43%. Zároveň s poklesem HbA1c je pozorován i pokles tělesné hmotnosti přibližně o 2–3 kg. V indikaci léčby diabetu 2. typu stále platí, že glifloziny jsou hrazeny v kombinaci s metforminem a/nebo inzulinem u pacientů s HbA1c nad 60 mmol/mol.
Tab. 1. Efekt jednotlivých gliflozinů v různých dávkách na pokles glykovaného hemoglobinu. 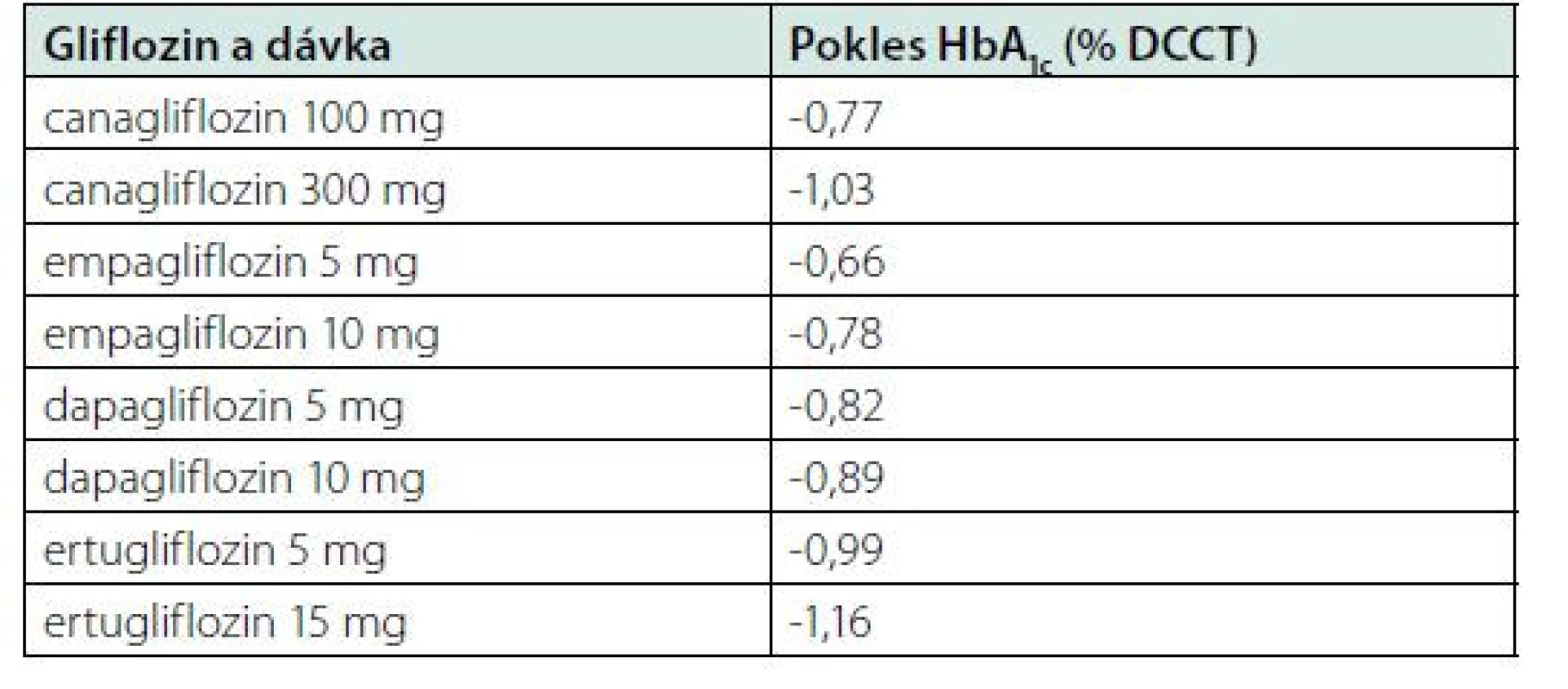
Kardiovaskulárně zaměřené studie v diabetologii (CardioVascular Outcome Trials – CVOTs)
V posledních několika letech byla v diabetologii publikována celá řada kardiovaskulárně zaměřených studií. Jako první byly publikovány studie s inhibitory DPP-4 (DPP-4i, gliptiny), a ačkoliv byly jejich výsledky neutrální, poskytovaly vítaný důkaz kardiovaskulární neutrality, respektive bezpečnosti DPP-4i. Zcela překvapivě však další studie s moderními antidiabetiky ze třídy inhibitorů SGLT-2 (Sodium‑Glucose Linked Transporter-2) a agonistů receptorů pro GLP-1 (Glucagon‑Like Peptide-1, GLP-1 RA) prokázaly nejen kardiovaskulární neutralitu, ale i kardioprotektivitu, léčba SGLT-2i byla navíc robustně spojena se snížením rizika srdečního selhání a s nefroprotektivitou.
Tyto výsledky významným způsobem ovlivňují chápání pozice antidiabetické farmakoterapie u diabetiků s komorbiditami. S narůstajícím počtem kardiovaskulárně zaměřených studií s publikovanými výsledky narůstá i množství informací, které je nutno brát v úvahu při volbě antidiabetické léčby u konkrétního pacienta. Je to důležité zejména v situaci, kdy je možné volit mezi léčbou kardiovaskulárně neutrální a léčbou, která prokazatelně snižuje kardiovaskulární riziko. Prvním antidiabetikem s popsanými neglykemickými benefity je empagliflozin, u něhož byla pozitivní kardiovaskulární data publikována v roce 2015 ve studii EMPA‑REG Outcome (9). Výsledky studie EMPA‑REG Outcome byly natolik robustní, že začaly prakticky okamžitě ovlivňovat klinickou praxi. Následovaly další studie s glifloziny, které ukázaly, že snížení rizika srdečního selhání a nefroprotektivita jsou u SGLT-2i společným efektem třídy (class‑effect). V některých jiných aspektech však studie s SGLT-2i a také s GLP-1 RA poskytují nekonzistentní nebo smíšené výsledky, které lze často obtížně vysvětlit například zaměřením studií na rozdílné cílové populace pacientů s odlišnými dominujícími komorbiditami, případně použití specifické metodiky.
V současné době jsou k dispozici výsledky CVOT u empagliflozinu (EMPA‑REG OUTCOME (9)), canagliflozinu (program CANVAS (10)) a dapagliflozinu (DECLARE‑TIMI 58 (11)) (Tab. 2). Výsledky poslední CVOT s ertugliflozinem (VERTIS‑CV) přinesly do série studií s SGLT-2i nečekaný rozruch, když u pacientů léčených ertugliflozinem ve srovnání s placebem byla sice podle plánu prokázána non‑inferiorita v tříbodovém MACE, a tudíž i kardiovaskulární bezpečnost ertugliflozinu, ale nebylo pozorováno významné snížení klíčového sekundárního cíle kombinovaného z kardiovaskulární mortality a srdečního selhání. Nebylo pozorováno ani příznivé ovlivnění dalších sekundárních cílů včetně renálních, exploratorně byl pozorován příznivý efekt pouze u hospitalizací pro srdeční selhání (HR 0,70 (CI 0,54–0,90)) (12). Tím se v rámci proběhlých CVOT ertugliflozin od ostatních gliflozinů z nejasných příčin odlišuje.
Tab. 2. Hlavní výsledky kardiovaskulárních studií s glifloziny 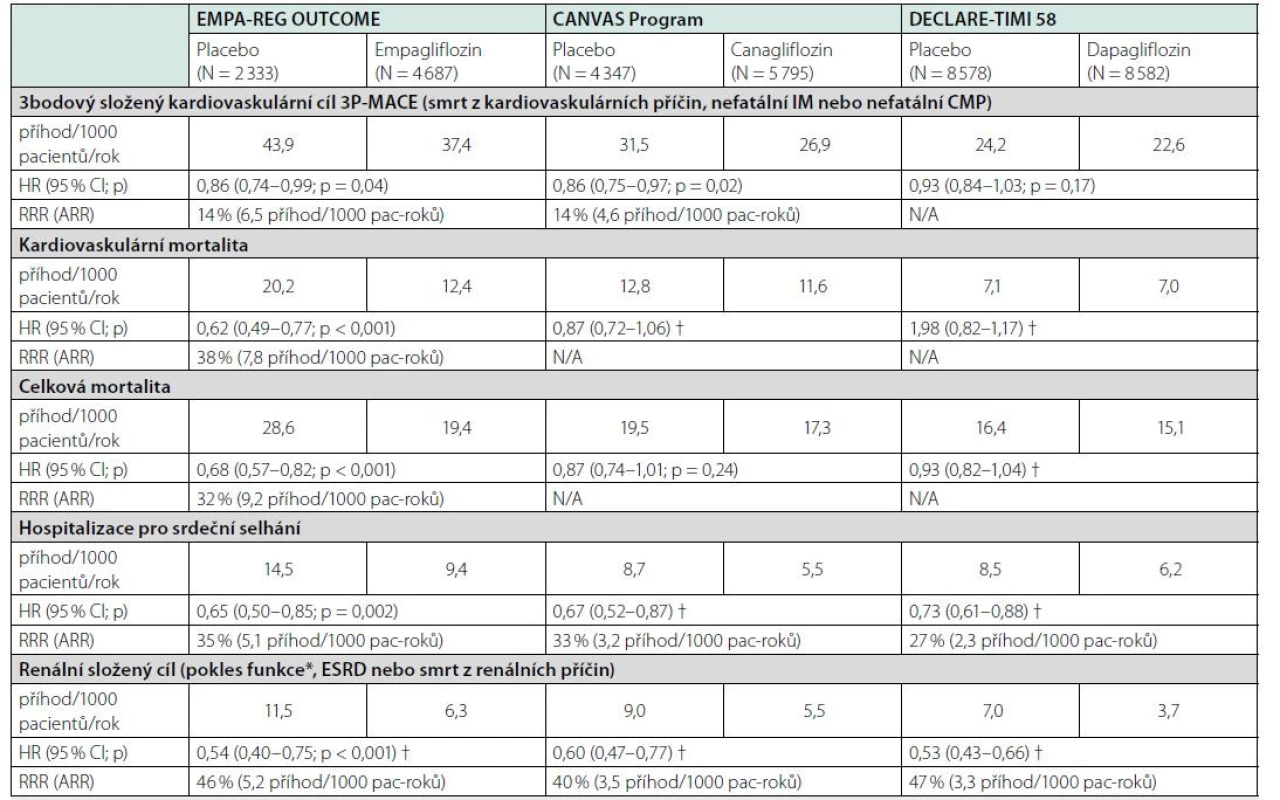
Přímé srovnání studií nemusí být přesné kvůli odlišnostem v designu, populacích pacientů a metodice. RRR a ARR jsou uvedeny jen v případě statisticky významného rozdílu nebo nominálně významné redukci v případě exploratorní analýzy.
*definováno jako: zdvojení sérového kreatininu doprovázené eGFR < 45 ml/min/1,73 m2 v EMPA-REG OUTCOME; ≤ 40% pokles eGFR v programu CANVAS; ≤ 40% pokles eGFR pod < 60 ml/min/1,73 m2 v DECLARE-TIMI 58
† exploratorní analýza, hodnota p je nominální nebo nedostupná
3P-MACE – 3-bodový kardiovaskulární složený cíl; ARR – redukce absolutního rizika; CI – interval spolehlivosti; HR – poměr rizik; IM – infarkt myokardu; pac-roků – pacient- roků; RRR – redukce relativního rizikaStudie EMPA‑REG OUTCOME
Ve studii EMPA‑REG OUTCOME (9) byl testován empagliflozin navíc ke standardní léčbě u 7200 dospělých pacientů s DM 2. typu a prokázaným kardiovaskulárním onemocněním při vstupu do studie (definováno jako splnění jednoho nebo více z následujících kritérií: infarkt myokardu, cévní mozková příhoda nebo nestabilní angina pectoris; aterosklerotické postižení více koronárních tepen; aterosklerotické postižení jedné koronární tepny s pozitivitou zátěžového testu nebo s recentní hospitalizací pro nestabilní anginu pectoris; ischemická choroba dolních končetin. Ačkoli byla studie EMPA‑REG Outcome navržena k testování non‑inferiority pro kardiovaskulární cíle, studie nečekaně ukázala také superioritu se snížením relativního rizika o 14 %, což bylo primárně způsobeno zejména 38% snížením rizika úmrtí z kardiovaskulárních příčin. Superiorita byla prokázána i u dalších sekundárních cílů: riziko hospitalizace pro srdeční selhání bylo sníženo o 35 % a o 32 % byla při léčbě empagliflozinem snížena celková mortalita. Počet pacientů, které bylo nutno léčit pro zabránění jednoho úmrtí během 3 let (NNT), byl vypočten jako 39.
Populace EMPA‑REG Outcome také zahrnovala významné množství pacientů s chronickým onemocněním ledvin, eGFR pod 60 ml/ min/ 1,73 m2 mělo 26 % pacientů a v rozmezí 60–90 ml/min/1,73 m2 se nacházelo 52 % pacientů. Hlavní renální složený cíl (progrese do makroalbuminurie, zdvojnásobení hladiny kreatininu v séru, zahájení renální substituční terapie nebo úmrtí na onemocnění ledvin) byl významně snížen o 39 % a zdvojnásobení sérového kreatininu s eGFR ≤ 45 ml/min/1,73 m2 bylo sníženo o 44 %. V souladu s aktuálně platným SPC se empagliflozin nedoporučuje při léčbě diabetu u pacientů s eGFR pod 30 ml/min/1,73 m2 a při léčbě srdečního selhání bez ohledu na přítomnost diabetu při hodnotách pod 20 ml/min/1,73 m2. Bližší pohled na renální efekty empagliflozinu by měla přinést studie EMPA‑KIDNEY, do které jsou zahrnuti pacienti s diabetem i bez diabetu.
CANVAS Program
CANVAS Program zahrnuje dvě původně nezávislé studie, kardiovaskulárně zaměřenou studii CANVAS (13) a renálně zaměřenou CANVAS‑R (14) sledující progresi albuminurie (zařazeno 5813 pacientů). Do studie CANVAS bylo zařazeno 4 330 pacientů s DM 2. typu s prokázanou tepennou aterosklerózou (postižení jedné nebo více koronárních tepen, cerebrovaskulární onemocnění nebo ischemická choroba dolních končetin) nebo s více kardiovaskulárními rizikovými faktory (věk ≥ 50 a dva nebo více následujících: dyslipidemie, hypertenze, současný kuřák, diabetes ≥ 10 let trvání nebo albuminurie). Data z obou studií programu CANVAS byla sloučena pro souhrnnou analýzu, což umožnilo hodnocení 5 795 pacientů léčených canagliflozinem a 4 347 pacientů na placebu.
Primární analýza přinesla pozitivní výsledek pro složený kardiovaskulární cíl (HR 0,86; 95% CI 0,75–0,97, p = 0,02 pro superioritu). Superiorita pro celkovou mortalitu však nebyla prokázána (HR 0,87; 95% CI 0,74 – 1,01). Na tomto místě je vhodné zmínit, že test superiority pro kardio-vaskulární a celkovou mortalitu byl do protokolu přidán až při jeho úpravě na souhrnnou analýzu CANVAS Program s cílem prokázat superioritu pro jednotlivé složky kompozitního kardiovaskulárního cíle v očekávání, že jednotlivé komponenty by mohly přinést silnější výsledek než složený cíl – podobně jako tomu bylo ve studii EMPA‑REG Outcome. To se nicméně neprokázalo, a proto je nutné všechny další analýzy CANVAS programu včetně hodnocení srdečního selhání renálních cílů brát jako průzkumné (15).
Nesignifikantní výsledek canagliflozinu pro snížení kardiovaskulární a celkové mortality byl z klinického hlediska do jisté míry zklamáním, nicméně je nutné zdůraznit, že v programu CANVAS bylo zahrnuto jen necelých 66 % pacientů s prokázanými aterosklerotickými komplikacemi na rozdíl od studie EMPA‑REG Outcome, kde bylo takových pacientů 99 % – populace diabetických pacientů byla proto v programu CANVAS více heterogenní.
Exploratorní analýza renálních dat (v programu CANVAS mělo 20 % pacientů eGFR pod 60 mL/min/1,73 m2 a 55% pacientů eGFR v rozmezí 60–90 mL/min/1,73 m2) ukázala rovněž nadějné výsledky – kromě snížení progrese albuminurie bylo pozorováno i snížení rizika progrese renální insuficience, konkrétně zdvojnásobení sérového kreatininu. Podle aktuálně platného SPC je u pacientů s eGFR ≥ 60 ml/min/1,73 m2 možné podávat dávku 100 nebo 300 mg canagliflozinu, u pacientů s eGFR 30 až < 60 ml/min/1,73 m2 je možné použít dávku 100 mg a u pacientů s eGFR < 30 ml/min/1,73 m2 se nasazení canagliflozinu nedoporučuje, nicméně již nasazený canagliflozin je možné podávat v dávce 100 mg až do dialýzy nebo transplantace ledvin.
Studie DECLARE‑TIMI 58
Zveřejněním výsledků studie DECLARE‑TIMI 58 (11) s dapagliflozinem (zařazeno 8 582 pacientů léčených dapagliflozinem a 8 578 na placebu) zakončilo triádu kardiovaskulárně zaměřených studií s nejčastěji používanými glifloziny. Zajímavé je, že DECLARE‑TIMI 58 zahrnula větší část pacientů, kteří byli v primární prevenci kardiovaskulárních onemocnění. Celých 59 % pacientů mělo kumulaci více kardiovaskulárních rizikových faktorů, zatímco pouze 41 % pacientů mělo prokázané aterosklerotické kardiovaskulární postižení. Podle očekávání se ve studii DECLARE‑TIMI 58 prokázala pro dapagliflozin non‑inferiorita z hlediska kardiovaskulární bezpečnosti v primárním složeném kardiovaskulárním cíli. DECLARE‑TIMI 58 přidal další důkazy, že snížení rizika srdečního selhání je silně konzistentní napříč třídou inhibitorů SGLT2, protože byl splněn i druhý primární cíl – kombinované snížení rizika hospitalizací pro srdeční selhání nebo úmrtí z kardiovaskulárních příčin o 17 %. Snížení rizika v tomto kombinovaném parametru však bylo prakticky výhradně způsobeno významným poklesem hospitalizací pro srdeční selhání o 27 %, zatímco kardiovaskulární mortalita ve studii DECLARE‑TIMI 58 významně ovlivněna nebyla (podobně jako celková mortalita). Podle aktuálně platného SPC se vzhledem k omezeným zkušenostem nedoporučuje zahájit léčbu dapagliflozinem u pacientů s eGFR < 25 ml/min/1,73 m2.
Studie z reálného světa – RWE (Real World Evidence)
Randomizované placebem kontrolované kardiovaskulárně zaměřené studie doplňují analýzy dat z reálné klinické praxe, nejčastěji z různých národních registrů nebo databází velkých poskytovatelů zdravotnických služeb. Tyto studie poskytují tzv. důkazy z reálného světa – real world evidence – RWE. CVD‑REAL je studie typu RWE, která srovnávala míru hospitalizací pro srdeční selhání u pacientů s diabetem 2. typu, u kterých byla nově zahájena léčba glifloziny proti starší antidiabetické léčbě (16). Dále byly jako sekundární parametry sledovány celková mortalita a kompozit celkové mortality a srdečního selhání. Do studie CVD‑REAL byli zahrnuti pacienti jak se známými aterosklerotickými komplikacemi, tak pacienti bez komplikací. Data pro CVD‑REAL byla získána z registrů ze šesti různých zemí (USA, Velké Británie a severských zemí). Porovnány byly skupiny pacientů o velikosti přes 150 tisíc osob v každé větvi. Pacienti byli o něco mladší než v randomizovaných studiích (57 let vs. 63–64 let v CVOT), 53 % pacientů bylo léčeno canagliflozinem, 37 % dapagliflozinem a 10 % empagliflozinem. Zastoupení gliflozinů se v různých zemích lišilo (v USA bylo léčeno canagliflozinem téměř 76 % pacientů, v Evropě naopak 92 % pacientů užívalo dapagliflozin). Všechny tři primární analýzy vyšly lépe pro SGLT2 inhibitory ve srovnání se staršími antidiabetiky: hospitalizace pro srdeční selhání byly sníženy o 39 %, celková mortalita o 51 % a složený cíl srdečního selhání nebo mortality o 46 %. Podobný design studie byl použit i v související studii CVD‑REAL 2 – analýza byla rozšířena o další státy a výsledky byly velmi podobné jako v první studii CVD‑REAL (17).
Studie EASEL byla retrospektivní kohortová analýza efektu gliflozinů ze státních databází USA (Ministerstvo obrany a Vojenský zdravotní systém) (18). Pacienti, u kterých byla nově zahájena léčba inhibitory SGLT2, měli o 43 % méně hospitalizací pro srdeční selhání nebo celkové mortality ve srovnání s jinou léčbou. Podobné bylo snížení rizika kardiovaskulárních příhod o 33 %. Souhrnná bezpečnostní data ukázala přibližně dvojnásobné riziko amputace dolní končetiny pod kolenem podobně jako v programu CANVAS; riziko se u různých gliflozinů mírně lišilo, přičemž canagliflozin vykazoval o něco vyšší incidenci amputací než empagliflozin nebo dapagliflozin.
V USA proběhla studie z reálného světa s empagliflozinem EMPRISE (19), která u 17 539 párů pacientů s podobnými charakteristikami prokázala významný pokles hospitalizací pro srdeční selhání nebo úmrtí o 42 % v široké populaci pacientů s DM 2. typu nově léčených empagliflozinem ve srovnání s pacienty, u nichž byly nově indikovány gliptiny, a to bez ohledu na přítomnost kardiovaskulárního onemocnění.
Bezpečnostní profil gliflozinů
Bezpečnostní výsledky z programu CANVAS ukázaly přibližně dvojnásobně zvýšené riziko nižší amputace končetin u canagliflozinu ve srovnání s placebem (6,3 vs. 3,4 pacientů s amputací na 1 000 pacientů/ rok: HR 1,97; 95% CI 1,41–2,75, p < 0,001) a potvrdily předchozí nález zvýšeného rizika fraktur (15,4 vs. 11,9 pacientů s frakturou na 1 000 pacientů/rok; HR, 1,26; 95% CI 1,04 až 1,52, p = 0,02). Jediným dalším významným výsledkem po stránce bezpečnosti v programu CANVAS byl nárůst genitálních infekcí u mužů i žen (p < 0,001), jak lze pozorovat i u ostatních SGLT2 inhibitorů.
Výskyt amputace dolních končetin při canagliflozinu byl vyšší u pacientů s aterosklerózou a u těch, kteří již nějakou amputaci prodělali. Ačkoli byly nízké amputace pod kotníkem nejčastější, docházelo i k vysokým amputacím. Někteří pacienti měli více než jednu amputaci a v některých případech byly amputace oboustranné. V únoru 2017 vydala agentura EMA prohlášení vyžadující varování před možným zvýšeným rizikem amputace pro všechny SGLT-2i. V tomto prohlášení se zároveň uvádí, že vyšší riziko amputací nebylo pozorováno ve studiích s empagliflozinem nebo dapagliflozinem, V později provedené studii s CREDENCE s canagliflozinem (viz níže) již zvýšený výskyt amputací také nebyl popsán.
Podobně jako u ostatních gliflozinů byl ve studii EMPA‑REG Outcome pozorován ve spojení s empagliflozinem významně vyšší výskyt genitálních infekcí (celkově 6,4 % vs. 1,8 %; p < 0,001). Nejčastěji se jednalo o snadno léčitelné infekce, pro které nebylo nutné trvale přerušovat léčbu. Žádná z trojice kardiovaskulárně zaměřených studií s glifloziny neukázala významně zvýšené riziko infekcí močového traktu, určitý signál byl pozorován pouze u žen užívajících empagliflozin.
U všech SGLT-2i se může vzácně vyskytnout diabetická ketoacidóza (DKA), která je nebezpečnou komplikací a na rozdíl od typické DKA známé u pacientů s DM 1. typu se může projevovat atypicky a při jen mírně zvýšené glykemii – označuje se proto jako euglykemická. Riziko DKA bylo ve všech kardiovaskulárně zaměřených studiích s glifloziny velmi nízké, rizikový signál byl pozorován v programu CANVAS (HR 2,33; 95% CI 1,10–7,17) a studii DECLARE‑TIMI 58 (HR 2,18; 95% CI 1,10–4,30). V RWE studii EMPRISE byl pozorován významný, přibližně dvojnásobný výskyt DKA při léčbě empagliflozinem ve srovnání s léčbou gliptiny. Nebyl však pozorován zvýšený výskyt amputací dolních končetin nebo fraktur. Po přechodnou dobu byl schválen a hrazen dapagliflozin v dávce 5 mg u pacientů s DM 1. typu jako adjuvantní léčba k inzulinoterapii. Aktuálně však žádný gliflozin není schválen k léčbě pacientů s DM 1. typu zejména pro vysoké riziko diabetické ketoacidózy. Ačkoliv u některých pacientů s DM 1. typu mohou glifloziny vést k významnému zlepšení kompenzace diabetu, není nyní možné je po pečlivém zvážení prospěchu a rizika používat jinak než off‑label.
Glifloziny a léčba srdečního selhání u diabetiků nebo pacientů bez diabetu
Efekt gliflozinů na srdeční selhání u pacientů s diabetem 2. typu byl ve všech třech CVOT studiích podobný. Výsledky s empagliflozinem ukázaly snížení relativního rizika hospitalizací pro srdeční selhání o 35 % (HR 0,65; 95% CI 0,50–0,85, p < 0,001) a exploratorní data s canagliflozinem (HR 0,67; 95% CI 0,52–0,87) a dapagliflozinem (HR 0,73; 95% CI 0,61–0,88) ho replikují, což naznačuje class‑efekt a potvrzuje klinický význam gliflozinů u pacientů se srdečním selháním.
Glifloziny však mají významný pozitivní vliv na nový rozvoj nebo zhoršení srdečního selhání i u pacientů bez diabetu, což se razantně promítá v klinických doporučeních a praxi.
Studie DAPA‑HF
Nedávno byla publikována data ze studie DAPA‑HF (20), ve které bylo randomizováno 4 744 pacientů se srdečním selháním NYHA II‑IV a ejekční frakcí < 40 % nebo méně na dapagliflozin v dávce 10 mg nebo placebo. Primárním cílem byla kombinace zhoršení srdečního selhání (hospitalizace nebo urgentní návštěva vedoucí k intravenózní léčbě srdečního selhání) nebo kardiovaskulární smrti. Během přibližně 1,5 roku sledování byly výsledky významně lepší o 26 % pro dapagliflozin (HR 0,74; 95% CI 0,65–0,85; P < 0,001). Kardiovaskulární mortalita byla snížena o 18 % (HR 0,82; 95% CI: 0,69–0,98) a celková mortalita o 17 % (HR 0,83; 95% CI 0,71–0,97) při dapagliflozinu přidaném k jinak standardní léčbě. Výsledky u pacientů s diabetem a bez něho se nelišily. Studie DAPA‑HF tudíž otevírá cestu ke zlepšení prognózy srdečního selhání široké populaci pacientů bez ohledu na přítomnost diabetu. Aktuálně probíhá ještě studie DELIVER, která přinese informace o efektech dapagliflozinu u pacientů se srdečním selháním se zachovalou a středně sníženou ejekční frakcí.
Studie EMPERIAL
Výsledky ze studií EMPERIAL (21) (EMPERIAL‑Preserved a EMPERIAL‑Reduced) neprokázaly superioritu v primárním cíli (tím byla zlepšená tolerance fyzické zátěže u pacientů se srdečním selháním) při užívání empagliflozinu. Pozitivní zprávou je, že se ve studiích EMPERIAL neobjevily žádné nové bezpečnostní signály.
Studie EMPEROR
S empagliflozinem však proběhly dvě další velké studie EMPEROR (EMPEROR‑Reduced a EMPEROR‑Preserved) u pacientů se srdečním selháním se sníženou a zachovalou ejekční frakcí.
Ve studii EMPEROR‑Reduced (22) bylo randomizováno celkem 3 730 pacientů se srdečním selháním NYHA II‑IV a ejekční frakcí ≤40 % bez ohledu na přítomnost diabetu k léčbě empagliflozinem nebo placebu k jinak standardní léčbě. Primárním cílem byla kombinace kardiovaskulární mortality úmrtí a hospitalizace pro zhoršení srdečního selhání, v tomto cíli došlo ke snížení rizika o 25 % (HR 0,75; 95% CI 0,65–0,86; P < 0,001). Účinek empagliflozinu na primární cíl byl konzistentní bez ohledu na přítomnost nebo nepřítomnost diabetu. Celkový počet hospitalizací pro srdeční selhání byl o 30 % nižší ve skupině s empagliflozinem než ve skupině s placebem. Roční míra poklesu eGFR byla významně nižší při léčbě empagliflozinem vůči placebu (-0,55 vs. -2,28 ml/min/1,73 m2/ rok, p < 0,001). Při léčbě empagliflozinem byla hlášena jako častější nežádoucí událost nekomplikovaná infekce genitálního traktu.
Studie EMPEROR‑Preserved (23) měla podobný protokol, zařazeno do ní bylo 5 988 pacientů se srdečním selháním NYHA II‑IV a ejekční frakcí levé komory > 40 %. Primárním cílem byla kombinace kardiovaskulární mortality a hospitalizace pro srdeční selhání. Při léčbě empagliflozinem došlo ke snížení rizika primárního cíle (hospitalizace pro srdeční selhání nebo kardiovaskulární mortalita) o 21 %. Tento efekt souvisel především s nižším rizikem hospitalizace pro srdeční selhání. Efekt empagliflozinu byl konzistentní bez ohledu na přítomnost diabetu. Celkový počet hospitalizací pro srdeční selhání byl o 27 % nižší ve skupině s empagliflozinem než ve skupině s placebem. Ve studii EMPEROR‑Preserved bylo zajímavé rozložení sledovaného souboru pacientů podle EF (u 33 % účastníků studie byla EF 40–50 %, u 34 % EF 50–60% a u 33 % EF ≥ 60 %). Při analýze podskupin podle EF se byl největší benefit empagliflozinu stran primárního složeného cíle pozorován u pacientů se středně sníženou EF mezi 40–50 %, a to o 29 %, naopak u pacientů s EF > 60 % se zdá být pozitivní efekt poněkud oslaben. Dále byl pozorován trend ke snížení KV mortality (o 9 %), celková mortalita však ovlivněna nebyla. U empagliflozinu byly v souladu s jeho dosud známým bezpečnostním profilem častěji hlášeny nekomplikované infekce genitálií a močových cest a hypotenze.
Studie EMPEROR‑Preserved je dosud jedinou studií s gliflozinem, které prokázala jeho efektivitu u pacientů se srdečním selháním se zachovalou ejekční frakcí levé komory.
Studie EMPULSE
Na rozdíl od předchozích studií s empagliflozinem, které se věnovaly pacientům s chronickým srdečním selháním, byla ve studii EMPULSE studována populace pacientů s akutním srdečním selháním (ať už zhoršením stávajícího, nebo nově vzniklým) za hospitalizace. U více než 500 pacientů randomizovaných po stabilizaci pacientů nejčastěji 3 dny po přijetí byl klinický přínos empagliflozinu během 90 dnů po zahájení léčby vyšší ve srovnání s placebem (poměr stratifikovaného prospěchu 1,36; 95% CI 1,09–1,68; P = 0,0054), a to bez ohledu na ejekční frakci nebo přítomnost či nepřítomnost diabetu a při dobré toleranci léčby (24).
Glifloziny a chronické onemocnění ledvin
Ačkoliv se sledované renální cíle ve studiích s různými glifloziny lišily, a studie lze proto jen obtížně přímo srovnávat, podobně jako pro srdeční selhání zde platí, že všechny tři glifloziny vykazují u pacientů s diabetem v CVOT významnou nefroprotektivitu se snížením relativního rizika sledovaných renálních ukazatelů o 39–47 %. Nová data týkající se pacientů s chronickým onemocněním ledvin, ať už s diabetem nebo bez něho, ukazují na významný přínos gliflozinů v oblasti prevence srdečního selhání a snížení mortality, naznačující průlomové změny v doporučeních a v klinické praxi. Byly již publikovány výsledky studií CREDENCE a DAPA‑CKD, aktuálně probíhá ještě velká studie s empagliflozinem – EMPA‑Kidney (25). Mechanismus nefroprotekce není zcela jasný, jako nejčastěji zmiňovaná hypotéza je obnovení tubuloglomerulární zpětné vazby díky vyšší natriuréze a následná konstrikce vas afferens, která vede ke snížení intraglomerulárního filtračního tlaku.
Studie CREDENCE
Do studie CREDENCE s canagliflozinem (26) bylo zařazeno 4 401 pacientů s diabetem 2. typu s již potvrzeným chronickým onemocněním ledvin, jejichž glomerulární filtrace se pohybovala v rozmezí 30 až 90 ml/min/1,73 m2 a zároveň u nich byla přítomna albuminurie v rozmezí 300 až 5 000 mg/g. Ve skupině pacientů léčených canagliflozinem se prokázalo snížení rizika kombinovaného renálního ukazatele o 30 % (HR = 0,70; 95% CI 0,59–0,82; p = 0,00001). Z nefrologického hlediska se přitom v této studii jednalo o velmi rizikové pacienty s průměrnou hodnotou eGFR 56 ml/min/1,73 m2. 3bodový parametr MACE byl snížen o 20 % a riziko hospitalizace pro srdeční selhání o 39 %. Nebyl pozorován žádný signál zvýšeného rizika amputací dolních končetin ani fraktur.
Studie DAPA‑CKD
Ve studii DAPA‑CKD s dapagliflozinem (27) bylo sledováno 4 304 účastníků s chronickým onemocněním ledvin s diabetem nebo bez diabetu. Primárním cílem byl ukazatel složený z trvalého poklesu eGFR o ≥ 50 %, konečného stadia onemocnění ledvin nebo smrti z renální nebo kardiovaskulární příčiny – při léčbě dapagliflozinem došlo k jeho snížení o 39 %. Sekundárními cílovými body byl kompozitní renální cíl (primární cíl) bez kardiovaskulární mortality, zde byl pozorován pokles rizika o 44 %, dále cíl složený z hospitalizace pro srdeční selhání a kardiovaskulární mortality – v tomto případě bylo riziko snížené o 39 %, a pozorován byl i pokles celkové mortality o 31 %. Nebyl pozorován žádný nový bezpečnostní signál a výsledky byly konzistentní bez ohledu na již známou přítomnost srdečního selhání (28). Dapagliflozin byl také již schválen k léčbě pacientů s chronickým onemocněním ledvin.
Promítnutí studií s glifloziny do klinických doporučení
Protože je pro běžného klinika obtížné orientovat se ve velkém množství výsledků nových studií a individualizovat na jejich základě léčbu konkrétních pacientů, stoupl význam klinických doporučení, která mohou poskytnout zjednodušený návod k používání nových antidiabetik v praxi. Záhy po zveřejnění výsledků studie EMPA‑REG Outcome v roce 2015 proběhla aktualizace některých národních klinických doporučených postupů a následně došlo v roce 2018 k vydání nových globálních doporučení, které tvoří společný konsensus Americké diabetické asociace ADA a Evropské asociace pro studium diabetu EASD (29), Tento konsenzus je národními společnostmi buď beze změn přebírán, nebo jsou z něho častěji jednotlivá národní doporučení odvozována, což je i případ České republiky (aktuální doporučení pro léčbu diabetu 2. typu 2020 a diabetické onemocnění ledvin 2021 jsou dostupná na http://www.diab.cz/standardy). Tento dokument byl naposledy aktualizován v prosinci roku 2019 (30). Doporučení léčit vysoce rizikové pacienty s diabetem 2. typu pomocí GLP-1 RA nebo gliflozinů, protože snižují riziko kardiovaskulárních příhod nebo kardiovaskulární mortalitu zároveň s pozitivním ovlivněním srdečního selhání a renálního selhání (přičemž ovlivnění srdečního a renálního selhání je doménou SGLT-2i), se nemění. Hlavní změnou v těchto guidelines je doporučení, že úvaha o takové indikaci by měla proběhnout vždy bez ohledu na hodnotu glykovaného hemoglobinu, protože neglykemické pozitivní efekty obou tříd moderních antidiabetik nejsou závislé na míře hyperglykemie a hodnotě HbA1c. Další významnou změnou je posun indikací kardioprotektivní medikace do méně rizikových skupin pacientů s diabetem 2. typu – do oblasti primární prevence u pacientů s větším množstvím rizikových faktorů. Rozhodnutí o počáteční kombinované terapii u nově diagnostikovaného diabetu 2. typu by mělo být konsenzuální napříč různými specialisty.
Samotná ADA vydala svá každoročně aktualizovaná doporučení se zohledněním výsledků nejnovějších studií s glifloziny počátkem roku 2022 (31).
Nově se glifloziny u pacientů s diabetem 2. typu doporučují následovně:
• Klinický přínos je nejvyšší pro pacienty s aterosklerotickými komplikacemi nebo bez nich, ale zejména se srdečním selháním se sníženou ejekční frakcí (EF < 45 %) nebo chronickým onemocněním ledvin (eGFR 30–60 ml/min1/1,73 m2 nebo UACR > 30 mg/g, a zejména při UACR > 300 mg/g).
• Glifloziny se doporučují u pacientů s diabetem 2. typu se srdečním selháním, zejména u pacientů s redukovanou ejekční frakcí, ke snížení rizika hospitalizací pro srdeční selhání, kardiovaskulárních příhod a kardiovaskulární mortality.
• Glifloziny se doporučují u pacientů s diabetem 2. typu a chronickým onemocněním ledvin ke snížení rizika hospitalizací pro srdeční selhání, kardiovaskulárních příhod a kardiovaskulární mortality.
• Pacienti s ulceracemi na dolních končetinách nebo s vysokým rizikem amputace by měli být léčeni glifloziny po pečlivém sdíleném rozhodnutí po diskuzi o rizicích a přínosech této léčby zároveň s komplexní edukací v oblasti péče o nohy a prevenci amputace.
Významný dopad na rozhodovací proces v klinické praxi mají i klinická doporučení jiných odborností, například kardiologie. Doporučení Evropské kardiologické společnosti (ESC) z roku 2019 (31) jsou do jisté míry průlomová, neboť za použití principu medicíny založené na důkazech narušují u pacientů s diabetem 2. typu ve velmi vysokém kardiovaskulárním riziku konzervativní sekvenci antidiabetické léčby počínající metforminem a staví do první linie moderní antidiabetika s prokázaným kardiovaskulárním benefitem. V tomto ohledu se ovšem pohled diabetologů a kardiologů liší – hlavním argumentem je zejména fakt, že všechny studie nových antidiabetik u pacientů s DM 2. typu probíhaly na pozadí léčby metforminem a nelze extrapolovat, že by stejného výsledku bylo dosaženo i bez něho. Vždy však musíme brát v úvahu fakt, že klinická doporučení jsou nástrojem, který má usnadňovat rozhodovací proces, ale že zároveň musí být používána v souladu se zásadami správné klinické praxe, preferencí pacienta a v konsenzu specialistů. U vysoce rizikových pacientů je jistě možné uvažovat o indikaci časné kombinace metforminu a dalšího antidiabetika s prokázanou kardio - nebo nefroprotektivitou.
Významným recentním vývojem prošla doporučení ESC pro léčbu srdečního selhání (Tab. 3). Od roku 2021 jsou dapagliflozin a empagliflozin doporučovány při léčbě pacientů se srdečním selháním se sníženou ejekční frakcí (ať už s diabetem nebo bez diabetu) k prevenci hospitalizací pro srdeční selhání a ke snížení mortality s důkazy klasifikovanými jako IA, tedy s nejsilnější třídou a úrovní důkazů (32).
Tab. 3. Farmakologická léčba srdečního selhání (NYHA II-IV) se sníženou ejekční frakcí (LVEF ≤ 40%) podle doporučení ESC z roku 2021 (31) 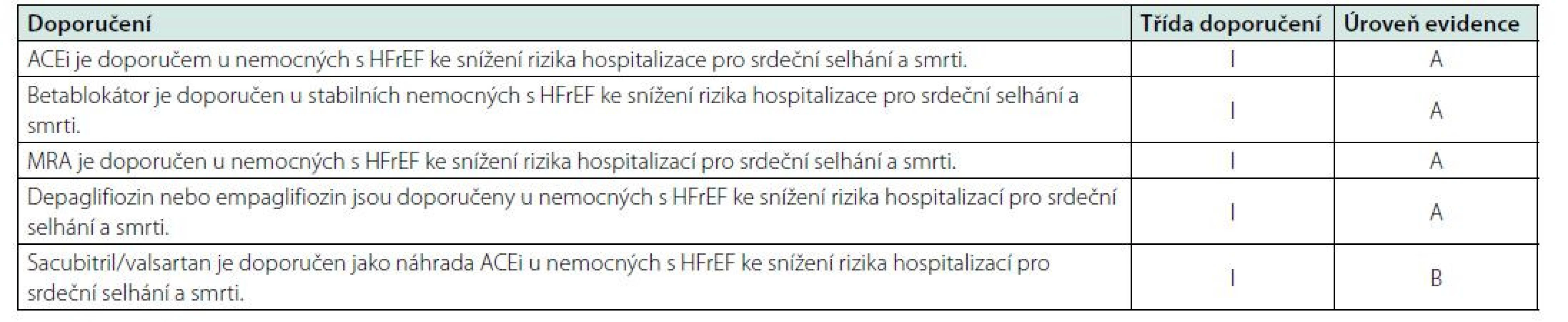
Závěr
Ačkoliv se v klinické praxi SGLT-2i uplatnily zpočátku jako antidiabetika, je zřejmé, že neglykemické efekty gliflozinů předurčují jejich využití i u dalších skupin pacientů bez ohledu na přítomnost diabetu. Příznivé ovlivnění rizika srdečního selhání glifloziny je dnes již jasně prokázaným společným efektem pro celou tuto třídu léků. Dapagliflozin nebo empagliflozin jsou aktuálně jedněmi ze základních léků pro léčbu srdečního selhání se sníženou ejekční frakcí, zabraňují zhoršení srdečního selhání a snižují mortalitu. Pozitivní zprávou je, že v České republice je nyní již v této indikaci dapagliflozin hrazen při preskripci kardiology, angiology a internisty (při EF ≤ 40 % a eGFR > 30 ml/ min/1,73 m2 a symptomatologii NYHA II ‑ III a zároveň při léčbě ACEI nebo sartanem nebo inhibitorem receptoru angiotenzinu a neprylisinu a zároveň beta‑blokátorem a MRA) a úhrada empagliflozinu se očekává v nejbližších měsících. U pacientů s chronickým onemocněním ledvin se ukazuje, že glifloziny hrají významnou úlohu při zpomalení selhání ledvin a že zásadně přispívají k prevenci srdečního selhání, a dokonce ke snížení mortality, úhrada gliflozinů v indikaci léčby chronického onemocnění ledvin je tedy pouze otázkou času. Revoluční přínos SGLT - 2i je proto silně vnímán nejen diabetology, ale i kardiology, nefrology a internisty. U pacientů s diabetem 2. typu s klíčovými komorbiditami (srdeční selhání, chronické onemocnění ledvin, vysoké a velmi vysoké kardiovaskulární riziko) musí být indikace gliflozinů s prokázanými neglykemickými benefity zvažována vždy bez ohledu na kompenzaci diabetu, respektive hodnotu glykovaného hemoglobinu, a glifloziny by v takovém případě měly být preferovány nad antidiabetiky s pouze glykemickým působením.
KORESPONDENČNÍ ADRESA AUTORA:
prof. MUDr Martin Prázný, CSc., Ph.D., FRCP (Edin)
3. interní klinika VFN a 1. LF UK v Praze
U Nemocnice 504, 128 00 Nové Město
Cit. zkr: Vnitř Lék. 2022;68(2):96-103
Článek přijat redakcí: 28. 2. 2022
Článek přijat po recenzích: 17. 3. 2022
Zdroje
1. Alberti KGMM, Zimmet PZ. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: Diagnosis and classification of diabetes mellitus. Provisional report of a WHO consultation. Diabetic Medicine. 1998;15(7):539-553.
2. World Health O. Global Report on Diabetes. Global Report on Diabetes, 2016.
3. Nwaneri CH Cooper, Bowen‑Jones D. Mortality in type 2 diabetes mellitus: Magnitude of the evidence from a systematic review and meta‑analysis. British Journal of Diabetes and Vascular Disease. 2013;13(4):192-207.
4. Cubbon RM et al. Diabetes mellitus is associated with adverse prognosis in chronic heart failure of ischaemic and non‑ischaemic aetiology. Diabetes and Vascular Disease Research. 2013;10(4):330-336.
5. MacDonald MR et al. Impact of diabetes on outcomes in patients with low and preserved ejection fraction heart failure - An analysis of the Candesartan in Heart failure: Assessment of Reduction in Mortality and morbidity (CHARM) programme. European Heart Journal. 2008;29(11):1377-1385.
6. Matsushita K et al. Association of estimated glomerular filtration rate and albuminuria with all‑cause and cardiovascular mortality in general population cohorts: a collaborative meta‑analysis. The Lancet. 2010;375(9731):2073-2081.
7. Reidy K et al. Molecular mechanisms of Diabetic kidney disease. Journal of Clinical Investigation. 2014;124(6):2333-2340.
8. Iborra‑Egea O et al. Unraveling the Molecular Mechanism of Action of Empagliflozin in Heart Failure With Reduced Ejection Fraction With or Without Diabetes. JACC Basic Transl Sci. 2019;4(7):831-840.
9. Zinman B et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. New England Journal of Medicine. 2015;373(22):2117-2128.
10. Neal B et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes. New England Journal of Medicine. 2017;377(7):644-657.
11. Wiviott SD et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. New England Journal of Medicine. 2019;380(4):347-357.
12. Cannon CP et al. Cardiovascular Outcomes with Ertugliflozin in Type 2 Diabetes. New England Journal of Medicine. 2020;383(15):1425-1435.
13. Perkovic V et al. Canagliflozin and renal outcomes in type 2 diabetes: results from the CANVAS Program randomised clinical trials. The Lancet Diabetes and Endocrinology. 2018;6(9):691-704.
14. Neal B et al. Rationale, design and baseline characteristics of the CANagliflozin cardioVascular Assessment Study–Renal (CANVAS‑R): A randomized, placebo‑controlled trial. Diabetes, Obesity and Metabolism. 2017;19(3):387-393.
15. Neal B et al. Optimizing the analysis strategy for the CANVAS Program: A prespecified plan for the integrated analyses of the CANVAS and CANVAS‑R trials. Diabetes, Obesity and Metabolism. 2017;19(7):926-935.
16. Kosiborod M et al. Lower risk of heart failure and death in patients initiated on sodium‑glucose cotransporter-2 inhibitors versus other glucose‑lowering drugs: The CVD‑REAL study (Comparative Effectiveness of Cardiovascular Outcomes in New Users of Sodium‑Glucose Cotransporter-2 Inhibitors). Circulation. 2017;136(3):249-259.
17. Kosiborod M et al. Cardiovascular Events Associated With SGLT-2 Inhibitors Versus Other Glucose‑Lowering Drugs: The CVD‑REAL 2 Study. Journal of the American College of Cardiology. 2018;71(23):2628-2639.
18. Udell JA et al. Cardiovascular outcomes and risks after initiation of a sodium glucose cotransporter 2 inhibitor: Results from the EASEL population‑based cohort study (evidence for cardiovascular outcomes with sodium glucose cotransporter 2 inhibitors in the real world). Circulation. 2018;137(14):1450-1459.
19. Patorno E et al. Empagliflozin and the Risk of Heart Failure Hospitalization in Routine Clinical Care: A First Analysis from the EMPRISE Study. Circulation. 2019;139(25): 2822-2830.
20. McMurray JJV et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med. 2019;381(21):1995-2008.
21. Abraham WT et al. Rationale and design of the EMPERIAL ‑ Preserved and EMPERIAL‑Reduced trials of empagliflozin in patients with chronic heart failure. European Journal of Heart Failure. 2019;21(7):932-942.
22. Packer M et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. New England Journal of Medicine. 2020;383(15):1413-1424.
23. Anker SD et al. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. New England Journal of Medicine. 2021;385(16):1451-1461.
24. Voors AA et al. The SGLT2 inhibitor empagliflozin in patients hospitalized for acute heart failure: a multinational randomized trial. Nature Medicine. 2022.
25. Herrington WG et al. The potential for improving cardio ‑ renal outcomes by sodium‑glucose co ‑ transporter-2 inhibition in people with chronic kidney disease: a rationale for the EMPA‑KIDNEY study. Clinical Kidney Journal. 2018;11(6):749-761.
26. Jardine MJ et al. The Canagliflozin and Renal Endpoints in Diabetes with Established Nephropathy Clinical Evaluation (CREDENCE) study rationale, design, and baseline characteristics. American journal of nephrology. 2017;46(6):462-472.
27. Heerspink HJL et al. Dapagliflozin in Patients with Chronic Kidney Disease. New England Journal of Medicine. 2020;383(15):1436-1446.
28. McMurray John JV et al. Effects of Dapagliflozin in Patients With Kidney Disease, With and Without Heart Failure. JACC: Heart Failure. 2021;9(11):807-820.
29. Davies MJ et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia. 2018;61(12):2461-2498.
30. Buse JB et al. 2019 update to: Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia. 2020;63(2):221-228.
31. ADA, Standards of Medical Care in Diabetes–2022. Diabetes Care. 2021. 45(Supplement_ 1)
32. Cosentino F et al. 2019 ESC Guidelines on diabetes, pre‑diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force for diabetes, pre‑diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and the European Association for the Study of Diabetes (EASD). European Heart Journal. 2019;41(2):255-323.
33. Authors/Task Force M et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur J Heart Fail. 2022;24(1):4-131.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2022 Číslo 2- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Rozpoznejte periferní neuropatii – dotazník pro pacienty, podpora pro lékaře
- Tři jsou více než jeden: Kombinace 3 vitaminů skupiny B prodlužuje délku neuritů
- Vitamin B12 − mnoho různých forem, žádný rozdíl v absorpci
- Dávkování a správná titrace dávky pregabalinu
-
Všechny články tohoto čísla
- Co internistům přinášejí nová doporučení ESC pro léčbu srdečního selhání 2021?
- Antikoagulace u onkologických pacientů, nová doporučení na základě randomizovaných klinických studií
- Kolorektální karcinom u pacientů s diabetes mellitus – epidemiologie, patofyziologie a implikace pro praxi
- Co čekat od silnějšího dulaglutidu?
- Incidentalomy hypofýzy
- Možnosti farmakologického využití vitaminu C v onkologii
- Editorial
- Prediabetes
- Co nového přinášejí ADA standardy péče o pacienty s diabetem z roku 2022?
- Orální semaglutid – Rybelsus®, první agonista GLP-1 receptoru pro perorální použití v klinické praxi
- SGLT-2 inhibitory a jejich uplatnění v praxi – update 2022
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Orální semaglutid – Rybelsus®, první agonista GLP-1 receptoru pro perorální použití v klinické praxi
- SGLT-2 inhibitory a jejich uplatnění v praxi – update 2022
- Antikoagulace u onkologických pacientů, nová doporučení na základě randomizovaných klinických studií
- Prediabetes
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



