-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Preskripce a dávkování inhibitorů RAAS u pacientů s chronickým srdečním selháním v registru FAR NHL
Prescription and dosage of RAAS inhibitors in patients with chronic heart failure in the FAR NHL registry
Background:
Congestive heart failure with reduced ejection fraction is a common clinical condition with a serious prognosis. Treatment focuses on improving the symptoms and preventing the progression of the disease. First-line therapy include angiotensin-converting enzyme inhibitors (ACEI) or angiotensin receptor blockers (ARBs).
Methods:
These data come from the FAR NHL registry (FARmacology and NeuroHumoraL activation). This is a multicenter database of patients with stable systolic heart failure (EF < 50 %) collected between November 2014 and November 2015.
Results:
A population of 1 100 patients was evaluated, the mean age was 65 years, 80.8 % were male. The etiology of heart failure was ischemic heart disease (49.7 %), dilated cardiomyopathy (41.7 %) and other (8.6 %). The total prescription of ACEI/ARB was 88.4 %, the most commonly prescribed ACEI were ramipril and perindopril, ARB was losartan. The prescription of ACEI/ARBs decreased with the severity of the disease according to NYHA classification (all 88.4 %, NYHA I 95.2 %, NYHA II 89.0 %, NYHA III-IV 83.5 %, p < 0.001). 129 subjects (11.6 %) were not treated by ACEI/ARBs at all. The target dose of ACEI/ARB, as it is recommended in the ESC Guidelines, was admissioned to only 13.5 % of patients. The dose was decreasing with the severity of disease evaluated by NYHA, NT-proBNP value, systolic blood pressure and renal functions.
Conclusions:
These data show the tendency of pharmacological prescription of RAAS blockers (including doses), which reflects not only the severity of heart failure but also renal functions and blood pressure and points to possible reserves in up-titration of the target dose.
Key words:
angiotensin-converting enzyme inhibitors – angiotensin receptor blockers – FAR NHL – heart failure – pharmacotherapy – registry – target dose
Autoři: Monika Špinarová 1; Jindřich Špinar 2; Jiří Pařenica 2; Lenka Špinarová 1; Filip Málek 3; Karel Lábr 1; Ondřej Ludka 2; Jiří Jarkovský 4
Působiště autorů: I. interní kardio-angiologická klinika LF MU a FN u sv. Anny v Brně 1; Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice 2; Kardiologické oddělení Nemocnice Na Homolce, Praha 3; Institut biostatistiky a analýz LF MU, Brno 4
Vyšlo v časopise: Vnitř Lék 2019; 65(1): 13-14
Kategorie: Původní práce
Chronické srdeční selhání se sníženou ejekční frakcí levé komory je časté onemocnění se závažnou prognózou. Léčba se zaměřuje především na zlepšení symptomů a prevenci progrese choroby. Mezi léky první volby patří blokátory systému renin-angiotenzin-aldosteron (RAAS), tedy ACE inhibitory (ACEI) a sartany (ARB).
Souhrn
Úvod:
Chronické srdeční selhání se sníženou ejekční frakcí levé komory je časté onemocnění se závažnou prognózou. Léčba se zaměřuje především na zlepšení symptomů a prevenci progrese choroby. Mezi léky první volby patří blokátory systému renin-angiotenzin-aldosteron (RAAS), tedy ACE inhibitory (ACEI) a sartany (ARB).
Metodika:
Tato práce vychází z dat z rozsáhlého registru FAR-NHL (FARmacology and NeuroHumoraL activation). Jedná se o multicentrickou databázi pacientů se stabilním srdečním selháním se sníženou ejekční frakcí levé komory (EF LK < 50 %) zařazených v období od listopadu roku 2014 do listopadu roku 2015.
Výsledky:
Celkem bylo do databáze zařazeno 1 100 pacientů, průměrný věk byl 65 let, 80,8 % z nich byli muži. Etiologie srdečního selhání byla nejčastěji ischemická choroba srdeční (49,7 %), dilatační kardiomyopatie (41,7 %) a 8,6 % bylo označeno jako ostatní. Celková preskripce ACEI/ARB byla 88,4 %, nejčastěji předepisovanými ACEI byly ramipril a perindopril, z ARB losartan. Preskripce ACEI/ARB se významně snižovala se závažností onemocnění – hodnoceno pomocí klasifikace NYHA (vše 88,4 %, NYHA I 95,2 %, NYHA II 89,0 %, NYHA III-IV 83,5 %, p < 0,001). 129 subjektů (11,6 %) nebylo léčeno ACEI/ARB vůbec. Maximální dávku ACEI/ARB tak, jak je doporučeno v ESC Guidelines, dostávalo pouze 13,5 % pacientů. Dávka ACEI/ARB se statisticky významně snižovala se závažností onemocnění – hodnoceno pomocí klasifikace NYHA, hodnotou NT-proBNP, systolickým krevním tlakem a renální funkcí.
Závěr:
Tato data ukazují, že tendence v preskripci a dávkování blokátorů systému RAAS odráží nejen závažnost srdečního selhání, ale také funkce ledvin a krevní tlak, a poukazují na možné rezervy v up-titraci cílové dávky.
Klíčová slova:
ACE inhibitory – cílová dávka – FAR NHL – farmakoterapie – registr – sartany – srdeční selhání
Úvod
Srdeční selhání (SS) je časté onemocnění se závažnou prognózou. Postihuje širokou škálu pacientů. Prevalence i incidence ve všech rozvinutých zemích neustále roste. Výskyt v dospělé populaci se udává přibližně 1–2 %; u osob ve věku > 70 let se zvyšuje na hodnotu ≥ 10 % [1,2].
Léčba se zaměřuje především na zlepšení symptomů a prevenci progrese choroby. Je prokázáno, že blokátory systému renin-angiotenzin-aldosteron (RAAS), tedy ACE inhibitory (ACEI) a sartany (ARB) snižují mortalitu a morbiditu pacientů se srdečním selháním a jejich užívání se doporučuje, pokud nejsou kontraindikovány nebo netolerovány, u všech symptomatických pacientů. Dávku je nutno postupně titrovat až na maximální tolerovanou dávku [1,2].
Cíl
Cílem této práce je zhodnocení tendence v preskripci a dávkování blokátorů systému RAAS u pacientů se stabilním systolickým srdečním selháním v české populaci a její srovnání s doporučenými postupy.
Metodika
Tato práce vychází z dat z registru FAR-NHL (FARmacology and NeuroHumoraL activation). Jedná se o rozsáhlou databázi pacientů sledovaných ve 3 specializovaných kardiologických pracovištích, a to na I. interní kardio-angiologické klinice LF MU a FN u sv. Anny v Brně, na Interní kardiologické klinice LF MU a FN Brno, pracoviště Bohunice, a na Kardiologickém oddělení Nemocnice Na Homolce Praha. Data byla shromažďována od 1. října 2014 do 30. listopadu 2015, a to jak u hospitalizovaných, tak u ambulantně sledovaných pacientů. Zařazováni byli pacienti se systolickým srdečním selháním s ejekční frakcí levé komory (EF LK) < 50 %, zavedenou léčbou, stabilní minimálně po dobu jednoho měsíce. Hospitalizovaní pacienti tvořili 24,8 % a přicházeli k plánované hospitalizaci z důvodu přešetření kardiálního stavu nebo elektivní implantace defibrilátoru (implantable cardiac defibrillator – ICD). U všech pacientů byly zjištěny anamnestické údaje, rok diagnózy SS, provedeno základní kardiologické vyšetření, EKG a odběr krve k provedení biochemického vyšetření, stanovení krevního obrazu a dále její uskladnění k možnému vyhodnocení dalších působků. Všichni pacienti podepsali informovaný souhlas.
V analýze byly použity standardní statistické metody: medián doplněný o rozsah 5.-95. percentilu pro spojité proměnné. K porovnávání nezávislých parametrů byl použit Kruskalův-Wallisův test a porovnávali jsme parametry ve skupinách pacientů s nízkou, střední a vysokou dávkou ACEI a ARB. Tento byl použit i u systolického a diastolického krevního tlaku, tepové frekvence, EF LK, NT-proBNP (N-terminální prohormon natriuretického peptidu B) a kreatininové clearance, ale i další charakteristiky, jako je hmotnost pacienta a BNP. K porovnání NYHA a kategorie dávky ACEI/ARB jsme použili Fisherův exaktní test.
Soubor pacientů
Celkem bylo do databáze zařazeno 1 100 pacientů s chronickým srdečním selháním. Průměrný věk byl 65 let, 80,8 % z nich byli muži. Etiologie chronického srdečního selhání byla nejčastěji ischemická choroba srdeční (ICHS, 49,7 %), dilatační kardiomyopatie (DKMP, 41,7 %) a 8,6 % bylo označeno jako ostatní. Dle funkční klasifikace NYHA bylo 13,3 % pacientů hodnoceno jako NYHA I, 60,3 % jako NYHA II, 25,9 % NYHA III a 0,5 % NYHA IV. Střední hodnota krevního tlaku byla 128/80 mm Hg a střední tepová frekvence 72/min. Střední hodnota ejekční frakce levé komory byla 30 %. Základní charakteristika souboru je uvedena v tab. 1.
Tab. 1. Základní charakteristika 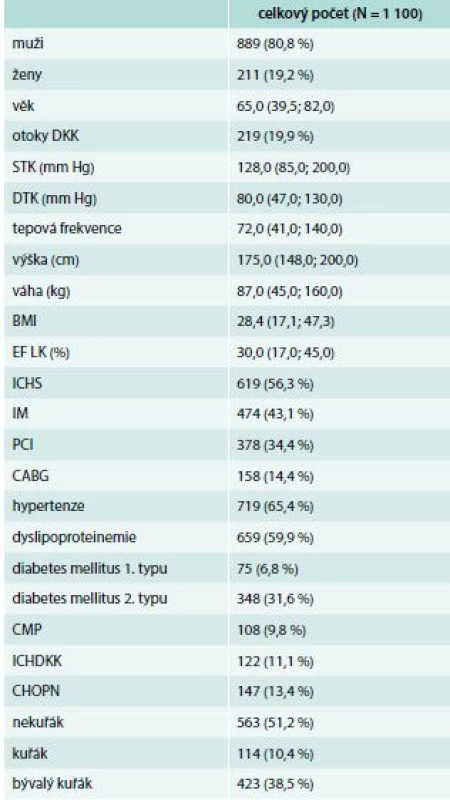
BMI – body mass index CABG – aortokoronární bypass CMP – cévní mozková příhoda DKK – dolní končetiny DTK – diastolický tlak krve EF LK – ejekční frakce levé komory CHOPN – chronická obstrukční plicní nemoc ICHDKK – ischemická choroba dolních končetin ICHS – ischemická choroba srdeční IM – infarkt myokardu PCI – perkutánní koronární intervence SS – srdeční selhání STK – systolický tlak krve
Data představují medián hodnot (5.-95. percentil) nebo absolutní či relativní frekvence.Výsledky
Blokátory systému RAAS byly v našem registru druhou nejpodávanější lékovou skupinou po betablokátorech. Celkově tyto léky dostávalo 88,4 %, z toho 71,2 % dostávalo ACEI. Ze všech předepisovaných ACEI byl nejvíce zastoupen ramipril (50 %), následovaný perindopril argininem (32 %), perindopril erbuminem (7 %) a trandolaprilem (5 %), graf 1, tab. 2. Ostatní ACEI jako fosinopril, cilazapril, quinapril, lisinopril, enalapril a spirapril byly podávány v 1,6 % případů a méně. Z ARB byl nejčastěji předepisován losartan (41 %), následovaný telmisartanem (27 %), valsartanem (20 %), kandesartanem (10 %) a irbesartanem (2 %), graf 2. 128 pacientů ACEI/ARB nedostávalo.
Graf 1. Zastoupení jednotlivých ACEI 
Graf 2. Zastoupení jednotlivých ARB 
Tab. 2. Rozdělení dávek ACEI v registru FAR NHL 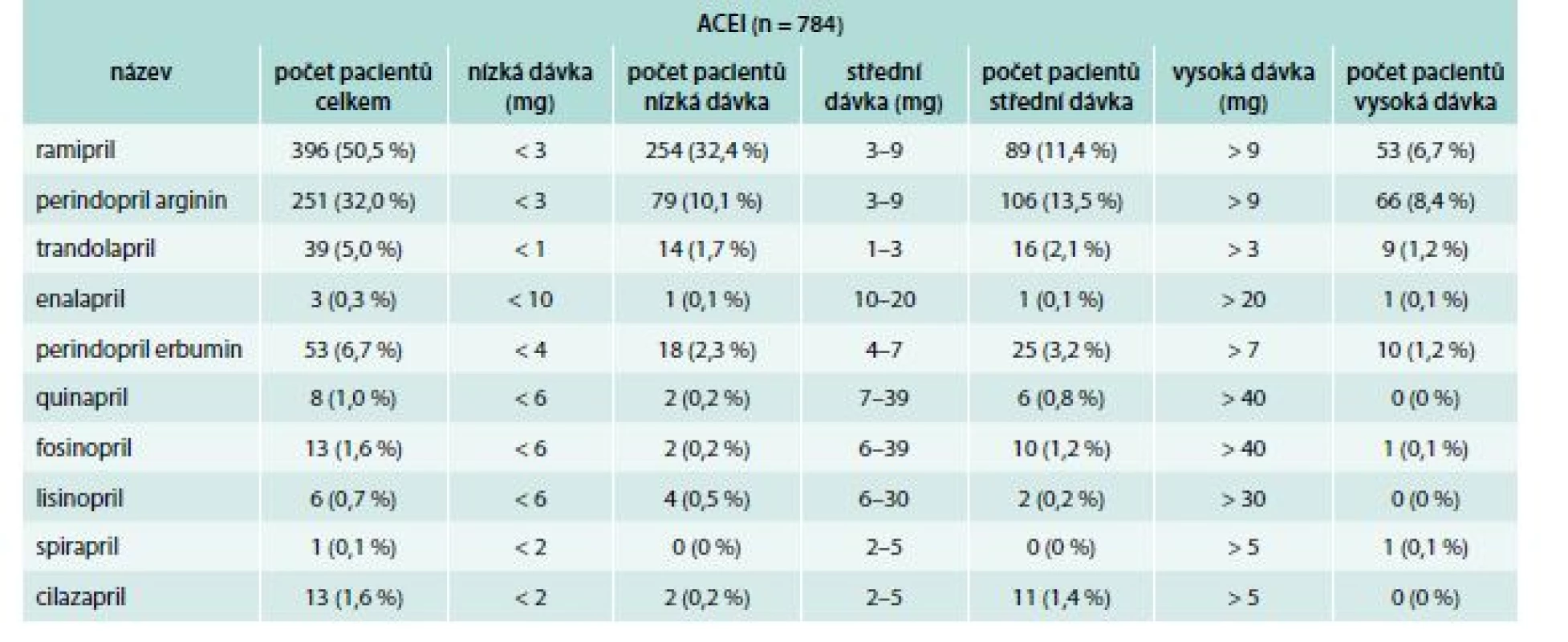
Pacienty jsme rozdělili podle dávky ACEI/ARB do 3 skupin. Za nízkou dávku jsme považovali nižší dávku než dvojnásobnou zahajovací dávku dle ESC Guidelines, za vysokou dávku jsme považovali dávku blížící se dávce cílové. Mezi těmito hodnotami jsme stanovili dávku střední.
Ze všech pacientů dostávalo nízkou dávku 36,7 % subjektů, střední dávku 38,2 %, vysokou dávku 13,5 % a 11,5 % pacientů nedostávalo blokátory systému RAAS vůbec. Nejčastějším důvodem pro nepodání inhibitorů RAAS byla hypotenze (6,3 %) a renální insuficience (3,2 %).
Při rozdělení pacientů dle klasifikace NYHA jsme zjistili, že pacienti ve skupině NYHA I dostávali ACEI/ARB v 95,2 % případů, z čehož vysokou dávku dostávalo 23,9 % pacientů, přičemž pacienti klasifikovaní jako NYHA III a IV pouze v 83,5 % a vysokou dávku dostávalo pouze 8,2 % pacientů (graf 3, tab. 3). Preskripce ACEI/ARB se tedy statisticky významně snižovala se závažností onemocnění – hodnoceno pomocí NYHA klasifikace, při čemž se snižovala i jejich dávka (p < 0,001).
Graf 3. Dávka ACEI/ARB v závislosti na třídě NYHA 
Tab. 3. Rozdělení dávek ARB v registru FAR NHL 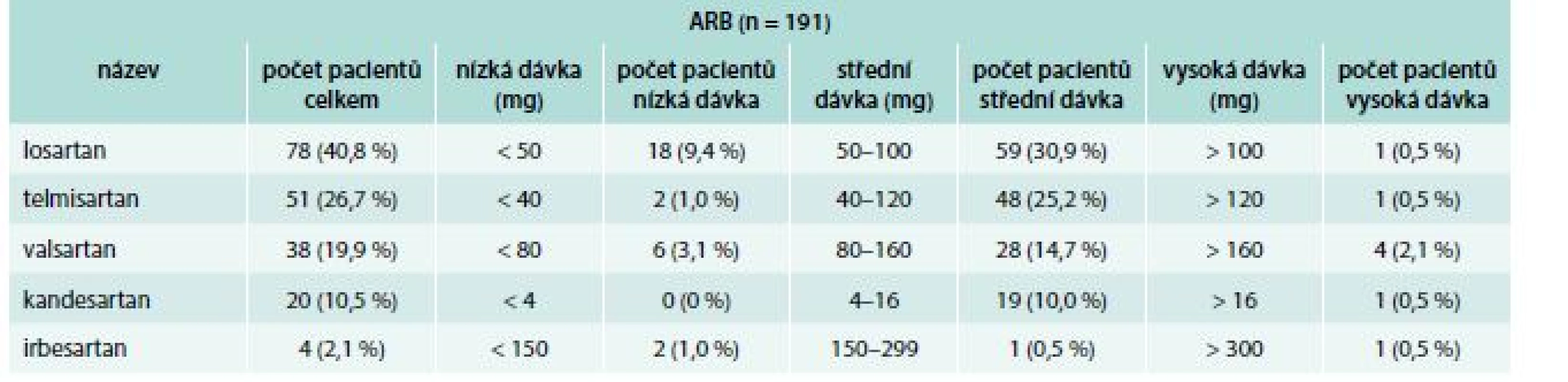
Podobné výsledky jsme dostali i při vztažení dávky ACEI/ARB na hodnotu EF LK a hladinu NT-proBNP. Pacienti s vyšší hodnotou EF LK obecně tolerovali vyšší dávky ACEI/ARB (vysoká dávka: medián EF LK 31 %, střední dávka: medián EF LK 33 %, nízká dávka: medián EF LK 27 %; p < 0,001). Naopak pacienti s vyšší hladinou natriuretických peptidů byli častěji léčeni dávkami nízkými (vysoká dávka: medián hladiny NT-proBNP 285 pg/ml, střední dávka: medián hladiny NT-proBNP 340 pg/ml, nízká dávka: medián hladiny NT-proBNP 842 pg/ml; p < 0,001).
Také hodnota krevního tlaku úzce korelovala s výškou dávky ACEI/ARB. Pacienti, kteří dostávali vysokou dávku, měli medián tlaku krve 134/82 mm Hg, oproti pacientům, kteří byli léčeni nízkou dávku, byl medián tlaku krve 124/80 mm Hg (p < 0,001). Hypotenze byla také nejčastějším důvodem pro nepodávání inhibitorů RAAS vůbec.
Při vztažení dávky na renální funkce – hodnoceno pomocí kreatininové clearance jsme zjistili, že čím vyšší byla funkce ledvin vyjádřená kreatininovou clearance dle Cockrofta-Gaulta, tím vyšší dávku ACEI/ARB pacienti dostávali (vysoká dávka: medián clearance 92,6 ml/min, střední dávka: medián clearance 85,7 ml/min, nízká dávka: medián clearance 78,6 ml/min; p < 0,001).
V podávání i dávce ACEI/ARB byl rozdíl ve věku, v němž starší pacienti dostávali obecně nižší dávky. Rozdíl v pohlaví nebyl významný.
Souhrn všech údajů ukazuje tab. 4.
Tab. 4. Přehled stanovovaných parametrů vzhledem k dávce ACEI/ARB 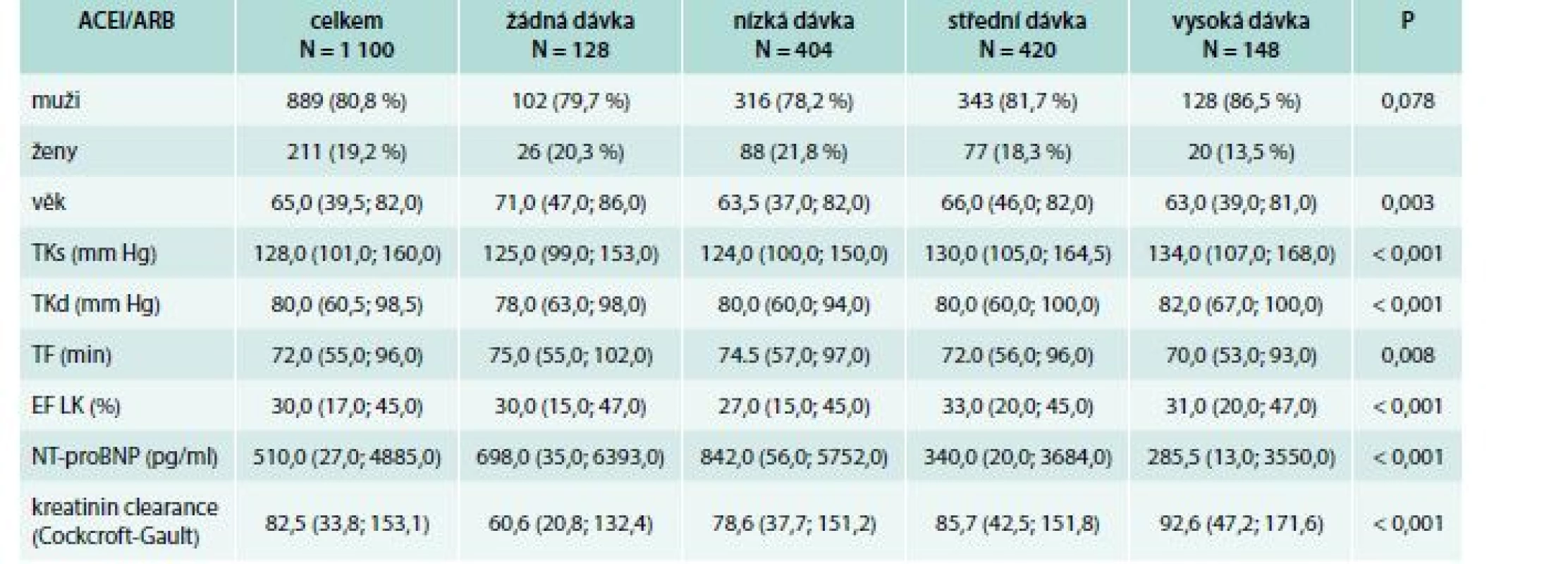
EF LK – ejekční frakce levé komory DTK – diastolický tlak krve TF – tepová frekvence STK – systolický tlak krve
Data představují medián hodnot (5.-95. percentil) nebo absolutní či relativní frekvence. Hodnota P představuje srovnání pacientů léčených nízkou, střední nebo vysokou dávkou ACEI/ARB (Kruskalův-Wallisův test pro kontinuální proměnné a Fischerův přesný test pro kategorické proměnné).Diskuse
Tato data mají za cíl odrážet tendenci ve farmakoterapii u pacientů se stabilním systolickým srdečním selháním v české populaci. Celkově lze vyhodnotit, že pacienti byli léčeni dobře ve vztahu k ESC Guidelines, jelikož celková preskripce blokátoru RAAS byla téměř 88,4 %. Ještě větší zastoupení bylo u betablokátorů, které dostávalo téměř 94 % pacientů, což obecně svědčí o velmi dobré adherenci českých lékařů k dodržování evropských doporučených postupů [3].
Celková preskripce inhibitorů RAAS v naší populaci odpovídá jiným velkým registrům. Komajda et al publikovali data z registru QUALIFY o celkovém počtu 7 092 pacientů se systolickým SS, v němž preskripce blokátorů RAAS byla 86,7 %, z toho 65,7 % dostávalo ACEI [4]. V registru ESC, do nějž bylo zahrnuto celkem 12 440 pacientů se srdečním selháním, z toho 4 792 byli pacienti s chronickým SS se sníženou EF LK, byla u těchto pacientů preskripce blokátorů RAAS dokonce 92,2 %, z toho 70,7 % dostávalo ACEI [5]. V registru IMPROVE-HF o celkovém počtu 7 605 pacientů byla vstupní preskripce RAAS 82,9 % [6].
Cílovou dávku, tak jak je doporučeno v ESC Guidelines, v našem registru dostávalo pouze 13,5 % pacientů. Ve srovnání s dalšími registry je tato hodnota výrazně nižší. V registru QUALIFY dostávalo cílovou dávku 27,9 %, v registru ESC 29,3 %, v registru IMPROVE-HF 36,1 %, v registru BIOSTAT-CHF to bylo pouze 22 % [4–7]. Počet pacientů s maximální dávkou v našem registru statisticky významně klesal se závažností onemocnění – hodnoceno pomocí klasifikace NYHA, NT-proBNP a EF LK. Důvody pro nepodávání maximální doporučené dávky byly nejčastěji hypotenze a intolerance, je také pravděpodobné, že u některých pacientů ještě stále probíhala up-titrace. Přesto je zde jistě významná rezerva k dosažení cílové dávky, jelikož medián tlaku u pacientů na nízké dávce byl 124/80 mm Hg a u pacientů na střední dávce 130/80 mm Hg. Význam dosažení cílové dávky na snížení mortality i morbidity byl již publikován v rámci mezinárodních registrů, a proto by neměl být podceňován [4–6,8,9].
Není překvapením, že nejvíce předepisovaným ACEI byl ramipril, který je uveden v ESC Guidelines a byl nejvíce zastoupen i v rámci registru ESC [1,2,5]. Zajímavá je však skutečnost, že druhým nejčastěji předepisovaným ACEI byl perindopril, který není uveden v doporučených postupech. Tento fakt však není výjimkou pouze našeho registru nebo české populace. V registru QUALIFY perindopril dokonce dostávalo více pacientů než ramipril, celkem 37,6 % [4], a v registru ESC byl perindopril třetí nejčastější po ramiprilu a enalaprilu, celkem 12,6 % [5]. Tato skutečnost nejspíš vyplývá z dlouhodobé dobré zkušenosti s tímto preparátem a je podpořena také výsledky velkých studií, jako byla EUROPA, která ukázala benefit perindoprilu u pacientů s ICHS [10,11]. Studie ONTARIO I se zabývala prognózou nemocných po infarktu myokardu v souvislosti s léčbou ACEI a ONTARIO II hodnotila rozdíly v prognóze u nemocných léčených různými ACEI v indikaci chronického srdečního selhání. Studie ONTARIO však mají svoji limitaci, jelikož probíhaly v době, v níž byly perindopril a ramipril teprve uváděny na trh v Kanadě a USA a tyto moderní ACEI dostávali především mladší a méně nemocní pacienti, a proto nelze zcela srovnávat jejich přežití a prognózu s klasickými ACEI, jako je enalapril a kaptopril [12–14]. Svůj význam má jistě i fakt, že perindopril je v současné době součástí několika fixních kombinací. Perindopril však nemá data z velké mortalitní studie.
Z hlediska preskripce sartanů není jejich zastoupení překvapením a odpovídá doporučeným postupům [1,2]. Je patrné, že ačkoliv jsou sartany léky první volby u pacientů s chronickým SS stejně jako ACEI, jejich preskripce je stále výrazně nižší, což pravděpodobně odpovídá tomu, že se do farmakoterapie dostaly později. Srovnávací studie ACEI a ARB, jako byla ELITE II, neprokázaly, že by sartany byly lepší než ACEI, a proto se podávají až při intoleranci ACEI, a to zejména z důvodu dráždivého kašle [15]. Co se týče zastoupení jednotlivých preparátů, byl v našem registru jednoznačně nejčastěji podáván losartan (41 %). Můžeme zde pozorovat rozdíl oproti jiným mezinárodním registrům, v nichž byl nejpředepisovanějším sartanem kandesartan, následovaný valsartanem a následně losartanem [4,5].
Srovnání jednotlivých registrů je znázorněno v tab. 5.
Tab. 5. Srovnání jednotlivých registrů 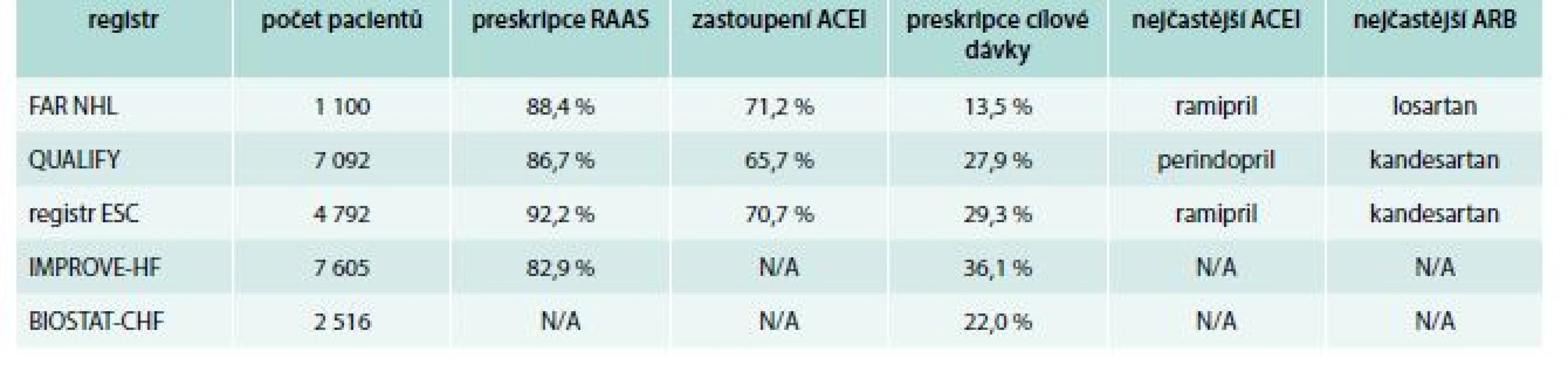
Limitace
Určitou limitací této práce je, že se nejedná o zcela typický vzorek pacientů se srdečním selháním, kteří navštěvují kardiologické ambulance, ale jde o vzorek pacientů ze specializovaných kardiocenter. Tomu by měla odpovídat i jejich léčba. Zařazení I. interní kardio-angiologické kliniky LF MU a FN u sv. Anny v Brně, která se mimo jiné specializuje na transplantace srdce, vedlo k zařazení obecně mladších pacientů, mužů, častější byla etiologie DKMP a celkově se jednalo o pacienty v těžším stadiu onemocnění.
Závěr
Pomocí dat z registru FAR-NHL jsme zjistili, že celková adherence českých lékařů k dodržování doporučených postupů je více než uspokojivá. Přesto zde nacházíme prostor pro zlepšení, a to zejména ve větší snaze o up-titraci a dosažení cílové dávky. Je jasně patrné, že tendence v preskripci a dávkování ACEI/ARB odráží nejen závažnost srdečního selhání, ale také funkce ledvin a krevní tlak. Důležité je především zvažovat každého pacienta individuálně a jeho léčbu optimalizovat v závislosti na jeho celkovém stavu a tíži onemocnění.
MUDr. Monika Špinarová, MSc.
I. interní kardio-angiologická klinika LF MU a FN u sv. Anny v Brně
Doručeno do redakce 6. 6. 2018
Přijato po recenzi 23. 7. 2018
Zdroje
- Ponikowski P, Voors AA, Anker SD et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016; 37(27): 2129–2200. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw128>.
- Špinar J, Hradec J, Špinarová L et al. Souhrn Doporučených postupů ESC pro diagnostiku a léčbu akutního a chronického srdečního selhání z roku 2016. Připraven Českou kardiologickou společností. Cor Vasa 2016; 58(5): 597–636.
- Lábr K, Špinar J, Pařenica J et al. Betablokátory v registru chronického srdečního selhání FAR NHL. Kardiol Rev Int Med 2017; 19(1): 68–72.
- Komajda M, Anker SD, Cowie MR et al. Physicians’ adherence to guideline-recommended medications in heart failure with reduced ejection fraction: data from the QUALIFY global survey. Eur J Heart Fail 2016; 18(5): 514–522. Dostupné z DOI: <http://dx.doi.org/10.1002/ejhf.510>.
- Maggioni AP, Anker SD, Dahlström U et al. Are hospitalized or ambulatory patients with heart failure treated in accordance with European Society of Cardiology guidelines? Evidence from 12,440 patients of the ESC Heart Failure Long-Term Registry. Eur J Heart Fail 2013; 15(10): 1173–1184. Dostupné z DOI: <http://dx.doi.org/10.1093/eurjhf/hft134>.
- Gheorghiade M, Albert NM, Curtis AB et al. Medication dosing in outpatients with heart failure after implementation of a practice-based performance improvement intervention: findings from IMPROVE HF. Congest Heart Fail 2012; 18(1): 9–17. Dostupné z DOI: <http://dx.doi.org/10.1111/j.1751–7133.2011.00250.x>.
- Ouwerkerk W, Voors AA, Anker SD et al. Determinants and clinical outcome of up-titration of ACE-inhibitors and beta-blockers in patients with heart failure: a prospective European study. Eur Heart J 2017; 38(24): 1883–1890. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehx026>.
- Poelzl G, Altenberger J, Pacher R et al. Dose matters! Optimisation of guideline adherence is associated with lower mortality in stable patients with chronic heart failure. Int J Cardiol 2014; 175(1): 83–89. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ijcard.2014.04.255>.
- de Groote P, Isnard R, Clerson P et al. Improvement in the management of chronic heart failure since the publication of the updated guidelines of the European Society of Cardiology. The Impact-Reco Programme. Eur J Heart Fail 2009; 11(1): 85–91. Dostupné z DOI: <http://dx.doi.org/10.1093/eurjhf/hfn005>.
- Špinar J, Vítovec J. EUROPA přepisuje guidelines. Kardiologická revue 2003; (5)4 : 191–193.
- Fox KM, Henderson JR, Bertrand ME et al. The European trial on reduction of cardiac events with perindopril in stable coronary artery disease (EUROPA). Eur Heart J 1998; 19(Suppl J): J52-J55.
- Bultas J. Jsou rozdíly v účinku inhibitorů ACE klinicky významné? Co říkají výsledky studií ONTARIO. Kardiol Rev Int Med 2010; 12(1): 54–55.
- Pilote L, Abrahamowicz M, Rodrigues E et al. Mortality rates in elderly patients who take different angiotensin-converting enzyme inhibitors after acute myocardial infarction: a class effect? Ann Intern Med 2004; 141(2): 102–112.
- Pilote L, Abrahamowicz M, Eisenberg M et al. Effect of different angiotensin-converting-enzyme inhibitors on mortality among elderly patients with congestive heart failure. CMAJ 2008; 178(10): 1303–1311. Dostupné z DOI: <http://dx.doi.org/10.1503/cmaj.060068>.
- Pitt B, Poole-Wilson PA, Segal R et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: randomised trial – the Losartan Heart Failure Survival Study ELITE II. Lancet 2000; 355(9215): 1582–1587.
Štítky
Diabetologie Endokrinologie Interní lékařství Kardiologie Praktické lékařství pro dospělé
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2019 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
-
Všechny články tohoto čísla
- Přímá perorální antikoagulancia u pacientů s nádorovým onemocněním – editorial
- Preskripce a dávkování inhibitorů RAAS u pacientů s chronickým srdečním selháním v registru FAR NHL
- Neceliakální glutenová/pšeničná senzitivita: stále více otázek než odpovědí
- Diagnostická úskalí celiakie
- Potenciálne možnosti využitia kreatinfosfátu vo vnútornom lekárstve
- Systémová zánětlivá reakce s vysokými hodnotami CRP jako dominantní příznak mnohočetného myelomu
- Priame perorálne antikoagulanciá v onkológii v klinickej praxi
- Přichází doba bezlepková? – editorial
- Spojenie akromegálie a Klinefelterovho syndrómu u jedného pacienta
- Interní hematologická a onkologická klinika LF a FN Brno slaví 30 let: vzpomínky na jejího zakladatele prof. Jiřího Vorlíčka
- Prof. MUDr. Ivo Dvořák, DrSc. oslavil 90. narozeniny!
- Vzpomínka na pana profesora Ctirada Johna *15. 8. 1920 †12. 10. 2018
- Zemřel MUDr. Pavel Jerie – skvělý lékař, internista a kardiolog
- Zemřela Eva Klima, M.D.
- Za profesorem MUDr. Jaroslavem Blahošem, DrSc.
- Kreatin ve vnitřním lékařství a jeho vliv na ledvinné funkce – editorial
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Kreatin ve vnitřním lékařství a jeho vliv na ledvinné funkce – editorial
- Systémová zánětlivá reakce s vysokými hodnotami CRP jako dominantní příznak mnohočetného myelomu
- Diagnostická úskalí celiakie
- Neceliakální glutenová/pšeničná senzitivita: stále více otázek než odpovědí
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



