-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Rezervy v hypolipidemické terapii a dosažení cílových koncentrací lipidů u pacientů s vysokým rizikem kardiovaskulárních příhod
Deficits in lipid lowering therapy and achieving target lipid concentrations in patients with high risk of a cardiovascular event
Lipid concentrations were analysed in 529 consecutive patients, 190 females (34%) and 339 males (66%) with mean age 66 years, at high cardiovascular risk, undergoing elective coronary angiography between 1st January and 31st May 2010. LDL-cholesterol level < 2,5 mmol/l was identified only in 36% of patients in primary prevention, LDL-cholesterol level < 2,0 mmol/l was identified only in 28% of subjects in secondary prevention of cardiovascular events. The study proves inadequate control of dyslipidaemia in patients at high cardiovascular risk.
Key words:
lipids – hypolipidemic therapy – lipid targets – cardiovascular risk
Autoři: J. Petrus 1; F. Málek 1; J. Dvořák 2
; M. Mates 1; P. Kmoníček 1; V. Skalníková 1; P. Neužil 1
Působiště autorů: Kardiovaskulární centrum Nemocnice Na Homolce Praha, přednosta MUDr. Štěpán Černý, CSc. 1; Státní zdravotní ústav Praha, ředitelka Ing. Jitka Sosnovcová 2
Vyšlo v časopise: Vnitř Lék 2012; 58(6): 430-433
Kategorie: Původní práce
Souhrn
Koncentrace krevních lipidů byly hodnoceny u souboru 529 pacientů, 190 žen (34 %) a 339 mužů (66 %) v průměrném věku 66 let, s vysokým kardiovaskulárním rizikem, kteří v období od 1. 1. 2010 do 31. 5. 2010 podstoupili plánovanou srdeční katetrizaci. Z toho 380 pacientů (76 %) bylo v sekundární prevenci a 149 (24 %) v primární prevenci kardiovaskulárních příhod. Koncentrace LDL-cholesterolu < 2,5 mmol/l ve skupině pacientů v primární prevenci byla zjištěna pouze u 36 % nemocných, koncentrace LDL-cholesterolu < 2,0 mmol/l ve skupině pacientů v sekundární prevenci byla zjištěna pouze u 28 %. Práce prokazuje nedostatečnou kontrolu dyslipidemie u pacientů s vysokým kardiovaskulárním rizikem.
Klíčová slova:
lipidy – hypolipidemická terapie – cílové koncentrace lipidů – kardiovaskulární rizikoÚvod
Je známo, že snížení koncentrace cholesterolu o 10 % snižuje riziko úmrtí na ischemickou chorobu srdeční (ICHS) o 15 % a celkovou mortalitu o 11 % [1]. Z hypolipidemické terapie mají největší dopad na snížení kardiovaskulárního (KV) rizika jak v primární, tak v sekundární prevenci statiny [2–5]. Účinnost statinů na snížení rizika koronárních příhod a úmrtí z KV příčiny je závislá na dávce a výběru preparátu [6].
Odborné společnosti definovaly cílové koncentrace lipidů pro léčbu podle úrovně kardiovaskulárního rizika. Pro jedince s vysokým rizikem je v primární prevenci definována cílová koncentrace LDL-cholesterolu < 2,5 mmol/l, u pacientů v sekundární prevenci pak < 2,0 mmol/l [7–9]. Přestože je dopad hypolipidemické terapie na snížení rizika KV příhod prokázán, pouze malé procento pacientů dosahuje definované cílové koncentrace lipidů [10–12].
Cílem této práce bylo zjistit současný stav hypolipidemické terapie a dosažení cílové koncentrace LDL-cholesterolu u pacientů s vysokým rizikem KV příhod podstupujících plánovanou srdeční katetrizaci.
Soubor nemocných a metodika
Hypolipidemická terapie a koncentrace lipidů byly hodnoceny u souboru 529 konsekutivních pacientů, kteří v období od 1. 1. 2010 do 31. 5. 2010 podstoupili plánovanou srdeční katetrizaci v komplexním Kardiovaskulárním centru Nemocnice Na Homolce v Praze. Odběr žilní krve byl prováděn u všech pacientů při přijetí na lůžkové oddělení nalačno. Vyšetření krevních lipidů, lipoproteinů a glukózy bylo provedeno na Oddělení klinické biochemie, hematologie a imunologie Nemocnice Na Homolce v Praze. Biochemická analýza byla provedena na analyzátoru Unicel DxC 800 firmy Beckman Coulter. Ke stanovení koncentrací cholesterolu, LDL-cholesterolu a HDL-cholesterolu z krevní plazmy bylo použito metody homogenního eliminačního stanovení se specifickým detergentem a enzymatickou koncovkou. K vyšetření koncentrace triglyceridů z plazmy byl použit enzymatický kolorimetrický test s lipidovým čisticím faktorem (metoda GPO-PAP). Ke stanovení koncentrace apolipoproteinu AI a apolipoproteinu B a lipoproteinu(a) z krevního séra byla použita imunoassay – nefelometrie. Koncentrace glukózy z plazmy byla stanovena glukózooxidázovou metodou (spotřeba O2 měřena Clarkovou metodou).
Hypolipidemická terapie byla zjištěna z anamnézy. U pacientů léčených statiny byla dávka přepočtena na ekvivalentní denní dávku atorvastatinu. Pro přepočet byla použita metodika vycházející ze studie Lawa et al [13]. Přepočet vychází z efektu různé dávky atorvastatinu a jiných statinů na snížení koncentrace LDL-cholesterolu. Ve studii Lawa et al bylo dosaženo snížení koncentrace LDL-cholesterolu o 40 % při denní dávce atorvastatinu 10 mg, simvastatinu 40 mg, lovastatinu 40 mg nebo rosuvastatinu 5 mg. Při léčbě fluvastatinem bylo dosaženo menší snížení koncentrace LDL-cholesterolu, proto jsme v naší práci pro tento přepočet použili ekvivalent 80 mg fluvastatinu k 5 mg atorvastatinu. Žádný z pacientů z našeho souboru nebyl léčen jinou hypolipidemickou terapií.
Soubor pacientů tvořilo 339 mužů a 190 žen v průměrném věku 66 let. Pacienti byli odesláni k elektivnímu katetrizačnímu vyšetření ambulantními kardiology a lékaři ze spolupracujících lůžkových zařízení. Pacienti s akutními koronárními syndromy nebyli do studie zařazeni. U všech pacientů s diabetes mellitus se jednalo o 2. typ, žádný z nemocných neměl diabetes mellitus 1. typu.
Soubor pacientů jsme rozdělili do skupin primární a sekundární prevence. Kritéria primární prevence kardiovaskulárních příhod splňovalo 149 (24 %) pacientů, kritéria sekundární prevence 380 (76 %) nemocných.
Všichni pacienti byli v kategorii vysokého rizika kardiovaskulárních (KV) příhod. Vysoké riziko KV příhod u skupiny pacientů v primární prevenci vycházelo z výpočtu 10letého rizika ≥ 5 % podle tabulek SCORE u 74 % pacientů, u 26 % nemocných bylo vysoké riziko dáno přítomností diabetes mellitus [14].
Výsledky
Porovnali jsme skupinu pacientů v primární a sekundární prevenci. Ke statistické analýze byl použit t-test. Za statisticky významnou jsme považovali hladinu významnosti p < 0,05.
Četnost parametrů v celém souboru a ve skupinách primární a sekundární prevence a rozdíly v četnosti sledovaných parametrů mezi skupinou primární a sekundární prevence ukazuje tab. 1. Průměrné hodnoty parametrů celého souboru a rozdíly parametrů skupin primární a sekundární prevence ukazuje tab. 2.
Tab. 1. Četnost parametrů v celém souboru a ve skupinách primární a sekundární prevence. 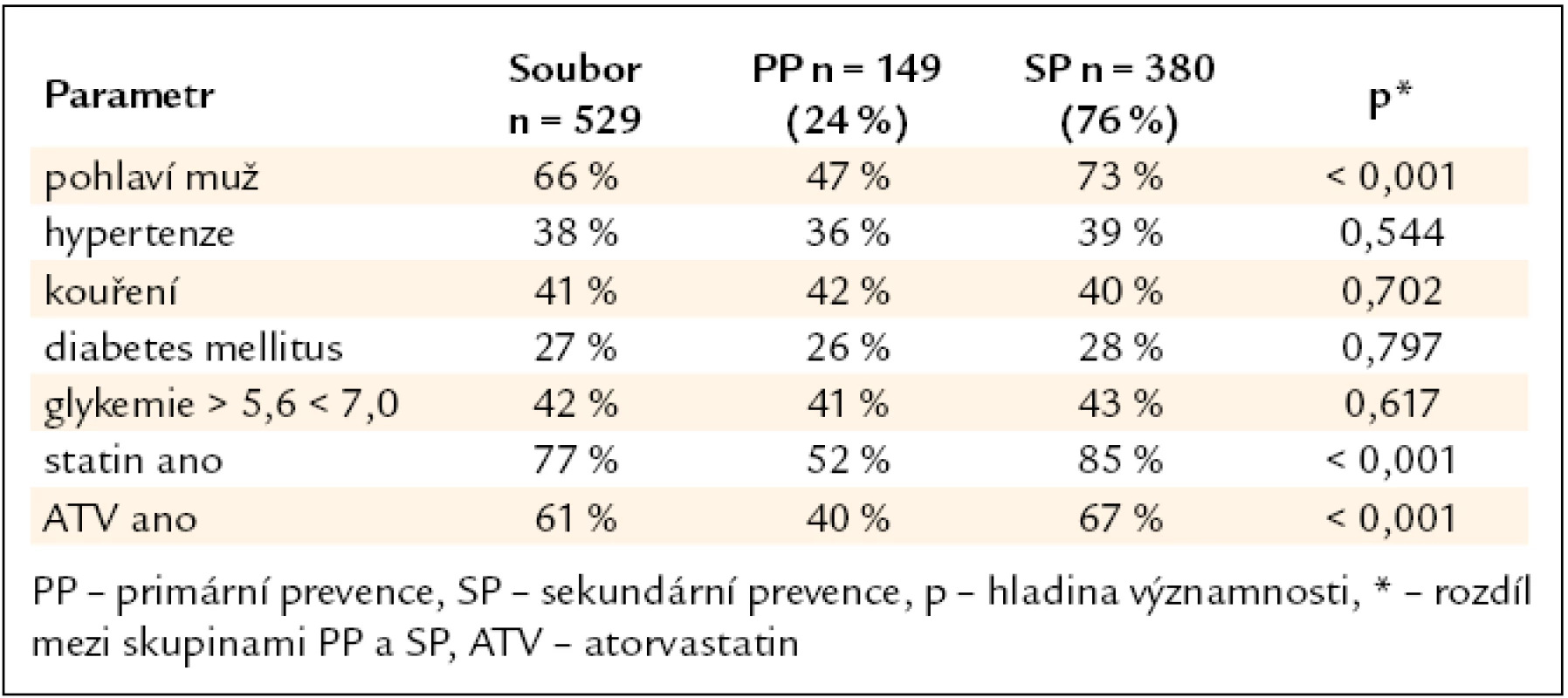
Tab. 2. Průměrné hodnoty parametrů celého souboru a rozdíly parametrů skupin primární a sekundární prevence. 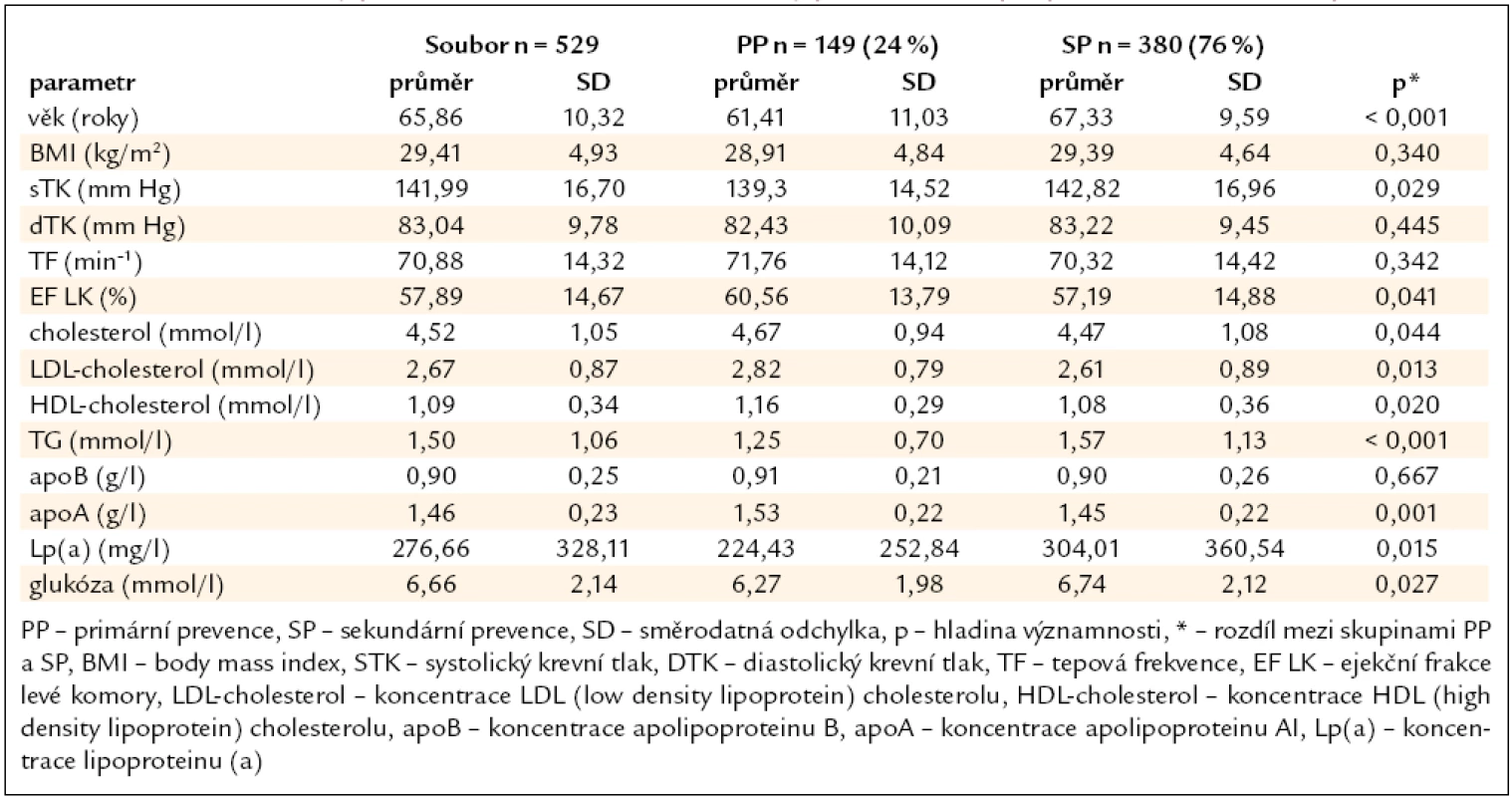
Hypolipidemická terapie statiny byla užívána u 391 nemocného (77 %). Z toho u 311 pacientů (61 %) byl podáván atorvastatin. Doporučenou maximální dávkou atorvastatinu 80 mg denně byl léčen pouze 1 pacient. Průměrná denní dávka statinu přepočtená na atorvastatin byla u celého souboru 24,30 mg denně. Průměrná denní dávka statinu přepočtená na atorvastatin byla u pacientů v primární prevenci 15,93 mg a v sekundární prevenci 25,64 mg.
Koncentrace LDL-cholesterolu < 2,5 mmol/l ve skupině pacientů v primární prevenci byla zjištěna pouze u 36 % nemocných, koncentrace LDL-cholesterolu < 2,0 mmol/l ve skupině pacientů v sekundární prevenci byla zjištěna pouze u 28 %.
Diskuze
Ze sledovaných demografických a fyzikálních parametrů byl ve skupině sekundární prevence vyšší věk a vyšší průměrný systolický krevní tlak. Z laboratorních parametrů jsme zjistili u skupiny pacientů v sekundární prevenci nižší koncentrace celkového cholesterolu, LDL-cholesterolu, HDL-cholesterolu, apolipoproteinu AI a významně vyšší průměrnou koncentraci triglyceridů a lipoproteinu(a) ve srovnání se skupinou primární prevence. Rozdíly v koncentraci celkového cholesterolu a LDL-cholesterolu by bylo možné vysvětlit významným rozdílem v léčbě: v našem souboru bylo ve skupině v sekundární prevenci ve srovnání se skupinou primární prevence více nemocných léčeno statiny s větším podílem pacientů léčených atorvastatinem s vyšší průměrnou přepočtenou denní dávkou. V případě apolipoproteinu B nebyl mezi skupinou primární a sekundární prevence rozdíl. Důvod pro významně vyšší koncentrace triglyceridů a lipoproteinu(a) ve skupině sekundární prevence není jasný.
Naše práce ukázala, že pouze 77 % nemocných bylo léčeno hypolipidemickou terapií, a to výhradně statiny. Nejčastěji byl používán atorvastatin (61 % pacientů). Je známo, že cílové koncentrace lipidů je možné dosáhnout u většího procenta pacientů. A to buď více agresivní monoterapií statinem, nebo kombinační terapií [11,15–17].
Podíl pacientů dosahujících cílové koncentrace lipidů jako parametr účinnosti hypolipidemické terapie byl předmětem několika prací. Např. ve studii kanadských autorů bylo zjištěno, že navzdory řízené kombinační terapii statin-fibrát nebo statin-derivát kyseliny nikotinové je možné dosáhnout cílové koncentrace LDL-cholesterolu pouze u asi 43 % nemocných [18]. Možnost zlepšení hypolipidemické léčby, a tedy i dosažení cíle pro LDL-cholesterol u většího počtu pacientů, dokumentuje analýza Widimského et al [19]. V této práci autoři ukázali, že zvýšení počtu pacientů užívajících hypolipidemika, a zejména statiny, ze 47,8 % na 88,1 % je spojeno s dosažení cíle pro LDL-cholesterol u více než 50 % nemocných.
Více agresivní hypolipidemická terapie u pacientů ve vysokém riziku KV příhod je nezbytná.
V současné době máme dostatek důkazů pro to, že intenzivní hypolipidemická terapie může nejen zpomalit progresi, ale navodit dokonce regresi aterosklerotického procesu [20,21].
V naší práci jsme zjistili nedostatečnou dávku statinu, průměrná denní dávka statinu přepočtená na atorvastatin byla v celém souboru 24,30 mg. K navození zábrany progrese až regrese aterosklerózy dochází až při použití vysokých dávek statinů, např. 80 mg atorvastatinu nebo 40 mg rosuvastatinu.
Kombinační hypolipidemickou terapii zahrnující statiny, fibráty, deriváty kyseliny nikotinové a ezetimib máme rovněž k dispozici.
Závěry
Naše práce prokazuje nedostatečnou kontrolu dyslipidemie u pacientů s vysokým rizikem KV příhod. Všichni pacienti souboru splňovali kritéria vysokého rizika. Přesto cílovou koncentraci LDL-cholesterolu < 2,5 mmol/l měla méně než 1/2 pacientů v primární prevenci a koncentrace LDL-cholesterolu < 2,0 mmol/l byla zjištěna u méně než 1/3 nemocných v sekundární prevenci.
Léčba musí být více agresivní s cílem snížení KV morbidity a mortality.
Práce byla schválena Etickou komisí Nemocnice Na Homolce v roce 2009.
doc. MUDr. Filip Málek, Ph.D., MBA
www.homolka.cz
e-mail: Filip.Malek@homolka.cz
Doručeno do redakce: 22. 12. 2011
Přijato po recenzi: 27. 3. 2012
Zdroje
1. Gould AL, Rossouw JE, Santanello NC et al. Cholesterol reduction yields clinical benefit: impact of statin trials. Circulation 1998; 97 : 946–952.
2. Pedersen TR, Kjekshus J, Berg K et al. Scandinavian Simvastatin Survival Study Group. Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S). Atheroscler Suppl 2004; 5 : 81–87.
3. The Long-Term Intervention with Pravastatin in Ischaemic Disease (LIPID) Study Group. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of initial cholesterol levels. N Engl J Med 1998; 339 : 1349–1357.
4. Sacks FM, Pfeffer MA, Moye LA et al. The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels. Cholesterol and Recurrent Events Trial investigators. N Engl J Med 1996; 335 : 1001–1009.
5. Heart Protection Study Collaborative Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002; 360 : 7–22.
6. LaRosa JC, Grundy SM, Waters DD et al. Treating to New Targets (TNT) Investigators. Intensive lipid lowering with atorvastatin in patients with stable coronary disease. N Engl J Med 2005; 352 : 1425–1435.
7. Vaverková H, Soška V, Rosolová H et al. Doporučení pro diagnostiku a léčbu dyslipidemií v dospělosti, vypracované výborem České společnosti pro aterosklerózu Cor Vasa 2007; 49: K73–K86.
8. Cífková R, Býma S, Češka R et al. Prevence kardiovaskulárních onemocnění v dospělém věku. Společné doporučení českých odborných společností. Vnitř Lék 2005; 51 : 1021–1036.
9. The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and the European Atherosclerosis Society (EAS). ESC/EAS Guidelines for the management of dyslipidaemias. Eur Heart J 2011; 32 : 1769–1818.
10. Pearson TA, Laurora I, Chu H et al. The lipid treatment assessment project (L-TAP): a multicenter survey to evaluate the percentages of dyslipidemic patients receiving lipid-lowering therapy and achieving low-density lipoprotein cholesterol goals. Arch Intern Med 2000; 160 : 459–467.
11. Klinke JA, Málek F, Gao M et al. Reaching Target Lipid Levels in Patients at High Risk of Cardiovascular Event: the Experience of a Canadian Tertiary Care Lipid Clinic. Centr Eur J Public Health 2007; 15 : 106–109.
12. Málek F, Dvořák J, Strieborná H et al. Reaching target lipid levels and the natural history of diabetes mellitus in patients surviving acute coronary syndrome: A retrospective cohort study from a tertiary care outpatient clinic. Exp Clin Cardiol 2008; 13 : 25–28.
13. Law MR, Wald NJ, Rudnicka AR. Quantifying effect of statins on low density lipoprotein cholesterol, ischaemic heart disease, and stroke: systemic review and metaanalysis. BMJ 2003; 326 : 1423–1430.
14. Conroy R, Pyörälä K, Fitzgerald AP et al. SCORE project group. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project. Eur Heart J 2003; 24 : 987–1003.
15. Jones PH, Davidson MH, Stein EA et al. STELLAR Study Group. Comparison of the Efficacy and Safety of Rosuvastatin Versus Atorvastatin, Simvastatin, and Pravastatin Across Doses (STELLAR Trial). Am J Cardiol 2003; 92 : 152–160.
16. Andrews TC, Ballantyne CM, Hsia JA et al. Achieving and maintaining National Cholesterol Education Program low-density lipoprotein cholesterol goals with five statins. Am J Med 2001; 111 : 185–194.
17. Schectman G, Hiatt J. Drug therapy for hypercholesterolemia in patients with cardiovascular disease: factors limiting achievement of lipid goals. Am J Med 1996; 100 : 197–204.
18. Taher TH, Dzavik V, Reteff EM et al. Tolerability of statin-fibrate and statin-niacin combination therapy in dyslipidemic patients at high risk for cardiovascular events. Am J Cardiol 2002; 89 : 390–394.
19. Widimský J, Vaněk P, Juráň F et al. Current status of cardiovascular pharmacotherapy in patients after myocardial infarction and/or revascularization in the Czech Republic in 2005. Developments seen during the past 5 and 10 years. Cor Vasa 2006; 48 : 135–141.
20. Nissen SE, Tuzcu EM, Schoenhagen P et al. REVERSAL Investigators. Effect of intensive compared with moderate lipid-lowering therapy on pregression of coronary atherosclerosis. A randomized controlled trial. JAMA 2004; 291 : 1071–1080.
21. Nissen S, Nicholls SJ, Sipahi I et al. ASTEROID Investigators. Effect of Very High-Intensity Statin Therapy on Regression of Coronary Atherosclerosis. The ASTEROID Trial. JAMA 2006; 295 : 1556–1565.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Poruchy hemostázy u sepse
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2012 Číslo 6- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Strategie dávkování antibiotik u kriticky nemocných s potřebou náhrady funkce ledvin – maximální účinnost při minimální toxicitě! – editorial
- Rezervy v hypolipidemické terapii a dosažení cílových koncentrací lipidů u pacientů s vysokým rizikem kardiovaskulárních příhod
- Katetrová ablace atrioventrikulárních přídatných drah v éře ablační léčby komplexních arytmií: měnící se perspektiva pro nastupující generaci elektrofyziologů
- Poruchy hemostázy u sepse
- Vliv kontinuální a intermitentní náhrady renálních funkcí na antibiotickou léčbu u kriticky nemocných v sepsi – praktický pohled na léčbu vankomycinem a gentamicinem
- Kladribin je velmi účinným lékem pro léčbu histiocytózy z Langerhansových buněk a vzácných histiocytárních nemocí ze skupiny juvenilního xantogranulomu
- Oxidační stres u pacientů s náhradou funkce ledvin hemodialýzou a peritoneální dialýzou
- Kardiální projevy u pacienta s Addisonovou chorobou a hypotyreózou při autoimunitním polyglandulárním syndromu II. typu
- Teleangiectasia hereditaria haemorrhagica – syndrom Osler-Weber-Rendu. Popis případu a zkušeností s léčbou
- Pohľad internistu na problematiku aortoenterálnej fistuly
- Recidivujúca protetická endokarditída u 21-ročného pacienta s transplantovanou obličkou riešená alogénnym homograftom
- Zpráva ze sympózia společnosti Abbott Laboratories na kongresu ČNS konaného dne 15. 6. 2012
- Vliv aktivace receptoru pro vitamin D na albuminurii
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Teleangiectasia hereditaria haemorrhagica – syndrom Osler-Weber-Rendu. Popis případu a zkušeností s léčbou
- Poruchy hemostázy u sepse
- Kladribin je velmi účinným lékem pro léčbu histiocytózy z Langerhansových buněk a vzácných histiocytárních nemocí ze skupiny juvenilního xantogranulomu
- Vliv kontinuální a intermitentní náhrady renálních funkcí na antibiotickou léčbu u kriticky nemocných v sepsi – praktický pohled na léčbu vankomycinem a gentamicinem
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



