-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
ROLE ENDOVASKULÁRNÍHO OŠETŘENÍ PORANĚNÍ SLEZINY PŘI NEOPERAČNÍM MANAGEMENTU RIZIKOVÝCH PACIENTŮ
Autoři: Jana Kluková 1,3; Tomáš Dědek 1,3; Antonín Krajina 2,3
Působiště autorů: Chirurgická klinika Fakultní nemocnice Hradec Králové, 2Radiologická klinika Fakultní nemocnice Hradec Králové, 3Lékařská fakulta v Hradci Králové Univerzity Karlovy v Praze 1
Vyšlo v časopise: Úraz chir. 27., 2020, č.3
Souhrn
Cíl: Určení indikací k angiografickému ošetření poraněné sleziny.
Typ práce: Krátké shrnutí a kazuistika.
Materiál a metodika: Kazuistika a krátký přehled literatury.
Závěr: U hemodynamicky stabilních pacientů s poraněním sleziny ≤ IV. stupně může být riziko sekundární ruptury významně sníženo angiografickým ošetřením. Toto ale vyžaduje aktivní a diferencovaný přístup v jednotlivých případech.
Klíčová slova:
slezina – sdružené poranění – endovaskulární ošetření – pokračující krvácení
ÚVOD
Slezina je nejčastější poraněný břišní orgán [5]. Vstupní zobrazovací vyšetření jako multidetektorová výpočetní tomografie určí stupeň poranění [3]. Původní AAST (American Associaton for the Surgery of Trauma) klasifikace hodnotila pouze anatomicko-morfologický podklad poranění. Nicméně tato klasifikace nebyla schopná predikovat další vývoj poranění. V roce 2018 byla revidována a hodnotí i faktory jako vaskulární léze [7] (tab. 1). U hemodynamicky stabilních pacientů je trendem neoperační managment poranění s nebo bez endovaskulárního ošetření [12]. Riziko pokračujícího krvácení narůstá u pacientů nad 55 let, u sdruženého poranění s ISS (Injury Severe Score) nad 25, při hemodynamické nestabilitě a při cévních abnormalitách na zobrazovacím vyšetření [9]. V kazuistice se autoři zabývají pacientem s pokračujícím krvácením a indikacemi preventivní neselektivní embolizace u rizikových pacientů.
Tab. 1. American Associaton for the Surgery of Trauma 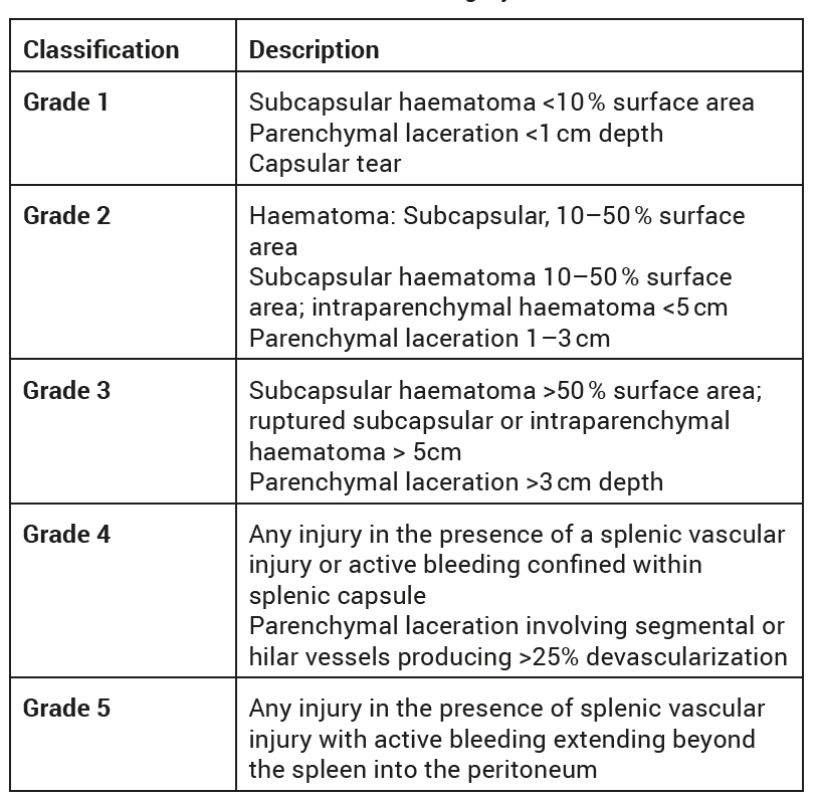
MATERIÁL A METODIKA
67letý pacient vstupně vyšetřen na oddělení urgentního příjmu po pádu z výše cca 7–8 m. Při přijetí při vědomí, hypotenzní TK 93/64, bez tachykardie, hyposaturace 85 %. Klinicky bledý, pulzace na periferii nitkovité, krepitus žeber vlevo a nestabilita pánve. Vstupně laboratorně leukocytóza 15x109/L, hemoglobin (HB) 125 g/l, trombocyty 181 x109/L, koagulační a biochemické markery v normě. Na ultrazvuku dutin bez volné tekutiny. Na rentgenu zlomeniny žeber vlevo a zlomenina pánevního kruhu typu B. Odhadována krevní ztráta kolem 2000 ml. Pacient vyšetřen CT (Computed tomography) traumaprotokolem, kde byla zjištěna sériová zlomenina žeber vlevo s hemopneumothoraxem, zlomenina pánevního kruhu typu B a zlomenina acetabula vpravo s hematomem v pánevních svalech a extravazací kontrastní látky (KL), lacerace sleziny se subkapsulárním hematomem bez leaku KL (obr. 1, 2). Dále stabilní zlomeniny hrudní a bederní páteře. Vzhledem k aktivnímu krvácení z pánve pacient indikován k vazografii, kde ošetřen zdroj krvácení z a. abturatoria a a. pudenda interna vpravo. Při výkonu provedena také selektivní angiografie truncus coeliacus, kde extravace v povodí a. lienalis nebyla prokázána a neselektivní embolizace lienální tepny nebyla provedena (obr. 3).
Obr. 1. Vstupní CT, transversální řez ve venózní fázi. Subkapsulární hematom sleziny 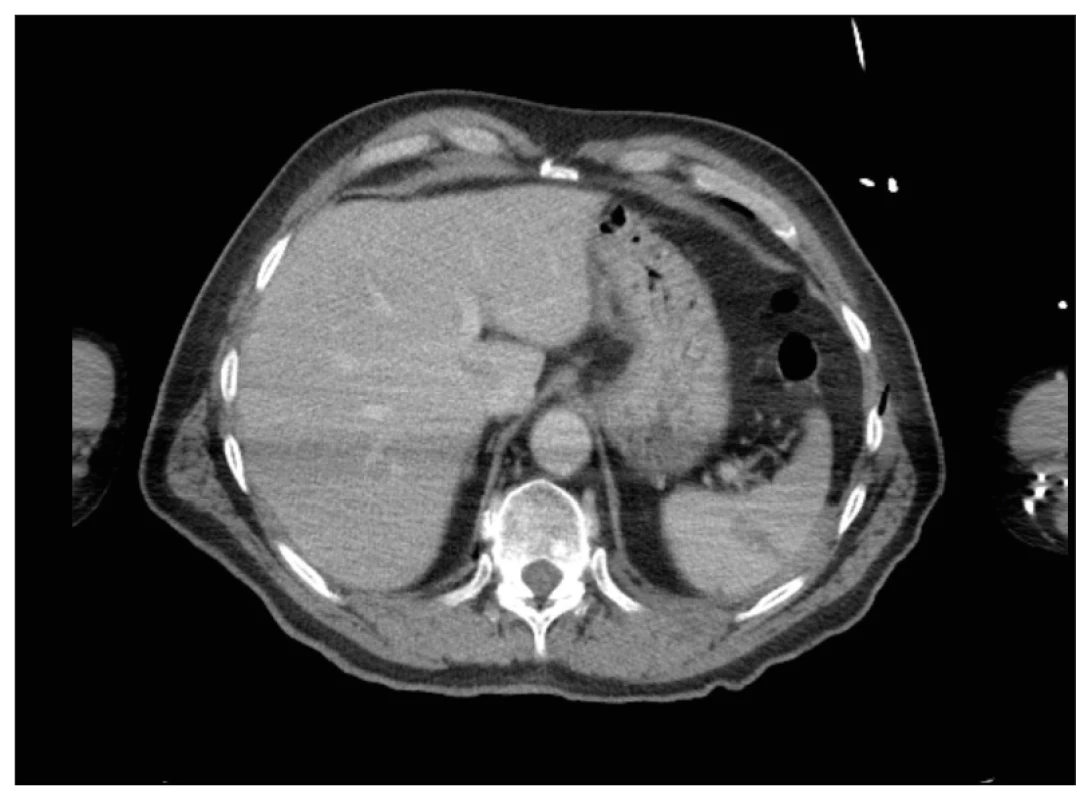
Obr. 2. Vstupní CT, koronární řez ve venózní fázi. Subkapsulární hematom sleziny 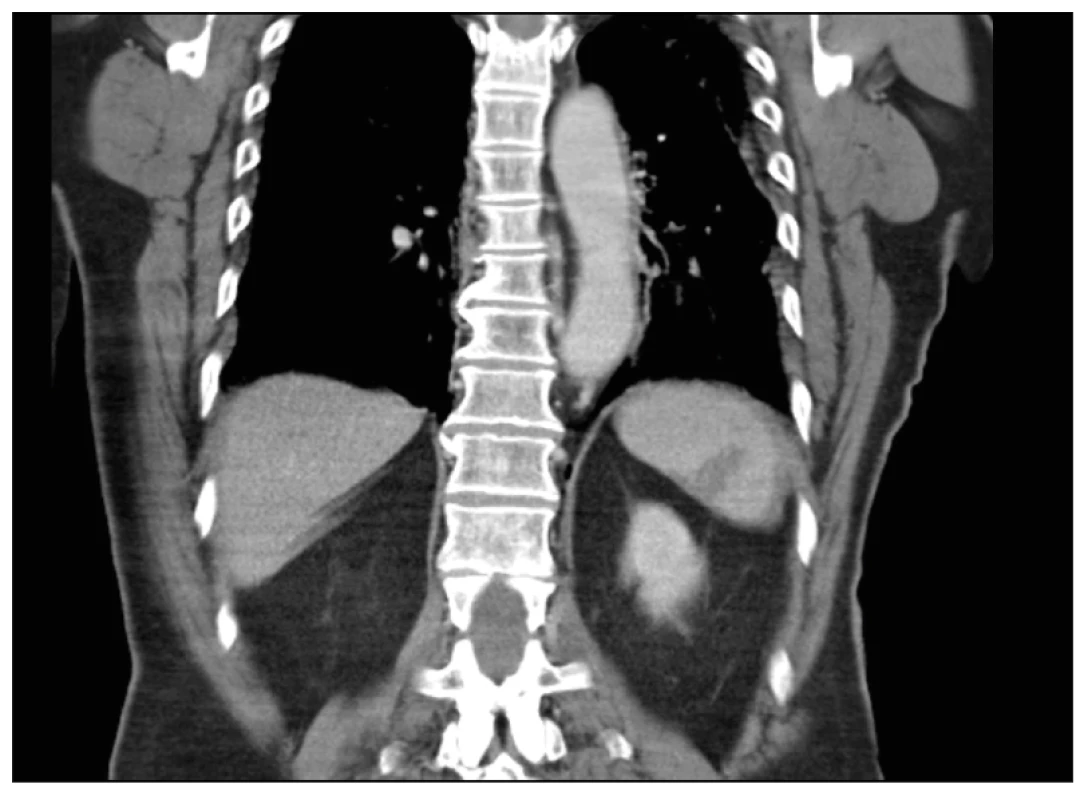
Obr. 3. Selektivní angiografie truncus coeliacus, bez leaku KL v povodí a. lienalis 
Během výkonu pacient nestabilní, nutnost intubace a drenáže levého hemitoraxu, z kterého iniciálně volně odchod vzduchu a 100ml hemoragické tekutiny. Po angiografickém ošetření provedena následně na operačním sále stabilizace pánve zevním fixátorem a sakroiliakálním (SI) šroubem vpravo. Poté přijat na jednotku intenzivní péče (JIP), kde postupně stabilizace stavu. Na JIP v rámci monitoringu denně sledován klinicky, laboratorně i pomocí ultrazvuku. Laboratorně normalizace leukocytózy na 7,95x109/l, postupný pokles HB na 92 g/l, což bylo přičteno vstupnímu krvácení v oblasti pánve a zlomeninám žeber, biochemie a koagulace v normě. Denně kontrolní ultrazvuk dutin, který v oblasti levého subfrenia pro podkožní emfyzém málo výtěžný, proto 4. den hospitalizace provedeno kontrolní CT trupu, kde bez známek krvácení nebo progrese subkapsulárního hematomu. V stabilním stavu 6. den hospitalizace přeložen na standardní oddělení. Zde následující den v 6.40 hodin náhlé zhoršení stavu, pacient bez reakce, bradykardie 50/min, hyposaturace 77 %, neslyšné dýchání vpravo. Urgentně provedena intubace, punkce a drenáž pravého hemithoraxu k vyloučení tenzního pneumotoraxu, drén bez odpadu. V 6.45 hodin záhájena kardiopulmonální resuscitace pro bezpulzovou elektrickou aktivitu. Po 10 minutách spontánní obnova oběhu. Trvá hypotenze 100/70, hyposaturace, nutnost podpory oběhu noradrenalinem 70ml/hod. Na CT mozku a trupu rozsáhlé hemoperitoneum s aktivním leakem v oblasti sleziny a také sukcesivní embolizace do a. pulmonalis vpravo (obr. 4, 5, 6, 7).
Obr. 4. CT trupu po KPR. Transversální řez. Ruptura sleziny s hemoperitoneem, v arteriální fázi s patrným leakem KL 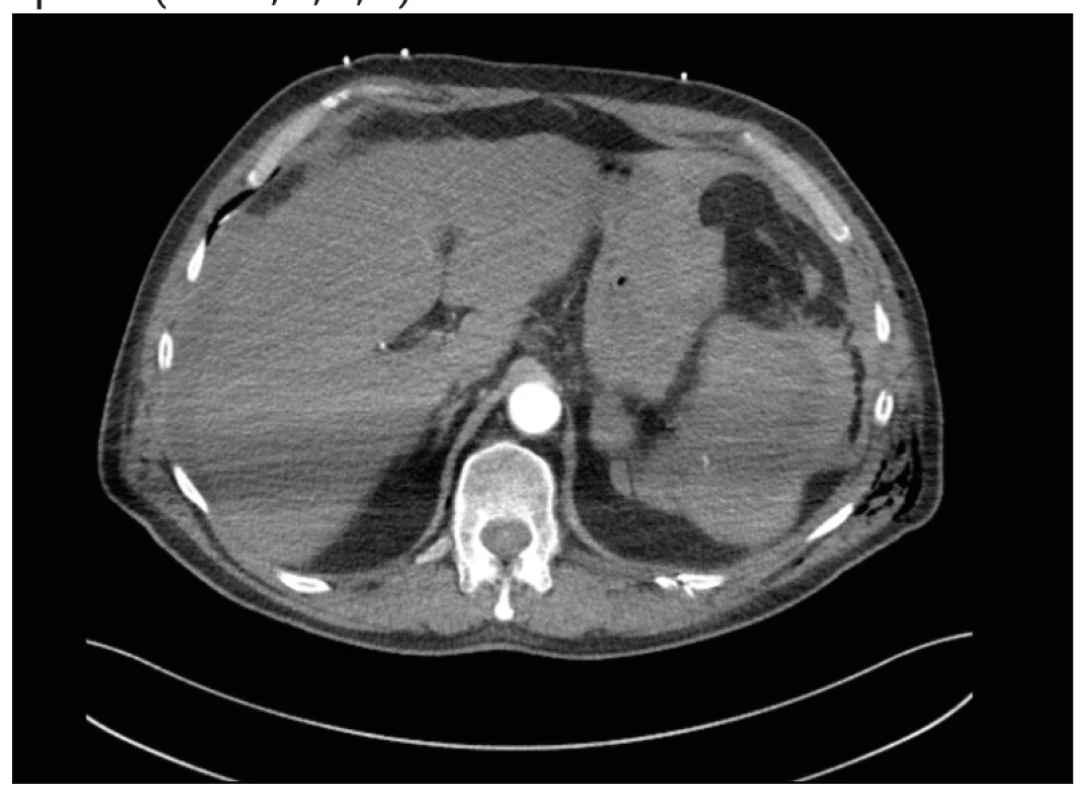
Obr. 5. CT trupu po KPR. Koronární řez. Ruptura sleziny s hemoperitoneem, v arteriální fázi s patrným leakem KL 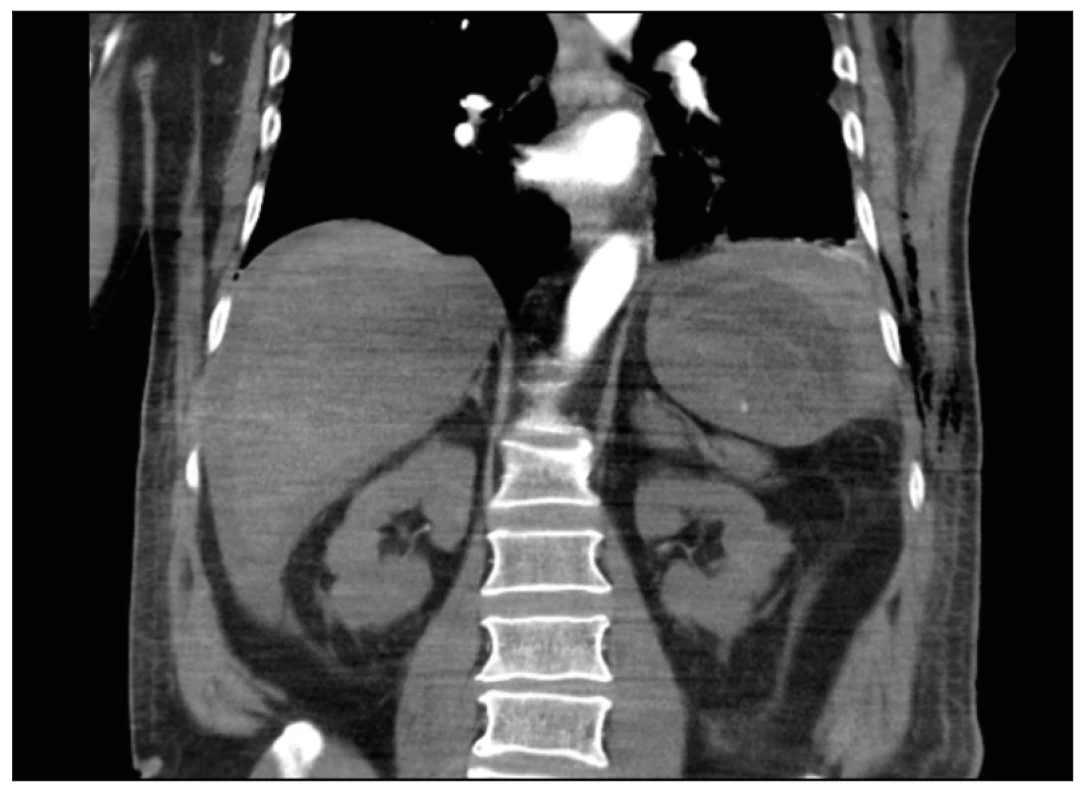
Obr. 6. CT trupu po KPR. Transversální řez. Ruptura sleziny s hemoperitoneem, ve venózní fázi narůstající leak KL 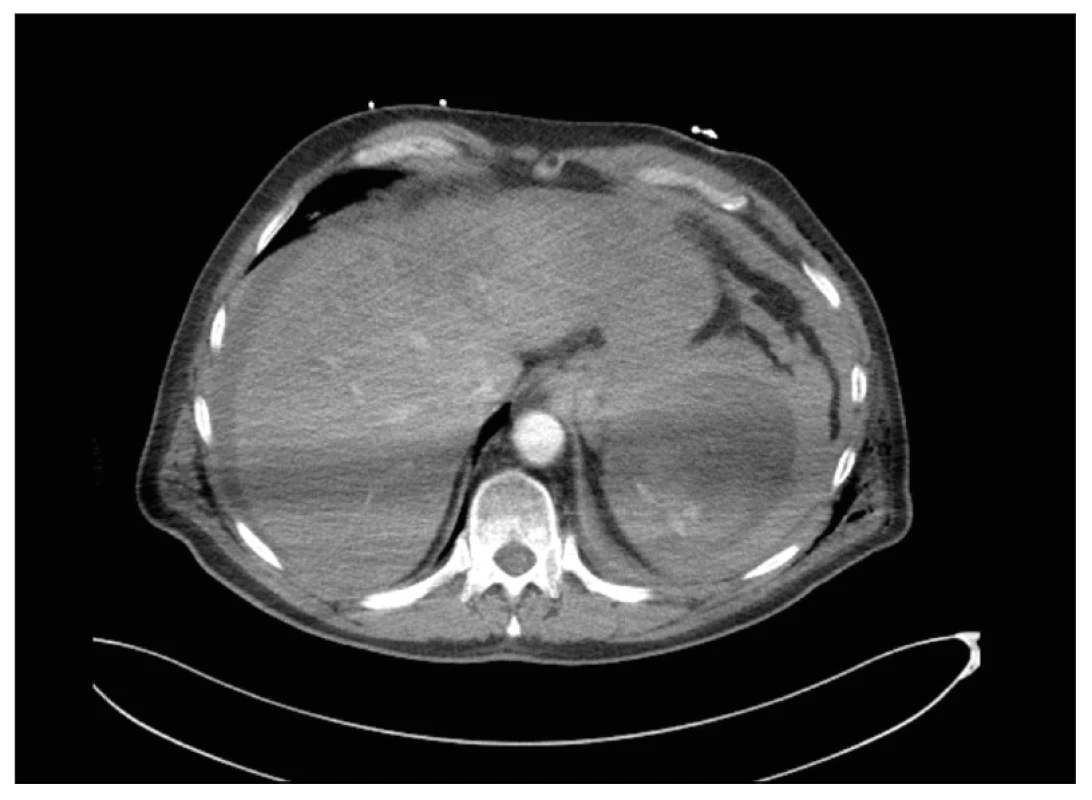
Obr. 7. CT trupu po KPR. Koronární řez. Ruptura sleziny s hemoperitoneem, ve venózní fázi narůstající leak KL 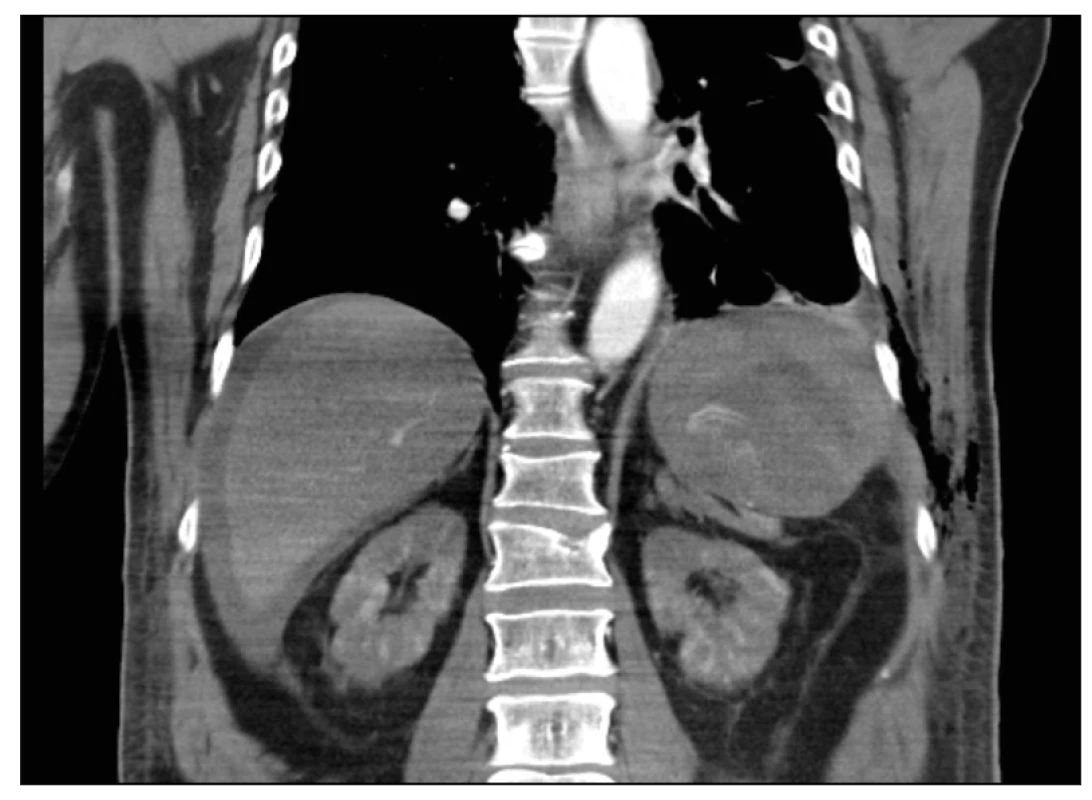
Pacient indikován k urgentní operační revizi. Ze střední laparotomie provedena revize dutiny břišní a splenektomie. Celková krevní ztráta cca 3000 ml. Peroperačně nález lacerované sleziny a distálního pólu, který volně v dutině břišní, proximální pól na stopce aa. gastricae breves. Histologicky potvrzena lacerace sleziny na dva hlavní kusy, svlečeno pouzdro, celková hmotnost 254 g. Mikroskopicky hemoragie a trhliny v parenchymu, normální architektura sleziny, bez sekundární patologie. Z operačního sálu přijat na jednotku intenzivní péče, kde trvá nestabilita při kombinaci hemoragického a kardiogenního šoku. Pacient extubován 6. pooperační den. Následně po stabilizaci stavu přeložen na standardní oddělení, kde pokračováno v zavedené terapii a rehabilitaci. Poté pacient přeložen na chirurgické oddělení v místě bydliště, zde zabezpečena vakcinace po splenektomii. Pacient pravidelně kontrolován na traumatologické ambulanci. Zlomeniny pánve zhojeny, soběstačný.
DISKUZE
Slezina je nejčastěji poraněným břišním orgánem [5]. Podle zjištění je její funkce v imunitním systému velice důležitá, a proto v posledních letech narůstá snaha o zachování sleziny [1]. Nicméně indikace k provedení urgentní splenektomie zůstává zatím neměnná. Hemodynamicky stabilní pacienti bez krvácení na zobrazovacím vyšetření jsou indikováni ke konzervativnímu postupu, po většině observaci na JIP. Pokud je na zobrazovacím vyšetření prokázáno aktivní krvácení ve formě narůstajícího extravazátu, zde se nabízí možnost endovaskulárního ošetření [4]. K diskuzi zůstává technika ošetření a jejich možných komplikací. Jedná se o buď proximální neselektivní embolizaci lienální tepny nebo selektivní distální embolizaci v místě krvácení. Některé skupiny autorů preferují neselektivní embolizaci při vyšších stupních poranění s vícečetnými zdroji krvácení a distální embolizaci pří krvácení ze segmentálních tepen [11].
Stále zde ale zůstává skupina hemodynamicky stabilních pacientů s vyšším stupněm poranění nebo rizikovými faktory jako věk, vysoké ISS a cévní abnormality, kde při konzervativním postupu bez angiografického ošetření významně narůstá riziko sekundární ruptury a vynucené splenektomie [4]. I přesto, že angioembolizace je indikována při nálezu aktivního krvácení na vstupním zobrazovacím vyšetření je potřeba angiografické ošetření zvažovat i při poranění středního a vyššího stupně bez aktivního krvácení eventuálně nižších stupních poranění se současnými rizikových faktory [13]. Vstupní CT vyšetření může být modifikováno načasováním arteriálním bolusem kontrastu, a tak některé abnormality nemusí být viditelné [10]. Doplněná angiografie má ale možnost odhalit i skryté abnormality a ošetřit je. Provedení neselektivní embolizace u vyšších stupních poranění bez aktivního leaku a také u rizikových pacientů významně snižuje riziko sekundární ruptury [2]. Rozdíl mezi technikami embolizací je minimální [4, 11].
Komplikace angiografického výkonu je nejčastěji krvácení, poranění jiných orgánů, absces, infarkt sleziny, akutní pankreatitida [4]. Zbytková imunologická funkce po angiografickém výkonu není zcela jasná, vakcinace ale není rutinně doporučována [1].
V české literatuře jsou zmínky o embolizačním ošetření sleziny [7]. Na našem pracovišti s angiografickým ošetřením sleziny máme zkušenosti, nicméně není běžnou praxí a rutinou. V letech 2016–2017 podstoupilo angiografické ošetření 10 pacientů s poraněním sleziny, kdy osm pacientů z toho bylo embolizováno s úspěšností 87,5 % [8]. Zatím ale indikace k angiografii nepodléhá na našem pracovišti protokolu a záleží hlavně na zkušenosti a rozhodnutí ošetřujícího traumatologa. Jistě je zde potenciál k vyššímu počtu embolizací. Doba sledování je zatím krátká a probíhá další zpracování.
ZÁVĚR
U hemodynamicky stabilních pacientů s poraněním sleziny ≤ IV. stupně může být riziko sekundární ruptury významně sníženo angiografickým ošetřením. Toto ale vyžaduje aktivní a diferencovaný přístup v jednotlivých případech. Prokázána extravazace je ve většině případů indikována k selektivní distální embolizaci. U pacientů bez extravazace KL ale s rizikovými faktory jako věk > 55 let, ISS ≥ 25, vaskulární abnormality a AAST ≥ III by měla být vždy zvažována neselektivní proximální embolizace.
MUDr. Jana Kluková
Zdroje
- Aiolfi, A., Inaba, K., Strumwasser, A. et al. Splenic artery embolization versus splenectomy: Analysis for early in-hospital infectious complications and outcomes. J Trauma Acute Care Surg. 2017, 83, 3, 356–360. Doi:10.1097/TA.0000000000001550
- Coccolini, F., Montori, G. Catena, F. et al. Splenic trauma: WSES classification and guidelines for adult and pediatric patients. World J Emerg Surg. 2017, 12, 40. Published 2017 Aug 18. doi:10.1186/s13017-017-0151-4
- Fang, JF, Wong, YC, Lin, BC. et al. Usefulness of multidetector computed tomography for the initial assessment of blunt abdominal trauma patients. World J Surg. 2006, 30, 176–182.
- FRANDON, J., RODIÈRE, M., ARVIEUX, C. et al. Blunt splenic injury: Outcomes of proximal versus distal and combined splenic artery embolization. Diagnostic and Interventional Imaging. 2014, 95, 825–831. DOI: 10.1016/j.diii.2014.03.009. ISSN 22115684
- Geelhoed, GW. Blunt and penetrating abdominal trauma. Am Fam Physician. 1978, 17, 96–104.
- KOVAŘÍK, J., KÖCHER, M., ČIŽMÁŘ, I. et al. Zhodnocení výsledků embolizace sleziny u pacientů s polytraumatem - 4leté zkušenosti. Úrazová chirurgie. 2013, 21, 1, 17–23. ISSN 1211-7080.
- Kozar, RA et al. Organ injury scaling 2018 update: Spleen, liver, and kidney. J Trauma Acute Care Surg. 2018, 85, 6,1119–1122.
- Krajina, A., Dědek, T., KoČÍ, J. et al. Role of embolisation in bleeding from lacerated spleen. Ceska Radiologie. 2018, 72, 16, 106-112.
- Luu, S., Spelman, D., Woolley, IJ. Post-splenectomy sepsis: preventative strategies, challenges, and solutions. Infect Drug Resist. 2019, 12, 2839–2851. Doi:10.2147/IDR.S179902
- Margari, S., Garozzo, VF, Tonolini, M. et al. Emergency CT for assessment and management of blunt traumatic splenic injuries at a Level 1 Trauma Center: 13-year study. Emerg Radiol. 2018;25(5):489-497. doi:10.1007/s10140-018-1607-x
- Rowel, SE, Biffl, WL, Brasel, K. et al. Western Trauma Association Critical decision in Trauma: Management of adult blunt splenic trauma - 2016 updates. J Trauma Acute Care Surg. 2017, 82, 787-793.
- ZARZAUR, BL, Grace, S., ROZYCKI, C. et al. An update on nonoperative management of the spleen in adults: Outcomes of proximal versus distal and combined splenic artery embolization. Diagnostic and Interventional Imaging. 2017, 2, 825–831. DOI: 10.1136/tsaco-2017-000075. ISSN 2397-5776.
- Zarzaur, BL. Savage, SA, Croce, MA et al. Trauma center angiography use in high-grade blunt splenic injuries: Timing is everything, Journal of Trauma and Acute Care Surgery: 2014, 77, 666–673. doi: 10.1097/TA.0000000000000450.
Štítky
Chirurgie všeobecná Traumatologie Urgentní medicína
Článek vyšel v časopiseÚrazová chirurgie
Nejčtenější tento týden
2020 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
- Perorální antivirotika jako vysoce efektivní nástroj prevence hospitalizací kvůli COVID-19 − otázky a odpovědi pro praxi
Nejčtenější v tomto čísle- Traumatická disekce magistrálních tepen mozku
- Radiokarpální artróza po intraartikulárních zlomeninách distálního radia
- Vzpomínka na primáře MUDr. Jana Housera (5. 10. 1947 – 11. 7. 2020)
- ROLE ENDOVASKULÁRNÍHO OŠETŘENÍ PORANĚNÍ SLEZINY PŘI NEOPERAČNÍM MANAGEMENTU RIZIKOVÝCH PACIENTŮ
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



