-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Chirurgická léčba rozsáhlé perianální hidradenitidy
Surgical treatment of extensive perianal hidradenitis
Introduction: Perianal hidradenitis suppurativa is a chronic recurrent inflammatory, suppurative, and fistulising disease of apocrine glands, adjacent anal canal and soft tissues. Perianal area is the second most common affected area after axilla. There are three grades of the disease. Hidradenitis suppurativa represents a chronic, recurrent, deep-seated folliculitis resulting in abscesses, followed by the formation of sinus tracts and subsequent scarring. Perianal hidradenitis suppurativa is the last and the most serious grade of the disease and a specific access is needed for patient preparation and surgical treatment alone. The currently preferred method of treatment for patients with extensive perianal hidradentitis is excision and closure with combination of skin flaps, primary suture and skin graft in one or two stages.
Case reports: There are three case reports of perianal hidradenitis suppurativa in this article. The local and overall initial treatment of patients followed by a radical excision and closure with a rotation skin flaps and skin grafts is described. The final results were satisfactory, with no recurrence or serious complication.
Keywords:
perianal hidradenitis suppurativa – Verneuil disease – rotation flap – skin graft
Autoři: V. Kocinec 1; A. Bártlová 2; M. Salavec 2; S. Jackanin 3; L. Havrlentová 3; J. Örhalmi 1; Z. Šerclová 1
Působiště autorů: Chirurgické oddělení Nemocnice Hořovice, Hořovice 1; Dermatovenerologická klinika Fakultní nemocnice Hradec Králové a Lékařské fakulty Univerzity Karlovy, Hradec Králové 2; Chirurgické oddělení Vítkovické nemocnice, a. s., Vítkovice 3
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 9, s. 408-412.
Kategorie: Kazuistika
doi: https://doi.org/10.33699/PIS.2020.99.9.409–413Souhrn
Úvod: Perianální oblast je hidradenitidou druhá nejčastěji postižená oblast po axile. Rozeznáváme 3 stadia nemoci, kde se ve třetím nejzávažnějším stadiu jedná o difuzní nebo téměř difuzní postižení perianální oblasti s výskytem nekomunikujících traktů a abscesů. Perianální supurující hidradenitida jako nejtěžší stadium onemocnění vyžaduje specifický přístup k přípravě pacienta a k samotné chirurgické léčbě, ve které je trendem radikální rozsáhlá excize postižené oblasti s primárním krytím defektů rotačními laloky nebo volnými transplantáty.
Kazuistiky: Autoři ve své práci prezentují kazuistiky tří pacientů s těžkou perianální supurující hidradenitidou. Uvádějí lokální i systémovou přípravu pacienta s následnou radikální excizí postižené oblasti a překrytí defektů rotačními laloky nebo volnými transplantáty. U prezentovaných pacientů došlo ke kompletnímu zhojení se slušným kosmetickým efektem bez recidivy nebo vážnějších pooperačních komplikací.
Klíčová slova:
perianální hidradenitida – Verneuilova nemoc – rotační lalok – dermoepidermální štěp
Úvod
Supurující hidradenitida (SH) je chronické recidivující zánětlivé fistulující onemocnění apokrinních žláz. V patogenezi se uplatňuje tvorba keratinových komedonů vedoucí k okluzi apokrinních vývodů, čímž se vytvoří předpoklady pro vznik zánětu (folikulitidy) a infekce. Z toho rezultuje tvorba abscesu. Obyčejně dochází k vytvoření chronické infekce a šíření do okolí s indurací a tvorbou sinusových traktů a fistul.
Perianální oblast je hidradenitidou druhá nejčastěji postižená oblast po axile. Všeobecně hidradenitida postihuje asi 1 % běžné populace [1]. U mladých pacientů léčících se se sexuálně přenosnými nemocemi je výskyt asi 4 %.
V r. 1839 Velpeau poprvé popsal zvláštní zánětlivý proces s povrchními abscesy postihující axilu, prsa a perianální oblast. Verneuil v r. 1854 popsal příčinu v potních žlázách a správně nemoc pojmenoval. Proto je někdy nazývána i Verneuilova nemoc. Schiefferdecker v r. 1922 rozdělil potní žlázy na ekrinní a apokrinní a hidradenitidu lokalizoval do apokrinních žláz. Brunsting v r. 1939 objasnil patogenezi hidradenitidy jako hyperkeratinizaci folikulů se sekundární bakteriální infekcí.
Synonyma nemoci jsou acne conglobata, acne inversa, Verneuilova nemoc [2−4].
Rozeznáváme 3 stadia nemoci dle Hurleyho:
I. stadium – tvorba jednoduchých nebo mnohočetných abscesů bez sinusových traktů a zajizvování.
II. stadium – výskyt recidivujících abscesů s tvorbou sinusových traktů a zajizvováním.
III. stadium – difuzní nebo téměř difuzní postižení oblasti a výskyt nekomunikujících traktů a abscesů [4−6].
Diferenciální diagnostika zahrnuje infikované cysty při akné, lymfogranuloma venereum, Crohnovu nemoc, furunkulózu, skrofulózu a aktinomykózu [7].
Mezi nejčastější komplikace perianální hidradenitidy patří perianální, periproktální a uretrální fistuly a vyšší riziko vzniku skvamózního karcinomu.
Kazuistiky
V souboru uvedených kazuistik autoři informují o možnostech chirurgické léčby pokročilé formy perianální hidradenitidy.
Kazuistika 1
Muž, 55 let, se sedmiletou anamnézou chronické SH byl opakovaně hospitalizován na různých chirurgických odděleních, kde byly prováděny limitované chirurgické zákroky. Ambulantně byl připravován k radikální chirurgické excizi. Jednalo se o třetí stadium hidradenitidy s četnými abscesy a fistulovými trakty s výraznou purulentní sekrecí. Po měsíci přestal chirurgickou ambulanci navštěvovat. Asi za půl roku byl přivezen RZP v celkově špatném stavu, zanedbaný. V sinusových traktech perianálně, v oblasti perinea, skrota a inguin byl patrný hmyz v larválním stadiu ve velkém množství. Původce nebyl známý a ani nebyl zjišťován. Byla provedena několikadenní dezinsekce a příprava k operaci. Systémově i lokálně byl podáván Dalacin T ®. Kultivační nález prokázal E. coli, Enterococcus faecalis, Proteus mirabilis, Staphylococcus capitis a Streptococcus viridans. Po šestitýdenní přípravě bylo přistoupeno k operaci (Obr. 1, 2). Po označení sinusových traktů byla provedena radikální excize postižené oblasti obou gluteálních krajin, perianální oblasti s cirkulárním obnažením zevního análního svěrače, excize hráze, podstatné části skrota a obou třísel (Obr. 3). Defekty v gluteálních krajinách byly překryty dvojitým rotačním lalokem, sahajícím asi 5 cm perianálně. V oblasti hráze a třísel byla provedena primární sutura. Ze zbytků skrota bylo zkonstruováno neoskrotum. Po operaci byla podávána kombinace antibiotik Augmentin a Nizoral. Po dvou týdnech byly rotační laloky přihojeny, dobře živeny, jen vlevo byla patrná okrajová nekróza. Primární sutury se zhojily per primam intentionem. Granulační plocha perianálně dorzálně byla překryta dermoepidermální plastikou dle Thiersche s dvouměsíčním odstupem. Po dalších deseti dnech byl epidermální štěp přihojen v celém rozsahu (Obr. 4). Pacient byl v dalším průběhu bez známek recidivy, bez výskytu dalších ložisek hidradenitidy, plně kontinentní. Za další 2 měsíce byl pacient opět přijat na chirurgické oddělení, tentokrát pro omrzliny prstů dolních končetin II.–III. stupně. Po propuštění byl dispenzarizován v koloproktologické poradně šest měsíců od operace bez známek recidivy. Na další kontroly se pacient již nedostavil.
Obr. 1. Předoperační nález
Fig. 1: Preoperative finding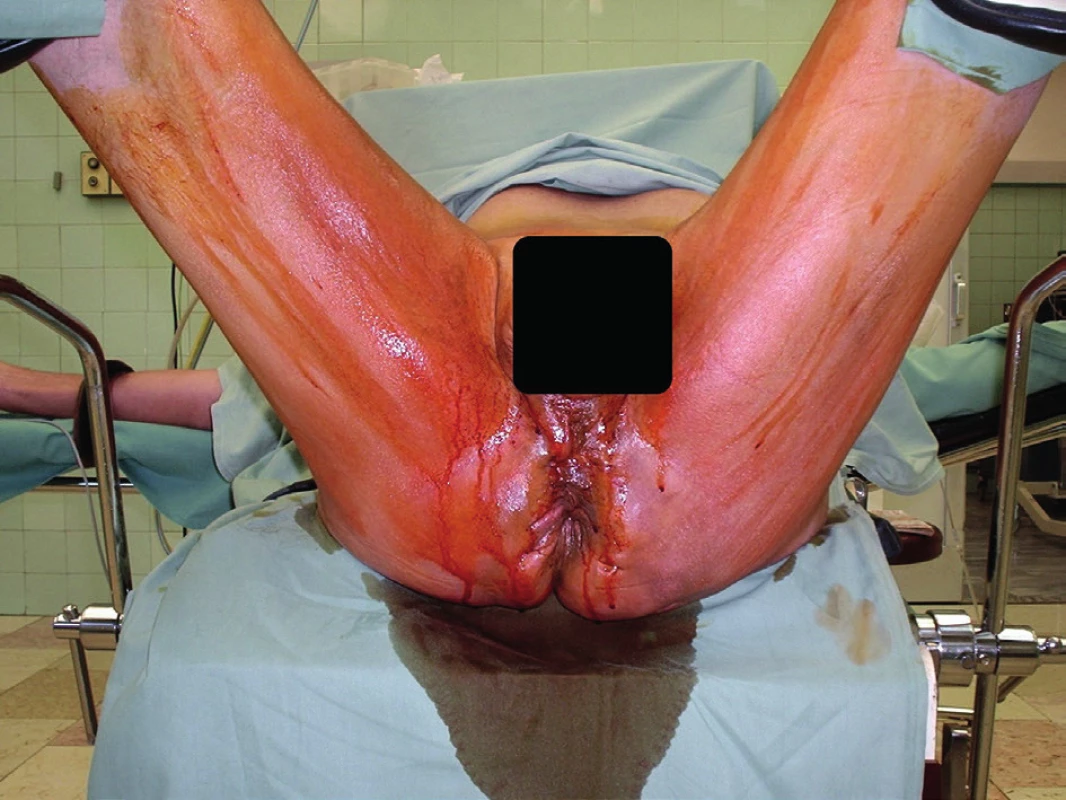
Obr. 2. Předoperační nález
Fig. 2: Preoperative finding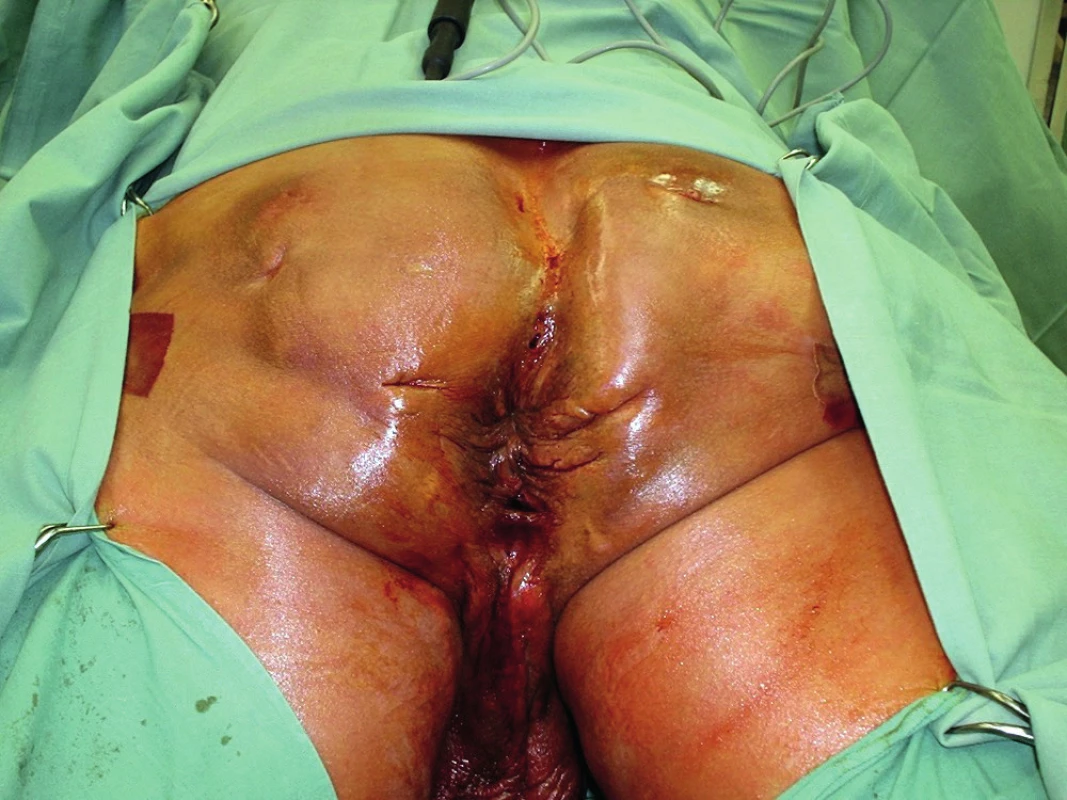
Obr. 3. Pooperační nález
Fig. 3: Postoperative finding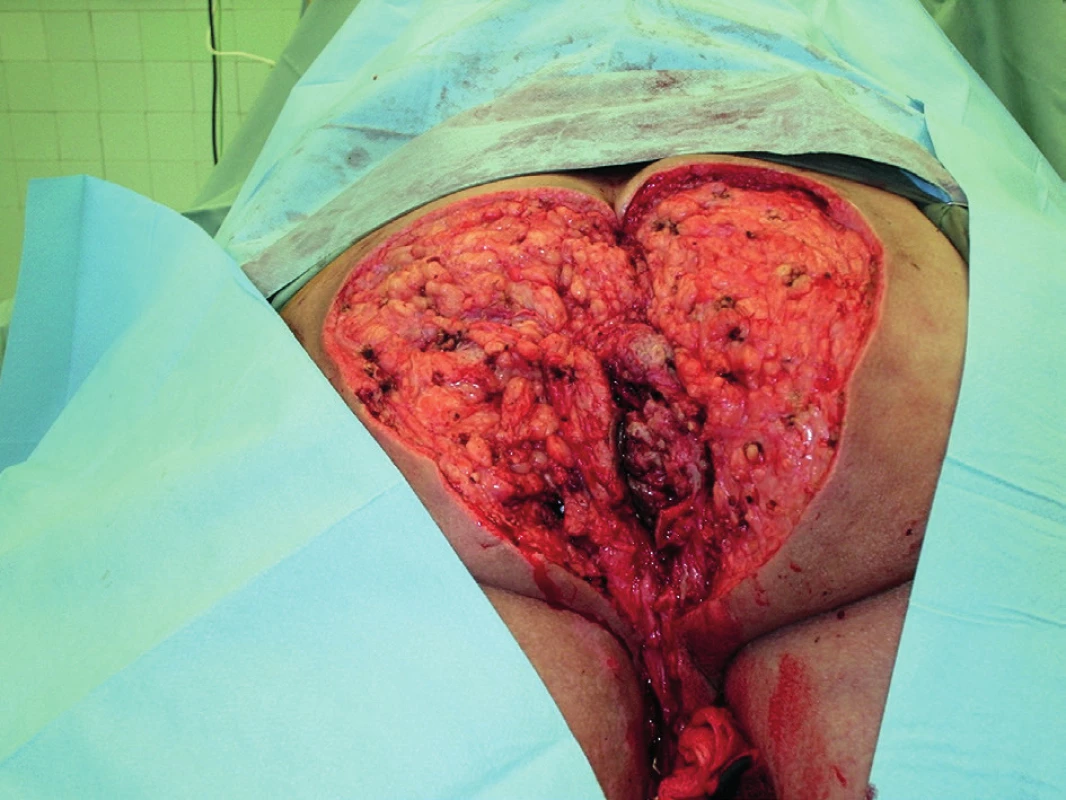
Obr. 4. Pooperační nález
Fig. 4: Postoperative finding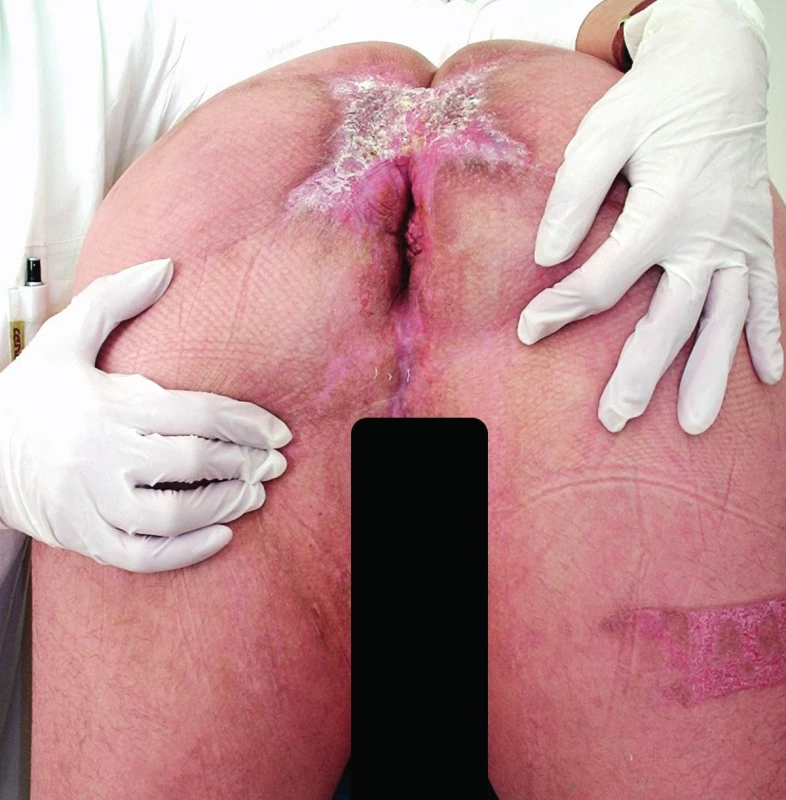
Kazuistika 2
Muž, 60 let, s dlouhodobými obtížemi v perianální oblasti byl poprvé vyšetřen v koloproktologické ambulanci. Chirurgickou i konzervativní terapii po vyloučení zhoubné nemoci odmítl. Po třech letech od prvotního vyšetření se již po zralé úvaze dostavil k naplánování další terapie. Postižená byla gluteální oblast vlevo s intergluteální rýhou, perianálně bylo patrné výraznější zduření s komedony a četnější slepé fistuly (Obr. 5). Po lokální antibiotické přípravě byla provedena rozsáhlá excize celé postižené oblasti a defekt byl uzavřen primární suturou a menším rotačním lalokem. Po operaci byla podávána preventivně antibiotika po dobu 7 dnů. 10. pooperační den byl pacient propuštěn do domácího ošetřování, rány byly zhojeny p. p. i. Stehy byly odstraněny 14. pooperační den. V perianální oblasti došlo po extrakci stehů k mírné dehiscenci rány. Defekt však do 14 dnů přeepitelizoval. Tři týdny po operaci byl pacient subjektivně bez potíží, perianální oblast byla klidná. Na další kontroly se pacient již nedostavil.
Obr. 5. Předoperační nález
Fig. 5: Preoperative finding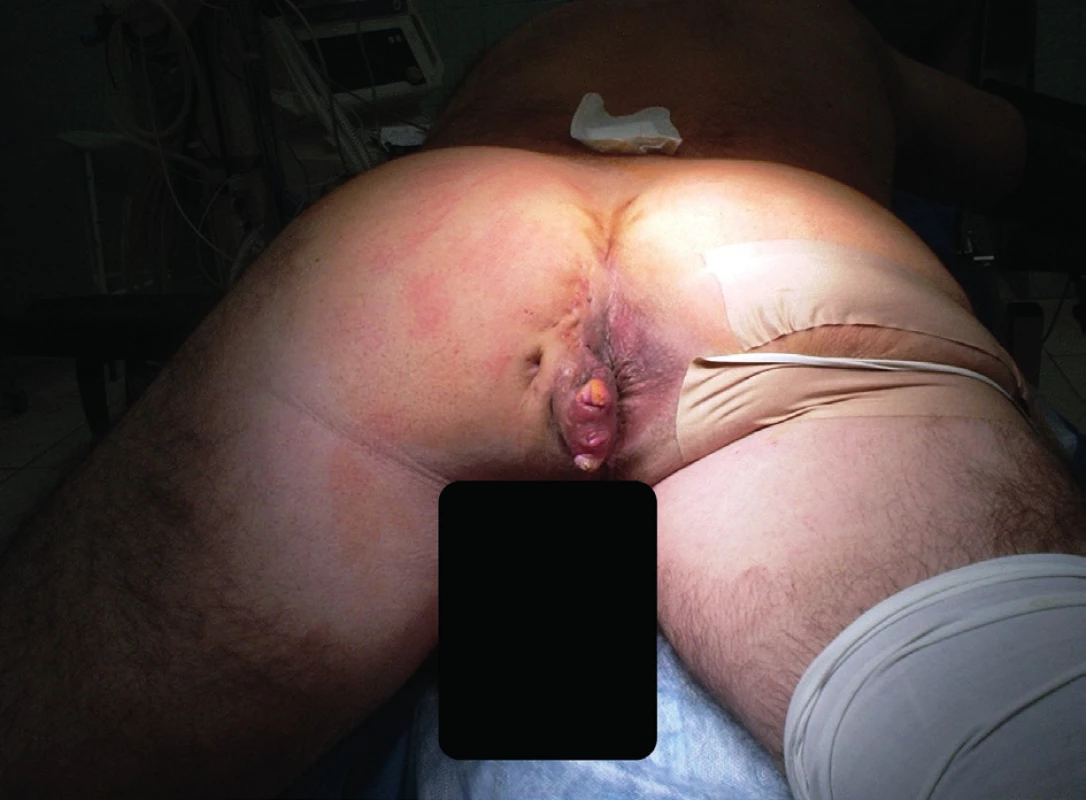
Kazuistika 3
Muž, 51 let, s téměř 30letou anamnézou perianální hidradenitidy. V minulosti byl opakovaně ambulantně ošetřován v různých zdravotnických zařízeních. Po přijetí byla provedena jen sanace hnisavých ložisek a set on drenáž jednotlivých fistulových traktů (Obr. 6). Následně byla zahájena lokální i celková terapie Dalacinem T ® a antimykotiky po dobu deseti dnů. Byl zaznamenán ústup inflamace i pokles elevovaných zánětlivých parametrů. Dál bylo pokračováno jen v lokální terapii antiseptickými roztoky. Ze stěrů byly identifikovány E. coli a Streptococcus agalactiae. S měsíčním odstupem byla provedena radikální excize mnohočetných fistulových traktů a sinusů. Defekty byly překryty dvěma rotačními laloky (Obr. 7). V pooperačním období došlo k okrajové nekróze většího laloku. Délka hospitalizace byla 32 dnů. Po osmi týdnech od operace byla oblast již zcela zhojena. Pacient je nadále observován v koloproktologické poradně.
Obr. 6. Předoperační nález
Fig. 6: Preoperative finding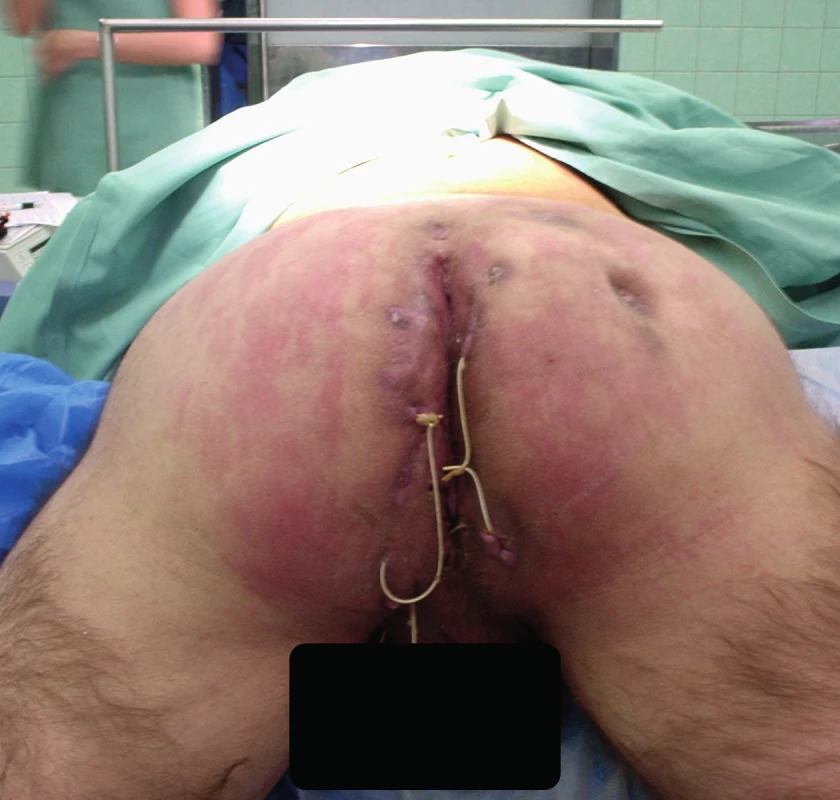
Obr. 7. Pooperační nález
Fig. 7: Postoperative finding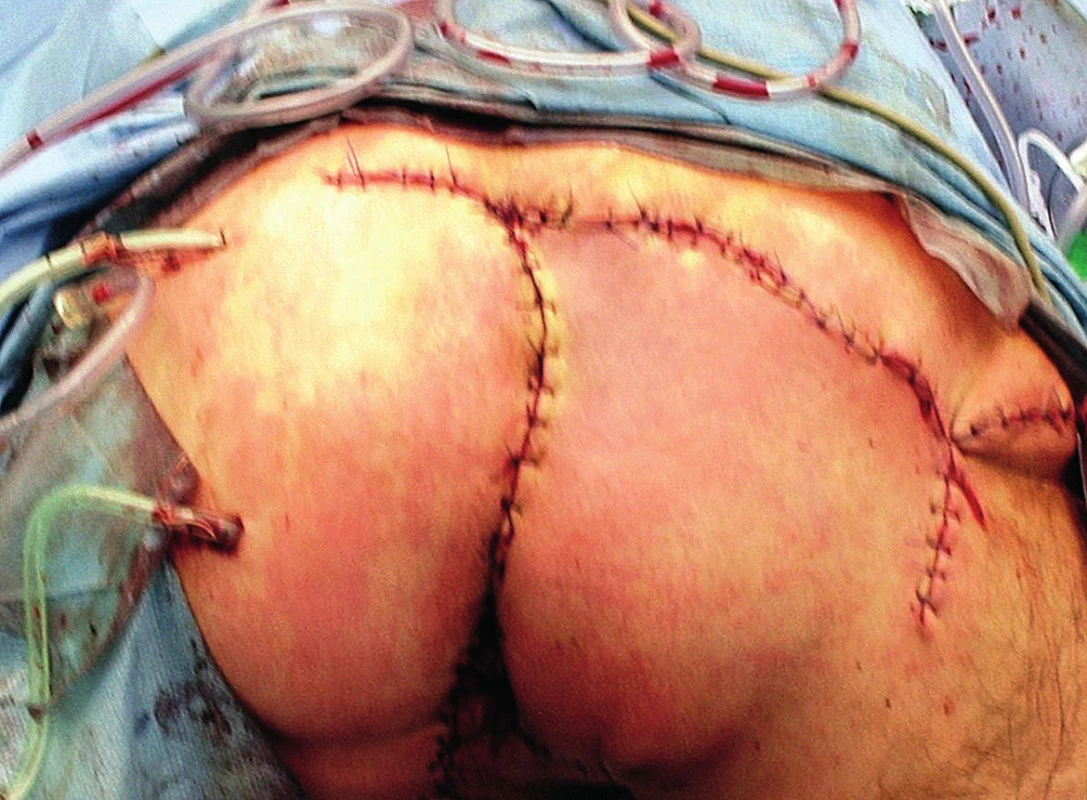
Diskuze
Etiologie nemoci není přesně známa, ale z literatury se nabízí několik teorií, mezi které patří třecí trauma, infekční etiologie, diabetes mellitus a porucha glukózové tolerance, hormonální teorie u žen, porucha imunity a genetická teorie (HLA-A1 a HLA-B8). Mezi rizikové faktory řadíme kouření a obezitu [3,5,8–10].
Primární léčba hidradenitidy je konzervativní, spočívající zejména v antibiotické, protizánětlivé a imunosupresivní léčbě. U lehkých forem se využívají antiseptika, lokální antibiotická léčba (nejčastěji klindamycin) v nemastných základech jako gely, lotia; při zhoršování stavu se přechází na systémovou antibiotickou terapii (doxycyklin/klindamycin s možnou kombinací s rifampicinem).
Další možnost léčby představuje intralezionální aplikace kortikosteroidů, popřípadě jejich systémové podání při akutním vzplanutí nemoci. Ze systémové léčby také nutno zmínit monoterapeutické využití isotretinoinu (retinoid), který může napomáhat redukci zánětlivých lézí před plánovaným a po provedeném chirurgickém výkonu.
Biologická léčba (adalimumab, infliximab) představuje alternativní možnost při léčbě těžkých forem hidradenitidy [11].
V případě selhání všech výše uvedených možností se jako léky 3. volby doporučují např. dapson, cyklosporin, anakinra [12].
Při selhání konzervativní terapie lze použít pro 1. a 2. stadium nemoci lokální excizi, nebo Nd:YAG laser s topicky aplikovaným benzoylperoxidem a klindamycinem, kdy lze dosáhnout více než 70% zlepšení ošetřovaných míst [13]. Dále je možné použít fotodynamickou terapii a tkáň šetřící techniky zejména deroofing, spočívající v nasondování píštělí, jejich discizi, exkochleaci a ponechání k sekundárnímu hojení. Bez známek recidivy zůstává po tomto výkonu 83 % pacientů [14−16].
Pro 2. a 3. stadium je vhodnější technika Skin-tissue-sparing excision with electrosurgical peeling (STEEP), při které se exciduje jen postižená tkáň s následným sekundárním hojením. Proti široké excizi je vhodnější pro menší rannou plochu a menší frekvenci komplikací, ale výskyt recidiv se popisuje až u 50 % pacientů [15−17].
Pro 2. a 3. stadium nemoci je indikována i jednodobá nebo vícedobá radikální chirurgická excize s primární suturou, nebo krytí volnými transplantáty nebo rotačními laloky [2,5,6,8,9,12,18,19]. Nově je popsána i technika step-by-step pro 2. a 3. stadium, s postupným odstraňováním ložiska SH se sekundárním hojením [20].
Chirurgická excize je indikována i jako preventivní zákrok z důvodu možného vzniku skvamózního karcinomu anu. Incidence skvamózního karcinomu u sledovaných pacientů se SH je 1,8 %. Jedná se tedy spíše o raritní výskyt, ale o to závažnější při časném nerozpoznání [19].
Významnou roli mohou sehrát také edukace, režimová opatření spočívající ve zvýšené hygieně, zanechání kouření a redukce hmotnosti u obézních pacientů [12].
Perianální SH v takovém rozsahu, jako je zdokumentovaná u těchto tří pacientů, je již dosti vzácná. Etiologie nemoci není ani v současnosti zcela objasněna [3–4]. Pacienti v našem souboru se shodovali pouze v tom, že se jednalo o kuřáky. V minulosti byl přístup k této nemoci dosti rozporuplný. Až na výjimky se jednalo pouze o limitované chirurgické zákroky a lokální terapii, s problematickým terapeutickým efektem. V současnosti zaznamenáváme tendenci k radikálnějšímu chirurgickému řešení, zejména u třetího stadia nemoci a implementaci miniinvazivních chirurgických technik pro časnější stadia. Pro konzervativní terapii se nabízí možnost podávání biologické terapie. Chirurgické řešení pokročilejších forem se provádí vícedobým přístupem či primárním řešením vzniklých defektů. Poslední dobou se u pokročilých forem stále častěji uplatňuje spíše primární krytí vzniklých defektů rotačními laloky nebo volnými transplantáty. Od diverzní kolostomie, která se v minulosti hojně praktikovala, se již zcela ustoupilo. Obavy z infekce primárně provedených kožních štěpů a laloků se nepotvrdily. Rozsáhlá chirurgická excize s primárním krytím defektů je ku prospěchu pacienta, který nemusí podstupovat opakované chirurgické zákroky v citlivé perianální oblasti, je výhodná i z ekonomického hlediska, kdy pacient nemusí být opakovaně hospitalizován a posléze nemusí navštěvovat chirurgickou ambulanci a opakovaně podstupovat další a další operace [2,5,6,8,9].
Závěr
Terapeutický postup s rozsáhlou chirurgickou excizí s primárním krytím defektů rotačními laloky a posléze u jednoho pacienta dodatečně ještě volným kožním transplantátem se jeví jako účinný. Nezaznamenali jsme žádnou recidivu ani vážnější pooperační komplikace. V současnosti je takto pokročilých forem velmi málo, což lze přičíst dobré laické i odborné informovanosti a inovacím v konzervativní terapii.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Vojtěch Kocinec
Edvarda Beneše 30,
301 00 Plzeň 3
e-mail: kocinec@nemocnice-horovice.cz
Zdroje
- Zouboulis CC, Desai N, Emtestam L, et al. European S1 guideline for the treatment of hidradenitis suppurativa/acne inversa. J Eur Acad Dermatol Venereol. 2015;29(4):619−644. doi:10.1111/jdv.12966.
- Mortimer PS. Hidradenitis suppurativa. Journal of the Royal Society of Medicine 2000;93(8):420−422. doi:10.1177/014107680009300808.
- Bell BA, Ellis H, Hidradenitis suppurativa. Journal of the Royal Society of Medicine 1978;71(7):511−516.
- Brown TJ. Hidradenitis suppurativa. The Southern Medical Journal 1998;98(12):1107−1114. doi:10. 1097/00007611-199812000-00003.
- Von der Werth J. Hidradenitis suppurativa. Dermatology in Practice 2001;9(3):22−25.
- Liron-Ruiz R, Torralba-Martinez JA, Pellicer-Franco J, et al. Treatment of long-standing extensive perianal hidradenitis suppurativa using double rotation plasty, V-Y plasty and free grafts. International Journal of Colorectal Disease 2004;19(1):73−78. doi: 10.1007/s00384-003-0518-8.
- Church JM. The differential diagnosis and comorbidity of hidradenitis suppurativa and perianal Crohn‘s disease. International Journal of Colorectal Disease 1993;8 (3):117−119. doi:10.1007/BF00341181.
- Seyed Jafari SM, Knüsel E, Cazzaniga S, et al. Retrospective cohort study on patients with hidradenitis suppurativa. Dermatology 2018;234(1−2):71−78. doi:10.1159/000488344.
- Boer J, Jemec GB. Mechanical stress and the development of pseudo-comedones and tunnels in Hidradenitis suppurativa/Acne inversa. Exp Dermatol. 2016;25(5):396−397. doi:10.1111/exd.12926.
- Byrd AS, Carmona-Rivera C, O‘Neil LJ, et al. Neutrophil extracellular traps, B cells, and type I interferons contribute to immune dysregulation in hidradenitis suppurativa. Sci Transl Med. 2019;11(508): eaav5908. doi:10.1126/scitranslmed. aav5908.
- Langerová E. Acne tetrada a možnosti biologické léčby. Dermatol Praxi 2014;8 : 11−14.
- Zouboulis CC, Bechara FG, Dickinson-Blok JL, et al. Hidradenitis suppurativa/acne inversa: a practical framework for treatment optimization – systematic review and recommendations from the HS ALLIANCE working group. J Eur Acad Dermatol Venereol. 2019;33(1):19−31. doi:10.1111/jdv.15233.
- Mahmoud BH, Tierney E, Hexsel CL, et al. Prospective controlled clinical and histopathologic study of hidradenitis suppurativa treated with the long-pulsed neodymium:yttrium-aluminium-garnet laser. J Am Acad Dermatol. 2010;62(4):637−645. doi:10.1016/j.jaad.2009.07.048.
- van der Zee HH, Prens EP, Boer J. Deroofing: a tissue-saving surgical technique for the treatment of mild to moderate hidradenitis suppurativa lesions. J Am Acad Dermatol. 2010;63(3):475−480. doi:10.1016/j.jaad.2009.12.018
- Janse IC, Hellinga J, Blok JL, et al. Skin-tissue-sparing excision with electrosurgical peeling: A case series in hidradenitis suppurativa. Acta Derm Venereol. 2016;96(3):390−391. doi:10.2340/00015555-2258.
- Endo Y, Tamura A, Ishikawa O, et al. Perianal hidradenitis suppurativa: early surgical treatment gives good results in chronic or recurrent case. British Journal of Dermatology 1998;139(5):906−910. doi:10.1046/j.1365-2133.1998.02524.x.
- Blok JL, Spoo JR, Leeman FW, et al. Skin-tissue-sparing excision with electrosurgical peeling (STEEP): a surgical treatment option for severe hidradenitis suppurativa Hurley stage II/III. J Eur Acad Dermatol Venereol. 2015;29(2):379−382. doi:10.1111/jdv.12376.
- Alharbi Z, Kauczok J, Pallua N. A review of wide surgical excision of hidradenitis suppurativa. BMC Dermatol 2012; 12(9):9. [Online] [cit. 2020-06-01]. Available at: https://bmcdermatol.biomedcentral.com/articles/10.1186/1471-5945-12-9 doi:10.1186/1471-5945-12-9.
- Bocchini SF, Habr-Gama A, Kiss DR, et al. Gluteal and perianal hidradenitis suppurativa: surgical treatment by wide excision. Disease of the colon and rectum 2003;46(7):944−949. doi:10.1007/s10350-004-6691-1.
- Suppa M, D‘Hondt V, Daxhelet M, et al. Step by step surgery: a new therapeutic proposal for hidradenitis suppurativa. Exp Dermatol. 2019;28(Suppl.2):5–55. doi:10.1111/exd.13893.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 9- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
- Jak souvisí postcovidový syndrom s poškozením mozku?
- Hojení análních fisur urychlí čípky a gel
-
Všechny články tohoto čísla
- Je nutné zjišťovat dopady covidu-19 na chirurgická pracoviště?
- Operační management pacienta po manuální repozici uskřinuté tříselné kýly: review
- Cirkulující matrixové metaloproteinázy jako biomarkery u kolorektálního karcinomu
- Transplantace jater od dárců s nevratnou zástavou oběhu – první zkušenosti v České republice
- Změny normotermie během operačních výkonů
- Rozsáhlé poranění žlučových cest po laparoskopické cholecystektomii řešené tri-hepatikojejunoanastomózou na Y-Roux kličku: kazuistika
- Chirurgická léčba rozsáhlé perianální hidradenitidy
- Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti ako príčina ileózneho stavu
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Chirurgická léčba rozsáhlé perianální hidradenitidy
- Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti ako príčina ileózneho stavu
- Změny normotermie během operačních výkonů
- Rozsáhlé poranění žlučových cest po laparoskopické cholecystektomii řešené tri-hepatikojejunoanastomózou na Y-Roux kličku: kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



