-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Diferenciální diagnostika „scapula alata“
Differential Diagnostics of „Scapula Alata”
Scapula alata is characterized by projection of the lower angle or internal edge of shoulder blade from thorax, which becomes more obvious in a standing patient while stretching forward the arms or leaning against the wall. The insufficiency of m. serratus anterior or the whole complex of the shoulder blade fixator complex, are the main causes of the disorder. Depending on the cause scapula alata can be an insignificant sign or it can result in significant clinical consequences such as shoulder blade instability and disorder on the upper extremity function. There are various disorders which can lead to the development of scapula alata, such as functional falloff of shoulder blade stabilizers, neurological or orthopedic disease etc. The disorder diagnostics in common practice is often based on an imprecise visual evaluation of the examining person. In case of a less conspicuous shoulder blade diversion the sign can easily escape to attention especially if the shoulder blade area is not examined purposely. The disorder can be more easily discovered by purposeful clinical examination using the diagnostic tests. This communication draws attention to diagnostic obstacles and outlines differential diagnostic aspects of the problem.
Keywords:
scapula alata, shoulder blade low fixators, diagnostics, differential diagnostics
Autoři: O. Horáček
Působiště autorů: Rehabilitační centrum nemocnice Beroun, Jessenia, a. s. lékařský ředitel MUDr. J. Calta
Vyšlo v časopise: Rehabil. fyz. Lék., 21, 2014, No. 2, pp. 74-79.
Kategorie: Původní práce
Souhrn
Scapula alata je charakterizovaná odstáváním dolního úhlu nebo vnitřní hrany lopatky od hrudníku, které se odhalí nebo zvýrazní u stojícího pacienta při předpažení horních končetin nebo opření pacienta o stěnu. Hlavní příčinou poruchy je nejčastěji insuficience m. serratus anterior, případně insuficience celého komplexu dolních fixátorů lopatky. V závislosti na příčině může být scapula alata jen nezávažným příznakem, ale také může mít významné klinické důsledky, jako je instabilita lopatky a narušení funkce horní končetiny. Je celá řada poruch, které vedou k rozvoji scapula alata, např. funkční útlum lopatkových stabilizátorů, neurologické nebo ortopedické onemocnění aj. Diagnostika poruchy je v běžné praxi založena pouze na nepřesném vizuálním hodnocení vyšetřujícího. Je-li odklápění lopatky méně výrazné, pak příznak snadno unikne pozornosti, zejména pokud se oblast lopatky cíleně nevyšetřuje. Odhalení poruchy usnadní cílené klinické vyšetření s využitím diagnostických testů. Cílem tohoto sdělení je upozornit na úskalí diagnostiky a zmínit diferenciálně diagnostické aspekty problematiky.
Klíčová slova:
scapula alata, dolní fixátory lopatky, diagnostika, diferenciální diagnostikaÚVOD
Scapula alata, neboli „křídlovitě odstávající lopatka“ (angl. winging scapula) byla v literatuře poprvé popsána již v r. 1837 (15). Je to příznak, který bývá často přehlédnut a mnohdy mu není věnována potřebná pozornost. Zkušenosti z praxe ale ukazují, že je to porucha zasluhující podrobnější rozbor vždy, protože bývá důsledkem celé řady onemocnění. Někdy jde jen o nevýznamnou poruchu spíše „kosmetického“ charakteru, ale na druhé straně může být scapula alata (dále SA) i časným příznakem závažného a progredujícího onemocnění. Zejména zpočátku je obtížné rozhodnout, zda u konkrétního pacienta SA je či není klinicky významným příznakem. Proto je vždy nezbytné cílené vyšetření a především dlouhodobé sledování pacienta.
Diagnostika poruchy má jistá úskalí. Při méně výrazném odklápění lopatky je odhalení SA obtížnější, neboť v rutinní praxi nelze příznak přesně kvantifikovat. Nemáme-li totiž k dispozici přístrojové zázemí (např. Moire topografii), jsme při vyšetřování odkázáni pouze na subjektivní, nepřesné vizuální hodnocení. Pokud se oblast lopatky cíleně nevyšetřuje za použití testů (viz dále), lehčí odstávání lopatky může snadno uniknout pozornosti. Včasné zachycení poruchy i její správné posouzení je přitom základním předpokladem pro cílenou terapii, jejímž hlavním cílem je zlepšení funkce fixátorů lopatky i koordinované souhry svalstva ramenního pletence jako celku. Informace týkající se terapie však již přesahují rámec tohoto sdělení. Úvodem bude vhodné podrobněji zmínit funkci svalstva lopatky a ramenního pletence.
SVALSTVO ZAJIŠŤUJÍCÍ SPRÁVNOU POLOHU A STABILITU LOPATKY
Fyziologické postavení lopatky a její správná stabilizace vyžaduje neporušenou funkci a souhru všech svalů ramenního pletence. Z poznatků, které přináší vývojová kineziologie plyne, že v závislosti na pohybech horní končetiny a poloze těla se v zákonitých posloupnostech zapojují jednotlivé svaly ramenního pletence v koordinované souhře se svalstvem trupu (16). Dobrá stabilizace lopatky je pak nezbytným předpokladem pro normální funkci HK. Nejprve připomeňme jak dělíme svalstvo ramenního pletence. Janda rozlišuje z hlediska funkce 3 skupiny svalů: 1. skupina svalů spojujících pletenec s trupem, sem řadíme hlavní fixátory lopatky, 2. skupina svalů spojujících pletenec s paží, 3. skupina svalů spojujících lopatku s předloktím (4). Dle Véleho lze ve svalstvu ramenního pletence diferencovat čtyři dvojice svalů (smyčky), které ovlivňují postavení lopatky a zaručují nastavení a udržení správné polohy glenoidální jamky pro daný pohyb paže (14). Jsou to následující 4 dvojice svalů: 1. mm. rhomboidei - m. serratus anterior,2. m. levator scapulae - m. trapezius (dolní část), 3. m. pectoralis minor - m. trapezius (horní část), 4. m. serratus anterior (horní a střední část) - m. trapezius (střední část). Uvedené smyčky mají napojení na další svaly a aktivují se při všech komplexních pohybech a opoře horní končetiny. Pro správnou fixaci a stabilizaci lopatky jsou obzvláště důležité svaly, které označujeme jako fixátory lopatky. Dle Jandy hlavními fixátory lopatky jsou: horní část m. trapezius, m. levator scapulae, horní zuby m. serratus anterior. Tyto svaly tvoří funkční jednotku (6). Dolními fixátory lopatky pak jsou: m. serratus anterior, m. trapezius - střední a dolní vlákna, mm. rhomboidei, m. latissimus dorsi. Podle Jandy „i lehké odstávání dolního úhlu lopatky ve smyslu SA svědčí pro insuficienci m. serratus anterior a celého komplexu dolních fixátorů lopatky“ (5).
Abnormní postavení lopatky ve smyslu SA se nejčastěji rozvíjí při oslabení m. serratus anterior, vzácně při izolovaném oslabení m. trapezius nebo mm. rhomboidei (10). Vždy je pak odklopen vertebrální okraj lopatky od hrudníku. K tomuto odklápění přispívá též převaha m. pectoralis minor, upínající se na processus coracoideus lopatky (13). Odklopená lopatka je posunuta buď mediálně nebo laterálně dle toho, který sval je oslaben. Při oslabení m. serratus anterior dochází k relativní převaze trapézového svalu (střední části) a mm. rhomboidei a odklopená lopatka je proto posunuta blíže k páteři. Naproti tomu při oslabení m. trapezius nebo mm. rhomboidei se vertebrální okraj odstávající lopatky posouvá směrem laterálním (pro převahu m. serratus anterior) (10).
POZNÁMKY K DIAGNOSTICE SCAPULA ALATA
Jako SA bychom měli hodnotit stav, kdy při vizuálním hodnocení je nepochybné, že lopatka se abnormálně křídlovitě odklápí. Diagnostika SA vychází z anamnézy a objektivního vyšetření. Diskrétní porucha se nemusí nijak nápadněji projevovat, avšak u těžšího postižení pacient někdy pociťuje dyskomfort a nestabilitu v oblasti lopatky a ramene, nebo „vypadávání ramene“, nebo je upozorněn jinými osobami, že mu „odstává“ lopatka. Pacient také může pociťovat odklopení lopatky opírá-li se o opěradlo židle. V rámci anamnézy se mimo jiné dotazujeme, zda pacient utrpěl úraz nebo prodělal operaci v oblasti ramene či lopatky, zda pociťuje bolesti v oblasti lopatky, ramene či paže, nebo jestli má problémy při vzpažování končetiny.
Při objektivním vyšetření vždy porovnáváme postavení obou lopatek současně. Zjišťujeme jestli odstávání lopatky je patrné při připažených horních končetinách, nebo zda se ozřejmuje až při provokačních testech (viz dále). Hodnotíme tíži odklápění lopatky, případně při kterém pohybu nebo poloze končetiny je porucha nejnápadnější. Sledujeme zda je pacient schopen aktivně elevovat končetinu do plného vzpažení (vyšetřujeme vždy obě končetiny současně) a testujeme sílu končetin zejména při pohybech nad horizontálou. Dále posuzujeme dynamiku vývoje nálezu, jestli je odstávání lopatky setrvalé, nebo zda se v čase zvýrazňuje nebo zmírňuje. V neposlední řadě je třeba brát v úvahu i konstituci pacienta, neboť u astenického pacienta se porucha stejné tíže diagnostikuje snadněji než u obézního pacienta, u kterého se lopatka méně zřetelně rýsuje. Dle charakteru odstávání lopatky lze diferencovat 3 podskupiny pacientů. U první podskupiny odstává převážně dolní úhel lopatky, což je nejčastější stav (obr. 1), u druhé podskupiny odstává vnitřní hrana lopatky rovnoměrně v celém průběhu (obr. 2) a u třetí podskupiny odstává převážně horní úhel lopatky, což je nejméně časté (obr. 3). Většinou je SA vyjádřená jednostranně, méně často je postižení oboustranné, a to buď symetrické nebo asymetrické.
Obr. 1. Scapula alata vpravo – odstává převážně dolní úhel lopatky. 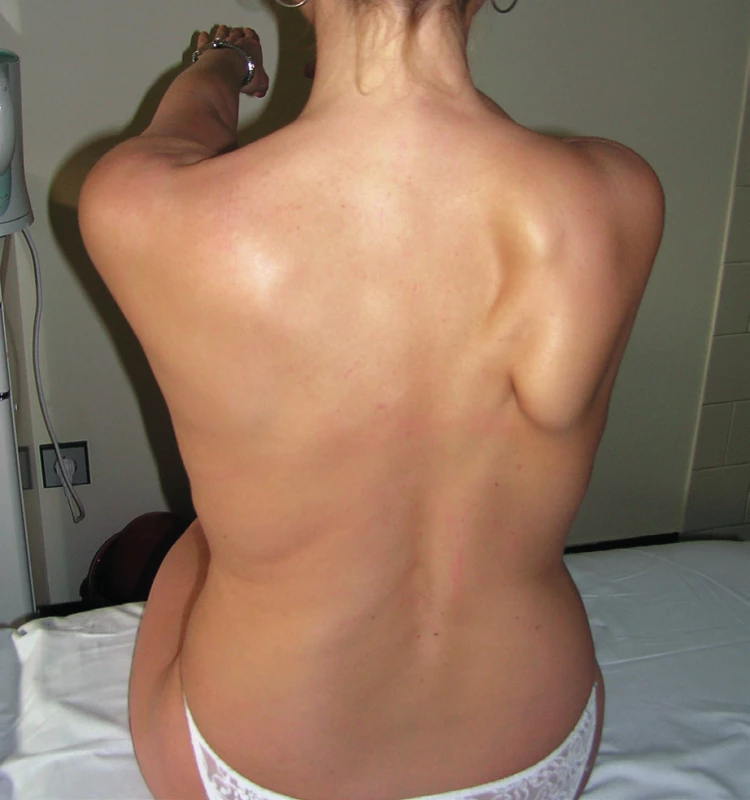
Obr. 2. Scapula alata vpravo – odstává vnitřní hrana lopatky rovnoměrně v celém průběhu. 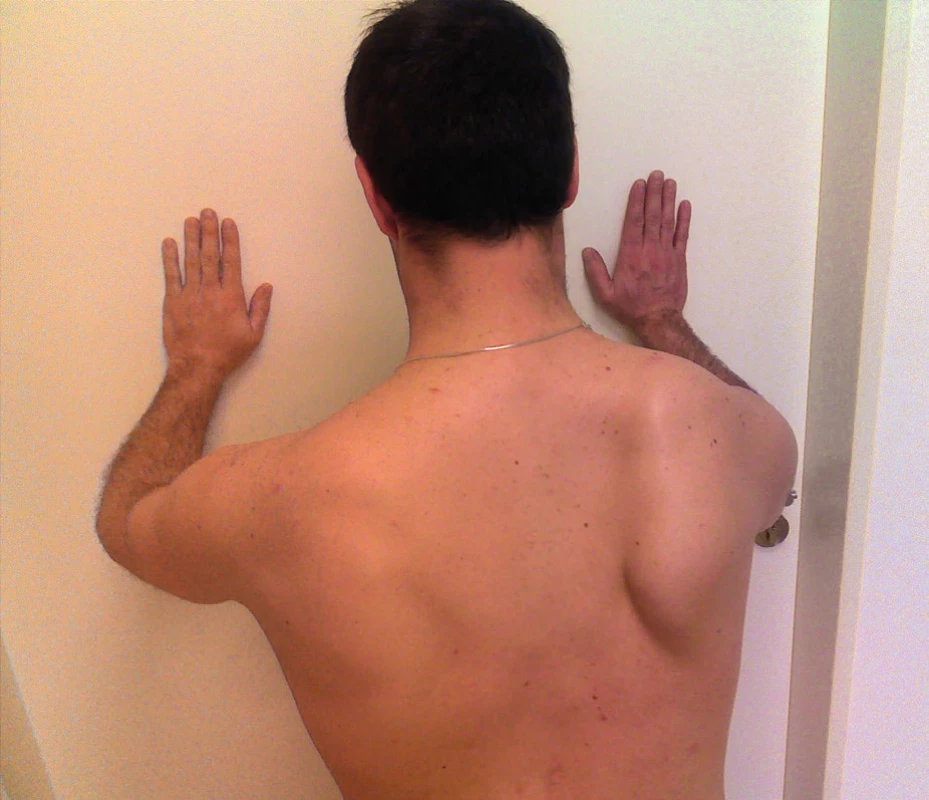
Obr. 3. Scapula alata vpravo – odstává převážně horní úhel lopatky. 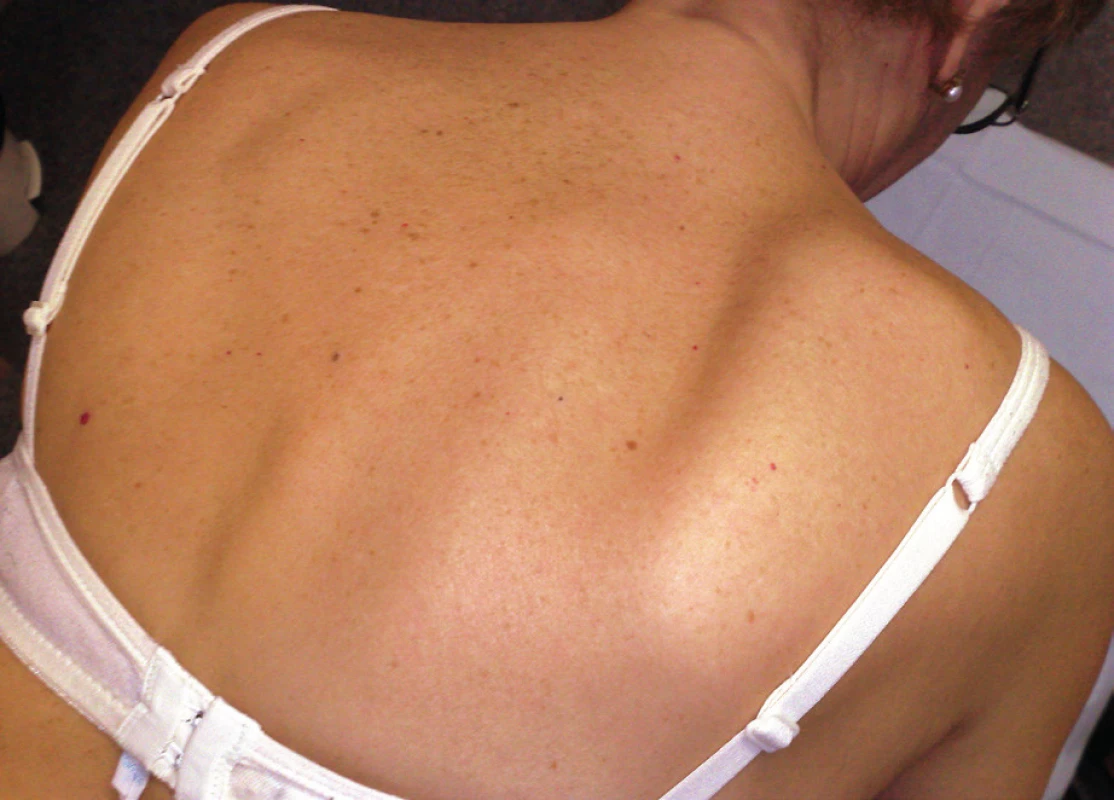
K odhalení diskrétního oslabení dolních fixátorů lopatky (především m. serratus anterior) je třeba použít diagnostické testy. Většinou se doporučuje k odhalení poruchy použít u stojícího pacienta tlak paží proti odporu při předpažených horních končetinách (např opření o stěnu), nebo pouhé předpažení končetin. (1, 3, 9, 10) (obr. 4). Tyto testy ale nemusí být vždy dostatečně spolehlivé. Janda doporučuje jako citlivější test „zkoušku kliku“ (5). Podle Jandy „zkouška kliku“, hlavně jeho zpětná fáze, lépe odhalí insuficienci dolních fixátorů lopatky tím, že dojde k „odlepení“ lopatky. V některých případech je u lehčího postižení velmi spolehlivým testem také posun trupu vpřed u klečícího pacienta, kdy jsou kladeny výrazné nároky na stabilizaci lopatky a kdy se i lehčí odklápění snadněji odhalí (obr. 5). Diskrétní odklápění se odhalí třeba jen při určitých fázích pohybu horní končetiny, např. při připažování končetin (z předchozího vzpažení nebo upažení), což platí zvláště v období odeznívající SA např. u reverzibilních neurologických poruch. Výše uvedené testy slouží především k odhalení SA a vypovídají tak o stabilizační funkci m. serratus anterior i dalších dolních fixátorů lopatky, ale primárně nejsou určeny k hodnocení jejich síly. Chceme-li proto kvantifikovat stupeň svalového oslabení těchto svalů, je třeba provést standardní svalový test (4). Čím výraznější oslabení dolních fixátorů lopatky pomocí svalového testu zjistíme, tím výraznější odklápění lopatky lze očekávat, neplatí to však absolutně. SA se objevuje v rámci různých poruch nebo onemocnění a o tom bude dále podrobněji pojednáno.
Obr. 4. Test opření o stěnu při lehce flektovaném předloktí. Zvýrazní se odklápění pravé lopatky. 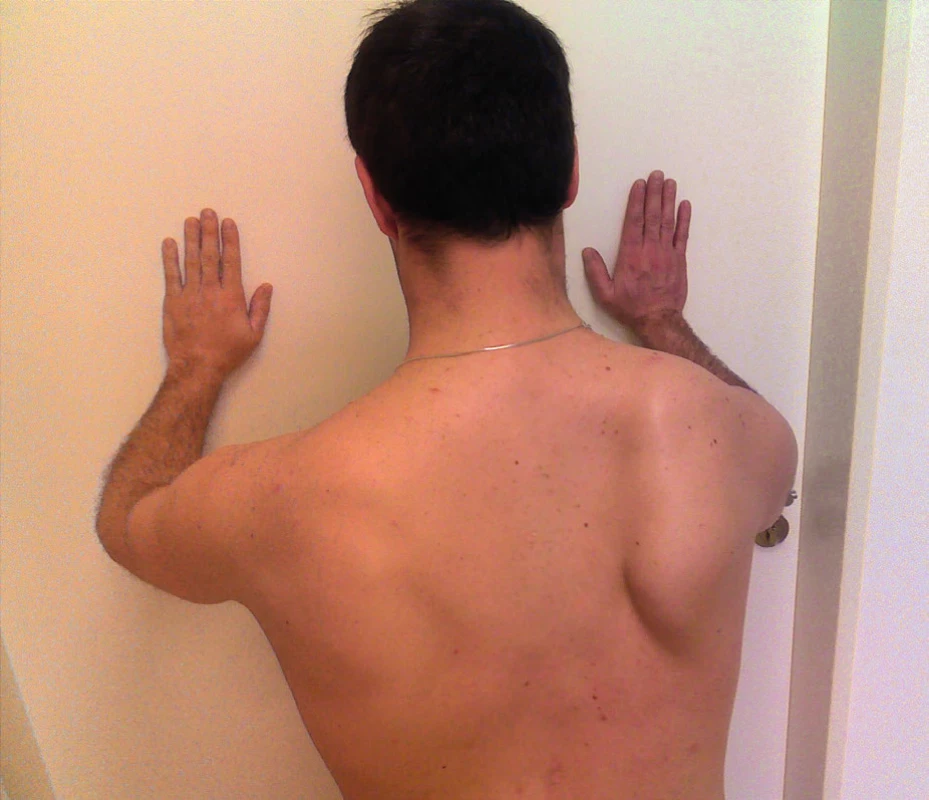
Obr. 5a, b Velmi spolehlivým testem k odhalení scapula alata je posun trupu vpřed u klečícího pacienta. Mírné odklápění pravé lopatky patrné u pacienta stojícího s předpaženými končetinami (5a) se při uvedeném testu v kleče jasně zvýrazní (5b). Tato zkouška spolehlivě odhalí i diskrétní poruchu, která ve stoje nemusí být téměř patrná. 
DIFERENCIÁLNÍ DIAGNOSTIKA SCAPULA ALATA
- Posturální poruchy, vývojová dyspraxie
SA se objevuje v rámci tzv. vadného držení, které zachytíme obvykle již v ranném dětství a jehož projevy jsou všeobecně známé. SA zde vzniká v důsledku insuficience dolních fixátorů lopatek. SA je pak obvykle oboustranně a symetricky vyjádřená, ale není ovlivněna funkce horních končetin. Do tohoto okruhu je možné řadit i SA, která se objevuje u dětí s vadným motorickým vývojem v rámci vývojové dyspraxie, kdy je narušená schopnost osvojovat si nové dovednosti i narušená schopnost představy a plánu pohybu (8).
Abnormní odklápění lopatky někdy zachytíme jen v určitých fázích komplexních pohybů horní končetiny, jaké se např. provádějí při sportovních výkonech. To může vést ke zhoršené stabilitě lopatky a dokonce narušení příslušného pohybového stereotypu horní končetiny s nepříznivým dopadem na sportovní výkon.
- Léze periferních nervových struktur
SA se rozvíjí též jako následek poškození některých nervových větví odstupujících ze supraklavikulární části plexus brachialis, nebo jako následek poškození plexus cervicalis. K jejich poškození dochází mechanismem ischemicko-kompresivním, při úrazech, nebo např. iatrogenně při operačních výkonech v supraklavikulární nebo axillární oblasti. SA zde bývá obvykle jednostranná a často dochází k narušení funkce horní končetiny. Výjimečně je postižení oboustranné, což jsme pozorovali např. u pacienta s polyradikuloneuritidou.
Nejčastější neurogenní příčinou SA je léze n. thoracicus longus, vedoucí k oslabení m. serratus anerior (11). K poranění dochází při kompresích (pád na nataženou paži, údery na rameno, komprese hranou opěradla židle při usnutí, nošení batohu), při operacích, jako např. exenteraci axillárních uzlin, skalenotomii u thoracic outlet syndrom, resekci krčního žebra. Nerv bývá postižen i v rámci neuralgické amyotrofie brachiálního plexu (7). Při lézi n. thoracicus longus je SA výrazná a zejména odstává její dolní úhel. V důsledku instability lopatky je narušen skapulohumerální rytmus a vázne elevace horní končetiny nad horizontálou (obr. 6). Jsou často přítomné bolesti kolem lopatky a ramene. Diagnóza se opírá o klinický nález a potvrdí ji jehlová EMG, která v m. serratus anterior, v relaxovaném stavu, prokáže spontánní aktivitu - denervační změny (fibrilace a fascikulace) (12). Je-li postižení n. thoracicus longus charakteru axonotmezy, pak se ve většině případů stav pozvolna zlepšuje a míra odklápění lopatky se pozvolna snižuje. Může však dlouhodobě přetrvávat frustní oslabení m. serratus anterior a lehká reziduální porucha stability lopatky. SA se občasně rozvíjí i při oslabení horní části m. trapezius v důsledku léze plexus cervicalis a r. externus n. accesorius. K tomuto poškození dochází např. při extirpaci uzlin v supraklavikulární oblasti. Odklápění je obvykle málo výrazné, při oslabení horní části m. trapezius se více odklápí horní úhel lopatky, který je také více oddálen od páteře než dolní úhel (1, 10). Zároveň bývá i pokles ramene a je prohloubená nadklíčková jamka vzhledem k atrofii horního trapézového svalu (obr. 7). Jindy je SA součástí rozsáhlejšího, kombinovaného neurogenního postižení, kdy je postiženo více větví brachiální plexu, a je tudíž postižena rozsáhlejší oblast ramenního pletence. Kromě m. serratus anterior pak je třeba zároveň oslaben m. deltoideus, m. supra-infraspinatus a eventuálně i další svaly.
Obr. 5. Scapula alata vpravo následkem léze n. thoracicus longus vpravo. Vázne elevace PHK nad horizontálou vzhledem k nedostatečné fixaci a nedostatečnému vytáčení pravé lopatky. U pacienta došlo k pozvolné úpravě stavu během 6 měsíců. 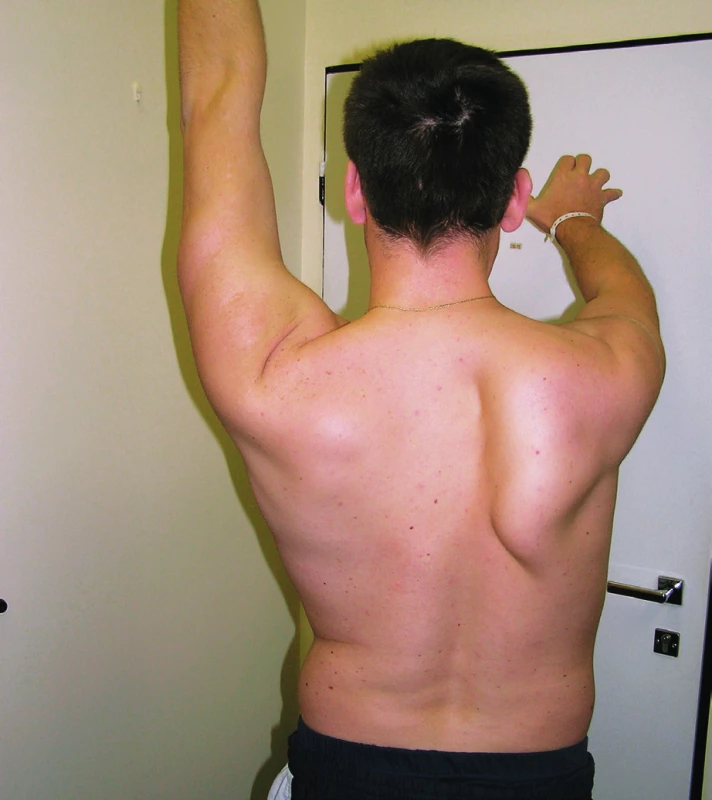
Obr. 7a, b Scapula alata vpravo při oslabení horního trapezu v důsledku léze plexus cervicalis vpravo (poškození plexus cervicalis při extirpaci krčních uzlin). Je patrná výrazná atrofie horního trapezu a prohloubení supraklavikulární jamky vpravo (7a) a v oblasti horního úhlu odstávající pravá lopatka (7b-pohled shora). 
- Svalová onemocnění
SA se objevuje také u některých pacientů s myopatickým syndromem. SA je zde častěji oboustranná, někdy je postižení symetrické, jindy asymetrické. Postižení obvykle velmi pozvolna progreduje. Kromě m. serratus anterior dochází v různém stupni i k oslabení dalších pletencových svalů. Typické také je, že se objevují výrazné atrofie postihující celou pletencovou oblast. Nejvýraznější postižení pletencové oblasti (a tedy i m. serratus anterior) bývá u pletencových forem svalové dystrofie. Diagnózu pomůže upřesnit jehlová EMG, kdy se při slabé kontrakci objevují polyfázické akční potenciály s nízkou amplitudou a krátkým trváním (11). Vůbec nejvýraznější SA u našich pacientů jsme zachytili právě u pacientky s potvrzenou facio-skapulo-humerální formou svalové dystrofie (obr. 8).
Obr. 6. Oboustranná scapula alata (výraznější vpravo) u pacientky s facio-skapulohumerální formou svalové dystrofie. Jsou patrné výrazné pletencové atrofie. Odstávající pravá lopatka je zároveň vyrotovaná dolním úhlem vzhůru následkem převahy ventrálních svalů. Kromě m. serratus ant. jsou v různé míře oslabené i další pletencové svaly. Vzhledem k parézám lopatkových svalů a nedostatečné fixaci lopatek, je elevace HK možná jen do horizontály. Nález pozvolna progredoval. 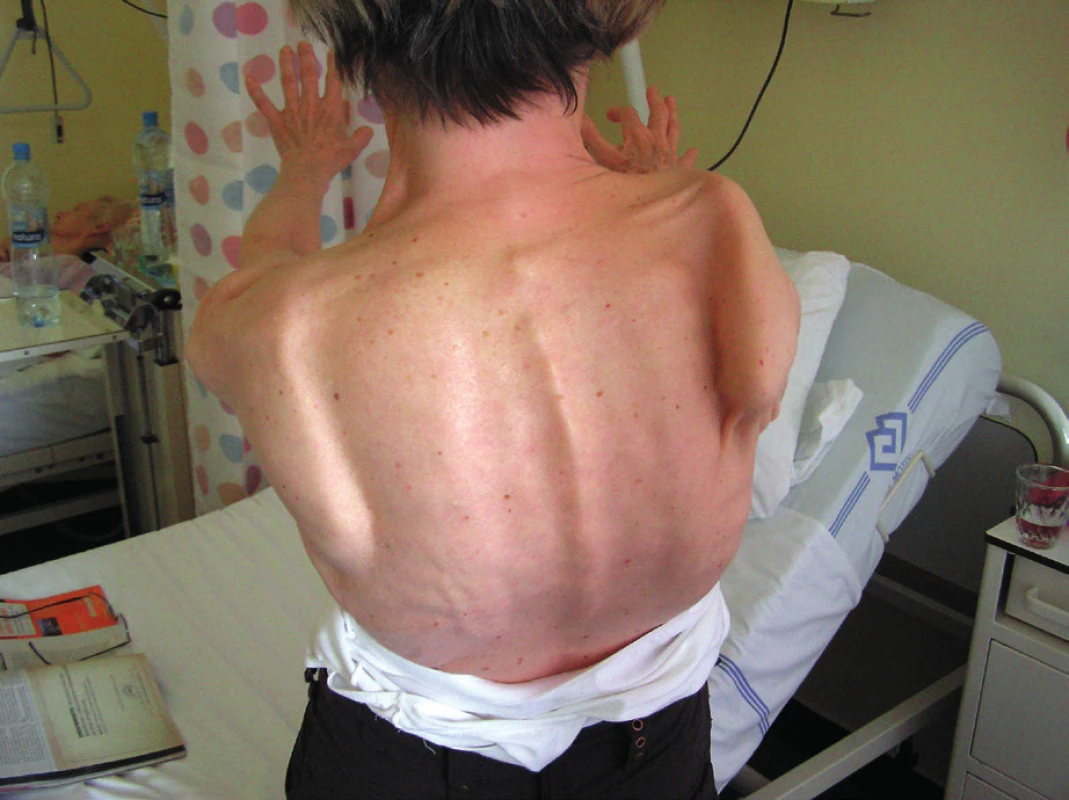
- Neurodegenerativní onemocnění
SA může být přítomna také u neurodegenerativních onemocnění. Zachytili jsme progredující SA např. u pacienta se spinální svalovou atrofií (monomelickou formou), kdy mezi prvními příznaky bylo právě oslabení m. serratus anterior. SA jsme také pozorovali od určité fáze onemocnění u 2 pacientů s amyotrofickou laterální sklerózou, což je progredující neurodegenerativní onemocnění s infaustní prognózou, u kterého dochází k postižení centrálního i periferního motorneuronu. SA se může v rámci tohoto onemocnění objevit zejména tehdy, postihne-li degenerativní proces motoneurony v předních míšních rozích v etážích C5-C7, ze kterých se formuje n. thoracicus longus inervující m. serratus anterior.
- Ortopedická onemocnění
SA provází také některá ortopedická onemocnění, jako např Sprengelovu deformitu (2). Zde nalézáme vrozeně kraniálně posunutou a prominující lopatku (alatu) a současně omezenou hybnost příslušné končetiny. Tato deformita vzniká následkem poruchy sestupu lopatky intrauterinně a z důvodů nedostatečně vyvinutých pletencových svalů, ve kterých dochází k rozvoji kontraktur a oslabení (bývá postižen i m. serratus anterior). Sprengelova deformita často doprovází Klippel – Feilův syndrom, kdy je přítomna synostóza dvou nebo více krčních obratlů. SA byla popsána také při ruptuře m. trapezius nebo mm. rhomboidei, při lézích rotátorové manžety, akromiálních frakturách, aseptických nekrózách hlavice humeru, akromegalické artropatii aj. (10).
ZÁVĚR
Porucha postavení lopatky ve smyslu SA je u některých pacientů jen nezávažná porucha, která nemá klinické důsledky, ale jindy porucha významná, spojená s narušením pohyblivosti horní končetiny, jako např. u neurologických nebo ortopedických onemocnění. Proto je SA porucha, která zasluhuje vždy podrobný rozbor. Aby bylo možné upřesnit původ poruchy i její klinické důsledky, je nutná cílená anamnéza a v rámci objektivního vyšetření zhodnocení funkce svalů ramenního pletence a vyšetření oblasti ramene, krční páteře a horní končetiny. Ke správnému posouzení nálezu je nutná znalost diferenciální diagnostiky a diagnostických testů, které umožní odhalit i diskrétní poruchu a upřesnit tíži postižení. To jsou základní předpoklady pro účinnou terapii poruchy.
Předneseno ve zkrácené podobě na konferenci „11. Jandův myoskeletální den“ dne 25. 4. 2013.
Adresa pro korespondenci:
MUDr. Ondřej Horáček, Ph.D.
U Třetí baterie 1052/15
162 00 Praha 6
e-mail: horacek@nember.cz
Zdroje
1. AMBLER, Z.: Myopatie a neuropatie. Praha, Triton, 1999, s. 29, ISBN 80-7254-060-2.
2. DUNGL, P.: Ortopedie. Praha, Grada Publishing, 2005, s. 671-672, ISBN 80-247-0550-8.
3. EHLER, E.: Mononeuropatie., Praha, Galén, 2002, s. 37, ISBN 80-7262-125-4.
4. JANDA, V.: Funkční svalový test. Praha, Grada Publishing, 1996, s. 74, s. 86-87, ISBN 80-7169-208-5.
5. JANDA, V.: Základy kliniky funkčních (neparetických) hybných poruch, Brno, Ústav pro další vzdělávání středních zdravotnických pracovníků v Brně, 1984, s. 67, s. 95.
6. JANDA,V., POLÁKOVÁ, Z., VÉLE, F.: Funkce hybného systému. Praha, SZN, 1966, s. 230-231.
7. KOLÁŘ, P.: Rehabilitace v klinické praxi. Praha, Galén, 2009, s. 336, ISBN 978-80-7262-657-1.
8. KOLÁŘ, P.: Gnosticko-percepční funkce a hybnost. Česká a Slovenská Neurologie a Neurochirurgie, 76, 109, 2013, Suppl. 2, s. 258, ISSN 1802 – 4041.
9. LEWIT, K.: Manipulační léčba. Praha, nakladatelství Sdělovací technika, spol. s r.o., 2003, s. 315, ISBN 80-86645-04-5.
10. MARTIN, R. M., FISH, D. E.: Scapular winging: anatomical. Review, diagnosis, and treatments. Curr. Rev. Musculoskelet. Med., 1, 2008, 1, s. 1-11.
11. MUMENTHALER, M., BASSETTI, C., DAETWYLER, C. H.: Neurologická diferenciální diagnostika. Překlad 5. přepracovaného a doplněného vydání. Praha, Grada Publishing, 2008, s. 182-183, ISBN 978-247-2298-6.
12. NEVŠÍMALOVÁ, S., RUŽIČKA, E., TICHÝ, J. et al.: Neurologie. Praha, Galén, 2002, s. 121, ISBN 80-7262-160-2.
13. TUCKER, J.: Posture evaluations. Part 5: A corrective excercise strategy for scapular winging. Dynamic Chiropractic Canada, 4, 2011, 1, s. 1-4.
14. VELE, F.: Kineziologie pro klinickou praxi. Praha, Grada Publishing, 1997, s. 232, ISBN 80-7169-256-5.
15. VELPEAU, A. A. L. M.: Desluxations de l’epaule. Arch. Gen. Med., 1837, 2, s. 269-305.
16. VOJTA,V., PETER. S. A.: Vojtův princip. Grada Publishing, 1995, ISBN 80-7169-004-X.
Štítky
Fyzioterapie Rehabilitační a fyzikální medicína Tělovýchovné lékařství
Článek vyšel v časopiseRehabilitation & Physical Medicine
Nejčtenější tento týden
2014 Číslo 2- Fyzioterapie u pacientů s Parkinsonovou nemocí
- STADA přináší do Česka inovativní lék pro léčbu pokročilé Parkinsonovy nemoci
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Poruchy řeči a polykání u pacientů s Parkinsonovou nemocí
- Personalizovaná analgetická léčba u osteoartrózy jako výzva a možnost efektivně zlepšit kvalitu života
-
Všechny články tohoto čísla
- Hodnocení posturální stability pomocí funkčních testů u skupiny transtibiálně amputovaných (Pilotní studie)
- Vliv rehabilitace na dynamické zatížení nohy u baletních tanečníků
- Rehabilitační metoda KLIM-THERAPY – úvahy o mechanismech klinického efektu
- Objektivizace významu dechových cvičení u osob s poraněním míchy
- Diferenciální diagnostika „scapula alata“
- Sociální rehabilitace – specifika integrace osob se zrakovou disabilitou
- Elektroencefalografické koreláty výkonnostní motivace a únavy
- Rehabilitation International (RI) a celosvětový program ucelené rehabilitace – tradice a současnost
- Slovensko stratilo významného lekára a pedagóga doc. MUDr. RNDr. Miroslava Paláta, CSc.
- Rehabilitation & Physical Medicine
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika „scapula alata“
- Hodnocení posturální stability pomocí funkčních testů u skupiny transtibiálně amputovaných (Pilotní studie)
- Elektroencefalografické koreláty výkonnostní motivace a únavy
- Rehabilitační metoda KLIM-THERAPY – úvahy o mechanismech klinického efektu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání





