-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Nocardia abscessus - neobvyklý původce zánětu nosu
Nocardia abscessus – Unusual Source of Nasal Inflammation
We report a case of unusual microbiological findings. Injury of the nose in the garden was followed by inflammation of the soft tissues. Gram smear showed bacteria of Nocardia sp., subsequent phenotype and genotype analyses identified Nocardia abscessus. CT examination did not reveal any damage to the hard tissues. The patient was treated with combination of antibiotics and surgical debridement. The authors point out the necessity of microbiological phenotypic and genotypic identification of Nocardia species for the purpose of targeted therapy.
Keywords:
Nocardia abscessus, cutaneous nocardiosis, phenotypic method, genotypic method
Autoři: Jana Krtičková 1
; Lenka Ryšková 2
; P. Králíčková 5; J. Scharfen jr. 2,3; Jana Dědková 4; P. Vítková 2,3
Působiště autorů: Klinika otorinolaryngologie a chirurgie hlavy a krku LF UK a FN Hradec Králové 1; Ústav klinické mikrobiologie LF UK a FN Hradec Králové 2; Oddělení mikrobiologie, Národní referenční laboratoř pro patogenní aktinomycety, Nemocnice Trutnov 3; Radiologická klinika LF UK a FN Hradec Králové 4; Ústav klinické imunologie a alergologie FN Hradec Králové 5
Vyšlo v časopise: Otorinolaryngol Foniatr, 62, 2013, No. 3, pp. 126-131.
Kategorie: Kazuistiky
Souhrn
Cílem sdělení je prezentace případu 93leté pacientky s postižením v oblasti nosu vyvolaným Nocardia abscessus. Po poranění nosu při pádu na zahradě došlo k rozvoji zánětu měkkých tkání nosu. Kultivace z kožních píštělí prokázala bakterie rodu Nocardia, fenotypovými i genotypovými metodami byla identifikována Nocardia abscessus. Pacientka byla léčena trojkombinací antibiotik a chirurgickou revizí rány. CT vyšetřením nebylo zjištěno postižení kostěných struktur. Autoři poukazují na nezbytnost mikrobiologického vyšetření, fenotypových i genotypových metod identifikace pro cílenou léčbu.
Klíčová slova:
Nocardia abscessus, kožní nokardióza, fenotypové, genotypové metody identifikaceÚvod
Nokardie byly poprvé popsány Edmondem Nocardem, spolupracovníkem Louise Pasteura, v r. 1888 jako Streptothrix farcinica a v r. 1889 bylo agens izolováno a popsáno Trevisanem jako Nocardia farcinica. Jako první u nás nokardie izoloval a validně popsal v prioritních publikacích Josef Scharfen st., zakladatel Národní referenční laboratoře (NRL) pro patogenní aktinomycety a sbírky aktinomycet v Trutnově.
V současnosti existuje asi 60 species, více jak 2/3 byly popsány po roce 2000. Nejméně 16 druhů je spojeno s humánní infekcí, z nich velmi časté jsou N. farcinica, N. nova, N. asteroides sensu stricto, N. cyriacigeorgici, N. transvalensis. Nokardie se vyskytují ubikvitérně v půdě a rostlinných zbytcích. Jsou to nepohyblivé aerobní aktinomycety blízce příbuzné korynebaktériím a mykobaktériím. Při mikroskopickém vyšetření mají vzhled vláknitých tyčinek s větvením, ale mohou se rozpadat i na kokovité formy, v barvení dle Grama jsou grampozitivní nebo gramlabilní, v barvení dle Ziehl-Neelsena mohou být úplně nebo částečně acidorezistentní. Růstově jsou nenáročné, rostou ale pomalu (2-5 dní), vytvářejí vzdušné mycelium.
Nokardie jsou podmíněné patogeny. K nákaze dochází většinou inhalační cestou, méně často pak přímou inokulací při poranění kůže nebo sliznic. Klinicky se projevuje jako postižení plic, kůže, mozku i jiných orgánů. U imunokompromitovaných pacientů (dlouhodobé užívání kortikoidů, malignita, HIV, transplantace) mohou probíhat jako generalizovaný infekt s postižením více orgánů, jsou život ohrožující a úmrtnost je poměrně vysoká. V identifikaci nokardií se využívají metody fenotypové i genotypové identifikace, především sekvenace konzervativních genů, zejména pro syntézu 16S rRNA, 23SrRNA nebo jejich DNA analogů a genů pro syntézu bakteriální gyrázy rpoB a hsp65 (20).
Kazuistika
Naší pacientkou je 93letá žena, v minulosti podstoupila cholecystektomii, exstirpaci lipomu na zádech a byla konzervativně léčena pro frakturu hrudního obratle. Nyní je sledována s arteriální hypertenzí a pro inguinální hernii bez indikace k chirurgickému řešení, užívá Kalnormin, Preductal, Prestarium, Digoxin, Loradur. Pacientka je plně soběstačná, ve výborném mentálním i fyzickém stavu.
Dne 14. 7. 2012 pacientka za doprovodu příbuzných upadla na zahradě a udeřila se do nosu, kůže nosu byla znečištěna zeminou. Příbuzní popisovali exkoriaci a otok nosu, s krvácením pouze z ranky na nose, lokálně ránu dezinfikovali. Protože pacientka byla v celkově dobrém stavu, lékaře nevyhledali. Pro známky zánětu v ráně byla 3. 8. 2012 vyšetřena na ORL ambulanci ve spádu. Po rentgenovém vyšetření, kde byly suspektní nepravidelné porotické struktury apexu nosních kůstek, byl nasazen Dalacin perorálně 300 mg 3krát denně a prováděly se intenzivní výplachy s drenáží rány. Kontrolní rentgenogram zhotovený 10. 8. 2012 popisuje suspektní resorpci drobných periferních fragmentů nosních kůstek a celkovou dekalcinaci. Pacientka byla doporučena týž den k hospitalizaci na Kliniku otorinolaryngologie a chirurgie hlavy a krku FN v Hradci Králové.
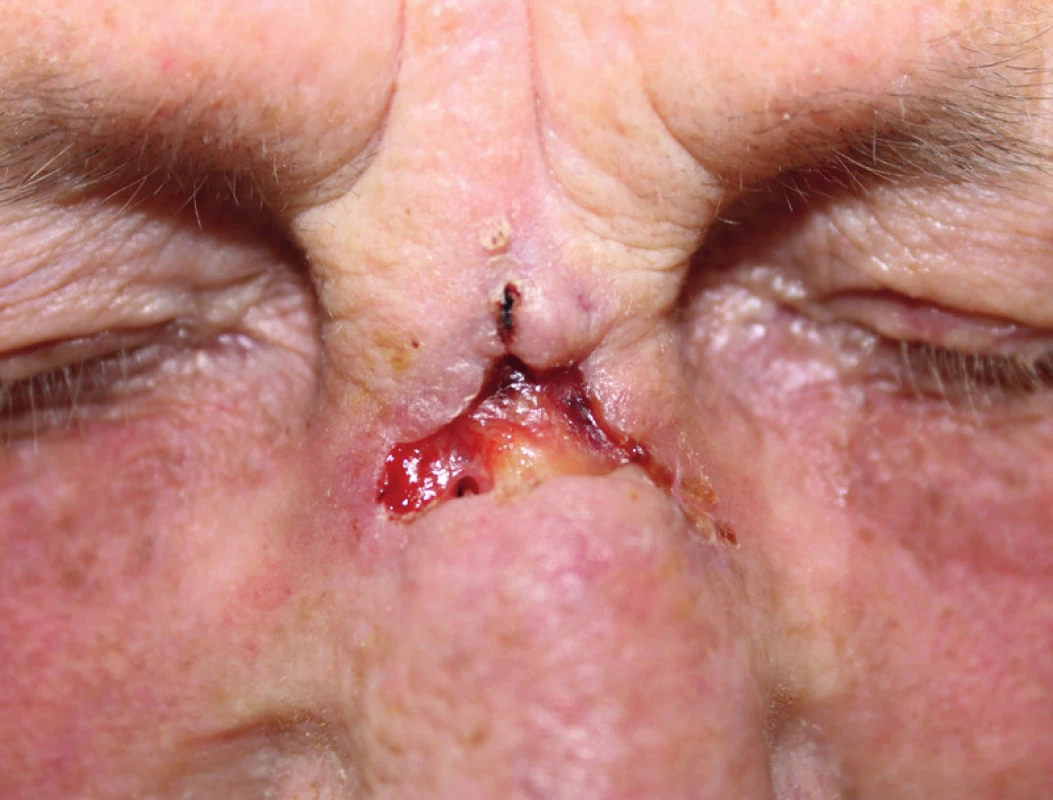
Při přijetí byla pacientka afebrilní, v celkově dobrém stavu, udávala mírné bolesti nosu, dýchání nosem bylo volné. Kůže hřbetu i kořene nosu byla zarudlá, dvěma píštělemi vytékala hnisavá sekrece (obr. 1). Nález v nosní dutině, hltanu, hrtanu i otoskopický nález byly klidné.
Obr. 1. Nález při přijetí: zarudnutí a píštěle na hřbetu a kořeni nosu. 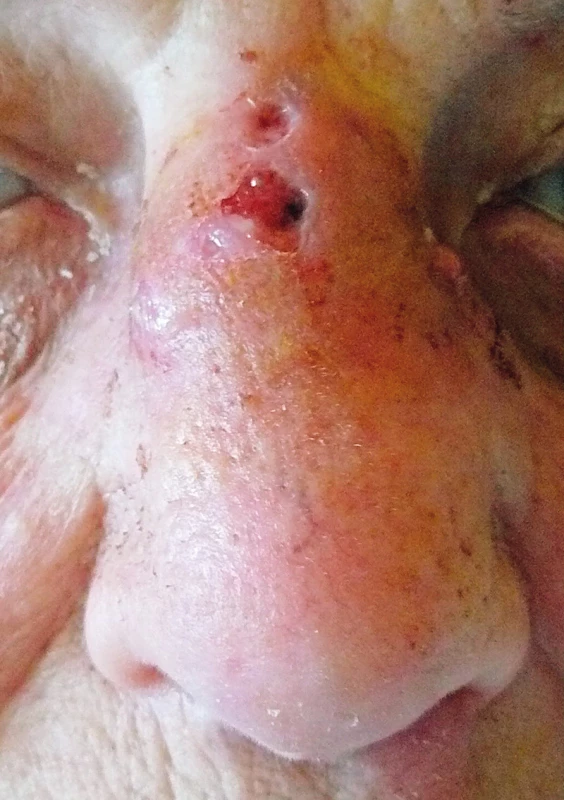
V den přijetí jsme provedli stěr z píštělí na mikrobiologické vyšetření a zahájili intravenózní léčbu Klimicinem 300 mg 3krát denně. Laboratorní vyšetření krevního obrazu, diferenciálního rozpočtu, jaterních hodnot, urey, kreatininu, INR, APTT bylo v normě. C-reaktivní protein byl zvýšen na 56,8 mg/l. Rentgenogram nosu dne 13. 8. neprokázal jasné traumatické změny, na vedlejších nosních dutinách bylo částečné zastření levé maxilární dutiny, ostatní vedlejší dutiny byly vzdušné.
V kultivačním vyšetření vzorku se 3. den po naočkování půd objevily na krevním agaru drobné vrůstající kolonie, v dalších dnech bylo patrné i vzdušné mycelium (obr. 2), v mikroskopickém preparátu v barvení dle Grama byly patrné grampozitivní nepravidelné větvící se vláknité tyčinky (obr. 3). Při podezření, že se jedná o nokardie, byla z kmene provedena podrobná identifikace pomocí sekvenace 16S rRNA. Sekvenací bylo zjištěno, že se jedná o Nocardia abscessus či Nocardia nova. Dále byly nasazeny testy k vyšetření citlivosti k antibiotikům (diskový difúzní test) a kmen byl odeslán ke konfirmaci do Národní referenční laboratoře (NRL) pro patogenní aktinomycety do Trutnova.
Obr. 2. Kolonie nokardií na krevním agaru. 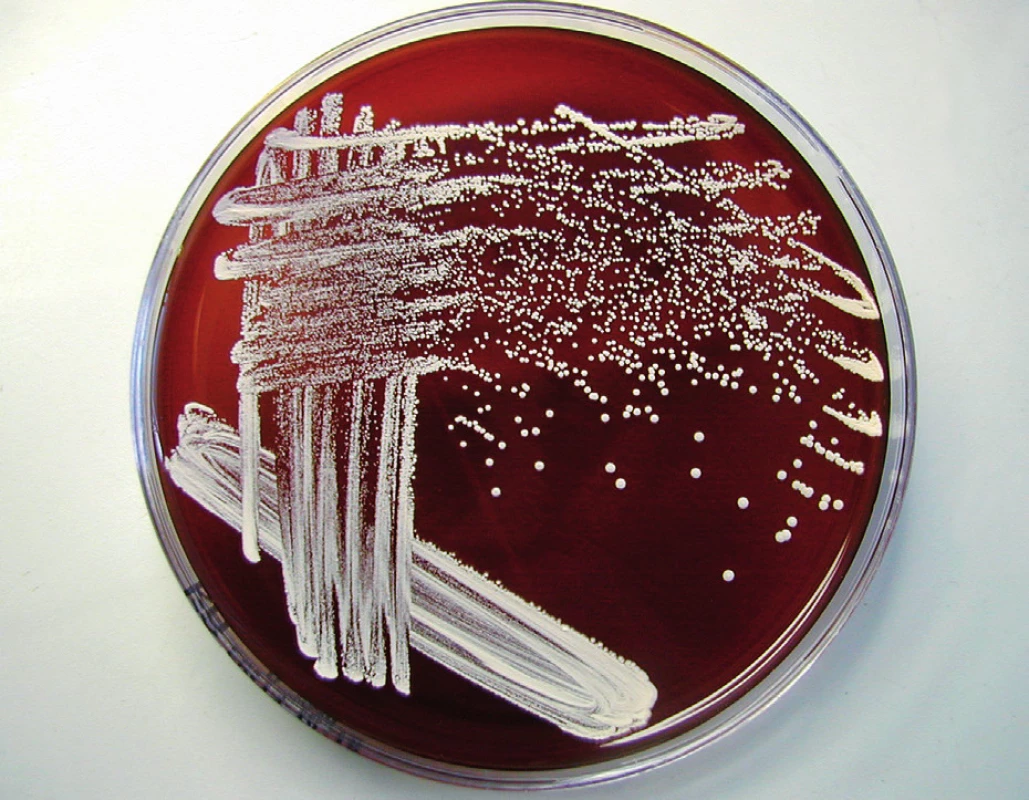
Obr. 3. Grampozitivní nepravidelné větvící se vláknité tyčinky v mikroskopickém preparátu v barvení dle Grama. 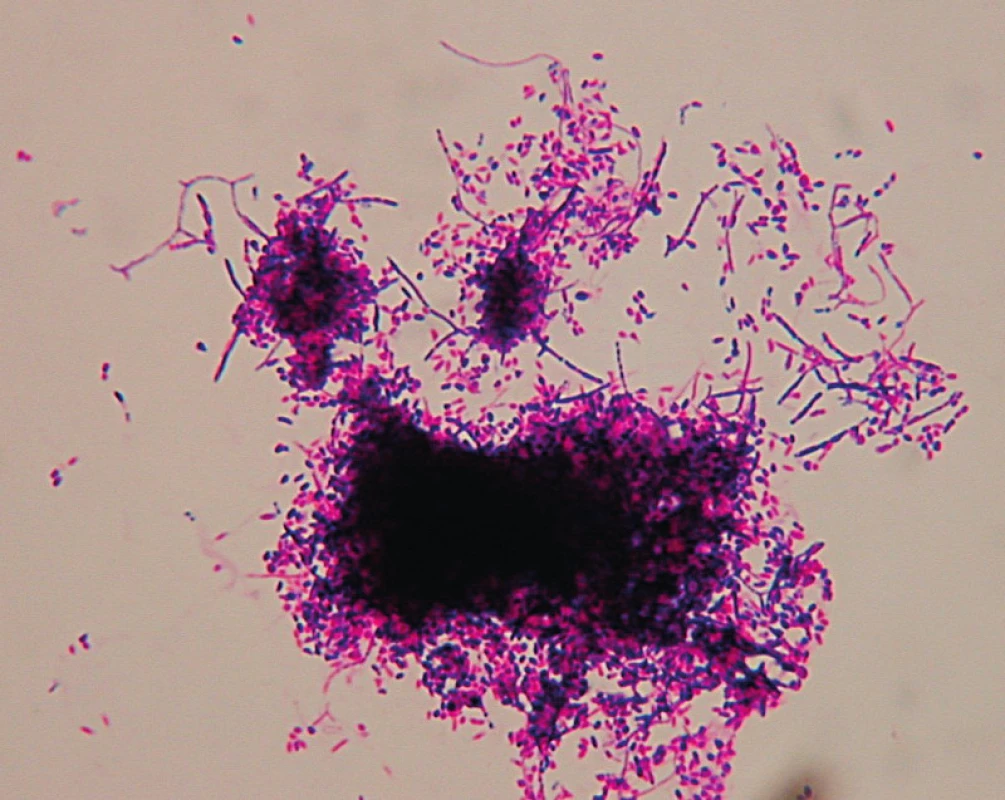
Při tomto mikrobiologickém nálezu, infektu měkkých tkání a při nevyloučeném postižení skeletu, byla 7. den hospitalizace zahájena empirická léčba trojkombinací antibiotik, intravenózně Amikacin 1g 1krát denně, Meronem 2g 3krát denně, perorálně Cotrimoxazol 960 mg 2krát denně. RTG plic bylo bez ložiskových změn.
CT obličejového skeletu v měkkotkáňovém algoritmu ukázalo homogenní měkkotkáňovou masu v podkoží kořene nosu s propagací mezi nosní kůstky směrem k nosnímu septu (obr. 4).
Obr. 4. CT obličejového skeletu, axiální rovina, měkkotkáňový algoritmus. Homogenní měkkotkáňová masa (šipky) v podkoží kořene nosu s propagací mezi nosní kůstky směrem k nosnímu septu. 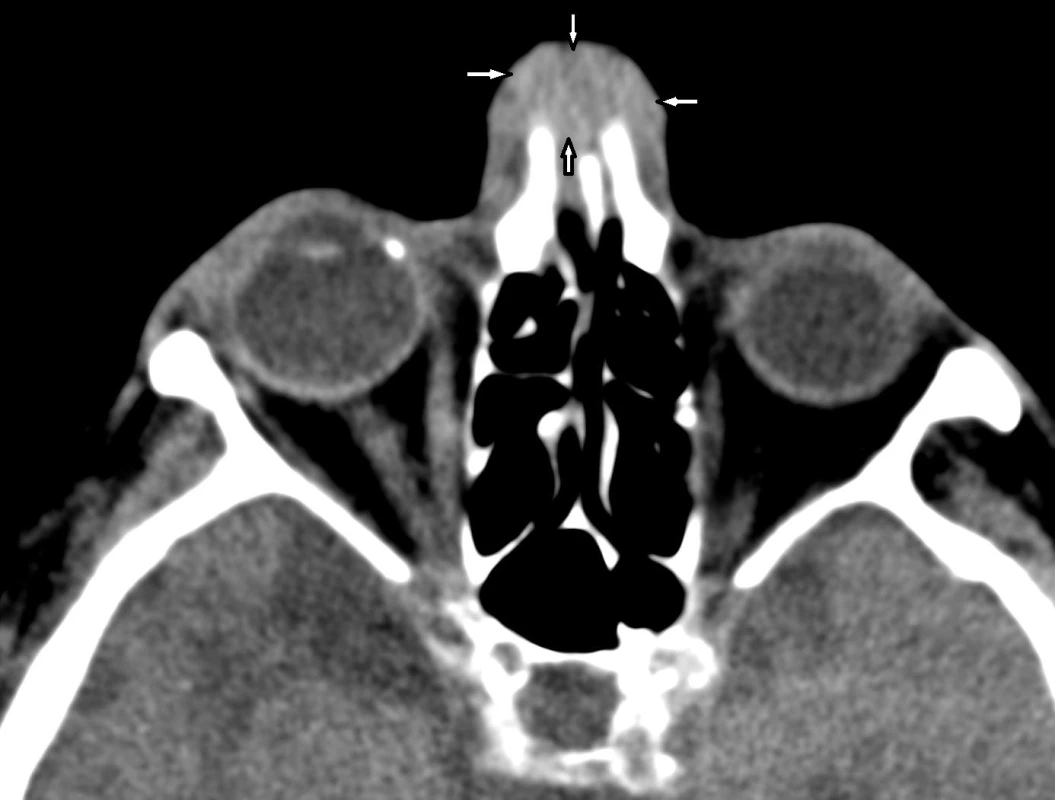
V kostním algoritmu byly nosní kůstky lehce dislokovány laterálně měkkotkáňovou masou, destrukce skeletu nebyla zastižena (obr. 5). Frontální dutina a její vývod byly volné, zachycené etmoidální sklípky a klínová dutina byly bez patologických změn, rozšíření měkkých tkání v oblasti hřbetu nosu (obr. 6).
Obr. 5. CT obličejového skeletu, axiální rovina, kostní algoritmus. Nosní kůstky lehce dislokovány laterálně měkkotkáňovou masou, není destrukce skeletu, septum deviováno doleva. 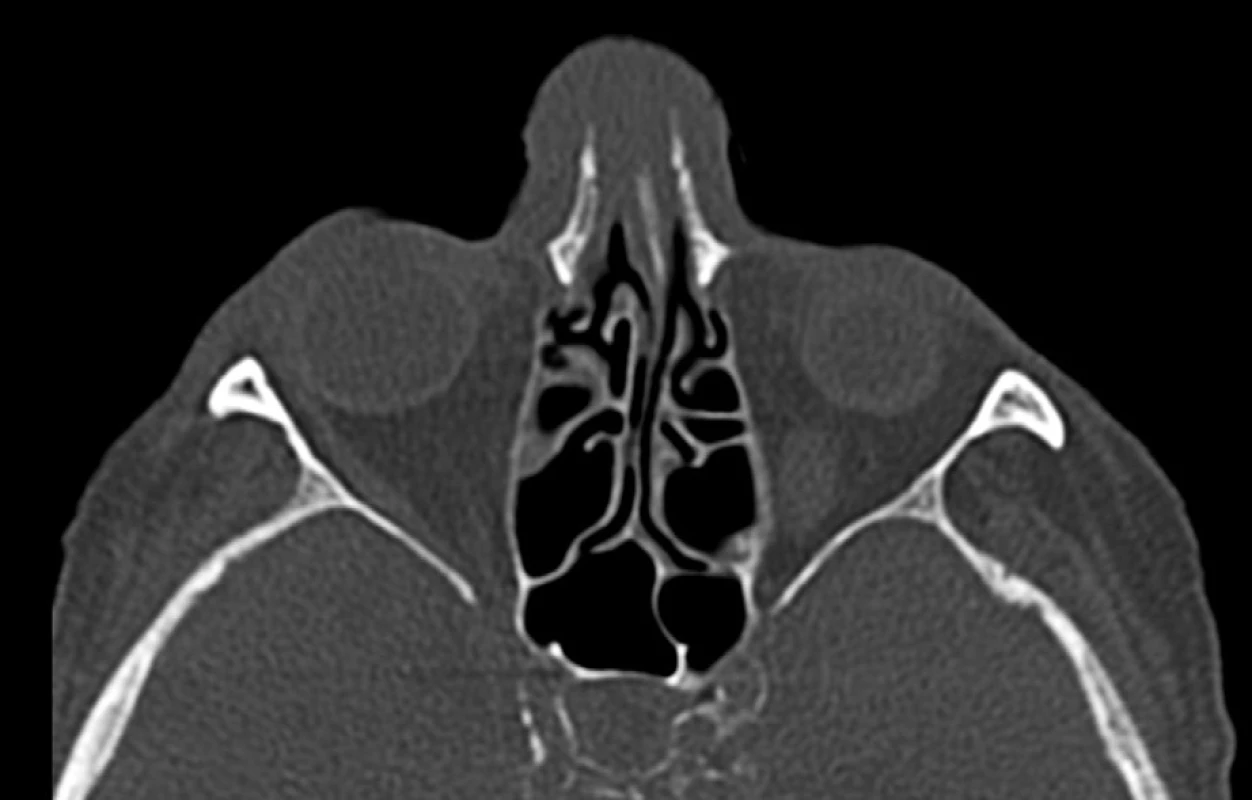
Obr. 6. CT obličejového skeletu, kostní algoritmus, sagitální rekonstrukce. Frontální dutina a její vývod (vertikální šipka) jsou volné, zachycené etmoidální sklípky a klínová dutina jsou bez patologických změn. Rozšíření měkkých tkání v oblasti hřbetu nosu (horizontální šipka). 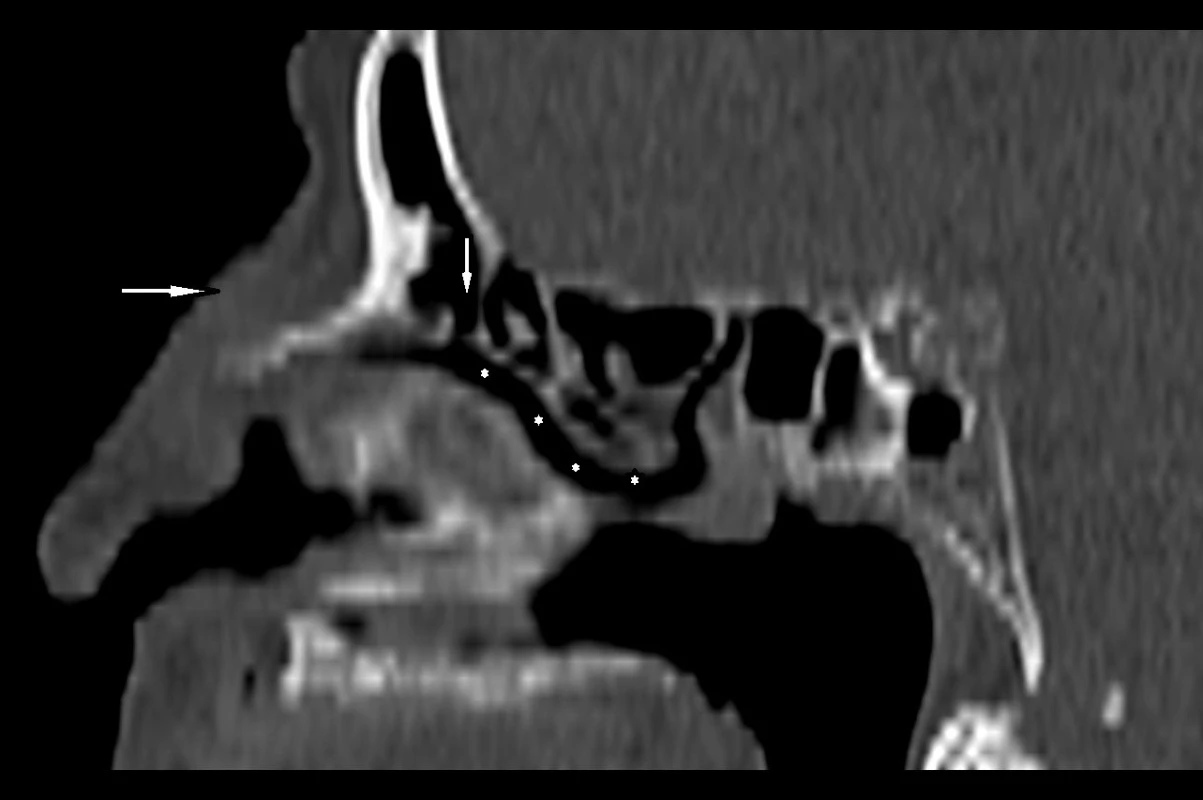
Zhoršování lokálního nálezu ve smyslu šíření zarudnutí na apex nosu, kolumelu, nosní křídla i přes antibiotickou léčbu rozhodlo o nutnosti revize a debridementu rány v celkové anestezii. Při výkonu byl v podkoží nález granulací a fragmentů septální chrupavky, cizí těleso nebylo nalezeno, nosní kůstky byly pevné bez známek ostitidy, endoskopicky vpravo ve stropu nosní dutiny drobná perforace sliznice, vlevo bez perforace, nosohltan byl klidný. Granulace i části chrupavky byly odeslány na histologické vyšetření, byla provedena situační sutura rány.
V dalších dnech došlo k dehiscenci sutury (obr. 7), ránu jsme intenzivně ošetřovali, aplikovali preparát Hyiodine. Zarudnutí na křídlech, apexu nosu i kolumele ustoupilo do 3 dnů po výkonu, vymizela hnisavá sekrece z rány. Meronem byl podáván po dobu 5 dnů, Amikacin 8 dnů, v podávání Cotrimoxazolu perorálně se pokračovalo.
Obr. 7. Druhý den po operaci, dehiscence situační rány. 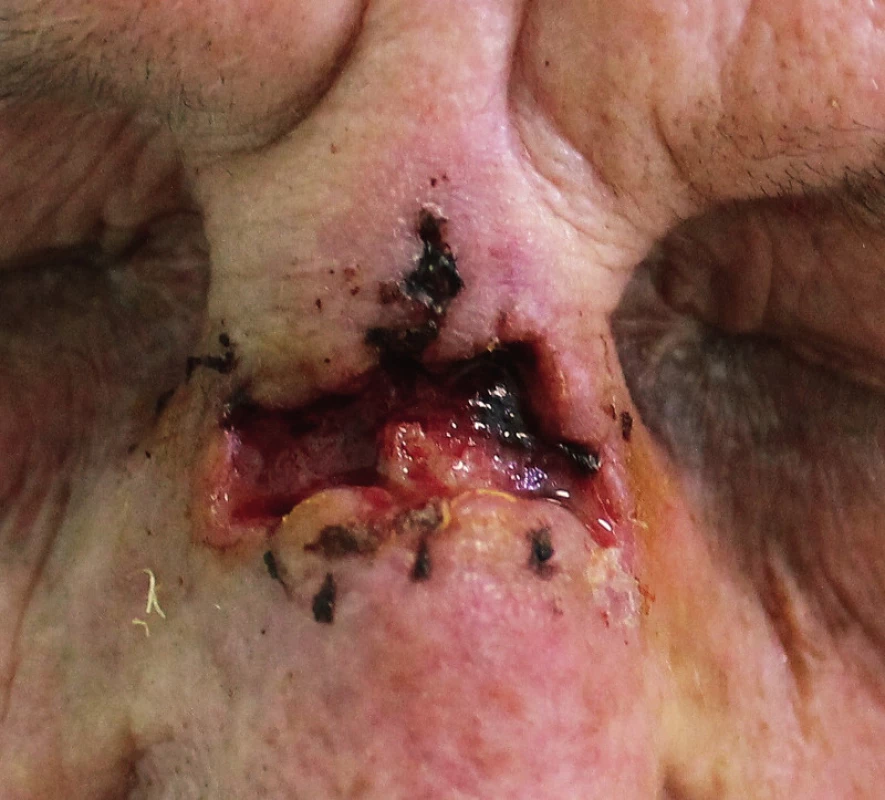
Dle vyšetření z NRL Trutnov potvrzena N. abscessus, citlivost na ampicilin, biseptol, ampicilin/sulbaktam, gentamicin, cefotaxim, cefepim, amikacin, tigecyklin, linezolid, ceftriaxon byla zjištěna diluční metodou v mikrotitračních destičkách. Byla prokázána rezistence na ciprofloxacin, ceftazidim, clindamycin, moxifloxacin. Při histologickém vyšetření granulací a části septální chrupavky nebyly nalezeny maligní změny, prokázalo se stroma intenzivně smíšeně zanětlivě infiltrované, místy s kumulací neutrofilů a známkami kapilaritidy, fokálně tvorba drobných granulomů s účastí mnohojaderných buněk spíše typu z cizích těles, nejvíce v oblastech zánětlivé destrukce chrupavky. Při okraji léze byly patrny výrazné atypie endotelu cév. Vzorky byly vyšetřeny pomocí speciálních metod na průkaz mikroorganismů, Ziehl-Neelsen, Grocott, Gram. V barvení dle Grama se našly drobné tenké tyče s nekonstantní afinitou k barvení (obr. 8), ostatní barvení byla negativní.
Obr. 8. Histologické vyšetření granulací a části septální chrupavky. V barvení dle Grama se našly drobné tenké tyče s nekonstantní afinitou k barvení. 
Od 15. dne hospitalizace již ponechána monoterapie Cotrimoxazolem perorálně 960 mg 2krát denně. 22. den byla možná dimise do ambulantní péče, pacientka byla afebrilní, C-reaktivní protein normalizován, lokální nález velmi příznivý, rána s klidnou spodinou, bez sekrece (obr. 9). Praktická lékařka zajistila denní převazy a aplikaci preparátu Hyiodine. Při ambulantní kontrole, dne 10. 10. je pacientka v celkově velmi dobrém stavu, bez obtíží, patrné praktické zhojení rány (obr. 10), pacientce je dle doporučení mikrobiologa ponechán Cotrimoxazol 960 mg 2krát denně po dobu 4 týdnů. Kontrola 25. 1. 2013 zjišťuje kompletní zhojení (obr. 11), pacientku nadále sledujeme.
Obr. 10. Nález 10. 10. 2012, 54. den po operaci. 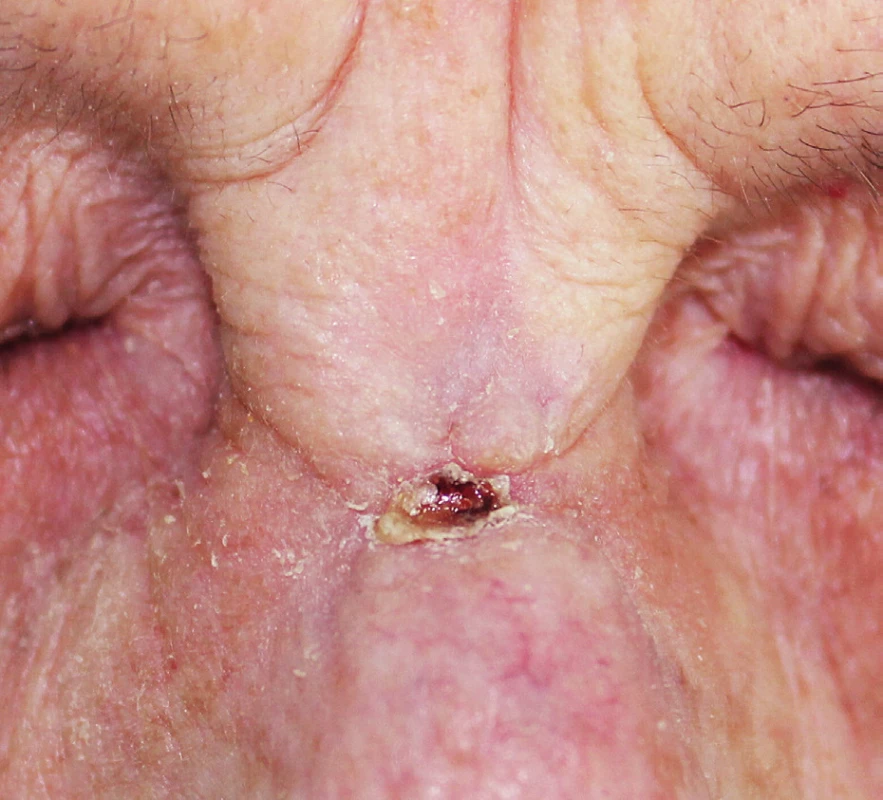
Obr. 11. Nález 25. 1. 2013, rána plně zhojena. 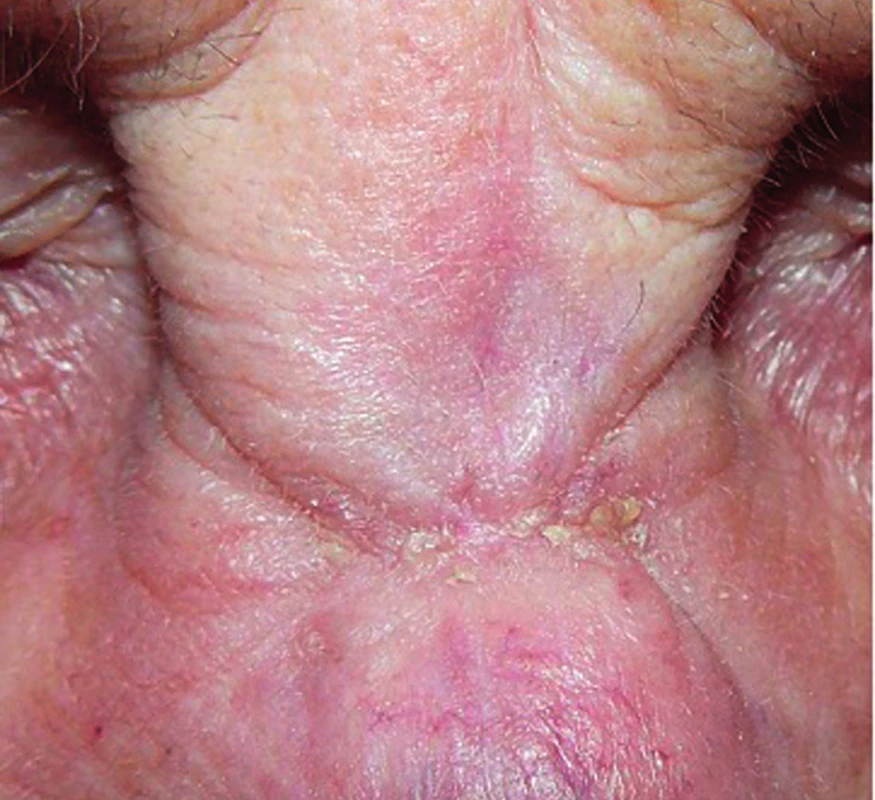
Diskuze
V Evropě i ve světě jsou nejčastěji izolovanými druhy nokardií N. farcinica, N. cyriacigeorgici a N. nova (14, 24). V České republice je podle statistik referenční laboratoře nejčastějším izolátem N. nova (20). N. farcinica je považována za nejčastějšího a patrně nejvirulentnějšího vyvolavatele systémových infekcí. Záchyt N. farcinica je variabilní, ve Francii 23,8% (2), 26,7% v Japonsku (9), 35,4% v Thajsku (16), 44% v Belgii (24). N. cyricigeorgica je izolována často z dýchacího traktu (24, 15).
Systémová nokardióza obvykle začíná v plicích jako abscedující pneumonie, metastaticky se šíří zejména do CNS, někdy diseminuje do celého organismu. V některých případech nelze původní ložisko v plicích nalézt. Jsou známy případy kolonizace dolních dýchacích cest nokardiemi bez klinických příznaků onemocnění, obvykle však existuje funkční nebo imunitní predispozice takových pacientů k infekci mykobakteriemi nebo nokardiemi (21).
Kožní nokardióza se vyskytuje ve dvou hlavních podobách. První je primárně kožní infekce, která vzniká přímým zanesením původce. Ve druhé jde o infekci kůže při diseminovaném onemocnění (6). Kožní nokardióza se vyskytla při poranění při práci na zahradě (6, 22), při autohaváriích (1, 8, 13). Nokardie byly izolovány z mycetomu vzniklého i několik let po úrazu končetiny, kdy došlo ke znečištění rány (7, 19). Nokardie byly zjištěny i v případě sinusitid (18, 23).
N. abscessus byla poprvé popsána v r. 2000 Yassinem a kol. (25). Izolována byla například z mycetomu u pacienta po autohavárii (8), u imunokompromitovaného pacienta z femorálního abscesu (4), u očních zánětů (17), při postižení plic (11). N. abscessus může být ale i původcem mozkových abscesů (12). Rozvoj diseminované infekce N. abscessus byla popsána u HIV pozitivního pacienta (5).
Pro cílenou antibiotickou léčbu nokardiózy je nutná přesná identifikace druhu pomocí fenotypových i genotypových metod. Lékem volby je kotrimoxazol. Další antibiotika, jako amikacin, karbapenemy, cefalosporiny III. generace, amoxicilin/klavulanát, amoxilicin, se s kotrimoxazolem kombinují. Novými léky je Linezolid, nové chinolony a makrolidy zatím nejsou ověřeny v klinických studiích. Ve vybraných případech se kromě antibiotické léčby provádí i chirurgické ošetření (20).
U naší pacientky jsme zprvu nemohli vyloučit i invazi infekce do kosti, proto byla v úvodu nasazena trojkombinace antibiotik. V celkové anestezii jsme vyloučili cizí těleso a provedli debridement rány.
Závěr
Infekce vyvolané nokardiemi nejsou časté. V posledních letech, vzhledem ke zlepšené diagnostice a zvyšujícímu se počtu imunokompromitovaných pacientů, narůstá záchyt těchto infekcí. U imunokompetentních osob mohou nokardie kolonizovat dýchací cesty, při poranění vyvolávat lokalizované infekce. U imunosuprimovaných osob mohou nokardie způsobit život ohrožující infekci. V případě naší pacientky byl mikrobiologický nález překvapivý. Pro správný postup léčby byla nezbytná spolupráce s mikrobiologem, vyšetření s identifikací pomocí fenotypových i genotypových metod.
Adresa ke korespondenci:
MUDr. Jana Krtičková
Klinika ORL a chirurgie hlavy a krku
LF UK a FN
Sokolská 581
500 05 Hradec Králové
e-mail: hrdinja1@fnhk.cz
Zdroje
1. Baroni, M. R., Noroña, M., Ronchi, S., Mayoral, C.: Necrotizing lymphadenitis caused by Nocardia asteroides in a healthy girl. Rev. Argent. Microbiol., 36, 2004. s.75-77.
2. Boiron, P., Provost, F., Chevrier, G., Dupont, B.: Review of nocardial infections in France 1987 to 1990. Eur J. Clin. Microbiol. Infect Dis., 11, 1992, s. 709-714.
3. Burton, D. M., Burgess, L. P.: Nocardiosis of the upper aerodigestive tract. Ear Nose Throat J., 69, 1990, s. 350-353.
4. Daeschlein, G., Fetouh Yassin, A. A., Franke, A., Kramer, A., Schaal, K. P.: Unusual infections: Femoral abscess due to Nocardia abscessus in a patient suffering from metastatic peripheral bronchial carcinoma and hygienic consequences. GMS Krankenhhyg Interdiszip., 6, 2011, Doc03. doi: 10.3205/dgkh000160. Epub 2011 Dec 15.
5. Diego, C., Ambrosioni, J. C., Abel, G., Fernando, B., Tomás, O., Ricardo, N., Jörge, B.: Disseminated nocardiosis caused by Nocardia abscessus in an HIV-infected patient: First reported case., AIDS, 19, 2005, s. 1330-1331.
6. Dodiuk-Gad, R., Cohen, E., Ziv, M., Goldstein, L. H., Chazan, B., Shafer, J., Sprecher, H., Elias, M., Keness, Y., Rozenman, D.: Cutaneous nocardiosis: report of two cases and review of the literature. Intm. J. Dermatol., 49, 2010, s.1380-1385.
7. Gyotoku, T., Kayashima, K., Nishimoto, K., Ono, T.: Cutaneous nocardiosis developing around gravel inserted during a traffic injury. J. Dermatol., 29, 2002, s. 803-809.
8. Horré, R., Schumacher, G., Marklein, G., Stratmann, H., Wardelmann, E., Gilges, S., De Hoog, G. S., Schaal, K. P.: Mycetoma due to Pseudallescheria boydii and co-isolation of Nocardia abscessus in a patient injured in road accident. Med. Mycol., 40, 2002, s. 525-527.
9. Kageyama, A., Yazawa, K., Ishikawa, J., Hotta, K., Nishimura, K., Mikami, Y.: Nocardial infections in Japan from 1992 to 2001, including the first report of infection by Nocardia transvalensis. Eur J. Epidemiol., 1 9, 2004, s. 383-389.
10. Katz, P., Fauci, A. S.: Nocardia asteroides sinusitis. Presentation as a trimethoprim-sulfamethoxazole responsive fever of unknown origin. JAMA., 28, 1977, s. 2397-2398.
11. Maraki, S., Scoulica, E., Nioti, E., Tselentis, Y.: Nocardial infection in Crete, Greece: Review of fifteen cases from 2003 to 2007., Scandinavian Journal of Infectious Diseases, 41, 2000, s. 122-127.
12. Marchandin, H., Eden, A., Jean-Pierre, H., Reynes, J., Jumas-Bilak, E., Boiron, P., Laurent, F.: Molecular diagnosis of culture-negative cerebral nocardiosis due to Nocardia abscessus. Diagn. Microbiol. Infect Dis., 55, 2006, s. 237-240.
13. Mereghetti, L., van der Mee-Marquet, N., Dubost, A.F., Boiron, P.: Nocardia otitidiscaviarum infection of a traumatic skin wound. Eur J. Clin. Microbiol. Infect Dis., 16, 1997, s. 383-384.
14. McNeil, M. M., Brown, J.: The medically important aerobic actinomycetes: epidemiology and microbiology. Clin. Microbiol. Rev., 7, 1994, s. 357–417.
15. Muñoz, J., Mirelis, B., Aragón, L. M., Gutiérrez, N., Sánchez, F., Español, M., Esparcia, O., Gurguí, M., Domingo, P., Coll, P.: Clinical and microbiological features of nocardiosis 1997-2003. J. Med. Microbiol., 56, 2007, s. 545-550.
16. Poonwan, N., Mekha, N., Yazawa, K., Thunyaharn, S., Yamanaka, A., Mikami, Y.: Characterization of clinical isolates of pathogenic Nocardia strains and realted actionomyces in Thailand from 1996 to 2003. Mycopathologia., 159, 2005, s. 361-368.
17. Reddy, A. K., Garg, P., Kaur, I.: Spectrum and clinicomicrobiological profile of Nocardia keratitis caused by rare species of Nocardia identified by 16S rRNA gene sequencing. Eye (Lond), 24, 2010, s. 1259-1262.
18. Roberts, S. A., Bartley, J., Braatvedt, G., Ellis-Pegler, R.B.: Nocardia asteroides as a c.ause of sphenoidal sinusitid. Clin. Infect Dis., 21, 1995, s. 1041-1042.
19. Saoji, V.A., Saoji, S. V., Gadegone, R. W., Menghani, P. R.: Primary cutaneous nocardiosis. Indian J. Dermatol., 57, 2012, s. 404-406.
20. Scharfen J. jr.: Nokardióza: doporučená metoda mikrobiologické diagnostiky s přehledem léčby nokardiózy a návrhem standardního operačního postupu. NUCLEUS, Hradec Králové, 2008, ISBN 978-80-87009-43-7.
21. Scharfen, J. jr., Morávková, M., Buncek, M., Hobza, V., Plísek, S., Urbásková, P., Sedlácek, I., Zemlicková, H., Stárková, H., Paterová, P.: Nocardia farcinica as the causative agent of a brain abscess in a patient with interstitial lung disease. Epidemiol. Mikrobiol. Imunol., 59, 2010, s. 13-20
22. Sherber, N. S., Olivere, J. W., Martins, C. R.: An 80-year-old man with a nonhealing glabellar lesion. Arch. Pathol. Lab. Med., 130, 2006, s.100-101.
23. Unzaga, M. J., Crovetto, M. A., Santamaría, J. M., Rojo, P., Llanos, A., Ezpeleta, C., Cisterna, R.: Maxillary sinusitis caused by Nocardia nova. Clin. Infect Dis., 23, 1996, s. 184-185.
24. Wauters, G., Avesani, V., Charlier, J., Janssens, M., Vaneechoutte, M., Delmée, M.: Distribution of nocardia species in clinical samples and their routine rapid identification in the laboratory. J. Clin. Microbiol., 43, 2005, s. 2624-2628.
25. Yassin, A. F., Rainey, F. A., Mendrock, U., Brzezinka, H., Schaal, K.P.: Nocardia abscessus sp. nov.. Int. J. Syst. Evol. Microbiol., 50, 2000, s. 1487-1493.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Primář MUDr. Ivan ŠpillerČlánek IX. Ningerovy dny
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2013 Číslo 3- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Pacienti s infekcemi HPV a EBV a možnosti léčebné intervence pomocí inosin pranobexu
- Suché sliznice a chrapot pod kontrolou: Co může lékař nabídnout pacientům?
- Isoprinosine nově bez indikačních a preskripčních omezení
-
Všechny články tohoto čísla
- Vestibulární migréna v ambulanci otorinolaryngologa
- Hluchoslepota ze zdravotně-sociálního a legislativního pohledu
- FESS a chronická rinosinusitída s a bez nosových polypov – naše skúsenosti
- Exostóza optického kanálu u dítěte, aneb raritní diagnóza v dětské ORL
- Nocardia abscessus - neobvyklý původce zánětu nosu
- Pozdní postintubační pneumomediastinum a emfyzém krku
- Chondrosarkom prstencové chrupavky
- Krvácení z a. ethmoidalis anterior – možnosti chirurgického řešení
- Všeobecná sestra a tracheostomie
- VII. demonstrační kurz a seminář „Sanační a rekonstrukční chirurgie středního ucha“
- International Workshop of Laryngeal Surgery
- Mezioborové sympozium „Komplexní diagnostika a terapie poruch polykání v ambulantní a klinické praxi“
- 5. česko-slovenský kongres otorinolaryngologie a chirurgie hlavy a krku
- Vzpomínka na profesora MUDr. Karla Vrtičku, CSc.
- Primář MUDr. Ivan Špiller
- IX. Ningerovy dny
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vestibulární migréna v ambulanci otorinolaryngologa
- Nocardia abscessus - neobvyklý původce zánětu nosu
- Pozdní postintubační pneumomediastinum a emfyzém krku
- Chondrosarkom prstencové chrupavky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání