-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Progresivní kontinuum – hypertenze, ischemická choroba srdeční, srdeční selhání a náhrada srdeční funkce
Autoři: M. Štejfa
Vyšlo v časopise: Kardiol Rev Int Med 2011, 13(1): 7-8
Kategorie: Editorial
Hypertenze, ischemická choroba srdeční (ICHS) a chronické srdeční selhání (CHSS) patří k nejčastějším kardiovaskulárním chorobám, spojeným v progresivní kontinuum. Na začátku stojí rizikové faktory, které jsou podobné pro všechny klinické jednotky, ale mají různorodý dopad. K těm klasickým se připojuje řada nových rizikových faktorů, nejdiskutovanějším je nyní trvalá klidová srdeční frekvence nad 85 tepů/min jako projev autonomní dysfunkce (stresu nebo adaptivní termogeneze), který koreluje s výskytem dalších rizikových faktorů (kouření, metabolický syndrom, inzulinová rezistence, diabetes mellitus a obezita) i uvedených klinických jednotek, s vyšší celkovou mortalitou.
Význam jednotlivých rizikových klinických jednotek pro vznik srdečního selhání lze odhadnout statisticky. Prevalence udává procentuální podíl nemocných k počtu definované populace v jednorázovém časovém úseku. Riziko udává pravděpodobnost výskytu nemoci. Relativní riziko je podílem počtu nemocných ve skupině s rizikovým faktorem (zde hypertenzí, infarktem atd.) a bez rizikového faktoru. Udává, kolikrát častější je výskyt srdečního selhání u rizikové skupiny. Atributivní riziko je rozdílem výskytu srdečního selhání ve skupině s rizikem a bez rizika. Velikost rozdílu odhaduje význam působení rizika.
Hypertenze má podle Framinghamské studie u 40–89leté populace vysokou prevalenci, poměrně nízké relativní riziko, ale vysoké atributivní riziko (zejména u žen) srdečního selhání. Srdeční infarkt má nízkou prevalenci v dané populaci, velmi vysoké relativní riziko a dosti vysoké atributivní riziko srdečního selhání. Podobně lze uvažovat u dalších rizikových stavů (tab. 1).
Tab. 1. Prevalence, relativní a atributivní riziko stavů predisponujících k srdečnímu selhání ve věku 40–89 let podle Framinghamské studie. 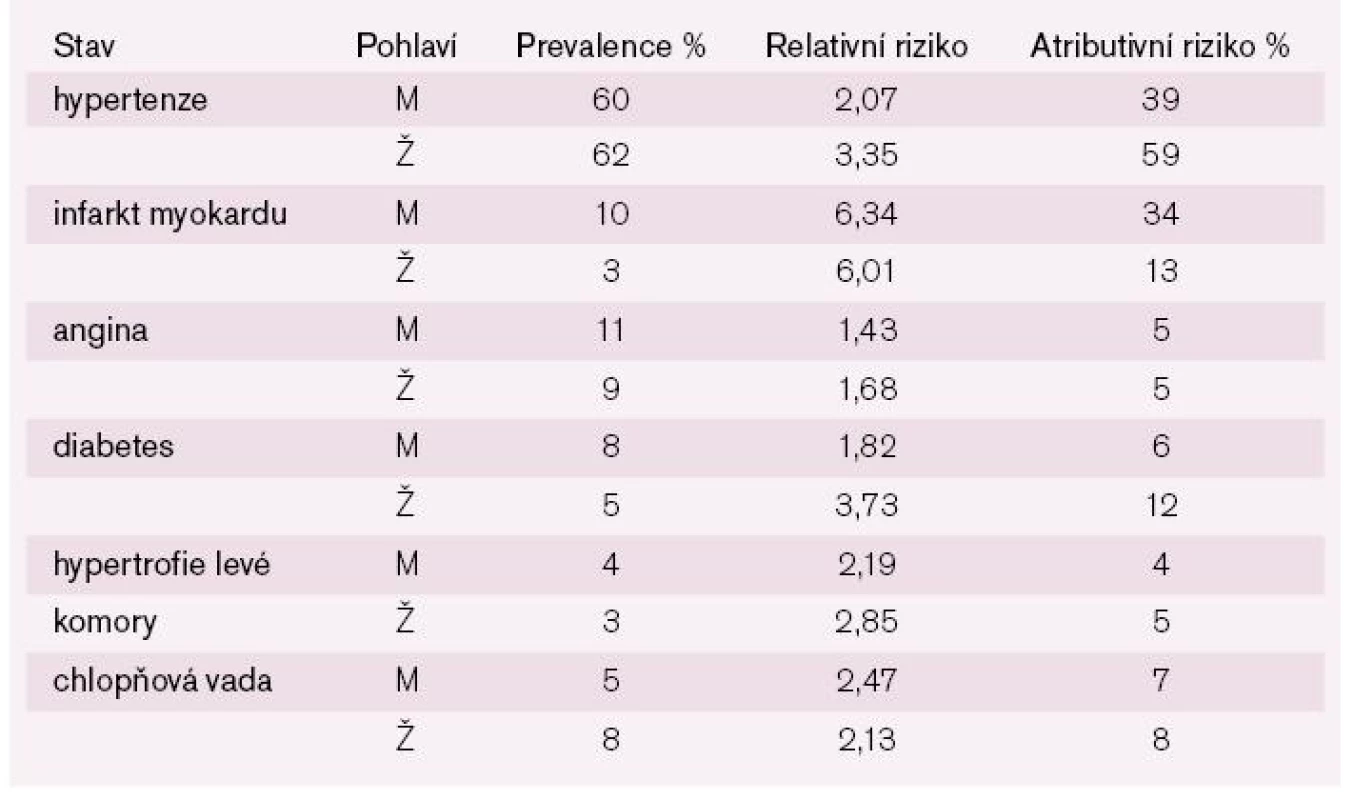
Hypertenze působí jednak hypertrofii levé komory, jednak zasahuje do aterogeneze. Oba dva děje jednotlivě nebo spolu vedou k srdeční remodelaci, především levé komory, a ke změně její funkce. Projeví-li se dysfunkce levé komory klinickými příznaky, dochází k srdečnímu selhání (obr. 1).
Obr. 1. Kontinuum progrese od hypertenze před ICHS do CHSS. 
Remodelace srdce se vyvíjí pozvolna. Hlavní příčinou je mechanická tlaková zátěž zvyšující komorový systolický stres (nejen diastolická, ale i systolická hypertenze). Jejich působení je ovlivněno genetickou predispozicí a vede k uvolnění různých růstových faktorů. Již koncentrická remodelace (při nezvětšených rozměrech srdce) vede nejméně ve čtvrtině případů k narůstání diastolické dysfunkce. Hypertrofie levé komory, tj. zvýšená masa levé komory, má diastolickou dysfunkci podle echo-vyšetření nejméně v 80 %. Izolovaná diastolická dysfunkce může vést k akutnímu diastolickému selhání srdce. Projevuje se akutním (bleskovým „flash“) edémem plic z náhlého vzestupu TK a tachykardie s následným omezením plnění levé komory nárůstu pasivní plicní hypertenze. Srdce není zvětšené, po snížení hypertenze se EF vrací nad 0,4 a jsou známky diastolické dysfunkce. U žen se vyskytuje chronické diastolické selhání s normální ejekční frakcí pravděpodobně často.
Remodelace vede postupem času k degradaci „vnitřních“ energetických, kontraktilních a podpůrných mechanizmů, k dilataci levé komory s poklesem EF pod 0,4 a klinickým známkám chronického systolického selhání. Příčinou této změny je obvykle průvodní myokardiální ischemie, ať už z koronární makroangiopatie nebo mikroangiopatie.
Kombinovaná systolicko-diastolická dysfunkce bývá příčinou těžšího průběhu selhání.
Tím jsme došli k častému spojení hypertenze s ICHS. Hlavními patofyziologickými bludnými kruhy jsou asi endotelová dysfunkce, proagreace, tepenná hypertrofie, hyperlipidemie, arytmie, mechanická podpora růstu plátu, tachykardie a ruptura plátu s akutním koronárním syndromem. Infarktová asymetrická remodelace vede ke zvýšení diastolického stresu levé komory a komorová asynergie anebo asynchronie k prohloubení selhání.
Hypertenze je dominantním rizikovým faktorem a prominentním rysem CHSS. Rizikem je již mírná hypertenze a u starších především systolická hypertenze. Riziko stoupá s tíží hypertenze. Nejčastější příčinou srdečního selhání je ICHS. Prevalence tohoto kontinua stoupá věkem. Prognóza srdečního selhání je trvale závažná, i když se úmrtí vlivem stále účinnější léčby odsouvají do vyšších věkových kategorií. Léčení hypertenze snižuje vznik hypertrofie levé komory, aterogeneze a nástup srdečního selhání až o 50 %. Prevence je nutná od asymptomatických stadií. Dochází-li k terminálnímu selhání, je za určitých podmínek indikována srdeční náhrada.
prof. MUDr. Miloš Štejfa, DrSc., FESC
emeritní profesor LF MU
býv. přednosta I. interní kardioangiologické
kliniky LF MU a FN u sv. Anny v Brně
milos.stejfa@seznam.cz
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2011 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Fixní kombinace u arteriální hypertenze
- Ledviny a akutní koronární syndrom
- Kardiogenní šok
- Jaký význam má modulace srdeční frekvence u nemocných se srdečním selháním
- Je prognóza nemocných s chronickým srdečním selháním stále tak špatná?
- Medikamentózní léčba plicní arteriální hypertenze v roce 2011
- Osud nemocných na čekací listině transplantace srdce
- Postavení TOR inhibitorů po transplantaci srdce
- Index kompatibility: Má své místo u pacientů po transplantaci srdce?
- Prof. MUDr. Jiří Vítovec, CSc., FESC, šedesátníkem
- Mechanické podporné systémy v liečbe srdcového zlyhávania
- Nové poznatky v antiagregační léčbě na ESC 2010
- Latentní obstrukce ve výtokovém traktu levé komory srdeční u pacienta s hypertrofickou kardiomyopatií
-
Richard Češka a kolektiv. Interna. 1. vydání.
Praha: Triton 2010. Počet stran 855. ISBN 978-80-7387-423-0. - Galerie autorů
- Progresivní kontinuum – hypertenze, ischemická choroba srdeční, srdeční selhání a náhrada srdeční funkce
- Léčba hypertenze u obezity
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kardiogenní šok
- Je prognóza nemocných s chronickým srdečním selháním stále tak špatná?
- Mechanické podporné systémy v liečbe srdcového zlyhávania
- Latentní obstrukce ve výtokovém traktu levé komory srdeční u pacienta s hypertrofickou kardiomyopatií
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



