-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Geriatrické škály a rehabilitace po zlomeninách proximálního femuru
Geriatric scales and rehabilitation after proximal femur fractures.
Fractures of proximal femur are a serious injury in geriatric patients. Despite major advances in surgical treatment, these fractures impair significantly patients’ prognosis.
In this study, we evaluated the course of hospitalization of patients admitted between March 2015 and December 2018 to a long-term-care facility for rehabilitation after surgically treated proximal femoral fracture. At admission, every patient was assessed using MMSE, ADL and MNA scales. We measured association of the scales with the following parameters: incidence of delirium, pressure ulcers, thromboembolic disease, and pneumonia; duration of the hospital stay, type of discharge, mortality, necessity of walking aids.
We identified 122 patients (123 fractures). Of these, 10 % died, 63 % were discharged home, 60 % showed good mobility at discharge. In comparison to patients discharged to their homes, the patients discharged to nursing homes and patients who died had significantly worse initial MMSE, ADL and MNA (p < 0.05 resp. < 0.01 for MMSE; p < 0.01 resp. < 0.05 for ADL; 0.05 < p < 0.1 resp. p < 0.05 for MNA). Patients discharged to nursing homes were also significantly older than those discharged to their homes (p < 0.01). Patients with a record of delirium were older (p < 0.01), had worse initial MMSE, ADL and MNA compared to those without delirium (all p < 0.001). Patients who developed pressure ulcers had worse initial ADL than those with intact skin (p < 0.05).
In a subgroup of patients discharged home, poor initial ADL and MNA as well as high chronological age were associated with long hospitalization (p < 0.05 for ADL, p < 0.001 for MNA and p < 0.01 for age).
Keywords:
osteoporosis – hip fracture – femoral neck fracture – pertrochanteric fracture – pathological fracture – ADL – MMSE – MNA
Autoři: MUDr. Vojtěch Mezera, Ph.D. 1; MUDr. Dávid Fekete 2; MUDr. Ivo Bureš 1
Působiště autorů: Geriatrické centrum, Pardubická nemocnice 1; oddělení úrazové chirurgie, Pardubická nemocnice 2
Vyšlo v časopise: Geriatrie a Gerontologie 2019, 8, č. 3: 107-111
Kategorie: Původní práce
Souhrn
Zlomeniny proximálního femuru představují závažný úraz u geriatrických pacientů. Navzdory významným pokrokům v operačním řešení zhoršují tyto zlomeniny významně pacientovu prognózu.
V této studii jsme hodnotili průběh hospitalizace pacientů přijatých na lůžko LDN v období 3/2015 – 12/2018 k rehabilitaci po operačně řešené zlomenině proximálního femuru. U každého pacienta jsme v rámci vstupního vyšetření zhotovili škály MMSE, ADL a MNA. Sledovali jsme asociaci uvedených škál s následujícími parametry: výskyt deliria, dekubitů, tromboembolické nemoci, pneumonií, délka hospitalizace, typ propuštění, mortalita, nutnost kompenzační pomůcky.
Identifikovali jsme 122 pacientů (123 zlomenin). Z nich 10 % zemřelo, 63 % bylo propuštěno domů, 60 % dosáhlo při dimisi uspokojivé mobility. Ve srovnání s pacienty propuštěnými domů byly významně horší výsledky vstupních MMSE, ADL i MNA u pacientů propuštěných do sociálního zařízení či zemřelých (p < 0,05 resp. < 0,01 pro MMSE; p < 0,01 resp. < 0,05 pro ADL; 0,05 < p < 0,1 resp. p < 0,05 pro MNA). Pacienti propuštění do sociálních zařízení byli rovněž významně starší než pacienti propuštění domů (p < 0,01). Pacienti se záznamem deliria byli starší, měli horší výsledky MMSE, ADL a MNA (vše p < 0,01). U pacientů s dekubity bylo dále horší vstupní ADL než u těch bez dekubitů (p < 0,05).
V podskupině pacientů propuštěných domů byly horší výsledky v ADL a MNA, jakož i vyšší kalendářní věk spojeny s delší hospitalizací.
Klíčová slova:
fraktura pánve – zlomenina krčku kosti stehenní – pertrochanterická zlomenina – patologická zlomenina – osteoporóza – ADL – MMSE – MNA
Úvod
Zlomeniny proximálního femuru představují závažný úraz u geriatrických pacientů. Navzdory významným pokrokům v operačním řešení zhoršují tyto zlomeniny významně pacientovu prognózu (1). Závažnost dokumentují údaje o mortalitě: podle studie kanadských autorů byla 30denní mortalita 7 %, přičemž nejnižší je při operaci provedené do 24 hodin a pak postupně narůstá. Roční mortalita je pak 10–20 %, znovu s nárůstem úmrtí při odložených výkonech (2). Kromě mortality jsou zlomeniny proximálního femuru významnou příčinou dočasného nebo trvalého snížení soběstačnosti (3).
Ve věku 80–84 let během jednoho roku spadne každý třetí muž či žena (4). Podle údajů Ústavu zdravotnických informací a statistiky bylo během roku 2016 v České republice zaznamenáno celkem 27 101 zlomenin femuru (S72) (5). Byť tato statistika nerozlišuje jednotlivé typy zlomenin, vzhledem ke dvojnásobnému počtu případů u žen zřejmě vzniká většina na pokladě pádu při osteoporóze. Ze zlomenin proximálního femuru tvoří přibližně polovinu zlomeniny krčku kosti stehenní. Další velkou skupinou jsou zlomeniny pertrochanterické, kde lomná linie zasahuje trochanterický masiv. U intertrochanterických zlomenin je lomná linie mezi velkým a malým trochanterem. Další, subtrochanterické fraktury, se spíše počítají mezi zlomeniny diafýzy. Naproti tomu zlomeniny hlavice femuru vznikají spíše jako vysokoenergetická poranění (při autonehodách), a nejsou tedy typické pro geriatrické pacienty (4).
Pacienti po zlomeninách proximálního femuru tvoří významnou část spektra hospitalizovaných starých lidí. Na naše pracoviště (Geriatrické centrum, Pardubická nemocnice) tito pacienti přicházejí přibližně týden po operaci z oddělení úrazové chirurgie nebo ortopedického oddělení. Při příjmu mají již odstraněný drén z rány, obvykle ponechaný permanentní močový katétr a je doporučeno cvičení bez zátěže operované končetiny. Jako součást komplexního geriatrického vyšetření je na našem oddělení při příjmu zhotoven test kognitivních funkcí Mini-Mental State Examination MMSE (6), test aktivit denního života ADL (7) a od března 2015 rovněž screeningový test na malnutrici Mini-Nutritional Assessment MNA-SF (8).
Uvedené indexy prokázaly prediktivní význam v celé řadě situací. Kognitivní deficit, který lze kvantifikovat škálou MMSE, zvyšuje riziko výskytu deliria (9). Kognitivní deficit s výsledkem MMSE pod 20 bodů rovněž významně zvyšoval mortalitu po propuštění z nemocnice (10); podobné platí i pro ADL a stav výživy (11). Nesoběstačnost pacientů a malnutrice byly též asociovány s rizikem vzniku dekubitů během ústavní péče (12). Nakonec pacienti s horším vstupním MMSE měli vyšší riziko zhoršení soběstačnosti a nutnosti umístění do domova pro seniory či domova se zvláštním režimem (13).
Naproti tomu Pilotto et al. zjistili, že žádný jednotlivý test nepredikuje mortalitu s dostatečnou přesností a až jejich kombinace umožňuje kvantifikovat pacientovu prognózu. Kromě uvedených testů v jejich kombinovaném indexu hodnotili rovněž tíži komorbidit pomocí Cumulative Illness Rating Scale, farmakoterapii a sociální aspekty (14).
Cílem této studie bylo zjistit, jak mohou vstupní hodnoty MMSE, ADL a MNA-SF predikovat výsledky následné péče u pacientů po operačně řešené zlomenině proximálního femuru.
Metody
Design studie je retrospektivní. Zařadili jsme pacienty, kteří byli přijati k rehabilitaci po operačně řešené zlomenině proximálního femuru na lůžko typu LDN (Geriatrické centrum, Pardubická nemocnice), v období březen 2015 až prosinec 2018. Data týkající se hospitalizace v Geriatrickém centru či jiném oddělení Pardubické nemocnice byla získána z nemocničního informačního systému Medea (Stapro, Pardubice). Při extrakci dat z informačního systému byli vyhledáváni pacienti s diagnózou S72* (zlomeniny kosti stehennní) či R26.3 (imobilita), přičemž ve druhém případě byli zařazeni pouze pacienti přeložení z oddělení úrazové chirurgie nebo ortopedického oddělení.
Vzhledem k retrospektivní povaze studie nebyl dodatečně sepisován informovaný souhlas, neboť je tento rutinně sepsán při příjmu do Pardubické nemocnice. Jako součást komplexního geriatrického vyšetření byly u každého pacienta přijatého na lůžko Geriatrického centra stanoveny škály kognitivních funkcí MMSE (Mini-Mental State Examination) (6), test soběstačnosti dle Barthelové ADL (Activities of Daily Living) (7) a screeningový test malnutrice MNA-SF (Mini-Nutritional Assessment, Short Form) (8).
Souhrnné charakteristiky souboru uvádí tabulka 1.
Tab. 1. Charakteristiky souboru 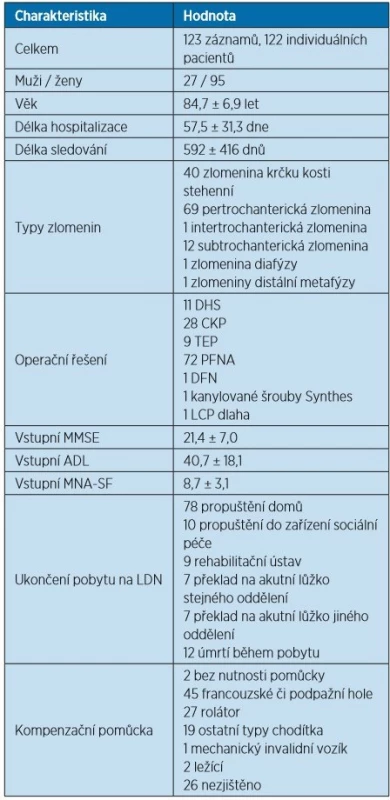
Numerická data jsou vyjádřena jako průměr ± směrodatná odchylka; četnost je uvedena v absolutních číslech
DHS = dynamický kyčelní šroub (dynamic hip screw), PFNA = proximální femorální hřeb (proximal femoral nail), CKP = cerviko-kapitální protéza, TEP = totální endoprotézaSledované parametry („outcomes“) byly následující: výskyt deliria, dekubitů, tromboembolické nemoci, pneumonií, nutnost předpisu kompenzační pomůcky, délka hospitalizace, typ propuštění, mortalita během hospitalizace a následného sledování, četnost re-hospitalizací. Re-hospitalizace byly hodnoceny jako podíl času stráveného v nemocnici na celkové době sledování pro každého pacienta.
Data o mortalitě a re-hospitalizacích byla získána od Ústavu zdravotnických informací a statistiky. Pro další sledování bylo stanoveno období 1. 4. 2015 až 31. 3. 2019.
Pro statistická hodnocení jsme použili programy Prism 8 (GraphPad, La Jolla, CA, USA) a Microsoft Excel 2010. Při výpočtu korelací numerických data (např. MMSE a délka hospitalizace) byl využit Pearsonův korelační test v případě gaussovského rozdělení dat nebo Spearmanův v případě negaussovského rozdělení. Pro porovnání škál u dvou skupin (např. pacienti s deliriem vs. bez deliria) byl použit nepárový Studentův t-test. Pro porovnání kontinuálních veličin mezi více než 2 skupinami byl využit test ANOVA popř. Kruskal-Wallisův test v případě negaussovského rozdělení. Pro analýzu přežití byla použita Kaplan-Meyerova analýza: p < 0,05 byla použita jako hraniční hodnota pro statistickou významnost, *,** a *** značí p < 0,05, p < 0,01 a p < 0,001 respektive.
Výsledky
Po úvodní extrakci 168 záznamů byly tyto zredukovány o pacienty s konzervativně řešenými frakturami, s frakturou distálního femuru, s periprotetickou frakturou a o pacienty, kteří mezi operací a příjmem na naše oddělení prodělali pobyt v jiném LDN zařízení či na akutním lůžku jiné odbornosti. Toto vedlo k získání celkem 123 záznamů, což představuje 122 individuálních pacientů. Jedna pacientka byla na našem oddělení dvakrát, ale s delším časovým odstupem, jednalo se o zlomeninu na opačné straně. Charakteristiky souboru shrnuje tabulka 1.
Zmínky o deliriu bylo možné dohledat u 29 pacientů: obvykle jako záznamy o zmatenosti, agresivitě, vytrhávání vstupů; počítáni byli rovněž pacienti s nově naordinovaným antipsychotikem (tiaprid, melperon). Zbylých 94 pacientů pak mělo průběh bez deliria. Pacienti se záznamem deliria byli starší (87,9±6,9 vs. 83,8±6,7 let; p < 0,01), měli horší výsledky vstupního MMSE (17±7,1 vs. 22,7±6,4), ADL (29,4±15,5 vs. 44±17,6) a MNA (6,9±3,2 vs. 9,2±2,9; vše p < 0,001) než pacienti bez deliria.
Pneumonie byla dokumentována u 2 pacientů. Vzhledem k tomuto malému číslu nelze jejich výskyt statisticky hodnotit. Další sledovaným parametrem byl výskyt sekundárního hojení či mechanických komplikací. Toto bylo zjištěno u 14 pacientů; zde se žádná z používaných škál nelišila mezi pacienty s a bez komplikace.
Stran dekubitů přišlo 8 pacientů s dekubitem a nový již u nich nevznikl; 2 pacienti přišli s dekubitem, ale u nás vznikl nový; 7 pacientům vznikl dekubitus až při pobytu na našem oddělení a nakonec 106 pacientů žádný dekubitus nemělo. Zde nebyl prokázán významný rozdíl ve věku, MMSE ani stavu nutrice; pacienti s dekubity však měli statisticky významně nižší skóre ADL než ti bez dekubitů (31,8±16,4 vs. 42,2±18,1; p < 0,05).
Při analýze typu dimise (domů, sociální zařízení, rehabilitační ústav, akutní lůžko, úmrtí) jsme zjistili následující: Ve srovnání s pacienty propuštěnými domů byly významně horší výsledky MMSE, ADL i MNA u pacientů propuštěných do sociálního zařízení či zemřelých (p < 0,05 resp. < 0,01 pro MMSE, graf 1a; p < 0,01 resp. < 0,05 pro ADL, graf 1b; 0,05 < p < 0,1 resp. p < 0,05 pro MNA, graf 1c) oproti pacientům propuštěným domů. Pacienti propuštění do sociálních zařízení byli rovněž významně starší než pacienti propuštění domů (p < 0,01, graf 1d).
Graf 1. Škály MMSE (a), ADL (b), MNA (c) a věk (d) podle typu dimise 
Dále jsme hodnotili, zda používané geriatrické škály (popř. věk pacienta) dokáží predikovat délku hospitalizace. Při zahrnutí všech pacientů docházelo ke zkreslení nejvíce nemocnými pacienty, kteří měli nízká skóre a zároveň krátkou hospitalizaci vlivem úmrtí či překladu. Proto jsme do následující analýzy zahrnuli pouze pacienty propuštěné domů. V této podskupině jsme zjistili, že MMSE vykazovalo pouze nevýznamný trend k delší hospitalizaci s horším skóre. Tyto trendy dosáhly významnosti u ostatních parametrů: horší ADL korelovalo s delší hospitalizací (r = -0,2253; p < 0,05), stejně tak horší MNA (r = -0,3753; p < 0,001) a vyšší věk (r = 0,3223; p < 0,01). Uvedené je znázorněno v grafu 2.
Graf 2. Asociace škál MMSE (a), ADL (b), MNA (c) a věku (d) s délkou hospitalizace u přeživších pacientů 
Délka sledování (od příjmu na oddělení do úmrtí nebo do konce zvoleného období) byla extrémně variabilní, s minimem 3 dny a maximem 1537 dnů. Přežití v čase 365 dnů je 81,88 %, tudíž 12měsíční mortalita je 18,12 %. Medián přežití pak vychází na 3 roky a 7 měsíců (graf 3).
Graf 3. Přežití pacientů po zlomeninách proximálního femuru.
Přežití v čase 365 dnů je 81,88 %, tudíž 12měsíční mortalita je 18,12 %. Medián přežití je 3 roky a 7 měsíců.
U pacientů, kteří byli propuštěni z našeho oddělení, jsme dále analyzovali počet hospitalizací a podíl hospitalizací na délce sledování. Zde nebyla prokázána souvislost žádné ze sledovaných geriatrických škál ani věku s podílem sledování stráveným v nemocnici ani s počtem hospitalizací za rok.
Diskuse
Ve studii italských autorů Pilotto et al. byla zjištěna vzájemná korelace mezi testy kognice, ADL a MNA (14). Stejné platilo i v naší studii, přičemž nejužší korelace byla mezi skóre MMSE a ADL (r = 0, 940, p < 0,001). Zároveň všechny tyto testy vykazovaly pokles s věkem. V souladu se studií (13) predikoval horší výsledek MMSE vyšší pravděpodobnost nutnosti umístění do sociálního ústavu.
Horší ADL jako prediktor zvýšeného rizika vzniku dekubitů je uveden v přehledové práci Coleman et al. (12). V naší skupině pacientů s dekubity bylo průměrné vstupní ADL 31,8 bodů. To je například pacient, který se sám nají, udrží stolici, vydrží sedět a s pomocí použije WC, zároveň nedokáže sám přesednout, neudrží moč a není schopen se jakkoliv jinak obsloužit.
Závažnost zlomenin proximálního femuru dokumentuje v naší studii 10 % mortalita během hospitalizace. Toto je podobné 30denní mortalitě o hodnotě 7 % dle Pincus et al. Rovněž naše 12měsíční mortalita 18 % je srovnatelná s rozpětím 10–20 % v uvedené studii (2). Gondová ve svém souboru zjistila mortalitu 21 % a výskyt deliria 40 % (3). Její soubor však zahrnoval i moribundní pacienty s konzervativně řešenými frakturami a pacienty s těžší demencí, než tomu bylo v naší studii. Její pacienti s deliriem měli průměrné MMSE 13 bodů a bez deliria 19 bodů, v naší studii to bylo 17 respektive 22,7 bodu. To vysvětluje vyšší výskyt delirií v jejím souboru oproti 25,7 % v naší studii.
Průměrná ošetřovací doba pacientů se zlomeninami kosti stehenní (S72) je v celorepublikovém měřítku 57,8 dne, a to 51,7 dne u mužů a 60,2 dne u žen (5). Tomu odpovídá naše délka hospitalizace 57,5 dne. Vzhledem k predikci nárůstu obyvatel nad 80 let ze současných 4 % (15) na téměř 7 % v roce 2030 (16) lze očekávat nárůst absolutního počtu pacientů. Ti budou potřebovat déle trvající následnou péči (oproti mladším seniorům), aby se dokázali navrátit na svůj funkční stav v předchorobí. Po propuštění bude nakonec více pacientů vyžadovat institucionální péči v sociálním ústavu.
Gondová ve své práci (3) uváděla návrat 66 % pacientů do domácího prostředí. Našich 78 pacientů představuje 63 % ze sledovaného souboru, úspěšnost rehabilitace je tedy srovnatelná mezi pracovišti. Údaj Gondové o dobré mobilitě při dimisi u 62 % pacientů je rovněž podobný našim 60 %, když sečteme pacienty chodící bez pomůcky, o francouzských či podpažních holích a se čtyřkolovým chodítkem.
Tato studie má několik limitů. Část pacientů po operacích zlomenin proximálního femuru byla přijata na jiné akutní interní oddělení pro komorbiditu, například srdeční selhání nebo dekompenzaci diabetu; tito pacienti do studie zařazeni nebyli. Za zdroj spíše náhodných chyb bez systematického bias lze považovat různé hodnotitele škál MMSE, ADL a MNA. Délka hospitalizace dále mohla být ovlivněna sociálními faktory. Nakonec údaj o propuštění do sociálního ústavu je pravděpodobně podhodnocen, neboť ne vždy je dohledatelný v propouštěcí zprávě.
Závěr
Horší výsledek v testech MMSE, ADL a MNA-SF u pacientů po operačně řešených zlomeninách proximálního femuru je spojen s vyšší pravděpodobností úmrtí, umístění do zařízení sociálních služeb a s delší hospitalizací. Výsledky v těchto testech se zhoršovaly s věkem. Nakonec výrazná závislost podle testu ADL je spojena s vyšším výskytem dekubitů a může nám pomoci identifikovat pacienty v riziku.
MUDr. Vojtěch Mezera, Ph.D.
E-mail: vojtech.mezera@nempk.cz
Absolvoval Lékařskou fakultu UK v Hradci Králové. Od roku 2011 působí na Geriatrickém centru Pardubické nemocnice. Absolvoval postgraduální studium v oboru Fyziologie a patologická fyziologie. V rámci stáže se podílel na základním výzkumu stárnutí v Buck Institute for Research on Aging, Novato, CA, USA. Nyní se plně věnuje klinické geriatrii v domovském Geriatrickém centru.
Zdroje
1. Kanis JA, Cooper C, Rizzoli R, Reginster JY. European guidance for the diagnosis and management of osteoporosis in postmenopausal women. Osteoporos Int 2013; 24(1): 23–57.
2. Pincus D, Ravi B, Wasserstein D, et al. Association between wait time and 30-day mortality in adults undergoing hip fracture surgery. JAMA 2017; 318(20): 1994–2003.
3. Gondová P. Komplikace po zlomeninách horního konce kosti stehenní /atestační práce/. Zlín 2011.
4. Hoza P, Hála T, Pilný J. Zlomeniny proximálního femuru a jejich řešení. Medicína pro praxi 2008; 5(10): 393–397.
5. ÚZIS. Zdravotnická ročenka České republiky 2016. Praha 2017; 56 : 13.
6. Folstein MF, Folstein SE, McHugh PR. “Mini-mental state”: A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res 1975; 12(3): 189–98.
7. Mahoney FI, Barthel DW. FFunctional evaluation: The Barthel index. Md State Med J 1965; 14 : 61–65.
8. Rubenstein LZ, Harker JO, Salvà A, et al. Screening for Undernutrition in Geriatric Practice: Developing the Short-Form Mini-Nutritional Assessment (MNA-SF). J Gerontol A Biol Sci Med Sci 2001; 56(6): 366–372.
9. Inouye SK, Westendorp RGJ, Saczynski JS. Delirium in elderly people. Lancet 2014; 383(9920): 911-922.
10. Inouye SK, Peduzzi PN, Robison JT, Hughes JS. Importance of Functional Measures in Predicting Mortality Among Older Hospitalized Patients. JAMA 2010; 279(15): 1187–1193.
11. Walter LC, Brand RJ, Counsell SR, et al. Development and validation of a prognostic index for 1-year mortality in older adults after hospitalization. JAMA 2001; 285(23): 2987–2994.
12. Coleman S, Gorecki C, Nelson EA, et al. Patient risk factors for pressure ulcer development: Systematic review. Int J Nurs Stud 2013; 50(7): 974–1003.
13. Sager MA, Rudberg MA, Jalaluddin M, et al. Hospital Admission Risk Profile (HARP): Identifying Older Patients at Risk for Functional Decline Following Acute Medical Illness and Hospitalization. J Am Geriatr Soc 1996; 44(3): 251–257.
14. Pilotto A, Ferrucci L, Franceschi M, et al. Development and Validation of a Multidimensional Prognostic Index for One-Year Mortality from Comprehensive Geriatric Assessment in Hospitalized Older Patients. Rejuvenation Res 2008; 11(1): 151–161.
15. ČSÚ. Demografická ročenka české republiky 2017. Praha: Český statistický úřad 2018:
16. Mamolo M, Scherbov S. Population Projections for Forty-Four European Countries : The Ongoing Population Ageing. Eur Demogr Res Pap 2009.
Štítky
Geriatrie a gerontologie Praktické lékařství pro dospělé Protetika
Článek Editorial
Článek vyšel v časopiseGeriatrie a Gerontologie
Nejčtenější tento týden
2019 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Trazodon pohledem praktického lékaře
-
Všechny články tohoto čísla
- Geriatrické škály a rehabilitace po zlomeninách proximálního femuru
- Škála pro měření apatie u lidí v domovech pro seniory
- Virtuální realita jako způsob aktivizace v domovech pro seniory
- Ekonomické analýzy dlouhodobé péče v ČR
- Vybrané nástroje pro hodnocení geriatrické křehkosti
- Principy Montessori přístupu v péči o osoby s demencí
- Dopis vnoučeti jako začátek dialogu
- Potřeby starších křehkých lidí v nemocniční péči v kontextu modelu podpůrné péče – recenze publikované integrativní přehledové studie
-
Nodl M. Středověk v nás
Vydalo: Argo 2015 - Setkání českých a evropských geriatrů
- EUGMS: otevřené dveře k evropské spolupráci
- Podpetřínská tradice mladých pokračuje
- Editorial
- Vliv reminiscenční terapie na zdravotní stav a kvalitu života seniorů v dlouhodobé nemocniční péči – předběžné výsledky
- Geriatrie a Gerontologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vybrané nástroje pro hodnocení geriatrické křehkosti
- Geriatrické škály a rehabilitace po zlomeninách proximálního femuru
- Virtuální realita jako způsob aktivizace v domovech pro seniory
- Vliv reminiscenční terapie na zdravotní stav a kvalitu života seniorů v dlouhodobé nemocniční péči – předběžné výsledky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



