-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Kožní onemocnění sportovců
Sports-related Dermatoses
The article reviews some of the sports-associated dermatoses, which could be encountered in dermatologists practice. These skin lesions form a large and etiologically diverse group. The authors review the most common skin changes, according to particular sports activities, etiopathology, clinical characteristics and therapeutical possibilities. Up-to-date classification into mechanical dermatoses, dermatoses caused by environmental factors, skin infections and immune reactions with skin manifestation is used, with reference to literature. Especially, the mechanical and infectious skin diseases, because of their frequent appearance, are discussed more in detail.
Key words:
dermatoses – sport – sports medicine – skin infections – mechanical skin injuries
Autoři: J. Říčař; K. Pizinger
Působiště autorů: Dermatovenerologická klinika LF UK a FN Plzeň přednosta prof. MUDr. Karel Pizinger, CSc.
Vyšlo v časopise: Čes-slov Derm, 84, 2009, No. 1, p. 4-14
Kategorie: Souborné referáty (doškolování lékařů)
Souhrn
V článku jsou uvedena některá kožní onemocnění sportovců, se kterými se mohou dermatologové setkat ve své praxi. Jde o rozsáhlou, etiologicky různorodou skupinu. Autoři podávají přehled nejčastějších kožních změn s ohledem na konkrétní sportovní aktivity, etiopatogenezi, klinický obraz a terapeutické možnosti. Podle současné literatury je použito dělení na dermatózy z mechanických příčin, dermatózy způsobené vlivem zevního prostředí, kožní infekce a imunitní reakce s kožními projevy. Vzhledem k častému výskytu jsou podrobněji zmíněna především mechanická a infekční kožní onemocnění sportovců.
Klíčová slova:
dermatózy – sport – sportovní medicína – kožní infekce – mechanická kožní poraněníÚvod
Kožní onemocnění sportovců mohou činit diagnostické i terapeutické potíže, pokud není v anamnéze pomýšleno na souvislost se sportem. Cílem tohoto sdělení je podat přehled nejčastějších kožních změn u sportovců s ohledem na konkrétní sportovní aktivity, etiopatogenezi, klinický obraz a terapeutické možnosti. Jsou zmíněny i vzácnější kožní nálezy a diferenciální diagnostika závažných dermatóz. Některá kožní onemocnění jsou typická spíše pro rekreační, jiná pro vrcholový sport. Dermatolog se častěji setkává s nálezy u rekreačních sportů, které jsou více rozšířené a sezónní (např. v létě cyklistika, rekreační plavání, v zimě lyžování apod.).
V současné literatuře se uvádí několik způsobů rozdělení kožních onemocnění sportovců. Nejčastěji se používá dělení na dermatózy z mechanických příčin, dermatózy způsobené vlivem zevního prostředí, kožní infekce a imunitní reakce s kožními projevy při sportu. Ve snaze o přehlednost jsou do jednotlivých skupin zařazena onemocnění jak rekreačních, tak profesionálních sportovců společně (10, 18, 23, 28).
Mechanická kožní onemocnění
Při sportu dochází často k poranění kůže. Nejčastěji jsou postižena chodidla a příčinou je ve většině případů kontakt se sportovním vybavením. Mechanická kožní onemocnění mohou ovlivňovat sportovní výkonnost.
Traumatické puchýře
(epidermolysis bullosa traumatica, angl. „friction blisters“)
Traumatické puchýře jsou pravděpodobně nejčastější dermatózou sportovců. Jde o trhliny ve střední či dolní Malpighiho vrstvě epidermis, případně lamina lucida v oblasti dermo-epidermálního rozhraní (23, 28), které jsou vyplněné tkáňovým mokem a při současném poranění dermálních kapilár i krví. Puchýře vznikají nejčastěji na dlaních a chodidlech jako následek krátkodobě působících horizontálních střižných sil. Na vzniku se podílí i vlhké prostředí (obuv sportovců) a nevhodně přiléhající obuv. Pokud dojde k obnažení spodiny puchýře, je vhodné k urychlení hojení a především symptomatické úlevě použití hydrokoloidního krytí (23). Pokud je puchýř ponechán bez drenáže, může se trvajícím přenášením tlaku na rozhraní se zdravou tkání dále rozšiřovat (28). V prevenci se uplatňuje vhodná obuv, resp. sportovní ponožky s vyztuženými problémovými oblastmi, speciální antiperspiranty a pudry k omezení pocení (15, 28). Někteří autoři doporučují používání dvou vrstev ponožek (lépe jiného složení) tak, aby byly střižné síly spíše absorbovány na jejich rozhraní než kůží (28). V diferenciální diagnóze je třeba pomýšlet na epidermolysis bullosa, především při opakovaném a četném vzniku puchýřů nepřiměřeně intenzivní traumatizací.
Callus
(tyloma, „mozol“)
Mozol vzniká jako adaptační změna v kůži při opakovaném tření nebo tlaku, a to často také v místech dřívějších traumatických puchýřů (6, 18, 25, 28, 30). Jde o tlakovou hyperkeratózu. U sportovců, stejně jako v běžné populaci, jsou nejčastěji postiženy ruce a chodidla. Léčba připadá v úvahu, pokud nález působí tlakové potíže nebo z kosmetických důvodů. V prevenci se uplatňuje vhodně přiléhající obuv a měkké podložení exponovaných míst, případně snaha o korekci postavení nohy, pokud je příčinou deformita chodidla.
Clavus
(angl. „corn“, „kuří oko“)
Nejčastěji se nachází nad kostními vyvýšeninami na chodidlech (prsty nohou a hlavičky metatarzů) (obr. 1). Jde o ohraničenou, hlouběji zasahující otlakovou hyperkeratózu s centrální parakeratózou, vznikající obdobně jako tyloma. Léze jsou tuhé (v místech, kde mohou vysýchat) nebo měkké (např. v meziprstí, kde může docházet k maceraci) (28). Klavus často působí tlakem na spodinu bolest a může být příčinou snížené výkonnosti sportovce. Léčba i prevence jsou stejné jako u mozolů. Při jejich výskytu je třeba pomýšlet na možnost neléčené deformity nohy (6, 10, 18, 28, 30).
Obr. 1. Mozoly na chodidle a palci, vulgární veruka na 5. prstu. 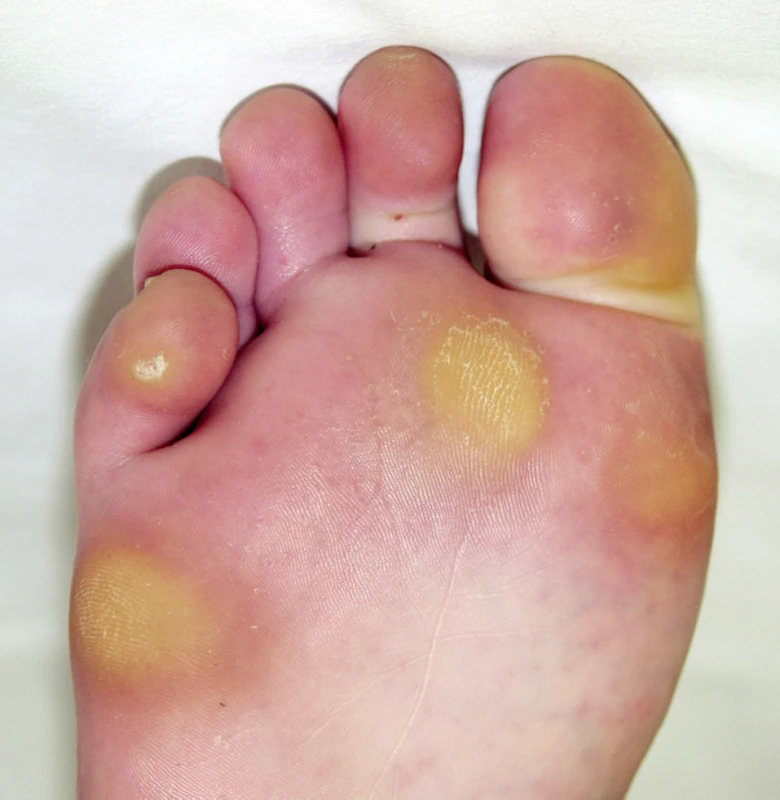
Uzlovité projevy u sportovců
(angl. „athlete’s nodules“)
Noduly se vyskytují například na prstech dolních končetin nebo na nártu a jsou často asymptomatické, s tendencí ke spontánní regresi a většinou nevyžadují léčbu (10, 28). Jde většinou o hyperplázii kolagenu v retikulární dermis jako následek chronické traumatizace, manifestují se jako tužší uzly v barvě kůže veliké od 0,5–4,0 cm. Pokud činí obtíže, léčí se excizí, s úspěchem byla použita i intralezionální aplikace kortikosteroidů (28). Byly popsány klinicky podobné nálezy, ale s rozdílným histologickým obrazem na přední ploše tibie u surfařů (surfer’s nodules), které mohou vést až k jizvení a sekundární kalcifikaci (3). Někteří autoři se proto domnívají, že spíše než o jednu klinickou jednotku jde o skupinu podobných onemocnění (28).
Piezogenní papuly
(angl. „piezogenic pedal papules“)
Piezogenní papuly (z řečtiny piezo – tlak) byly poprvé popsány v roce 1968. Někteří autoři odhadují, že je jimi postiženo 10–20 % populace. Náchylnější ke vzniku jsou ženy a děti (6, 23, 28) a u sportovců se vzhledem k opakované zátěži chodidel (například u běžců) vyskytují častěji než v běžné populaci. Jde o herniace podkožního tuku přes kolagenní síť retikulární dermis. Papuly většinou nalézáme mediálně či posterolaterálně na patě, jsou 2-5 mm velké, bělavé nebo v barvě kůže (6, 10, 15, 18, 23, 28) (obr. 2). Mohou být asymptomatické nebo působit bolesti především při běhu. Bolest a kožní nález se zvýrazní při zátěži. Při elevaci končetin tlakové papuly mizí a je tedy nutné vyšetřovat pacienty ve stoje, nejlépe na jedné noze. V léčbě dosud nebylo nalezeno uspokojivé řešení. Ojediněle mohou být piezogenní papule excidovány. Úlevu přinášejí měkké vložky do bot, které slouží také jako prevence (3, 10, 15, 23, 28).
Obr. 2. Piezogenní papuly na patě. 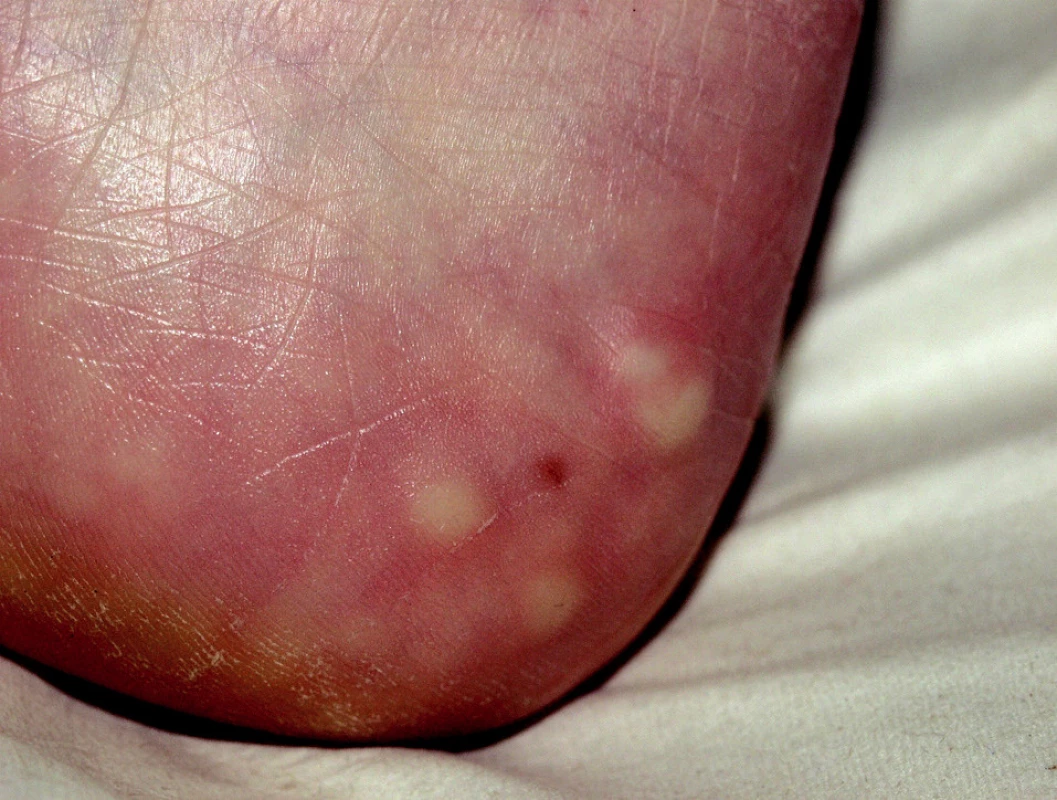
Nehet sportovců
Především při sportovních aktivitách, které vedou k rychlému brzdění, jako je tenis, basketbal nebo fotbal, je poškozována nehtová ploténka. Dochází ke vzniku souboru změn nehtů nohou i rukou, spočívajících v podnehtových hematomech a hyperkeratózách, někdy onycholýze až onychodystrofii (obr. 3). Příčinou vzniku potíží je narážení nehtu frontálně i dorzálně v příliš úzkém prostoru v obuvi nebo poranění sportovním náčiním (10, 15, 23, 25, 30). Takto poškozený nehet je náchylnější k mykotické infekci. Nález může být oboustranný, ale i jednostranný. Postižen bývá nejdistálněji dosahující prst, ale místo vzniku závisí i na konkrétním sportu a mechanismu traumatizace. Změny u prvního a druhého prstu pozorujeme u tenistů, fotbalistů, lyžařů a dalších (3, 6, 10, 18, 23, 28, 30). U běžců je popisováno postižení třetího až pátého prstu, ale není vzácný ani nález na prvních dvou prstech (1, 3). Uvedené změny se vyskytují spíše v distální části nehtu (15).
Obr. 3. Nehet sportovců, dermatoskopický obraz. 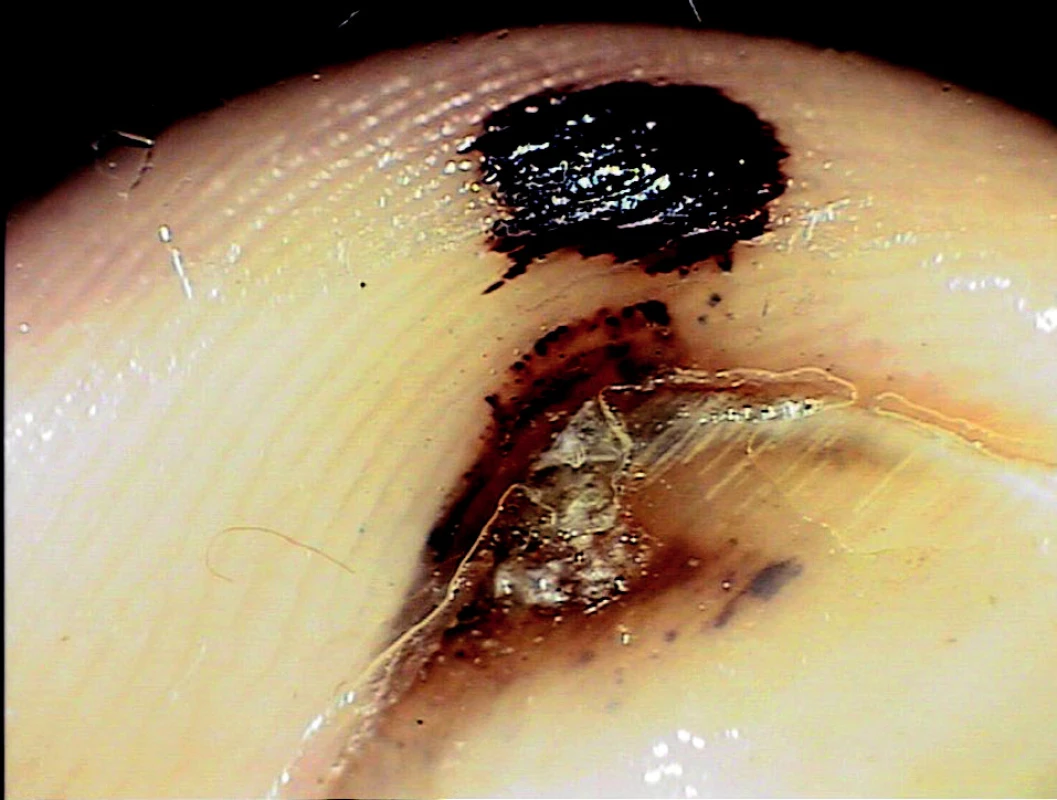
Podnehtové krvácení může být jednorázové nebo opakované. Pokud postihuje nehtovou matrix, zůstává patrné v nehtové ploténce. Krvácení distálně od lunuly nacházíme v nehtovém lůžku (23).Následkem jsou hnědočervené až černé dyskolorace. Bývají oválné, ale mohou vznikat i třískovité hemoragie nebo lineární pruhy. V odborné literatuře je popsána řada obdobných stavů, pojmenovaných vždy podle příslušného sportu (angl. „jogger’s toenail, skier’s toe, tenis toe, golfer’s nails“ a další) (1, 3, 18, 23, 25, 28). Diferenciální diagnostika může působit obtíže především při podezření na akrolentiginózní variantu maligního melanomu. K upřesnění diagnózy slouží dermatoskopie či biopsie. K podezření na maligní melanom vede přesah dyskolorace do periunguální oblasti (Hutchinsonovo znamení) a nepravidelné zbarvení léze (15, 23) (obr. 4). Při akutním subunguálním hematomu připadá v úvahu drenáž, při déle trvající bolestivosti je nutné vyloučit postižení skeletu (23, 28). Hojení těchto nálezů je spontánní, ale je limitováno rychlostí růstu nehtové ploténky a může tak trvat 12 až 18 měsíců (10). Časem dochází k absorpci hematomu v lůžku a případná dyskolorace ploténky následně odrůstá spolu s nehtem (28). V prevenci se uplatňuje vhodně přiléhající obuv a zastřižení nehtu mírně za laterální okraj prstu a spíše rovně. Nákup sportovní obuvi je doporučován spíše odpoledne a po sportu, kdy noha mírně sesedá (10).
Obr. 4. Akrolentiginózní melanoma in situ, Hutchinsonovo znamení. 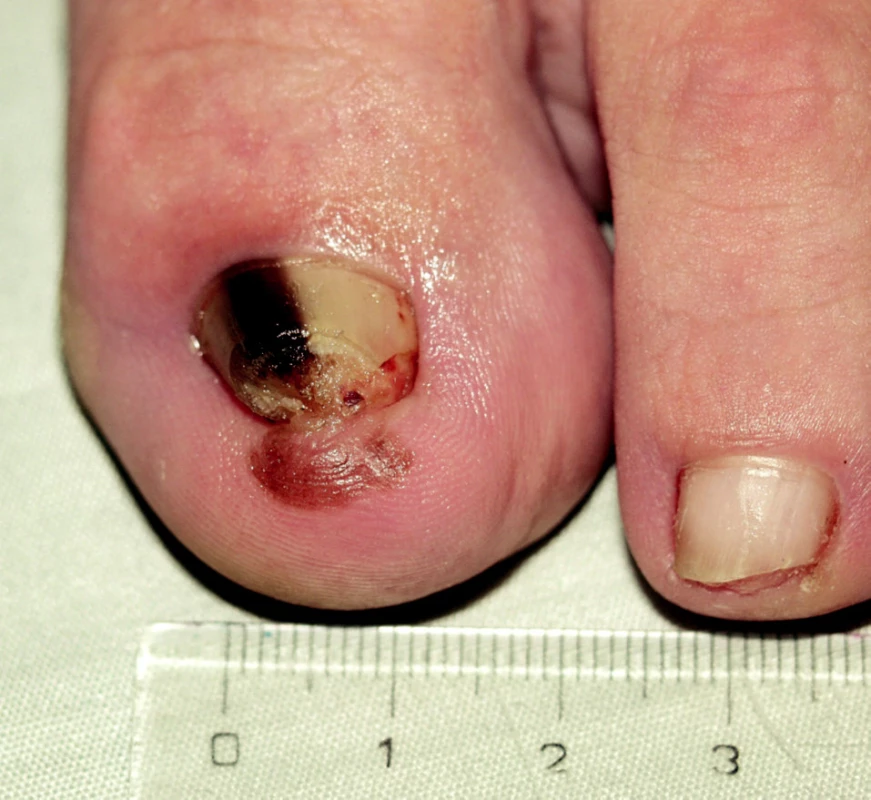
Unguis incarnatus
(zarůstání nehtů, angl. „ingrown toenail“, onychocryptosis)
U sportovců je zapotřebí zvýšená pozornost u zarůstání nehtů, které může být často příčinou snížené výkonnosti. Zarůstání je způsobeno mimo jiné nevhodnou obuví, která tlačí laterální okraj nehtové ploténky do dermis, kde se pak nehet chová jako cizí těleso a může dojít až k přerůstání granulační tkáně „caro luxurians“. Často je přítomna sekundární bakteriální infekce. Postiženy jsou nejvíce palce nohou (4, 6, 28, 30, 31). V prevenci je vhodné dbát na dostatečně prostornou přední část boty.
Tendinitis hallucis u sportovců
(angl. „turf toe“)
Potíže působí prudké startovací a brzdící pohyby, „zasekávání“ při běhu na nedostatečně pružném podkladě, jako je umělá tráva nebo asfalt (proto je překlad anglického názvu turf - trávník poněkud zavádějící) (10, 28). Jde o traumatizací způsobený akutní zánět šlach flexorů i extenzorů palce nohy. V klinickém obraze dominuje bolest, otok a zarudnutí. Nález tak může připomínat akutní záchvat dny, vaskulitidu, flebitidu, erysipel, případně paronychium (28). Vyskytuje se například u fotbalistů a tenistů. V léčbě se uplatňuje podání nesteroidních antiflogistik a klidový režim (10). V prevenci je doporučována především vhodná a na konkrétní typ sportu přizpůsobená obuv.
Černé paty
(hyperkeratosis haemorrhagica, angl. „black heels“, franc. „talon noir“, calcaneal petechiae)
Jde o častý nález především u mladších sportovců. Vzhledem k relativně tenké vrstvě podkožního tuku jsou kapiláry v dermálních papilách při hranici s epidermis vystaveny při intenzivním sportu značnému tlaku a střižným silám. To vede k jejich poranění a následně ke vzniku horizontálně uspořádaných, bodových, intraepidermálních a intrakorneálních hemoragií (3, 6, 10, 28, 29). Tyto léze jsou asymptomatické. Vyskytují se nejčastěji při horní hraně paty nad hranicí silnější plantární kůže, kde jsou podkožní kapiláry chráněny menší vrstvou tkáně (15, 18, 23, 28, 31). Postiženi bývají například tenisté, fotbalisté nebo basketbalisté. Jediným úskalím tohoto benigního nálezu je možná záměna s maligním melanomem (3, 6, 10, 15, 18, 23, 28, 29, 31).V diferenciální diagnostice pomáhá anamnéza sportovních aktivit a často oboustranný nález. Dermatoskopický obraz je většinou jednoznačný (obr. 5). Diagnóza může být také potvrzena jemným odstraněním několika petechií skalpelem, následným rozpuštěním v kapce vody a provedením běžného testu na okultní krvácení (28). Biopsie je zapotřebí jen vzácně. V léčbě postačí klidový režim, kdy během 2–3 týdnů dojde ke zhojení. Lze provést i mechanické odstranění pemzou. V prevenci se doporučuje vhodně přiléhavá obuv, speciálně polstrované sportovní ponožky a měkké vložky do bot.
Obr. 5. Černé paty, dermatoskopický obraz. 
Obdobný nález angl. „black palm, franc. tâche noir“ vídáme na rukou u gymnastů, tenistů, vzpěračů nebo hráčů golfu (3, 15, 28). Jako angl. „mogul skier’s palm“ byly popsány tyto léze způsobené hůlkami na hranách dlaní u sjezdařů (10). U běžců se může vyskytnout tzv. „runner’s rump“. Jde o hyperpigmentace při horní hranici rima ani, které jsou způsobené opakovaným drobným kožním krvácením. Vznikají třením kožních záhybů při běhu a hojí se spontánně (3, 10, 23, 28).
Purpura běžců
(angl. „runner’s purpura“)
Při zvýšené teplotě prostředí byly u běžců opakovaně popsány petechie a purpura dolních končetin a obličeje. Na vzniku má pravděpodobně podíl zapojení termoregulačních mechanismů a s ním spojená značná venodilatace, spolu s neschopností přetíženého lýtkového svalstva kompenzovat zvýšený krevní průtok (23). V klinickém obraze se nachází výsev svědících až bolestivých kožních hemoragií převážně na bércích (23, 31), které většinou nepostihují nárt a chodidlo komprimované ponožkou a obuví. Kožní biopsie může prokázat leukocytoklastickou vaskulitidu a depozita IgM (23). Během 3–10 dnů dochází ke spontánní regresi bez sekundárních hyperpigmentací. V prevenci se uplatňuje žilní komprese, venofarmaka, případně lokální steroidy před sportem (23).
Poranění bradavek při sportu
(angl. „jogger’s nipples“)
Třením s oděvem dochází ke vzniku bolestivých erozí a iritační dermatitidy na bradavce i areole (obr. 6). K jejich vzniku přispívají hrubá vlákna oděvu a chlad, kdy jsou prsní bradavky vzpřímené (23, 25, 28). Vyskytují se u běžců na dlouhé tratě a často u žen, které při sportu nepoužívají podprsenku. Nález se hojí spontánně a ke zklidnění zánětu lze aplikovat lokálně steroidy, při sekundární infekci s antibiotikem (23). K prevenci je doporučován oděv z jemných tkanin a u žen sportovní podprsenka. Může pomoci i aplikace mastí bránících tření a osvědčilo se použití náplasti (3, 23, 28).
Obr. 6. Poranění bradavek při sportu, Nordic walking. 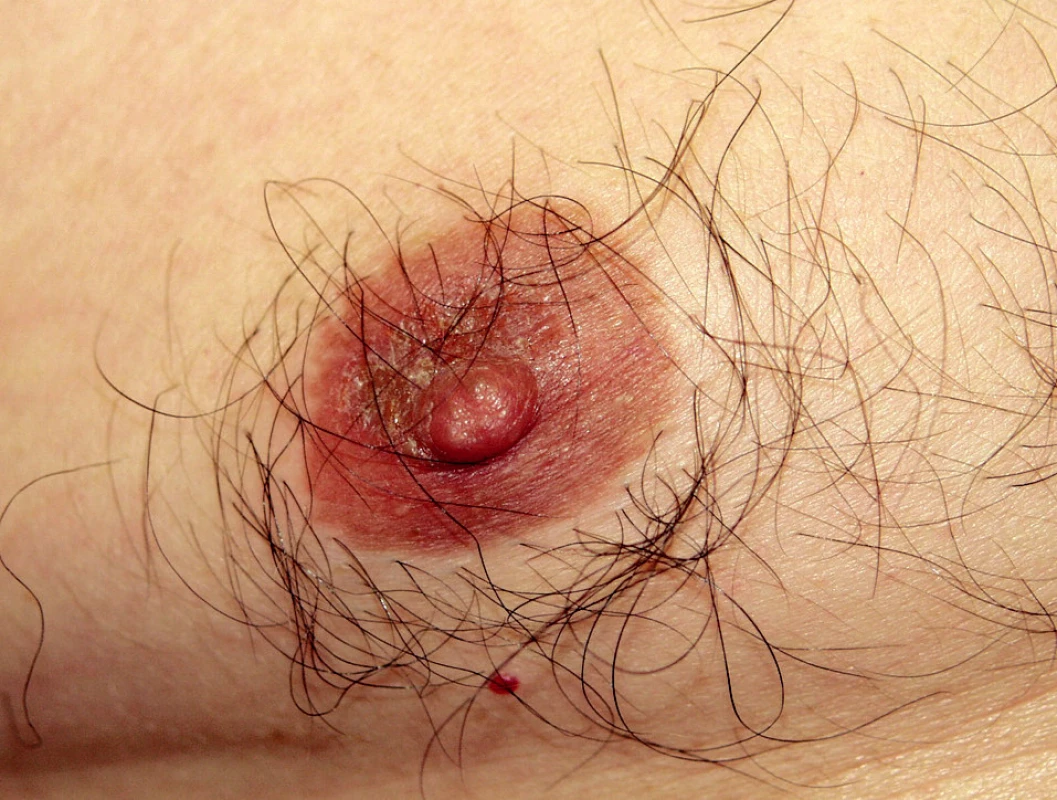
Acne mechanica
V místech vystavených chronické zapářce, tření a tlaku dochází k okluzi folikulů a následně ke vzniku komedonů (3, 4, 6, 15, 18, 28, 30). Nemoc se vyskytuje například na bradě u hokejistů, může být u fotbalistů a nález byl popsán i ve vztahu k těsně přiléhajícímu trikotu při aerobiku. U sportovců, léčících se pro acne vulgaris, dochází často během sportovní sezóny k výraznější exacerbaci (3, 28). V závažnějších případech, především u sportovců tmavé pleti, může nález progredovat až v acne keloidalis (nejčastěji v místě kontaktu okraje helmy s kůží u hokejistů a hráčů amerického fotbalu) (28). V případě přerušení sportovní aktivity mají oba tyto stavy tendenci ke spontánní regresi (3, 28). V léčbě se uplatňují keratolytika, úspěšná byla noční aplikace lokálních retinoidů, při vzniku keloidů lze použít intralezionální aplikaci steroidů (3, 28). Na rozdíl od acne vulgaris mají systémově podávaná antibiotika menší přínos (3). V prevenci je vhodné bavlněné tričko pod sportovní výstroj a mytí rizikových oblastí jemně abrazivními mýdly krátce po sportu (3, 18, 28).
U některých plavců bývá pozorován zvýšený výskyt acne (tzv. „aquagenic acne“), a to převážně v seboroické lokalizaci. U déle hyperhydratované kůže byla prokázána zvýšená produkce mazu a podíl na vzniku má i okluze ústí mazových žláz rozšířeným stratum corneum. Předpokládá se i reaktivní nadprodukce mazu při častém odmašťování kůže mytím před plaváním a po něm (2, 25). Chlor užívaný k dezinfekci vody také irituje ústí folikulů a usnadňuje tak jejich okluzi. Onemocnění se léčí stejně jako acne vulgaris u osob se suchou kůží, v prevenci je doporučováno v hygieně používat látky s menším odmašťujícím účinkem. U některých plavců vede delší pobyt ve vodě naopak k suché pokožce angl. „swimmer’s xerosis“. Příčinou je narušení kožního filmu při delším pobytu ve vodě, osmotické působení vody bazénů a časté mytí. To vede ke snížené hydrataci pokožky a tedy k nutnosti opakovaně obnovovat kožní film vhodnými externy krátce po osušení kůže (2, 16, 25).
Mechanická iritační dermatitida chodidel u plavců
(angl. „pool toes“)
Jde o dermatózu plavců vznikající třením jemné kůže chodidel o hrubý povrch (cement) v bazénech a na koupalištích. Projevuje se jako bolestivý erytém na prstech a v přední části chodidla. Byla popsána u dětí a lze ji očekávat spíše na počátku sportovní sezóny, dříve než kůže vytvoří v místech namáhání hyperkeratózy. V diferenciální diagnostice je nutné pomýšlet především na kontaktní ekzém. „Pool toes“ se hojí při klidovém režimu spontánně. V léčbě je možná krátkodobá, symptomatická aplikace chladivých extern (0,5% mentol) a v prevenci je doporučována ochranná obuv (9).
Traumatický ušní hematom
(angl. „cauliflower ear, wrestler’s ear“, „květákové ucho“)
Toto onemocnění je popisováno již od antiky. Jde o traumaticky způsobenou změnu tvaru ušního boltce, vyskytující se nejčastěji u zápasníků. Následkem úderu, případně dlouhodobého tlaku, dochází na přední ploše boltce k odtržení perichondria od chrupavky a ke krvácení, které vede ke vzniku subperichondriálního hematomu. Klinicky se manifestuje bolestivým zduřením, které je často namodralé nebo v barvě kůže. Pokud není stav včas ošetřen, může se hematom organizovat a posléze přestavět v solidní chrupavčitý deformující útvar někdy až s kalcifikacemi. Tento proces nastává 7–10 dnů po úrazu. Opakovaná poranění vedou k četným uzlovitým změnám (odtud název květákové ucho). V léčbě je zásadní včasné chirurgické řešení, spočívající v drenáži hematomu incizí při dolním okraji, nejlépe do 3 dnů od vzniku. Bylo popsáno několik chirurgických technik. V prevenci se uplatňují měkké ochranné helmy při zápase (4, 6, 10).
Kožní onemocnění z vlivů zevního prostředí
Při venkovních sportovních aktivitách jsou sportovci vystaveni nepříznivému působení chladu, tepla a slunečního záření. Sportovní náčiní nebo látky z okolního prostředí mohou na kůži vyvolat alergickou nebo iritační reakci.
Omrzliny
(congelatio, angl. „frostbite“)
Příčinou vzniku je především hypoxie tkání, způsobená periferní cévní vazokonstrikcí a okluzí, spolu s přímým působením chladu. Podíl na vzniku má i působení zánětlivých cytokinů v postižené tkáni (3, 4, 6). Stav zhoršuje pocení a vlhký kožní povrch (usnadňující odvod tepla), dále zvýšená spotřeba kyslíku způsobená fyzickou zátěží, případně jeho snížená koncentrace ve vysokohorském prostředí (3, 20, 28). Vzhledem ke snaze organismu zachovat teplotu důležitých orgánů se omrzliny týkají především akrálních částí končetin, nosu a uší (obr. 7). Mohou se však vyskytnout i jinde, například pokud je odvod tepla usnadněn přítomností kovu (4, 18, 28, 30). Pokud teplota tkáně dosáhne -2 °C, zastaví se buněčný metabolismus, v extracelulárním prostoru se formují krystalky ledu a následuje úbytek intracelulárních tekutin současně s destrukcí proteinů (3, 4, 28). Dochází ke srážení krve a trombotické okluzi cév (jak samotným působením chladu, tak následně při terapeutickém zahřátí působením zánětlivých mediátorů) (4).
Obr. 7. Omrzliny boltce 2. stupně. 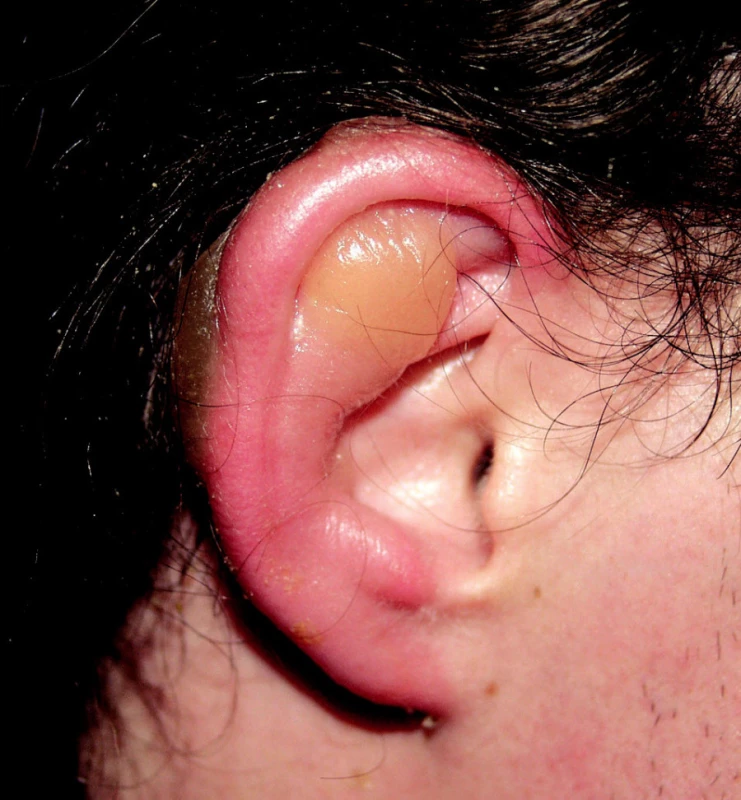
Léčba omrzlin byla v posledních letech přehodnocena. V současnosti se doporučuje rychlé zahřátí ve vodní lázni o teplotě kolem 40 °C po dobu 20 minut (podle různých autorů od 38–44 °C) (3, 4, 23, 28). Pokud již byla postižená oblast takto ošetřena, je velice důležité zabránit jejímu opakovanému prochladnutí (např. při převozu), které by mělo mnohem závažnější následky než původní omrznutí (28).Nově se doporučuje heparinizace kusnadnění prokrvení v trombotizovaných periferních cévách. Účinný by měl být také pentoxifyllin a protizánětlivé látky celkově (nesteroidní antiflogistika, podle některých studií methylprednisolon) (4). Také by měla následovat profylaxe tetanu.
V prevenci je třeba dbát na důsledné krytí oděvem zvláště u akrálních partií, na obličeji se pak uplatňují ochranné masti a krémy, u kterých je vhodná přítomnost fotoprotektivní složky. Často opomíjenou oblastí je přední strana krku (3, 28). Více vrstev oblečení poskytuje větší izolační schopnosti vzhledem k několika vrstvám vzduchu. Pokud je však oděv vlhký a dojde k přilnutí tkanin, tepelně izolační schopnosti prudce klesají (3, 23, 28). Je také doporučováno v rizikových situacích pravidelně palpačně kontrolovat citlivost tkání (28).
Oznobeniny
(perniones)
Vznikají dlouhodobým působením chladu (na rozdíl od omrzlin ne mrazu) a vlhka (4, 6, 18, 30, 31). Erytém až cyanotická dyskolorace kůže akrálních partií je doprovázena bolestí a pálením. V závažných případech vede až ke vzniku puchýřů a ulcerací. Patogeneze je pravděpodobně cévní (4, 6, 30). Hojí se většinou za 1–3 týdny. V léčbě byl s úspěchem použit mj. nifedipin, prevence je obdobná jako u omrzlin (4, 6, 18).
Expozice UV záření
Řada sportovců podceňuje účinnou fotoprotekci. Opakované spálení sluncem (obr. 8) podobně jako i kumulativní UV dávka zvyšují riziko melanocytových i nemelanocytových kožních nádorů. Riziku jsou vystaveni např. cyklisté, běžci, tenisté, veslaři a další. Expozice UV u lyžařů je zvýšena odrazem záření od sněhu a jeho celkově vyšším množstvím vzhledem k menší tloušťce atmosféry ve vyšších nadmořských výškách (18, 24, 25, 28). Zvýšená opatrnost je na místě v případě užívání léků s rizikem fototoxické reakce (tetracykliny, hydrochlorothiazid, amiodaron a další) (10, 24, 30).
Kontaktní ekzémy, iritační dermatitidy
(dermatitis contacta irritativa, eczema contactum allergicum)
Sportovci přicházejí do kontaktu s celou řadou potenciálních alergenů a toxických látek. Perspirace usnadňuje uvolňování těchto látek z oblečení, obuvi i sportovního náčiní. K nejčastějším patří reakce na stabilizátory z gumy, náplasti a při sportu aplikovaná speciální externa (2, 18, 23). Byly popsány např. kontaktní alergie na ochranné brýle u plavců (obr. 9), na neoprén u potápěčů, na obuv u běžců (obr. 10), na sportovní náplasti, na analgetické spreje a krémy, na kovy u vzpěračů, ekzém „po štítu“ u střelců a další (2, 3, 16, 18, 19, 25, 28).
Obr. 9. Kontaktní ekzém na gumu. 
Obr. 10. Kontaktní ekzém na obuv. 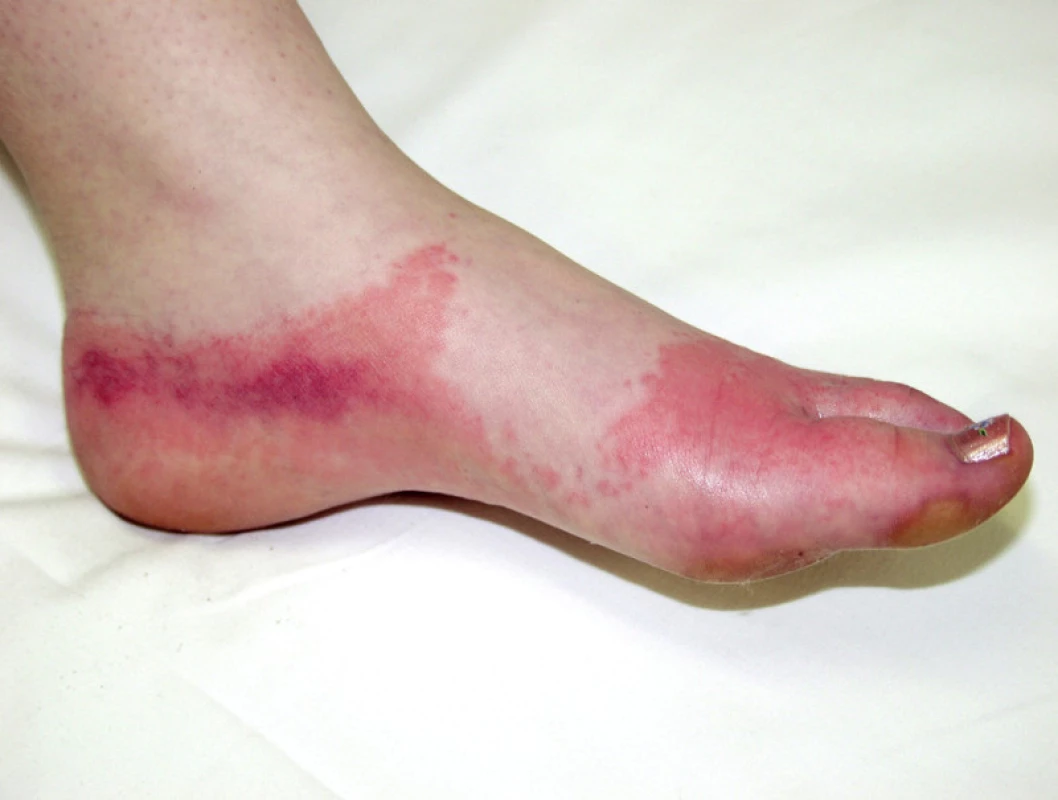
Zelené vlasy plavců
(angl. „green hair“, chlorotrichosis)
Převážně u plavců se světlými vlasy byla opakovaně popsána změna barvy vlasů do zelena (2–4, 25, 28). Při časté expozici vodě bazénů bohaté na ionty mědi dochází k reakci mědi s vlasovou matrix. Měď je přítomna v některých vodních zdrojích, může pocházet z měděného přívodního potrubí, případně z některých přípravků k hubení řas (3, 4, 25, 28). Obdobná dyskolorace vlasů byla pozorována následkem působení selenu, mechanismus vzniku není zcela znám (4). Jde o benigní nálezy, nevyžadující léčbu. V prevenci se uplatňuje mytí vlasů krátce po plavání. Z estetických důvodů lze použít vlasovou kosmetiku (šampóny s cheláty vázajícími měď, resp. peroxid vodíku, barvy na vlasy apod.) (2–4, 28). V diferenciální diagnostice připadají v úvahu barevné změny způsobené mědí z kosmetických bylinných extraktů, případně z obrouček brýlí (4).
Dermatózy způsobené řasami nebo sinicemi
(angl. „algae dermatitis“ někdy „blue-green algae dermatitis“)
U plavců ve sladké i slané vodě se může vyskytnout dermatitida způsobená řasami, případně sinicemi. V ČR je rizikem především koupání v kontaminovaných rybnících a přehradních nádržích. Zvýšené množství řas a sinic (fytoplanktonu) je častější koncem léta a bývá na něj upozorňováno hygienickými stanicemi a ve sdělovacích prostředcích.
Nejčastěji tzv. „vodním květem“ sinic jsou produkovány biotoxiny, které způsobují toxické iritační dermatitidy. Opakovaným kontaktem s různými druhy sinic a řas může vznikat také kontaktní dermatitida. Velmi vzácně mohou některé řasy způsobovat i parazitická kožní onemocnění (protothecosis). Kožní nálezy mají většinou charakter svědivé papulovezikulózní erupce. V léčbě kontaktních a iritačních dermatitid se doporučují antihistaminika a lokální kortikosteroidy. K regresi nálezu dochází nejdéle do tří týdnů. Prevencí je co nejkratší kontakt s kontaminovanou vodou a sprcha ihned po koupání (17).
Kožní infekce
Patří k nejčastějším kožním nálezům u sportovců. Jsou zde zastoupeny infekce v populaci běžné, ale i specifické vzhledem ke konkrétním sportovním aktivitám. Přenos často usnadňuje blízký tělesný kontakt, teplo a vlhké prostředí.
Tinea pedis
(angl. „athlete’s foot“)
Je pravděpodobně nejčastější kožní infekcí sportovců. Prevalence mykóz nohou v populaci se v západních zemích v současné době odhaduje kolem 15 % (21). Rozsáhlá studie Achilles zjistila výskyt mykotických onemocnění nohou u sportovců v průměru 1,7násobně větší než u kontrolní skupiny (7). U sportujících dětí, plavců a maratónských běžců potvrdilo několik studií dvojnásobný nárůst oproti nesportující populaci (7, 21, 23).
Z infekčních agens jsou významné – Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum. Podle výsledků studií je T. rubrum zodpovědné za přibližně 80 % mykotických infekcí nohou v běžné populaci. T. mentagrophytes var. interdigitale je hlavním agens postihujícím sportovce, nachází se více u mladší populace a průběh bývá asymptomatický (21).
Kožní mykózy se šíří přímým i nepřímým kontaktem. Rizikové jsou zvláště podlahy bazénů, šaten, fitness studií, případně tělocvičen (2, 7, 21, 28, 30). Průnik infekce usnadňuje macerace se ztrátou kožního ochranného filmu i četná mikrotraumata způsobená sportem (2, 7, 23, 28).
S tinea pedis se často sdružuje mykóza nehtů (6, 30). Ta může být zaměněna za traumatickou onychodystrofii. Jako nejvýhodnější laboratorní metoda ke stanovení mykotické infekce se jeví louhový preparát (22).
V prevenci mykóz je vhodné používání ochranné obuvi v bazénech, sprchách a šatnách. Doporučují se antiperspiranty, pudry a časté střídání ponožek, zabraňující vlhkému prostředí v obuvi (2, 18, 23, 28).
Herpes simplex gladiatorum
Jde o kožní léze, způsobené herpes simplex virem 1. typu. Infekce se přenášejí přímým kontaktem např. u zápasníků. Predilekční lokalizací je hlava a krk a většinou se objevují 1–2 týdny po zápase. Mohou být doprovázeny celkovými příznaky (např. bolesti hlavy, zvýšená teplota). Klinický obraz se neliší od běžné kožní HSV-1 infekce. Virus může mezi sportovci způsobovat komunitní infekce. V terapii se doporučuje spíše než lokální léčba celkové podání antivirotik (např. 200 mg acykloviru 5x denně p.o. 7 dnů). V prevenci je vhodné pravidelné vyšetřování zápasníků či sprchování před zápasem. Obdobně jako herpes simplex virus se může šířit impetigo contagiosa a tinea corporis (2, 6, 15, 18, 25, 28).
Keratoma plantare sulcatum
(keratoma sulcatum, angl. „pitted keratolysis, ringed keratolysis“)
Na vzniku se podílí vlhké prostředí v obuvi způsobující maceraci, spolu s Corynebacterium species (případně Micrococcus sedentarius), jejichž enzymy dále rozrušují rohovou vrstvu. Na plosce a prstech nohou nacházíme 1 až 7 mm velké, často splývající prohloubeniny stratum corneum v barvě kůže. Častěji se vyskytují v oblastech nesoucích větší zátěž. Nález může být symptomatický i asymptomatický. V diferenciální diagnostice připadá v úvahu především tinea pedis. V léčbě jsou uspěšná lokální antibiotika (erytromycin, klindamycin), antiseptika, ale i klotrimazol. Jako prevence slouží přípravky snižující pocení nohou (antiperspiranty, pudry) a častá výměna ponožek (2, 4, 6, 18, 28, 30).
Verrucae vulgares
(„bradavice“, angl. „common warts“)
Patří k nejčastějším kožním infekcím, které nacházíme u sportovců (obr. 1). Jsou způsobeny kožními papilomaviry a papovaviry. Infekci sportovců usnadňují (podobně jako u tinea pedis) ztráta ochranného kožního filmu častým mytím, macerací v obuvi, vznikem mikrotraumat a pobytem v prostorách s větším množstvím osob (tělocvičny, šatny, sprchy). Inkubační doba může být až 6 měsíců. V prevenci se doporučuje důsledná hygiena a ochranná obuv do sprch (4, 6, 18, 23, 31).
Otitis externa plavců
(angl. „swimmer’s ear“)
Delší expozice zevního zvukovodu vodě u plavců vede k maceraci epidermis a rozpouštění ušního mazu, který slouží jako přirozená ochrana před infekcí. Současně dochází k alkalizaci původně baktericidně kyselého pH. Následná mikrotraumatizace (například při vysoušení uší) je pak vstupní branou gramnegativních bakterií (především Pseudomonas spp.), způsobujících zánět. V klinickém obraze dominuje mírná bolest a svědění, rozsáhlejší infekce se projeví otokem zvukovodu doprovázeným značnou bolestí a zvýšenou teplotou (2, 28).
V léčbě se u méně rozsáhlých nálezů doporučují lokálně antibiotika spolu se steroidy na tampónku (např. polymyxin-propylenglykol-hydrokortison) (2, 28). V závažnějších případech může edém bránit dostatečné distribuci antibiotik do postižených tkání. Lékem volby jsou pak současně s celkovými antibiotiky i celkově podávané steroidy, které usnadní regresi edému (2, 28). V prevenci je vhodné jemné vysoušení zvukovodu po plavání, u recidivujících infekcí se osvědčilo použití ušních kapek obnovujících kyselé pH (2% kyselina octová v propylenglykolu) (2, 28).
Folikulitida hýždí u plavců
(angl. „bikini bottom“)
Jde o bakteriální folikulitidu hýždí způsobenou okluzí folikulů a macerací epidermis. Vyskytuje se u plavců, kteří setrvávají delší dobu (často celý den) ve vlhkých, těsně přiléhajících plavkách. Jde o tuhé, hlouběji uložené zánětlivé uzly, které se objevují 3 až 5 dní po koupání. Onemocnění je častější u žen. V léčbě se osvědčila především celková antibiotika, úspěšná jsou i lokální antibiotika (obdobná jako u acne). Preventivní režimová opatření spočívají ve výměně plavek za suchý oděv po koupání, případně současná aplikace pudrů (2, 3, 16).
Pseudomonádová folikulitida
(pseudomonal folliculitis, angl. „hot-tub dermatitis, whirpool-dermatitis“)
Jde o folikulitidu podmíněnou expozicí teplé vodě infikované pseudomonádami (P. aeruginosa). Bakterie do kůže vnikají vlasovými folikuly, případně trhlinkami v epidermis. Kožní léze se objevují do 2 dnů. Jde o erytematózní, folikulárně vázané papuly až pustuly. Vzácně se hojí jizvením, častěji hyperpigmentacemi. Nacházíme je v oblastech vystavených vlhku, často pod plavkami. Rozsáhlejší nálezy mohou být doprovázeny celkovými příznaky. U imunokompetentních jedinců je tendence ke spontánnímu hojení v horizontu 7–14 dnů a postačí symptomatická léčba.
Jako angl. „pseudomonas hot-foot syndrome“ byly popsány infekce plosek u dětí, způsobené Pseudomonas aeruginosa. K infekci došlo po pobytu v teplé vodě bazénů resp. dětských brouzdališť s drsným, protiskluzovým povrchem. Klinickým obrazem je silně bolestivý, sytě červený erytém plosek a prstů nohou, s hluboko uloženými uzly velikosti 1–2 cm. Objevují se do 40 hodin po pobytu v infikované vodě. Rozsáhlejší nálezy může doprovázet zvýšená tělesná teplota. Infekce může mít i epidemický výskyt. Nález má tendenci ke spontánní úpravě při klidovém režimu a symptomatické léčbě. Měl by ustoupit do dvou týdnů. Prevencí je péče o kvalitu vody a její vhodná dezinfekce (4, 6, 13, 16, 18).
Komunitní MRSA infekce sportovců
(community acquired MRSA – CA-MRSA)
MRSA (Methicillin-rezistentní Staphylococcus aureus) byl dříve považován za výhradně nozokomiální patogen. V poslední době se však ukazuje, že může způsobovat i komunitní infekce, které byly zaznamenány mimo jiné ve sportovních kolektivech (4, 12).
MRSA způsobuje nejčastěji infekci kůže a měkkých tkání. U komunitních infekcí se toto postižení vyskytuje u 75 % případů, u nozokomiálních infekcí u 37 % případů. Bylo zjištěno, že komunitní infekce způsobují jiné bakteriální kmeny než infekce nozokomiální (12, 26). Nálezy v komunitách jsou zatím častější v USA než Evropě. MRSA se šíří nejčastěji přímým kontaktem, kontaminací sportovního náčiní resp. převlékacích prostor. Kožní poranění při sportu mohou sloužit jako brána vstupu (8, 12). Klinickým obrazem na kůži bývají jednotlivé nebo mnohočetné bolestivé abscesy často s okolním erytémem, někdy i folikulitida. Vyskytuje se nejvíce v axilách, na hýždích a stehnech (8). Pro stanovení správné diagnózy je zásadní bakteriologické vyšetření. Empirická léčba často neodpovídá spektru citlivosti (4). V léčbě se používá drenáž abscesů a celková antibiotika podle citlivosti. V literatuře je uváděna citlivost přibližně 90 % kmenů MRSA na tetracykliny, doporučují se také trimethoprim-sulfamethoxazol, klindamycin, gentamicin a vankomycin (8, 12, 14, 26). Novým, účinným lokálním antibiotikem, mimo jiné i v léčbě MRSA, je 1% retapamulin v masti (27). Někteří autoři se domnívají, že s častějším výskytem komunitních infekcí rezistentními stafylokoky by už β-laktamová antibiotika nemusela být vždy vhodným lékem první volby (26). V prevenci jsou důležitá hygienická opatření u osob, sportovních prostor a náčiní, současně s včasnou diagnostikou a léčbou nemocných (4, 8, 12, 26).
Dermatitis plavců
(angl. „seabather’s eruption“)
Je to iritační dematitida charakteru makulopapulózního, svědícího výsevu v místech kontaktu kůže s oděvem při plavání v moři (popsána v Atlantském oceánu). Je způsobená larvami (planula) mořských žahavců například medúz, korálů a sasanek, které uvíznou v tkanině plavek. Léze se objevují 2 až 48 hodin po pobytu ve slané vodě s výskytem těchto organismů (2, 16, 28). K ústupu obtíží dochází rychleji po užití antihistaminik a lokálních steroidů. Nález trvá od 2 do 14 dnů, závažné případy až 6 týdnů (2, 16, 28). V prevenci se doporučuje osprchovat a převléknout se co nejdříve po plavání (16).
Cerkariální dermatitis
(angl. „swimmer’s itch“)
Při pobytu ve sladké vodě a v místech nekrytých oděvem se může vyskytnout cerkariální dermatitida. Jde o zánětlivou odpověď kůže na invazi parazitických cerkárií některých zvířecích motolic. Manifestuje se jako akutní, svědivá urtikariální nebo papulózní erupce. Léčba je symptomatická, ke spontánní regresi dochází do dvou týdnů (2, 4, 16, 25, 28).
Celkové imunitní reakce při sportu
Fyzická námaha, zvýšená teplota, pocení, vlivy prostředí a strava napomáhají rozvoji a exacerbacím patologických imunitních reakcí při sportu. U sportovců je popisován několikanásobně vyšší výskyt fyzikálních kopřivek (23).
Cvičením vyvolaná anafylaxe
(angl. „exercise-induced anaphylaxis“)
K nejzávažnějším onemocněním sportovců patří cvičením vyvolaná anafylaxe (23, 28). Projeví se brzy po zahájení cvičení pocitem tepla, následně svěděním kůže, erytémem a někdy rozvojem kopřivky. V závažnějších případech může vést k angioedému, dechovým obtížím až k oběhovému selhání (4, 23, 28). Patofyziologie zatím není přesně známa, předpokládají se dva mechanismy vzniku. První je aktivace komplementu, druhý je podmíněn uvolněním histaminu z mastocytů (23, 28). Cvičením vyvolaná anafylaxe se vyskytuje častěji u atopiků a osob s alergiemi na potraviny (23, 28). Vznik usnadňuje požití potravin bohatých na histamin před cvičením. Symptomy se většinou rozvíjejí 5 minut od začátku cvičení, ale někdy i později (23). Léčba je stejná jako u jiných anafylaktických stavů, tedy adrenalinem, kortikosteroidy a antihistaminiky. Nemocným se doporučuje sportovat v přítomnosti dalších osob, případně profylaktické podání antihistaminik celkově 1 hodinu před cvičením, pokud jsou neúčinná, je doporučováno podání 40 mg prednisonu 12 hodin předem (23, 28). Pacienti s anafylaxí by měli být vybaveni pohotovostním setem (23, 28). Prevence je individuální. Osvědčilo se omezit sport v horkém, vlhkém nebo příliš chladném prostředí, u jiných nemocných se doporučuje nejíst 4–6 hodin před cvičením. Je také popisován pokles záchvatů, pokud nemocní neužívají nesteroidní antiflogistika (28).
Cholinergní kopřivka
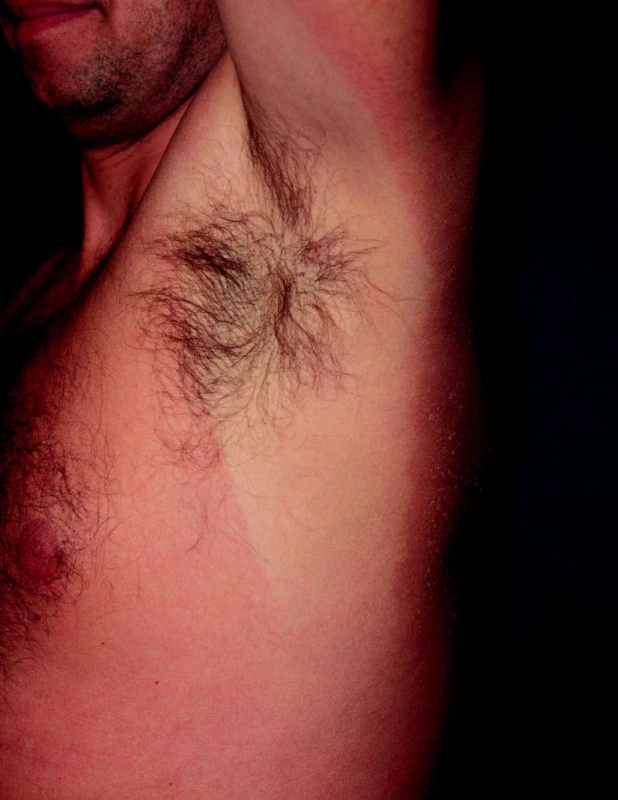
Cholinergní kopřivka je častým nálezem u sportovců. Vyvolávajícími podněty jsou pocení, fyzická námaha, teplota prostředí nebo stres (4, 6, 23, 30). Manifestuje se za 2 až 30 minut od vyvolávající příčiny jako drobné, 2–3 mm velké pomfy na okrajích s erytémem a bledým halo (4, 6, 23, 28, 30). Predilekčním místem je krk a hrudník, ale může se šířit na končetiny i generalizovat (obr. 11, 12). Cholinergní kopřivka může být doprovázena celkovými příznaky, podobně jako jiné urtikárie. V léčbě se doporučuje profylaktické podání antihistaminik před expozicí vyvolávajícím faktorům (6, 23, 28). Prevencí je eliminace zjištěných příčin (28).
Obr. 11. Cholinergní kopřivka. 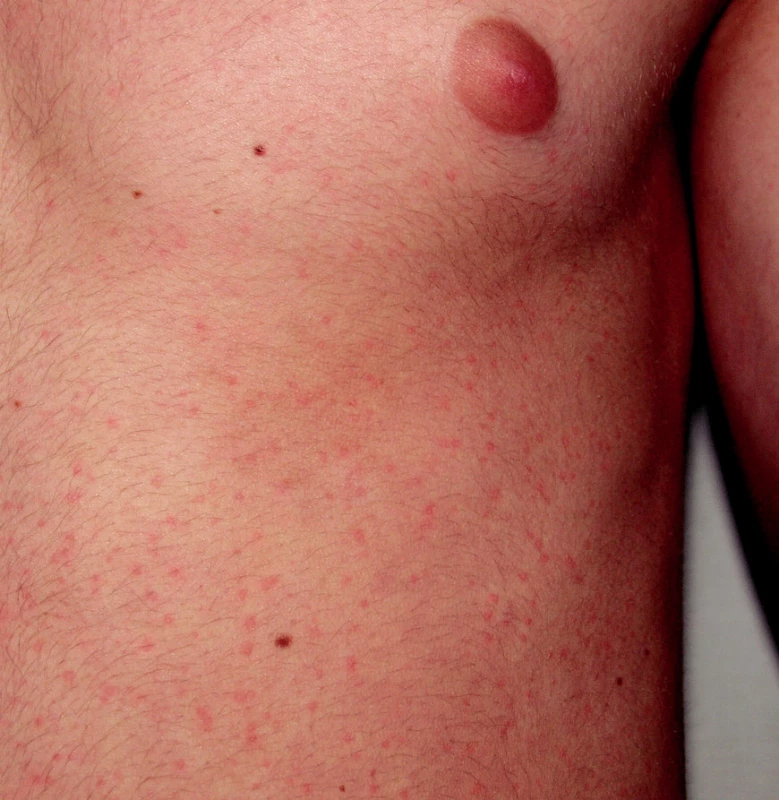
Obr. 12. Cholinergní kopřivka, detail. 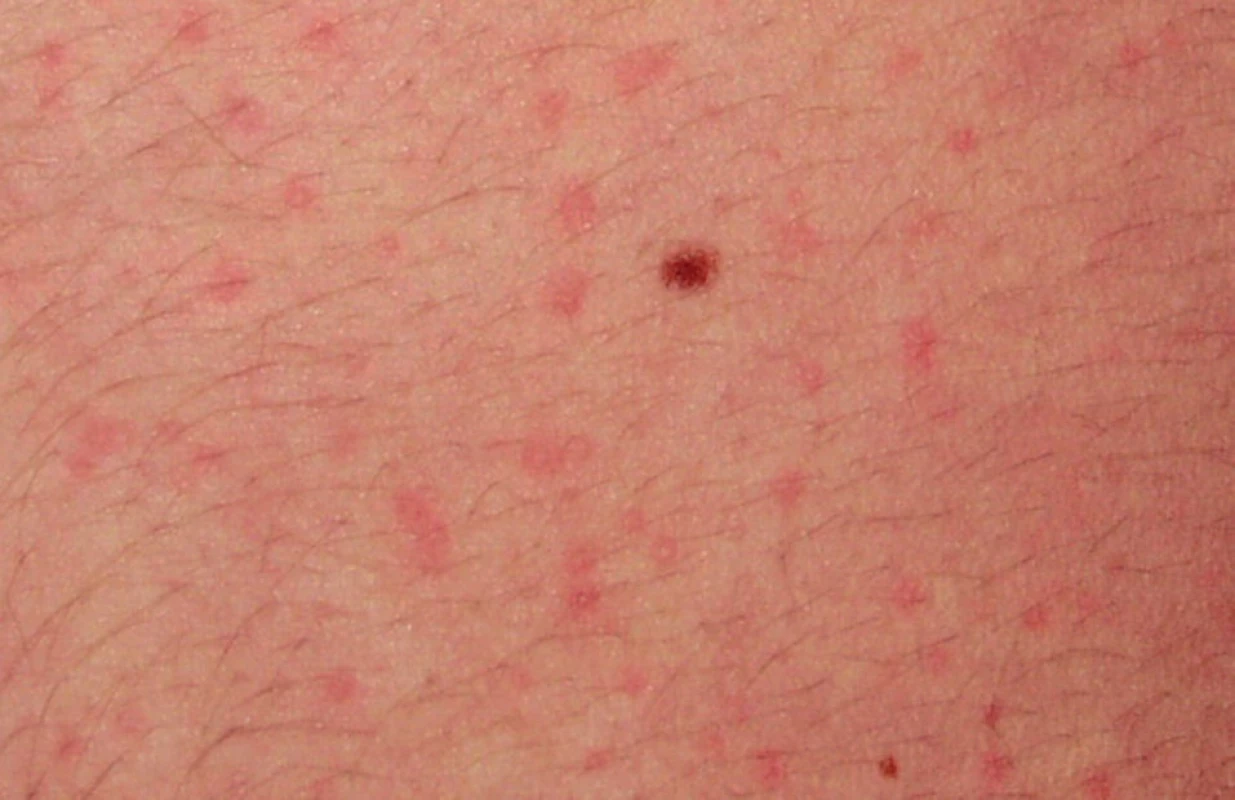
Solární kopřivka
Solární kopřivka se objevuje několik minut po vystavení kůže slunci nebo umělým světelným zdrojům. Ustupuje většinou do hodiny po ukončení expozice (4, 24, 28, 30). Počátečním příznakem je svědění, následované erytémem a urtikariálním výsevem. Častěji než na opakovaně exponovaných oblastech (obličej, ruce) dochází k výsevu na místech méně často vystavených záření (trup). V léčbě první linie jsou doporučována antihistaminika, jako druhá linie pak desenzitizační fototerapie, případně PUVA (5). Pokud akční spektrum leží v UV oblasti, je prevencí účinná fotoprotekce, a to externy nebo textiliemi s vysokou ochranou proti UVB i UVA. V případě kopřivky vyvolané zářením ve viditelné oblasti je prevencí krytí oděvem s vysokým fotoprotektivním faktorem (UPF). (4, 5, 6, 11, 24, 28, 30).
Chladová kopřivka
(urticaria e frigore)
Při zimních sportech, ale i u plavců a dalších sportovců se může manifestovat chladová kopřivka. Byl popsán i výskyt současně s cholinergní kopřivkou (4, 25, 30). Urtikariální pomfy mohou být jak generalizované, tak pouze v oblasti exponované chladu (6, 28) (obr. 13). Jde o skupinu onemocnění rozdělenou na několik typů. Nejčastější je primární chladová kontaktní kopřivka (95 % případů) (4). Její diagnózu potvrdí expozice kůže ledu, případně chladné vodě po dobu 5 minut (angl. „ice cube test“). Po následném zahřátí by mělo dojít ke kožní reakci. V léčbě se doporučují antihistaminika, v prevenci teplý oděv a eliminace vyvolávajících příčin (28).
Závěr
Tímto sdělením jsme chtěli podat přehled nejčastěji citovaných kožních onemocnění sportovců. Lze očekávat, že s větším důrazem na zdravý životní styl bude dále těchto dermatóz v populaci přibývat.
Tab. 1. Výskyt dermatóz u jednotlivých sportů 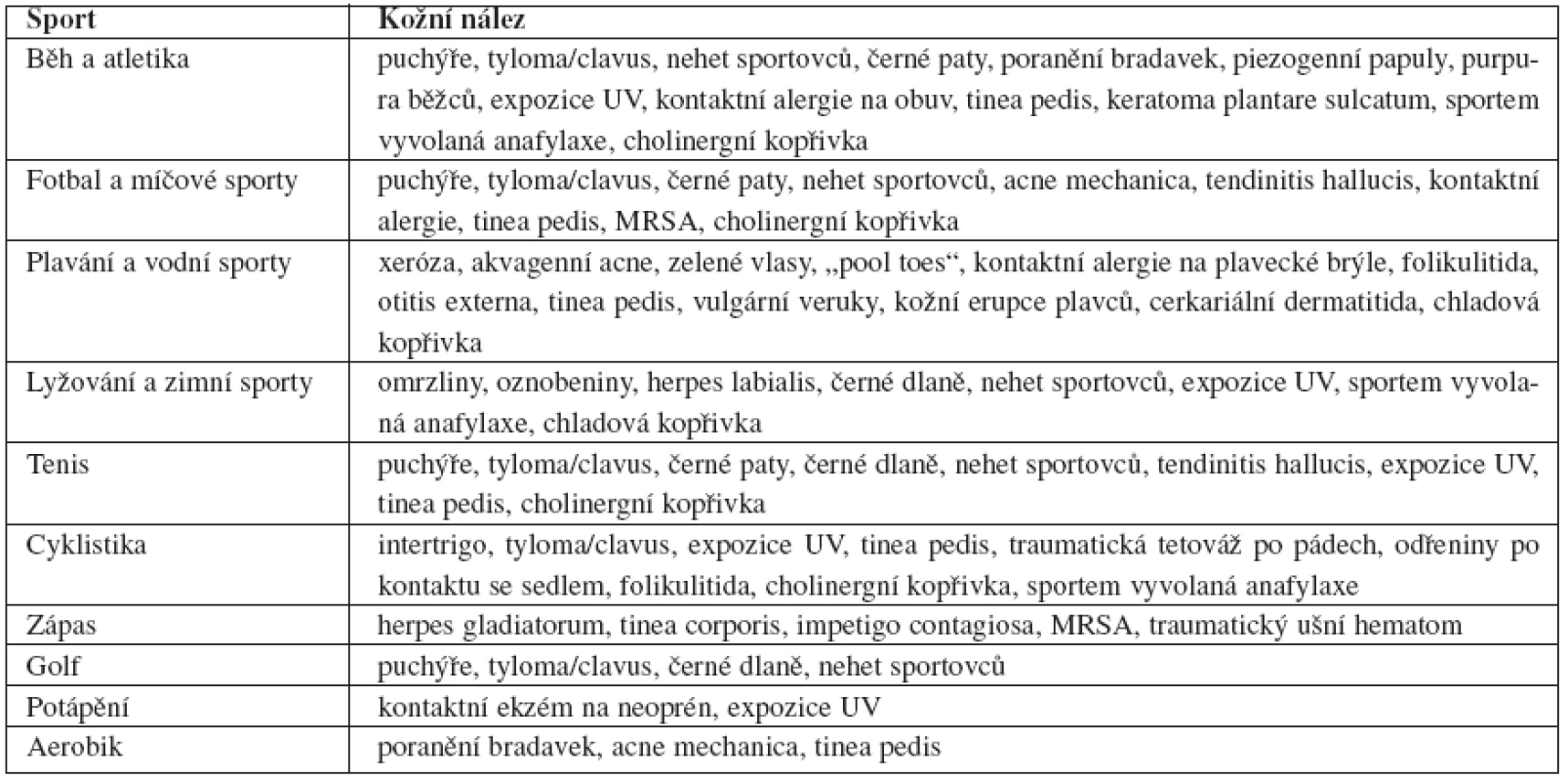
Došlo do redakce: 12.12.2008
MUDr. Jan Říčař
Dermatovenerologická klinika FN Plzeň
Dr. E. Beneše 13
305 99 Plzeň
E-mail: ricarj@fnplzen.cz
Zdroje
1. ADAMS, BB. Jogger’s toenail. J Am Acad Dermatol, 2003, 48 (Suppl), p. S58-59.
2. BASLER, RSW., BASLER, GC., PALMER, AH., GARCIA, MA. Special skin symptoms seen in swimmers. J Am Acad Dermatol, 2000, 43, p. 299-305.
3. BASLER, RSW. Skin injuries in sports medicine. J Am Acad Dermatol, 1989, 21, p. 1257-1262.
4. BOLOGNIA, JL., JORIZZO, JL., RAPINI, RP. Dermatology. 1st ed. Mosby, 2005, p. 127 on-line update, 2460 p.
5. BOTTO, NC., WARSHAW, EM. Solar urticaria. J Am Acad Dermatol, 2008, 59, p. 909-920.
6. BRAUN-FALCO, O., PLEWIG, G., WOLF, HH., et al. Dermatology. 2nd ed. Berlin: Springer-Verlag, 2000.
7. CAPUTO, R., DE BOULLE, K., DEL ROSSO, J., NOWICKI, R. Prevalence of superficial infections among sports-active individuals: results from the Achilles survey, a review of the literature. J Eur Acad Dermatol Venerol, 2001, 15, p. 312-316.
8. COHEN, PR. Cutaneous community-acquired methicillin-resistant Staphylococcus aureus infection in participants of athletic activities. South Med J, 2005, 98(6), p. 596-602.
9. COHEN, PR. Pool toes: a sports-related dermatosis of swimmers. Int J Dermatol, 2005, 44, p. 794-795.
10. DEGITZ, K. Sportbedingte Hauterkrankungen. Deutsches Ärtzteblatt, 2005, 42, s. 2283-2287.
11. ETTLER, K. Fotoprotekce textilem a novinky ve značení sunscreenů. Referátový výběr z dermatovenerologie, 2008, 50, č.2, s. 8-12.
12. FERRY, T., ETIENNE, J. Community acquired MRSA in Europe. BMJ, 2007, 335, p. 947-948.
13. FIORILLO, L., ZUCKER, M., SAWYER, D., LIN AN. The pseudomonas hot-foot syndrome. N Engl J Med, 2001, 345, p. 335-338.
14. FRAZEE, BW., et al. High prevalence of methicillin-resistant Staphylococcus aureus in emergency department skin and soft tissue infections. Ann Emerg Med, 2005, 45(3), p. 311-320.
15. FREIMAN, A., BARANKIN, B., ELPEREN, DJ. Sports dermatology part 1: common dermatoses. CMAJ, 2004, 171(8), p. 851-3.
16. FREIMAN, A., BARANKIN, B., ELPEREN, DJ. Sports dermatology part 2: swimming and other aquatic sports. CMAJ, 2004, 171(11), p. 1339-1341.
17. JAVIER, A., MAIBACH, HI. Dermatologic Botany. London, New York: CRC Press, 2000, 464 p.
18. KARAMFILOV, T., ELSNER, P. Sport als Risikofaktor und therapeutisches Prinzip in der Dermatologie. Hautarzt, 2002, 53, s. 98-103.
19. KOCKENTIET, B., ADAMS, BB. Contact dermatitis in athlets. J Am Acad Dermatol, 2007, 56, p. 1048-1055.
20. KUČERA, M., DYLEVSKÝ, I., et al. Sportovní medicína. Praha: Grada, 1999, 284 s.
21. LACROIX, C., BASPEYRAS, M., DE LA SALMONIÈRE, P., BENDERDOUCHE, M., COUPRIE, B., ACCOCEBERRY, I. et al. Tinea pedis in European marathon runners. J Eur Acad Dermatol Venerol, 2002, 16, p. 139-142.
22. LILLY, KK., et al. Cost-effectiveness of diagnostic tests for toenail onychomycosis: A repeated-measure, single-blinded, cross-sectional evaluation of 7 diagnostic tests. J Am Acad Dermatol, 2006, 55, p. 620-626.
23. MAILLER-SAVAGE, EA., ADAMS, BB. Skin manifestations of running. J Am Acad Dermatol, 2006, 55, p. 290-301.
24. MALINA, L. Fotodermatózy. 2. rozšířené vydání. Praha: Maxdorf, 2005, 216 s.
25. MÖHRLE, M., BLUM, A. Haut und Sport. J Dtsch Dermatol Ges, 2004, 2(8), s.695-702.
26. NAIMI, TS., et al. Comparison of community - and health care-associated methicillin-resistant Staphylococcus aureus infection. JAMA, 2003, 290(22), p. 2976-84.
27. PARISH, LCH., et al. Topical retapamulin ointment (1% wt/wt) twice daily for 5 days versus oral cephalexin twice daily for 10 days in the treatment of secondarily infected dermatitis: Results of a randomized controlled trial. J Am Acad Dermatol, 2006, 55, p. 1003-1013.
28. PHARIS, DB., TELLER, C., WOLF, JE. Cutaneous manifestations of sports participation. J Am Acad Dermatol, 1997, 36, p. 448-459.
29. PIZINGER, K. Kožní pigmentové projevy. Praha: Grada, 2005, 124 s.
30. ŠTORK, J., et. al. Dermatovenerologie. Praha: Galén, Karolinum, 2008, 502 s.
31. VOSMÍK, F., et al. Dermatovenerologie. Praha: Karolinum, 2001, 396 s.
Štítky
Dermatologie Dětská dermatologie
Článek EU 2009.czČlánek NOVÉ KNIHYČlánek Lichen planus pigmentosusČlánek Prof. Arenberger oslavil ...Článek Odborné akce v r. 2009
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2009 Číslo 1- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Condylomata accuminata a jejich prevence i léčba
- HydroCleanem efektivně hojíme onkologické rány po radioterapii
- Co s NSTI? NPWT!
-
Všechny články tohoto čísla
- Doškolování lékařů – kontrolní test
- Prieskum výskytu psoriázy a liečebnej praxe na Slovensku (PRIPSO)
- Lichen planus pigmentosus
- Klinický případ: Diseminované červenofialové papuly
- Vývojové trendy profesionálních dermatóz v ČR v letech 1992–2007
- EU 2009.cz
- Zápis ze schůze výboru ČDS konané dne 30. října 2008 v Praze
- Kožní onemocnění sportovců
- Zápis ze schůze výboru ČDS dne 11. 12. 2008 v Praze
- Prof. Arenberger oslavil ...
- Odborné akce v r. 2009
- Plán postgraduálnych dermatovenerologických školiacich akcií v nastávajúcom období v SR
- NOVÉ KNIHY
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kožní onemocnění sportovců
- Lichen planus pigmentosus
- Prieskum výskytu psoriázy a liečebnej praxe na Slovensku (PRIPSO)
- Klinický případ: Diseminované červenofialové papuly
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání