-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Spinocelulární karcinom v 61 let staré jizvě po popálení
Squamous Cell Carcinoma in 61-Year-Old Burn Scar
Squamous cell carcinoma arise in burn scar quite rarely. Except burn scars it may arise in many different clinical conditions. It is often called a Marjolin ulcer in literature. It is characterized by a typical latent period, 30 years on average, and more aggressive behaviour than in the sporadic squamous cell carcinoma. The authors present the rare case of squamous cell carcinoma in a 61-year-old burn scar.
Key words:
squamous cell carcinoma – Marjolin ulcer – burn scar
Autoři: P. Horyna 1,2; R. Čáp 1,3; F. Hošek 1,3; Z. Talábová 1; M. Šimková 4
Působiště autorů: Chirurgická klinika FN Hradec Králové – Oddělení plastické a estetické chirurgie a léčby popálenin přednosta doc. MUDr. A. Ferko, CSc. 1; Lékařská fakulta UK v Hradci Králové vedoucí katedry chirurgie doc. MUDr. RNDr. M. Kaška, Ph. D. 2; Katedra válečné chirurgie, Fakulta vojenského zdravotnictví UO Hradec Králové vedoucí doc. MUDr. A. Ferko, CSc. 3; Klinika nemocí kožních a pohlavních FN Hradec Králové přednosta doc. MUDr. K. Ettler, CSc. 4
Vyšlo v časopise: Čes-slov Derm, 83, 2008, No. 2, p. 70-72
Kategorie: Kazuistiky
Souhrn
Spinocelulární karcinom v jizvě po popálení je vzácný. Kromě jizev po termickém úrazu se může vyvinout v nejrozmanitějších klinických stavech. V literatuře je označován jako Marjolinův vřed. Je charakterizován latentním obdobím v průměru 30 let a větší agresivitou v chování ve srovnání se sporadickým spinocelulárním karcinomem kůže. Autoři prezentují vzácný případ výskytu spinocelulárního karcinomu v 61 let staré jizvě po popálení.
Klíčová slova:
spinocelulární karcinom – Marjolinův vřed – jizva po termickém úrazuÚvod
Spinocelulární karcinom kůže je druhý nejčastější maligní nádor kůže. Je charakteristický invazivním růstem, lymfogenním metastazováním a výskytem ve starším věku (2). Incidence kožních karcinomů (dg. C44.-) vyjma melanomu je v ČR 122/100 000 obyvatel u mužů a 112/100 000 obyvatel u žen. Výskyt nádoru roste s věkem a s chronickou expozicí ultrafialovému záření vyjádřenou vysokou kumulativní dávkou tohoto světla (5). Prekancerózy kožních karcinomů jsou způsobené dlouhodobým působením ultrafialového záření, rentgenového záření a dále expozicí chemickým kancerogenům (dehet, arzén). Kožní karcinom se může vyvinout i na podkladě chronických zánětlivých a degenerativních změn, některých benigních nádorů a névů.
Spinocelulární karcinom, který se může vyvinout v jizvách a případně v jiných chronických, zánětlivých a degenerativních změnách kůže, je označován jako Marjolinův vřed. Chronický vřed s maligní degenerací poprvé popsal v roce 1828 Jean Nicolas Marjolin. Většina případů Marjolinova vředu je spojována s jizvami po popáleninovém úrazu. Může se vyskytnout u bércového a dekubitálního vředu, v ložisku chronické osteomyelitidy, pilonidálního sinu a chronické píštěle, v jizvě po omrzlině a po očkování, v jizvě po suprapubické cystotomii, lupus erythematodes a hidradenitis suppurativa, a dále jako komplikace chronické radiodermatitidy a carcinoma in lupo (6).
V termických jizvách má původ kolem 2 % všech spinocelulárních karcinomů a asi 0,5 % všech bazaliomů (3). V literatuře je udáván i výskyt dalších kožních malignit. V rámci diferenciální diagnostiky je třeba odlišit maligní melanom, adenokarcinom, fibrosarkom, liposarkom, osteogenní sarkom a maligní histiocytom (3, 4).
Doba, za kterou dojde k maligní degeneraci jizvy, se označuje jako latentní období. Typické latentní období trvá 25–40 let. Z hlediska lokalizace se nejčastěji vyskytuje Marjolinův vřed na dolních končetinách, a to ve 40 %, hlava a obličej představují 30 %, na horních končetinách se vyskytuje ve 20 % a na trupu v 10 %. Při lokalizaci Marjolinova vředu na dolní končetině metastazuje dvakrát častěji než z ostatních lokalizací (1, 3, 7).
Diagnóza je založena na histologickém vyšetření. Histologicky jde o dlaždicobuněčné karcinomy, které mohou mít různý stupeň diferenciace (grading). Terapie je vždy chirurgická, spočívá v široké a dostatečně hluboké excizi. Všeobecně je doporučována excize s minimálně 2 cm lemem makroskopicky zdravé kůže. Pozitivita klinického vyšetření spádových lymfatických uzlin nebo sonografického vyšetření spádových lymfatických uzlin je indikací k jejich odstranění – exenteraci. U pacientů v pokročilém stadiu onemocnění přichází v úvahu radioterapie a chemoterapie jako možnost paliativní léčby (1).
Kazuistika
72letý muž utrpěl, ve svých 11 letech – v roce 1945, popáleninu sirobem na zádech a levé paži (pozn. sirob je sladký sirup vařený z cukrové řepy). Byl léčen konzervativně, popáleniny se zhojily jizvou. Jizvy byly 61 let stacionární. Celý svůj aktivní život pracoval nemocný jako elektrikář, ve volném čase se věnoval zahradničení, byl běžně vystaven UV světlu a je fototyp III. Nemocný během svého života nebyl exponován známým karcinogenním vlivům. Od dubna 2005 dochází ke změnám v jizvě na zádech. Objevilo se zarudlé ložisko, které se postupně změnilo v krustu velikosti 1x1,5 cm. Následně byl vyšetřen v ambulanci Kliniky nemocí kožních a pohlavních FN Hradec Králové a dermatolog provedl probatorní excizi ze vzniklého ložiska. Histologicky šlo o blíže nezařaditelné dyskeratotické změny epidermis ve smyslu prekancerózy. Na základě histologického vyšetření byla pacientovi doporučena dispenzarizace ve spádové kožní ambulanci. Při kontrolním klinickém vyšetření dermatologem, za 6 měsíců, byl na zádech zjištěn vřed v ložisku velikosti 3 x 4 cm s navalitými okraji, krytý krustou s hnisavou sekrecí. Kolem vředu byl lem zarudnutí. Vzhledem k lokálnímu nálezu a jeho progresi byla opět provedena probatorní excize a histologicky byl potvrzen diferencovaný spinocelulární karcinom (obr. 1).
Obr. 1. Spinocelulární karcinom v jizvě po popálení. Před chirurgickou terapií. 12/2005. 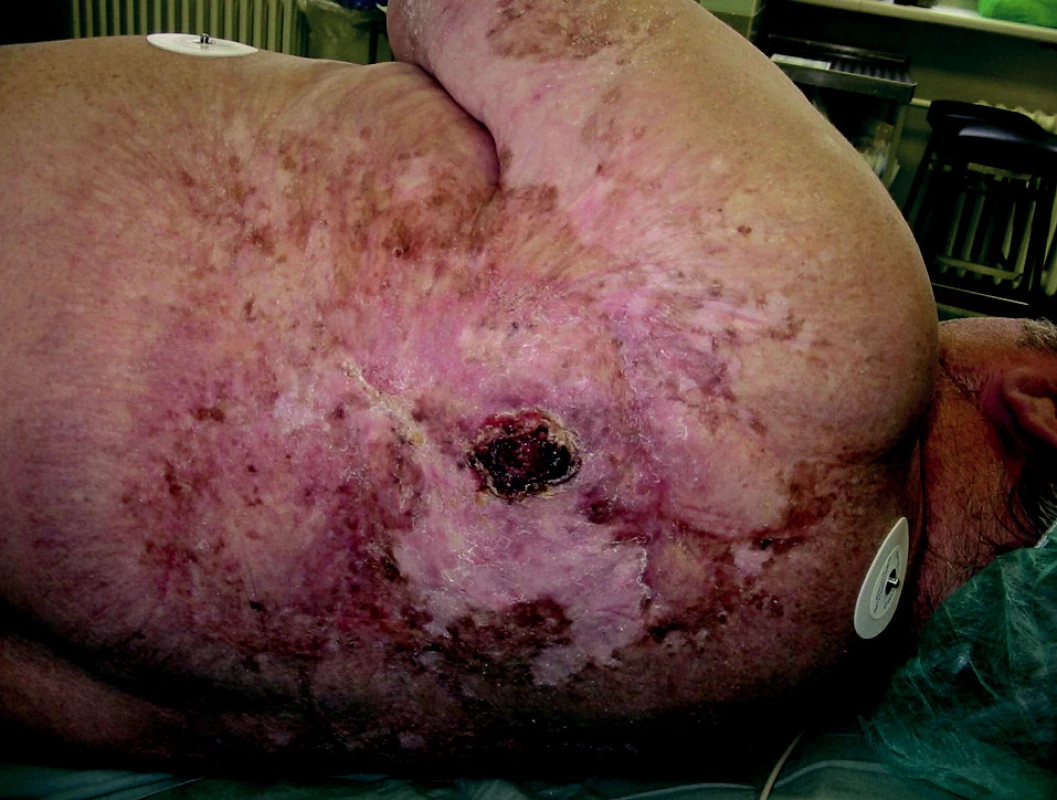
Nemocný byl odeslán na naše pracoviště k chirurgické terapii. Podstoupil radikální excizi, vzniklý defekt byl dočasně kryt biologickým krytem (xenotransplantátem). Po odečtení histologie jsme provedli autotransplantaci kůže dermoepidermálním štěpem. Kožní transplantát byl odebrán z laterální strany stehna pacienta a následně upraven síťováním v mechanickém strojku. Pacient se zhojil per primam intentionem (obr. 2). Nyní je dispenzarizován ve spádové kožní ambulanci a je 2 roky bez známek recidivy. Bylo doplněno ultrazvukové vyšetření břicha, axil a rentgenový snímek plic. Provedenými vyšetřeními nebylo prokázáno šíření nádorového procesu mimo kůži.
Obr. 2. Stav po excizi a autotransplantaci kůže. Zhojeno primárně. 3/2005. 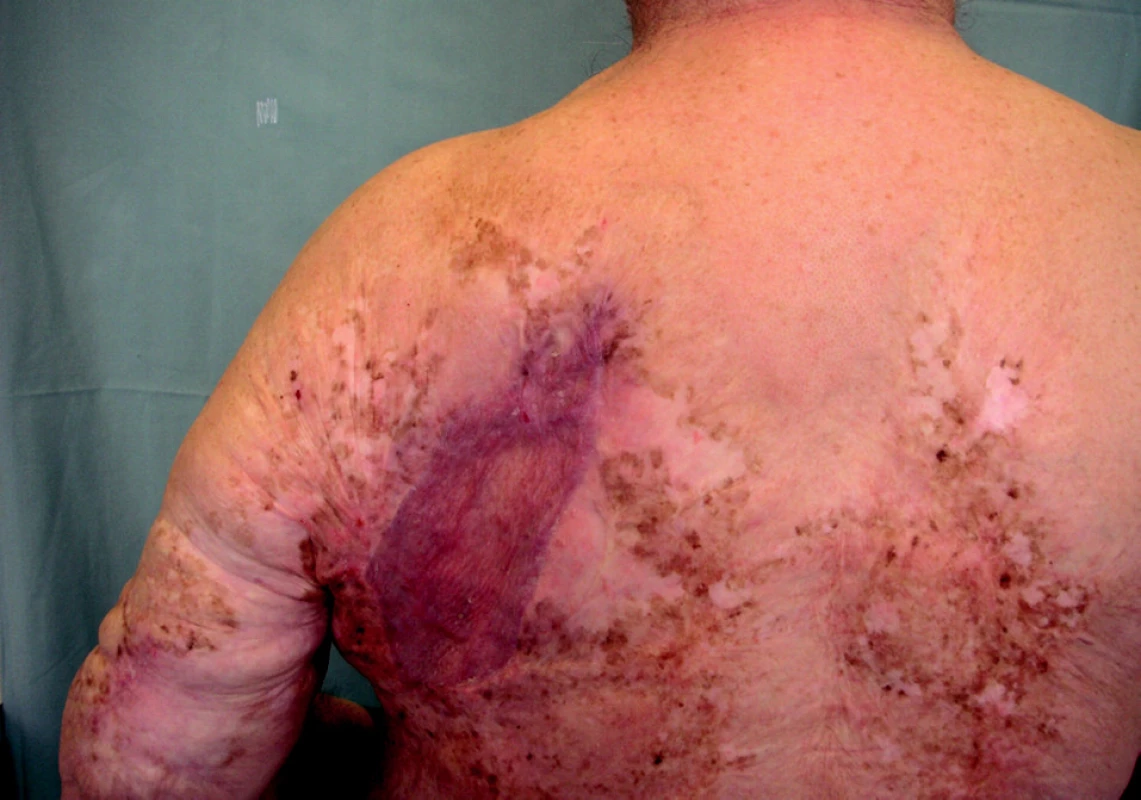
Diskuse
Přesná incidence maligní degenerace popáleninové jizvy není přesně známa. Castilo a Goldsmith (3) ve své práci uvádějí, že 1,2 % všech kožních karcinomů, 2 % dlaždicobuněčných karcinomů a 0,5 % všech bazaliomů mají původ v jizvách. Častěji jsou postiženi muži než ženy, a to v poměru 3 : 1. Průměrný věk pacienta v době manifestace karcinomu je přes 50 let (4).
V klinické praxi se Marjolinův vřed vyskytuje ve dvou variantách: v první jako přesně ohraničený mělký vřed s navalitým okrajem a v druhé jako exofytický tumor s papilárními granulacemi. Druhá varianta je značně agresivní, recidivuje až v 50 %. Obě bývají často infikovány a metastazují, průměrně ve 30 % (7).
Důležitým prognostickým faktorem recidiv a vzdálených metastáz je histologický grading. Pokud je karcinom dobře diferencovaný, má mnohem menší schopnost recidivovat a metastazovat. Rovněž anatomická lokalizace tumoru hraje roli v jeho biologickém chování. Nejčastější lokalizace je na dolních končetinách, odkud metastazuje 2krát častěji než z jiných lokalizací (6).
U našeho pacienta šlo o první uvedenou variantu Marjolinova vředu, který měl charakter typického, ohraničeného vředu s navalitými okraji. Pacient byl bez známek lokální recidivy či generalizace. Provedená paraklinická vyšetření byla bez známek generalizace. Histologicky šlo o karcinom s dobrým gradingem.
Celkem raritní byla v námi publikovaném případu doba, za kterou se manifestoval karcinom. Typické latentní období pro Marjolinův vřed je průměrně 30 let. Může být kratší i delší, ale to je mnohem vzácnější. Treves a Pack (8) ve své práci uvádějí rozmezí latentního období mezi 8 a 63 lety. Údaj výskytu Marjolinova vředu po 63 letech je uveden jako nejdelší. Latentní období je nepřímo úměrné věku pacienta v době úrazu. Čím je pacient v době úrazu mladší, tím bývá období latence delší. V námi prezentované kazuistice je latentní období 61 let, pacient byl popálen v 11 letech! Za posledních 76 let byly podle dostupných pramenů publikovány dvě práce uvádějící latentní období delší než 61 let (7, 8).
Závěrem nutno uvést, že prevence Marjolinova vředu je založena na dodržování správných zásad při primárním ošetření ran a na odborné péči o chronické rány. Platí zásada co nejdříve uzavřít ranné plochy a snažit se zabránit vzniku lokální infekce a následnému jizvení. Velice důležitá je dispenzarizace pacientů a doživotní sledování jizev po termickém úrazu. Mezi preventivní opatření karcinomu v jizvě patří ochrana před slunečním zářením – ochrana kůže oděvem, pokrývka hlavy a dále ochrana kůže krémy s ochranným faktorem proti UV záření. Je vhodné pravidelné promašťování postižených ploch a zvýšená hygiena jako prevence kožních zánětů a ekzémů v jizevnatém terénu.
Nezbytná je kvalitní spolupráce s ostatními odborníky, zejména dermatology, kteří rovněž pečují o chronické rány. Chceme zároveň upozornit na větší pravděpodobnost vzniku kožní malignity v jizvě po popáleninovém úrazu a na nutnost při déletrvajícím nehojícím se defektu provést na specializovaném pracovišti excizi a histologické vyšetření a podle výsledku zahájit adekvátní léčbu.
Došlo do redakce: 2.1.2008
MUDr. Pavel Horyna
Chirurgická klinika FNHK
Sokolská 581
500 05 Hradec Králové
E-mail: horyna.pavel@seznam.cz
Zdroje
1. Abbas, JS., Beecham, JE. Burn wound carcinoma: case report and review of the literature. Burns. 1988, 224, 14, p. 222-224.
2. Arenberger, P., Barták P. Dermatologie – obrazové repetitorium. 1.vyd. Praha: Victoria Publishing, 1995. 83 s.
3. Castillo, J., Goldsmith, HS. Burn scar carcinoma. Cancer J Clin, 1968, 18, p.140-142.
4. Esther, R., Lamps, L. Marjolin’s ulcers: secondary carcinomas in chronic wounds. J South Orthop Assoc, 1999, 8, p.181-187.
5. Hercogová, J. Symposium: Dermatologie: Diagnostika a léčba basocelulárního a spinocelulárního karcinomu kůže. Komentář. Medicína po promoci, 2005, 1, 6, s.20.
6. Hill, B., Sloan D., Lee, E., et al. Marjolin’s ulcer of the foot cause by nonburnd trauma. South Med J, 1996, 89, 7, s. 707-710.
7. Königová, R., Rychterová, V. Ulcus Marjolin. Postgraduální medicína, 2002, 4, 7, s. 739-741.
8. Treves, N., Pack, GT. The devolepement of cancer in burn scars. Surg Gynaecol Obstet, 1930, 51, s. 749-782.
Štítky
Dermatologie Dětská dermatologie
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2008 Číslo 2- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Condylomata accuminata a jejich prevence i léčba
- Proces hojení ran krok za krokem a co ho může zkomplikovat
- Miniinvazivní léčba pilonidálního sinu: laserová a podtlaková terapie jako šetrná a účinná modalita
- Význam lokální oxygenoterapie a ozonoterapie pro léčbu nehojivých ran
-
Všechny články tohoto čísla
- 12. Kongres European Society of Cosmetic and Aesthetic Dermatology (ESCAD) a 2. Mezinárodní sympozium
- Odborné akce v r. 2008
- Neví někdo dosud snad, co znamená zkratka SAD?
- Kožní projevy u chronické renální insuficience
- Doškolování lékařů – Kontrolní test
- Atopické epikutánní testy – metodika a význam
- Spinocelulární karcinom v 61 let staré jizvě po popálení
- Primární kožní difuzní velkobuněčný B-lymfom dolních končetin: Popis případu a přehled literatury
- Amelanotický a akrolentiginózní melanom
- Klinický případ: Folikulárně vázané makulopapuly a pustuly v obličeji
- 12. kongres Evropské společnosti pro kosmetickou a estetickou dermatologii (EASCAD) a 2. Mezinárodní sympozium estetické medicíny
- Zápis ze schůze výboru ČDS konané dne 17. ledna 2008 v Praze
- Zápis ze schůze výboru ČDS konané dne 21. února 2008 v Praze
- Zápisnica zo zasadnutia výboru Slovenskej dermatovenerologickej spoločnosti dňa 14. 12. 2007
- Zpráva z 66. výročního mítinku Americké dermatologické akademie
- Česko-slovenská dermatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Kožní projevy u chronické renální insuficience
- Amelanotický a akrolentiginózní melanom
- Atopické epikutánní testy – metodika a význam
- Klinický případ: Folikulárně vázané makulopapuly a pustuly v obličeji
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



