-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Penis šetřící metody léčby nižších T kategorií karcinomu penisu
Penile tissue preserving methods in the treatment of lower T categories of penile cancer
Aim:
Standard treatment of lower T categories of penile cancer usually includes partial amputation. However, in a significant number of cases, this approach could prove to be an overtreatment. Today, we have a possibility to use other less, radical methods, which proved to be sufficient. This article provides a review of these treatment alternatives.Overview:
An ideal method to treat a localized lesion would be its excision. Unfortunately, in penile cancer, this option is only rarely acceptable. A flat lesion type of PeIN (penile intraepitelial neoplasia) or carcinoma in situ can be treated by local therapy (5-fluorouracil, imiquimod, photodynamic therapy – senzibilisator aminolevulinate). The alternative options are destruction with CO2, Nd:YAG or Er:YAG laser. These methods can be replaced by technically challenging surgery, namely resurfacing with skin graft. Mohs method frequently mentioned in the literature for treatment of cancerous lesions of skin (consecutive excisions with repeated peroperative pathological investigation of margins) is not widely used in penile cancer. In more locally advanced tumours, with failure of the above mentioned less radical methods, in cases where the patients prefers faster and/or more radical treatment, or in cases when appropriate follow-up could not be guaranteed, a glansectomy is indicated. Brachytherapy represents an alternative with worse results, and should be reserved only for men who refuse surgery.Conclusion:
Contemporary penis preserving methods allow us, even in case of precancerous PeIN, complete preservation of the organ. There are no clear recommendations guiding the selection of the specific treatment modalities and/or sequence of individual treatments. The choice of treatment depends on the preferences of the physician and the patient. As in other areas of oncourology, the involvement of a multidisciplinary team is crucial (most importantly it has to include pathologist, dermatovenereologist and urologist). Referral of patients to highly specialised centres is highly recommended.Key words:
penile cancer, penile intraepithelial neoplasia, 5-fluorouracil, imiquimod, photodynamic therapy, resurfacing, laser, glansectomy.
Autoři: Milan Hora 1; Ivan Trávníček 1; Kristýna Kalusová 1; Ondřej Hes 2; Karel Pizinger 3; Tomáš Fikrle 3; Jan Říčař 3; Dmitry Kazakov 2; Denisa Kacerovská 2; Michal Michal 2
Působiště autorů: Urologická klinika LF UK a FN, Plzeň 1; Šiklův patologicko-anatomický ústav LF UK a FN, Plzeň 2; Dermatovenerologická klinika LF UK a FN, Plzeň 3
Vyšlo v časopise: Ces Urol 2014; 18(3): 199-207
Kategorie: Přehledový článek
Souhrn
Úvod:
Léčbu nižších T kategorií tumorů penisu pomocí dříve standardní parciální amputace penisu je možné označit za nadbytečně radikální a v dnešní době můžeme využít celou řadu jiných méně radikálních přesto dostatečně efektivních metodik. Ve článku je podán přehled současných možností.Přehled:
Ideální metodou je excize ohraničené léze, což je však zřídka kdy možné. Na ploché léze typu PeIN (penilní intraepiteliální neoplazie) či karcinom in situ lze užít lokální léčbu (5-fluo-rouracil, imiquimod, fotodynamická léčba – senzibilizátor aminolevulinát). Alternativou je tepelná destrukce pomocí CO2, Nd: YAG či Er: YAG laseru. Metody lze nahradit technicky náročnějším operačním výkonem – resurfacing s dermoepidermálním štěpem. Často zmiňovaná Mohsova metoda (postupná excize za opětovné peroperační kontroly patologem) se v praxi příliš neujala. U nádorů pokročilejších, nereagujících na předchozí metody léčby či u mužů dávajících přednost rychlému radikálnímu řešení či nemající možnost následné pečlivé dispenzarizace je určena glansektomie. Jako určitou alternativu s horšími výsledky lze mužům odmítajícím operaci nabídnout brachyradioterapii.Závěr:
Současné penis šetřící možnosti léčby nám umožňují zahájit léčbu již ve stadiu PeIN a plně zachovat penis. Neexistují jasná doporučení k výběru té které metody, natož doporučení sekvencí léčby při selhání první volby. Volba léčby tak závisí na dostupnosti metodiky a preferenci lékaře a pacienta. Jako v jiných oblastech onkourologie platí zásada týmové spolupráce (zde zejména patolog, dermatovenerolog, urolog) a koncentrace problematiky do specializovaných center.Klíčová slova:
karcinom penisu, penilní intraepitelální neoplazie, 5-fluorouracil, imiquimod, fotodynamická léčba, resurfacing, laser, glansektomie.ÚVOD
Karcinom penisu (v MKN diagnóza C 60) je v České republice poměrně vzácná diagnóza s méně než 100 novými případy ročně. Léčba je roztříštěná na více než 50 lůžkových urologických zařízeních. Zkušenosti jsou logicky velmi malé a nelze předpokládat dostatečnou erudici všech zainteresovaných urologů a dalších odborností (patologů, dermatologů). V české literatuře a na konferencích konaných v České republice je dané téma velmi raritně prezentováno (1–8). U léčby primárního tumoru lze předpokládat, že u nižších T kategorií převládá parciální amputace penisu. To je ale bohužel u řady případů zbytečně agresivní přístup. Navíc nyní dochází k zpřesnění histopatologické diagnostiky a můžeme léčit onemocnění již v počátečních stadiích, tzv. PeIN (penilní intraepitelilální neoplazie) (9, 10). Neléčená PeIN progreduje do invazivního karcinomu v 5–10 % (11). V článku se snažíme dát přehled o současných možnostech penis šetřících metod léčby. Jedná se o poměrně široké spektrum metod a s řadou z nich máme sami velmi omezené či dokonce žádné vlastní zkušenosti, a jedná se tak často o přehled čistě literární.
PŘEHLED MOŽNOSTÍ LÉČBY
Přehled možností léčby dle T kategorie uvádí tabulka 1.
Tab. 1. Přehled možností léčby primárního tumoru penisu dle T kategorie (TNM klasifi kace 2009, 7. vydání) (12) Table 1. Summary of treatment possibilities of penile tumor by T category (12) 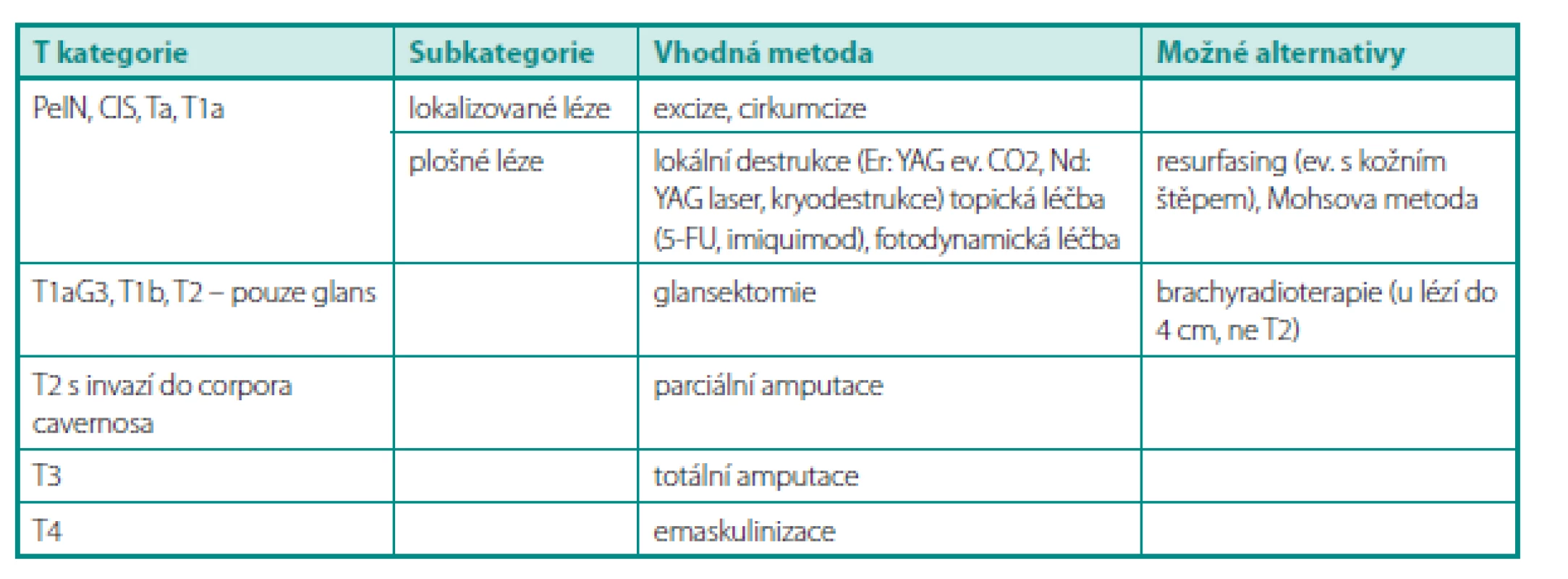
CIS – carcinoma in situ, PeIN – penilní intraepiteliální neoplazie Excize, cirkumcize
Je-li tumor lokalizován tak, že lze řešit těmito modalitami, jedná se o ideální metodu léčby. Bohužel takovýchto tumorů je velmi omezený počet. Technické provedení nebývá pro erudovaného urologa problém (obr. 1, 2).
Obr. 1. Dlaždicobuněčný karcinom předkožky řešený cirkumcizí a biopsií znač ených sentinelových uzlin pT1pN0M0G2 Fig. 1. Squamous cell carcinoma of the prepuce treated with circumcision and biopsy of sentinel lymph nodes pT1pN0M0G2 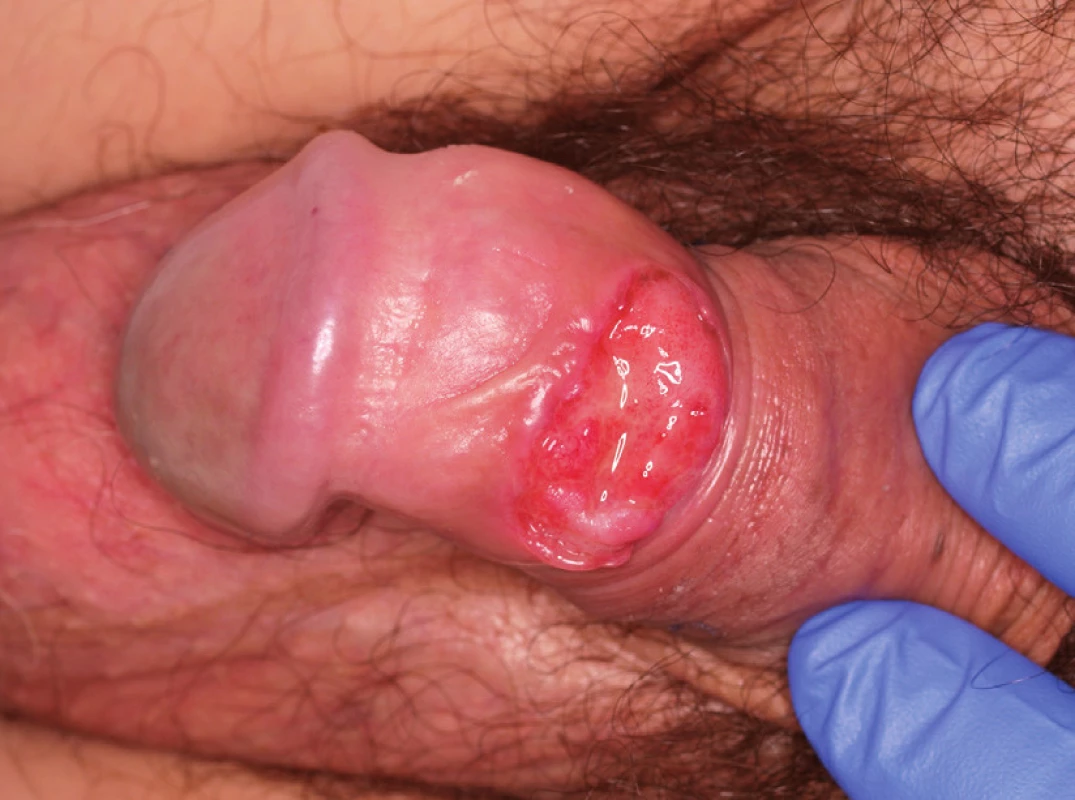
Obr. 2. Muž, 73 let, dlaždicobuněčný karcinom penisu pT1G2 p N1 (pravé tříslo), řešeno excizí tumoru a radikální ilioinguinální lymfadenektomií vpravo Fig. 2. Man, 73-year-old, squamous cell carcinoma of the penis pT1G2 pN1 (right groin), treated with excision and radical ilioinguinal lymphadenectomy 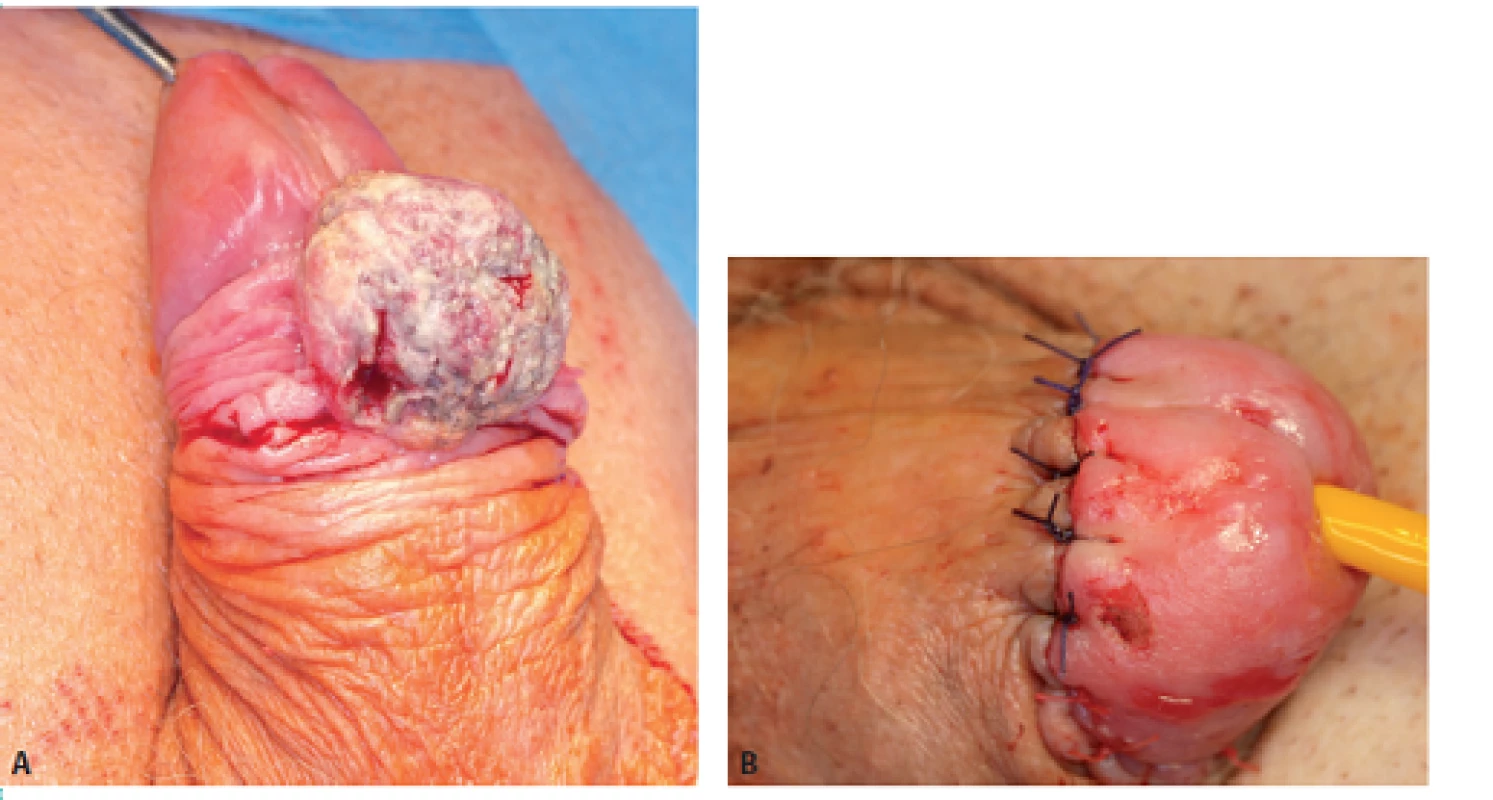
Topická léčba
Užívá se zejména 5-fluorouracil (5-FU) a imiquimod (IQ). Dle některých je doporučen 5-FU jako 1. linie léčby a imiquimod až ve 2. linii. Alnajjar et al. (13) popsali u carcinoma in situ (CIS) kompletní odpověď po 5-FU u 57 %, parciální u 13,6 % a žádnou u 29,5 % a doporučují ji u CIS jako první metodu volby. Vhodnější je topická léčba spíše pro menší léze (1–2 cm) (13). Topický 5-fluorouracil, preparát Efudix® – 5% mast, není ale v současnosti na českém trhu k dispozici, je nutné řešit formou individuálního dovozu. Je nutné poté vypsat formulář SÚKL UST-11 verze 4 Formulář oznámení o použití neregistrovaného léčivého přípravku (viz www.sukl.cz). V České republice je ale registrován 5% krém imiquimodu (Aldara®).
Léčba s 5-fluoruracilem se aplikuje na 12 hodin každých 48 hodin po dobu 28 dní. Typickou reakcí je lokální zánět následovaný erozí a procesem hojení, což trvá až 4 týdny. Bolesti a dyskomfort přetrvávají 1–2 týdny po léčbě (13). Odpověď na léčbu se hodnotí klinickým vyšetřením, testem s 5% kyselinou octovou (tamponem se aplikuje na 2–3 minuty, což odhalí okultní dysplazie) a ve vybraných případech biopsií. Není-li odpověď kompletní či dokonce žádná, aplikuje se 2. či dokonce 3. série s 5-fluorouracilem, poté imiquimod či chirurgická léčba.
Nevýhodou léčby je nutnost vysoce aktivní spolupráce pacienta, nešikovná metoda aplikace, dyskomfort a bolestivost. Dále pak nutnost pečlivého sledování a časté potřeby další léčby reziduální choroby (14). V literatuře lze najít zmínky i o jiných preparátech, např. krém interferonu α-2a (15).
Fotodynamická léčba (PDT)
Metodika spočívá v topické aplikaci senzibilizátoru s následnou expozicí červenému světlu (11, 16–19). Na lézi se aplikuje zmíněná topická fotosenzibilizující látka (dnes kyselina aminolevulová – ALA – 20% či metyl aminolevulinát – 16% krém Metvix®) a vše se pokryje adhezivním okluzivním obvazem (např. Tegaderm™) po dobu 3 hodin. Poté se aplikuje červené světlo (spektrum 570–730 nm) pomocí PDT lampy. Před iluminací se provádí lokální anestezie; lokálně 5% lidokain-prilokain EMLA® či intralézálně či blok n. dorsalis penis s 1% lidokainem (Xylocain®) (11). Rizikem PDT je vysoký výskyt rekurencí (16). Na druhou stranu není problém metodu opakovat. Výhodou je oproti topické aplikaci 5-FU či IQ jednorázové provedení, což mj. umožňuje užití zmíněné lokální anestezie.
Kryodestrukce, elektrokauter, laserová fotokoagulace
Tyto metody jsou založené na tepelné destrukci léze. Zásadní výhodou je zachování glandu penisu včetně většinou i jeho čití. Samozřejmě nelze odhalit hlouběji rostoucí karcinom, nelze spodinu histologicky zhodnotit. Při ošetření glandu může dojít k hůře kontrolovatelnému krvácení z kavernózní tkáně. Hojení je následováno jizvou, což poté komplikuje při dalším sledování odlišení od reziduální choroby či recidivy. To je ale obecná nevýhoda všech topických metod.
U kryoterapie nelze predikovat hloubku ošetření, hojení je prolongované, s dyskomfortem, jsou limitované zkušenosti (16). Výhodou kryoterapie je její široká dostupnost (tekutý dusík). U elektrokauterizace jsou nevýhody obdobné, ale je opět široce dostupná, a lékaři mají s metodikou široké zkušenosti z jiných aplikací. O kryoterapii a elektrokauterizaci nemáme v recentní literatuře k dispozici žádné kvalitní studie.
K léčbě lze užít i plynový CO2 laser (20, 21), výkon je vhodné provádět za peniskopické kontroly (mikroskopické zvětšení 10–16krát), eventuálně po aplikaci výše zmíněné 5 % kyseliny octové (12, 21). V první fázi je tumor laserem excidován do hloubky 2–2,5 mm a vzorek je histologicky vyšetřen, následuje ošetření okrajů. Hojení per secundam trvá do 6 týdnů. Při použití CO2 laseru Bandieramonte et al. (21) u skupiny 224 pacientů pozorovali u CIS a T1 recidivu během 10 let u 17,5 %. U tumorů T1b lze aplikovat neoadjuvantní chemoterapii (vinblastin, bleomycin a metotrexát – VBM) (12, 21). U Nd: YAG laseru byla popsána lokální rekurence u 42 % (22). U plošných lézí (PeIN či CIS) lze užít šetrnější Er: YAG laser, který vede k termálnímu poškození pouze v epidermis a horní vrstvě dermis s následnou rychlou reepitelizací (23) (obr. 3).
Obr. 3. Muž, 81 let, simplexní PeIN (biopticky ověřený) na glans penisu: před léčbou (3A), bezprostředně po léčbě (cirkumcize a ablace s Er: YAG laserem – 3B) a 2 měsíce po výkonu (3C) Fig. 3. Man, 81-year-old, simplex PeIN (histologically verified) of the glans penis: before (3A), immediately after treatment (circumcision and Er: YAG laser ablation – 3B) and 2 months after therapy (3C) 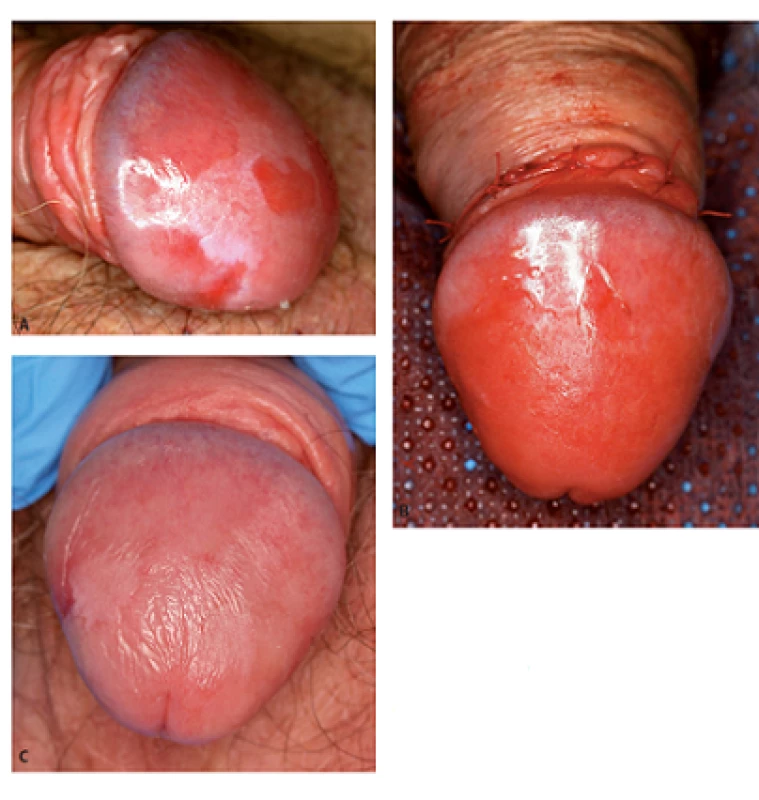
Mohsova metoda
Metoda se užívá zejména u jiných lokalizací kožních tumorů. Metoda spočívá v excizi ložiska s minimálním lemem k minimalizaci vzniklého defektu. Excidovaný preparát se patologem peroperačně vyšetří a v případě pozitivních okrajů se provede reexcize a opět peroperační histologické vyšetření (24). Nevýhodou je zejména zdlouhavé provedení metody. V chirurgii lézí penisu metoda nedoznala širšího uplatnění, byť je často v přehledech zmiňována.
„Resurfacing“ s kožním štěpem
Tato metoda byla prvně popsána v roce 2000 (25). V lokální anestezii po nasazení turniketu se ostře snese povrch glandu (parciálně či totálně) mezi subepiteliální vrstvou a corpus spongiosum. Začíná se u zevního uretrálního ústí a pokračuje ke koronárnímu sulku. Součástí je vždy cirkumcize. Poté se uvolní turniket a pomocí diatermie a stehů se ošetří krvácení. Penis se poté pokryje dermoepidermálním štěpem ze stehna. Štěp je na glans fixován mnohočetnými vstřebatelnými stehy (14, 26). Výhodou metody je naděje na zachování senzorického čití glandu (26). Nevýhodu vidíme v obtížném technickém provedení, zejména kolem uretry a u sulku glandu a zejména v oblasti frenula. Literární zkušenosti jsou sporadické.
Glansektomie
Problematice jsme se na stránkách časopisu České urologie již podrobně věnovali (4). Indikuje se obecně, když nelze provést některou z výše zmíněných méně radikálních metodik. Je na zváženou i u méně pokročilých lézí, ale kombinovaných se závažnou stenózou zevního ústí uretry při lichen sclerosus (obr. 4). Výhodou je radikální a definitivní ošetření lézí, jistě je na zvážení u mužů starších, sexuálně neaktivních, dále u mužů neschopných/neochotných pečlivé dispenzarizace. Zásadní nevýhodou je ztráta glandu se všemi konsekvencemi pro pohlavní život (ztráta jemného čití na glandu, tvrdý konec penisu bez protektivního efektu glandu, což může resultovat v traumatizaci vagíny). Konsekvence pro pohlavní život jsou tak podobné jako u parciální amputace, pouze je zachovaný delší penis. Polovina mužů se cítí díky absenci glandu a kvůli malému penisu špatně. Dostatečné erekce dosahují asi ⅔, pravidelný styk obnoví asi polovina, ejakulaci dosáhnou v 72 % styků/sexuálních stimulací (26, 27).
Obr. 4. Muž, 62 let, 3 roky po cirkumcizi, histologicky „balanitis xerotica obliterans“ (novou nomenklaturou lichen sclerosus). Nyní biopsie PeIN a dlaždicobuněčný karcinom pT1, provedena glansektomie mj. i pro těžkou stenózu zevního ústí uretry. Defi nitivní histologie pT2G2, pozitivní okraje (čepy tumoru v uretře v oblasti spongiózního tělesa). Proto ve druhé době provedena totální amputace penisu a excize značených sentinelových uzlin, histologie pT0pN0. Fig. 4. Man, 62-year-old, biopsy – PeIN and squamous cancer pT1. Glansectomy was performed, fi nal histology pT2G2, positive margins in urethra – in corpusa spongiosum.Total amputation and excision of sentinel lymph nodes followed, histology pT0pN0. 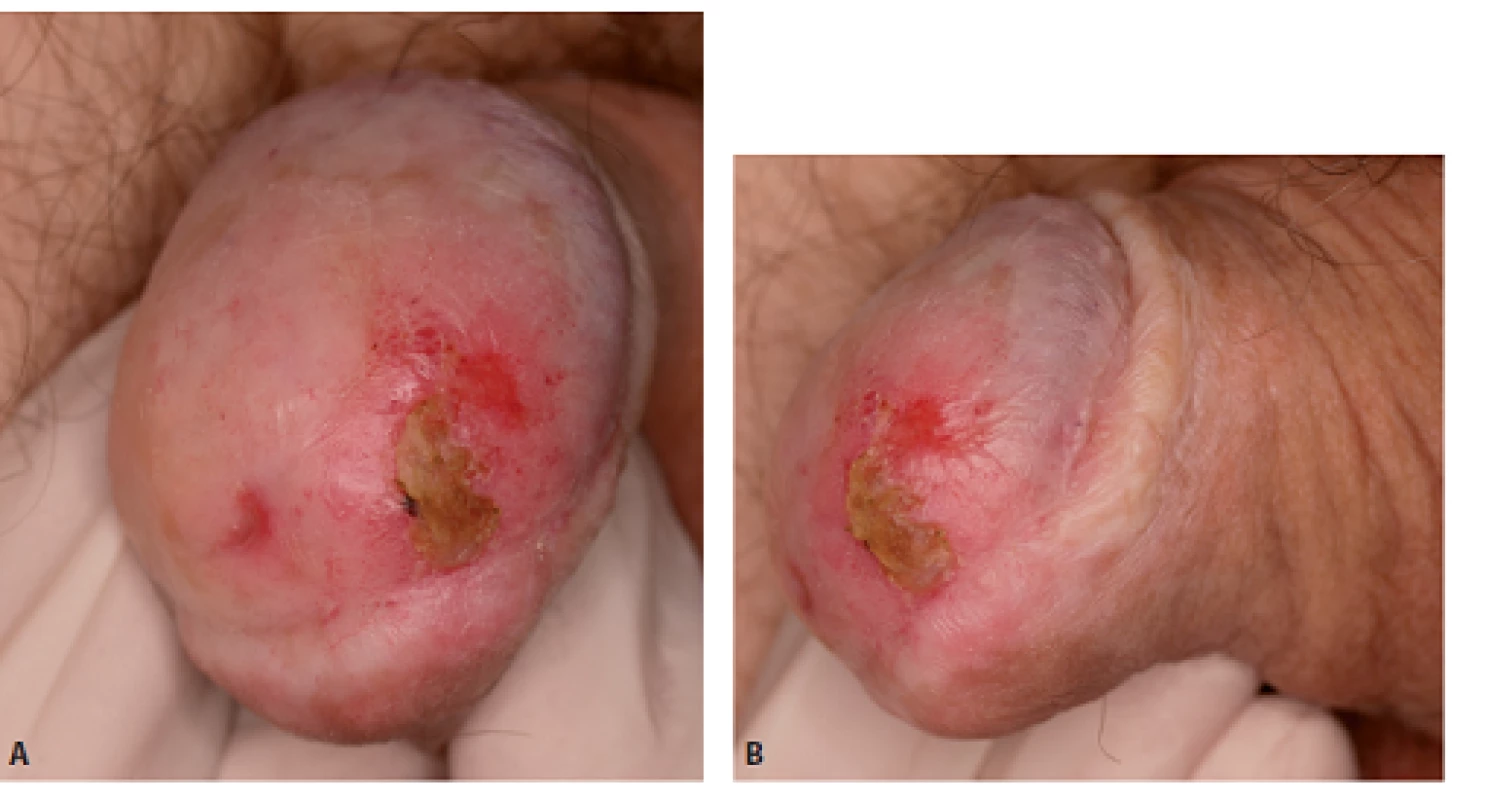
Brachyradioterapie
Podmínkou je vždy provedení cirkumcize. Omezení je na nádory menší než 4 cm, kategorie maximálně T1b. Výhoda je zachování penisu. Nevýhoda je vysoký výskyt komplikací a rekurencí (12, 21, 28–30). To lze však řešit chirurgicky. Užívá se většinou technika muláže či intersticiální brachyradioterapie. A většinou se kombinuje ještě se zevní radioterapií. Problematice bude věnováno na stránkách České urologie v budoucnu speciální sdělení.
Parciální amputace, totální amputace, emaskulinizace
Jedná se o metodiky urologům velmi dobře známé, v české urologické literatuře opakovaně v přehledech popsané (1, 3), v článku není nutné fakta opakovat. Navíc se jedná o problematiku mimo rámec sdělení uvedeného v názvu.
ZÁVĚR
Současné penis šetřící možnosti léčby nám umožňují zahájit léčbu již ve stadiu PeIN a plně zachovat penis. Neexistují jasná doporučení k výběru té které metodiky, natož doporučení sekvencí léčby při selhání první volby. Volba léčby tak závisí na dostupnosti metodiky a preferenci lékaře a pacienta. Jako v jiných oblastech onkourologie platí zásada týmové spolupráce (zde zejména patolog, dermatovenerolog, urolog) a koncentrace problematiky do specializovaných center.
Došlo: 4. 6. 2014.
Přijato: 21. 8. 2014.
Kontaktní adresa
prof. MUDr. Milan Hora, Ph.D.
Urologická klinika LF UK a FN
E. Beneše 13, 305 99 Plzeň
e-mail: horam@fnplzen.cz
Práce byla podpořena projektem Ministerstva zdravotnictví ČR koncepčního rozvoje výzkumné organizace 00669806 – FN Plzeň.
Střet zájmů: žádný.
Zdroje
1. Novák J, Žídek I. Carcinoma of penis. Praha: Praha Publishing 1996.
2. Babjuk M. Problematika uzlinového postižení u karcinomu penisu. Urol List 2005; 3(4): 10–13.
3. Čermák A, Pacík D. Terapie nádorů penisu. In: Dvořáček J, Babjuk M (eds.) Onkourologie. Praha: Galén 2005; 453–469.
4. Hora M, Pizinger K, Bursa V, Sviták M, Stránský P, Eret V, et al. Glansektomie v léčbě karcinomu penisu (Role of glansectomy in treatment of penile cancer). Ces Urol 2011; 15(1): 15–23.
5. Hora M, Trávníček I, Stránský P, Hes O, Kacerovská D, Kazakov D, et al. Excize sentinelové uzliny u karcinomu penisu. Ces Urol 2011; 16(Suppl 1): 88.
6. Trávníček I, Hora M, Ferda J, Ferdová E, Hes O, Stránský P, et al. Využití 18FDG PET-CT k detekci metastického postižení lymfatických uzlin u karcinomu penisu. Ces Urol 2013; 17(1 Suppl): 31.
7. Vik V, Nencka P, Záleský M, Zachoval R. Lichen sclerosus – stále přehlížená urologická diagnóza se závažnými komplikacemi. Ces Urol 2011; 15(2): 78–84.
8. Pávek V, Drábek M, Lavička Z. Lymfadenektomie sentinelové uzliny epidermoidního karcinomu penisu. Ces Urol 2012; 16(2): 125–128.
9. Michal M, Hes O, Kacerovská D, Hora M, Rotter L, Kazakov D. Klasifikace intraepiteliálních neoplázií předcházejících dlaždicovému karcinomu penisu a jejich analogie s prekancerózy dlaždicových karcinomů vulvy – přehled. Ces Urol 2014; 18(2): 94–100.
10. Velazquez EF, Chaux A, Cubilla AL. Histologic classification of penile intraepithelial neoplasia. Seminars in diagnostic pathology 2012; 29(2): 96–102.
11. Paoli J, Ternesten Bratel A, Lowhagen GB, Stenquist B, Forslund O, Wennberg AM. Penile intraepithelial neoplasia: results of photodynamic therapy. Acta dermato-venereologica. 2006; 86(5): 418–421.
12. Pizzocaro G, Algaba F, Horenblas S, Solsona E, Tana S, Van Der Poel H, et al. EAU penile cancer guidelines 2009. European urology 2010; 57(6): 1002–1012.
13. Alnajjar HM, Lam W, Bolgeri M, Rees RW, Perry MJ, Watkin NA. Treatment of carcinoma in situ of the glans penis with topical chemotherapy agents. European urology 2012; 62(5): 923–928.
14. Hadway P, Corbishley CM, Watkin NA. Total glans resurfacing for premalignant lesions of the penis: initial outcome data. BJU Int. 2006; 98(3): 532–536.
15. Zukiwskyj M, Daly P, Chung E. Penile cancer and phallus preservation strategies: a review of current literature. BJU Int. 2013; 112(Suppl 2): 21–26.
16. Brady KL, Mercurio MG, Brown MD. Malignant tumors of the penis. Dermatologic surgery: official publication for American Society for Dermatologic Surgery [et al] 2013; 39(4): 527–547.
17. Stables GI, Stringer MR, Robinson DJ, Ash DV. Erythroplasia of Queyrat treated by topical aminolaevulinic acid photodynamic therapy. The British journal of dermatology 1999; 140(3): 514–517.
18. Bozzini G, Colin P, Betrouni N, Nevoux P, Ouzzane A, Puech P, et al. Photodynamic therapy in urology: what can we do now and where are we heading? Photodiagnosis and photodynamic therapy 2012; 9(3): 261–273.
19. Cinotti E, Perrot JL, Labeille B, Douchet C, Mottet N, Cambazard F. Laser photodynamic treatment for in situ squamous cell carcinoma of the glans monitored by reflectance confocal microscopy. The Australasian journal of dermatology 2014; 55(1): 72–74.
20. Ayer J, Matthews S, Francis N, Walker NP, Dinneen M, Bunker CB. Successful treatment of Buschke-Lowenstein tumour of the penis with carbon dioxide laser vaporization. Acta dermato-venereologica 2012; 92(6): 656–657.
21. Bandieramonte G, Colecchia M, Mariani L, Lo Vullo S, Pizzocaro G, Piva L, et al. Peniscopically controlled CO2 laser excision for conservative treatment of in situ and T1 penile carcinoma: report on 224 patients. European urology 2008; 54(4): 875–882.
22. Schlenker B, Tilki D, Seitz M, Bader MJ, Reich O, Schneede P, et al. Organ-preserving neodymium-yttrium-aluminium-garnet laser therapy for penile carcinoma: a long-term follow-up. BJU Int. 2010; 106(6): 786–790.
23. Alexiades-Armenakas MR, Dover JS, Arndt KA. Fractional laser skin resurfacing. Journal of drugs in dermatology: JDD 2012; 11(11): 1274–1287.
24. Shindel AW, Mann MW, Lev RY, Sengelmann R, Petersen J, Hruza GJ, et al. Mohs micrographic surgery for penile cancer: management and long-term followup. The Journal of urology 2007; 178(5): 1980–1985.
25. Depasquale I, Park AJ, Bracka A. The treatment of balanitis xerotica obliterans. BJU Int. 2000; 86(4): 459–465.
26. Palminteri E, Berdondini E, Lazzeri M, Mirri F, Barbagli G. Resurfacing and reconstruction of the glans penis. European urology 2007; 52(3): 893–898.
27. Romero FR, Romero KR, Mattos MA, Garcia CR, Fernandes Rde C, Perez MD. Sexual function after partial penectomy for penile cancer. Urology 2005; 66(6): 1292–1295.
28. Delaunay B, Soh PN, Delannes M, Riou O, Malavaud B, Moreno F, et al. Brachytherapy for penile cancer: Efficacy and impact on sexual function. Brachytherapy. 2013 [Epub ahead of print].
29. Carrozzo AM, Sedda AF, Muscardin L, Donati P, Cipriani C. Dermo beta brachytherapy with 188-Re in squamous cell carcinoma of the penis: a new therapy. European journal of dermatology 2013; 23(2): 183–188.
30. Crook JM, Haie-Meder C, Demanes DJ, Mazeron JJ, Martinez AA, Rivard MJ. American Brachytherapy Society-Groupe Europeen de Curietherapie-European Society of Therapeutic Radiation Oncology (ABS-GEC-ESTRO) consensus statement for penile brachytherapy. Brachytherapy 2013; 12(3): 191–198.
Štítky
Dětská urologie Nefrologie Urologie
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2014 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Kterým pacientům se SLE nasadit biologickou léčbu?
- Nostiriazyn – spolehlivá 1. volba u nekomplikovaných infekcí močových cest
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Jak souvisí časné zahájení biologické léčby SLE/LN s prevencí nevratného poškození?
-
Všechny články tohoto čísla
- Současný stav a budoucnost financování urologické péče v České republice
- Varikokéla
- Penis šetřící metody léčby nižších T kategorií karcinomu penisu
- Aktivní sledování u karcinomu prostaty
- Zhodnocení věkově specifického PSA a PSA velocity na základě biopsií prostaty
- Komparace multiparametrické magnetické rezonance se silou magnetického pole 3 Tesla s transrektální sonografií naváděnou biopsií prostaty
- Litotrypse extrakorporální rázovou vlnou – čtyřleté zkušenosti s elektromagnetickým litotryptorem Urontech URO-EMX
- Zánětlivý pseudotumor močového měchýře jako projev aktivity u pacientky s granulomatózou s polyangiitidou (Wegenerovou granulomatózou) – méně obvyklá manifestace ANCA-asociované vaskulitidy
- Ze zahraniční stáže
- Mezioborová spolupráce urologů a neurologů při diagnostice a léčbě pacientů s roztroušenou sklerózou
- První postgraduální workshop o urolitiáze
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Varikokéla
- Zhodnocení věkově specifického PSA a PSA velocity na základě biopsií prostaty
- Aktivní sledování u karcinomu prostaty
- Penis šetřící metody léčby nižších T kategorií karcinomu penisu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



