-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaPostradiačná makulopatia u pacientov s malígnym melanómom corpus ciliare a chorioidey po stereotaktickej rádiochirurgii
Autoři: P. Zahorjanová 1; A. Furdová 2; I. Waczulíková 3; M. Šramka 4; G. Králik 5; M. Štubňa 1
Vyšlo v časopise: Čes. a slov. Oftal., 75, 2019, No. 1, p. 3-10
Kategorie: Původní práce
doi: https://doi.org/10.31348/2019/1/1Souhrn
Úvod: Rádioterapia je v súčasnosti štandardnou metódou liečby u pacientov s malígnym melanómom uvey. Na Slovensku je jedinou možnosťou stereotaktická rádiochirurgia na lineárnom urýchľovači LINAC. Ožiarenie okolitých tkanív oka a orbity vedie ku vzniku postradiačných komplikácií. Jednou z najzávažnejších a zrak ohrozujúcich je postradiačná retinopatia, ktorá sa rozdeľuje na makulopatiu a periférnu retinopatiu. Medzi jej klinické prejavy patria mikroaneuryzmy, teleangiektázie, tvrdé exsudáty, vatovité ložiská a edém makuly, neovaskularizácie, krvácanie do sklovca. Postradiačný edém makuly sa na základe nálezu na optickej koherentnej tomografii rozdeľuje na cystoidný a necystoidný. Podľa nálezu na fluoresceínovej angiografii ho delíme na neischemický a ischemický, pričom strata zraku pri ischemickom edéme makuly je zvyčajne už trvalá. Naša práca sa zameriava na rizikové faktory vzniku postradiačnej retinopatie vzhľadom na jej závažný vplyv na funkčný výsledok rádioterapie z hľadiska zachovania centrálnej ostrosti zraku.
Cieľ práce: S využitím metód bivariačnej a multivariačnej analýzy zistiť, či a do akej miery sú dávka ožiarenia makuly a vybrané charakteristiky pacientov asociované s rizikom vzniku makulopatie.
Materál a metodika: Retrospektívna analýza 168 pacientov s malígnym melanómom corpus ciliare a chorioidey, ktorí podstúpili stereotaktickú rádiochirurgiu v rokoch 2007-2016.
Výsledky: Prevalencia postradiačnej makulopatie v našom súbore bola 29 %, s mediánom výskytu po 16 mesiacoch od ožiarenia. Medián dávky ožiarenia makuly bol 37 Gy. Premenné štatisticky signifikantne asociované so vznikom makulopatie v multivariačnej analýze boli dávka ožiarenia makuly (p = 0,0016), postekvatoriálna lokalizácia tumoru (p = 0,0271) a lepšia centrálna ostrosť zraku s korekciou pred ožiarením (p = 0,0006). Premenná dotyk makuly okrajom tumoru v bivariačnej analýze silno korelovala s centrálnou ostrosťou zraku (p = 0,0006), preto ju nebolo potrebné do finálneho modelu zahrnúť.
Diskusia: Dávka ožiarenia makuly je hlavným rizikovým faktorom pre rozvoj postradiačnej makulopatie, a to na základe výsledkov iných autorov, ako aj našej štúdie. Ostatné premenné súviseli s blízkosťou tumoru pri makule, čím takisto nepriamo spôsobili zvýšenie dávky ožiarenia makuly. Lepšia centrálna ostrosť zraku pred ožiarením mohla byť dôvodom pre vyššie riziko vzniku makulopatie pre: a) včasnejšiu diagnostiku tumorov, ktoré sú v blízkosti zadného pólu, b) nižšie riziko enukleácie; enukleácia bola 1,6-krát častejšia u pacientov bez makulopatie. Pacienti, ktorí podstúpili enukleáciu, sa k rozvoju makulopatie prirodzene nedopracovali. Piati pacienti podstúpili intravitreálnu aplikáciu bevacizumabu ako liečbu postradiačnej makulopatie, avšak centrálna ostrosť zraku sa u nich nezlepšila.
Záver: Postradiačné komplikácie môžu viesť k ohrozeniu zraku aj oka. Postradiačná makulopatia je dôsledkom vyššej dávky ožiarenia na oblasť makuly, pričom jej súčasné liečebné možnosti sú málo efektívne.
Klíčová slova:
malígny melanóm uvey – stereotaktická rádiochirurgia – postradiačná makulopatia
ÚVOD
Trendom v liečbe malígneho melanómu uvey je v súčasnosti rádioterapia, ktorá umožňuje oproti radikálnej chirurgickej liečbe (enukleácia) zachovanie očnej gule a niekedy dokonca aj zachovanie centrálnej ostrosti zraku do určitého stupňa. Vzhľadom na to, že pacientov, ktorí trpia týmto ochorením, je relatívne málo (približne 30-50 novodiagnostikovaných prípadov na Slovensku ročne), liečba tohto ochorenia je centralizovaná. Na Slovensku je jedinou možnosťou stereotaktická rádiochirurgia na lineárnom urýchľovači LINAC, ktorú pacienti podstupujú na Onkologickom ústave Sv. Alžbety v Bratislave, v spolupráci s Klinikou Oftalmológie LF UK a UNB Ružinov [4,5].
V súvislosti s liečbou žiarením sa stretávame s nežiaducimi účinkami ožiarenia na okolité tkanivá. Na mihalniciach sa po ožiarení môže objaviť erytém až deskvamácia kože, madaróza a strata obočia môže byť dočasná alebo trvalá. Po vyšších dávkach žiarenia hrozí aj zmena postavenia mihalníc. Konjunktivitída a chemóza spojovky sú akútnym následkom ožiarenia, horšie zvládnuteľný je trvalý syndróm suchého oka po strate pohárikovitých buniek. Na rohovke je po externej rádioterapii bežná erózia, horšou komplikáciou je keratitída a tvorba ulkusu.
Na prednom segmente oka je jedna z najzávažnejších postradiačných komplikácií neovaskulárny glaukóm, ktorý je aj jeden z hlavných dôvodov následnej sekundárnej enukleácie. Postradiačná katarakta je v súčasnej dobe mikrochirurgie elegantne operačne zvládnuteľná. Na zadnom segmente oka patria medzi neskoré komplikácie ožiarenia postradiačná retinopatia a postradiačná optikoneuropatia.
Postradiačná retinopatia sa delí na makulopatiu a periférnu retinopatiu. Prvýkrát bola popísaná v roku 1933. Klinicky sa prejavuje ako mikroaneuryzmy, teleangiektázie, tvrdé exsudáty, vatovité ložiská a edém makuly, neovaskularizácie, krvácanie do sklovca. Po vystavení ionizujúcemu žiareniu dochádza najprv ku strate endotelových buniek pri relatívnom zachovaní pericytov. Existuje hypotéza, že rozdielna citlivosť endotelových buniek a pericytov môže súvisieť s vystavením endotelových buniek vysokému množstvu kyslíka a železa v krvi, z ktorých sa tvoria voľné radikály a poškodzujú bunkové membrány. V acelulárnych kapilárach sa tvoria mikroaneuryzmy. Nakoniec vedie ischémia sietnice k rozvoju neovaskularizácií, a následne k hemoftalmu, k trakčnej amócii sietnice a k edému makuly. Na fluoresceínovej angiografii sa skoré zmeny zobrazujú ako oklúzia kapilár s nepravidelnými dilatáciami kapilár a mikroaneuryzmami v ich okolí [1].
Postradiačný edém makuly sa na základe optickej koherentnej tomografie delí na noncystoidný a cystoidný, a na foveolárny a extrafoveolárny. Podľa nálezu na fluoresceínovej angiografii sa delí na ischemický a neischemický. Skorým príznakom postradiačnej makulopatie je neischemický edém makuly, ktorý sa môže zmeniť na ischemický edém makuly [6].
V liečbe postradiačnej retinopatie a makulopatie sa skúšajú rôzne možnosti liečby. V súčasnosti je to najmä intravitreálna aplikácia triamcinolonu a bevacizumabu, laserfotokoagulácia, liečba v hyperbarickej komore. Po objavení sa ischemického edému je však zlepšenie centrálnej ostrosti zraku nepravdepodobné, bez ohľadu na to, akú liečbu pacient dostane.
Cieľom našej štúdie bolo zistiť pomocou metód bivariačnej a multivariačnej analýzy, či a do akej miery sú dávka ožiarenia makuly a vybrané charakteristiky pacientov asociované s rizikom vzniku postradiačnej makulopatie.
Obr. 1. Nádorové ložisko – melanóm choroidey v štádiu T1 - v blízkosti makuly zakreslené pred stereotaktickým ožiarením v r. 2013 – červená šípka 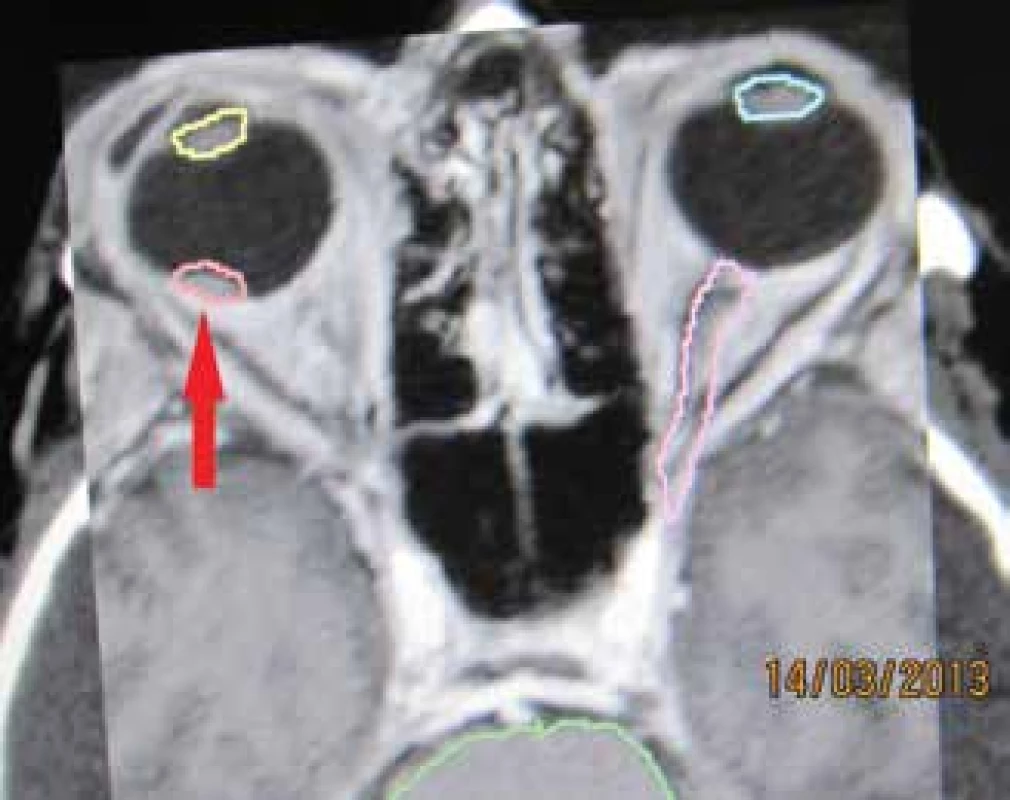
Obr. 2. Stereotaktický plan ožiarenia ložiska v r. 2013 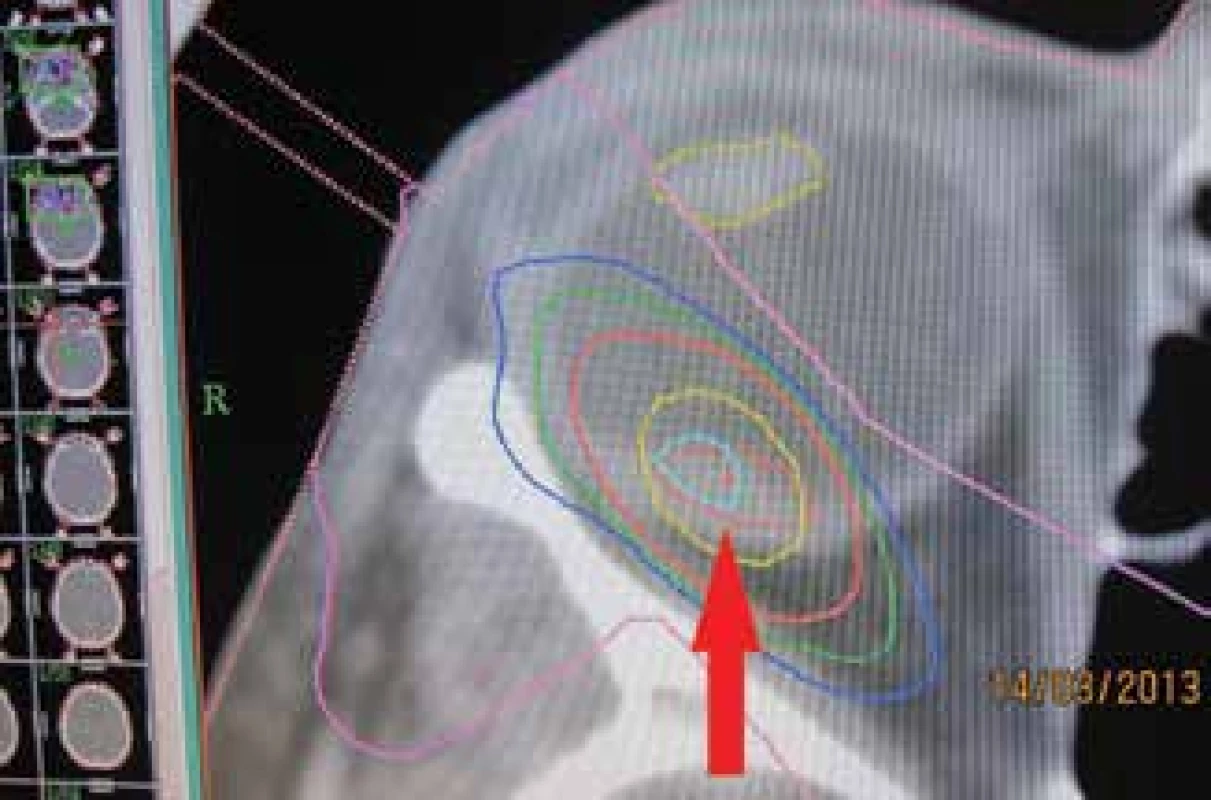
Obr. 3. Fluoresceínová angiografia nádorového ložiska o 4 roky neskôr v r. 2017 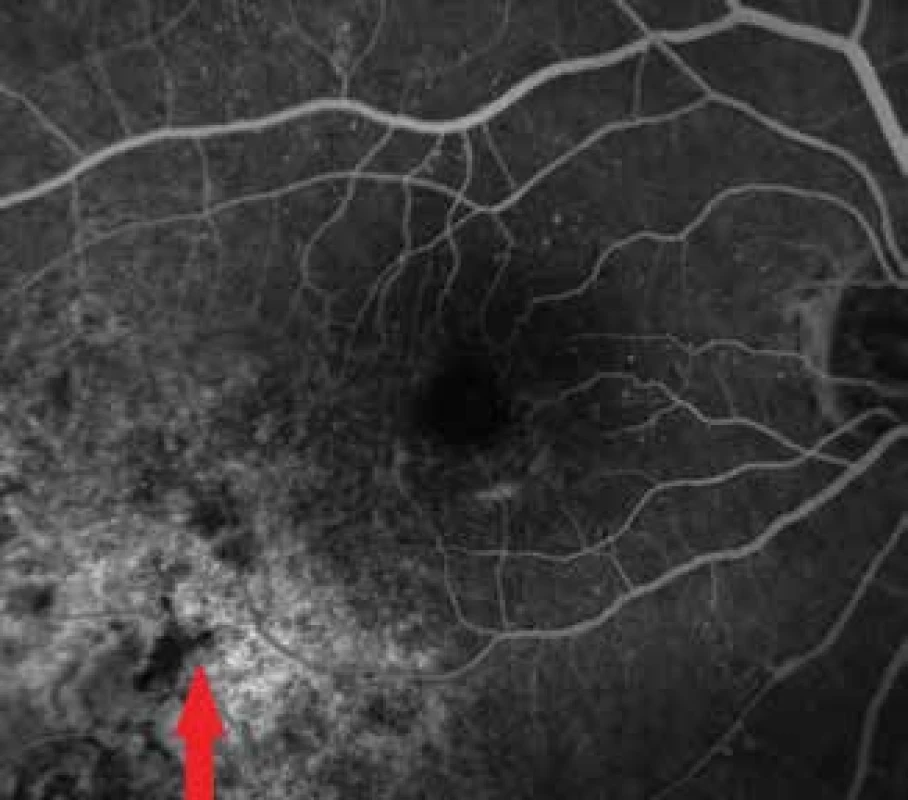
MATERIÁL A METODIKA
Analyzovali sme súbor 168 pacientov s malígnym melanómom corpus ciliare a chorioidey, ktorí podstúpili stereotaktickú rádiochirurgiu na lineárnom urýchľovači LINAC na Onkologickom ústave Sv. Alžbety v Bratislave v spolupráci s Klinikou Oftalmológie LF UK a UNB Ružinov v rokoch 2007-2016. Dávka ožiarenia na oblasť tumoru bola od 35,0 do 62,06 Gy, medián 40,13 Gy. Postradiačná makulopatia bola diagnostikovaná na základe nálezu na optickej koherentnej tomografii. Dáta boli retrospektívne vyhodnotené v januári 2018, teda sledovacie obdobie bolo 13-122 mesiacov.
VÝSLEDKY
V súbore 168 pacientov sa postradiačná makulopatia vyskytla u 49 pacientov (29%), pričom u 41 z nich (84%) to bolo u postekvatoriálne lokalizovaných tumorov.
Časový interval rozvoja makulopatie od ožiarenia bol od 1 do 62 mesiacov, medián 16 mesiacov. Stredná hodnota dávky ožiarenia makuly u pacientov s následným rozvojom makulopatie bola 37 Gy. Vzťah jednotlivých parametrov ku vzniku makulopatie sme vyhodnotili pomocou bivariačnej a multivariačnej analýzy.
Počas sledovacieho obdobia postúpilo enukleáciu 28 pacientov (17 %). Najčastejšou príčinou bol dolorózny neovaskulárny glaukóm, a to u 23 pacientov (82 % z enukleovaných). U 4 očí (14 %) bola nutná enukleácia pre progresiu lokálneho nálezu, pričom sa u všetkých pacientov jednalo o veľké tumory s objemom nad 1 cm3. U 1 pacienta (4 %) bolo dôvodom enukleácie rozhodnutie pacienta a jeho strach z ochorenia. Časový interval od ožiarenia po enukleáciu bol od 1 do 99 mesiacov, v priemere 26 mesiacov, medián 21,5 mesiaca.
Bivariačná analýza
Čo sa týka veku pacientov, mladší ako 60 rokov mali 1,8-krát vyššie riziko vzniku makulopatie ako pacienti nad 60 rokov (OR=1,776). Tento rozdiel nebol štatisticky signifikantný (p=0,1202). U pacientov s melanómom na pravom oku bolo 1,6–krát vyššie riziko rozvoja makulopatie ako u pacientov s melanómom na ľavom oku, avšak na základe bivariačnej analýzy tento vzťah nebol signifikantný (p = 0,1783). Pomerne nízka hodnota p ukazuje na nerovnomerné rozdelenie tejto charakteristiky medzi pacientmi s makulopatiou a bez makulopatie, preto sme ju zahrnuli do multivariačnej analýzy. U pacientov s tumormi lokalizovanými v chorioidee bolo 2,7-krát vyššie riziko makulopatie ako u pacientov s tumormi lokalizovanými v corpus ciliare. Tento rozdiel sa ukázal ako štatisticky nesignifikantný, ale pomerne nízka hodnota p ukazuje na možný vzťah (p = 0,1293). Pri tumoroch lokalizovaných postekvatoriálne bolo 1,6-krát vyššie riziko makulopatie ako pri tumoroch lokalizovaných preekvatoriálne, pričom tento rozdiel bol štatisticky nesignifikantný (p = 0,3234). Pri rozdelení tumorov na tie, ktoré sa nedotýkajú makuly, tie, ktoré sa dotýkajú makuly a tie, ktoré prekrývajú makulu, bolo najväčšie riziko vzniku makulopatie asociované s tumormi dotýkajúcimi sa makuly. Toto riziko nebolo signifikantné (p = 0,1201). Pri hodnotení objemu tumoru mali pacienti s nižším mediánom hodnoty objemu tumoru pred ožiarením štatisticky významne vyššie riziko vzniku makulopatie (p = 0,0423). Pri hodnotení dávky ožiarenia makuly nebol štatisticky signifikantný rozdiel medzi pacientmi, u ktorých sa rozvinula makulopatia v porovnaní s pacientmi bez makulopatie. Hodnota p nedosiahla štatistickú významnosť (p = 0,1147), avšak v bivariačnej analýze mohol byť vplyv dávky potlačený prítomnosťou iných charakteristík súčasne asociovaných s makulopatiou a s dávkou – inými slovami, charakteristiky s nerovnomerným rozdelením dávky, ako napríklad lokalizácia vzhľadom na ekvátor. Ďalej sme zistili, že pacienti s lepšou hodnotou centrálnej ostrosti zraku s korekciou pred ožiarením mali vyššie riziko rozvoja makulopatie – medián centrálnej ostrosti zraku u pacientov bez následného rozvoja makulopatie bol 20/80, u pacientov s následným rozvojom makulopatie 20/40. Charakteristiky a výstupy bivariačnej analýzy sú uvedené v tabuľke 1.
Tab. 1. Bivariačná analýza 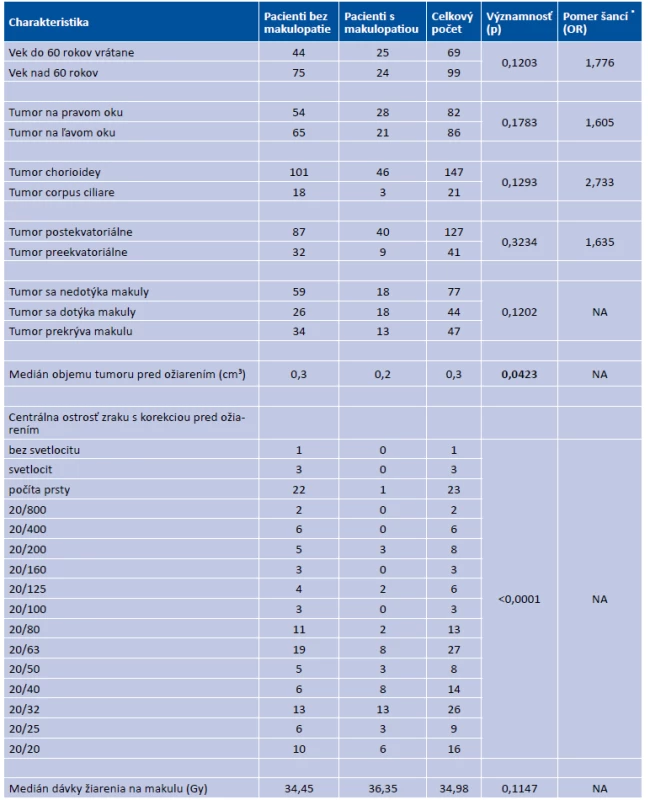
Číselné charakteristiky sú prezentované ako mediány a kategorické charakteristiky sú prezentované ako absolútne počty. OR* - pomer šance vzniku makulopatie u pacientov v hornej riadkovej kategórii k šanci vzniku makulopatie u pacientov v dolnej riadkovej kategórii danej vysvetľujúcej premennej. Napr. pre vek je OR = (25 / 44) : (24 / 75) = 1,776. Použité skratky: OR, pomer šancí; NA, neaplikovateľné. Multivariačná analýza
Multivariačné modelovanie preukázalo vysoko významný vplyv dávky ožiarenia na rozvoj makulopatie (p = 0,0016; graf 1). Model bol adjustovaný na vek (p = 0,0578), lateralitu (p = 0,0597), lokalizáciu tumoru postekvatoriálne (p = 0,0271) a na východiskovú centrálnu ostrosť zraku s korekciou (p = 0,0007). Charakteristiku dotyk makuly okrajom tumoru sme vo finálnom modeli neuvažovali z dôvodu kolinearity s centrálnou ostrosťou zraku (p = 0,0006). Výstupy multivariačnej analýzy uvádzame v tabuľke 2.
Graf 1. Kaplan-Meierove krivky prežívania bez makulopatie stratifikované podľa dávky na makulu. Krivky sú adjustované na charakteristiky pacientov uvedené v tabuľke 2. Štatistická významnosť Coxovho modelu proporcionálneho rizika: p = 0,0010 a štatistická významnosť vplyvu dávky na makulu: p = 0,0016 
Tab. 2. Multivariačná analýza 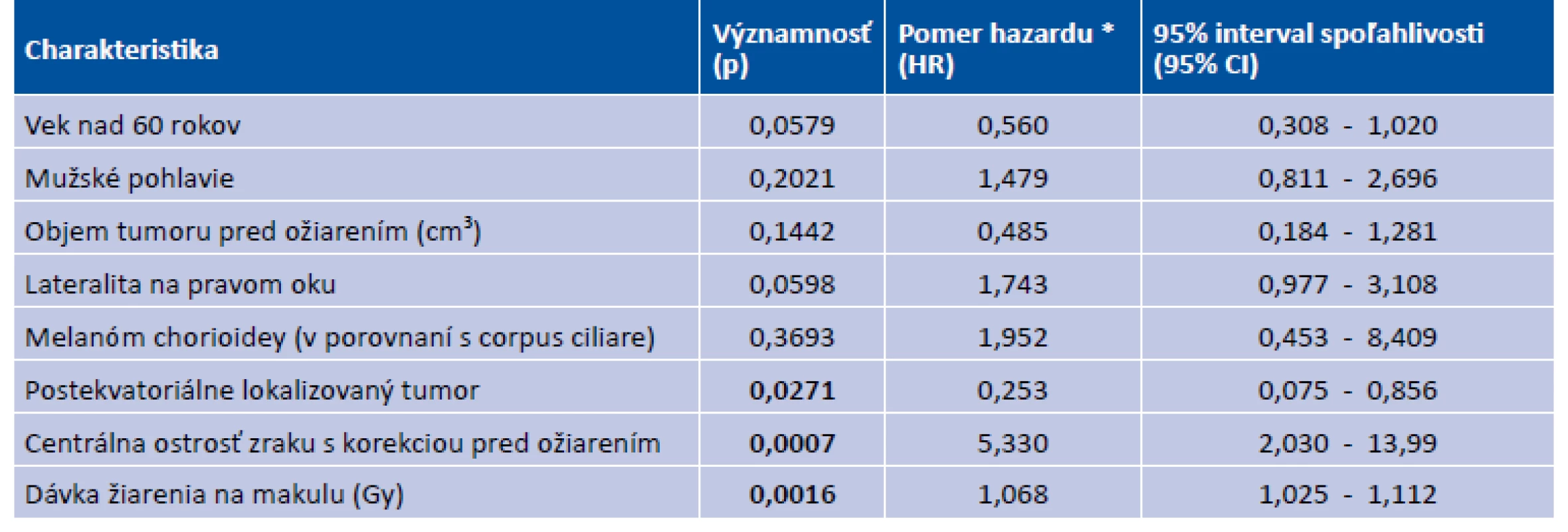
Testová štatistika modelu χ2 = 26,05 a zodpovedajúca dosiahnutá hladina významnosti modelu p = 0,001. Pomer hazardu * − pre kategorické vysvetľujúce premenné hodnota pomeru predstavuje nezávislý hazard (riziko) vzniku makulopatie u pacientov v uvedenej kategórii v porovnaní s hazardom vzniku makulopatie u pacientov v referenčnej (doplnkovej) kategórii za predpokladu, že ostatné charakteristiky majú rovnaké. Podobne u číselných charakteristík, každý nárast o jednotku v danej škále násobí hazard uvedeným faktorom HR. Kombinovaný efekt viacerých vysvetľujúcich premenných je potom súčinom individuálnych príspevkov. Použité skratky: HR, pomer hazardu; NA, neaplikovateľné. Na grafe 1 sú uvedené Kaplan-Meierove krivky prežívania u pacientov bez makulopatie stratifikované podľa dávky na makulu. Krivky sú adjustované na charakteristiky pacientov uvedené v Tabuľke 2. Štatistická významnosť Coxovho modelu proporcionálneho rizika: P = 0,0010 a štatistická významnosť vplyvu dávky na makulu: p = 0,0016.
Liečba postradiačnej makulopatie
U 5 pacientov bol ako liečba makulopatie podaný bevacizumab intravitreálne, a to 1-krát až 8-krát. U žiadneho z pacientov nedošlo po intravitreálnom podaní bevacizumabu ku zlepšeniu centrálnej ostrosti zraku.
DISKUSIA
Na základe údajov v literatúre je kľúčovým rizikovým faktorom pre rozvoj postradiačnej makulopatie dávka ožiarenia makuly. Pri dávke menej ako 45 Gy je rozvoj postradiačnej retinopatie nepravdepodobný, ak nie sú prítomné ďalšie rizikové faktory, ako je diabetes mellitus a súčasná liečba chemoterapiou, ktoré okrem rizika rozvoja retinopatie ovplyvňujú aj jej závažnosť. Vrchol incidencie je po 2-3 rokoch od ožiarenia [11]. V našom súbore bola stredná hodnota dávky ožiarenia makuly u pacientov s následným rozvojom makulopatie nižšia, a to 37 Gy.
V súbore pacientov po liečbe brachyterapiou, ktorý popísali Summamen et al., sa postradiačná makulopatia objavila u 20 z 85 očí (24 %), a to po 0,4 až 4,3 roku po ožiarení (medián 1,8 roka). Vznik makulopatie bol asociovaný so vzdialenosťou tumoru od fovey. Vzdialenosť zadného okraja tumoru od makuly viac ako 1,5 mm (1 dioptria) signifikantne redukovala riziko vzniku makulopatie (p = 0,030 podľa Mantel-Coxovho testu). Veľkosť tumoru sa nepreukázala ako rizikový faktor pre vznik makulopatie [13].
Stack et al. analyzovali výskyt postradiačných komplikácií u 92 pacientov po ožiarení malígneho melanómu uvey brachyterapiou s použitím I125. Postradiačná retinopatia bola najčastejšie sa vyskytujúcou komplikáciou, pričom u 23 % pacientov sa jednalo o makulopatiu, u 17 % o periférnu retinopatiu. Ožiarenie makuly dávkou viac ako 90 Gy následne viedlo u 63 % pacientov k rozvoju retinopatie (p < 0,01). Hrúbka tumoru nad 4 mm sa preukázala ako rizikový faktor pre vznik makulopatie (p = 0,003) [12].
V našom súbore bola takisto štatisticky signifikantná premenná súvisiaca s makulopatiou dávka ožiarenia makuly. Lokalizácia tumoru postekvatoriálne a dotyk makuly okrajom tumoru súvisia s blízkosťou makuly, a teda nepriamo aj s vyššou dávkou ožiarenia makuly.
Zaujímavá je asociácia makulopatie a lepšej východiskovej centrálnej ostrosti zraku s korekciou, pričom v bivariačnej analýze bola makulopatia štatisticky významne asociovaná aj s nižším mediánom objemu tumoru pred ožiarením. Môže to byť na vrub: a) včasnejšia diagnostika tumorov lokalizovaných na zadnom póle – majú menší medián objemu a po ožiarení vyššie riziko makulopatie, b) nižšie riziko enukleácie u pacientov s menšími tumormi a lepšou centrálnou ostrosťou zraku (u pacientov bez makulopatie bola v našom súbore enukleácia 1,6-krát častejšia). Ak má pacient nižšie riziko enukleácie, má aj vyššiu šancu rozvoja neskorých postradiačných komplikácií, ako je makulopatia a optikoneuropatia, ktorých by sa pacienta prirodzene neobjavili, ak by musel podstúpiť enukleáciu.
Vyšší výskyt makulopatie na pravom oku si vysvetľujeme väčším mediánom objemu tumorov na pravom oku, ktorý bol 0,3 cm3, zatiaľ čo medián objemu tumorov na ľavom oku bol 0,26 cm3. Čo sa týka vzdialenosti nádorov od makuly, na pravom oku bolo z celkového počtu 82 nádorov 59 lokalizovaných postekvatoriálne (72 %), na ľavom bolo z celkového počtu 86 nádorov 68 lokalizovaných postekvatoriálne (79 %). So vzdialenosťou od makuly teda rozdiel v prevalencii makulopatie medzi pravým a ľavým okom nesúvisí.
Bevacizumab v dávke 1,25 mg intravitreálne sa používa na liečbu vekom podmienenej degenerácie makuly, diabetickej retinopatie a venóznych oklúzií sietnice. Je to humanizovaná monoklonálna protilátka proti cievnemu endoteliálnemu rastovému faktoru (VEGF). Predpokladá sa, že jeho blokáda znižuje cievnu permeabilitu a zabraňuje abnormálnej neovaskularizácii. Po intravitreálnom podaní bevacizumabu sa u pacientov s postradiačnou retinopatiou môže centrálna ostrosť zraku zlepšiť, toto zlepšenie však býva vo väčšine prípadov len dočasné. Centrálna ostrosť zraku sa zvyčajne do 1 roka po podaní vráti na rovnakú úroveň, ako bola pred podaním injekcie [3].
Intravitreálne podanie triamcinolon acetátu v dávke 4 mg sa používa v liečbe edému makuly zapríčineného rôznymi ochoreniami. Mechanizmus jeho účinku je slabo objasnený, predpokladá sa, že má vplyv na obnovu vnútornej retinálnej bariéry moduláciou cytokínov a reguláciou permeability kapilár. Túto liečbu však môže skomplikovať steroidný glaukóm [11].
V niektorých indikáciách si zachovala svoje miesto v liečbe postradiačnej retinopatie aj laserfotokoagulácia. Preukázalo sa, že panretinálna laserfotokoagulácia je efektívna v liečbe proliferatívnej retinopatie. Fokálna laserfotokoagulácia sa v minulosti používala v liečbe edému makuly, pričom po ošetrení viedla u niektorých pacientov k regresii edému. Avšak po dvoch rokoch od ošetrenia už nie je rozdiel v centrálnej ostrosti zraku medzi pacientmi, ktorí boli liečení laserkoaguláciou a tými, ktorí liečení neboli [7].
Vzhľadom na to, že súčasné možnosti liečby postradiačnej retinopatie nie sú príliš úspešné, niektoré autority sa zameriavajú na jej prevenciu. Oliver et al. testovali efekt 1000 CSt silikónového oleja, 5000 CSt silikónového oleja, perfluorokarbónu a ťažkých olejov ako ochranu proti pôsobeniu I125 na kadaveróznych očiach. Najväčší ochranný vplyv mal 1000 CSt silikónový olej, ktorý mal až o 55 % väčší efekt oproti sklovcu na zabránenie šírenia žiarenia. Pars plana vitrektómia s tamponádou 1000 CSt silikónovým olejom v kombinácii s brachyterapiou môže byť užitočnou liečebnou metódou, pričom v niektorých centrách sa aj realizuje [9].
V našom súbore bol bevacizumab ako liečba postradiačnej makulopatie podaný 5 pacientom, pričom ani u jedného z nich sa centrálna ostrosť zraku nezlepšila. V makule už zrejme došlo k rozvoju ischemického edému, pri ktorom je liečba bevacizumabom neúspešná, rovnako ako ostatné v súčasnosti dostupné možnosti.
Cieľom každej liečby melanómu uvey je zabránenie metastatickému rozsevu [10,2]. Monitorovanie malých pigmentových lézií - névov a sledovanie ich prípadnej transformácie na melanóm má v klinickej praxi veľký význam. Oftalmológ využíva v svojej praxi zobrazovacie metódy, ako je optická koherentná tomografia, na posúdenie dynamiky zmien v ložisku [8].
ZÁVER
Postradiačné komplikácie nám komplikujú výsledky liečby melanómu uvey žiarením, a to zhoršením centrálnej ostrosti zraku, a niekedy aj nutnosťou sekundárnej enukleácie. Postradiačná makulopatia patrí medzi neskoré zrak ohrozujúce komplikácie. Dávka ožiarenia makuly je najvýznamnejším rizikovým faktorom pre jej rozvoj. Účinná liečba v súčasnosti neexistuje. Po liečbe melanómu uvey žiarením je nutná dlhodobá dispenzarizácia oftalmológom, a to nie len pre kontrolu samotného nádoru, ale aj kvôli diagnostike a liečbe možných postradiačných komplikácií.
Autori práce prehlasujú, že vznik a téma odborného článku a jeho zverejnenie nie je predmetom stretu záujmov a nie je podporené žiadnou farmaceutickou firmou.
MUDr. Pavlína Zahorjanová
Očné oddelenie FNsP Žilina, V. Spanyola 43, 012 07 Žilina
Do redakce doručeno dne: 8. 8. 2018
Zdroje
1. Archer, B.D., Amoaku, W.M., Gardiner, T.A.: Radiation retinopathy – clinical, histopathological, ultrastructural and experimental correlations. Eye, 5; 1991 : 239-51.
2. Damato, B.: Ocular treatment of choroidal melanoma in relation to the prevention of metastatic death - A personal view. Prog Retin Eye Res [online]. Mar 2018 [cit. 21. 8.2018]. Dostupné na https://www.ncbi.nlm.nih.gov/pubmed/29571968.
3. Finger, P.T.: Radiation retinopathy is treatable with anti-vascular endothelial growth factor bevacizumab (Avastin). Int J Radiat Oncol Biol Phys, 70(4); 2008 : 974-7.
4. Furdová, A., Šramka, M., Waczulíková, I., et al.: Stereotaktická rádiochirurgia (LINAC) uveálnych melanómov; postradiačné komplikácie. Cesk slov oftalmol, 71(3); 2015 : 134-42.
5. Furdová, A., Šramka, M.: Uveal malignant melanoma and stereotactic radiosurgery. Saarbrucken, LAP LAMBERT Academic Publishing, 2014, 181 p.
6. Horgan, N., Shields, C.L., Mashayekhi, A., et al.: Classification and treatment of radiation maculopathy. Curr Opin Ophthalmol, 21(3); 2010 : 233-8.
7. Hykin, P.G., Shields, C.L., Shields, J.A., et al.: The efficacy of focal laser therapy in radiation-induced macular edema. Ophthalmology, 105(8); 1998 : 1425-9.
8. Neroev, V.V., Saakyan, S.V., Myakoshina, E.B., et al.: Role of optical coherence tomography angiography in diagnostics of early choroidal melanoma and circumscribed choroidal hemangioma. Vestn Oftalmol, 134(3); 2018 : 4–18.
9. Oliver, S.C., Leu, M.Y., DeMarco, J.J., et al.: Attenuation of iodine 125 radiation with vitreous substitutes in the treatment of uveal melanoma. Arch Ophthalmol, 128(7); 2010 : 888-93.
10. Shields, C.L., Mashayekhi, A., Shields, J.A.: By Sleight of Hand, Prognosis Determined-Even for Small Choroidal Melanoma. JAMA Ophthalmol, 136(5); 2018 : 488–9.
11. Singh, A.D., Damato, B.: Clinical Ophthalmic Oncology. In: Basis Principles and Diagnostic Techniques. Berlin, Springer, 2014, 99-109 p.
12. Stack, E., Elder, M., Abdelaal, A., et al.: New Zealand experience of I125 brachytherapy of uveal melanoma. Clin Exp Ophthalmol, 33(5); 2005 : 490-4.
13. Summanen, P., Immonen, I., Kivelä, T., et al.: Radiation related complications after ruthenium plaque radiotherapy of uveal melanoma. Br J Ophthalmol, 80; 1996 : 732-739.
Štítky
Oftalmologie
Článek Primární orbitální teratom
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2019 Číslo 1- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Možnosti využití přípravku Desodrop v terapii a prevenci oftalmologických onemocnění
- Normotenzní glaukom: prevalence a zásady terapie
-
Všechny články tohoto čísla
- Využití shear waves elastografie k diagnostice změn okohybných svalů u pacientů s endokrinní orbitopatií
- Léčba idiopatické choroidální neovaskulární membrány ranibizumabem – naše zkušenosti
- Postradiačná makulopatia u pacientov s malígnym melanómom corpus ciliare a chorioidey po stereotaktickej rádiochirurgii
- Efektivní separace tkáňových vrstev dárcovské rohovky pro DMEK injekcí tekutiny mezi Descemetskou membránu a rohovkové stroma: Výsledky prvního souboru operací
- Primární orbitální teratom
- Pozdní pooperační syndrom distenze pouzdra
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pozdní pooperační syndrom distenze pouzdra
- Primární orbitální teratom
- Léčba idiopatické choroidální neovaskulární membrány ranibizumabem – naše zkušenosti
- Postradiačná makulopatia u pacientov s malígnym melanómom corpus ciliare a chorioidey po stereotaktickej rádiochirurgii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



