-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
In vivo konfokální mikroskopie rohovky: princip metody a současné možnosti
Autoři: G. Mahelková 1,2; M. Česká Burdová 1; M. Odehnal 1; D. Dotřelová 1
Působiště autorů: Oční klinika dětí a dospělých 2. LF UK a FN Motol 1; Ústav fyziologie 2. LF UK 2
Vyšlo v časopise: Čes. a slov. Oftal., 73, 2017, No. 4, p. 155-160
Kategorie: Původní práce
Souhrn
In vivo konfokální mikroskopie rohovky je moderní zobrazovací metoda, která umožňuje zobrazit jednotlivé vrstvy rohovky. Metoda je neinvazivní a představuje rychlou metodu k zobrazení rohovky v „naturálním“ (fyziologickém) stavu, bez artefaktů způsobených zpracováním ex vivo preparátů. Metoda umožňuje kvantitativně i kvalitativně posoudit strukturu jednotlivých vrstev rohovky – počet buněk, nervových vláken a jejich morfologii, a také sledování změn v čase.
V současnosti je tak metoda využívána při studiu různých onemocnění rohovky a povrchu oka a rovněž ke sledování změn těchto struktur při systémových onemocněních. V odborné literatuře se můžeme potkat s třemi typy klinicky používaných in vivo rohovkových konfokálních mikroskopů. Výsledky získané na různých přístrojích však nejsou přímo srovnatelné. Práce popisuje základní principy metody, možnosti jejího využití a důležité rozdíly mezi v současnosti používanými přístroji.Klíčová slova:
konfokální mikroskopie, rohovkaÚVOD
Konfokální mikroskop poprvé popsal Goldmann v roce 1940 a později ho v roce 1957 patentoval M. Minsky (6, 10). O deset let později M. Petráň a M. Hadravský z Lékařské fakulty UK v Plzni patentovali konfokální mikroskopii na bázi rotujícího Nipkowova kotouče (23). S tímto přístrojem (v odborné literatuře je znám pod názvem Tandem Scanning Confocal Microscope) byly poprvé získány kvalitní optické řezy ze silného preparátu, konkrétně z mozkové tkáně.
V současnosti je princip konfokální mikroskopie využíván i pro in vivo zobrazení povrchu oka, zejména rohovky. Metoda umožňuje zobrazit jednotlivé vrstvy rohovky ve frontální rovině. Je neinvazivní a představuje rychlou metodu k zobrazení rohovky v „naturálním“ (fyziologickém) stavu, bez artefaktů způsobených zpracováním ex vivo preparátů. Umožňuje kvantitativně i kvalitativně posoudit strukturu jednotlivých vrstev rohovky – počtu buněk, nervových vláken a jejich morfologii, a také sledování změn v čase (2, 6, 8, 10).
V české oftalmologické literatuře publikovala základní informace o metodě a možnostech jejích využití, především při diagnostice a sledování onemocnění rohovky, Pirnerová a kol. (27). V současnosti dochází k rychlému rozvoji této metody a tím i k rozšíření možností jejího využití. Práce shrnuje aktuální možnosti přístrojového vybavení a uplatnění této zobrazovací techniky.
Princip konfokální mikroskopie
Rozlišovací schopnost klasických optických mikroskopů je interferenčními jevy omezena na cca 0,2 µm, přičemž tato hranice je v praxi obtížně dosažitelná, a to zejména u silnějších preparátů. Nepříznivě se projevuje zvláště vliv parazitního osvětlení. Z nezaostřených rovin se odráží mnohem více světla než z roviny zaostřené. Rušivého zamlžení obrazu světlem z mimoohniskových rovin se lze do značné míry zbavit pomocí konfokální mikroskopie.
Termín konfokální („mající stejné ohnisko“) označuje optickou soustavu, ve které jsou objektiv i kondenzor zaostřeny na stejný bod. V konfokálním mikroskopu je světlo bodového zdroje zaostřeno na vybraný bod do roviny preparátu a světlo odražené nebo jím prošlé je zaostřeno na bodovou clonu, která zachytí světlo přicházející z okolí, a to jak ze stran, tak z míst nad i pod ohniskovou rovinou. Tato clona tedy působí jako prostorový filtr. Světlo nenesoucí informaci ze zvoleného bodu preparátu je z tvorby výsledného obrazu vyloučeno. Intenzita světla v obrazové rovině velmi rychle klesá s rostoucí vzdáleností od pozorovaného bodu, proto má zobrazovací soustava velmi malou hloubku ostrosti a vysokou rozlišovací schopnost (15, 24).
In vivo konfokální mikroskopie rohovky
V roce 1985 Lemp a spolupracovníci publikoval první konfokální snímky rohovky v celé její tloušťce (14). Jak již jsme zmiňovali výše, má konfokální soustava v porovnání s konvenčními mikroskopy redukovanou hloubku ostrosti s nejen kvalitnějším axiálním, ale zároveň i laterálním rozlišením. Klinické rohovkové konfokální mikroskopy mají typicky hloubku ostrosti od 4 do 26 µm, dle typu mikroskopu, a laterální rozlišení 1–2 µm. Zároveň je takto uspořádaný systém limitovaný velmi malým zorným polem. Větší zorné pole tak získá pomocí postupného snímání „bod po bodu“. To může být teoreticky zajištěno buď pohybem vzorku před stacionárním mikroskopem, pohybem mikroskopu nad stacionárním vzorkem nebo rozmítáním paprsku. Moderní in vivo konfokální mikroskopy používají druhou nebo třetí možnost. Laterální rozlišení je dále limitováno rychlostí snímání jednotlivých obrázků (snímků), protože při snímání živých objektů nemůžeme zcela vyloučit mimovolní pohyby (dýchání, oční pohyby). Signál produkovaný odraženým světlem in vivo konfokálního mikroskopu je typicky dále detekován elektronickým zařízením typu CCD kamery. Snímky jsou zachyceny s rychlostí nejméně 25 snímků za sekundu (10, 12, 20).
V současnosti se v odborné literatuře můžeme potkat s třemi typy klinicky používanými in vivo rohovkovými konfokálnímí mikroskopy:
- Tandem Scanning konfokální mikroskop – TSCM; Tandem Scanning, Reston, Virginia, USA a Advanced Scanning Corporation, New Orleans, LA, USA; oba komerčně již nedostupné.
- Slit-scanning konfokální mikroskop - SSCM; ConfoScan 4 (ConfoScan 3) Nidek Technologies, Italy; Tomey Corporation, Cambridge, MA, USA a Helmut Hund, Wetzlar, Germany.
- Heidelberg Retina Tomograph Rostock Corneal Module laser scanning konfokální mikroskop – HRT II nebo HRT III; Heidelberg Engineering, Heidelberg, Germany (6, 8, 12).
Tandem scanning konfokální mikroskop (TSCM)
TSCM pracuje na bázi rotujícího Nipkowova kotouče, který obsahuje více než 64 000 bodových otvorů o průměru 20–60 µm (dle typu mikroskopu) uspořádaných do Archimedovy spirály. Každý otvor má konjugovaný otvor na opačné straně kotouče. Kotouč rotuje rychlostí 900 otáček za minutu. V každém okamžiku prochází světlo asi přes 100 otvorů. Odražené světlo prochází konjugovaným otvorem na druhé straně kotouče. Rotace disku tak umožňuje snímání celého vzorku. Poměr plochy disku k otvorům určuje množství procházejícího světla, což bývá 0,5 % – 1 % (0,5 % pro otvory 20 µm). Získáme snímek s relativně nízkým kontrastem, což může omezovat zobrazení malých struktur (pod 5 µm). Navíc ke kompenzaci malého množství procházejícího světla je třeba užít silný světelný zdroj (xenonová nebo rtuťová oblouková lampa). To může způsobovat výraznější oslnění pacientů při vyšetřování (6, 12, 20).
Slit scanning konfokální mikroskop (SSCM)
Tento typ konfokálního mikroskopu používá pro osvětlení i pozorování aperturu ve formě úzké vertikální štěrbiny. Rychle oscilující dvoustranné zrcadlo snímá postupně konfokální obrázky z osvětlující a zobrazující štěrbiny. Štěrbinovitá apertura (300 µm v případě typu Confoscan 4, NIDEK Technologies) umožňuje větší množství pronikajícího světla než v případě TSCM, což zvyšuje jas a kontrast pozorovaného pole. Díky tomu se pozorované struktury zobrazují jasněji, ostřeji a s více detaily. Vyšší průnik světla také umožňuje snížit intenzitu osvětlení (12-V halogenová lampa), což zaručuje vyšší komfort pro pacienta. Zvýšeného jasu a kontrastu u SSCM je částečně dosaženo na úkor zvýšené hloubky ostrosti, která je v případě Confoscan 3 a Confoscan 4 přibližně 26 µm. Rovněž užití štěrbiny znamená, že mikroskop je skutečně konfokální jen v ose kolmé na výšku štěrbiny. Krok posunu mezi snímky lze nastavit od 1 µm, během jednoho snímání získat až 350 obrázků. Při nastaveném kroku 5 µm tak v jednom cyklu nasnímáme rohovku v celé její tloušťce dvakrát (6, 16, 20).
Laserový skenovací konfokální mikroskop Heidelberg Retina Tomograph Rostock Corneal Module (LSCM)
Příkladem LSCM je Heidelberg Retina Tomograph Rostock Corneal Module (HRT II nebo HRT III), který používá koherentní červené světlo o vlnové délce 670 nm z helium neonového laserového zdroje. Jde o laser třídy 1, který dle definice nepředstavuje žádné nebezpečí pro oko. Přesto dle pokynů výrobce by pro zajištění bezpečnosti vyšetřujícího i vyšetřovaného neměla délka jednotlivého vyšetření přesáhnout 3 000 s (50 min).
Laserový paprsek je promítán postupně nad každým bodem vyšetřované oblasti. Pro nasnímání obrázku musí být laserový paprsek vychýlený ve dvou na sebe kolmých směrech. Toho je dosaženo dvěma snímacími zrcadly: rezonanční skener snímá paprsek horizontálně a galvanometrický skener snímá tuto linii vertikálně a vytváří tak obraz zorného pole. Snímání odraženého světla je zajištěno stejnými dvěma zrcadly. Odražené světlo je vychýleno na detektor (diodu), následně je signál digitalizován a vytvořen obraz. Laterální rozlišení tohoto mikroskopu jde dle údajů výrobce 1 µm a hloubka ostrosti 4 µm. V manuální modu lze získat optické řezy celou tloušťkou rohovky, pomocí automatického modu však jen řezy v rozmezí 80 µm tloušťky (6, 25).
Snímky z konfokálního mikroskopu
Kvalita snímků obecně závisí na dvou hlavních faktorech: kontrastu a rozlišení. Rozlišení závisí na numerické apertuře objektivu, reflektivitě pozorovaných struktur a vlnové délce osvětlujícího světla.
Všemi zmíněnými typy přístrojů lze získat snímky na úrovni mikrostruktury rohovky. Zřetelné jsou morfologické změny ve struktuře buněk epitelu a endotelu, jádra keratocytů, v některých případech i těla keratocytů a jejich výběžky, nervová vlákna i cizorodé elementy – vlákna plísní i jiné mikroorganismy. Další výhodou je možnost kvantitativního hodnocení zobrazených struktur za normálních okolností i v případech patologií nebo po chirurgických zákrocích na rohovce. Kvalita zachycených struktur se však může významně lišit v závislosti na typu použitého přístroje a také na zkušenosti vyšetřujícího (5, 16, 20).
Všechny zmíněné rohovkové konfokální mikroskopy vyžadují při vyšetření určitý typ kontaktu s rohovkovou. V případě TSCM a SSCM optický kontakt zprostředkovává viskózní gel nanášený na objektiv přístroje. V případě LSCM se používá speciální násadka (kryt) na objektiv, která během vyšetření rohovku oplošťuje. Ve všech případech získáme obrázky jednotlivých vrstev rohovky ve frontální rovině. Snímky pořízené LSCM mají vyšší kontrast než SSCM a TSCM. Kromě toho v případě SSCM dále kontrast klesá směrem k periferii snímků. Je rovněž nutné si uvědomit, že velikost objektů na získaných snímcích lze přímo porovnávat jen na snímcích získaných ze stejného typu mikroskopu a při užití stejné intenzity osvětlení (6, 29).
Obraz jednotlivých vrstev rohovky při vyšetření rohovkovým konfokálním mikroskopem
Rohovka je specializovaná transparentní tkáň, která je zároveň hlavní refrakční částí optického systému oka. Její schopnost propouštět světlo je dána přesnou organizací jednotlivých vrstev a složek extracelulární matrix, správnou hydratací a avaskularitou.
V rohovce rozlišujeme 5 vrstev: rohovkový epitel (tvořený 6 vrstvami postupně se oplošťujících buněk), Bowmanovu membránu, stroma, Descemetovu mebránu a endotel. 90 % tkáně rohovky představuje stroma. Je tvořeno přesně uspořádanými lamelami z kolagenních vláken a proteoglykany, které jsou syntetizovány stromálními buňkami – keratocyty. Endotel je tvořen jednou vrstvou buněk. Má zásadní úlohu při udržování správné hydratace rohovky (7).
Konfokální mikroskopie rohovky umožňuje zobrazit jednotlivé vrstvy rohovky in vivo.
V rohovkovém epitelu můžeme zobrazit postupně vrstvy 3 typů buněk: ploché povrchové buňky (obr. 1), polygonální intermediární buňky a vrstvu cylindrických bazálních buněk (obr. 2). Normální hodnoty buněčné denzity a velikosti buněk v jednotlivých vrstvách se u jednotlivých jedinců výrazně liší.
Obr. 1. Vrstva epitelu. Povrchové epiteliální buňky (SSCM; Confoscan 3, NIDEK Technologies 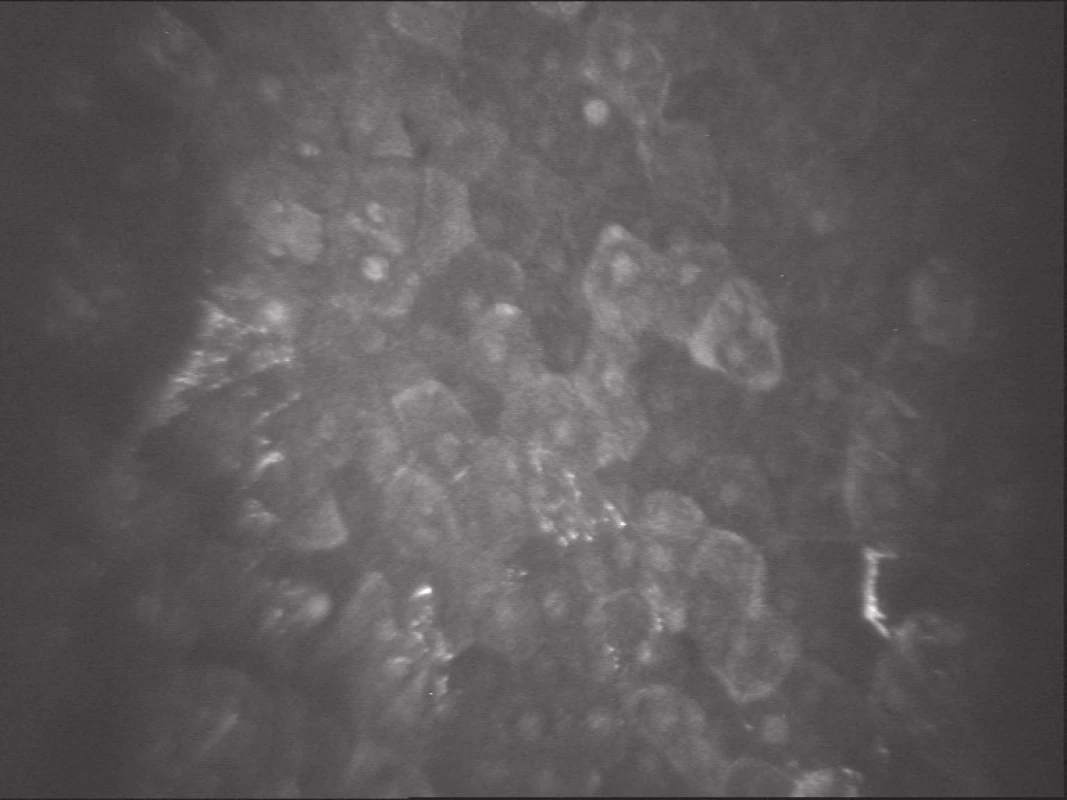
Obr. 2. Vrstva epitelu. Bazální epiteliální buňky (SSCM; Confoscan 3, NIDEK Technologies) 
Obvykle není možné zobrazit detaily acelulárních struktur bazální membrány epitelu a Bowmanovy membrány. U zdravých rohovek je však dobře rozeznatelný subbazální nervový plexus, lokalizovaný mezi vrstvou bazálních epitelových buněk a předními vrstvami Bowmanovy membrány, a subepitelový plexus lokalizovaný pod Bowmanovou membránou (obr. 3).
Obr. 3. Vlákna subepiteliáního nervového plexu (SSCM; Confoscan 3, NIDEK Technologies) 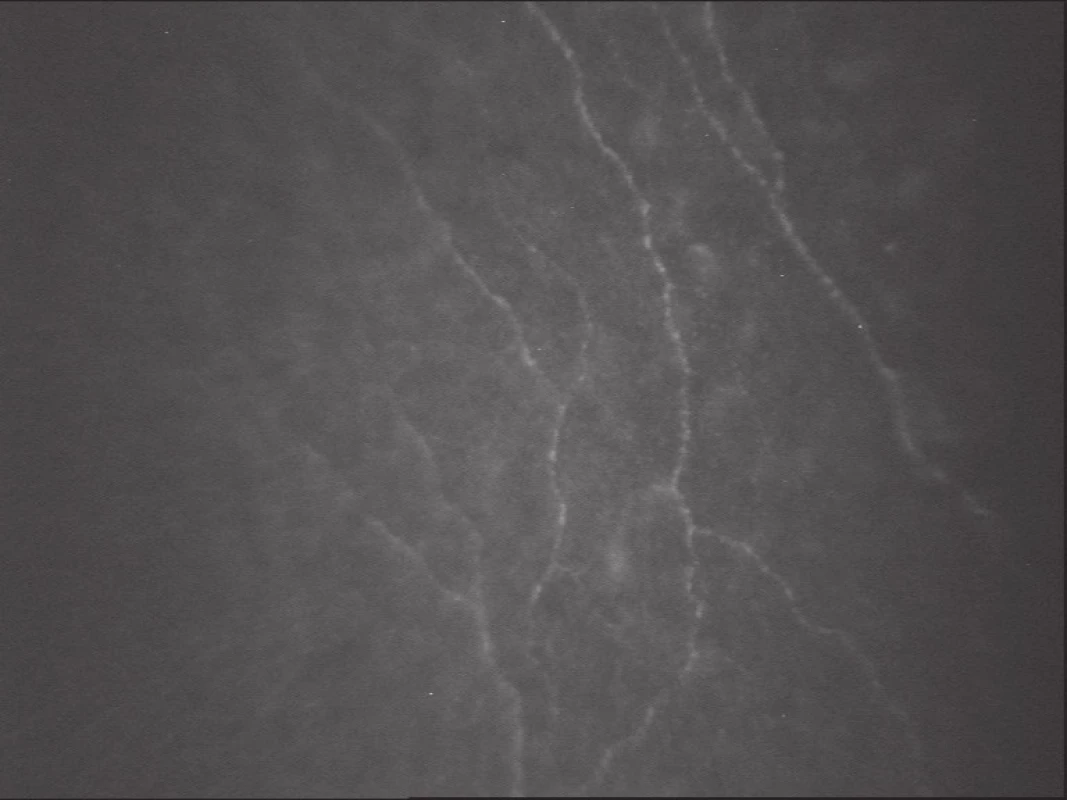
Stroma rohovky představuje 80–90 % z celkového objemu tkáně rohovky. Můžeme zde rozlišit složku buněčnou, nebuněčnou a neurosenzorickou. Buněčnou složku představují především keratocyty, které tvoří asi 5 % z celkového objemu stromatu. Nebuněčnou složku (90–95 % stromatu) představují přesně uspořádané kolagenní lamely a další složky extracelulární matrix. Třetí složku představuje dříve popsaný nervový plexus a izolovaná stromální nervová vlákna. V obrazu konfokálního mikroskopu typicky nacházíme nepravidelná reflektivní oválná tělíska, která představují jádra keratocytů, a jsou obklopena téměř transparentní (tmavě šedou nebo černou) acelulární matrix. V nepřítomnosti patologických procesů ve stromatu se tak složky extracelulární matrix nezobrazují vzhledem k jejich takřka dokonalé transparentnosti, která je podmínkou normální funkce rohovky. Průměrná denzita keratocytů je nejvyšší v předním stromatu (obr. 4) a klesá směrem k vrstvám středního stromatu a následně opět mírně stoupá v zadním stromatu (obr. 5) (2). Dále se ve stromatu, především v jeho povrchových vrstvách, zobrazují nervová vlákna náležející k hlubokému stromálnímu plexu. Nervová vlákna jsou zde třikrát až pětkrát silnější než vlákna subbazálního a subepiteliálního plexu a často zastihneme i typické větvení ve tvaru ypsilon (obr. 6). Nervová vlákna se obvykle nenacházejí v zadních vrstvách stromatu.
Obr. 4. Stroma. Přední stroma s viditelnými jádry keratocytů (SSCM; Confoscan 3, NIDEK Technologies) 
Obr. 5. Stroma. Zadní stroma s viditelnými jádry keratocytů (SSCM; Confoscan 3, NIDEK Technologies) 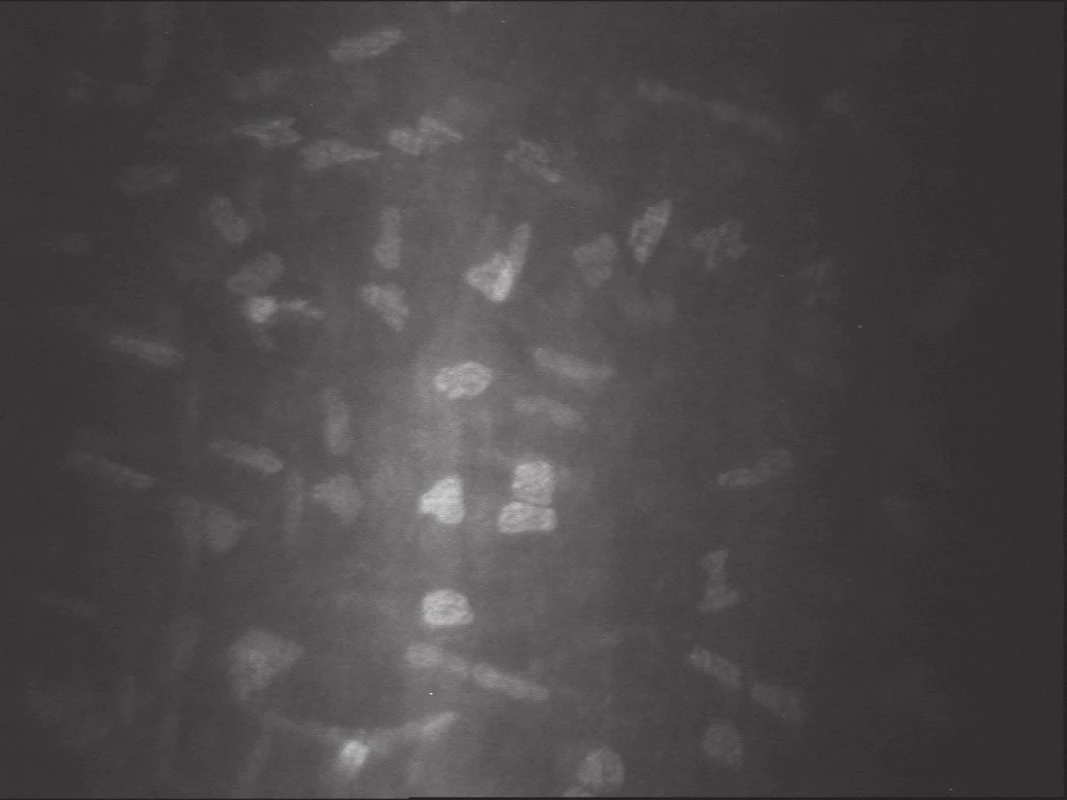
Obr. 6. Stroma. Stromální nerv – ypsilon větvení (SSCM; Confoscan 3, NIDEK Technologies) 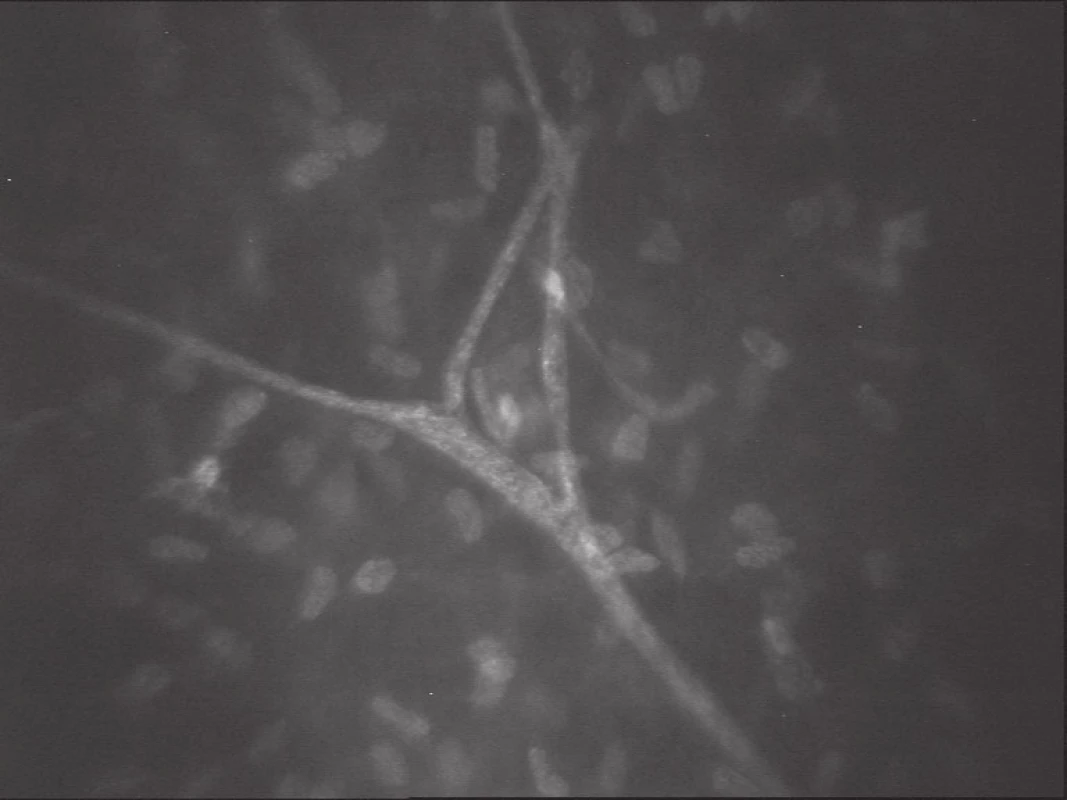
Descemetova membrána není u zdravých rohovek, podobně jako Bowmanova membrána, zobrazitelná v konfokálním mikroskopu. Jsou však zobrazitelné její patologické změny při některých onemocněních rohovky jako je zadní rohovková dystrofie nebo změny u primárního vrozeného glaukomu.
Nejvnitřnější vrstvu představuje jednovrstevný endotel. Zobrazuje se jako vrstva hexagonálních nebo polygonálních pravidelně uspořádaných buněk (obr. 7). Denzita endotelových buněk je nejvyšší při narození a v průběhu života postupně klesá. Descemetova membrána a endotel nemá u lidí nervové zásobení (3, 6, 8, 9, 10, 17).
Obr. 7. Vrstva endotelu. Hexagonální endoteliální buňky (SSCM; Confoscan 3, NIDEK Technologies) 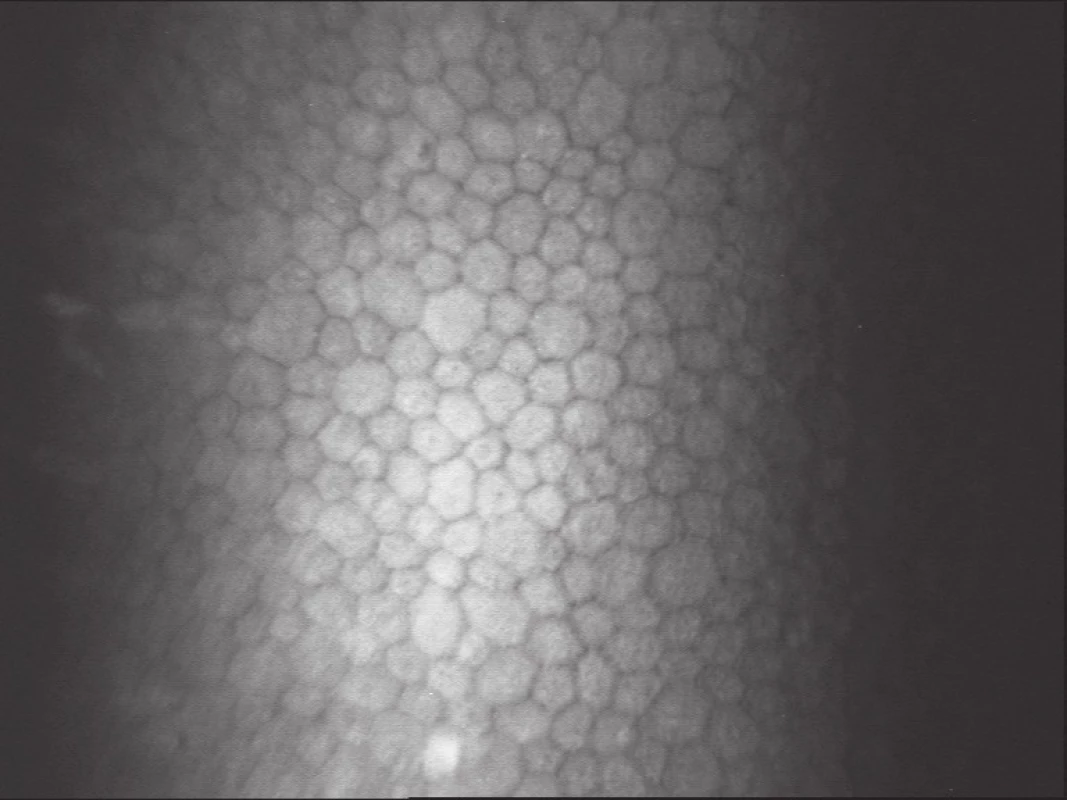
Porovnání nálezů získaných pomocí různých typů přístrojů
Při srovnání přístrojů pracujících na principu bílého světla i laseru nebyly nalezeny zásadní rozdíly při zobrazení struktur zdravé a patologické rohovky. Zdá se, že pro studium změn epitelových buněk je možné získat lepší zobrazení pomocí LSCM, naopak pro studium změn endotelu se jeví jako výhodnější použití SSCM (Confoscan 3, NIDEK Technology). Při vyšetření pomocí LSCM dochází k přímému kontaktu přístroje (objektivu, resp. jeho krytu) s rohovkou, a to může vést k vzniku některých artefaktů. Typicky jsou při vyšetření LSCM často pozorovatelná nařasení v oblasti Descemetovy membrány, která mohou imitovat nálezy např. u keratokonu nebo pooperačně v oblasti terče po keratoplastice. Signifikantní rozdíly byly rovněž nalezeny při hodnocení denzity endotelových buněk pomocí obou systémů. Počty endotelových buněk při hodnocení pomocí LSCM jsou signifikantně vyšší než výsledky získané pomocí Confoscan 3 a spekulárním mikroskopem SP1000, Topcon (5, 9, 20).
Velká pozornost je v poslední době věnována také změnám subbazálního nervového plexu u různých systémových onemocnění jako je diabetes mellitus, revmatologická onemocnění a neurologická onemocnění, např. m. Parkinson, amyotrofická laterální skleróza, idiopatická polyneuropatie tenkých vláken (1, 11, 18, 19, 21, 31, 32). Pro zobrazení nervových vláken byl využíván především přístroj SSCM a LSCM. Mezi hodnocené parametry obvykle patří celkový počet (hlavních) nervových vláken, celková délka nervových vláken, počet větvení a tortuozita nervových vláken (30). Absolutní hodnoty převedené na mm² se mohou lišit dle použitého přístroje. Jako vysoce reproducibilní parametr byla vyhodnocena délka a počet nervových vláken (19, 26). Obecně bývá hodnota celkové délky vláken ve studiích prováděných na přístrojích typu SSCM a TSCM nižší než při použití LSCM, celkový počet vláken naopak vyšší (28). Potenciálně zajímavý, ale dosud s nedořešeným systémem hodnocení, je parametr tortuozity (4,13). V současnosti se dále rozšiřuje především využití LSCM systému, který má vyšší rozlišení a dovoluje lepší zobrazení rohovkového epitelu a předního stromatu, vč. nervového plexu. Nejnovější přístroje již obsahují i automatický software k hodnocení snímků a např. možnost rekonstrukce 3-D obrazů (19, 28).
ZÁVĚR
V posledních deseti letech došlo k výraznému rozšíření využití in vivo konfokální mikroskopie rohovky. K výhodám této metody patří její neinvazivnost, a tím i využitelnost nejen pro diagnostiku změn ve struktuře rohovky, ale také pro sledování vývoje těchto změn v čase a efektu léčby. Při hodnocení výsledků různých studií je třeba mít na paměti, že nelze přímo srovnávat výsledky získané při vyšetření na různých typech rohovkového konfokálního mikroskopu (5, 29). Do budoucna bude nutné dále standardizovat metodiku a způsob hodnocení výsledků vyšetření.
Podpořeno projektem (Ministerstvo zdravotnictví Česká republika) koncepčního rozvoje výzkumné organizace 00064203 a projektem CZ.2.16/3.1.00/24022.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne 5. 6. 2017
Do tisku přijato dne 20. 10. 2017
MUDr. Gabriela Mahelková, Ph.D.
Oční klinika dětí a dospělých 2. LF UK
a FN Motol
V Úvalu 84
150 06 Praha 5 Motol
e-mail: gabriela.mahelkova@fnmotol.cz
Zdroje
1.Alhatem, A., Cavalcanti, B., Hamrah, P.: In vivo confocal microscopy in dry eye disease and related conditions. Semin Ophthalmol, 2012; 27 : 138–148.
2.Alzubaidi, R., Sharif, M.S., Qahwaji, R., et al.: In vivo confocal microscopic corneal images in health and disease with an emphasis on extracting features and visual signatures for corneal diseases: a review study. Br J Ophthalmol, 2016; 100 : 41–55.
3.Chiou, A.G., Kaufman, S.C., Kaufman, H.E., et al.: Clinical corneal confocal microscopy. Surv Ophthalmol, 2006; 51 : 482–500.
4.Edwards, K., Pritchard, N., Vagenas, D., et al.: Standardizing corneal nerve fibre length for nerve tortuosity increases its association with measures of diabetic neuropathy. Diabet Med, 2014; 31 : 1205–1209.
5.Erie, E.A., McLaren, J.W., Kittleson, K.M., et al.: Corneal subbasal nerve density: a comparison of two confocal microscopes. Eye Contact Lens, 2008; 34 : 322–325.
6.Erie, J.C., McLaren, J.W., Patel, S.V.: Confocal microscopy in ophthalmology. Am J Ophthalmol, 2009; 148 : 639–646.
7.Forrester, J, Dick, A., McMenamin, P., et al.(Eds): The Eye: Basic Science in Practice. 2002, s. 178–187.
8.Guthoff, R.F., Zhivov, A., Stachs, O.: In vivo confocal microscopy, an inner vision of the cornea – a major review. Clin Experiment Ophthalmol, 2009; 37 : 100–117.
9.Hollingsworth, J., Perez-Gomez, I., Mutalib, H.A., et al.: A population study of the normal cornea using an in vivo, slit-scanning confocal microscope. Optom Vis Sci, 2001; 78 : 706–711.
10.Jalbert, I., Stapleton, F., Papas, E., et al.: In vivo confocal microscopy of the human cornea. Br J Ophthalmol, 2003; 87 : 225–236.
11.Jiang, M.S., Yuan, Y., Gu, Z.X., et al.: Corneal confocal microscopy for assessment of diabetic peripheral neuropathy: a meta-analysis. Br J Ophthalmol, 2016; 100 : 9–14.
12.Kaufman, S.C., Kaufman, H.E.: How has confocal microscopy helped us in refractive surgery? Curr Opin Ophthalmol, 2006; 17 : 380–388.
13.Lagali, N., Poletti, E., Patel, D.V., et al.: Focused Tortuosity Definitions Based on Expert Clinical Assessment of Corneal Subbasal Nerves. Invest Ophthalmol Vis Sci, 2015; 56 : 5102–5109.
14.Lemp, M.A., Dilly, P.N., Boyde, A.: Tandem-scanning (confocal) microscopy of the full-thickness cornea. Cornea, 1985; 4 : 205–209.
15.Lovblom, L.E., Halpern, E.M., Wu, T., et al.: In vivo corneal confocal microscopy and prediction of future-incident neuropathy in type 1 diabetes: a preliminary longitudinal analysis. Can J Diabetes, 2015; 39 : 390–397.
16.Masters, B.R., Bohnke, M.: Confocal microscopy of the human cornea in vivo. Int Ophthalmol, 2001; 23 : 199–206.
17.Mastropasqua, L., Nubile, N. (Eds): Confocal Microscopy of the Cornea. Thorofare, NJ USA, SLACK Incorporated, 2002, s.7–16.
18.Misra, S.L., Craig, J.P., Patel, D.V., et al.: In Vivo Confocal Microscopy of Corneal Nerves: An Ocular Biomarker for Peripheral and Cardiac Autonomic Neuropathy in Type 1 Diabetes Mellitus. Invest Ophthalmol Vis Sci, 2015; 56 : 5060–5065.
19. Papanas, N., Ziegler, D.: Corneal confocal microscopy: Recent progress in the evaluation of diabetic neuropathy. J Diabetes Investig, 2015; 6 : 381–389.
20. Patel, D.V., McGhee, C.N.: Contemporary in vivo confocal microscopy of the living human cornea using white light and laser scanning techniques: a major review. Clin Experiment Ophthalmol, 2007; 35 : 71–88.
21. Patel, D.V., McGhee, C.N.: In vivo confocal microscopy of human corneal nerves in health, in ocular and systemic disease, and following corneal surgery: a review. Br J Ophthalmol, 2009; 93 : 853–860.
22. Patel, D.V., Tavakoli, M., Craig, J.P., et al.: Corneal sensitivity and slit scanning in vivo confocal microscopy of the subbasal nerve plexus of the normal central and peripheral human cornea. Cornea, 2009; 28 : 735–740.
23.Petran, M., Hadravsky, M., Egger, M., et al.: Tandem-scanning reflected-light microscope. J Opt Soc Am 1968; 58 : 661–664.
24. Petroll, W.M., Cavanagh, H.D., Jester, J.V.: Confocal microscopy. In Krachmer, J., Mannis, M., Holland, E.(Eds), Cornea: Fundamentals, Diagnosis and Management. MOSBY, Elsevier, 2011, s. 205–211.
25.Petroll, W.M., Robertson, D.M.: In Vivo Confocal Microscopy of the Cornea: New Developments in Image Acquisition, Reconstruction, and Analysis Using the HRT-Rostock Corneal Module. Ocul Surf, 2015; 13 : 187–203.
26.Petropoulos, I.N., Manzoor, T., Morgan, P., et al.: Repeatability of in vivo corneal confocal microscopy to quantify corneal nerve morphology. Cornea 2013; 32: e83-89.
27.Pirnerová L, Horácková M, Vlková E, Hlinomazová Z, Trnková V, Strmenová E.: Využití konfokální mikroskopie rohovky v klinické praxi. Čes a Slov Oftalmol, 2010; 66(6): 239–47.
28.Prakasam, R.K., Winter, K., Schwiede, M., et al.: Characteristic quantities of corneal epithelial structures in confocal laser scanning microscopic volume data sets. Cornea 2013; 32 : 636–643.
29.Szaflik, J.P.: Comparison of in vivo confocal microscopy of human cornea by white light scanning slit and laser scanning systems. Cornea, 2007; 26 : 438–445.
30.Tavakoli, M., Ferdousi, M., Petropoulos, I.N., et al.: Normative values for corneal nerve morphology assessed using corneal confocal microscopy: a multinational normative data set. Diabetes Care 2015; 38 : 838–843.
31.Tavakoli, M., Petropoulos, I.N., Malik, R.A.: Corneal confocal microscopy to assess diabetic neuropathy: an eye on the foot. J Diabetes Sci Technol, 2013; 7 : 1179–1189.
32.Wang, E.F., Misra, S.L., Patel, D.V.: In Vivo Confocal Microscopy of the Human Cornea in the Assessment of Peripheral Neuropathy and Systemic Diseases. Biomed Res Int, 2015; 95 : 1081.
Štítky
Chirurgie maxilofaciální Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2017 Číslo 4- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Možnosti využití přípravku Desodrop v terapii a prevenci oftalmologických onemocnění
- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
-
Všechny články tohoto čísla
- Nekorigovaná zraková ostrost do blízka po implantaci monofokální IOL
- Léčba keratokonu metodou akcelerovaného cross-linkingu
- Pars plicata vitrektomie u nedonošených novorozenců pro odchlípení sítnice v důsledku retinopatie nedonošených, naše výsledky
- Brownův syndrom: jednotlivé formy a jejich léčba (včetně expanderu vlastní konstrukce)
- In vivo konfokální mikroskopie rohovky: princip metody a současné možnosti
- MOŽNOSTI IN VIVO KONFOKÁLNÍ MIKROSKOPIE NERVOVÝCH VLÁKEN ROHOVKY U DIABETIKŮ
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Brownův syndrom: jednotlivé formy a jejich léčba (včetně expanderu vlastní konstrukce)
- Léčba keratokonu metodou akcelerovaného cross-linkingu
- Nekorigovaná zraková ostrost do blízka po implantaci monofokální IOL
- In vivo konfokální mikroskopie rohovky: princip metody a současné možnosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




