-
Medical journals
- Career
Opakovaná hospitalizace a míra výskytu komplikací u pacientů po PCNL v závislosti na komorbidních faktorech
Authors: N. Ginzburg; A. Ovadiah; D. M. Hoenig
Published in: Urol List 2012; 10(3): 44-47
Overview
Cíl:
Hodnocení parametrů a analýza výsledků u pacientů po perkutánní nefrostolitotomii (PCNL), a to konkrétně: míry komplikací, četnosti návštěv pohotovosti a míry opakované hospitalizace na základě parametrů konkrementů a komorbidních faktorů.Materiál:
Autoři retrospektivně hodnotí lékařskou dokumentaci 185 pacientů, kteří podstoupili PCNL v letech 2004–2009. Autoři hodnotí řadu parametrů: index tělesné hmotnosti (BMI), komorbidní stavy (diabetes, onemocnění věnčitých tepen), přítomnost infekce močových cest před operací, objem litiázy, pohlaví, věk, délku trvání výkonu, počet přístupových míst. Tyto parametry autoři hodnotí v kontextu s výslednými parametry s ohledem na míru výskytu komplikací (transfuze, hospitalizace na JIP, sepse), délku hospitalizace, četnost návštěv pohotovosti a míru opakované hospitalizace pacienta.Výsledky:
Autoři provedli univariátní i multivariátní regresní analýzu. U pacientů s diabetem byla prokázána statisticky signifikantní korelace mezi diabetem a vyšší mírou opakované hospitalizace (p ≤ 0,001), četností návštěv pohotovosti a mírou výskytu komplikací po PCNL (p = 0,039). Dále byla prokázána významná korelace mezi BMI a mírou opakované hospitalizace (p = 0,039).Závěr:
Na rozdíl od předchozích studií naše retrospektivní studie zahrnující 185 pacientů léčených v městském zdravotnickém zařízení prokázala korelaci mezi mírou výskytu komplikací po PCNL, opakovanou hospitalizací a četností návštěv pohotovosti u pacientů s diabetem a pacientů s vyšším BMI. Tuto populaci pacientů je třeba před výkonem detailně informovat o vyšším riziku komplikací, které lze připisovat těmto komorbiditám.Klíčová slova:
PCNL, komplikace, komorbidní faktory
Techniku odstraňování ledvinných kamenů perkutánní cestou poprvé popsali Fernstrom a Johansson v roce 1976 [1]. Od této doby se metoda odstraňování velkých a složitých ledvinných kamenů perkutánní cestou dále zdokonalovala ve prospěch menší morbidity, kratší hospitalizace a nižší ceny a při léčbě velkých kamenů z velké části nahradila otevřenou chirurgickou operaci [2].
Podle údajů Centra pro kontrolu chorob došlo v USA v uplynulých deseti letech ke zvýšení míry obezity, celková prevalence se zvýšila z 19,8 % v roce 2000 na 26,7 % v roce 2009 [3]. Zvyšující se míra obezity vyvolává obavy ze zvýšení prevalence metabolických onemocnění a rovněž vlivu hmotnosti pacienta, BMI a souvisejících komorbidit na úspěšnost operačních výkonů a pooperační stav.
Mezi nejčastější komplikace perkutánní nefrostolitotomie (PCNL) patří krvácení do ledviny vyžadující krevní transfuzi (1–10 %), AV píštěl vyžadující embolizaci (0,5 %), pseudoaneuryzma, sepse (0,3–2,5 %), pneumo - nebo hydrothorax (4–12 %) [4,5]. Cílem této studie bylo hodnocení míry výskytu běžných komplikací v závislosti na nejrůznějších parametrech pacienta.
MATERIÁL A METODY
Provedli jsme retrospektivní přehled (schválený IRB) 185 pacientů, kteří podstoupili PCNL v období leden 2005 až srpen 2009 v našem centru. Všechny výkony prováděl stejný operatér. Tři pacienti byli ze studie vyřazeni v důsledku neúplné zdravotnické dokumentace. Autoři hodnotili následující proměnné: pohlaví, věk, BMI, významné komorbidity (zejména diabetes a onemocnění věnčitých tepen), předoperační kultivaci moči, předoperační hodnoty hemoglobinu/ /hematokritu, předoperační hladinu kreatininu v séru, počet přístupových míst, délku operace, odhadovanou krevní ztrátu, pooperační hladinu hemoglo-binu, peroperační komplikace (hospitalizace na JIP, sepse, závažné krvácení vyžadující krevní transfuzi), délku hospitalizace, návštěvy pohotovosti v průběhu tří měsíců po výkonu a míru opakované hospitalizace.
Graph 1. Míra opakované hospitalizace podle BMI. 
Všechny výkony prováděl jediný urolog. Perkutánní přístup vytvořil urolog a/nebo radiolog přímo na operačním sále. Počet a lokalizace přístupových míst byly zvoleny na základě lokalizace konkrementu a preference operatéra. Všem pacientům byla v průběhu operace a následně 24 hod po výkonu intravenózně aplikována antibiotika. Operace se prováděla v celkové anestezii v poloze na břiše. Operatér užíval pevný i flexibilní nefroskop dle potřeby, nejrůznější litotryptory (ultrazvukový a kombinovaný ultrazvukový/pneumatický litotryptor). Všem pacientům zůstala zavedena nefrostomie a/nebo vnitřní stent. Okamžitě po výkonu a první den po operaci byl proveden krevní rozbor a laboratorní vyšetření. Byly zaznamenány údaje o výskytu komplikací, včetně potřeby pooperační transfuze a hospitalizace na JIP. Sepse byla definována jako déletrvající horečka se zvýšenými leukocyty a hemodynamickými abnormalitami. Dále byla v průběhu tří měsíců po výkonu zaznamenávána jakákoli návštěva pohotovosti (související s podstoupenou PCNL) z důvodu urologických obtíží (dysurie, hematurie, UTI), bolesti v břiše/zádech, komplikací v místě operace nebo infekce.
PARAMETRY PACIENTŮ
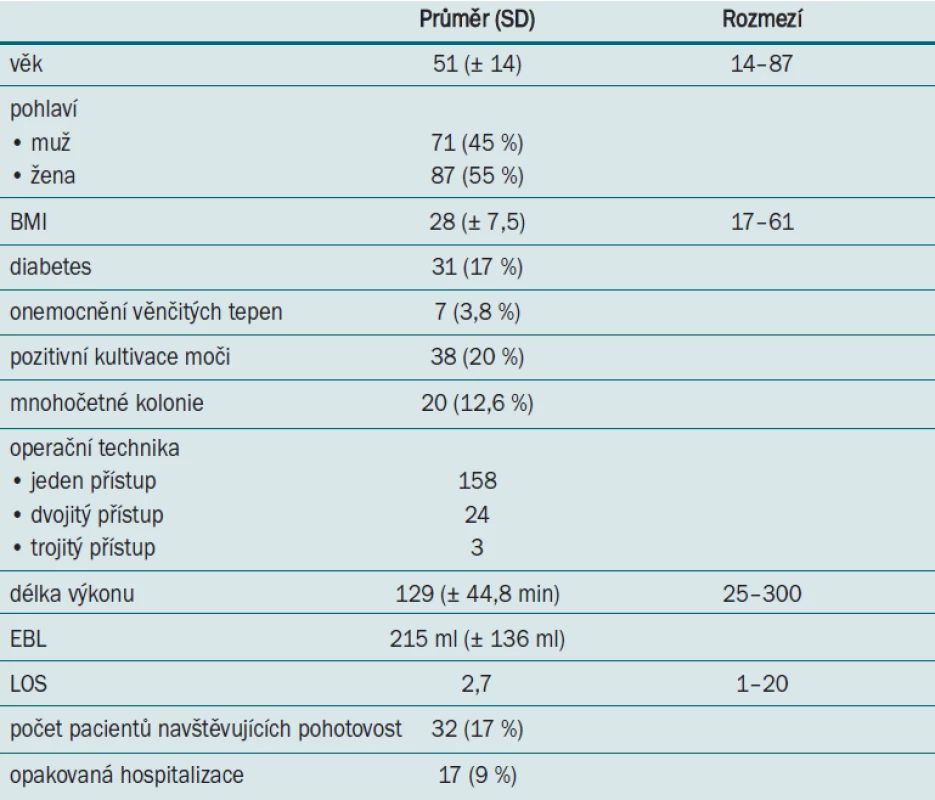
Celkem byla analyzována lékařská dokumentace 185 pacientů. Průměrný věk pacientů činil 51 let (standardní odchylka 14 let, rozmezí 14–87 let). Ženy a muži byli ve skupině zastoupeni v poměru 45 % : 55 %. Průměrná hodnota BMI činila 28 (rozmezí 17–61, standardní odchylka 7,5). U 31 pacientů byl dříve diagnostikován diabetes mellitus (17 %) a u 7 pacientů bylo před operací identifikováno významné onemocnění věnčitých tepen (3,8 %). 38 pacientů mělo před výkonem pozitivní kultivaci moči a u 20 kultivace moči prokázala nespecifikované kolonie.
155 pacientů podstoupilo PCNL s vytvořením jediné přístupové cesty, u 24 pacientů bylo nezbytné vytvoření dvou přístupových cest a u 3 pacientů vytvoření tří přístupových cest. Průměrná délka operace činila 129 min (rozmezí 25–300). Průměrná odhadovaná krevní ztráta činila 215 ml (standardní odchylka 136 ml). Pacienti byli hospitalizováni průměrně 2,7 dnů (rozmezí 1–20 dnů). 32 pacientů (17 %) navštívilo v průběhu tří měsíců po operaci pohotovost v důsledku komplikací souvisejících s výkonem (infekce močových cest, dysurie, hematurie) a 17 z nich bylo znovu hospitalizováno (9 %). Opakovaná hospitalizace byla nezbytná z následujících důvodů: transfuze, embolizace, infekce močových cest, horečka a kolitida způsobená clostridium difficile.
VÝSLEDKY
Autoři provedli univariátní korelaci podle Pearsona jednotlivých parametrů. Hodnota p < 0,05 byla považována za statisticky významnou. Pozitivní korelace byla prokázána mezi odhadovanou krevní ztrátou a délkou hospitalizace (p = 0,004) a rovněž mezi krevní ztrátou a počtem přístupových míst (p = 0,001). Rovněž míra transfuze po výkonu korelovala s počtem přístupových míst (p < 0,001).
Diabetici (p = 0,047) a pacienti s pozitivní předoperační kultivací moči (p = 0,038) byli hospitalizování déle než ostatní pacienti. Delší doba hospitalizace byla dále zaznamenána u pacientů s větším počtem přístupových míst (p < 0,001) a pacientů, u nichž operace trvala delší dobu (p = 0,046).
Srovnání pomocí Studentova t-testu prokázala u pacientů s diabetem vyšší míru komplikací (p = 0,039) a rovněž vyšší míru opakované hospitalizace (p ≤ 0,001). Konkrétně krvácení vyžadující transfuzi se vyskytlo u 2 ze 32 pacientů s diabetem (6 %) vs u 7 ze 153 pacientů bez diabetu (4,5 %) (p = 0,0215). Podobně pooperační sepse se vyskytla u 2 ze 32 pacientů s diabetem (6 %) a pouze u 2 ze 153 pacientů bez diabetu (1,3 %; p = 0,006). Opakovaná hospitalizace byla rovněž častější u pacientů s vyšším BMI (8 ze 46 pacientů s BMI ≥ 35; 17 %), zejména u morbidně obézních pacientů (p = 0,039).
Multivariátní regresní analýza zahrnující proměnné jako věk, pohlaví, BMI, komorbidity, počet přístupových míst a délku trvání operace odhalila statisticky významnou korelaci mezi odhadovanou krevní ztrátou a počtem přístupových míst (p = 0,004). Pacienti s větším počtem přístupových míst byli hospitalizováni déle (p = 0,008). Delší hospitalizace byla rovněž zaznamenána u pacientů s předoperační pozitivní kultivací (p = 0,079) a diabetem (p = 0,053), tyto výsledky však nedosáhly statistické významnosti. Logistická regresní analýza prokázala korelaci mezi diabetem a četností návštěv pohotovosti po operaci (p = 0,018) a rovněž předoperační pozitivní kultivací moči (p = 0,078). Diabetici byli rovněž častěji znovu hospitalizováni, 8 ze 17 případů (p = 0,002). Opakovaná hospitalizace rovněž korelovala s vyšším BMI (p = 0,039) a muži byli častěji znovu hospitalizováni než ženy (p = 0,031).
Table 2. Multivariátní regresní analýza: výskyt komplikací u diabetiků. 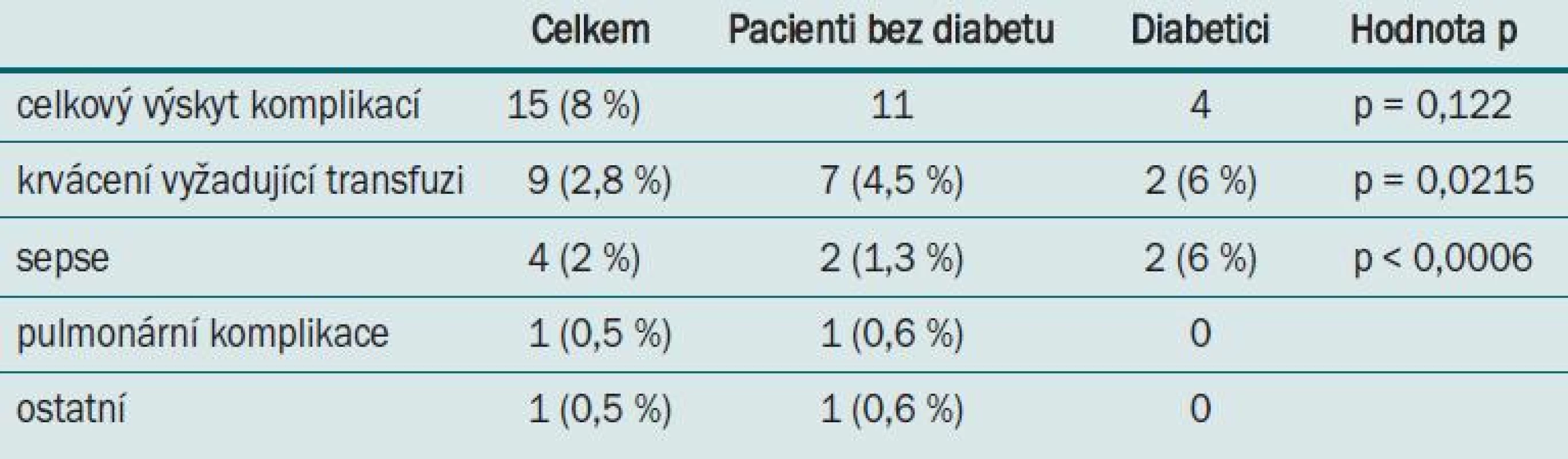
Table 3. Logistická regresní analýza: míra opakované hospitalizace/cetnost návštev pohotovosti u pacientu s diabetem. 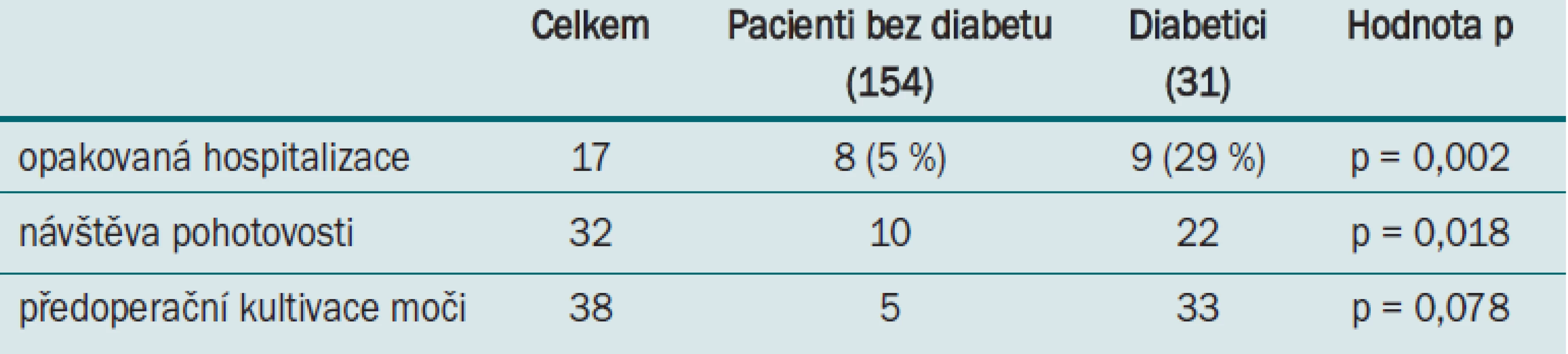
DISKUZE
Technika perkutánní nefrostolitotomie byla důkladně popsána a představuje cennou metodu pro léčbu složitých konkrementů v ledvině. Bylo prokázáno, že tato technika je bezpečná i u obézních a morbidně obézních pacientů [5–10]. Řada studií se zabývá rizikovými faktory vedoucími ke vzniku komplikací a nepříznivých účinků. Řada autorů se zaměřila konkrétně na obezitu, žádná ze studií však neprokázala souvislost mezi PCNL a BMI [6–8]. Výše zmiňované retrospektivní studie hodnotí délku hospitalizace a míru výskytu komplikací, nezohledňují však návštěvu pohotovosti ani opakovanou hospitalizaci po výkonu. Koo et al [8] (v souladu s výsledky naší studie) neprokázali u obézních vs neobézních pacientů žádný rozdíl v krevní ztrátě. Podobně i Carson et al [6] neprokázali mezi těmito dvěma skupinami pacientů žádné rozdíly v délce trvání operace, míře výskytu komplikací ani délce hospitalizace. Bagrodia et al [9] zjistili, že BMI nemá žádný dopad na úspěšnost výkonu ani míru výskytu komplikací, v důsledku čehož se významně neliší ani přímé náklady spojené s BMI. Tomaszewski et al [10] při zkoumání souvislosti mezi obezitou (vyjádřenou pomocí BMI) a LOS, mírou výskytu komplikací, krvácení a mírou odstranění litiázy rovněž neprokázali žádný významný rozdíl. Faerber a Goh [11] naopak u morbidně obézních pacientů neprokázali zvýšenou míru výskytu komplikací ani delší hospitalizaci. Tefekli et al [12] zkoumali aspekty metabolického syndromu a zjistili pozitivní korelaci mezi diabetem/hypertenzí a mírou komplikací a nutností doplňkové léčby po PCNL.
Table 4. Míra opakované hospitalizace u morbidně obézních pacientů. 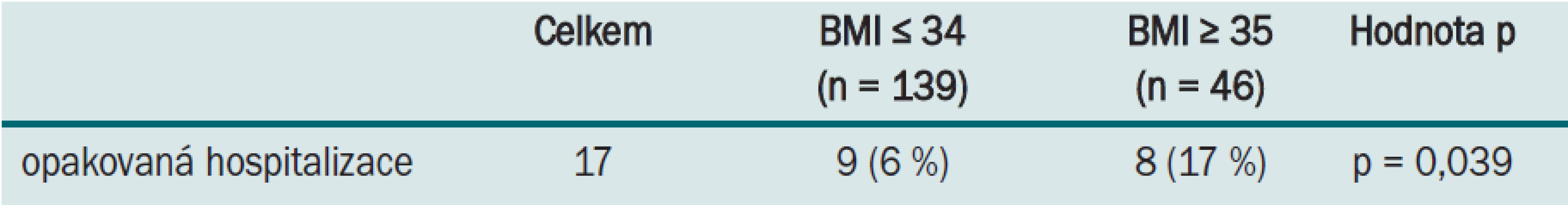
V naší studii hodnotíme vedle míry výskytu komplikací rovněž četnost návštěv pohotovosti a nutnost opakované hospitalizace. Podařilo se nám prokázat souvislost mezi BMI a pravděpodobností opakované hospitalizace. Diabetes představoval významný rizikový faktor pro opakovanou hospitalizaci i návštěvu pohotovosti, ačkoli celková míra byla nízká. U diabetiků byla v této studii zaznamenána delší hospitalizace, tyto výsledky však nedosahovaly statistické významnosti.
Opakovaná hospitalizace a četnost návštěv pohotovosti představují významnou proměnnou při hodnocení výskytu komplikací souvisejících s určitým výkonem. Výše uváděné studie však samostatně nehodnotí míru výskytu komplikací po propuštění pacienta, které však přesto mohou přímo souviset s výkonem a měly by být zohledněny při celkovém hodnocení míry výskytu komplikací. Tyto pozdní komplikace rovněž zvyšují celkové náklady na operaci, včetně pozdějšího návratu do zaměstnání u některých pacientů. Ačkoli PCNL je prokazatelně bezpečná technika a dosahuje srovnatelných výsledků i u pacientů s komorbidními stavy, jako jsou diabetes a obezita, je třeba si uvědomit vyšší riziko potenciálních komplikací vyžadujících opakovanou hospitalizaci.
Tato studie však má několik limitací. Za prvé, samotný retrospektivní design studie je nevyhnutelně spojen s představením předpojaté chyby. A za druhé, opakovaná hospitalizace a návštěva pohotovosti je zohledněna pouze v případě, že pacient navštíví zdravotnické zařízení, které je součástí institucí spolupracujících s naším zdravotnickým zařízením. Ačkoli náš systém sdružuje řadu lokálních zdravotnických zařízení, je možné, že pacient navštívil jiné centrum, a nebyl tak v analýze zohledněn. Celkem 16 ze 185 pacientů bylo znovu hospitalizováno (9 %). Naše studie nezohledňuje následující faktory, které rozhodně mohou přispívat k výskytu komplikací a opakované hospitalizaci: objem litiázy, anamnézu operace v ledvině nebo operace pro odstranění litiázy ani celkovou míru odstranění konkrementů.
ZÁVĚR
Analýza PCNL výkonů, které prováděl jediný operatér v městském zdravotnickém centru (s velkým objemem výkonů) prokazuje korelaci mezi diabetem a opakovanou hospitalizací pacienta a rovněž mezi BMI a opakovanou hospitalizací pacienta. Naše údaje mohou být užitečné pro praktické lékaře, kteří konzultují se svými pacienty rizika operace a při hodnocení současného trendu ambulantního provádění PCNL.
David M. Hoenig
Montefiore Medical CenterAlbert Einstein College of Medicine
Bronx, NY, USA
Sources
1. Fernstrom I, Johansson B. Percutaneous pyelolithotomy. A new extraction technique. Scand J Urol Nephrol 1976; 10(3): 257–259.
2. Brannen GE, Bush WH, Correa RJ et al. Kidney stone removal: Percutaneous versus surgical lithotomy. J Urol 1985; 133(1): 6–12.
3. CDC. State-specific prevalence of obesity among adults – United States, 2009. MMWR Morb Mortal Wkly Rep 2010; 59 : 1–5.
4. Wein A. Campbell-Walsh Urology. Elsevier 2007, 9th ed.
5. Sergeyev I, Koi PT, Jacobs SL et al. Outcomes of Percutaneous Surgery Stratified according to Body Mass Index and Stone Size. Surg Laparosc Endosc Percutan Tech 2007; 17(3): 179–183.
6. Carson CC III, Danneberger JE, Weinerth JL. Percutaneous lithotripsy in morbid obesity. J Urol 1988; 139(2): 243–245.
7. Pearle MS, Nakada SY, Womack JS et al. Outcomes of contemporary percutaneous nephrostolithotomy in morbidly obese patients. J Urol 1998; 160(Pt 1): 669–763.
8. Koo BC, Burtt G, Burgess NA. Percutaneous stone surgery in the obese: Outcome stratified according to body mass index. BJU Int 2004; 93(9): 1296–1299.
9. Bagrodia A, Guta A, Raman J et al. Impact of Body Mass Index on Cost and Clinical Outcomes After Percutaneous Nephrostolithotomy. Urology 2008; 72(4): 756–760.
10. Tomaszewski J, Smaldone M, Schuster T et al. Outcomes of Percutaneous Nephrolithotomy Stratified by Body Mass Index. J Endourol 2010; 24(4): 547–550.
11. Faerber GJ, Goh M. Percutaneous nephrolithotripsy in the morbidly obese patient. Tech Urol 1997; 3(2): 89–95.
12. Tefekli A, Kurtoglu H, Tepeler K et al. Does the Metabolic Syndrome or Its Components Affect the Outcome of Perctaneous Nephrolithotomy? J Endourol 2008; 22(1): 35–40.
Labels
Paediatric urologist Urology Clinical oncology Pneumology and ftiseology Radiotherapy
Article was published inUrological Journal

2012 Issue 3-
All articles in this issue
- Roboticky asistovaná radikální cystektomie: technika podle Mayo Clinic
- Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy
- Minimálně invazivní, ablační techniky při léčbě malých renálních tumorů
- Současný pohled na léčbu malých nádorů ledvin
- Hodnota léčby, riziko a zodpovědnost v urologické praxi
- Lokalizované nádory ledvin, epidemiologie, etiologie, chirurgická léčba, operační postupy a jejich indikace, role lymfadenektomie
- Kompletní duplikace měchýře a uretry jako organická příčina dysfunkce dolních močových cest
- Raritní komplikace zavedení double J stentu – migrace do pravé síně srdeční
- EAU Guidelines pro laserové technologie
- Opakovaná hospitalizace a míra výskytu komplikací u pacientů po PCNL v závislosti na komorbidních faktorech
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Raritní komplikace zavedení double J stentu – migrace do pravé síně srdeční
- Kontinentní a inkontinentní derivace moči, měchýř šetřící postupy
- Současný pohled na léčbu malých nádorů ledvin
- Roboticky asistovaná radikální cystektomie: technika podle Mayo Clinic
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career