-
Medical journals
- Career
Syndrom chronické pánevní bolesti a současné možnosti léčby
Authors: M. Urban; J. Heráček
Authors‘ workplace: Androgeos privátní urologické a andrologické centrum ; Urologická klinika 3. LF UK v Praze a FNKV
Published in: Urol List 2010; 8(3): 66-69
Overview
Léčba pánevních bolestí je obecně problém velmi složitý a je závislý na zkušenostech lékaře. Vyžaduje zcela individuální přístup s detailním rozborem možných příčin, které vedou ke vzniku onemocnění. Tento přístup není v běžných urologických ambulancích dobře možný. Větší pravděpodobnost úspěšnější léčby se nabízí v centrech specializovaných na problematiku chronického pánevního syndromu (CPP). Miniinvazivní techniky používané v poslední době nabízejí relativně dobré výsledky zvláště u torpidních stavů nereagujících na dosud běžnou léčbu. Miniinvazivní techniky v kombinaci s dosavadní léčbou aplikovanou na nejpravděpodobnější zdroje vzniku onemocnění jsou nadějným světlem v možnostech léčby CPP.
Klíčová slova:
chronic pelvic pain syndrom, léčba, miniinvazivní technikaÚVOD
Léčba pánevních bolestí je problém komplikovaný vzhledem k málo úspěšnému určování jejich patofyziologických příčin. Sexuální funkce u muže bez rozdílu věku jsou oblast, která je snadno zranitelná. Kombinace chronické bolesti s psychickou alterací je dobrou živnou půdou pro sexuální dysfunkci obecně.
DEFINICE CHRONICKÝCH PÁNEVNÍCH BOLESTÍ (CPP)
Chronické pánevní bolesti jsou nemaligní bolesti pociťované ve strukturách spojených s pánví u mužů i žen. V případě dokumentovaných nocicepčních bolestí, které přecházejí v chronické, musí být bolesti trvalé či opakující se po dobu nejméně šesti měsíců.
Současné definice odpovídají nejnovějším doporučením pro terminologii určené International Continence Society (ICS) [1] a současně využívají osovou strukturu klasifikace International Association for the Study of Pain (IASP).
Syndrom pánevních bolestí (CPPS) jsou přetrvávající či opakující se epizody pánevních bolestí spojené se symptomy, které naznačují špatnou funkci dolních cest močových, problémy sexuální, střevní či gynekologické. Není prokázána žádná infekce nebo jiná zřejmá patologie (převzato z ICS 2002) [2].
V současnosti neexistuje ideální klasifikace stavů, které lze považovat za syndromy chronických bolestí. Výše uvedené rozdělení je založeno na klasifikaci IASP [3]. Většina terminologie vychází z klasifikace chronických bolestí ICS částečně z ISSVD a speciální zájmové skupiny IASP, z Bolestí urogenitálního původu (PUGO) a Mezinárodní sítě specialistů pro bolest (SPIN). Hlavní rozpory v této oblasti vyplývají z toho, že bolesti mohou zahrnovat mnoho zdrojů, etiologií a mechanizmů.
Tento problém je hlavním důvodem k velice pečlivému a cílenému stanovení anamnézy s naprosto individuálním přístupem k pacientovi a výběru léčby.
PATOGENEZE
Etiologie a patofyziologie chronické pánevní bolesti zůstávají záhadou. Akutní bakteriální prostatitis je jiný chorobný proces než syndromy chronické pánevní bolesti.
Pacienti se syndromem chronických pánevních bolestí nevykazují žádné projevy zánětu. Neprojevují se u nich příznaky uretritis, urogenitální rakoviny, zúžení uretry či neurologické choroby postihující močový měchýř. Nevykazují zřejmé onemocnění ledvinového ústrojí.
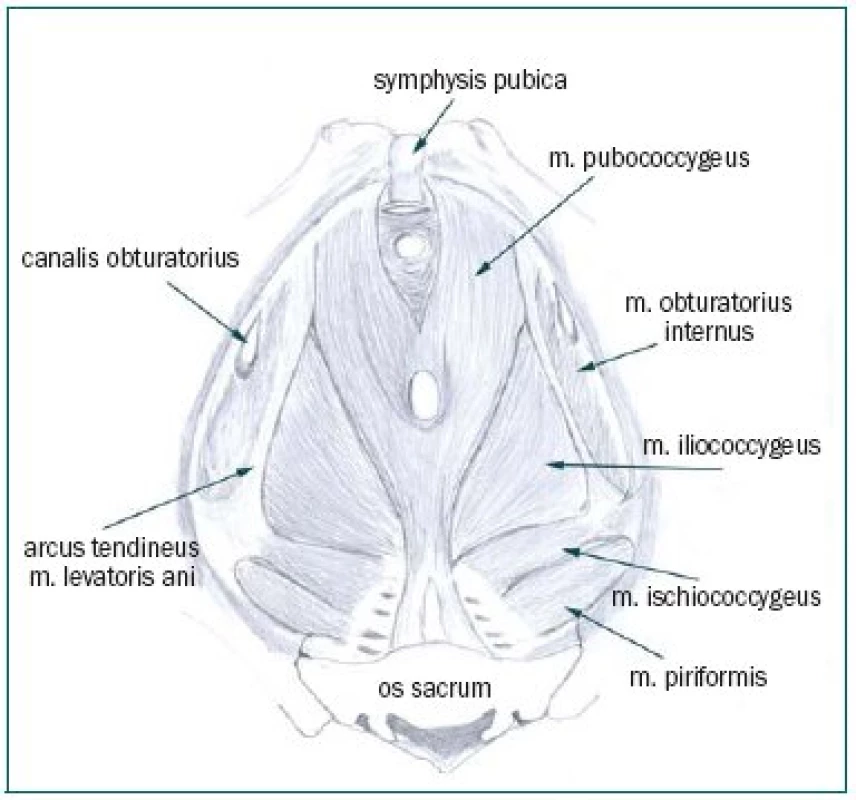
Spasmus svalů pánevního dna může být příčinou bolesti u 90 % pacientů s CPPS a souvislost s prostatou nemusí být výrazná – nazývá se pánevní myoneuropathie. Zásadní příčinou svalové dysfunkce jsou myofasciální spouštěcí body (trigger point), které jsou definovány jako hypersenzitivní místa ve svalech (obr. 1). Místa jsou bolestivá na dotek a funkce svalů není správná. Tyto bolestivé body ve svalech pánevního dna mohou nepříznivě působit přes centrální nervový systém a vytvářet škodlivý uzavřený kruh. Klíčem ke zlepšení je přerušení (nebo porušení) tohoto kruhu.
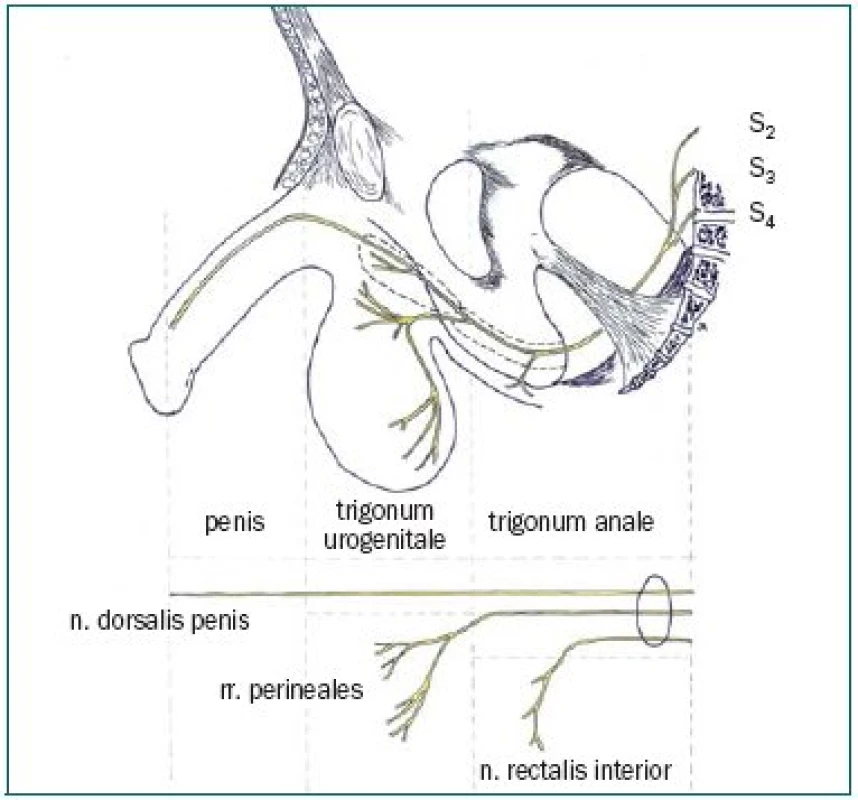
Nervové zásobení specielně nervus pudendus a jeho větví může být v případě dráždění původcem kaskády příčin chronické prostatitidy, resp. chronické pánevní bolesti (CP/CPPS) [4].
Poškození nervus pudendus je klinická diagnóza na základě typické anamnézy a vyšetření (obr. 2,3).
Image 3. Perineum, průběh n. pudendus a a. pudenda interna. 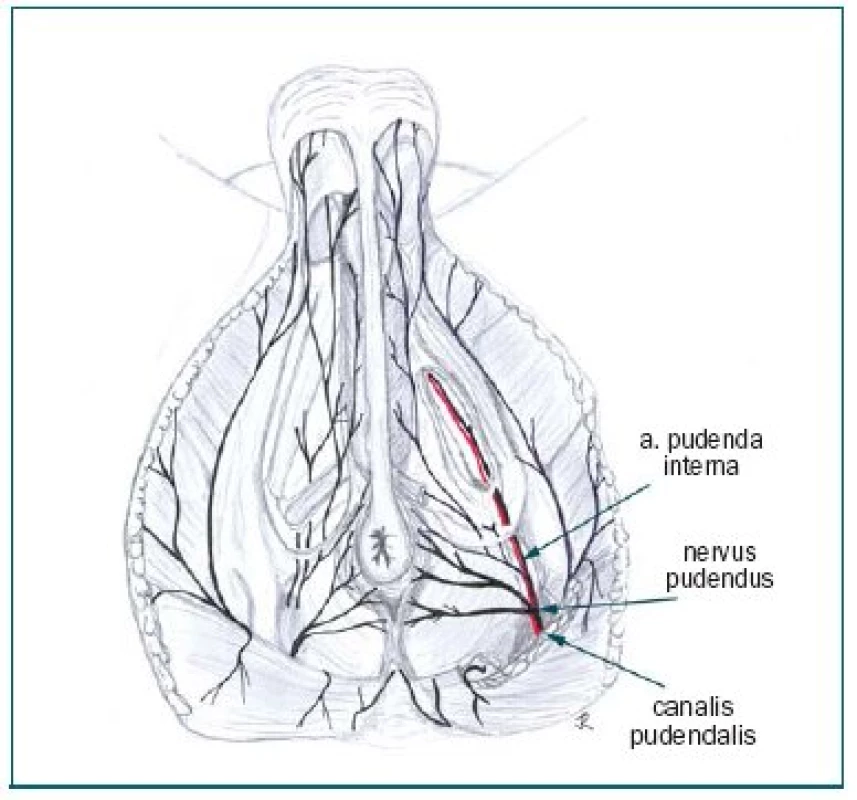
SYMPTOMATOLOGIE A JEJÍ INERVACE
Subjektivní stížnosti při chronické pánevní bolesti:
Gastroenetrologické
Bolesti v oblasti žlučníku – senzitivní kořenová oblast Th7-Th9.
Bolesti v oblasti žaludku – senzitivní kořenová oblast Th 6-Th10.
Poruchy peristaltiky, nadýmání, zácpa – pro tlusté střevo senzitivní kořenové oblasti Th11-L1.
V řadě případů byl operován žlučník, apendix nebo hiatus esofagu a žaludku bez zlepšení a s minimálním patologickým nálezem nebo spíše negativním nálezem na preparátu. Operace byla indikována více z rozpaků diagnostických.
Urologické
Bolesti vyzařují do bederních krajin buď oboustranně, nebo i pouze jednostranně. Jsou popisovány příznaky zánětu sedacího nervu při prostatitidách, což je typický příklad významu znalostí útrobních kořenových okrsků (areae radiculares viscerales).
Bolesti nad sponou stydkou.
Bolesti v tříslech s vyzařováním do podbřišku rovněž jedno-, nebo oboustranně – inervační oblast n. ilioinguinalis a r. genitalis n. genitofemoralis na povrchové inervaci – v hluboké jsou to autonomní vlákna z plexus deferentialis podél funiculus spermaticus tříselným kanálem (stejně jako orgánové dráždění).
Bolesti vystřelující do varlat buď jednostranně, nebo oboustranně – vzhledem k senzitivním vláknům varlat, která směřují do segmentů Th10-Th11, může jít také o přenesené dráždění oblasti žaludku, jícnu, duodena, ale také i o reakci na změny a dráždění funkční – různé tlaky, pálení, šimrání, nepříjemný pocit v trubici močové bez pozitivního mikrobiologického nálezu [5].
Bolesti při kořeni penisu s vyzařováním do celého penisu, poruchy ejakulace, snížení libida, zhoršení erekce, změna citlivosti penisu až přecitlivělost s bolestí při dotyku s prádlem atd. Původ této symptomatologie pravděpodobně vzniká na základě iritace nervus pudendus.
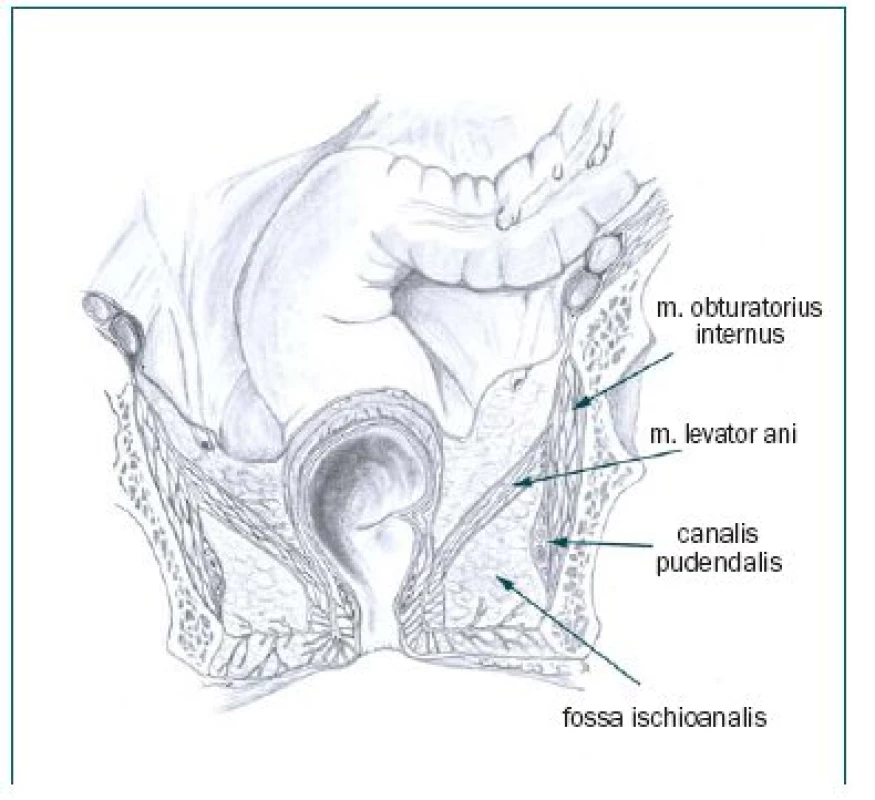
Je-li tlak nebo bolest na hrázi s iradiací do vnitřních ploch stehen nebo jen na hrázi v oblasti kořenové inervace L2, L3, S2, můžeme usuzovat i na iradiační bolesti ze senzitivní inervační oblasti n. pudendus na penisu (S2-S4) nebo při jeho dráždění v průběhu Alcockovým kanálem (obr. 2,4).
Tlak v konečníku může být symptomem dráždění rr. rectales inferiores, které jako větve n. pudendus probíhají transverzálně fossa ischiorectalis (obr. 4).
Vzhledem k senzitivní kořenové oblasti testes (Th10-11), prostaty (Th11-L1), močového měchýře a penisu (Th12-L2) a inervační oblasti n. pudendus (S2-S4) můžeme při komplexním pohledu pozorovat souvislosti a možnosti iradiace symptomů při onemocnění organických či funkčních močopohlavního ústrojí s dalšími orgánovými systémy.
DIAGNÓZA
Navzdory tomu, co naznačuje název, je chronická prostatitida nebo chronic pelvic pain syndrom (CP/CPPS) symptomatickou diagnózou. Může být diagnostikována na základě tříměsíčního trvání genitourinárních bolestí a absence dalších patologií dolních močových cest.
„Příčiny chronické prostatitidy a chronického bolestivého pánevního syndromu (CP/CPPS) jsou často neznámé a léčba je empirická. Proto hlavním záměrem je správné vyhodnocení možných příčin symptomů a jejich odstranění.“ (Alexander et Pontiari, AUA Meeting 2001).
Pečlivě stanovená anamnéza na základě moudrosti, zkušenosti a trpělivosti lékaře s cíleným dotazem na nejčastější možné příčiny má rozhodující význam pro další léčebný postup. Předpokladem správné rozvahy je vyšetřit u každého pacienta per rektum nejen prostatu, ale i svaly pánevního dna a Alcockův kanál (obr. 1,2). Každý pacient má rozdílné spouštěcí mechanizmy, které je nutné nalézt a odstranit.
LÉČBA
Příčina chronické prostatitis, chronické pánevní bolesti – (CP/CPPS kategorie IIIB) není známa, takže příčinná léčba představuje problém a mnoho léčebných postupů je založeno pouze na empirii. Vyléčení je často nereálným cílem, proto jedinou cestou ke zlepšení kvality života je zmírnění symptomů [5].
Kromě řady tradičních léků od antibiotik, jejichž účinek je často bez efektu, přes alfa blokátory, antihistaminika, antikonvulsiva, analgetika, antiflogistika, spasmolytika, anxiolytika, diety a změny životního stylu se mikroinvazivní metody jeví jako jedna z možností léčby, která umožňuje přerušit škodlivý uzavřený kruh periferie pánevního nervového systému – CNS.
- a. obstřik plexus praesacralis seu hypogastricus superior
- b. obstřik nervus pudendus v Alcockově kanálu oboustranně
- c. intraprostatická injekce pod sonografickou kontrolou
Obstřik plexus praesacralis seu hypogastricus superior
Materiál a metody: V období 2005–2009 podstoupila skupina 46 mužů s klinickou diagnózou CP/CPPS podle kritéria NIH bez efektu konvenční léčbu delší než šest měsíců. Všichni se podrobili laboratornímu, fyzikálnímu a urodynamickému vyšetření. Tři pacienti (6,52 %) měli obstrukční poruchu při urodynamickém vyšeření, u pěti pacientů (10,87 %) byl prokázán hyperaktivní měchýř, a byli proto vyřazeni. Skupina 38 mužů ve věku od 24–67 let s normoaktivním stabilním detruzorem byla vybrána k léčbě.
V poloze na levém boku s koleny přitaženými k bradě, po dezinfekci pole v oblasti kostrče byl proveden vpich 22G jehlou mezi kostrč a konečník do oblasti kosti křížové. Oblast v úrovni kosti křížové v místě předpokládaného plexus superior (plexus praesacralis) byla infiltrována roztokem 100 ml půlprocentního Mezokainu a 4 ml Solumedrolu. Krevní tlak byl měřen před aplikací a po ní. Pacient byl uložen 10 minut v poloze na zádech.
Nebyla zaznamenána žádná komplikace při aplikaci ani po delším časovém odstupu po aplikaci. Pouze u sedmi mužů došlo po 5–7 dnech ke krátkodobému zhoršení obtíží, do 10 dnů však k výraznému zlepšení.
Efekt obstřiku byl vyhodnocen průměrně během tří týdnů (2–30 dnů) a doba trvání účinku byla průměrně čtyři měsíce (2–5 měsíců), šest mužů ze skupiny nezaznamenalo žádný efekt. Všech 36 mužů bylo současně léčeno individuálně vzhledem k jejich symptomatologii.
Detailnější rozbor získaných informací na základě dotazníků bude předmětem samostatného sdělení, včetně hypotézy ve vztahu k plexus praesacralis.
Obstřik nervus pudendus v Alcockově kanálu oboustranně
Obstřik nervus pudendus v Alcockově kanálu lze provést pod CT kontrolou [6], nebo přímo vpichem do fossa ischioanalis při kontrole prstem v konečníku (obr. 4). Uvolnění útisku nervus pudendus v Alcockově kanálu neurolýzou a fasciotomií je možno provést i otevřenou operací přes gluteální svaly přístupem k foramen obturatorium, která je však prováděna vzácně [7]. V Alcockově kanálu se nervus pudendus dělí na rektální, skrotální a penilní větve n. pudendus s typickou symptomatologií [8].
Obstřik s lokálním anestetikem Marcainem a kortikosteroidem Solumedrolem má protizánětlivý účinek a snižuje tlak okolí na nerv samotný. Tato léčba může být účinná v 65–73 %.
Intraprostatická injekce pod sonografickou kontrolou
Existuje menší skupina pacientů zcela rezistentních na veškerou dostupnou léčbu. Na základě pozitivních informací z multicentrické studie “Ultrasound guided intraprostate infiltration for chronic prostatitid – a multi-centre study„ F. Guerciniho z Říma a D. K. Bahna z Community Memorial Hospital v Californii jsme ošetřili jednoho pacienta stejnou technikou i směsí léků s velice dobrým účinkem. Transrektálním, transrektální sondou kontrolovaným, přístupem s jemnou jehlou 22G. Směs antibiotik dle volby, anestetika a kortikosteroidy byly připraveny 30 minut před aplikací v ústavní lékárně – celkem 12 ml. Roztok se aplikuje do každého laloku k apexu, hrdla a váčků semenných. Výkon jsme opakovali s dvoutýdenním odstupem. Nezaznamenali jsme žádnou komplikaci kromě předpokládané, několik dnů trvající hemospermie. Významný efekt se zlepšením celkových subjektivních obtíží jsme zaznamenali během 10 dnů a kolísavě o 50–80 % po dvou měsících.
ZÁVĚR
Léčba syndromu chronické pánevní bolesti (CPP) je složitá, dlouhodobá, opakovaná, variabilní, empirická a se stále se objevujícími překvapeními. Miniinvazivní metody nabízejí jedno z možných řešení posunout současnou léčbu, zvláště pak v kombinaci s dosavadním tradičním způsobem léčení.
doc. MUDr. Michael Urban
doc. MUDr. Jiří Heráček, Ph.D.
Urologická klinika 3. LF UK v Praze a FNKV
Androgeos privátní urologické a andrologické centrum
urban@androgeos.cz
Sources
1. Abrams P, Cardozo L, Fall M et al. The standardisation of terminology of lower urinary tract function: report from the Standardisation Subcommittee of the International Continence Society. Am J Obstet Gynecol 2002; 187 : 116–126.
2. Merskey H, Bogduk N. Classification of Chronic Pain. Descriptions of Chronic Pain Syndromes and Definitions of Pain Terms. IASP Press 2002.
3. Krieger JN, Nyberg L Jr, Nickel JC. NIH consensus definition and classification of prostatitis. JAMA 1999; 283(3): 236–237.
4. Blacklock NJ. Anatomical factors in prostatitis. Br J Urol 1974; 46 : 47-54. Andersen JT. Treatment of prostatodynia. In: Nickel JC, ed. Textbook of Prostatitis. London: ISIS, 1999.
5. Nickel JC. Effective office management of chronic prostatitis. Urol Clin North Am 1998; 25(4): 677–684.
6. McDonald JS,Spigos DG. Computed tomografy-guided pudendalblock for treatment of pelvic pain due to pudendal neuropathy.Obstet Gynecol 2000; 95(2): 306–309.
7. Robert R, Labat JJ, Bensignor M et al. Decompression and transposition of the pudendal nerve in pudendal neuralgia:A randomized contolled trial and long-term evaluation. Eur Urol 2005; 47(3): 403–408.
8. Robert R, Prat-Pradal D, Labat JJ et al. Anatomic basis of chronic perianal pain:role of the pudendal nerve. Surg Radiol Anat 1998, 20(2): 93–98.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2010 Issue 3-
All articles in this issue
- Role sakrální neuromodulace v urologické praxi
- Guidelines EAU pro léčbu chronické pánevní bolesti
- Změny v řešení chronické prostatitidy/syndromu chronické pánevní bolesti
- Chronická pánevní bolest (CPPS): anatomické parametry, patofyziologické mechanizmy, nejednoznačné onemocnění, fenomén chronického onemocnění. Syndrom bolestivého močového měchýře
- Syndrom chronické pánevní bolesti a současné možnosti léčby
- Bladder pain syndrome – současná terminologie, diagnostika a léčba
- Hyperaktivní močový měchýř u dětí a dospělých
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Syndrom chronické pánevní bolesti a současné možnosti léčby
- Změny v řešení chronické prostatitidy/syndromu chronické pánevní bolesti
- Hyperaktivní močový měchýř u dětí a dospělých
- Chronická pánevní bolest (CPPS): anatomické parametry, patofyziologické mechanizmy, nejednoznačné onemocnění, fenomén chronického onemocnění. Syndrom bolestivého močového měchýře
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career