-
Medical journals
- Career
MOŽNOSTI LAPAROSKOPIE A RETROPERITONEOSKOPIE V LÉČBĚ PARENCHYMOVÝCH NÁDORŮ LEDVIN
ČÁST I - NEFREKTOMIE
Authors: doc. MUDr. Milan Hora, Ph.D.; MUDr. Jiří Klečka
Authors‘ workplace: Urologická klinika LF UK a FN Plzeň
Published in: Urol List 2005; 3(3): 29-34
Overview
Cíl, metodika:
Cílem článku je shrnout poznatky o miniinvazivní nefrektomii pro parenchymový tumor. Přehled literatury je doplněn o vlastní postřehy autorů, které získávají během zavádění této techniky do vlastní praxe.Výsledky:
LRNE má již jednoznačně vypracovaný bezpečný a reprodukovatelný postup provedení. Pro tumory kategorie T1 ji lze již považovat za zlatý standard. Ekvivalentem LRNE je provedení retroperitoneoskopické. Retroperitoneoskopická radikální nefrektomie má též standardně vypracovanou techniku provedení, je však technicky náročnější. Proto je vhodné ji provádět spíše v imperativních případech, což jsou zejména pooperační srůsty v dutině břišní. Někteří urologové dávají přednost rukou asistované LRNE, tento směr ale nelze považovat za příliš perspektivní. Nedávno popsaná minilaparotomická nefrektomie, která by snad mohla LRNE konkurovat, zatím nedoznala ve světě větší popularity.Závěr:
Díky zavedení LRNE jako zlatého standardu v léčbě nádorů ledvin T1 končí éra urologie, kdy byla nefrektomie považována za relativně jednoduchý operační výkon vhodný pro každé urologické oddělení a i pro méně zkušené operatéry. Zavedení LRNE si v ČR vynutí koncentraci těchto výkonů do větších center.KLÍČOVÁ SLOVA:
laparoskopie, tumor ledviny, nefrektomie, retroperitoneoskopieÚVOD
Standardem chirurgické léčby parenchymových nádorů ledvin byly donedávna hlavně radikální transperitoneální nefrektomie a translumbální resekce tumoru ledviny. V posledních letech dostávají urologové do rukou další nové metodiky. Jsou to jednak transkutánní aplikace tepla či chladu, tyto metody však nejsou předmětem článku a budou zmíněny pouze v souvislosti s laparoskopickou aplikací. Druhým důležitějším směrem je využití miniinvazivních metod - laparoskopie a retroperitoneoskopie. Současné poznatky o těchto metodikách jsou předmětem souhrnného článku, v němž jsou shrnuty poznatky literární doplněné o poznatky autorů ze zahraničních odborných stáží (Institut Mutualiste Montsouris, Paříž - prof. Vallancien, dr. Baumert, dr. Rozet, The Cleveland Clinic Foundation, Ohio, dr. Gill a dr. Kahouk, Allgemeines Krankenhaus, Vídeň - prof. Klingler) a o vlastní zkušenosti získané při zavádění těchto metodik ve FN Plzeň. V prvním díle tohoto článku se budeme věnovat miniinvazivní nefrektomii.
LAPAROSKOPICKÁ RADIKÁLNÍ NEFREKTOMIE (LRNE)
První úspěšnou laparoskopickou nefrektomii publikovali v roce 1991 Clayman et al [1]. Během 90. let prodělala tato metodika další vývoj. Byl vytvořen standardní reprodukovatelný postup a začalo ji postupně používat nepřeberné množství urologických pracoviš po celém světě. První LRNE v ČR provedl v dubnu 1998 v rámci XII. konference ČUS a SUS hostující prof. Clayman. Metodiku LRNE dle řady sdělení i osobních konzultací rozvíjí v ČR i SR již celá řada klinických i mimoklinických pracoviš [2-9].
Nyní se krátce pokusíme popsat standardní postup LRNE i s nejčastěji používanými modifikacemi. Většina autorů provádí LRNE v lumbotomické poloze (obr. 1). Guillonneau používá pro přístup k ledvině polohu na zádech, kdy je pacient natočen o 30° výše na postižené straně, dolní končetiny má abdukované do úhlu 45° a operatér stojí mezi nimi [10]. Po vytvoření kapnoperitonea s Veress jehlou či méně často otevřenou Hassonovou technikou se zavádí od 3 do 5 portů. Sami používáme 4 porty vlevo a vpravo někdy 5 portů, přídatný pátý je zde někdy nutný k fixaci jater (obr. 1, 2). Nůžkami či incizím proudem se otevře zadní peritoneum laterálně od vzestupného či sestupného tračníku (obr. 3). Lze užít i harmonický skalpel či počítačem řízenou bipolární diatermii (Ligasure® Valleylab, PlasmaKinetic® Gyrus) s nástroji majícími v sobě i nůž. Podélně poměrně mediálně se nůžkami či háčkem s incizním proudem otevře Gerotova fascie od oblasti nadledviny až pod dolní pól ledviny. Pod dolním pólem ledviny se v tuku vypreparuje ureter a mezi klipy se přeruší (obr. 4). Gonadální žíla se většinou podaří odsunout mediálně, někdy se však musí mezi klipy též přerušit. Proximální část ureteru nám může pomáhat k elevaci dolního pólu ledviny laterálně, což umožní snazší preparaci v oblasti hilu ledviny. Poté se postupně preparuje mezi ledvinou a aortou či dutou žílou. Preparace musí být opatrná již v oblasti dolního pólu, nebo zde mohou být aberantní cévy pro dolní pól. Výhodou při preparaci hilu je samozřejmě přesná znalost cévního zásobení z dvoufázové CT–angiografie. Eventuální aberantní cévy lze většinou přerušit pomocí klipů. Poté se vypreparují hlavní hilové cévy. Ideální je obě cévy vypreparovat odděleně. Nejdříve přerušíme renální arterii pomocí klipů, u silnějších arterií pomocí endoGIA–stapleru (obr. 5). Následně se pomocí stapleru přeruší renální žíla (obr. 6). Byl popsán i levnější způsob přerušení žíly - stažení pomocí vlákna a zaklipování uzamykatelnými klipy Hem-o-lok® Weck [11]. V AKH Vídeň jsme viděli přerušovat renální žílu s těmito klipy rovnou, tedy způsob popsaný nedávno i v literatuře [12]. Tento způsob je samozřejmě nejlevnější. Někdy se přeruší obě cévy en bloc endoGIA staplerem (obr. 7). Následně ostře oddělíme horní pól ledviny od nadledviny (obr. 8). Zbytek ledviny poté již uvolňujeme většinou pomocí háčku s koagulačním proudem včetně celého tukového pouzdra. Je-li indikována i adrenalektomie, pak po přerušení renálních cév přerušíme nadledvinovou žílu, uvolníme nadledvinu od okolí a dále již identickým postupem odstraníme celou ledvinu en bloc i s nadledvinou a s celým tukovým pouzdrem. Adrenalektomie výkon prodlouží přibližně o 20 minut. Následně se uloží celý preparát do extrakčního sáčku. Těch existuje celá řada firemně vyráběných, někteří používají improvizovaně různé plastové sáčky. Umístění celé ledviny s někdy i velmi objemným neforemným tukovým pouzdrem je technicky obtížné a nejvíce se nám osvědčil extrakční sáček se samoexpandibilním okrajem (po vysunutí extrakčního sáčku se na jeho okraji otevře sáček pomocí kovového plátku, takže sáček připomíná podběrák na ryby). Tyto sáčky jsou však bohužel nejdražší, jejich cena je kolem 5,5 tis. Kč (obr. 9). Celý preparát se poté extrahuje libovolným otvorem ve stěně břišní. Sami nejčastěji používáme střídavý řez v místě po portu 12 mm (obr. 10), lze užít pararektální řez (užíváme u objemných tumorů), Pfannestielův řez, modifikovaný Gibsonův řez, preparát lze extrahovat i vaginou [13]. Ještě před rozšířením řezu pro preparát zavádíme laterálním portem buď Redonův drén (ten bývá tuhý a má tendenci se dislokovat) či měkký kapilární drén typu Penrose. Všechny porty se uzavřou.
Image 1. Laparoskopická nefrektomie vpravo. Nejčastější námi užívané rozložení 4 portů. 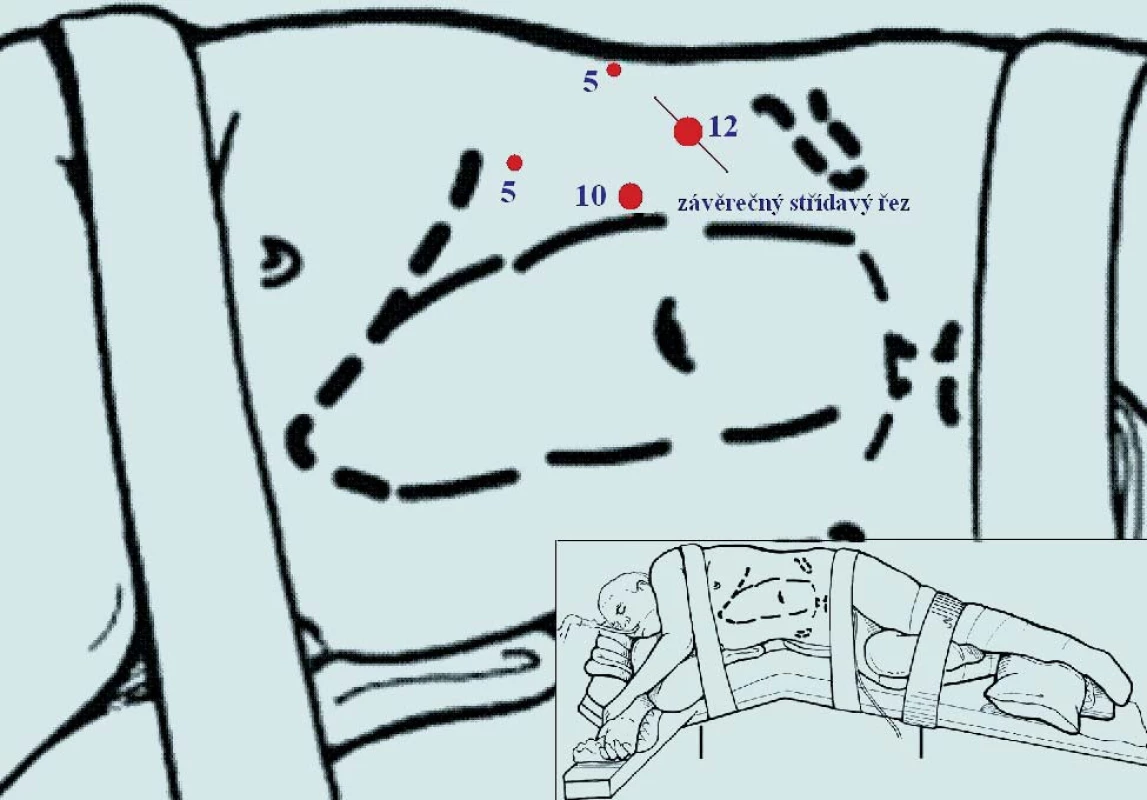
Image 2. Laparoskopická nefrektomie vpravo. Nejčastější námi užívané rozložení 4 portů a fakultativní 5. port k fixaci jater. 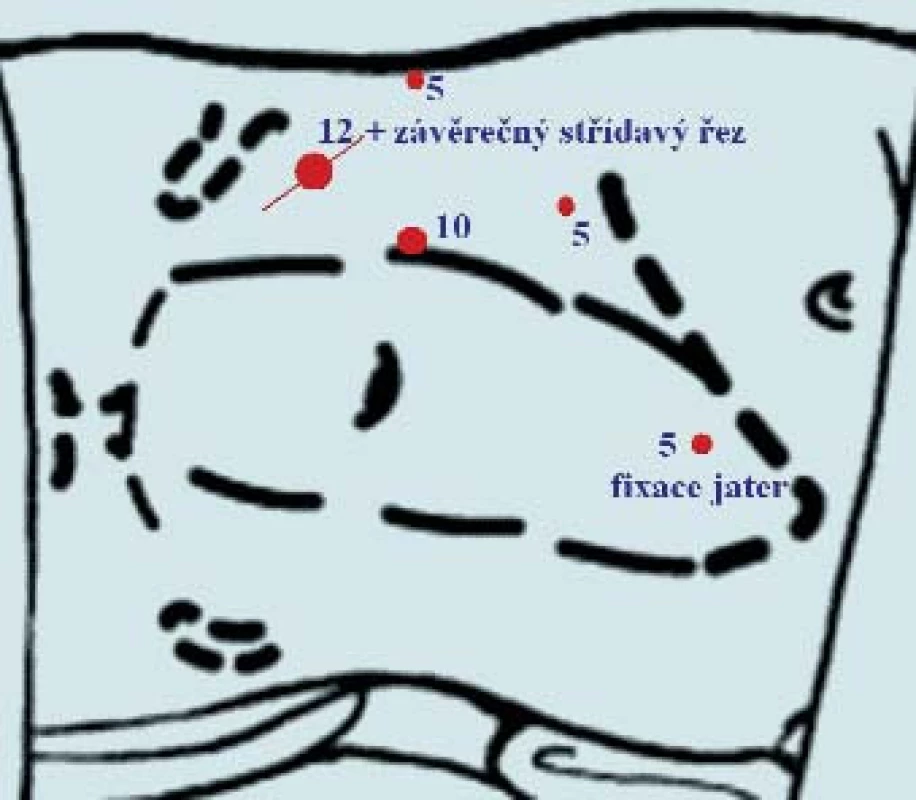
Image 3. Laterokolické otevření zadního peritonea. 
Image 4. Po otevření peritonea a Gerotovy fascie se vypreparuje ureter a přeruší, gonadální žíla lze většinou odsunout mediálně bez nutnosti přerušení. 
Image 5. Přerušení renální artérie staplerem. 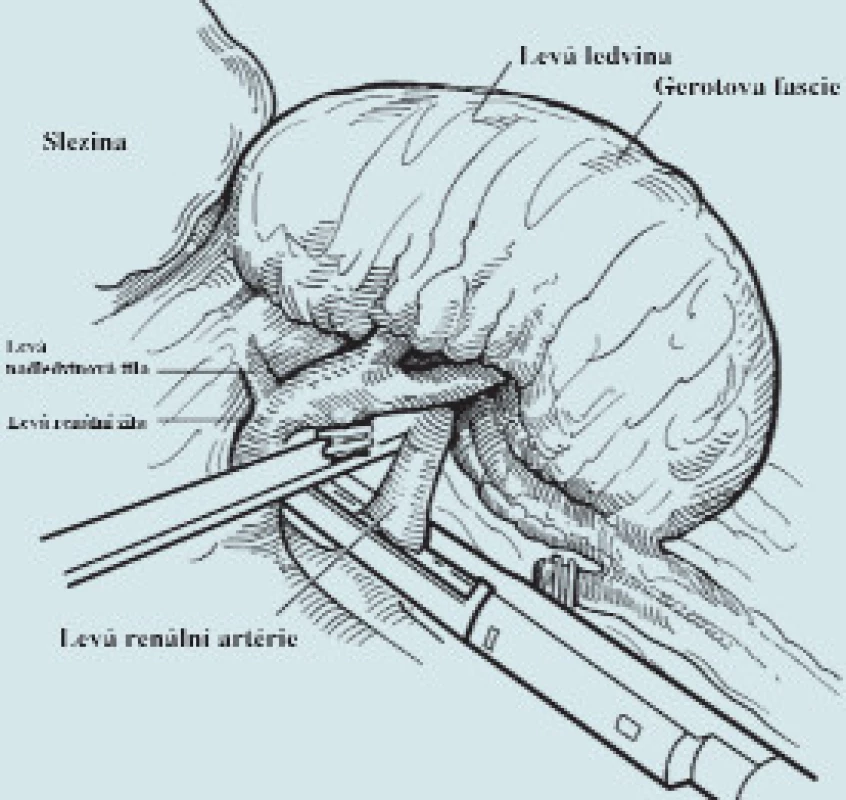
Image 6. Přerušení renální žíly staplerem. 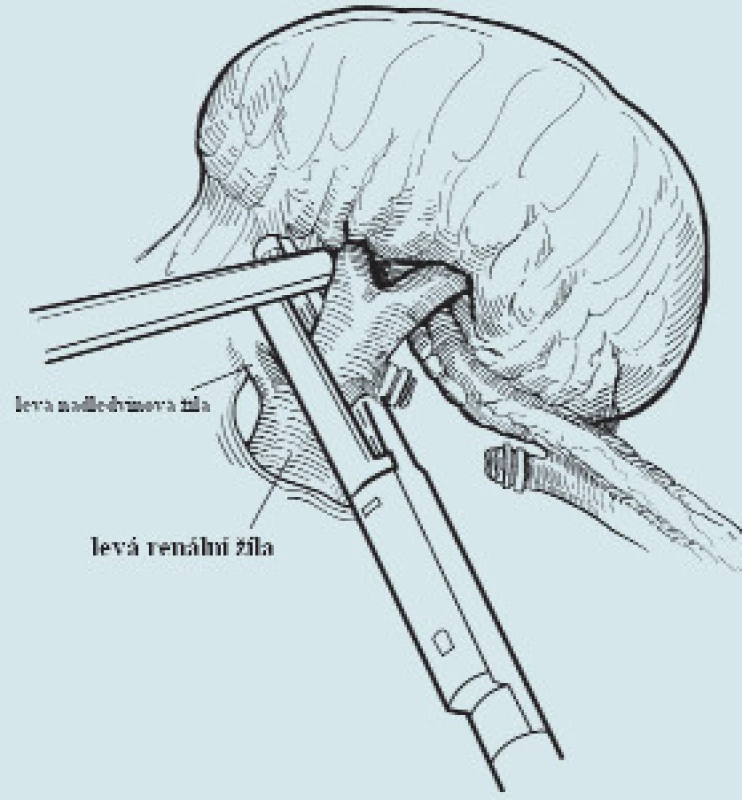
Image 7. Přerušení renálního hilu en bloc staplerem. Obrázek vytvořený z VHS nahrávky. 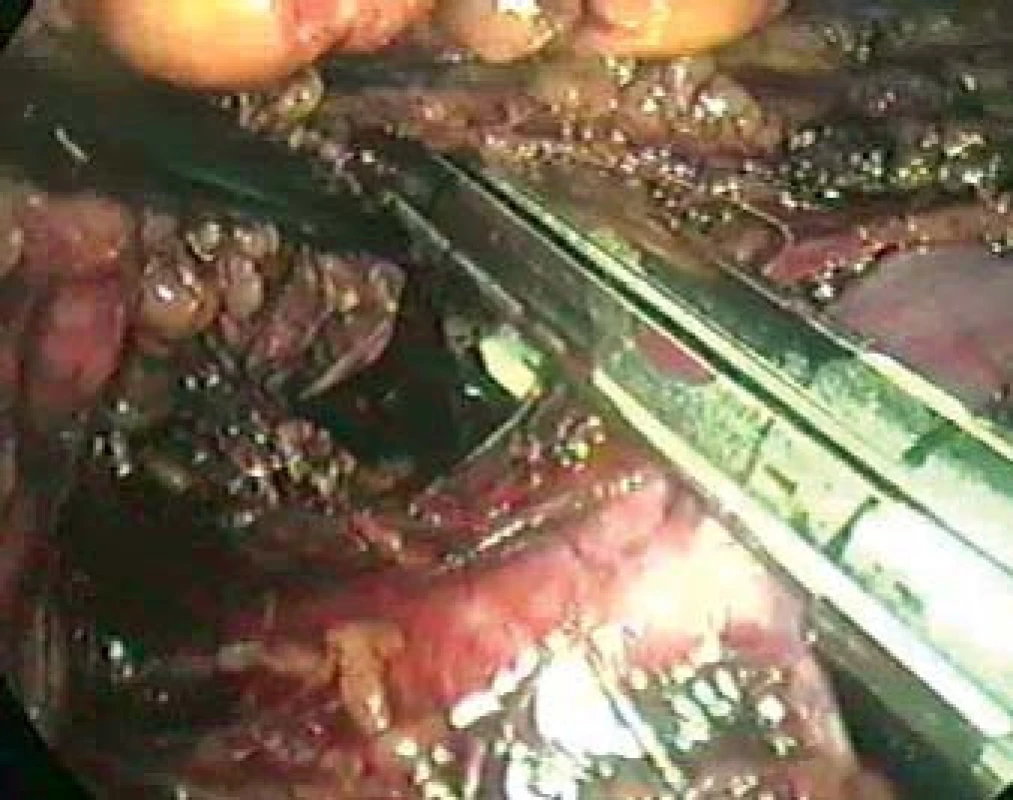
Image 8. Oddělení ledviny od nadledviny a následné uvolnění celé ledviny i s tukovým pouzdrem. 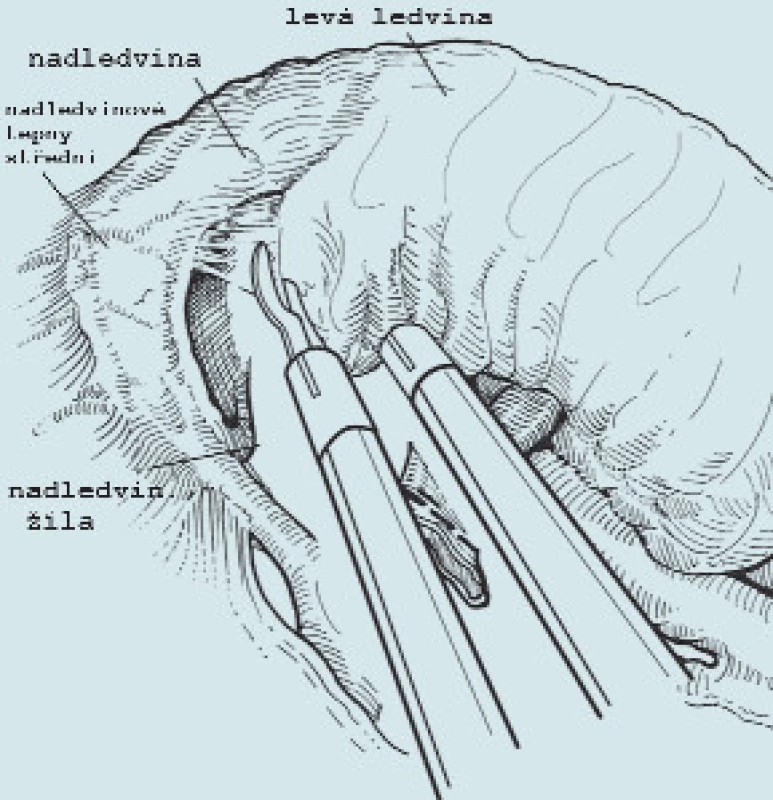
Image 9. Vložení preparátu do sáčku (Endocatch bag<sup>®</sup>). 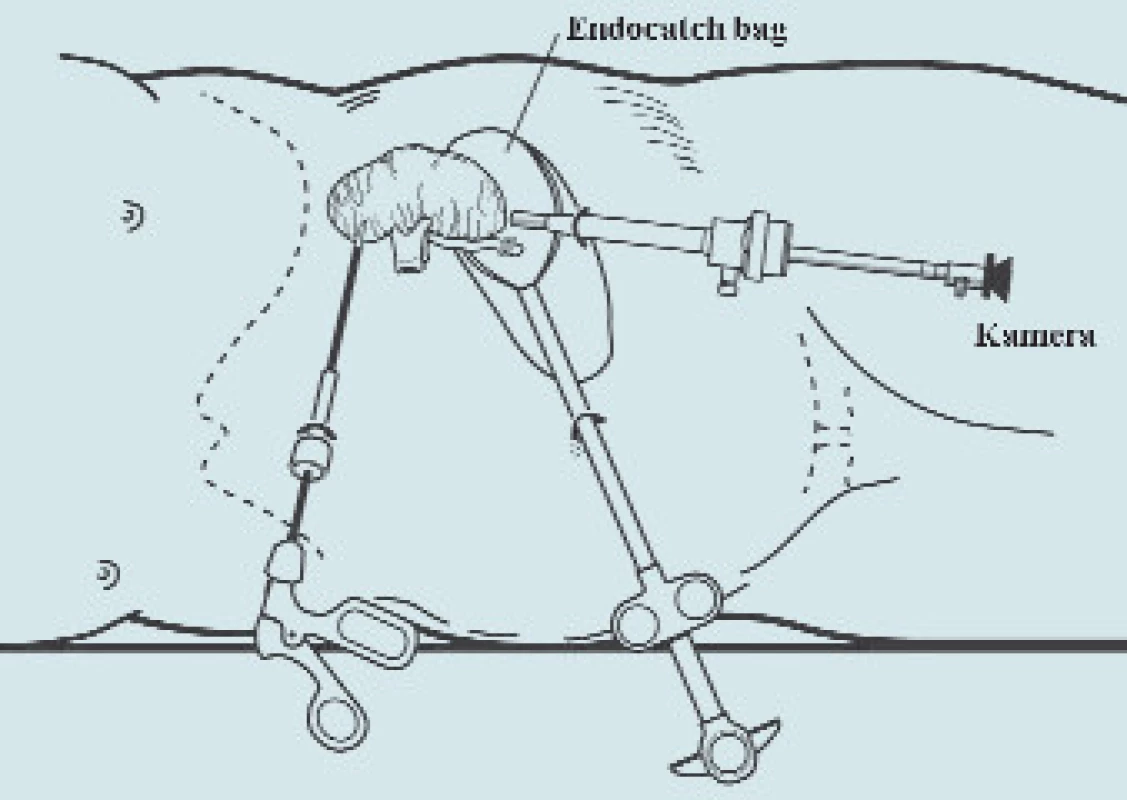
Image 10. Fotografie břicha pacienta po radikální laparoskopické nefrektomii vlevo. 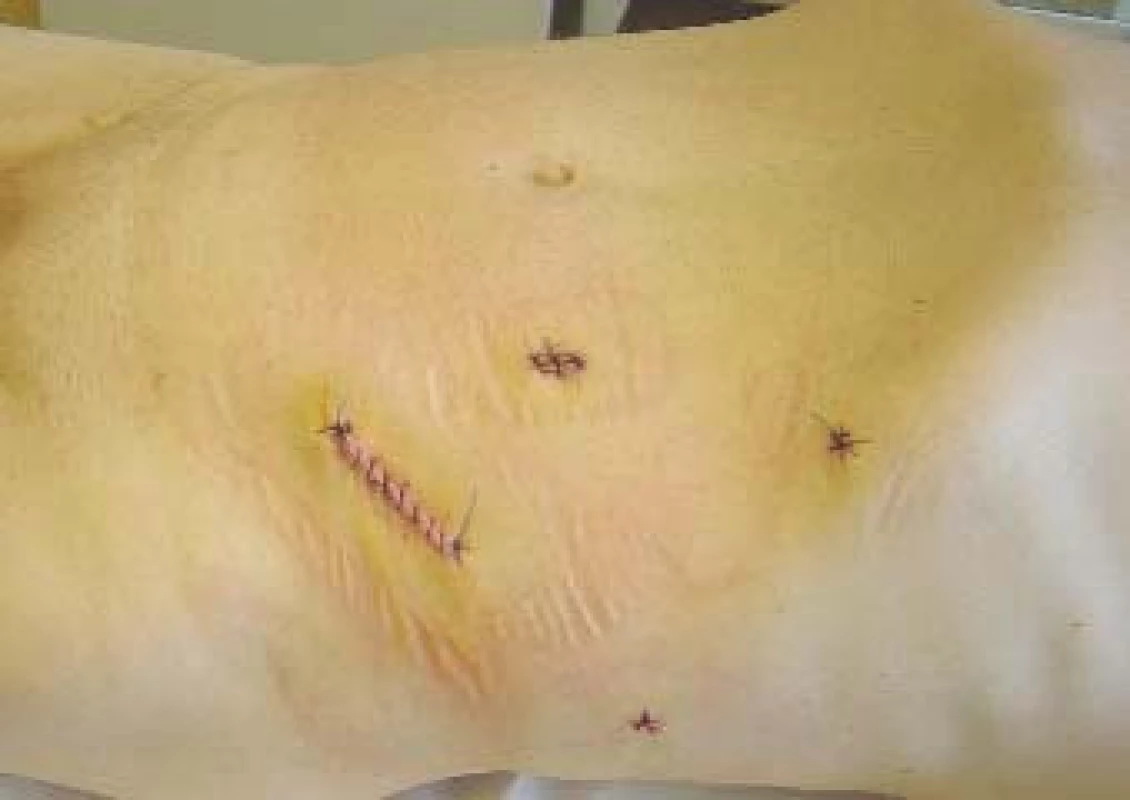
Vhodné je taktéž zmínit morcelaci. Morcelace preparátu umožňuje odstranit ledvinu menším otvorem v dutině břišní [8,14]. Má ale řadu nevýhod. Je nutný morcelerátor a speciální pevný extrakční sáček, dochází k výraznému znehodnocení preparátu pro účely histopatologického a genetického zpracování, i když se někteří snaží prokázat opak [15], existuje reálné riziko protržení sáčku s diseminací tumoru [16]. Sami s morcelací nemáme zkušenosti, její potenciální přínos se nám nezdá dostatečný, a proto se ji ani nesnažíme zavést do praxe. Navíc jediný morcelerátor na světovém trhu vyráběný firmou Cook byl stažen z trhu v roce 2001 [17], což vypovídá i o světovém přístupu k morcelaci. Možná se ale přístup k morcelaci u některých urologů opět mění. Nově byl totiž popsán jiný způsob morcelace: ledvina se 3 cm dlouhou incizí částečně povytáhne před stěnu břišní a zde se pomocí tupého nástroje morceluje, asistent přitom kamerou kontroluje intaktnost extrakčního sáčku v dutině břišní [18]. Zkouší se též v experimentu nový typ morcelátoru pracujícího na bázi vysokotlakého proudu vody [19].
Průměrné časy provedení LRNE se blíží ke 2 hodinám, ale to je v sériích, v nichž provádí výkony vysoce specializovaný chirurg. Za reálnější lze považovat časy kolem 200 minut [17], sami máme průměrný čas kolem 170 minut. Indikací jsou tumory stadia T1-2 velikosti přibližně do 8 cm, ale řada autorů provádí nefrektomie i u větších tumorů [20-24]. Zkouší se i nefrektomie u stadií T3b, tedy s nádorovými tromby, ale jedná se zatím o metodiky experimentální publikované jako kazuistiky a trombus nedosahuje až do dolní duté žíly [24-27]. Původně byla i obezita kontraindikací k laparoskopii. Nyní ale řada prací dokazuje, že je laparoskopie či retroperitoneoskopie vhodná i pro obézní pacienty [28,29].
Nyní se vrátíme k problematice adrenalektomie, která bývala nedílnou součástí radikální nefrektomie. Práce z posledních let však prokázaly, že adrenalektomie je u většiny pacientů nadbytečná [30-32] a sami ji provádíme jen u nádorů objemných, u nádorů přilehlých k oblasti nadledviny, u trombu v renální žíle a samozřejmě při makroskopickém postižení nadledviny dle CT či palpačně peroperačně. Při laparoskopiích přichází do úvahy hlavně varianta nálezu tumoru nadledviny při CT. Ostatní výše jmenované eventuality jsou většinou řešeny otevřeným výkonem.
Důležitá je otázka vyúčtování výkonu zdravotním pojišovnám. Vlastní operaci vykazujeme pojišovně jako výkon 51711 „výkon laparoskopický a torakoskopický“, což obnáší u VZP 730 bodů za každých 30 minut. Tento kód lze vykázat maximálně 6krát. Dále se vykazuje DRG–kód nefrektomie laparoskopicky 90866, což nepředstavuje v dnešním systému bodování žádný bod. K započtení materiálu se používá ZUM paušál 58401, což je 13 087,40 Kč a je v tom zahrnut trokar (jednorázový stojí 2,5–4 tis. Kč), Veress jehla (jednorázová stojí kolem 1 200 Kč), klipovač, kleště tkáňové, endoloop (nepoužíváme jej). Jako přídatný ZUM lze ještě zakódovat lineární endoGIA–stapler (kolem 6 tis.), zásobník do stapleru (4–7 tis.), extrakční sáček (1,5–5,5 tis. Kč). Jestliže je situace obdobná jako ve FN Plzeň, tedy platba dle unicitních rodných čísel, poté se laparoskopie stává pro nemocnici finančně nevýhodná.
Závěrem musíme zmínit i onkologické výsledky laparoskopické nefrektomie. Dlouhá léta byli urologové přesvědčeni, že nejlepší výsledky má technika, při které se nejprve podváží ledvinné cévy a teprve poté se může manipulovat s tumorem. Vynikající onkologické výsledky ledvinu šetřících výkonů, při nichž se poměrně masivně manipuluje s tumorem před jeho odstraněním, narušily tuto mechanisticky chápanou teorii. A při laparoskopické nefrektomii jsme též nuceni před ošetřením hilu manipulovat s ledvinou i s tumorem. Ale jak ukazují onkologické výsledky na sériích čítajících několik set pacientů léčených LRNE [20-22,33-36], z onkologického hlediska se jedná o záležitost, která výsledky nezhoršuje. LRNE lze tedy považovat za standardní metodu pro léčbu tumorů ledvin T1-2 velikosti do 10 cm a LRNE už je či brzy bude nazývána zlatým standardem [33].
RUČNĚ ASISTOVANÁ NEFREKTOMIE A NEFREKTOMIE BEZ VYUŽITÍ KAPNOPERITONEA
Některá pracoviště používají metodu ručně asistované nefrektomie, která byla poprvé popsána v roce 1995 [24,36-39]. Metoda je hodně populární např. v USA [41]. řezem přibližně 7 cm dlouhým (aby jím prošla ruka) po nasazení speciální těsnící manžety (např. LapDisc® Ethicon, 9,5 tis. Kč) se do dutiny břišní zavádí ruka. Nepříznivci této metody ji vyčítají vyšší finanční nároky za speciální rukáv, ale u nefrektomie nemusíme poté použít extrakční sáček, čímž se tato nevýhoda částečně srovná. Další nevýhodou je, že využití řezu při případné nutnosti konverze je limitované. Všichni zastánci této metodiky ji zmiňují jako možný mezistupeň mezi otevřenou operativou a čistou laparoskopií. V ČR, resp. SR o ní informovali dvě pracoviště [42,43]. Sami metodiku ručně asistovaných operací nerozvíjíme a považujeme ji výhledově za slepou kolej laparoskopie.
Další variantou je laparoskopie bez plynu [17,44]. Je opět vytvořen relativně krátký řez, jímž se zavede kovová destička a přes ní se pomocí kovového vlákna „zavěsí“ stěna břišní. Tento systém je komerčně vyráběn jako Laprofan-Laprolift System® [17], lze jej ale poměrně jednoduše nahradit běžně dostupnými prostředky (kovová destička zavěšená přes kovové vlákno na rameno retraktoru fixovaného k operačnímu stolu) [44]. Není nutné použití insuflačního plynu a ani těsnící manžety. Nevýhodou je kónický tvar pracovního prostoru v dutině břišní [17]. Také s touto metodikou nemáme vlastní zkušenosti a neplánujeme ji zavádět.
RETROPERITONEOSKOPICKÁ RADIKÁLNÍ NEFREKTOMIE
Tato metoda byla prvně popsána již v roce 1993 [45,46] a postupně v druhé polovině 90. let nachází širšího uplatnění [23,47]. Nevýhody retroperitoneoskopie oproti laparoskopii jsou zejména menší pracovní prostor, který se navíc musí vytvářet uměle. Porty jsou relativně blízko sebe a směřují všechny kraniálně, takže snadno dochází ke křížení nástrojů (fenomén kordů). Retroperitoneální prostor je vyplněn tukovou tkání, v níž se obtížně nacházejí první anatomické struktury k zorientování a zahájení preparace. Preparace a přerušení hilu je obtížnější, nebo je pohodlněji možná pouze z kaudálního přístupu a částečně dorzálního. Největší výhodou retroperitoneoskopie oproti laparoskopii je možnost minimálně invazivní chirurgie i u pacientů po nitrobřišních operacích. Při nefrektomii je lepší přístup přímo k renální arterii, kterou přerušíme a poté teprve pohodlně preparujeme žílu. Techniku přesně popsali Gill et al [23] po zkušenostech s 53 pacienty v roce 2000. Jak jsme měli možnost osobně vidět, dr. Gill tuto metodiku používá při radikální nefrektomii rutinně a skutečně jen pomocí 3 portů. Technika je užívána i jinými autory [48]. Jiní autoři však užívají 4 nebo 5 portů [47]. Sami tuto metodiku používáme jen v případě, že laparoskopie není možná pro pooperační srůsty v dutině břišní a představuje na našem pracovišti méně než 10 % miniinvazivních radikálních nefrektomií.
Náš postup je ve zkratce následující. Krátkou incizí pod 12. žebrem vytvoříme prstem pracovní prostor (obr. 11), který ještě dilatujeme amatérsky vyrobeným dilatátorem - na Nelaton katétr silonovým vláknem připevníme odstřižený prsteník rukavice č. 9 a tento nástroj zavedeme do retroperitonea a plníme na 600–750 ml sterilním fyziologickým roztokem. Poté naslepo za kontroly hmatu ukazovákem zavedeme porty 2 x 5 mm a 12 mm, původní incizí zavedeme port 10 mm a neužívající speciální porty pro retroperitoneoskopii (obr. 12) tento utěsňujeme silným silonovým stehem. Naše rozložení portů ukazuje obr. 13. Poté uvolníme ledvinu dorzálně od m. psoas, čímž se zorientujeme v prostoru. Nalezneme ureter a přerušíme. Poté nalezneme z dorzálního přístupu renální arterii a přerušíme ji. Ledvinu uvolníme i ventrálně a kraniálně, vypreparujeme renální žílu a endoGIA–staplerem ji přerušíme. Uvolníme celou ledvinu a vložíme ji do extrakčního sáčku, a ty odstraníme buď původní, by rozšířenou incizí, či použijeme kaudální 12mm port k vytvoření střídavého řezu (obr. 14). U nefroureterektomií používáme pararektální extraperitoneální řez, který nám umožní kromě extrakce preparátu i přístup k distálnímu ureteru, který byl již excidován z měchýře endoskopicky Collinovým nožem. K extrakci lze užít i modifikovaný Pfannestielův řez [49].
Image 11. Vytvoření iniciálního pracovního prostoru při retroperitoneoskopii pomocí prstu zavedeného krátkou incizí pod 12. žebrem. 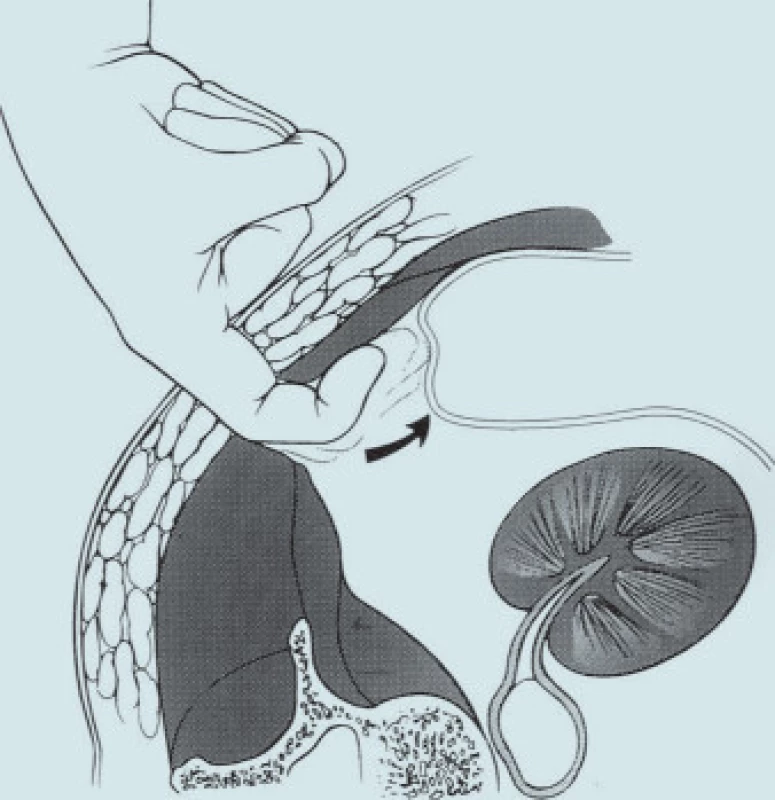
Image 12. Speciální port k uzavření iniciální incize při retroperitoneoskopii. V dutině břišní se nafoukne balónek a na kůži se dotlačí objemný těsnící kroužek. 
Image 13. Naše rozložení portů při retroperitoneoskopické nefrektomii. Původní incizí pod 12. žebrem po vytvoření pracovního prostoru jsou naslepo za kontroly prstu zavedeny v přední axilární čáře porty 5 mm (kraniálně) a 12 mm (kaudálně, je určený pro stapler), ve skapulární čáře je zaveden port 5 mm. 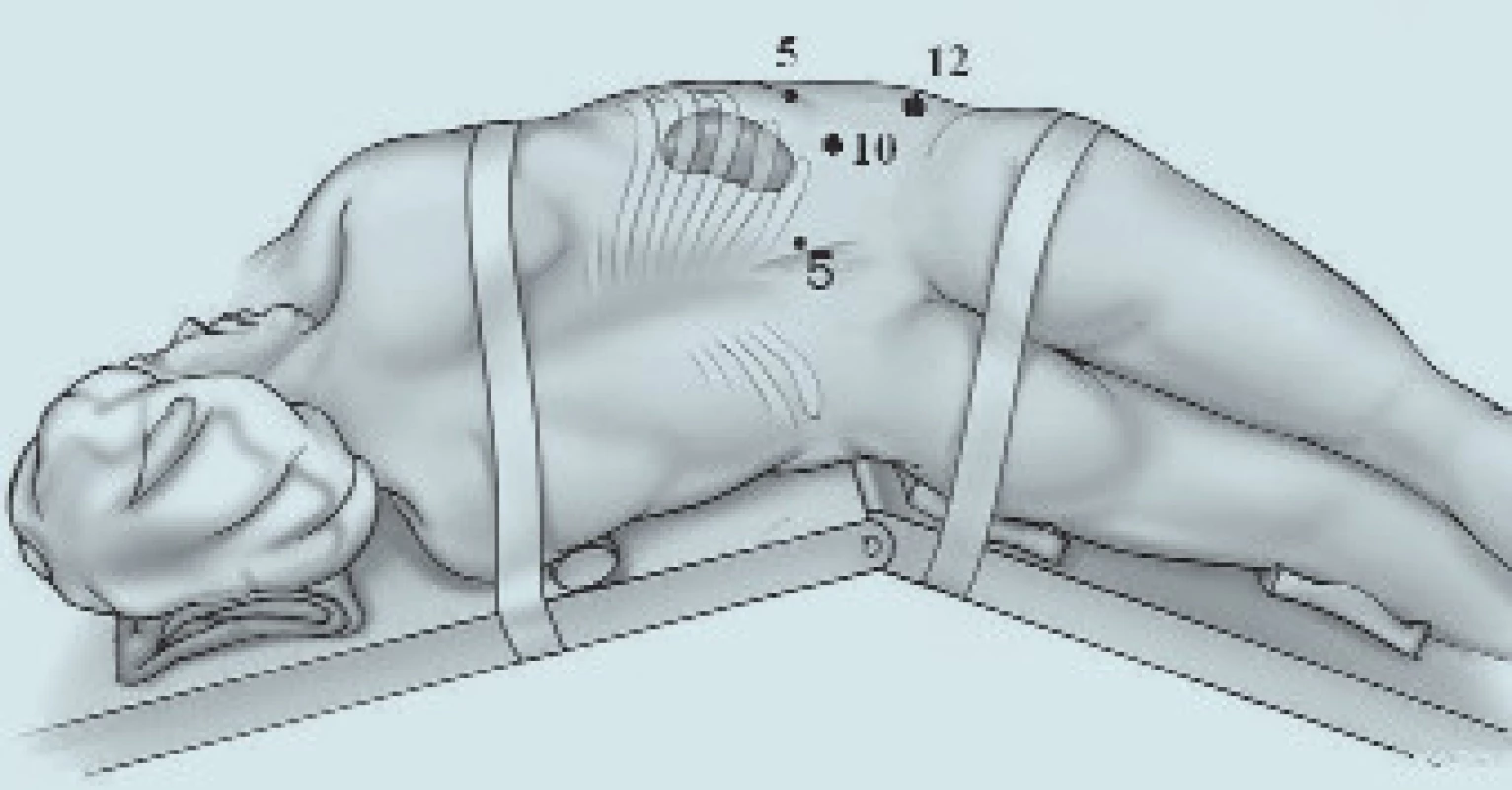
Image 14. Fotografie břicha pacienta po retroperitoneoskopické nefrektomii. Extrakce preparátu byla provedena rozšířením původního portu 12 mm na střídavý řez. 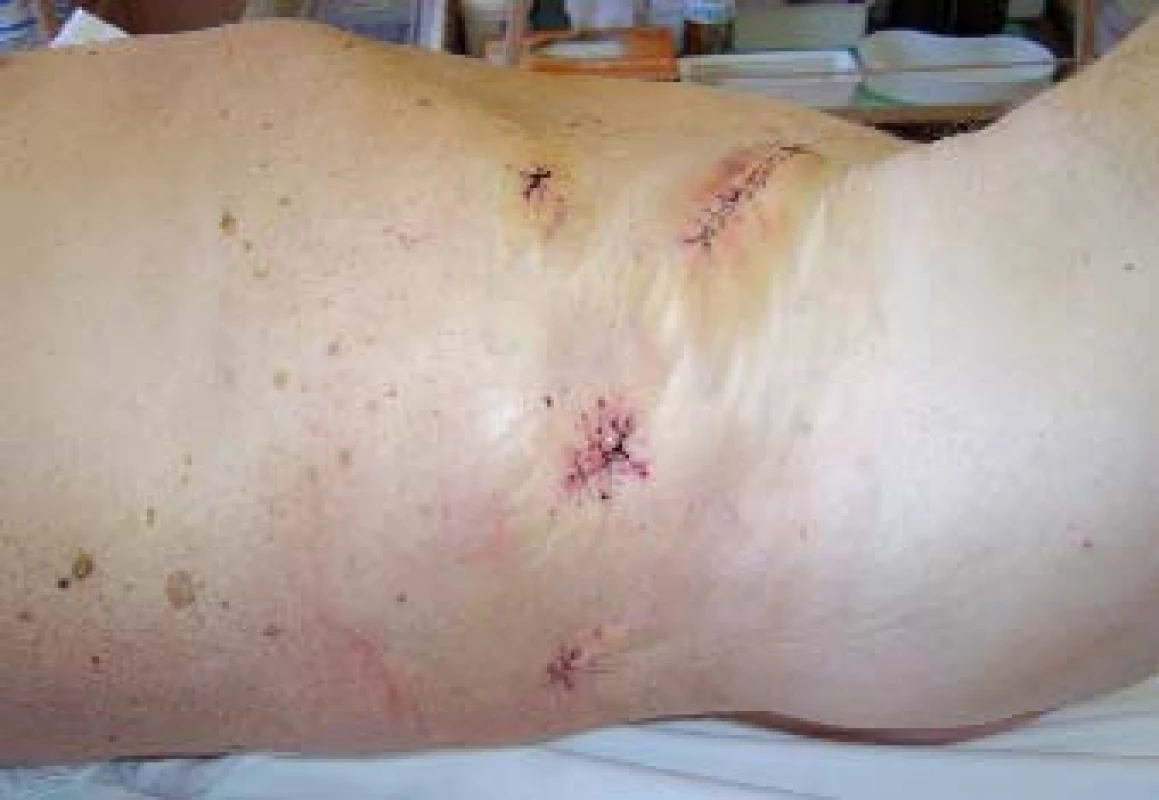
MINILAPAROTOMICKÁ NEFREKTOMIE
Tato technika „minilaparotomické nefrektomie“ využívá krátkou incizi k zavádění nástrojů a kamera je umístěna jedním přídatným portem. Popis této zatím jen velmi zřídka používané techniky je mimo rámec sdělení. Přístup je laparotomický i extraperitoneální. Technika byla popsána a je i využívána hlavně v Japonsku [50].
ZÁVĚR
Na miniinvazivní nefrektomii pro tumory stadia T1-2 je nutno již nahlížet jako na standard a tomuto standardu [51] je nutno se v každodenní praxi přizpůsobit. Přednost dáváme laparoskopickému přístupu, který považujeme za jednodušší, a tudíž i bezpečnější. Retroperitoneoskopii indikujeme jen u rozsáhlých pooperačních srůstů v dutině břišní a výjimečně též u velkého pravého laloku jaterního u pravostranné nefrektomie. Metodiku ručně asistované či bezplynné laparoskopické nefrektomie nerozvíjíme a nemáme to ani v plánu. Nevýhodou miniinvazivních metod je vyšší náročnost na finance a na erudici operatéra, což si vynutí koncentraci těchto výkonu do větších urologických center.
doc. MUDr. Milan Hora, Ph.D.
MUDr. Jiří Klečka
Urologická klinika LF UK a FN Plzeň
Sources
1. Clayman RV, Kavoussi LR, Soper NJ et al. Laparoscopic nephrectomy: initial case report, J Urol 1991; 146 : 278-82.
2. Lutter I, Daniel I, Wagenhoffer R, Farkaš P. Laparoskopická tumornefrektómia (videofilm). Čes Urol 1999; 3 : 41.
3. Lutter I, Daniel I, Wagenhoffer R, Pechan J. Laparoskopická tumornefrektómia - prvé skúsenosti. Čes Urol 2000; 4 : 7-11.
4. Študent V, Belej K, Fiala R et al. Laparoskopická radikální nefrektomie. Čes Urol 2002, 6 : 78.
5. Študent V, Duda M, Mucha Z et al. Laparoskopická nefrektomie - naše zkušenosti. Čes Urol 2000; 4 : 24.
6. Študent V, Fiala R, Pernička J, Záťura F. Laparoskopická chirurgická léčba lokalizovaného karcinomu ledviny. Čes Urol 2004; 8 : 19.
7. Šafařík L, Novák K, Dvořáček J, Novák J. Laparoskopická radikální nefrektomie u extrémně obézního pacienta. Čes Urol 2003; 7 : 54.
8. Všetička J, Rapp F, Všetičková S. Laparoskopická nefrektomie (krok za krokem) včetně užití „morcelerátoru“. Čes Urol 2003; 7 : 55.
9. Hora M, Mrkos D, Hes O et al. Laparoskopická radikální nefrektomie pro parenchymový tumor. Čes Urol; 2004, 8 : 21.
10. Guillonneau B, Bermúdez H, Gholami S et al. Laparoscopic partial nephrectomy for renal tumor: single center experience comparing clamping and no clamping techniques of the renal vasculature. J Urol 2003; 169 : 483-486.
11. Janetschek G, Bagheri F, Abdelmaksoud A et al. Ligation of the renal vein during laparoscopic nephrectomy: an effective and reliable method to replace vascular staplers. J Urol 2003; 170 : 1295-7.
12. Yip SKH, Tan YH, Cheng C et al. Routine vascular control using the Hem-o-Lok clip in laparoscopic nephrectomy: animal study and clinical application. J Endourol 2004; 18 : 77-81.
13. Gill IS, Cherullo EE, Meraney AM et al. Vaginal extraction of the intact specimen following laparoscopic radical nephrectomy. J Urol 2002; 167 : 238-41.
14. Hernandez F, Rha KH, Pinto PA et al. Laparoscopic nephrectomy: assessment of morcellation versus intact specimen extraction on postopertive status. J Urol 2003; 170 : 412-5.
15. Landman J, Lento P, Hassen W et al. Feasibility of pathological evaluation of morcellated kidneys after radical nephrectomy. J Urol 2000; 164 : 2086-9.
16. Lam JS, Shvarts O, Pantuck AJ. Changing concept in the surgical management of renal cell carcinoma. Eur Urol 2004; 45 : 692-705.
17. Gill IS, Kerbl K, Meraney AM, Clayman RV. Basis of laparoscopic urologic surgery, In: Walsh PC, Retik AB, Vaughan ED jr, Wein AJ. Campbell's urology. Saunders, 8th Edition 2002; 4. vol: 3455-3505.
18. Landman J, Venkatesh R, Kibel A, Vanlangendonck R. Modified renal morcellation for renal cell carcinoma: laboratory experience and early clinical application. Urology 2003; 62 : 632-5.
19. Varkarakis JM, McAllister M, Ong AM et al. Evaluation of water jet morcellation as an alternative to hand morcellation of renal tissue ablation during laparoscopic nephrectomy: an in vitro study. Urology 2004; 63 : 796-9.
20. Wille AH, Roigas J, Deger S et al. Laparoscopic radical nephrectomy : techniques, results and oncological outcome in 125 consecutive cases. Eur Urol 2004; 45 : 483-9.
21. Dunn MD, Portis AJ, Shalhav AL et al. Laparoscopic versus open radical nephrectomy: a 9-year experience. J Urol 2000; 164 : 1153-9.
22. Chan DY, Cadeddu JA, Jarett TW et al. Laparoscopic radical nephrectomy: cancer control for renal cell carcinoma. J Urol 2001; 166 : 2095-100.
23. Gill IS, Schweizer D, Hobart MG et al. Retroperitoneal laparoscopic radical nephrectomy: the Cleveland Clinic experience. J Urol 2000; 163 : 1665-70.
24. Sundaram CP, Rehman J, Landman, J. Hand assisted laparoscopic radical nephrectomy for renal cell carcinoma with inferior vena caval thrombus. J Urol 2002; 168 : 176-9.
25. Fergany AF, Gill IS, Schweizer DK et al. Laparoscopic radical nephrectomy with level II vena caval trombectomy: survival porcine model. J Urol 2002; 168 : 2629-31.
26. Savage SJ, Gill IS. Laparoscopic radical nephrectomy for renal cell carcinoma in patient with level I renal vein tumor thrombus. J Urol 2000; 163 : 1243-4.
27. Seo IY, Ono Y, Yoshikawa Y et al. Early experience of laparoscopic radical nephrectomy for T3b renal cell carcinoma. J Urol 2004; 11 : 778-81.
28. Fugita OEH, Chan DY, Roberts WW et al. Laparoscopic radical nephrectomy in obese patients: outcomes and technical considerations. Urology 2004; 63 : 247-52.
29. Abreu SC, Kahouk JH, Steinbeck AP, Gill IS. Retroperitoneoscopic radical nephrectomy in a super-obese patients (body mass index 77 kg/m2). Urology 2004; 63 : 175.
30. Fiala R, Domes L, Belej K, Zá: 59-62.
32. Siemer S, Lehmann J, Kamradt J et al. Adrenal metastases in 1,635 patients with renal cell carcinoma: outcome and indication for adrenalectomy; J Urol 2004; 171 : 2155-9.
33. Makhoul B, de la Taille A, Vordos D et al. Laparoscopic radical nephrectomy for T1 renal cancer: the gold standard? A comparison of laparoscopic vs open nephrectomy. BJU 2004; 93 : 67-70.
34. Ono Y, Kinukawa T, Hattori R et al. The long-term outcome of laparoscopic radical nephrectomy for small renal cell carcinoma. J Urol 2001; 165 : 1867-70.
35. Peschel R, Neururer R, Bartsch G et al. Long term outcome of laparoscopic nephrectomy for renal cell carcinoma. J Urol 2004; 171(Suppl), abstrakt 1780 : 470.
36. Saika T, Ono Y, Hattori R. et al. Long-term outcome of laparoscopic radical nephrectomy for pathological T1 renal cell carcinoma. Urology 2003; 62 : 1018-23.
37. Lee SE, Ku JH, Kwak C et al. Hand assisted laparoscopic radical nephrectomy: comparison with open radical nephrectomy. J Urol 2003; 170 : 756-9.
38. Nelson CP, Wolf JS jr. Comparison of hand assisted versus standard laparoscopic radical nephrectomy for suspected renal cell carcinoma. J Urol 2002; 167 : 1989-94.
39. Ponsky LE, Cherullo EE, Banks KLW et al. Laparoscopic radical nephrectomy: incorporating the advantages of hand assisted and standard laparoscopy. J Urol 2003; 169 : 2053-6.
40. Rozet F, Mongiat-Artus P, Desgrandchamps F. Hand-assisted laparoscopic nephrectomy. Curr Opin Urol 2002; 12 : 229-32.
41. Best S, Ercole B, Lee C et al. Minimally invasive therapy for renal cell carcinoma: is there a new community standard? Urology 2004; 64 : 22-5.
42. Fiala R, Pernička J, Študent V et al. Laparoskopická manuálně asistovaná radikální nefrektomie. Čes Urol 2003; 7 : 57.
43. Lutter I, Daniel I, Ondriš M, Weibl P. Použiti závesného zariadenia při rukou asistovanej laparoskopickej tumórnefrektómii (gassless laparoscopy). Čes Urol 2002; 6 : 79.
44. Lutter I, Daniel I, Wagenhoffer R, Pechan J. Laparoskopická tumornefrektómia bez použitia pneumoperitonea. Čes Urol 2002; 6 : 79.
45. Gaur DD, Agarwal DK, Purokhit KC. Retroperitoneal laparoscopic nephrectomy: initial case report. J Urol 1993; 149 : 103-5.
46. Kerbl K, Figenshau RS, Clayman RV et al. Retroperitoneal laparoscopic nephrectomy: laboratory and clinical experience. J Endourol 1993; 7 : 23-6.
47. Abbou CC, Cicco A, Gasman A et al. Retroperitoneal laparoscopic versus open radical nephrectomy. J Urol 1999; 161 : 1776-80.
48. Cicco A, Hoznek A, Gasman D et al. Retroperitoneal laparoscopic radical nephrectomy. J Urol 1999; 161 (Suppl), abstrakt V5 : 18.
49. Matin SF, Gill IS. Modified Pfannenstiel incision for intact specimen extraction after retroperitoneoscopic renal surgery. Urology 2003; 61 : 830-2.
50. Kihara K, Ama YK, Yano M et al. Portless endoscopic radical nephrectomy via a single minimum incision in 80 patients. J Urol 2004; 11 : 714-20.
51. Bhayani SB, Clayman RV, Sundaram CP et al. Surgical treatment of renal neoplasia: evolving toward a laparoscopic standard of care. Urology 2003; 62 : 821-6.
52. Bishoff JT, Kavoussi LR. Laparoscopic surgery of the kidney, In: Walsh PC, Retik AB, Vaughan ED jr, Sein AJ. Campbell's urology, Saunders, 8th edition 2002 : 3645-86.
53. Doublet JD, Janetschek G, Joyce A et al. European Association of Urology - Guidelines on laparoscopy, 2002 : 38: http://www. uroweb. nl/files/uploaded_ files/2002_laparoscopy_secure. pdf
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2005 Issue 3-
All articles in this issue
- ZAČLENĚNÍ ROBOTICKÉ RADIKÁLNÍ PROSTATEKTOMIE DO PRAXE PROVÁDĚNÍ BĚŽNÉ OTEVŘENÉ OPERATIVY
- KARCINOM PROSTATY A LAPAROSKOPICKÁ OPERACE
- PERKUTÁNNÍ ENDOPYELOPLASTIKA: SOUČASNÝ KLINICKÝ STAV
- REKONSTRUKČNÍ LAPAROSKOPIE V UROLOGII
-
MOŽNOSTI LAPAROSKOPIE A RETROPERITONEOSKOPIE V LÉČBĚ PARENCHYMOVÝCH NÁDORŮ LEDVIN
ČÁST I - NEFREKTOMIE -
MOŽNOSTI LAPAROSKOPIE A RETROPERITONEOSKOPIE V LÉČBĚ PARENCHYMOVÝCH NÁDORŮ LEDVIN
ČÁST II - LEDVINU ŠETŘÍCÍ VÝKONY - LAPAROSKOPICKÁ ADRENALEKTOMIE
- OBECNÉ KOMPLIKACE LAPAROSKOPIE
- LAPAROSKOPICKÁ OPERACE V UROLOGII - MOŽNÉ KOMPLIKACE A JEJICH PREVENCE, VČASNÉ ROZPOZNÁNÍ A EFEKTIVNÍ ŘEŠENÍ
- VÍME, CO JE TO ÚMLUVA O LIDSKÝCH PRÁVECH A BIOMEDICÍNĚ?
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- OBECNÉ KOMPLIKACE LAPAROSKOPIE
- VÍME, CO JE TO ÚMLUVA O LIDSKÝCH PRÁVECH A BIOMEDICÍNĚ?
- REKONSTRUKČNÍ LAPAROSKOPIE V UROLOGII
-
MOŽNOSTI LAPAROSKOPIE A RETROPERITONEOSKOPIE V LÉČBĚ PARENCHYMOVÝCH NÁDORŮ LEDVIN
ČÁST I - NEFREKTOMIE
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

