-
Medical journals
- Career
Problematika ošetřování střelných a střepinových poranění
: Zdeněk Jícha
: Traumacenter of Military university hospital Prague ; Traumatologické centrum Ústřední vojenské nemocnice VFN Praha
: Úraz chir. 24., 2017, č.1
ÚVOD:
Článek pojednává o základních balistických i medicínských aspektech ošetřování střelných a střepinových poranění v mírových i válečných podmínkách. Jedná se o problematiku v našich zeměpisných šířkách málo častou, avšak o to akutnější průběh tato poranění mají.CÍL:
Cílem článku je seznámit chirurgy se základní problematikou balistických traumat, jejich ošetření v ojedinělých případech stejně tak při hromadném výskytu těchto poraněných.METODIKA:
Autor při doporučeních vychází jak z literárních zdrojů, tak z i vlastní zkušenosti válečného chirurga.ZÁVĚR:
Zpracování článku slouží pro chirurgy, traumatology jako stručná informace o dané problematice, a to zejména v případě, že by tato traumata měli řešit, či plánovali misi do rizikových oblastí.KLÍČOVÁ SLOVA:
Balistika, střelná poranění, střepinová poranění, válečná chirurgie.ÚVOD
Téma článku pojednává o problematice ošetření balistických traumat, zejména střelných a střepinových poranění. Tato problematika byla dlouhá léta doménou spíše válečných chirurgů. Bohužel vzhledem ke globalizaci světa ve všech oblastech, dochází k exportu mezinárodního soukromého terorizmu i do zemí tzv. „klidných oblastí“, za které můžeme považovat i Evropu. Jak ukázaly události posledních let – útoky v Paříži, Bruselu, Londýně a celá řada zmařených útoků, problematika mnohočetných zasažení civilních obyvatel střelnými zbraněmi nebo pomocí IED (improvised explosive device) není již záležitostí oblastí světa, kde jsou na tyto případy vybaveni, vycvičeni a jsou na takřka denním pořádku (Izrael, USA, Jihoafrická republika apod.). Bohužel v našich zeměpisných šířkách většina zdravotnického personálu – lékařů i sester - není dostatečně erudována a vycvičena ani na přijímání velkého počtu zraněných osob (v rámci aktivace traumatologického plánu), natož na příjem velkého počtu zraněných s vysoce specifickými balistickými poraněními. Ošetřování balistických poranění vyžaduje podrobnější znalosti z celé řady chirurgických oborů – břišní chirurgie, hrudní chirurgie, skeletální chirurgie, intenzivní péče, popáleninová medicína, cévní chirurgie, neurochirurgie a v neposlední řadě vyžaduje od řídících pracovníků při větším množství balistických poranění také rozvahu a organizační schopnosti, bez nichž žádný příjem poraněných při hromadném neštěstí nedopadne dobře.
Balistická poranění tvoří heterogenní skupinu zranění způsobených projektily, střepinami, tlakovou vlnou nebo jejich kombinací. Pro pochopení základních postupů pro léčbu těchto traumat je nezbytné znát základní pojmy z balistiky. Balistika je nauka o studiu pohybu projektilu. Ta se dělí na dvě základní oblasti: vnitřní a vnější balistiku. Vnitřní balistika je nauka o pohybu projektilu uvnitř zbraně. Vnější balistika je nauka o pohybu projektilu ve volném prostoru. Další oblast balistiky se nazývá ranná balistika [3, 5]. Zabývá se studiem chování projektilu při kontaktu s živými tkáněmi. Lékař ošetřující střelná poranění by měl znát z ranné balistiky několik základních informací, podle nichž je potom schopen předpokládat účinek použitých zbraní na člověka, dále předpokládat množství zasažených osob. Měl by dále být schopen určit, zda si vystačí s běžným způsobem ošetření ran nebo zda je nutné standardní postupy modifikovat. A nakonec přijmout preventivní opatření k minimalizaci následků poranění. Z klasického hlediska dělíme střelná poranění na čtyři základní druhy. První je průstřel, kdy projektil pronikne do těla a má dostatek energie, aby tělo i opustil. Ráně vstupu říkáme vstřel, ráně výstupu říkáme výstřel (obr. 1, 2). Druhou kategorií je zástřel, kdy projektil vnikne do těla, tomu předá všechnu svou energii a zůstane ve tkáních. Třetí skupina poranění se nazývá postřel. Při postřelu vzniká poranění, při kterém střela jen povrchově poraní část těla a střelný kanál má charakter otevřeného povrchového zranění. Posledním možným poraněním je nástřel. Při něm má střela tak malou kinetickou energii, že nedokáže porušit kožní kryt a vzniká tak tupé poranění kůže.
1. Výstřel u vysokoenergetické střely 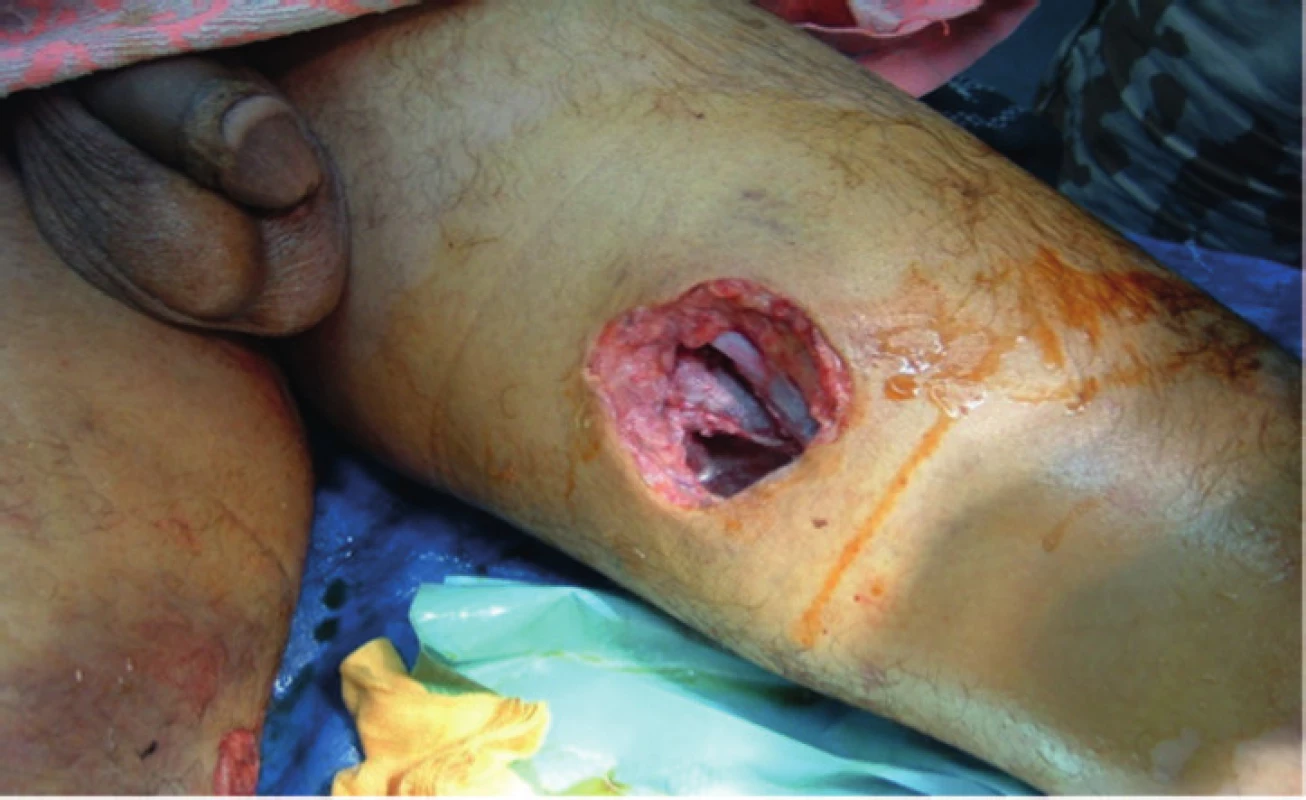
2. Vpravo výstřel u nízkoenergetické střely (vlevo vstřel, vpravo výstřel) 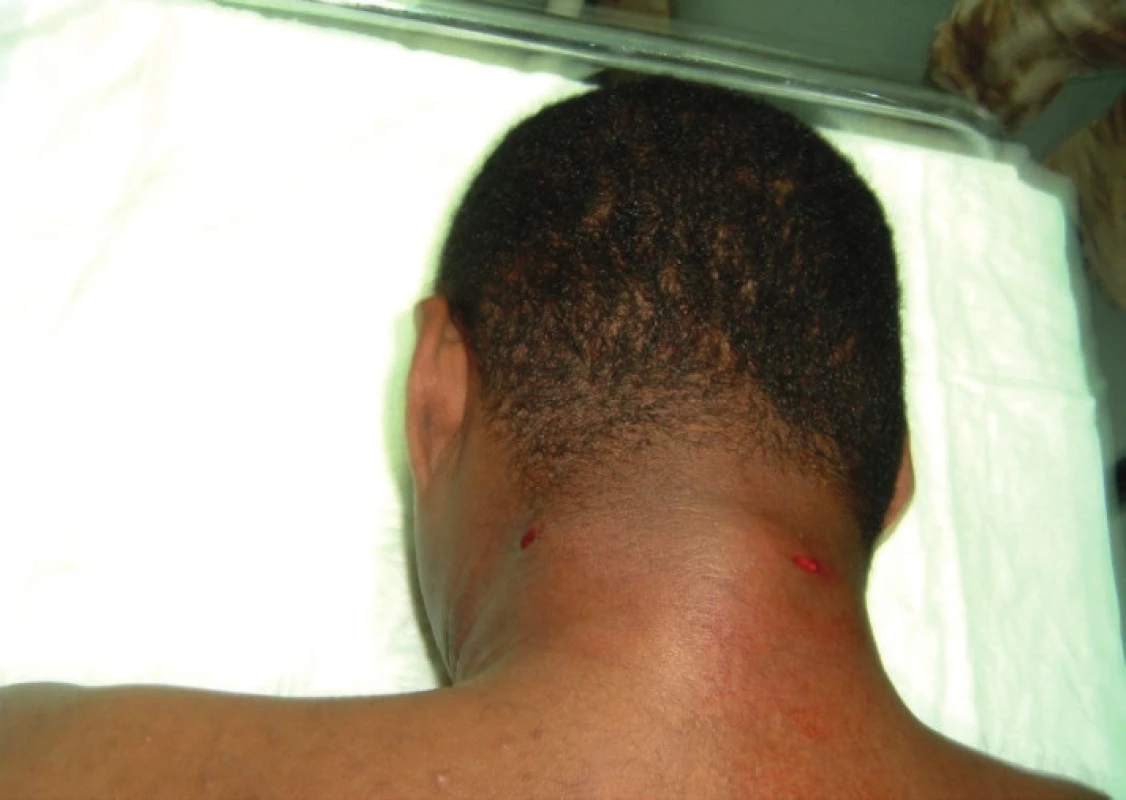
Další znalosti z balistiky, které jsou nezbytné pro lékaře ošetřujícího tento typ poranění, jsou faktory ovlivňující ranivý potenciál střely. Mezi tyto faktory patří: rychlost střely, váha střely, tvar střely, druh dráhy projektilu – stabilní, nízce stabilní, nestabilní, konstrukce střely – celoplášťová, poloplášťová, dum-dum aj., tloušťka pláště, materiál pláště, přídatná jádra projektilu atd.; zásadní význam pro ranivost projektilu má i charakter tkání, jimiž prochází, nejvýznamnější je kontakt s kostí [9]. Základním faktorem důležitým pro predikci ranivosti je kinetická energie střely. Tu počítáme klasickým způsobem KE = ½ mv2, jak víme z fyziky, vzniklá energie nemůže spontánně zaniknout. Projektil veškerou energii musí předat okolí, což zejména u vyšších energií vede k rozsáhlejším devastacím tělních tkání. U běžných zbraní se udávají dva pojmy: ráže a kalibr. Kalibr (tab. 1) je zpravidla vnitřní průměr hlavně, někdy však také jen průměr střely, jenž může být větší než průměr hlavně (typicky pancéřovka). Rozměr (nepřímo a částečně) udává jaký projektil (náboj) můžeme použít pro danou hlaveň. Kalibr se udává v dohodnutých jednotkách délky a jejich násobcích. Těmito jednotkami jsou nejčastěji milimetr (např. 9 mm) nebo setiny palce (např. 45, někdy se píše s tečkou před číslem .45). Ráže je dohodnuté označení pro celý komplex údajů, jakými jsou minimální a maximální rozměry náboje a jeho nábojnice, maximální povolený tlak a další. Např. 9 mm Luger, 9 mm Browning (krátký) a 9×18 mm Makarov jsou vše odlišné ráže stejného kalibru. Ráže je tedy přesné označení náboje pro danou nábojovou komoru a pro daný kalibr. S pojmem ráže, jakožto charakteristikou každého typu náboje jako celku, se váže i kinetická energie střely. Energie střely dělíme buď na nízkoenergetické střely, středněenergetické střely a vysokoenergetické střely. Toto dělení podle balistických charakteristik je zbytečně složité. Proto se pro běžnou medicínskou praxi více vžilo dělení na nízkoenergetické střely a vysokoenergetické střely [3, 9, 10]. Základním rozdílem v těchto střelách je úsťová rychlost projektilu. Nízkoenergetické střely – úsťová rychlost menší než 500 m/s; typickým příkladem je ráže 9 mm Luger – hmotnost střely 7–8 g, úsťová rychlost 300 – 400 m/s, energie střely – 300 – 500 J. Vysokoenergetická střela – úsťová rychlost větší než 500 m/s; typickým příkladem je střela ráže 5,56 NATO – hmotnost střely 4 g, úsťová rychlost 900 m/s, energie střely – 3000 J.
1. Příklady zbraní dle úsťových rychlostí 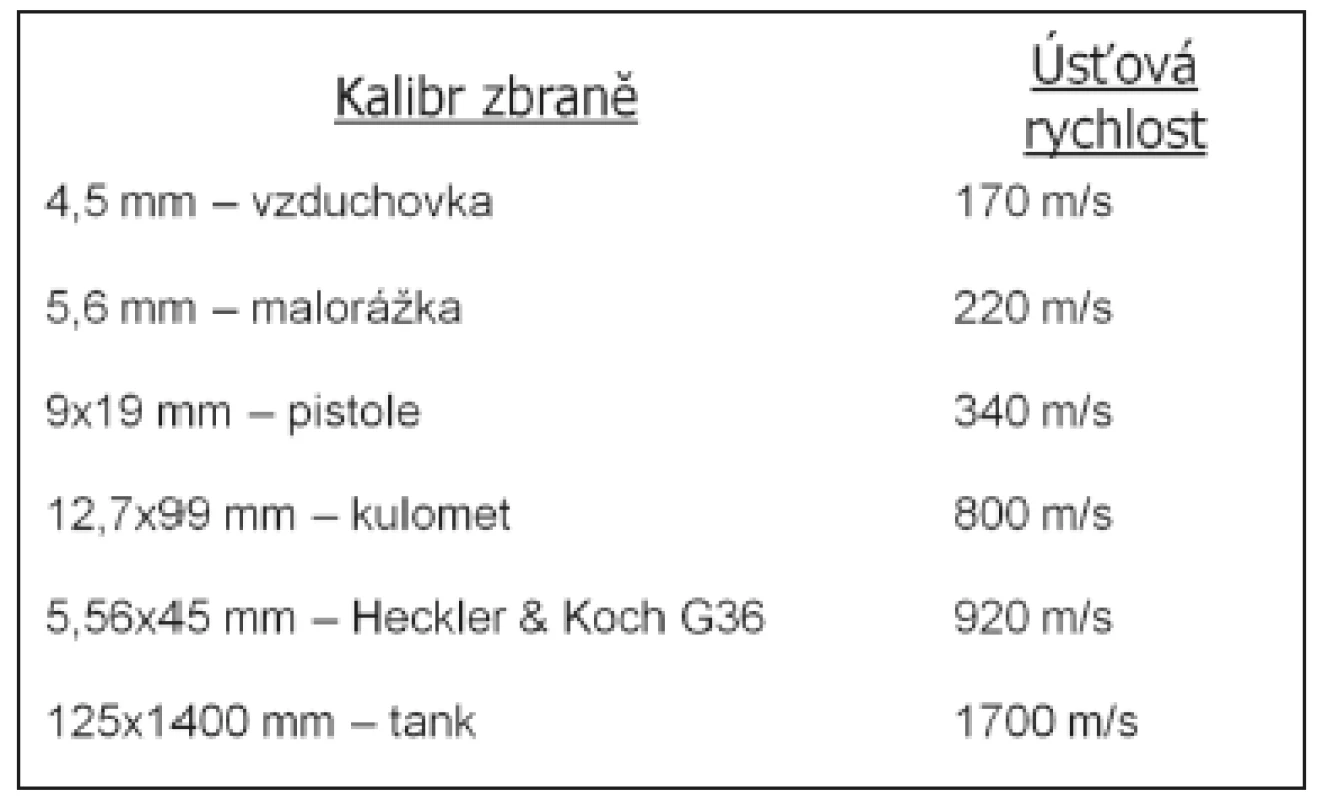
Další důležitou oblastí pro správné ošetření střelného poranění je znalost patomorfologie střelného kanálu. Při proniknutí střely do tkání vytváří střelnou ránu. Ta se skládá ze tří základních zón (obr. 3) [5, 9]. Zóna trvalé dutiny - střelný kanál – zóna v které dochází k devastaci a ztrátě tkáně, ta je mechanicky vtlačena do okolní tkáně nebo zachycená na povrchu střely opouští tělo. Druhou oblastí je zóna extravazace neboli zóna dočasné kavity, ta je ovlivněna expanzí dočasné dutiny a dochází v ní k makroskopickému poranění tkání a porušením cévní stěny s únikem krve mimo oběh, toto je oblast, která je při operační revizi dána hematomem v okolí střelného kanálu a jejíž ošetření většinou nečiní chirurgovi obtíže. Třetí oblastí je tzv. zóna kontuze neboli zóna molekulárního otřesu; v této oblasti se již nenacházejí makroskopické změny tkání, ale vyskytuje se poškození jednotlivých tkání a buněk na mikroskopické úrovni. Čím větší je energie střely, tím širší bývají všechny tyto zóny. Proto při ošetřování poranění vysokoenergetickými střelami musíme mít na paměti, že ponechání třetí zóny bez ošetření ohrožuje pacienta rozvojem infekce a poškozením organizmu z tkáňové nekrózy s odstupem hodin až desítek hodin. Bohužel pro absenci makroskopických stop se u méně zkušených chirurgů na ošetření třetí zóny zapomíná.
3. Jednotlivé oblasti střelné rány (zeleně označena zóna molekulárního otřesu) 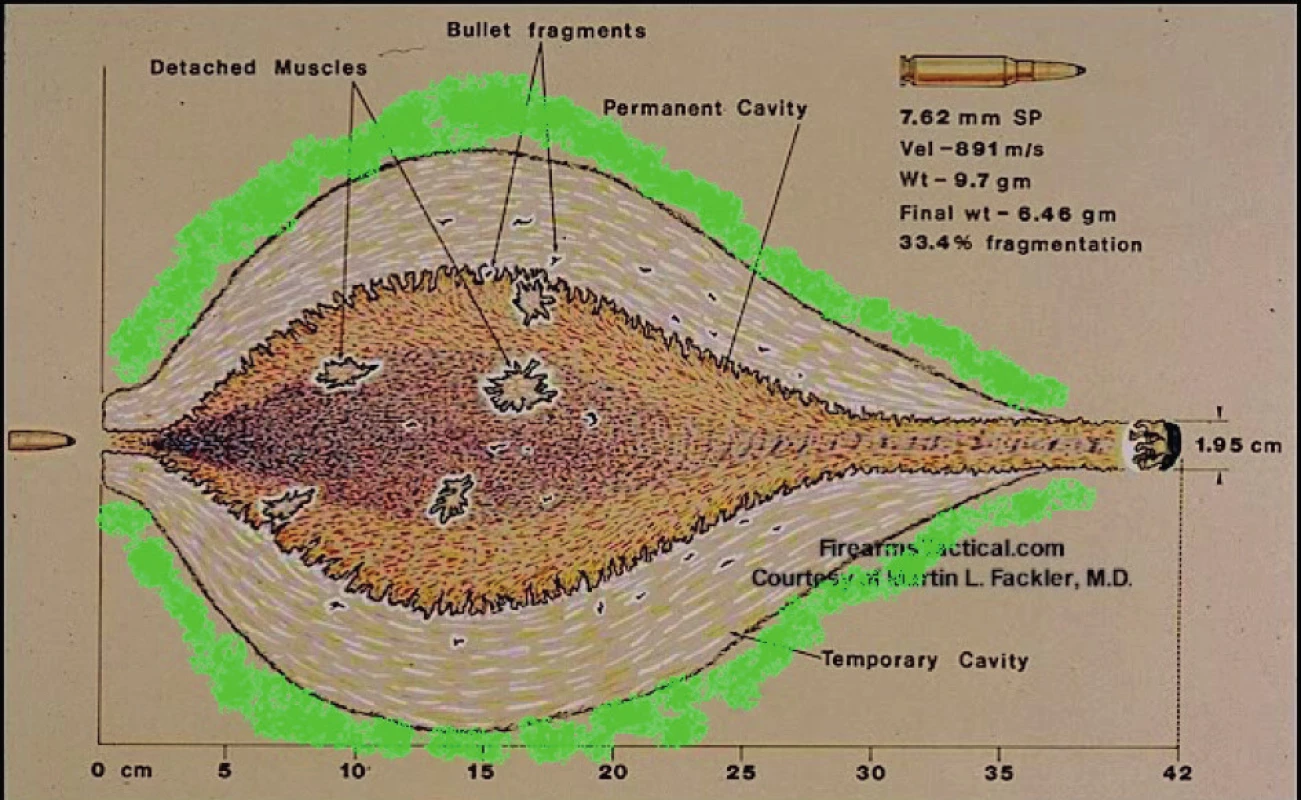
Důležitým faktorem pro zraňující efekt na tkáně je též vzdálenost mezi ústím zbraně a zasaženým organizmem. Čím menší vzdálenost, tím větší zraňující efekt. Při přímém kontaktu ústí zbraně na tkáň se na poranění podílí nejen energie střely, ale také energie expanze spalných plynů z prachové náplně nábojnice.
Z výše uvedeného plyne, že všechny střelná a střepinová poranění musíme brát dle charakteru rány, jako ránu kontaminovanou – znečištěnou. A takto se k ošetření rány i chovat. Přestože nemusí být zejména u nízkoenergetických střel žádná kontaminace zřetelná [7].
Jak bylo uvedeno výše, specifickým střelným postižením je poranění střelou při kontaktu s kostí. Zde rozlišujeme opětovně tři zóny. První je zóna permanentní kavity, kdy kost podlehne pulverizaci a vzniká zde segmentální defekt kosti. Ve druhé zóně nacházíme mnohočetné fragmenty a můžeme hovořit o tříštivé zóně kosti na obou stranách segmetálního defektu. V třetí zóně postižené nejmenší energií nalézáme jednotlivé linie zlomenin pokračující z druhé zóny.
U poranění z výbušných systémů nesmíme kromě střepin zapomínat též na poranění tlakovou vlnou – tzv. blast syndrom. Jedná se o poranění tlakovou vlnou po explozi, která je charakteristická vysokým tlakem, krátkým trváním a vysokou rychlostí šíření tlakové vlny. Problematika poranění při blast syndromu, stejně tak poranění mixty však přesahuje rozsah tohoto článku [13].
Ošetřování osob s balistickým traumatem vyžaduje spolupráci všech osob, nejen zdravotníků, od místa a času zasažení až po definitivní ošetření v traumatologickém centru. Naprosto esenciální pro přežití těchto pacientů je laická první pomoc, přednemocniční urgentní péče poskytovaná záchranáři i lékaři. V případě zasažení osob balistickým traumatem při teroristickém útoku nesmíme zapomínat na dvojdobé útoky. Pro zvýšení bezpečnosti zasahujících osob musíme předpokládat záludnost teroristů, a proto je na místě maximální obezřetnost. Teroristé často odpálí menší nálož, která poraní či usmrtí desítky osob a větší nebo další nálože odpálí až při zásahu záchranných složek a občanů na místě původní události. Tím způsobí nejen větší ztráty na životech a větší materiální ztráty, ale zároveň působí výrazně negativně na psychiku běžných obyvatel i záchranných složek.
Při prvotním ošetření na místě je nejdůležitější součástí léčby zraněných při zasažení více osob provést nejprve primární vyšetření a skórování všech zasažených – tzn. triage. Pouze roztříděním a rychlým orientačním vyšetřením všech zasažených osob můžeme cílit léčbu na co největší množství osob s dobrou prognózou a neztrácet čas léčbou několika infaustních případů, kde stejně nemusíme být úspěšní. Přitom v důsledku špatného směřování naší omezené péče dojde k úmrtí dalších osob s původně lepší prognózou, pokud by se jim dostala včas adekvátní péče. Proto by triage měl provádět vždy v této oblasti nejvzdělanější zdravotník, aby se zabránilo mrhání času i prostředků na léčbu infaustních případů. Je nutné nezapomínat na dynamiku zdravotního stavu zraněných, a proto je nutné provádět retriage po určitém čase či před, při a po přesunu pacientů na další etapu ošetřování [1, 8].
Pomocníkem pro přednemocniční péči o poraněné je tzv. trimordiální křivka úmrtí [12], která nám znázorňuje tři hlavní peaky, kdy dochází u poraněných k úmrtí v závislosti na časové ose. První špička znázorňuje osoby, u kterých dochází k úmrtí v prvních sekundách až minutách po poranění. U těchto lidí může prognózu zlepšit pouze adekvátně prováděná vzájemná pomoc či laická první pomoc. Druhá špička znázorňuje osoby, u kterých dochází k úmrtí v řádech desítek minut až hodin po poranění. U těchto poraněných záleží jejich přežití na dobře fungujícím systému záchranné služby a na prvotním ošetření na traumatologickém pracovišti. Třetí špička znázorňuje osoby, u kterých dochází k úmrtí v důsledku komplikací zranění či poskytnuté péče v řádech dnů až týdnů po poranění. Přežití pacientů v této oblasti již spíše patří do zlepšování kvality intenzivní péče a do oblasti racionální antibiotické politiky. Koncepce trimordiální křivky byla publikována v roce 1983 a položila základ pro pozdější koncepce tzv. zlaté hodiny či platinové čtvrthodiny. Obě tyto koncepce pojednávají o časovém intervalu mezi poraněním osob a prvotním ošetřením. Je zřejmé, že čím dříve se poraněným dostane alespoň základní péče, tím je jejich prognóza lepší. Postup při ošetřování poraněných, ať již jednoho nebo více poraněných, lze shrnout do základního systému tří T: 1. Triage, 2. Treatment, 3. Transport. Pokud dodržíme tato základní pravidla, zvyšujeme tím šanci na přežití všech poraněných, ale zejména těch, u nichž jsou tzv. preventabilní příčiny úmrtí – exsangvinační krvácení, tenzní pneumotorax, obstrukce dýchacích cest. Na tuto triádu umírá bohužel i v současnosti celá řada pacientů již v přednemocniční péči, přestože jejich dočasné vyřešení nepotřebuje žádné sofistikované přístroje či léčebné pomůcky. Pro zajímavost více než 2500 U.S. vojáků během vietnamské války zemřelo na vykrvácení z poranění končetinových tepen [6].
Na základě válečných zkušeností mnoha chirurgů po druhé světové válce, po korejské a vietnamské válce a také na základě osobních zkušeností jednoho amerického ortopeda – dr. Jamese Stynera – se začalo rozvíjet několik různých konceptů péče o poraněné a péče o poranění při zasažení více osob. Jedná se o ATLS – Advanced trauma life support, BATLS – Battlefield advanced trauma life support, TCCC – Tactical Combat Casualty Care, atd. Na základě statistik hodnotících výsledky péče a na základě zkušeností s ošetřováním polytraumatizovaných pacientů vznikl na začátku 90. let 20. století koncept tzv. damage control surgery. Jestliže se pacienta podaří život zachraňujícími výkony oběhově stabilizovat, pokračuje léčebně-diagnostický proces na základě výsledků klinických a laboratorních vyšetření výkony „damage control surgery“ (DCS) [11]. Tyto výkony jsou primárně indikované u pacientů s nestabilitou oběhu při částečné odezvě na úvodní náhradu objemu, nebo při zhoršení hemodynamické stability. Termín „damage control surgery“ poprvé použili Rotondo a spol. v roce 1993 ve své práci o ošetření penetrujících poranění břicha. Tato strategie postupných kroků byla přijata následně jako zlatý standard. Spočívá v urgentní revizi pouze pro zastavení krvácení a primární ošetření poranění, která nelze odkládat až po celkové stabilizaci nemocného a jeho definitivním ošetření. Další chirurgické ošetření jednotlivých poranění následuje až po stabilizaci stavu nemocného, nejčastěji na lůžku JIP a po odvrácení hrozící letální triády: hypotermie, poruchy koagulace, acidózy.
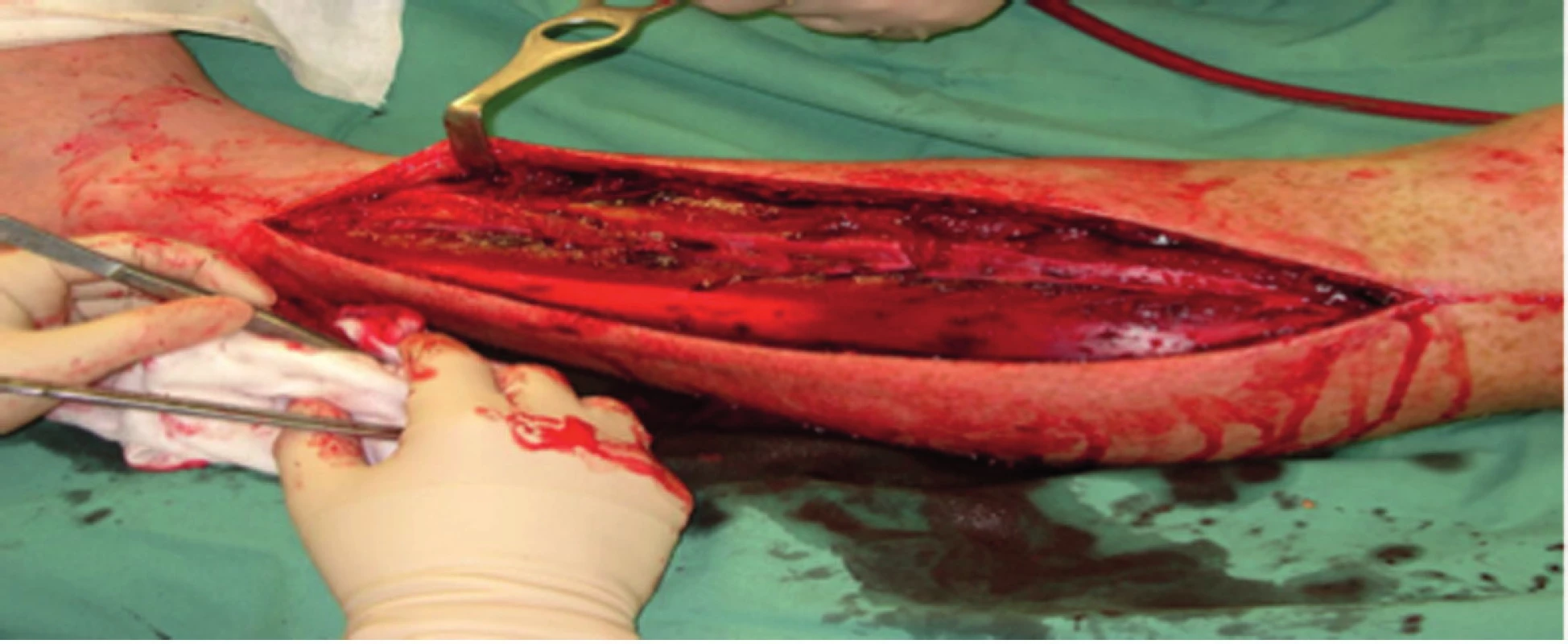
Ze všeho výše uvedeného vyplývá, že ošetřování balistických traumat je organizačně i medicínsky náročné i odlišné oproti ošetřování běžných úrazů v mírovém životě. Proto bychom upozornili na základní odlišnosti léčby, zejména primární chirurgické péče. Při ošetření nízkoenergetických střelných poranění není nezbytná výrazná radikalita oproti např. bodným poraněním, vystačíme si většinou s revizí střelného kanálu, excizí vstřelu a výstřelu. Naproti tomu u vysokoenergetických střelných poranění, zejména při kontaktu s kostí pozorujeme výrazné lacerace měkkých tkání kolem střelného kanálu. Proto je nezbytné provést radikální chirurgickou excizi, ideálně včetně zóny molekulárního otřesu. Při uzávěru rány nesmíme zapomínat na riziko kompartment syndromu. Při podezření na kompartment syndrom provádíme podélnou incizi, a na rozdíl od běžného civilního života preferujeme ve válečné medicíně spíše otevřené dermofasciotomie (obr. 4) před pouhou zavřenou fasciotomií. Nedílnou součástí léčby střelných poranění je systémové podání antibiotik, nejprve empiricky, poté dle aktuální kultivace. V případě střelných poranění je doporučovaná doba podání antibiotik alespoň pět dní, dále dle aktuálního stavu rány a bakteriologického nálezu. Při excizi avitálních tkání dodržujeme pravidlo 4 C: 1. Contraction – excidujeme svaly až do tkáně, kde po mechanickém podráždění pinzetou sval kontrahuje. 2. Consistence – nekrotické svaly mají charakter vařeného masa, 3. Capillary bleeding – vitální tkáň má zachováno kapilární řečiště a tudíž živá tkáň mírně kapilárně krvácí. 4. Color – barva svalů a jiných zdravých tkání je nejméně spolehlivou známkou vitality tkání, jelikož je ovlivněna i barvou střelného pigmentu, prokrvácením tkání apod. Při ošetřování tkání nezapomínáme na mohutnou irigaci rány za použití velkého množství sterilní tekutiny – nejčastěji krystaloidy, lze použít roztok s antiseptikem – jódpovidon, chlorhexidin. Přestože jsou známé cytotoxické účinky peroxidu vodíku na tkáně, ve válečné medicíně je k irigaci stále hojně a úspěšně používán. Naproti tomu se naprosto opustila irigace ran lokálními roztoky antibiotik.
Při extrakci cizích těles z rány je naprosto nezbytné operaci provádět na sále a vyvarovat se sekundární traumatizaci okolních tkání. Zejména je nutné počítat bezprostředně po extrakci cizího tělesa s opětovným krvácením z porušených primárních zátek.
Při uzávěru ran z válečných poranění se držíme standardních doporučení pro uzávěr ran znečištěných-kontaminovaných. Primární suturou ošetřujeme pouze rány v oblasti obličeje, rukou a genitálu. Ani zde nikdy nesmíme zapomenout na důslednou drenáž, (např. rukavicovým drénem) při provedení primární sutury. Primárně odloženou suturou (za 3. – 5. dní) ošetřujeme všechny ostatní oblasti těla, pokud jsou bez lokálních známek infekce. Pokud již nejde tkáň uzavřít těsnou suturou, v žádném případě neprovádíme suturu pod napětím, ale preferujeme použití dočasných syntetických krytů (např. COM). Opětovně je nezbytná drenáž rány. U sekundárního hojení při větších defektech preferujeme použití štěpu – ať již mesh graftu, rotačních i volných muskulokutánních laloků. Při nekomplikovaném hojení rány bez známek infektu provádíme převaz každý třetí den. Častější převazování spíše zvyšuje riziko sekundárního infektu. Pro dočasné krytí ran (včetně operačních) v současné době hojně používáme i metodu V.A.C. - Vacuum assisted closure (obr. 5). Tato metoda v sobě snoubí metodu dočasného sterilního uzávěru rány, odvodu sekretů, zmenšování ranné plochy, stimulaci tkání ke granulaci a hojení [3, 9, 11, 14].
5. Mechanismus působení V.A.C (Vacuum assisted closure) 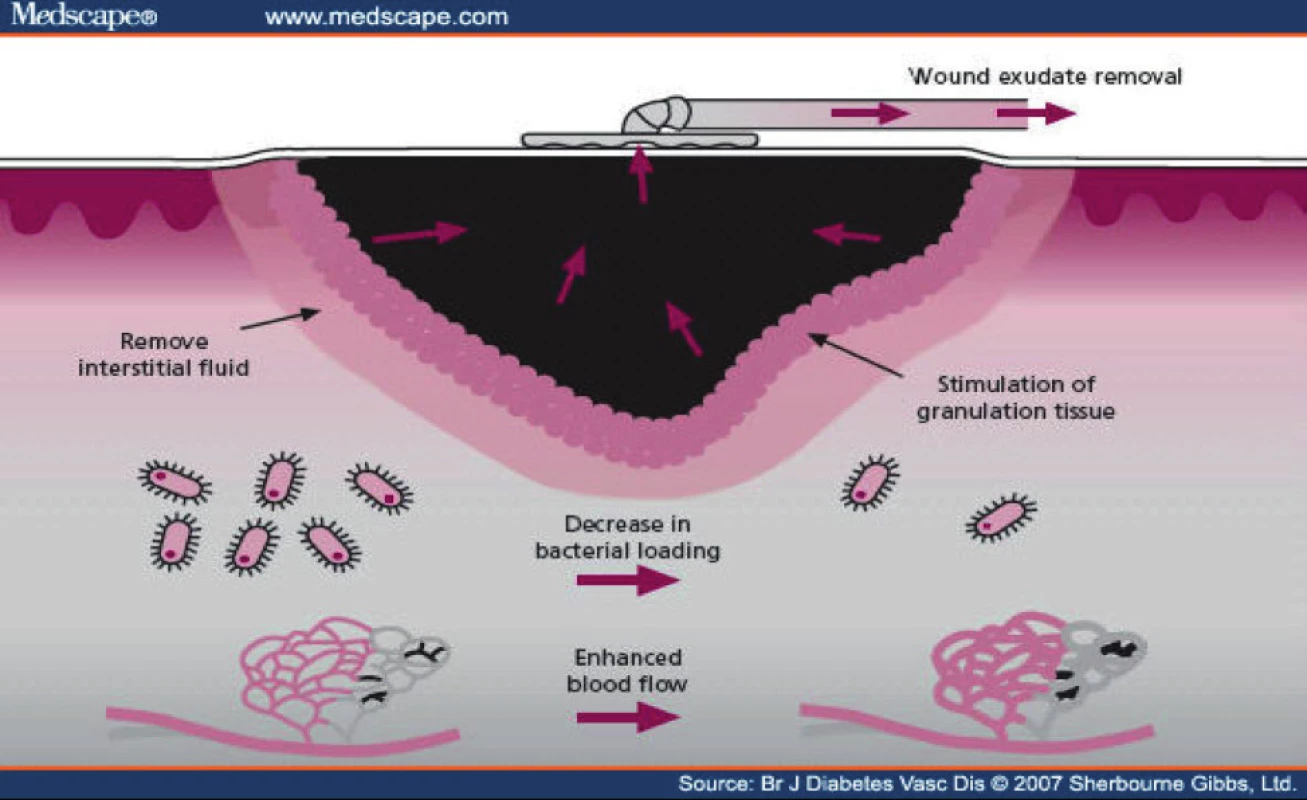
Pro imobilizaci končetinových poranění používáme u zavřených nízkoenergetických poranění sádrové dlahy. U vysokoenergetických poranění a u poranění otevřených používáme zejména zevní fixaci. Při aplikaci zevního fixátoru musíme dodržet základní pravidla jeho použití. Je nutné obnovit délku, osu a správnou rotaci. Použití konkrétního typu fixátoru nehraje významnou roli, důležité je spíše, aby aplikující chirurg tuto metodu a typ fixátoru ovládal.
Při dutinových poraněních se ve válečné chirurgii držíme pravidel damage control surgery. Pro ošetření jater používáme nejčastěji packing rouškami; ty by měly být vlhké a nesmíme zapomínat na tamponádu prostoru subhepatálního, ale také infradiaphragmatického. Menší poranění jater můžeme ošetřit suturou. Při poranění sleziny u dospělého v polních podmínkách je metodou volby splenektomie.
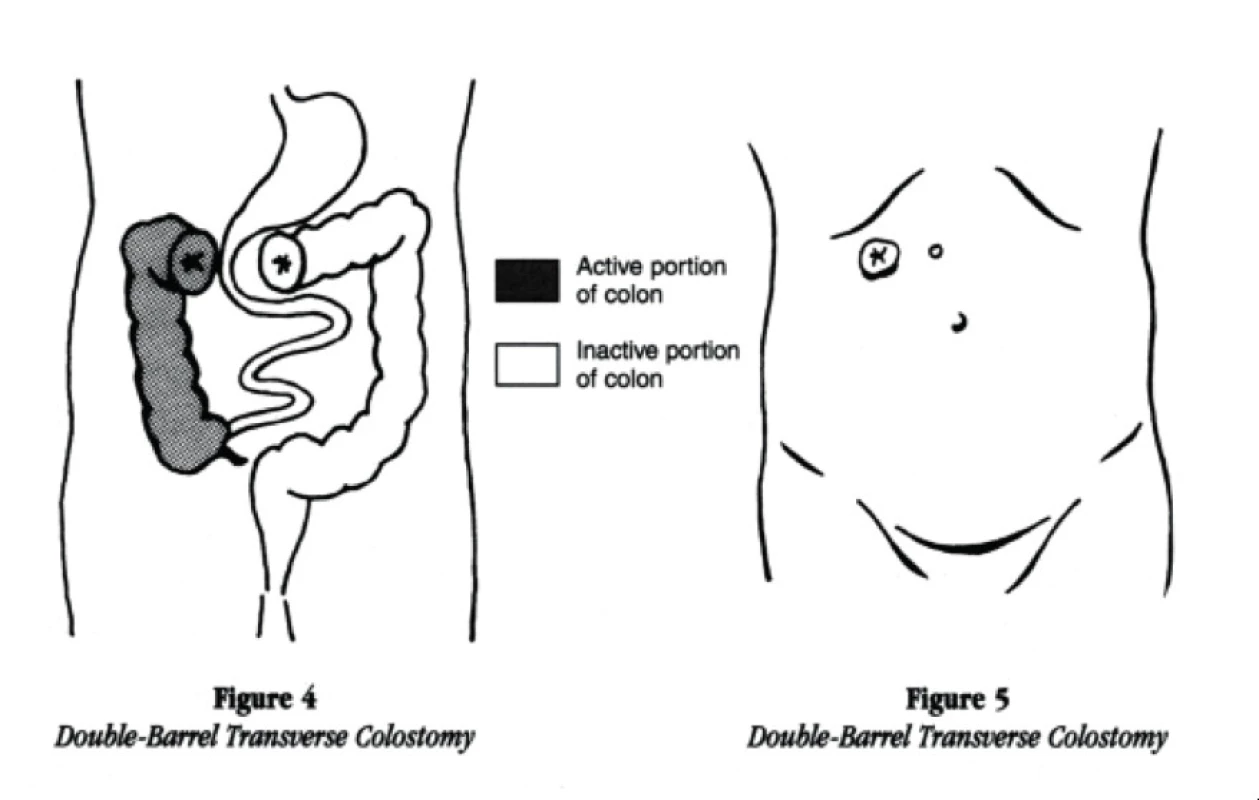
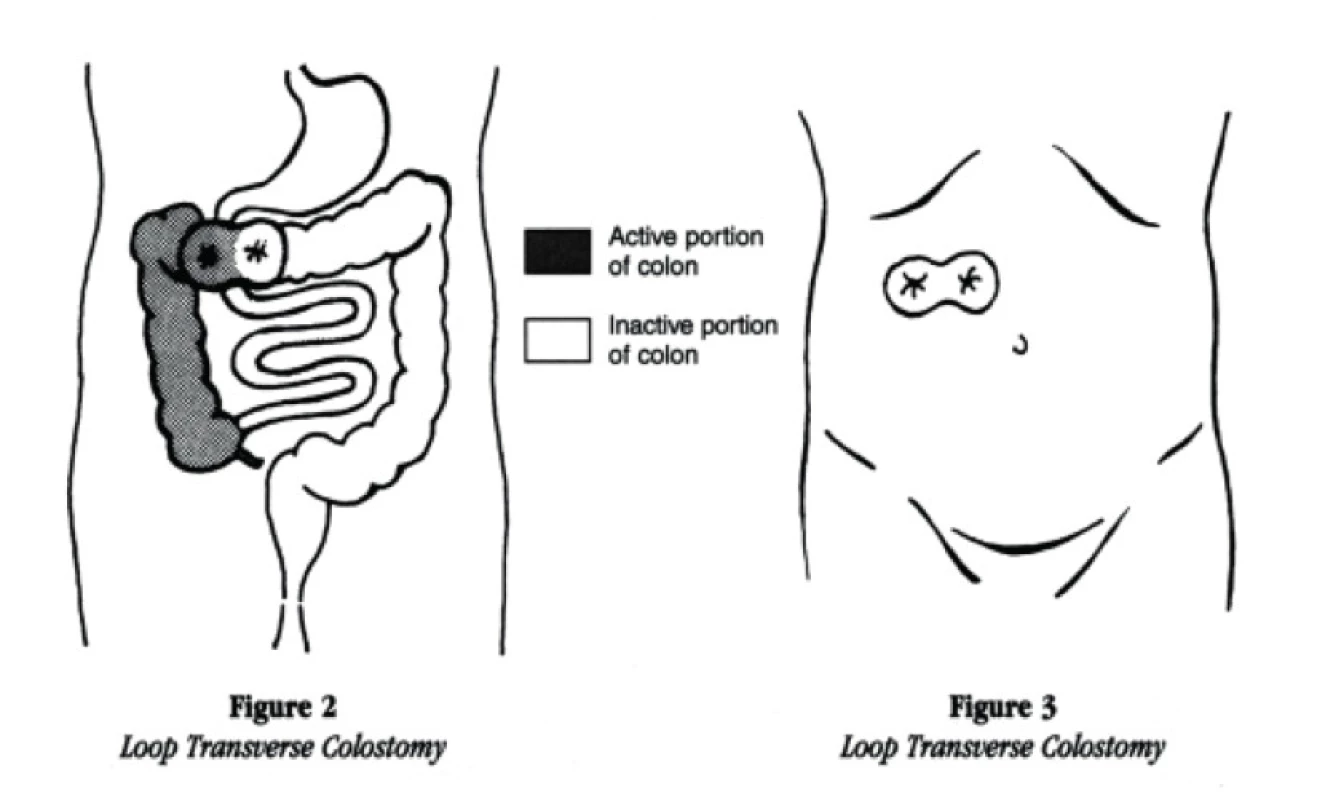
U poranění tenkého střeva dle charakteru poranění a dle kontaminace rány preferujeme resekci poraněného úseku a suturu side – to – side. Resekci s následnou stomií volíme spíše u poranění s již probíhající difuzní peritonitdou. Také u poranění žaludeční stěny se primárně snažíme o suturu s eventuální omentoplastikou. Poranění rekta se při primárním ošetření řeší stomií, následné rekonstrukce, pokud jsou možné, se provádí odloženě. Poranění tlustého střeva představuje z léčebného hlediska problematickou oblast, díky své přirozené bakteriální flóře, která při poranění okamžitě vniká do dutiny břišní. Zde při časném ošetření můžeme zvolit také primární suturu a drenáž. Další metodou volby je kolostomie: 1. Double – barreled colostomy - dvouhlavňová kolostomie (obr. 6). Při vytváření double-barreled kolostomie, chirurg rozdělí střevo úplně. Každý otvor je přiveden na povrch jako samostatná stomie. Tyto dvě stomie mohou, ale nemusí být odděleny kůží. Někdy je konec neaktivní části střeva se zašitým koncem ponechán v břiše. Sekret z klidové části střeva vychází ze střeva rektem. Druhou možností je – Loop tranverse colostomy (obr. 7) – stomie vypadá jako jedna, ale má dva otvory. U poranění břicha je nutno dávat pozor na vznik abdominal kompartment syndromu a při nebezpečí jeho vzniku se nebát léčbu vést formou open abdomen, pouze s dočasným uzávěrem břicha metodou V.A.C. nebo dříve používaných zipů. Vždy je u poranění břicha výhodou měřit intraabdominální tlak pomocí přeneseného tlaku z močového měchýře [2, 11].
Poslední oblastí, která hraje ve válečné traumatologii významnou roli, je poranění cév a nervů. Při poranění končetinových tepen 1. řádu je většina výkonů amputačních. O rekonstrukci cévy suturou, nástěnnou záplatou či rekonstrukci cévní protézou se pokoušíme pouze v případě, že máme dostatek času (pokud neošetřujeme velké množství zraněných osob). Při použití protézy nesmíme zapomínat provést operaci tak, aby protéza nebyla pod tahem. U poranění tepen 2. řádu většinou postačí ligatura poraněné tepny (bércové tepny, arteria profunda femoris, tepny předloktí). Stejně tak provádíme ligaci u poranění končetinových žil. Při poranění končetinových nervů se nejčastěji jedná o neurapraxii a neurotmesu. Pokud jsme zběhlí v technikách mikrochirurgie a máme dostatek času, můžeme provést primární suturu přerušeného nervu. Pokud z nějakého důvodu toto provést nemůžeme, ošetříme nerv dočasně. Nikdy nevystřihujeme konce nervů, ty pouze označíme kontrastně, aby je následně neurochirurg bezpečně rozpoznal v operační ráně a mohl provést odloženou suturu nebo suturu nervovým štěpem. Funkční stav nervově – cévního svazku rozhoduje o schopnosti tkání hojit se distálně od postižení [4].
ZÁVĚR
Ve výše uvedeném textu jsou shrnuty bazální znalosti, které musí mít každý chirurg, který ošetřuje balistická traumata. Rozhodně se nejedná o přehled úplný. Ten by jistě vydal na řadu knih. Vhledem ke zhoršující se mezinárodní situaci si myslím, že tyto základy si bude muset v blízké budoucnosti bohužel osvojit každý český chirurg, který slouží ústavní pohotovostní službu ve všech typech nemocničních zařízení.
pplk. MUDr. Zdeněk Jícha
zdenek.jicha@uvn.cz
Sources
1. ATLS – Student course manual 9th edition. The American College of Surgeons. 366 p. ISBN 978-1880696316
2. BOFFARD, K. et al. Manual of definitive surgical trauma care. 3rd. 2011. London : Hodder Arnold publ. 278 p. ISBN: 978-1-444-102-826
3. BROOKS, A. et al. Ryan’s ballistic trauma. A practical guide. London : Springe, 2011. 720 p. ISBN 978-1-84882-123-1
4. CONNOLLY, M. et al. Changing paradigms in lower extremity reconstruction in war-related injuries. Military Medical Research. 2016, 9, 1-6. DOI: 10.1186/s40779-016-0080-7
5. DODD, M. Terminal Ballistic: A Text and Atlas of Gunshot Wounds. Boca Raton CRC Press, 2006. ISBN 9781420037463
6. FERKO, A. Přednášky z válečné chirurgie, Katedra válečné chirurgie FVZ UO, Hradec Králové, 2006.
7. FERKO, A. et al. Chirurgie v kostce. 2. doplněné a přepracované vydání. Praha : Grada, 2015. 511 s. ISBN 978-80-247-1005-1
8. GREAVES, I. et al. Trauma care manual. London : Hodder Arnold publ., 2008. 330 p. ISBN 978-0340928264
9. KLEIN, L. et al. Principy válečné chirurgie. Praha : Grada, 2005. 330 p. ISBN 80-247-0735-7
10. MARTIN, M. et al. Front line surgery, A practical approach. London : Springer, 2011. 558 p. ISBN 978-1-4419-6078-8
11. PAPE, HC. Damage Control Management in the Polytrauma Patient. London : Springer, 2010. 132 p. ISBN: 978-0-387-89507-9
12. SOREIDE, E. et al. Prehospital trauma care. London : CRC press, 2011. 831 s. ISBN 9780824705374
13. VYKOUŘIL, L. Válečná chirurgie I. a II. – učební texty VLA JEP Hradec Králové. 2000. 212 p. ISBN 80-85109-19-0
14. ZEMAN, M. et al. Chirurgická propedeutika. Praha : Grada, 2011. 512 p. ISBN 978-80-247-3770-6
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2017 Issue 1
Most read in this issue- ACUTE PERONEAL TENDON DISLOCATION – A COMPREHENSIVE REVIEW OF THE LITERATURE
- MID-SHAFT CLAVICLE FRACTURES IN ADULTS – ANALYSIS OF FAILURES AFTER PLATING
- Osteosynthesis zygomaticomaxillary komplex fracture 1-3-point fixation
- Specific treatment of gunshot´s and shrapnel´s injuries
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career