-
Medical journals
- Career
Osteosyntéza zadní hrany tibie – ano či ne?
Authors: David Náhlík; Radek Hart; Tomáš Kozák; Boris Těknědžjan
Authors‘ workplace: Department of Orthopaedics and Traumatology General Hospital Znojmo ; Ortopedicko – traumatologické oddělení Nemocnice Znojmo p. o.
Published in: Úraz chir. 19., 2011, č.3
Overview
Cíl studie:
Zjistit souvislosti a zdůraznit význam ošetření zadní hrany tibie jako prevence rozvoje poúrazové artrózy hlezna a chronické tibiofibulární nestability.Materiál a metoda:
Prospektivní studie v období červen 2006 – červen 2008 u 48 pacientů s diagnostikovanou zlomeninou zadní hrany tibie. Operačně ošetřeno 18 pacientů, u kterých bylo použito k hodnocení výsledků léčby skórovací schéma Foot and Ankle Outcome Score (FAOS).Výsledky:
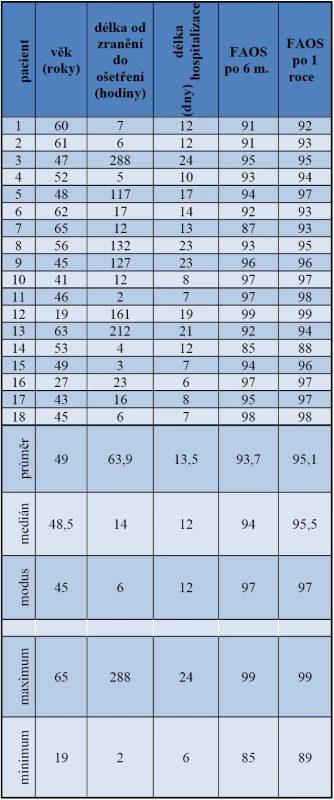
FAOS bylo hodnoceno u 18 pacientů s ošetřenou zadní hranou tibie. Po 6 měsících 16 pacientů (88,9 %) dosáhlo více jak 90 bodů a pouze 2 pacienti (11,1 %) 80-90 bodů. Po jednom roce od operačního řešení 17 pacientů (94,4 %) dosáhlo více jak 90 bodů a jeden pacient (5,6 %) 80-90 bodů. U pacientů ošetřených dle uvedeného schématu zatím nedošlo k rozvoji artrotických změn ani ke vzniku kostních cyst v oblasti zadní hrany tibie.Závěr:
V případě zlomenin hlezna je prevencí rozvoje artrózy hlezna a chronické tibiofibulární nestability obnovení kongruence kloubních ploch, správná délka a osa fibuly, ošetření ruptury tibiofibulární syndesmózy a stabilní osteosyntéza zadní hrany tibie. Pokud není zadní hrana tibie ošetřena může dojít k porušení kongruence kloubní plochy a po zhojení často vznikají v této oblasti kostní cysty. Dále hrozí chronická subluxace fibuly a talu. To vše přispívá k rozvoji artrózy hlezna, bolestivosti, omezení hybnosti v talokrurálním kloubu a snížení kvality života pacientů.Klíčová slova:
zlomeniny hlezna, zadní hrana, artróza hlezna, chronická tibiofibulární nestabilita.Úvod
První zmínky o zlomenině zadní hrany tibie se datují do první poloviny 19. století. Roku 1828 britský chirurg Henry Earle popsal tento typ zlomeniny u 53letého muže, který byl napaden a sražen na chodník dvěma muži.
Richard von Volkmann roku 1875 publikoval perokresby zlomeniny anterolaterální části tibie.
První AO monografie z roku 1965 používala termín „Earle-Volkmannův typ“, ale pozdější vydání z roku 1990 zmiňuje již pouze „Volkmannův trojúhelník“.
Wilhelm Weber spojoval Earlovo jméno se zlomeninami zadní hrany tibie a jméno Volkmanna se zlomeninami přední hrany tibie. Proto používání termínu Volkmannův fragment či Volkmannův trojúhelník ve spojitosti s odlomením zadní hrany tibie není správné [2].
Podle klasifikace Lauge-Hansena z roku 1948 je zlomenina řazena jako pronačně-everzní typ stadium IV [4]. Weberova klasifikace řadí zlomeninu zadní hrany tibie mezi typ C [4]. Podle AO klasifikace je hodnocena jako 44 B 3 [9]. Zlomenina zadní hrany tibie patří mezi relativně časté poranění hlezenního kloubu. Vzniká nepřímým násilím. Nejčastější mechanizmus úrazu je zevní rotace + abdukce + dorsiflexe nohy, kdy může dojít k ruptuře tibiofibulární syndesmózy, odlomení zadní hrany tibie (známé jako Volkmannův, správněji Earlův fragment) (obr. 1) nebo kombinaci obou.
Image 1. Zlomenina zadní hrany tibie 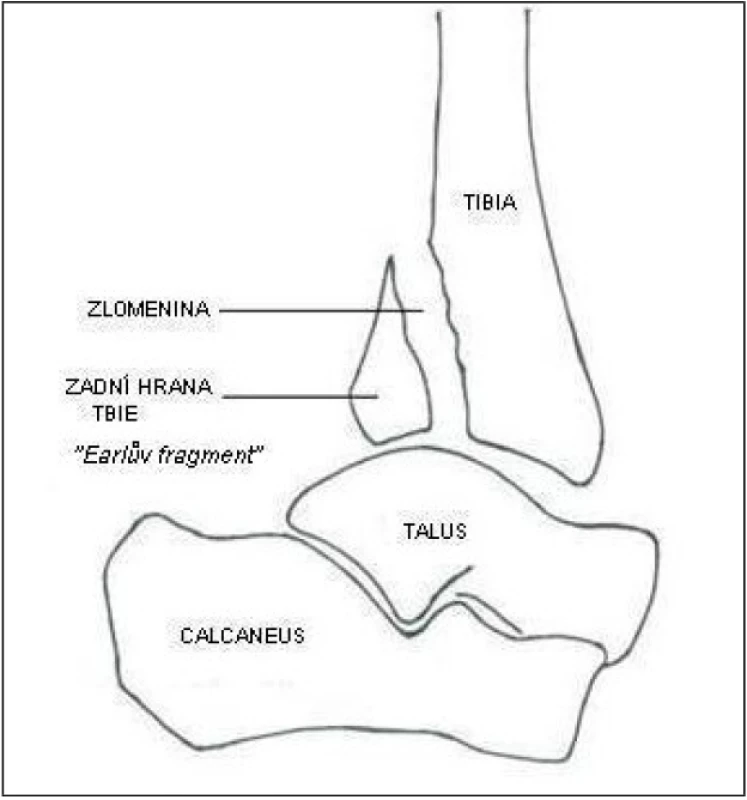
Při poranění přední části tibiofibulárního spojení může dojít k odtržení lig. tibiofibulare anterius s tuberculum anterius tibiae (Chaputův hrbol) nebo s tuberculum anterius fibulae (Le Fortův hrbolek) [1, 12].
Zlomeninu diagnostikujeme klinicky (otok, bolest, hematom, defigurace v oblasti hlezna, krepitace, subluxační až luxační postavení) a pomocí RTG vyšetření (AP, bočné a šikmé projekce). CT vyšetření pomůže stanovit velikost fragmentu, kongruenci kloubu a zejména vztah fragmentu k zadnímu tibiofibulárnímu vazu, který je zásadním stabilizátorem distálního tibiofibulárního spojení.
Cílem léčby je obnovení normálního tibiofibulárního vztahu a kongruence tibialní kloubní plochy. Osteosyntéza zadní hrany tibie je na našem pracovišti indikována, pokud odlomená část zaujímá více než 20 % kloubní plochy tibie a pokud je přítomna subluxace fibuly. Operační přístup k ošetření zadní hrany tibie je volen dle CT vyšetření - posteromediální (Scuderi a Schrey), posterolaterální (Kocher) event. z přední miniicize nad přední plochou tibie.
V případě operačního řešení zlomeniny fibuly, ošetření ruptury tibiofibulární syndesmózy suprasyndesmálním šroubem (SSŠ) a opomenutí ošetření odlomené zadní hrany tibie může dojít po šesti týdnech po extrakci SSŠ k rozestupu hlezenné vidlice. Pokud nefixujeme odlomenou zadní hranu tibie s upínajícím se ligamentum tibiofibulare posterius, dochází následně k insuficienci tohoto vazu. Dojde k špatné centraci fibuly do incisura fibularis tibiae. V budoucnu nesprávné postavení fibuly může způsobit chronickou subluxaci talu.
Rozestup hlezenné vidlice a subluxace fibuly přispívá k rozvoji chronické tibiofibulární nestability. Rozestup hlezenné vidlice se může zvětšovat a pacienti přicházejí do ambulance pro potíže, jako jsou recidivující otoky, bolesti, distorze a pocit nestability hlezna.
Artróza v oblasti hlezenního kloubu je nejčastěji sekundární poúrazová. Vzniká nejčastěji právě na podkladě nedokonale zreponovaných luxačních zlomenin. V terénu kloubní inkongruence vzniklé po zhojení nitrokloubní zlomeniny akcelerují artrotické změny. Pacienti přicházejí pro potíže, jako například ranní ztuhlost kloubu, omezená hybnost, námahová bolest, posléze i klidová. Zlomeninu zadní hrany tibie je třeba ošetřit a obnovit kongruenci kloubní plochy, a tím v budoucnosti předejít artrodéze či totální endoprotéze hlezenního kloubu.
Materiál a metody
V období červen 2006 – červen 2008 byla na našem pracovišti diagnostikována zlomenina zadní hrany tibie u 48 pacientů. U 30 pacientů (s fragmentem < 20 % kloubní plochy) jsme provedli osteosyntézu hlezna bez ošetření odlomené zadní hrany tibie; následovala fixace po dobu 6 týdnů. Operačně jsme ošetřili zadní hranu tibie u 18 pacientů. Průměrný věk byl 49 let (19–66 let), jednalo se o 4 muže a 14 žen, postižení levého hlezna bylo ve 13 případech, pravého hlezna v 5 případech. Operační přístup jsme zvolili dle CT vyšetření (posteromediální, posterolaterální).
Posteromediální přístup jsme zvolili v 9 případech, kdy dorzální fragment byl spojený s odlomeným mediálním malleolem. Při posteromediálním přístupu (Scuderi a Schrey 1950) volíme polohu pacienta na břiše s podloženou operovanou končetinou na rentgentransparentním stole. Kožní řez vedeme mediálně od Achillovy šlachy a distálně při bázi vnitřního kotníku, následně protínáme fascii a tupě podél vnitřního okraje m. flexor hallucis longus pronikáme k zadní ploše tibie. Nervově cevní svazek (n. tibialis, a. a v. tibialis posterior), který je uložen mediálně od m. flexor hallucis longus, odsunujeme společně se šlachami m. digitorum longus a m. tibialis posterior mediálně [3, 11].
Posterolaterální přístup jsme použili v 5 případech, kdy izolovaný fragment byl fixovaný k zadnímu tibiofibulárnímu vazu. U posterolaterálního přístupu (Kocher) vedeme kožní řez laterálně od Achillovy šlachy, protínáme fascii a tupě pronikáme mezi šlachami mm. peronei a Achillovou šlachou k zadní hraně tibie. Achillovu šlachu odsunujeme mediálně a peroneální šlachy a n. suralis laterálně [3].
Zavedení šroubu z miniincize nad přední plochou tibie volíme raritně (tímto způsobem jsme postupovali ve 2 případech), a to pouze při velkém fragmentu, který zůstává bez posunu jak vzhledem k fibule, tak i ke zbývající kloubní ploše tibie.
V poloze pacienta na břiše pronikáme posteromediálním nebo posterolaterálním přístupem k zadní hraně tibie, provádíme důkladný debridement lomných linii, kontrolujeme stav lig. tibiofibulare posterius. Pod skiaskopickou kontrolou provádíme repozici a dočasnou transfixaci fragmentu Kidráty, po nichž následně zavádíme kanylované šrouby o průměru 3,5 mm. V případě léze lig. tibiofibulare posterius provádíme jeho rekonstrukci. Po osteosyntéze zadní hrany tibie pokračujeme zvyklým způsobem v ošetření fibuly a mediálního malleolu.
Díky operačnímu ošetření zadní hrany tibie nebyla nutná imobilizace hlezna, mohla začít aktivní rehabilitace s fyzioterapeutem na lůžku a na motodlaze od prvního pooperačního dne. Pacienti měli po dobu šesti týdnů od operace dovolenou chůzi o berlích bez došlapu na operovanou končetinu. Po šesti týdnech jsme pacientům dovolili došlap 1/5 váhy s progresivním zvyšováním zátěže každý týden o 5 kg .
Pacienti byli zváni na pravidelné kontroly po 6 týdnech, 3 měsících, 6 měsících, 1 roku a po dvou letech od operace. Hodnocení prováděli dva lékaři. Při každé kontrole jsme prováděli rentgenové vyšetření a klinické vyšetření rozsahu pohybu. Po 6 měsících a v 1. roce od operace jsme dále hodnotili výsledky léčby pomocí skórovacího schématu Foot and Ankle Outcome Score (FAOS). Skórovací systém FAOS sleduje 5 oblastí v bodovém rozpětí 0 až 100. První oblast „bolest“ hodnotí 9 otázek zaměřujících se na situace, při kterých pacient cítil bolest (chůze po rovném povrchu, po schodech, v noci v klidu atd.) Druhá oblast „klinické příznaky“ má 7 otázek zaměřujících se na otoky, ztuhlost ráno a během dne, rozsah pohybu. Třetí oblast „pohyblivost při každodenních činnostech“ má 17 otázek zjišťujících stupeň obtížnosti, s kterou pacient vykonává běžné denní aktivity (vstávání ze sedu, vystupování z automobilu, nakupování, oblékání a svlékání ponožek, výstup z vany apod). Čtvrtá oblast „pohyblivost při sportovní a rekreační činnosti“ s 5 otázkami se zajímá o činnosti jako je běhání, skákání, dřepy. Poslední pátá oblast „kvalita života“ obsahuje 4 otázky o změně životního stylu po úraze, o četností potíží [5].
KAZUISTIKA
52leté ženě s trimalleolární zlomeninou hlezna (obr. 2, 3) jsme provedli CT rutinní vyšetření (obr. 4). Zjistili jsme, že i přesto, že odlomený fragment zadní hrany zaujímá méně než 25 % kloubní plochy, má zásadní vztah k fibule. Pokud bychom jeho ošetření opomenuli, došlo by k špatné centraci fibuly v incisura fibularis tibiae a následně k chronické subluxaci talu. Pooperační snímky (obr. 5, 6) ukazují kongruentní kloubní plochu tibie, obnovenou délku fibuly, bez rozestupu hlezenné vidlice.
Image 2. Boční snímek trimalleolarní zlomeniny pravého hlezna 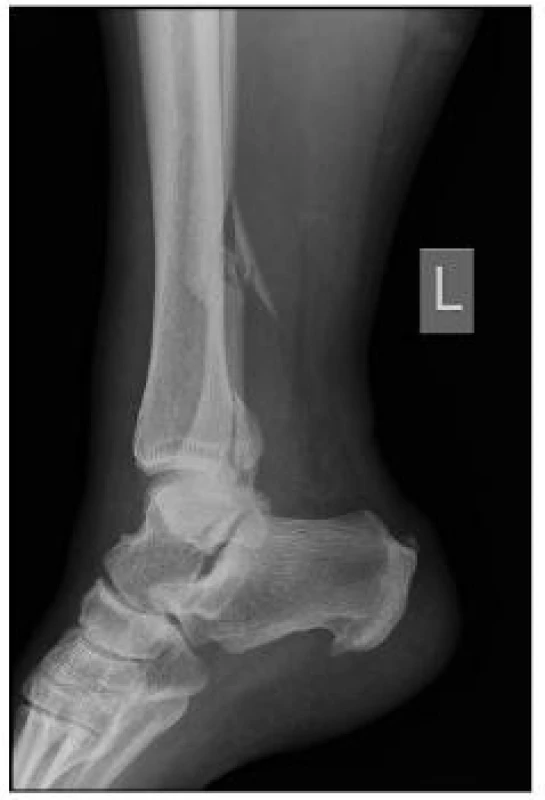
Image 3. AP snímek trimalleolární zlomeniny pravého hlezna 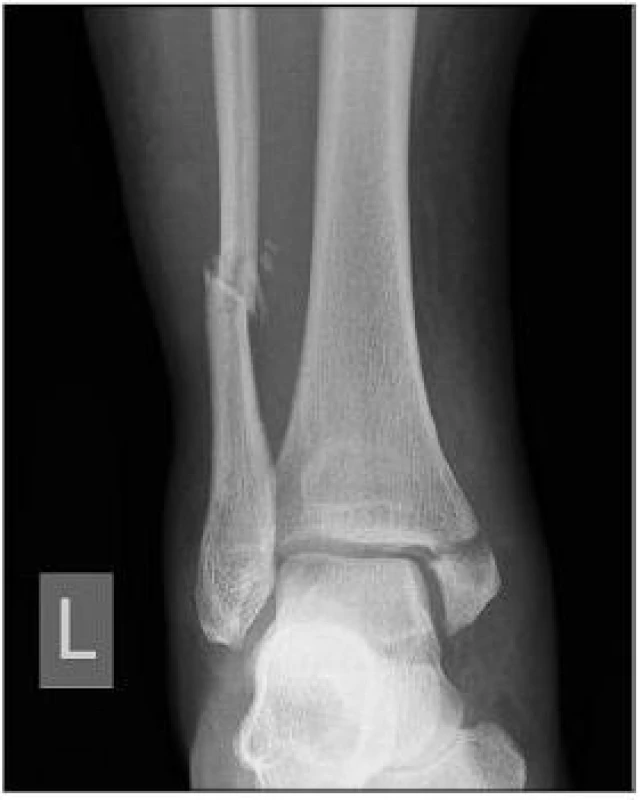
Image 4. CT vyšetření ukazuje velikost odlomené zadní hrany méně než 25 %, dislokaci fragmentu fibulárně, rozšíření tibiofibulárního spojení 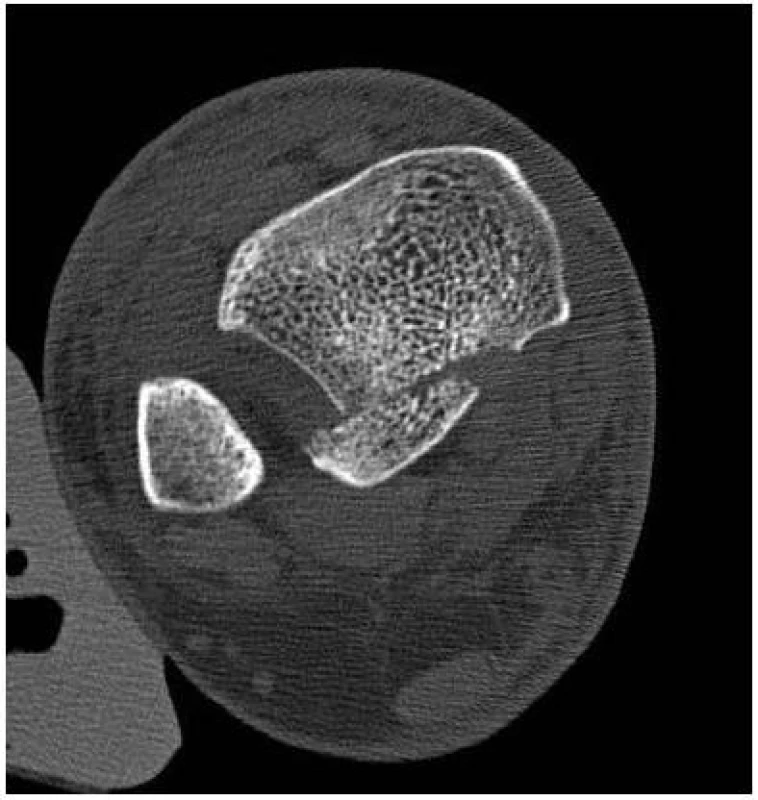
Image 5. Pooperační AP snímek ukazuje obnovenou délku fibuly 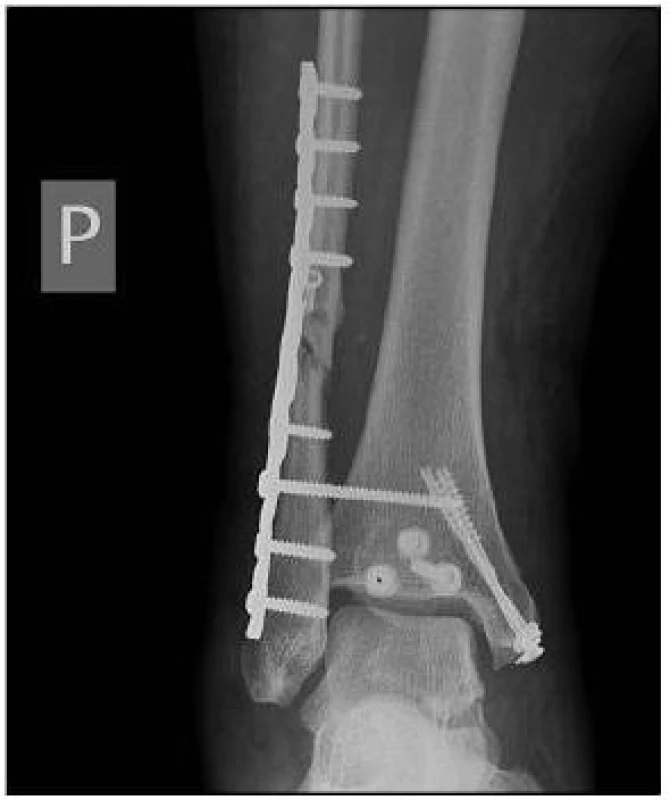
Image 6. Pooperační boční snímek ukazuje kongruentní kloubní plochu tibie 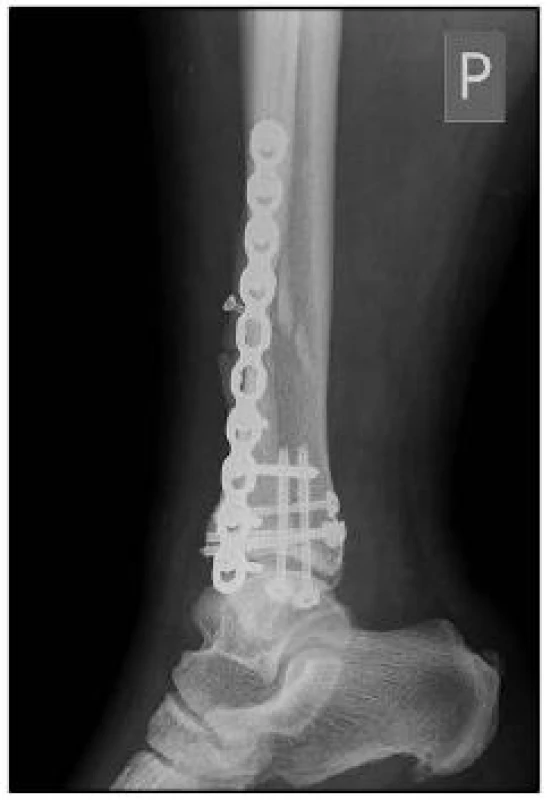
Pacientka dosáhla podle skórovacího systému FAOS po šesti měsících 93 bodů, po jednom roce 94 bodů.
19letý muž se šikmou zlomeninou fibuly a odlomenou zadní hranou tibie (obr. 7), kdy mechanizmem úrazu bylo podvrtnutí hlezna při sešlápnutí fotbalového míče. Podle bočného rentgenového snímku (obr. 8) zadní fragment zaujímal přibližně 25 % kloubní plochy. Podle doplněného CT vyšetření (obr. 9) Earlův fragment zaujímal podstatnou část dolní tibiální kloubní plochy a zároveň nás CT vyšetření upozornilo na rozšíření tibiofibulárního spojení způsobené lézí tibiofibulární syndesmózy.
Image 7. –9: Úrazové RTG snímky šikmé zlomeniny fibuly a odlomené zadní hrany tibie zaujímající přibližně 25 % kloubní plochy a CT snímek poukazuje na rošířenou TF syndesmózu 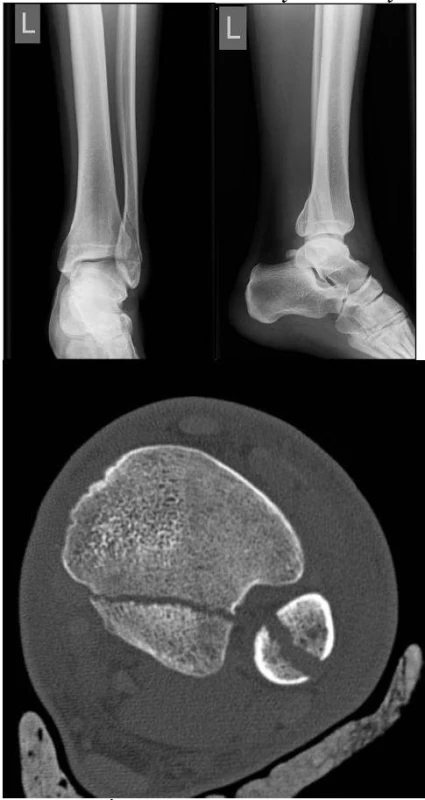
Pooperační snímky (obr. 10, 11) ukazují korektní ošetření fibuly, tibiofibulární syndesmózy a Earlova fragmentu.
Image 8. , 11: Pooperační RTG snímky s obnovenou délkou fibuly, ošetřením tibiofibulární syndesmózy a odlomeného Earlova fragmentu 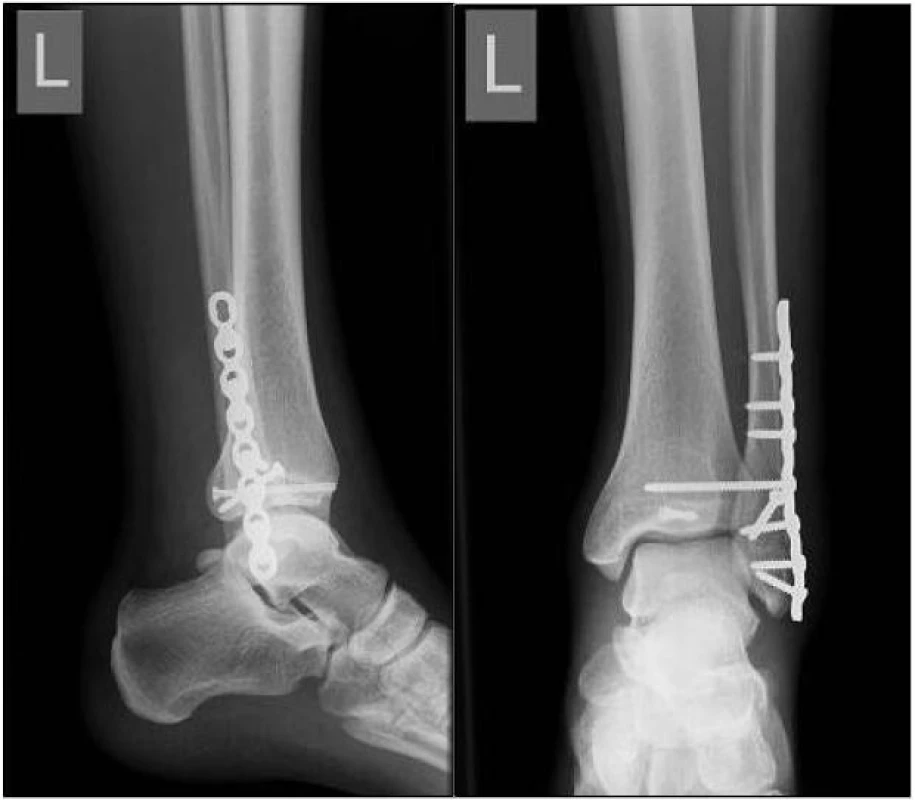
Podle skórovacího systému FAOS dosáhl pacient po šesti měsících i v jednom roce 99 bodů.
63letý muž s luxační trimaleolární zlomeninou hlezna. Na rentgenových snímcích (obr. 12, 13) nemůžeme přesně zhodnotit velikost odlomeného zadního fragmentu. CT vyšetření (obr. 14) ukazuje Earlův fragment větší než 25 % kloubní plochy se subluxací fibuly.
Image 9. , 13: Úrazový RTG snímek luxační trimalleolární zlomeniny pravého hlezna 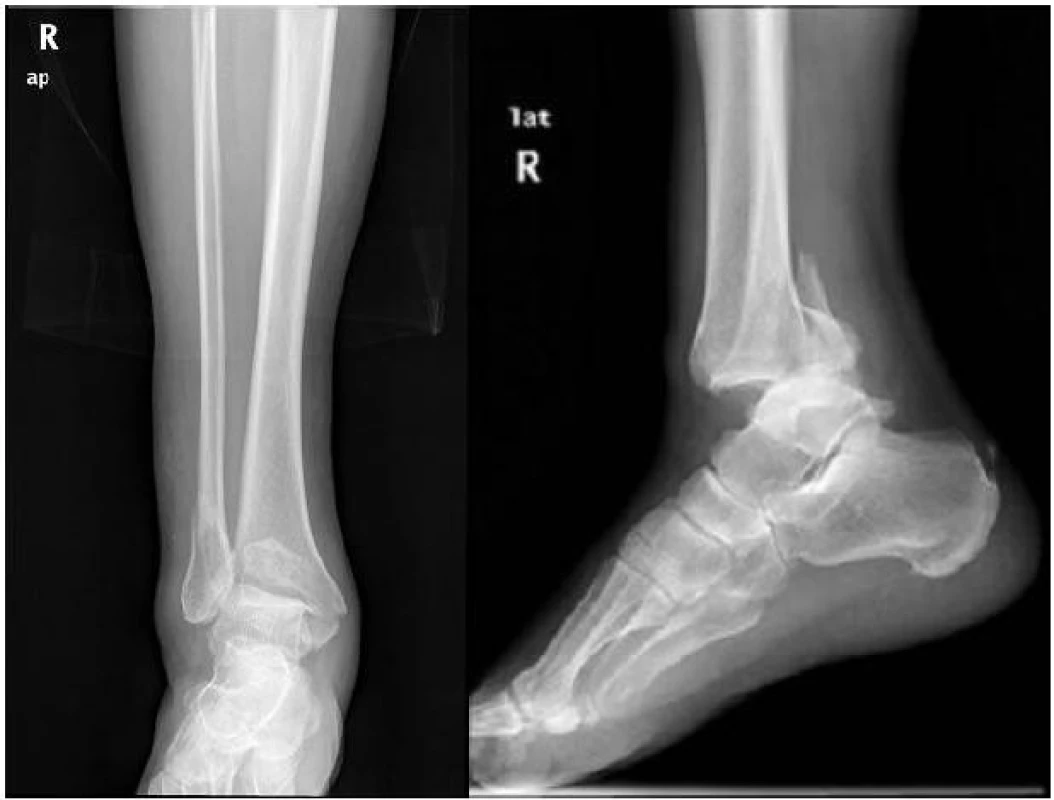
Image 10. CT vyšetření ukazuje Earlův fragment zaujímající více jak 25 % kloubní plochy tibie a subluxovanou fibulu 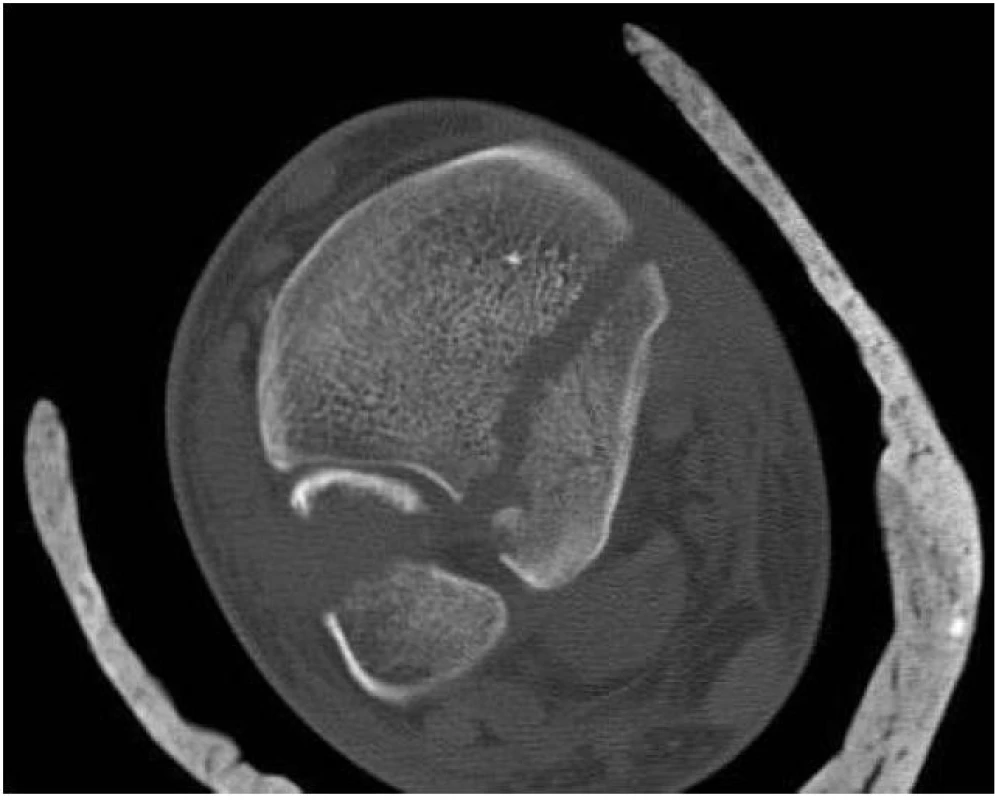
Pooperační snímky (obr. 15, 16) s ošetřením fibuly, mediálního malleolu, tibiofibulární syndesmózy a Earlova fragmentu.
Image 11. , 16: Pooperační RTG snímky s ošetřením fibuly, mediálního malleolu, TF syndesmózy a Earlova fragmentu 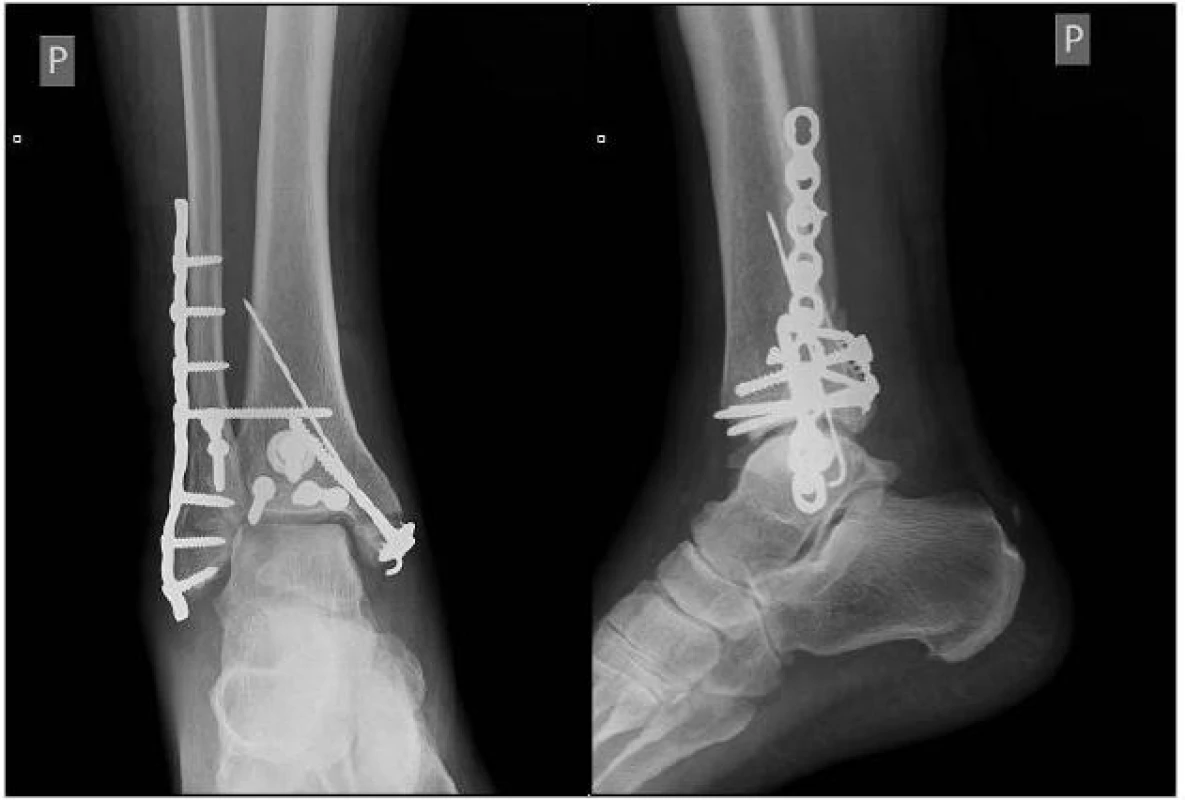
Pacient dosáhl podle skórovacího systému FAOS po šesti měsících 92 bodů, po jednom roce 94 bodů.
44letý muž se zlomeninou fibuly a odlomeným fragmentem zadní hrany. Operačně byla ošetřena pouze zlomenina fibuly. Zlomenina zadní hrany tibie byla řešena konzervativně sádrovou fixací po dobu šesti týdnů. Rentgenové snímky (obr. 17, 18) a CT vyšetření (obr. 19) dva roky od úrazu ukazují inkongruenci kloubní plochy tibie, kostní cysty v oblasti zadní hrany tibie a počínající artrotické změny.
Image 12. , 18, 19: RTG a CT snímky (2 roky po úraze) ukazují počínající artrotické změny, kostní cysty v oblasti zadní hrany tibie a inkongruenci kloubní plochy tibie 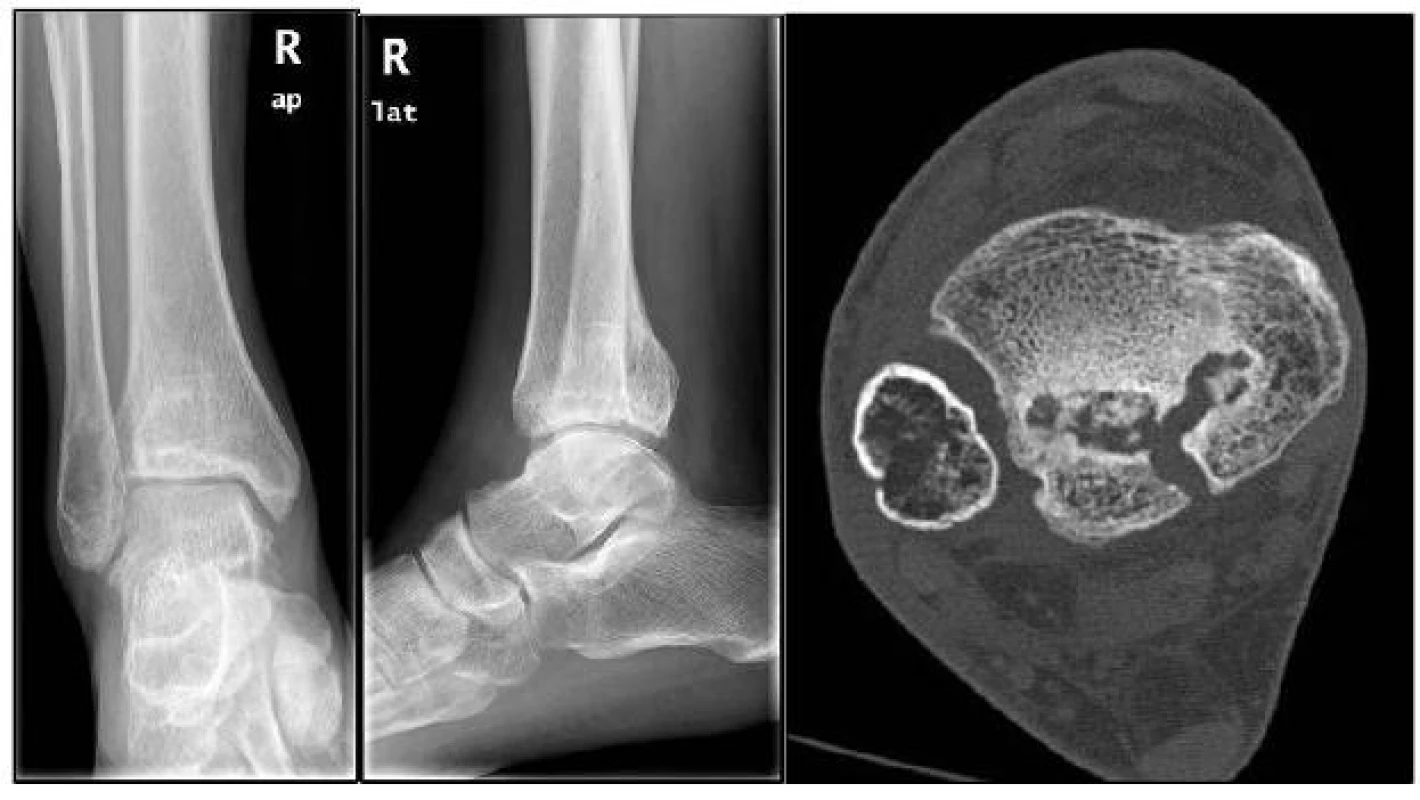
Výsledky
FAOS jsme hodnotili u 18 pacientů s ošetřenou zadní hranou tibie. Po 6 měsících 16 pacientů (88,9 %) dosáhlo více jak 90 bodů a pouze 2 pacienti (11,1 %) 80–90 bodů. Po 1 roce od operačního řešení 17 pacientů (94,4 %) dosáhlo více jak 90 bodů a 1 pacient (5,6 %) 80–90 bodů (tab. 1). Průměrná doba od primárního poranění do rekonstrukčního výkonu byla 63,9 hod. (medián 14hod, modus 6hod). Průměrná délka hospitalizace byla 13,5 dne; medián 12 dní. U všech pacientů došlo ke zhojení ran per primam, do 3 měsíců od úrazu došlo k primárnímu zhojení kosti, u žádného pacienta jsme se nesetkali s opožděným kostním hojením ani se selháním osteosyntézy. U pacientů ošetřených dle uvedeného schématu jsme se zatím nesetkali s rozvojem artrotických změn ani se vznikem kostních cyst v oblasti zadní hrany tibie. Po operaci u pacientů probíhala intenzivní rehabilitace s fyzioterapeutem a cvičení na motodlaze. Po propuštění z nemocnice následovala rehabilitace ambulantní cestou, často doplněná o vířivé koupele.
Diskuze
Zlomeniny zadní nohy a hlezna bývají nezřídka složité a řešení poúrazových stavů komplikované [9].
Na ošetření zadní hrany tibie není v literatuře jednotný názor.
V roce 1922 obhajoval Lounsborny a Metz jako první ošetření zadní hrany vnitřní fixací [10]. V roce 1940 Nelson a Jensen navrhli postup léčby zlomeniny zadní hrany podle velikosti fragmentu. Zastávali názor, že když je dobře reponována fibula a vnitřní kotník, není nezbytně nutné ošetřovat zadní hranu tibie k dosažení dobrého klinického výsledku. I když zastávali tento názor, zároveň se přikláněli k tomu, aby se zadní hrana ošetřovala, když její velikost zaujímá více jak 1/3 kloubní plochy [15]. McLauglin v roce 1959 publikoval práci, v níž se zaměřil na zdůraznění zlomeniny zadní hrany tibie k subluxaci talu. Na souboru pacientů ošetřených během 20 let vypozoroval, že pokud odlomený fragment zaujímá velikost méně než 10 %, nedochází k subluxaci talu. Při velikosti fragmentu 10–25 % kloubní plohy může docházet k subluxaci talu ve 20 % případů. Dospěl také k názoru, že indikací k ošetření zadní hrany je velikost 25 % kloubní plochy [13]. Mc. Daniel a Wilson v roce 1977 zjistili na souboru 15 pacientů s trimalleolární zlomeninou, kdy velikost Earlova fragmentu byla větší než 25 % kloubní plochy, že lepší výsledek léčby dosáhli ve skupině, kde zadní hrana byla ošetřena operačně. Ošetření zadní hrany by mělo být podle autorů vždy, když velikost fragmentu přesáhne více jak 25 % kloubní plochy [12]. Roku 1988 Harper a Hardin vnesli svou prací do té doby rozdílný pohled na význam ošetření zadní hrany tibie. Jejich studie ukázala, že pokud je při zlomenině hlezna obnovena a udržena délka a rotace fibuly, není třeba zadní hranu operačně ošetřit. Jejich studie klade důraz na dokonalou repozice a osteosyntézu fibuly a mediálního malleolu a zastává názor, že pak není nutné zadní hranu ošetřit [7].
Raash, Larkin a Draganisch v roce 1992 publikovali studii na souboru kadeverů, při níž zjistili, že při zlomenině fibuly a přetržení lig. tibiofibulare anterius dochází k významné zadní translaci. Pokud je zároveň poraněna zadní hrana tibie, dochází k zadní nestabilitě hlezna. Považují neporušené lig. tibiofibulare anterius a fibulu jako primární stabilizátor v prevenci zadní nestability hlezna a zadní hranu tibie jako sekundární stabilizátor [17].
Macko, Matthtew, Zwirkovski a Goldstein uveřejnili v roce 1991 své zkušenosti s ošetřením zlomeniny zadní hrany tibie a upozornili na důležitost dokonalé restaurace kloubní plochy tibie jako prevenci vzniku časné posttraumatické artritidy. Zmínili též, že zmenšení kloubní plochy tibie, snížení stability hlezna a poranění samotné chrupavky vede k časným degenerativním změnám [11].
Platí tedy nepsané pravidlo, že k ošetření zadní hrany přistupujeme, pokud zaujímá více jak 25 % kloubní plochy [4]. Podle našich zkušeností zlomenina zadní hrany tibie patří mezi závažná poranění hlezenního kloubu. Proto k němu takto přistupujeme a ošetřujeme zadní hranu tibie již při velikosti fragmentu více než 20 % kloubní plochy. Podstatným vyšetřením u luxačních zlomenin hlezna s odlomením zadní hrany se stává CT vyšetření, které hodnotí velikost, dislokaci fragmentu a jeho vztah k fibule. Büchler a kolektiv doporučují předoperačně u všech trimalleolárních zlomenin rutinně provádět CT vyšetření [3].
Weber a kol. v roce 2004 zveřejnili své výsledky po anatomické rekonstrukci zadní hrany tibie u trimalleolární zlomeniny. Při operaci zjistili že u 8 z 9 pacientů bránilo dokonalé repozici interpozitum, jímž byl osteochondrální fragment, proto preferují otevřenou repozici a vnitřní fixaci. Pacienti, jež tímto způsobem byli ošetření, dosáhli vynikajících výsledků [21].
Miller a kol. v roce 2010 prezentují studii, v níž se přiklání k anatomické rekonstrukci zadní hrany tibie bez ohledu na velikost odlomeného fragmentu. Zjistili, že anatomická rekonstrukce zadní hrany tibie a obnovení incisura fibularis tibie vedou ke stabilizaci TF syndesmózy bez nutnosti fixace suprasyndezmálními šrouby [14].
Názory na ošetření zadní hrany tibie však nejsou v literatuře zcela jednoznačné. Harper a kol. v roce 1989 experimentálně zjistili, že předpokládanými hlavními stabilizátory jsou laterální vazy – tibiofibulární a fibulokalkaneární vaz. U simulované zlomeniny zadní hrany tibie nemá žádný vliv na zadní instabilitu velikost fragmentu 30 %, 40 %, 50 % kloubní plochy, ani odstranění celé zadní hrany [8].
Streubel a kol. v přehledovém článku vydaném v roce 2011 uvádí, že indikace pro osteosyntézu zadní hrany tibie jsou nejednoznačné. Přiklání se však k fixaci velkých fragmentů v případech, kdy je nutné korigovat subluxaci [19].
V naší práci stejně jako v jiných studiích zabývajících se ošetřením zadní hrany tibie chybí kontrolní skupina pacientů se stejným typem zlomeniny, u které by zadní hrana tibie nebyla operačně ošetřena. Kontrolní skupina pacientů nebyla vytvořena pro rizika spojená s neošetřenou zadní hranou tibie, a to zejména rozvoj artrotických změn v oblasti hlezna, omezení hybnosti, bolestivost, nestabilita hlezna. Dále také hrozí vznik kostních cyst, jak ilustruje náš případ 44letého muže popsaný výše.
Závěr
V případě zlomenin hlezna je prevencí rozvoje artrózy hlezna a chronické tibiofibulární nestability obnovení kongruence kloubních ploch, správná délka a osa fibuly, ošetření ruptury tibiofibulární syndesmózy a fixace zadní hrany tibie. Pokud není zadní hrana tibie ošetřena, může dojít k porušení kongruence kloubní plochy. Po zhojení pak často vznikají v této oblasti kostní cysty. Dále hrozí chronická subluxace fibuly a talu. To vše přispívá k rozvoji artrózy hlezna, bolestivosti, omezení hybnosti v talokrurálním kloubu a snížení kvality života pacientů.
MUDr. David Náhlík
d.nahlik@centrum.cz
Sources
1. BARTONÍČEK J., HEŘT J. Základy klinické anatomie pohybového ústrojí. Praha: Maxdorf, 2004. 256 s. ISBN 80-7345-017-8.
2. BARTONÍČEK, J., Avulsed posterior edge of tibia. J Bone Joint Surg. 2004, 86-B, 746–750.
3. BÜCHLER L., TANNAST M., BONEL HM, WEBER M. Reliability of radiologic assessment of the fracture anatomy at the posterior tibial plafond in malleolar fractures. J Orthop Trauma. 2009, 23, 208–212.
4. ČECH O. a spol. Stabilní osteosyntéza v traumatologii a ortopedii. Praha: Avicenum, 1982. 2. vyd. 307 s.
5. DUNGL, P. Ortopedie a traumatologie nohy. Praha: Avicenum, 1989. 1.vyd. 288 s.
6. FOOT AND ANKLE OUTCOME SCORE (FAOS), ENGLISH VERSION LK1.0. Dostupná z WWW: http://www.koos.nu/FAOSEng.pdf.
7. HARPER, MC., HARDIN, G., Posterior malleolar fracture of the ankle associated with external rotation-abduction injuries, Result with and without internal fixation. J Bone Joint Surg. 1988, 70, 1348–1356.
8. HARPER, MC. Posterior instability of the talus: an anatomic evaluation. Foot Ankle. 1989, 10, 36–39.
9. HART R., JANEČEK M., BUČEK P., VIŠŇA P. Standartní rekonstrukční operace na noze u poúrazových stavů. Slov Chirurg. 2002, 2, 18–25.
10. LOUNSBURY, B.F., METZ, A.R. Lipping fracture of lower articular end of tibia. Arch Surg. 1922, 5, 678–690.
11. MACKO, VW., MATTHEWS, LS., ZWIRKOSKI, P. and GOLDSTEIN, SA. The joint-contact area of the ankle. The contribution of the posterior malleolus, J Bone Joint Surg. 1991, 73, 347–351.
12. McDANIEL, WJ, WILSON, FC. Trimalleolar fractures of the ankle. An end result study. Clin Orthop Relat Res. 1977, 122, 37–45.
13. McLAGHLIN, H.L. Injuries of the Ankle. In: Trauma. 357–360. Edited by H.L.McLauglin. Philadelphia. W. B. Saunders. 1959.
14. MILLER, AN, CAROLL, EA, PARKER, RJ, HEL-FET, DL, LORICH, DG. Posterior malleolar stabilization of syndesmotic injuries is equivalent to screw fixation. Clin Orthop Relat Res. 2010, 468, 1129–1135. Epub 2009 Oct 2.
15. NELSON, M.C., JENSEN, N.K. The treatment of trimalleolar fractures of the ankle. J Surg Gynec and Obstet. 1940, 71, 509–514.
16. POKORNÝ, V. a kol. Traumatologie. Praha: Triton, 2002. 307 s. ISBN 80-7254-277-X.
17. RAASCH, WG., LARKIN, JJ., DRAGANICH, LF. Assessment of the posterior malleolus as a restraint to posterior subluxation of the ankle. J Bone Joint Surg Am. 1992, 74, 1201–1206.
18. SOSNA, A., ČECH, O., KRBEC, M. Operační přístupy ke skeletu končetin, pánve a páteře. Praha: Triton, 2005. 239 s. ISBN 80-7254-640-6.
19. STREUBEL, P.N., McCORMICK, J.J., GARDNER, M.J. The posterior malleolus: should it be fixed and why? Current Orthopedic Practice. 2011, 22, 17–24.
20. TYPOVSKÝ, K. a kol. Traumatologie pohybového ústrojí. Praha: Avicenum. 1981. 2 vyd. 552 s.
21. WEBER M. Trimalleolar fractures with impaction of the posteromedial tibial plafond: implications for talar stability. Foot Ankle Int. 2004, 25, 716–727.
Labels
Surgery Traumatology Trauma surgery
Article was published inTrauma Surgery

2011 Issue 3
Most read in this issue
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career