-
Medical journals
- Career
Specifika fyzioterapie dětí s osteogenesis imperfecta
Authors: Quittková A.; Kašparová A.; Šafářová M.; Dyrhonová O.
Authors‘ workplace: Klinika rehabilitace a tělovýchovného lékařství 2. LF UK a FN Motol, Praha
Published in: Rehabil. fyz. Lék., 31, 2024, No. 1, pp. 41-48.
doi: https://doi.org/10.48095/ccrhfl 202441Overview
Osteogenesis imperfecta (OI) patří mezi vzácná onemocnění. Rehabilitační péče provází pacienty s OI celoživotně. Vývoj dítěte může být komplikován vznikem zlomenin, deformit nebo skoliózy. Cílem článku je shrnout základní informace o nejčastějších muskuloskeletálních komplikacích a zdůraznit období, v nichž je význam rehabilitace zásadní. Zároveň je důležitým cílem upozornit na riziko vzniku tzv. bludného kruhu, který může výrazně limitovat kvalitu života dětí s OI, a ze kterého je možné vystoupit vhodně zvolenou rehabilitací v rámci komplexní multidisciplinární léčby.
Klíčová slova:
kvalita života – rehabilitace – nemoc křehkých kostí
Úvod
Osteogenesis imperfecta (OI) je vzácné, geneticky podmíněné onemocnění pojivové tkáně projevující se zejména sníženou kostní denzitou, zvýšenou křehkostí kostí a růstovým deficitem. Onemocnění vzniká mutací genů kódujících kolagen, nejčastěji genů COL1A1 a COL1A2. Defekty však mohou být přítomny také v genech, které s kolagenem interagují, nebo se může jednat o defekty primárně v oblasti diferenciace osteoblastů [1]. Dědičnost je nejčastěji autozomálně dominantní (až 90 % pacientů s OI), méně často recesivní (okolo 10 % pacientů). U téměř poloviny pacientů se jedná o výskyt nově vzniklé mutace [2]. Mutace způsobují kvalitativní nebo kvantitativní změny ve struktuře kolagenu, který je nezbytným stavebním proteinem zejména pro kostní hmotu, ale i pro mnoho dalších pojivových tkání, vč. šlach, svalových vláken, kůže, stěny cév aj. [3]. Kolagen I je také zásadní pro vývoj plicního parenchymu [4]. Incidence onemocnění se pohybuje v širokém rozmezí 1 : 10 000–50 000. V České republice žije přibližně 400 jedinců s OI. Onemocnění se vyskytuje u všech etnik a bez rozdílu mezi pohlavími [5]. Na našem pracovišti jsme aktuálně v kontaktu s přibližně 35 pacienty napříč různými věkovými kategoriemi a s různou tíží onemocnění.
Základ diagnostiky onemocnění OI tvoří podrobné odebrání anamnézy (perinatální zlomeniny, zlomeniny způsobené při lehkém nebo žádném traumatu, vysoká incidence zlomenin v rodině) a klinické vyšetření lékařem. Ze zobrazovacích metod je nejvyužívanější rentgenové zobrazení skeletu prokazující přítomnost zlomeniny, kostních deformit, skoliózy, kompresi obratlů či známky osteopenie [1]. Úbytek kostní hmoty (a případnou predispozici k zlomeninám) spolehlivě potvrdí denzitometrické vyšetření prováděné nejčastěji v oblasti bederní páteře [6]. K podrobnější diagnostice OI patří genetické vyšetření, jež určí konkrétní typ OI, závažnost onemocnění, případná rizika operační léčby či nejefektivnější typ farmakologické léčby [1,2].
Rehabilitace
Klinický obraz dítěte s OI se vyvíjí v závislosti na tíži postižení a je charakterizován širokou variabilitou. Zatímco děti s nejtěžší formou OI umírají několik dní až týdnů po porodu, u dětí s lehkou formou se onemocnění může projevit pouze několika zlomeninami [7]. Vývoj muskulo - skeletálního systému dětí s OI je ovlivněn zejména opakovanými četnými zlomeninami. Mezi další dominantní muskuloskeletální příznaky, které jsou u jedinců s OI manifestovány v různé míře, patří kloubní deformity, zvýšená laxicita vaziva a s ní spojená hypermobilita, skolióza, snížená svalová síla, snížená schopnost posturální kontroly a senzorická deprivace jako následek snížené propriocepce [6–9]. Abnormalita kolagenu a kostní deformity mění přenos sil mezi svalovým vláknem, šlachou a kostí, proto se svalová kontrakce stává méně efektivní [7,10]. Zároveň změny v kolagenu postihují i plicní parenchym, což vede k postižení plicních funkcí [4]. Řada zmíněných klinických příznaků může být rehabilitační péčí ovlivnitelná, proto je rehabilitace důležitou součástí komplexní péče o tyto pacienty. Cílenou terapií jsou maximalizovány funkční schopnosti dítěte, a tím se zvyšuje míra jeho samostatnosti.
U dětí s OI dochází ke zlomeninám i přes veškerou snahu jim zabránit, a to jak ze strany dítěte, tak jeho okolí. Strach ze zlomenin, jenž život dítěte doprovází, by přesto neměl dítě izolovat od pohybových aktivit a sociální integrace (schéma 1). Nedostatek pohybové aktivity úzce souvisí s větší predispozicí rozvoje obezity a s ní spojených dalších komplikací [11]. Onemocnění OI nepostihuje intelekt. Jedinci s daným onemocněním jsou díky edukaci a případnému nácviku konkrétních činností aktivit denního života schopni vést samostatný život a aktivně sociálně participovat [12]. Svůj potenciál však mohou naplnit jen bez přehnané hyperprotekce ze strany rodičů a blízkého okolí [6,11]. Terapie nesmí být z přílišné opatrnosti poddávkována. Pouze pokud je dítě zatíženo blízko hranici svých možností, bude terapie efektivní. Dlouhodobé sledování dítěte, obezřetnost a znalost situací, které v minulosti vedly ke zlomenině, pomáhají stanovit adekvátní terapeutický plán a program.
Cílem rehabilitace je prevence vzniku úrazů a zlomenin, která zahrnuje edukaci rodiny o režimových opatřeních (příloha 1 – dostupná on-line), vyhodnocení koordinačních schopností dítěte a jeho tělesné zdatnosti, příp. výběr vhodné volnočasové aktivity. Dále je rehabilitace indikována při konzervativní/ operační léčbě zlomenin a deformit [6,12,13]. Nedílnou součástí rehabilitační péče je sledování kvality života a participace, např. s využitím standardizovaných dotazníků uvedených v tab. 1 [6,14–16]. Ze zmíněných doporučovaných škál je do českého jazyka přeložena zatím pouze škála Pediatric Quality of Life Inventory (PedsQL); aktuální dostupnost viz webové stránky [17].

Schéma 1. Bludný kruh – strach ze zlomenin vede k omezení pohybové aktivity, což dále zhoršuje pohybové dovednosti a prohlubuje riziko vzniku dalších zlomenin.
Scheme 1. A vicious circle – fear of fractures leads to a reduction in physical activity, which further worsens motor skills and deepens the risk of developing additional fractures.Table 1. Testy kvality života dětí s osteogenesis imperfecta. Tab. 1. Quality of Life Assessment Tests in Children with osteogenesis imperfecta. 
Table 2. Testy k hodnocení motoriky dětí s osteogenesis imperfecta. Tab. 2. Motor Skills Assessment Tests in Children with osteogenesis imperfecta. 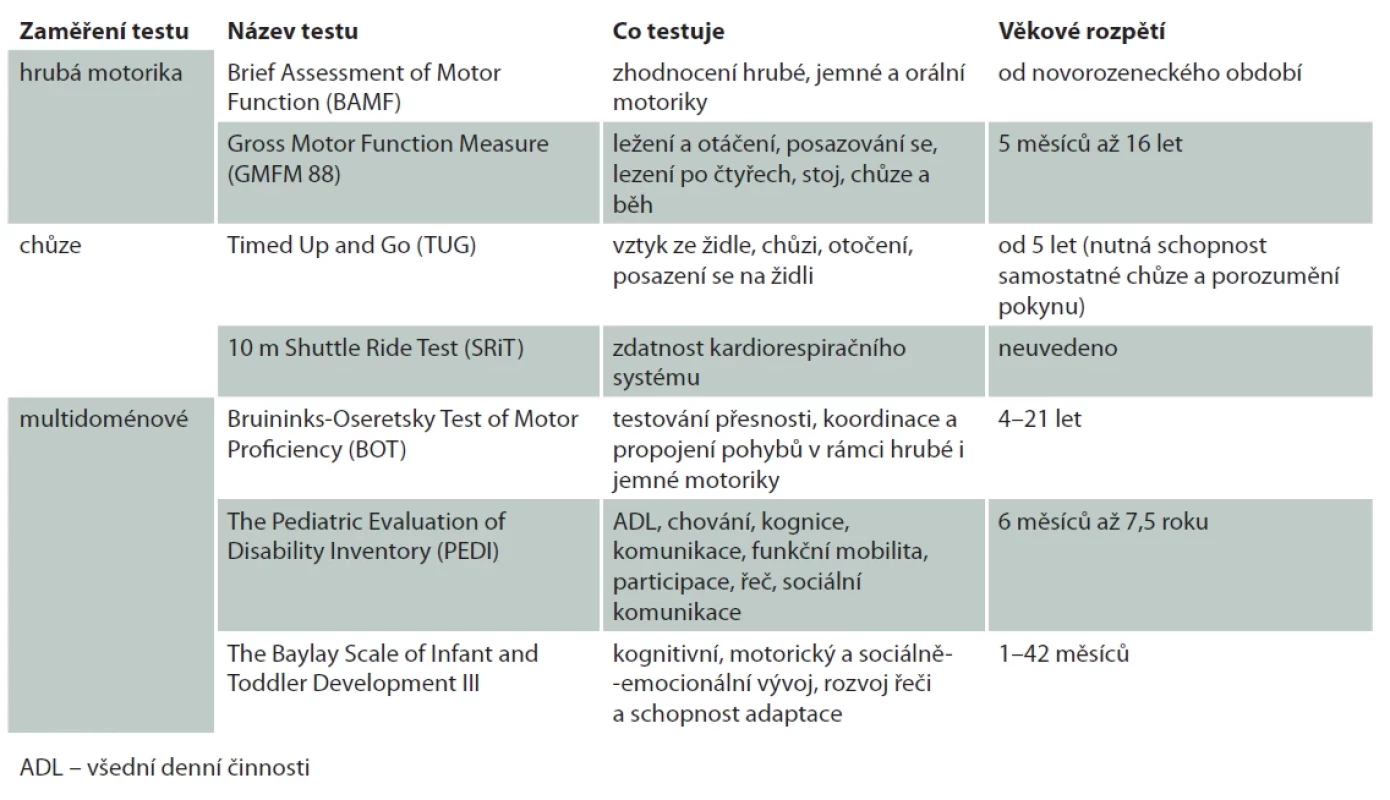
Fyzioterapie
Pro cílené nastavení individuální terapeutické intervence v praxi slouží kineziologický rozbor doplněný o standardizované testy. Klinické vyšetření je variováno dle konkrétního stavu jedince a tíže onemocnění. V kineziologickém rozboru je důsledně hodnocena bolest, rozsah pohybu (ROM – range of motion), svalová síla a balanční schopnosti. LoMauro et al. [18] upozorňují na kompenzaci omezeného laterálního pohybu hrudního koše při respiraci přesunem expanze do abdominální oblasti. Autoři Carvalho et al. [4] doporučují k posouzení respiračních funkcí a zhodnocení míry restrikce – z důvodu deformit hrudníku – vyšetření jeho pružnosti antropometrickou metodou (axiální, mezosternální a xiphoideální obvod). Právě biomechanické změny v oblasti hrudníku a páteře jsou spojeny s nejčastější příčinou mortality a morbidity pacientů s OI. Ve spolupráci s pneumology lze zvážit provedení spirometrického vyšetření, jež by ozřejmilo plicní objemy, kapacitu a sílu respiračních svalů.
Při vyšetření je třeba myslet na zvýšenou náchylnost ke kostním poraněním, ROM se nevyšetřuje ihned do krajních poloh, ale pomalu a velmi malou silou dle možností pacienta. Při prvním vyšetření je obvykle vynecháno testování běhu a různých variant skoků, které je možné zařadit až poté, co se důkladně seznámíme se stavem pacienta. Autoři Mueller et al. [7] doporučují do vyšetření zařadit standardizované komplexní motorické testy (tab. 2), které pomáhají identifikovat míru a oblast dominantního deficitu v hrubé i jemné motorice. Umožňují také hodnotit výkon dítěte s OI v čase a porovnat jej se zdravými vrstevníky.
Vedení dítěte v kojeneckém věku
V kojeneckém věku je rehabilitace zaměřena na edukaci rodičů v důsledném pravidelném polohování, které eliminuje vznik a rozvoj kontraktur. Rodiče jsou také poučeni o zásadách šetrné manipulace s dítětem a o režimových opatřeních v průběhu provádění běžných denních činností. Vhodnou edukací se předchází nejen vzniku zlomenin a progresi deformit končetin, lebky i páteře, ale je také eliminován rozvoj senzorické deprivace dítěte [18,19]. Manipulace s kojencem s OI je prováděna co nejvíce plošným úchopem a pomalými jemnými pohyby. Důležité je vyvarovat se nepřiměřenému tlaku, torzním a trakčním pohybům [20]. Pro dítě s OI může být problematické dosažení jednotlivých milníků v motorickém vývoji. Některé děti se mohou vyvíjet bez významných odchylek, jiné se mohou ve vývoji opožďovat a využívat náhradní pohybové strategie [7]. Silná motivace dítěte k pohybu v průběhu dalšího motorického vývoje zvyšuje riziko vzniku zlomenin, a tím i rozvoje dalších deformit. Dětem by nemělo být bráněno v přirozeném pohybu (lezení, posazování se, vertikalizace), pokud jsou k němu samy motivovány. Respektují se však jejich aktuální fyzické schopnosti a nabízí se jim bezpečný prostor. Zásadním cílem fyzioterapie v tomto období je zajištění aktivní mobility dítěte [12].
Image 1. a,b. Individuální ortoprotéza korigující délku končetiny umožňující samostatný stoj a chůzi. 
Fig. 1a,b. An individual orthoprosthesis correcting the extremity length to enable standing and walking. Vedení dítěte v období samostatné vertikalizace a chůze
V bezpečném prostředí je dítě aktivně vedeno postupně do vyšších vývojových pozic. Při nácviku vertikalizace a samostatné chůze se využívá měkkých polstrovaných podložek nebo chodítka s bezpečnostními popruhy. Konkrétní náplň rehabilitačního programu závisí nejen na stupni dosaženého motorického vývoje, tíži onemocnění, ale i na aktuální situaci daného jedince a jeho rodiny. Hwang [12] doporučuje postupné zařazení aktivit zahrnujících přenášení váhy, které považuje za důležité pro tvorbu a formování kostní tkáně, budování a udržení svalové hmoty, efektivní posturální kontrolu a také pro vývoj kardiovaskulárního systému. Pro nácvik bezpečného samostatného pohybu ve vertikále doporučuje také hydrokinezioterapii, při níž dítě aktivně pracuje proti odporu vody, což zlepšuje jeho kondici. Nácvik chůze ve vodě (přiměřená hloubka vody, aby dítě mohlo stát) je vhodný zejména pro děti ve věku okolo 2 let, které získávají první zkušenosti s chůzí v prostoru. Voda významně tlumí pády, což dítěti umožňuje bezpečně získat dostatek pohybových zkušeností se samostatným pohybem v prostoru.
Vedení dítěte v předškolním a školním věku
S přibývajícím věkem se zvyšují nároky na motorické dovednosti a posturální kontrolu. Právě porucha posturální kontroly, koordinace, schopnosti provést izolovaný pohyb nebo nízká tělesná zdatnost zvyšují riziko pádu a následného traumatu. Opakované imobilizace (léčba zlomenin) a hyperprotekce ze strany rodičů dále přispívají k redukci senzorického vnímání a pohybové zkušenosti, což poruchu posturální kontroly dále prohlubuje [19]. Významným tématem fyzioterapie dětí s OI v předškolním a školním věku je zvýšení svalové hmoty, zlepšení koordinace, balance a tělesné zdatnosti. Cílí se na postupné budování svalové síly, schopnosti jejího dávkování a rozvoj koordinace. Dále se mezi cíle rehabilitace postupně přidává výběr vhodných pohybových aktivit. Pravidelná participace na volnočasových aktivitách je důležitá pro vývoj a dospívání jedince s OI [21]. V terapii lze využít všechny pozice z vývojové řady se zohledněním anatomických limitů konkrétního dítěte. Pro dosažení maximální úrovně participace je důležité nejen terapeutické vedení dítěte k získání potřebných motorických dovedností, ale také výběr vhodných kompenzačních pomůcek. Otázkou je také zvážení využití polohovacího zařízení pro sed, vertikalizačního stojanu (umožňuje postupné naklápění dle tolerance dítěte) nebo polohovacích a funkčních ortéz (obr. 1a,b).
Současným trendem ve fyzioterapii jedinců s OI je aplikování celotělové vibrační terapie (WBV – whole body vibration), při níž se používá vibrační plošina Galileo®. WBV lze využít nezávisle na mobilitě pacienta. Na vibrační plošině se pracuje jednak ve statické poloze (leh, sed, stoj, pozice z vývojové řady) a jednak ji lze využít k dynamickému aktivnímu cvičení. Výhodou je možnost jejího umístění na vertikalizační stojan tak, aby na ní mohlo stát i samostatně nevertikalizující dítě (obr. 2a,b). Předpokládaný vliv vibrační terapie na kostní denzitu pacientů s OI zatím nebyl jednoznačně prokázán. U dětí, které absolvovaly terapii s využitím vibrační plošiny, však byly zjištěny pozitivní změny ve funkčních schopnostech (hodnoceno např. pomocí Gross Motor Function Measure nebo Brief Assessment of Motor Function), svalové síle, tělesné zdatnosti a mobilitě. Zároveň nebyly zjištěny žádné vedlejší účinky, proto se WBV doporučuje jako vhodná terapeutická součást komplexního rehabilitačního programu pro jedince s OI [12,13,20].
Vojtova metoda v terapii dětí s OI
Výhodou Vojtovy metody v terapii dětí s OI je možnost aktivovat pohybové modely nezávisle na kognitivních schopnostech a za minimální manipulace s dítětem. Pečlivě by však měla být zvážena volba terapeutických modelů a výchozí postavení i aktivace zón by měly být individuálně přizpůsobeny toleranci a aktuálnímu stavu dítěte. Důsledně by neměl být kladen žádný odpor proti pohybu nebo silný tlak do aktivačních zón. Autoři D’Eufemia et al. [22] ve své publikované kazuistice 20měsíční pacientky s OI zařadili do rehabilitačního programu Vojtovu metodu v kombinaci s aktivním cvičením formou hry a diskutují vhodnost Vojtovy metody. Terapii považují za bezpečnou právě s ohledem na možnost přizpůsobení jejího provedení adekvátně pro děti s OI.
Vojtovu metodu by měl využívat především zkušený terapeut, který je schopen predikovat svalový tah a přizpůsobit terapeutický program míře křehkosti dítěte. Některé pozice mohou být pro určité pacienty nevhodné až rizikové už samotnou výchozí polohou (např. první pozice). Terapii je třeba důsledně individualizovat a v případě potřeby kontaktovat zkušenější pracoviště.
Image 2. a,b. Vibrační plošina Galileo Training®. 
Fig. 2a,b. The whole body vibration system Galileo Training®. Muskuloskeletální komplikace při onemocnění OI
Mezi základní muskuloskeletální komplikace patří fraktury kostí, jejichž četnost a spojitost se vznikem deformit je variabilní. Časté jsou zlomeniny dlouhých kostí, kompresivní zlomeniny páteřních obratlů (70 % zlomenin) a zlomeniny žeber, jež se pojí se vznikem deformit hrudníku a páteře. Deformity páteře často u nemocných zvyšují riziko výskytu spondylolistézy a spondylolýzy [23,24]. Kostní deformity postihují u dětí s OI nejčastěji výše zmíněné deformity hrudního koše a deformity dlouhých kostí [25]. Velké množství pacientů provází snížené množství svalové hmoty, zvýšená laxicita vaziva a s ní spojená kloubní hypermobilita a instabilita. Se sníženým množstvím svalové hmoty, svalové síly a vyšší četností zlomenin se pojí opoždění vývoje hrubé motoriky, snížení soběstačnosti, zvýšená unavitelnost a poruchy chůze [26–28]. Autoři Barlow et al. [27] sledovali přítomnost muskuloskeletální bolesti u 50 dospělých pacientů s OI. Přítomnost bolesti popisovalo 84 % pacientů, > 50 % pacientů udávalo perzistující bolesti trvající déle než 1 rok.
Operační ortopedická léčba u pacientů s OI cílí na korekci zlomenin, kostních deformit a prevenci dislokace kostních fragmentů. Účelem korekce vrozených nebo posttraumatických deformit je zlepšení ROM, kongruence styčných kloubních ploch, snížení výskytu fraktur a zajištění správného vývoje kostí pro umožnění vertikalizace dětí. Kostní deformity jsou často řešeny osteotomií, především na dolních končetinách. I přes mnoho rozporuplných pohledů se autoři odborných publikací přiklánějí k nejvhodnějšímu načasování pro korekční operace na období mezi 3. a 4. rokem, kdy už jsou děti schopny stoje a chůze [19,22].
Cílem rehabilitace při operační léčbě deformit je postupné znovuzískání funkce, v případě korekční operace také využití nově získaného potenciálu. Před plánovanou operací se v rámci multidisciplinárního týmu diskutuje její vhodné načasování. Provedení komplexního vyšetření funkčních schopností pacienta v předoperačním období a následné porovnání výsledků s vyšetřením po operaci objektivizuje efekt operace. Součástí předoperační rehabilitační péče je doporučení potřebných pomůcek pro polohování, případně transport pacienta [7]. Ze zkušenosti našeho pracoviště vyplývá, že významnou výhodou fyzioterapie v předoperačním období je také seznámení pacienta s náplní rehabilitace po operaci, vč. potřebného praktického nácviku. Konkrétní náplň terapie je volena vždy individuálně, s respektem k pooperačnímu omezení pacienta a jeho aktuálnímu stavu.
Fyzioterapie zahájená v časném pooperačním období cílí především na udržení svalové i kostní hmoty a minimalizaci negativních důsledků imobilizace – prevence rozvoje sekundárních komplikací a kontraktur [7,12]. V rámci individuální fyzioterapie se pracuje s aktivními pohyby, aktivně s dopomocí nebo pasivními pohyby v segmentech nad a pod operovanou oblastí. Součástí je také udržení svalové síly neoperovaných končetin a prevence dekondice. Imobilizace končetiny je po operaci nutná, nicméně neprospívá kostní remodelaci a přispívá k progresi osteoporózy [21]. K aktivaci operované končetiny se využívá izometrie, jednoduché analytické pohyby v odlehčení, které jsou postupně zapojovány do komplexních dovedností vyžadujících koordinaci více tělesných segmentů a svalových skupin (obr. 3–7).
Dle doporučení operatéra je končetina postupně zatěžována a zařazována v rámci komplexních vzorů (s důrazem na zapojení končetiny do fázické i opěrné funkce). Nezbytnou součástí terapie je také péče o jizvu a měkké tkáně, které mohou mít vliv na recidivu, progresi stávajících nebo vznik nových deformit. V brzké návaznosti na léčbu zlomeniny by měla proběhnout také reevaluace ROM, svalové síly a funkčních schopností postiženého tělesného segmentu [7]. Vyšetření je zacíleno také na zhodnocení koordinačních schopností dítěte a jeho celkové kondice.
Image 3. Fázický pohyb horních končetin s využitím pružného odporu se současnou izometrií operované dolní končetiny. 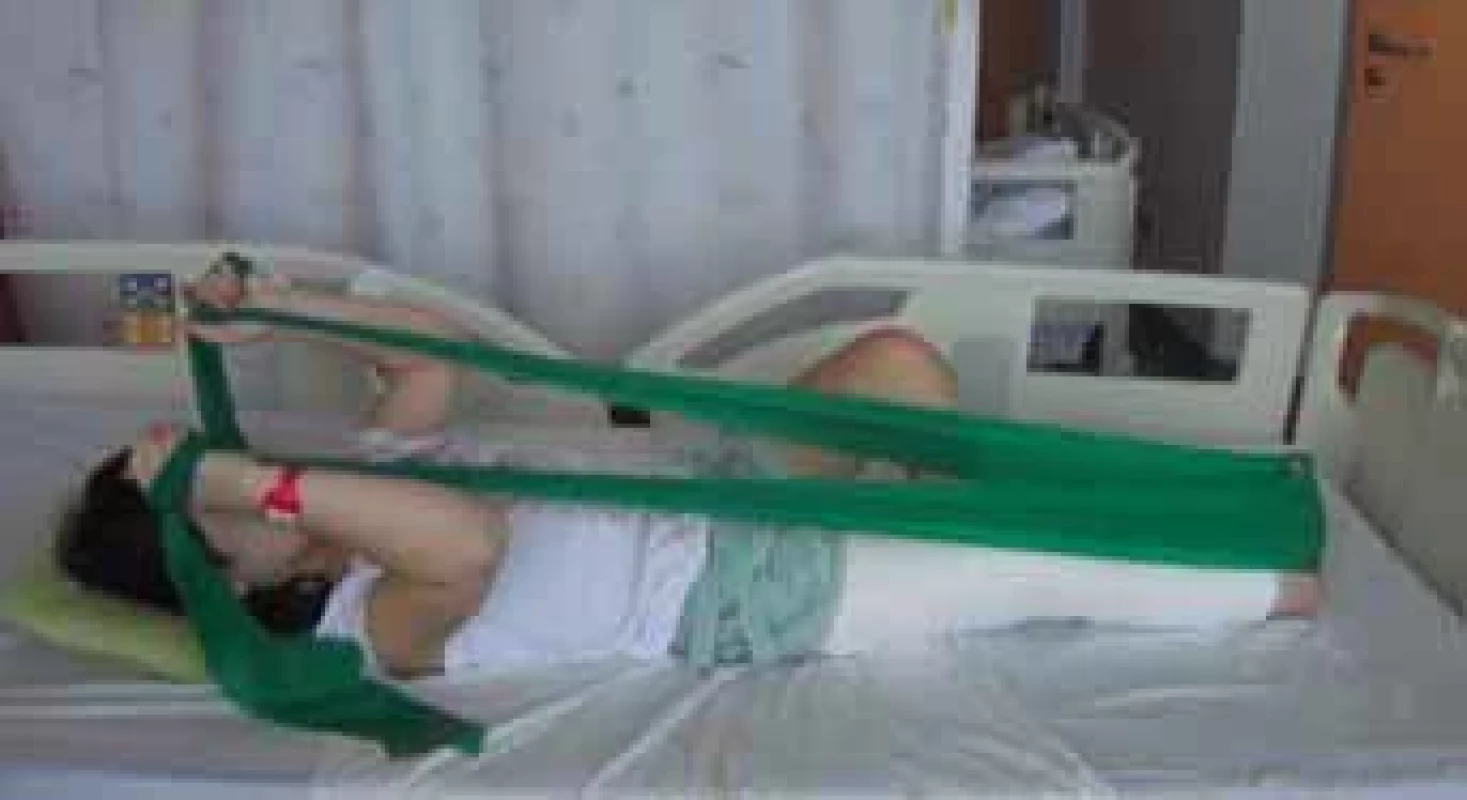
Fig. 3. A phasic movement of the upper extremities using elastic band resistance with simultaneous isometry of the operated lower extremity. Image 4. Posilování horních končetin a trupu. 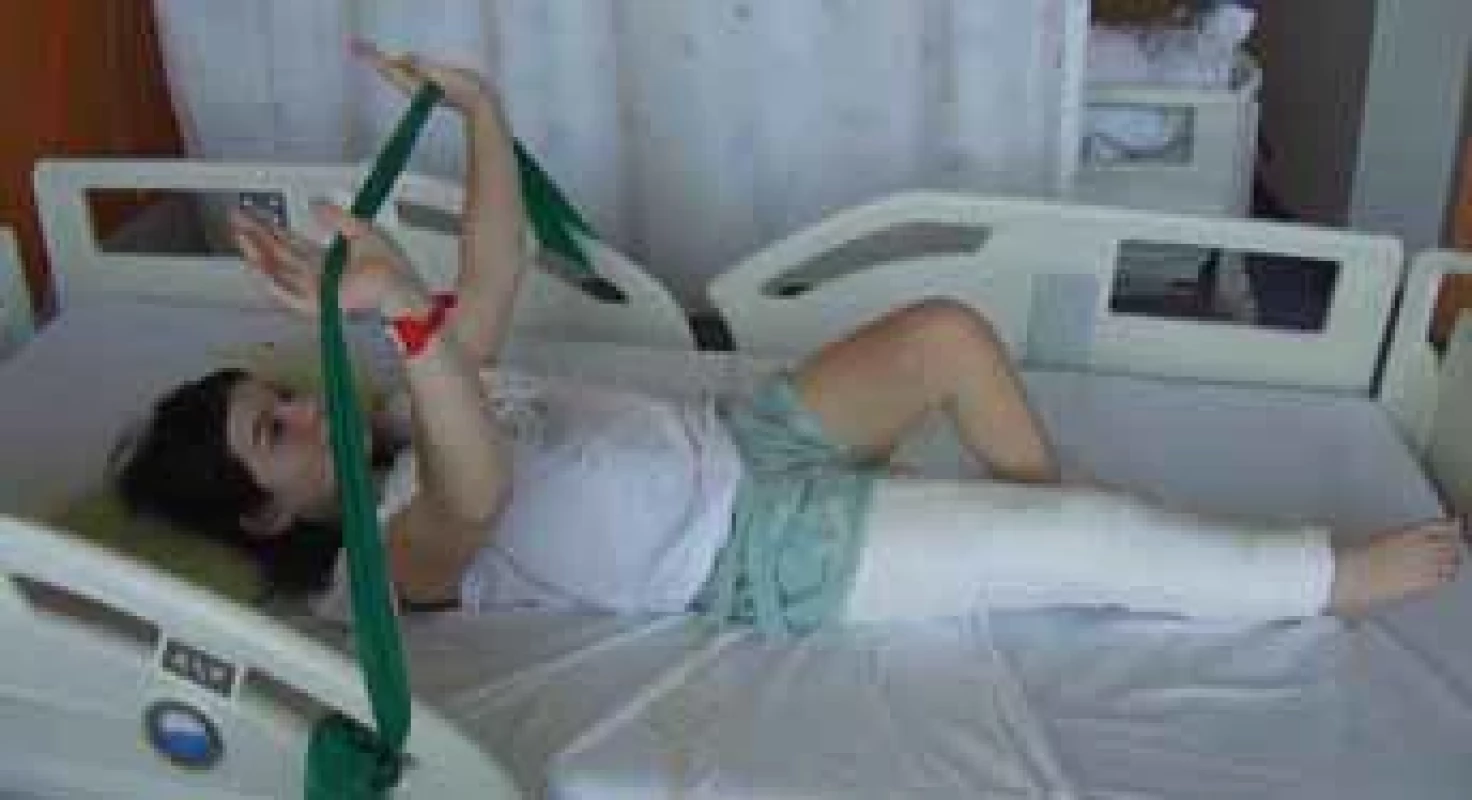
Fig. 4. Strengthening the upper extremities and trunk muscles. Image 5. Odporovaný izolovaný pohyb v kotníku operované dolní končetiny. 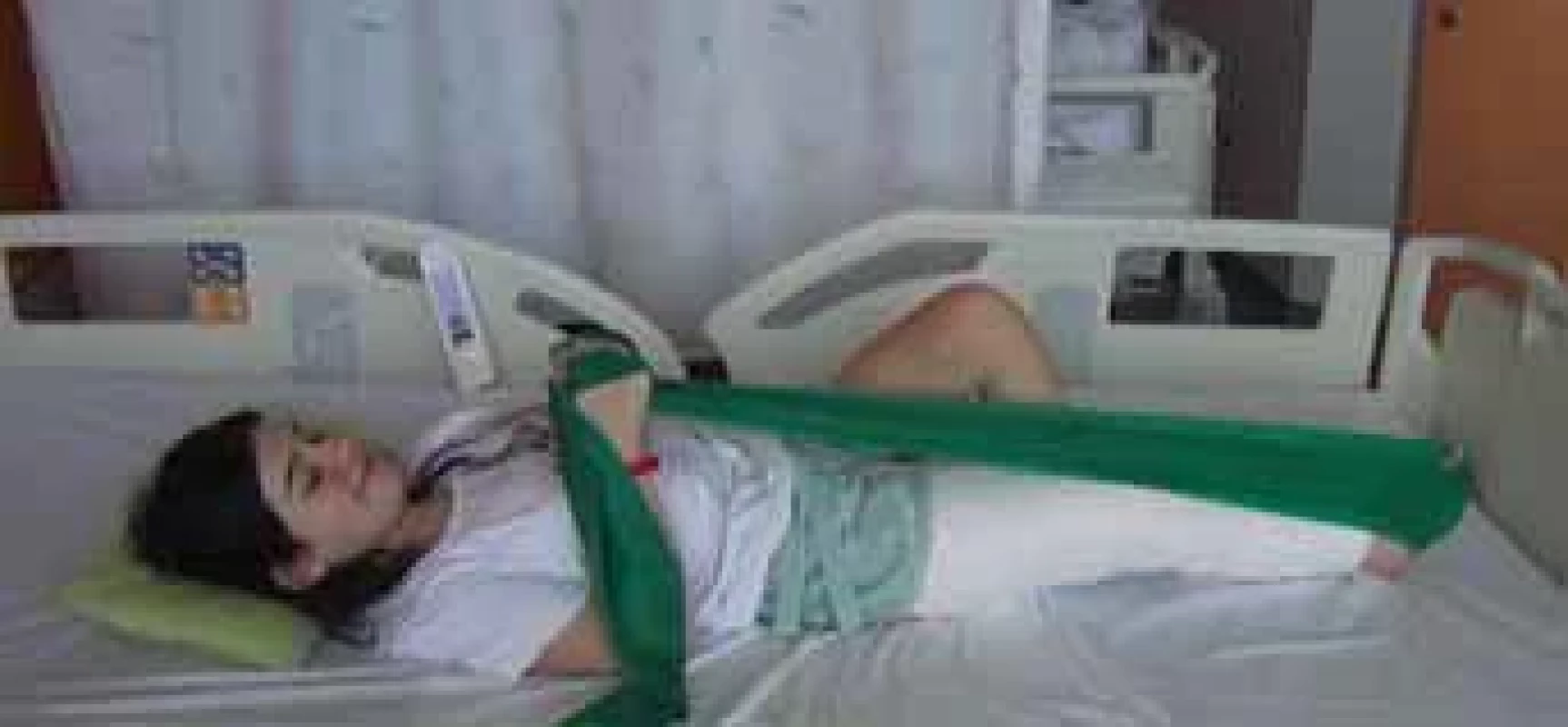
Fig. 5. A resisted isolated movement in the ankle of the operated lower extremity. Image 6. Varianta aktivace svalů trupu s využitím neoperované dolní končetiny a kontralaterální horní končetiny. 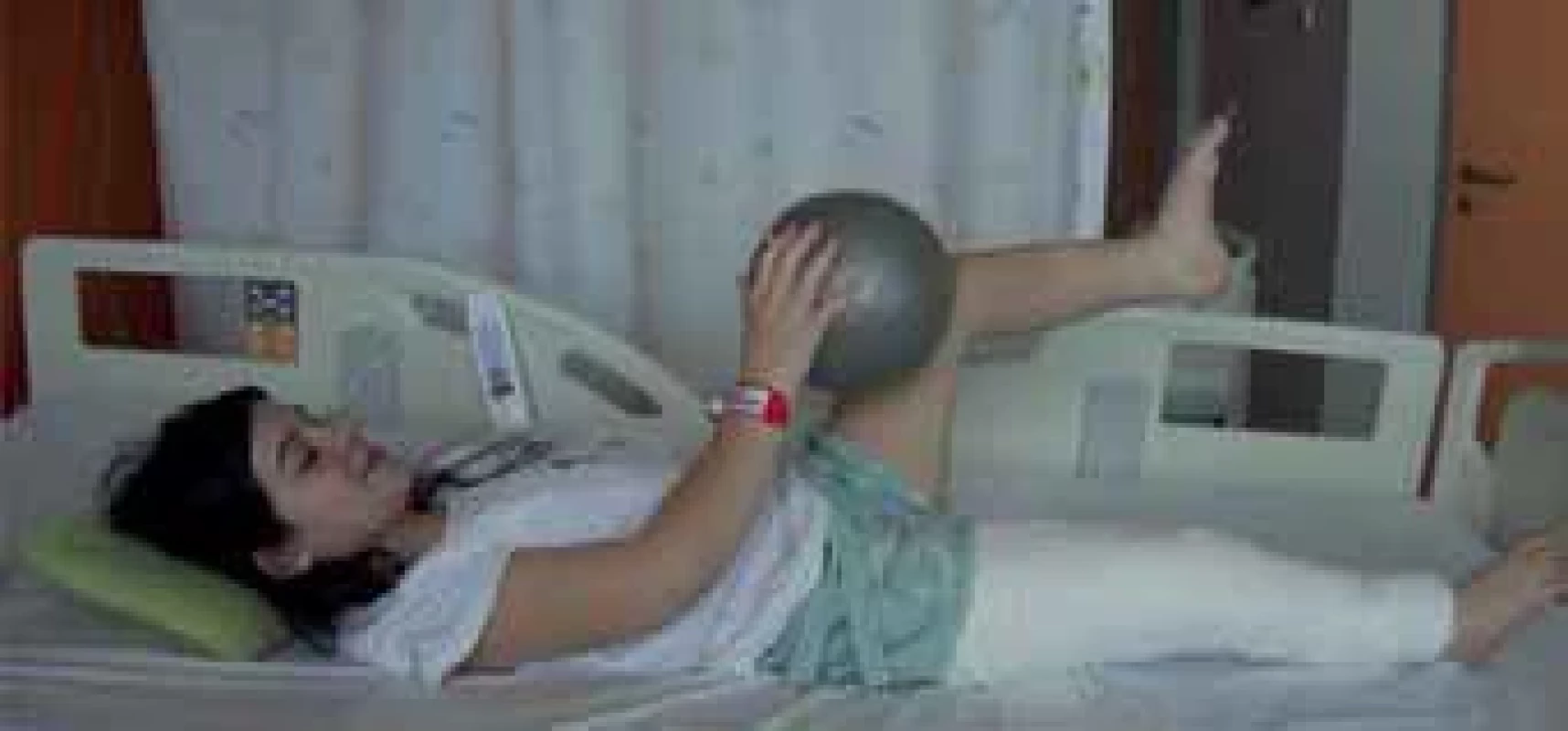
Fig. 6. Trunk muscle activation using the non-operated lower extremity and the contra-lateral upper extremity. Image 7. Varianta posilování horních končetin a trupu s využitím odporovaného pohybu v koordinaci s udržením opory neoperované dolní končetiny na nestabilní ploše. 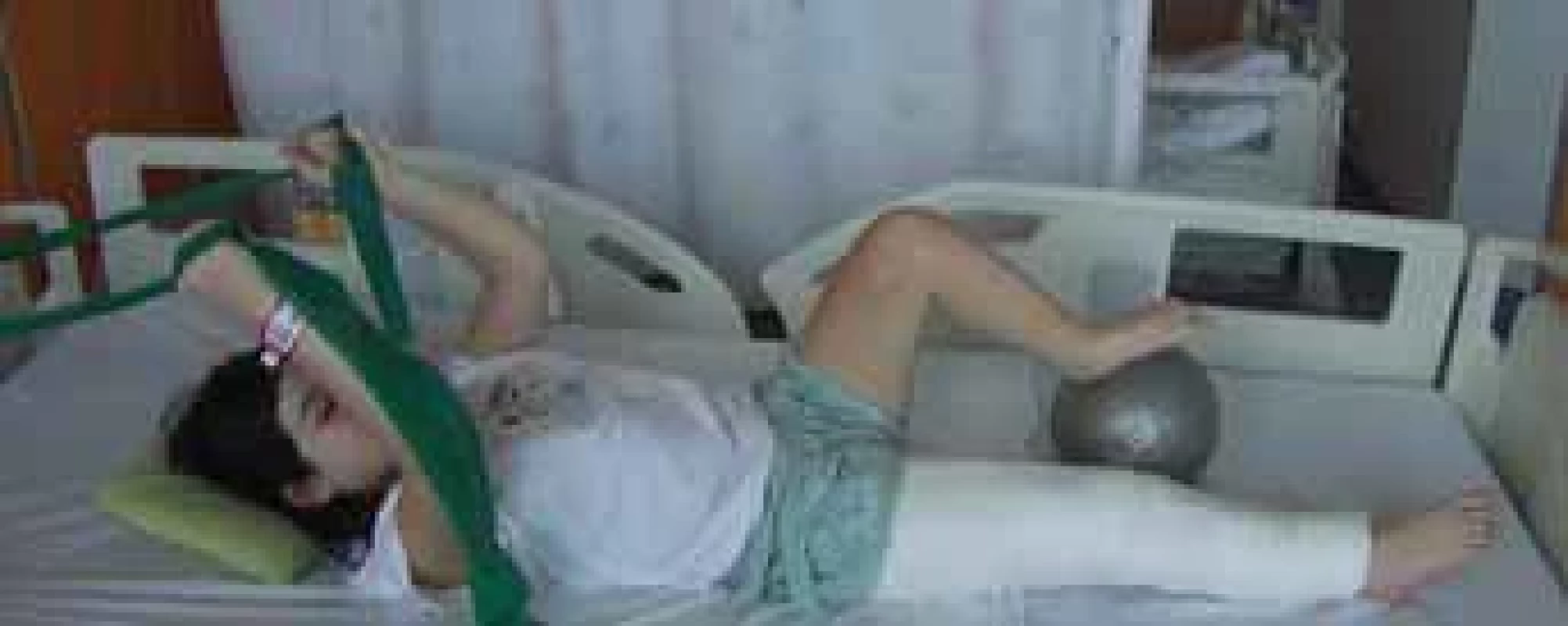
Fig. 7. Strengthening the upper extremities and trunk muscles using a resisted movement in coordination with maintaining the support of the non-operated lower extremity on an unstable surface. Skolióza
Rozvoj skoliózy u dětí s OI je spojován se zvýšenou laxicitou vaziva, deformitami obratlových těl nebo asymetrickou délkou dolních končetin. Děti s těžší formou onemocnění OI mají větší skoliotickou křivku, jež má navíc tendenci k větší progresi než křivka u dětí s lehčí formou [9,28]. Deformity páteře se rozvíjejí zejména v prvních 2 dekádách života jedince, s akcentací v období puberty. Skoliotická křivka vždy zahrnuje poruchu osy páteře ve frontální, sagitální i transverzální rovině [7]. Přidružené deformity hrudníku zmenšují jeho objem a omezují elasticitu. Snížená síla dechových svalů dále negativně ovlivňuje kineziologii dýchání, efektivitu expektorace a plicní funkce dětí s OI [4,29,30]. Zejména u dětí s těžší formou je proto pozornost směřována také k technikám respirační fyzioterapie, především v pooperačním období s celkově sníženou mobilitou [7].
V dostupné literatuře dosud není evidence o efektivitě korzetování u jedinců s OI, jež není v rámci recentně publikovaného konsenzu péče o děti s OI doporučeno. Výjimkou je situace po korekční operaci páteře, kdy se na určité období po operaci využívají „soft braces“ s cílem vyhnout se dislokaci instrumentária [7]. Ke korekční operaci páteře s cílem zabránění progrese křivky se dle autorů Franzone et al. přistupuje u křivek > 50° dle Cobba. Rigidita křivky je důležitým rozhodujícím faktorem pro načasování operačního řešení [30].
Závěr
Onemocnění OI ovlivňuje psychomotorický vývoj dítěte, samostatnost v rámci běžných denních aktivit a zasahuje do celkové mobility jedince. Rehabilitační péče je nedílnou součástí komplexní léčby, což ale neznamená, že musí probíhat kontinuálně. Např. pohybově šikovné dítě s lehkou formou OI, které má zařazenou i pravidelnou pohybovou aktivitu, nepotřebuje nutně rehabilitaci. Naopak rehabilitace by měla být zařazena vždy v rámci komplexní léčby zlomenin a deformit. Rehabilitační lékař, který zná indikace a kontraindikace terapeutických technik, specifikuje rehabilitační postup s ohledem na aktuální stav pacienta a koordinuje jednotlivé zainteresované odbornosti rehabilitačního týmu (fyzioterapeuty, ergoterapeuty, logopedy, protetiky). Nejčastěji je rehabilitace indikována v těchto situacích: očekávaný posun ve vývoji (dosažení nového vývojového milníku), eliminace vlivu tzv. bludného kruhu, komplexní léčba zlomenin, příprava na plánované operace a pooperační péče.
Cílená rehabilitační péče vyžaduje koordinovanou týmovou spolupráci. Konkrétní terapeutické techniky jsou zvažovány s ohledem na věk dítěte, tíži postižení a stanovený cíl. Obava ze zlomenin by neměla být důvodem k nepřijetí dítěte do rehabilitačního zařízení. Naše pracoviště touto cestou nabízí možnost konzultací ohledně nastavení žádoucího rehabilitačního plánu pro pacienty s OI. Správné vedení dítěte s OI i jeho rodiny, s ohledem na jejich individuální potřeby, umožňuje maximalizovat jejich participaci a plnou sociální integraci.
Přílohy
Příloha č.1: KŘEHKÉ DĚTI brožura AQ
Sources
1. Forlino A, Marini JC. Osteogenesis imperfecta. Lancet 2016; 387(10028): 1657–1671. doi: 10.1016/ S0140-6736(15)00728-X.
2. Panzaru M-C, Florea A, Caba L et al. Classification of osteogenesis imperfecta: importance for prophylaxis and genetic counseling. World J Clin Cases 2023; 11(12): 2604–2620. doi: 10.12998/ wjcc.v11.i12.2604.
3. Nijhuis W, Verhoef M, van Bergen C. Fractures in osteogenesis imperfecta: pathogenesis, treatment, rehabilitation and prevention. Children (Basel) 2022; 9(2): 268. doi: 10.3390/ children9020268.
4. Carvalho PAF, Regis TS, Faiçal AVB et al. Respiratory function of children and adolescents with osteogenesis imperfecta: respiratory muscle strength, forced vital capacity, and peak expiratory flow. Rev Paul Pediatr 2023; 41: e2022092. doi: 10.1590/ 1984-0462/ 2023/ 41/ 2022092.
5. Mařík I, Maříková A, Povýšil C. Osteogenesis imperfekta. In: Povýšil et al. Patomorfologie chorob kostí a kloubů. Praha: Galén 2017 : 74–83.
6. Bayer M. Osteogenesis imperfecta – současný pohled na problematiku. Čes-Slov Pediat 2017; 72(4): 212–222.
7. Mueller B, Engelbert R, Baratta-Ziska B et al. Consensus statement on physical rehabilitation in children and adolescents with osteogenesis imperfect. Orphanet J Rare Dis 2018; 13(1): 158. doi: 10.1186/ s13023-018-0905-4.
8. Veilleux L-N, Darsaklis VB, Montpetit K et al. Muscle function in osteogenesis imperfecta type IV. Calcif Tissue Int 2017; 101(4): 362–370. doi: 10.1007/ s00223-017-0287-y.
9. Pavone V, Mattina T, Pavone P et al. Early motor delay: an outstanding, initial sign of osteogenesis imperfecta type 1. J Orthop Case Rep 2017; 7(3): 63–66. doi: 10.13107/ jocr.2250-0685.808.
10. Kashii M, Kanayama S, Kitaoka T et al. Development of scoliosis in young children with osteogenesis imperfecta undergoing intravenous bisphosphonate therapy. J Bone Miner Metab 2019; 37(3): 545–553. doi: 10.1007/ s00774-018-0952-x.
11. Hill C, Baird W, Walters S. Development of an osteogenesis imperfecta (OI) specific quality of life measure (OIQoL). Physiotherapy 2016; 102(1): e10–e11. doi: 10.1016/ j.physio. 2016.10.016.
12. Hwang M. Rehabilitation in osteogenesis imperfecta. In: Smith PA, Rauch F, Harris GF (eds). Transitional care in osteogenesis imperfecta. Chicago: Shriners Hospitals for Children 2016.
13. Sá-Caputo DC, da Fontoura Dionello C, Frederico É et al. Whole-body vibration exercise improves functional parameters in patients with osteogenesis imperfecta: a systematic review with a suitable approach. Afr J Tradit Complement Altern Med 2017; 14(3): 199–208. doi: 10.21010/ ajtcam.v14i3.22.
14. Gilani M, Shepherd S, Nichols B et al. Evaluation of body composition in paediatric osteogenesis imperfecta. J Clin Densitom 2022; 25(1): 81–88. doi: 10.1016/ j.jocd.2021.01.012.
15. Högler W, Scott J, Bishop N et al. The effect of whole body vibration training on bone and muscle function in children with osteogenesis imperfect. J Clin Endocrinol Metab 2017; 102(8): 2734–2743. doi: 10.1210/ jc.2017-00275.
16. Wehrli S, Rohrbach M, Landolt MA. Quality of life of pediatric and adult individuals with osteogenesis imperfecta: a meta-analysis. Orphanet J Rare Dis 2023; 18(1): 123. doi: 10.1186/ s13023-023-02728-z.
17. ePROVIDE. Pediatric Quality of Life Inventory™ (PedsQL™) [online]. Available from: https:/ / eprovide.mapi-trust.org/ instruments/ pediatric-quality-of-life-inventory.
18. LoMauro A, Lacca D, Landoni V et al. Lung and chest wall volume during vital capacity manoeuvre in osteogenesis imperfecta. Orphanet J Rare Dis 2022; 17(1): 397. doi: 10.1186/ s13023-022-02535-y.
19. Moreira CLM, Gilbert ACB, de Faria Domingues Lima MA et al. Physiotherapy and patients with osteogenesis imperfecta: an experience report. Fisioter Mov 2015; 28(2): 307–317. doi: 10.1590/ 0103-5150.028.002.AO11.
20. Plešková J, Quittková A, Dyrhonová O et al. Rehabilitační péče o děti s osteogenesis imperfect. In: Lebl J, Šumník Z, Souček O et al (eds). Onemocnění skeletu u dětí. Motolské pediatrické semináře 4. 1. vyd. Praha: Galén 2019.
21. Franzone JM, Shah SA, Wallace MJ et al. Osteogenesis imperfecta: a pediatric orthopedic perspective. Orthop Clin North Am 2019; 50(2): 193–209. doi: 10.1016/ j.ocl.2018.10.003.
22. D’Eufemia P, Palombaro M, Lodato V et al. Child abuse and osteogenesis imperfecta: how can they be still misdiagnosed? A case report. Clin Cases Miner Bone Metab 2012; 9(3): 195–197.
23. Dahan-Oliel N, Oliel S, Tsimicalis A et al. Quality of life in osteogenesis imperfecta: a mixed--methods systematic review. Am J Med Genet A 2016; 170A(1): 62–76. doi: 10.1002/ ajmg. a.37377.
24. Marr C, Seasman A, Bishop N. Managing the patient with osteogenesis imperfecta: a multidisciplinary approach. J Multidiscip Healthc 2017; 10 : 145–155. doi: 10.2147/ JMDH.S113483.
25. Rossi V, Lee B, Marom R. Osteogenesis imperfecta: advancements in genetics and treatment. Curr Opin Pediatr 2019; 31(6): 708–715. doi: 10.1097/ MOP.0000000000000813.
26. Hoyer-Kuhn H, Semler O, Stark C et al. A specialized rehabilitation approach improves mobility in children with osteogenesis imperfect. J Musculoskelet Neuronal Interact 2014; 14(4): 445–453.
27. Barlow S, Dove L, Jaggi A et al. The prevalence of musculoskeletal pain and therapy needs in adults with Osteogenesis Imperfecta (OI) a cross-sectional analysis. BMC Musculoskelet Disord 2022; 23(1): 485. doi: 10.1186/ s12891-022-05433-3.
28. De Wouters S, Detrembleur C, Durnez A et al. Quantitative gait analysis in children with osteogenesis imperfecta: relationship between gait deviations and clinical features. Acta Orthop Belg 2022; 88(2): 255–262. doi: 10.52628/ 88.2.9117.
29. Rabau O, Essa A, Smorgick Y et al. Scoliosis in osteogenesis imperfecta: results of posterior spinal fusion in 39 patients. Eur Spine J 2023; 32(4): 1146–1152. doi: 10.1007/ s00586-023-07550-6.
30. Williams SA, Stott NS, Valentine J et al. Measuring skeletal muscle morphology and architecture with imaging modalities in children with cerebral palsy: a scoping review. Dev Med Child Neurol 2021; 63(3): 263–273. doi: 10.1111/ dmcn.14714.
31. Sanchis-Gimeno JA, Lois-Zlolniski S, Gonzáles-Ruiz J et al. Association between ribs shape and pulmonary function in patients with osteogenesis imperfecta. J Adv Res 2020; 21 : 177–185. doi: 10.1016/ j.jare.2019.10. 007.
Příloha 1
Dostupná v on-line verzi článku.
Doručeno/ Submitted: 13. 8. 2023
Přijato/ Accepted: 23. 1. 2024Korespondenční autor:
Mgr. Adéla Quittková
Klinika rehabilitace a tělovýchovného lékařství
2. LF UK a FN Motol
V Úvalu 84
150 06 Praha 5
e-mail : adela.quittkova@gmail.comLabels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2024 Issue 1-
All articles in this issue
- Screening funkce svalů pánevního dna a prevalence dysmenorey u žen
- Využití vyšetřovacího protokolu dle Dynamické neuromuskulární stabilizace v klinické praxi
- Souvislost morfologie svalů břišní stěny s bolestmi zad u elitních hráček florbalu – sonografické hodnocení
- Syndróm iliotibiálneho traktu
- Specifika fyzioterapie dětí s osteogenesis imperfecta
- Redakční rada
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Využití vyšetřovacího protokolu dle Dynamické neuromuskulární stabilizace v klinické praxi
- Syndróm iliotibiálneho traktu
- Screening funkce svalů pánevního dna a prevalence dysmenorey u žen
- Specifika fyzioterapie dětí s osteogenesis imperfecta
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

