-
Medical journals
- Career
Lůžková rehabilitace u pacientů po amputaci dolní končetiny, zhodnocení funkčních testů chůze
Authors: A. Čurdová 1; E. Vaňásková 1,2
Authors‘ workplace: Rehabilitační klinika FN Hradec Králové 1; Lékařská fakulta UK v Hradci Králové 2
Published in: Rehabil. fyz. Lék., 24, 2017, No. 3, pp. 160-165.
Category: Original Papers
Overview
Cíl:
U pacientů po jednostranné amputaci dolní končetiny vyhodnotit jejich schopnost chůze s protézou. Posuzovali jsme vliv výšky amputace na výsledky funkčních testů chůze za první a druhé hospitalizace u rozdílných skupin amputovaných pacientů.Soubor pacientů a metody:
Sběr dat probíhal retrospektivně od srpna 2014 do prosince 2015 na Rehabilitační klinice Fakultní nemocnice Hradec Králové. Funkční testy chůze byly měřeny u 37 pacientů po transfemorální (TF) či transtibiální (TT) amputaci za svého prvního pobytu. U 17 dalších pacientů po TF či TT amputaci byly testy měřeny během jejich druhého pobytu. Pro hodnocení kvality chůze s protézou jsme použili funkční testy: bradlový test, 10 Meter Walk Test a Timed „Up and Go“ test. Průměrná doba hospitalizace byla 19,5 dne.Výsledky:
Již při jejich prvním pobytu 68 % pacientů po TT amputaci zvládlo všechny tři uvedené testy. Při druhém pobytu bylo schopno absolvovat nejnáročnější testy 90 % testovaných. U pacientů po TF amputaci při jejich prvním pobytu zvládlo všechny tři testy 50 % pacientů, při druhém pobytu 42,9 %, tedy méně.Závěr:
Pacienti s jednostrannou TT amputací dolní končetiny v chůzi s protézou dosahují lepších výsledků proti pacientům s TF amputací. Výška amputace ovlivnila funkční schopnosti chůze s protézou.Klíčová slova:
amputace, funkční testy chůze, Timed Up and Go Test, 10 Meter Walk Test, rehabilitaceÚVOD
Amputací se rozumí umělé odstranění periferní části těla, včetně krytu měkkých tkání s přerušením skeletu, které vede k funkční nebo kosmetické změně s možností dalšího protetického ošetření (5). V současnosti je nejčastější příčinou amputací těžká nedokrvenost způsobená pokročilým chronickým obliterujícím tepenným onemocněním. Postiženi jsou pacienti s diabetem a ischemickou chorobou dolních končetin. Diabetes mellitus je nejenom významným rizikovým faktorem vzniku ischemické choroby dolních končetin, ale také činitelem urychlujícím progresi onemocnění do kritické končetinové ischemie (18). Další skupinou indikovanou k amputaci dolní končetiny jsou pacienti po devastujících poraněních při pracovních úrazech, dopravních nehodách, sportu. Amputace je rovněž řešením u některých primárních kostních tumorů, především u osteosarkomu (19). Závažné lokální procesy zapříčiněné infekcí mohou vést k amputaci. Kongenitální anomálie jsou k amputaci indikovány pouze tehdy, jestliže je malformovaná končetina nefunkční a není možné její ortoticko - protetické ošetření (3).
Úroveň amputace je dána rozsahem postižení tkání končetiny společně se zhodnocením rehabilitačního potenciálu pacienta a schopnosti pahýlu zhojit se (11). Nejčastěji jsou amputace dolní končetiny rozděleny na: 1. transmetatarsální, 2. amputace v Lisfrankově či Chopartově kloubu, 3. amputace v bérci, 4. amputace ve stehně mezi kolenním a kyčelním kloubem (transfemorální), 5. exartikulace v kolenním nebo kyčelním kloubu (3). Z hlediska naléhavosti amputace lze rozdělit amputace na: a) primární – amputace provedená co nejdříve od vzniku onemocnění či úrazu; b) sekundární – plánovaná amputace po vyčerpání všech jiných možností léčby; c) terciární (pozdní) – amputace za účelem zlepšení funkce pahýlu či z kosmetických důvodů.
Komplikace vzniklé v pooperačním období po amputaci dolní končetiny jsou častým limitujícím faktorem v rehabilitačním procesu. Lokální komplikace zahrnují drobná poranění měkkých tkání vzniklá nadměrným pohybem pahýlu v lůžku protézy. Pooperační krvácení vyžadující reoperaci se objevuje u 3-9 % pacientů, vznik hematomu v ráně pahýlu může vést až k rozpadu amputační rány (15, 16). Flekčním kontrakturám pahýlu u pacientů mobilních převážně na mechanickém vozíku předcházíme včasným polohováním pahýlu. Jedním z velkých problémů pro pacienty s amputací dolní končetiny je bolest. Její včasná a optimální léčba je důležitá ke snížení rizika vzniku fantomové bolesti (12). Nebolestivý fantomový pocit (senzace) a fantomová bolest jsou pacienty vnímány v chybějící části končetiny. Akutní, ostrá bolest s časnými projevy během 1. a 3. týdne (11), nebo chronická bolest určitého stupně postihuje po amputaci dolní končetiny více než 95 % pacientů (4).
Navazující komplexní rehabilitace u pacientů po amputaci dolní končetiny má za cíl zajistit správné použití protézy při lokomoci nebo běžných denních činnostech a dosáhnout nejvyšší míry soběstačnosti. Celý proces realizuje komplexní tým koordinovaný rehabilitačním lékařem. Je-li amputace plánovaná, lze pacienta připravit na operaci (zlepšení kondice, fyzické zdatnosti a mobility pacienta) a usnadnit tak pooperační průběh rehabilitace (5). Vhodnou protézu indikuje rehabilitační lékař nebo lékař ortoped, protetik, po zhodnocení celkového zdravotního stavu a schopností pacienta absolvovat náročný rehabilitační program. Péče v akutní pooperační fázi je zaměřena především na stav pahýlu - hojení rány, polohování a tvarování pahýlu, zmírnění bolesti a udržení celkové fyzické a psychické kondice. Tvar a kvalita pahýlu má zásadní význam pro protetika a je částí, na které výrazně závisí úspěch celé léčby (10). Před vlastním vybavením pacienta protézou se fyzioterapie zaměřuje na cvičení rovnováhy a používá techniky cílené na kvalitu pohybové koordinace. Tato doba může být různě dlouhá. Proto je vhodné pacienta včasně vertikalizovat. Za tímto účelem využíváme Interim protézu, která slouží k tréninku chůze a současně pomáhá formovat pahýl. Hlavním cílem rehabilitace pacientů po amputaci dolní končetiny je dosažení plynulé, energeticky efektivní chůze, která pacientovi dovolí vykonávat běžné denní činnosti, někdy návrat k rekreačním aktivitám nebo původnímu zaměstnání. Nácvik chůze v protéze probíhá trénováním délky kroku, stojné a švihové fáze, úkroků, chůze s vedeným pohybem, manuálním odporem, po schodech a svahu. V rámci ergoterapie se pacient učí funkčnímu využití protézy a nácviku sebeobsluhy a soběstačnosti v personálních a instrumentálních denních činnostech.
Pro klinickou praxi mají význam funkční testy, hodnotící lokomoci a fyzickou schopnost pacientů po amputaci dolní končetiny. Pomáhají objasnit problém mobility, změnu fyzických schopností a soběstačnosti pacienta. Výsledky z testů mohou také sloužit jako zpětná vazba pro pacienty samotné. Výhodou funkčních testů je relativní nenáročnost a rychlost provedení. Na rehabilitační klinice jsme zavedli vyšetřování hospitalizovaných pacientů pomocí funkčních testů chůze. Cílem práce bylo při první a druhé hospitalizaci vyhodnotit zvládnutí chůze a zhodnotit rozdíly mezi pacienty s transfemorální (TF) a transtibiální (TT) amputací.
METODIKA
Sběr dat probíhal retrospektivně u pacientů po jednostranné amputaci dolní končetiny hospitalizovaných od srpna 2014 do prosince 2015 na Rehabilitační klinice Fakultní nemocnice Hradec Králové. Hodnotili jsme 37 pacientů při první hospitalizaci, 18 pacientů po amputaci ve stehně (průměrný věk 67,7 ± 7,9 let) a 19 pacientů po amputaci v bérci (průměrný věk 64,5 ± 8,9 let). Jinou skupinu 17 pacientů jsme hodnotili při druhé hospitalizaci, z toho 7 pacientů amputovaných ve stehně (průměrný věk 75,4 ± 9,9 let) a 10 pacientů amputovaných v bérci (průměrný věk 62,5 ± 13,5 let). Průměrná doba pobytu byla 19,5 dne. Měření se opakovalo 3x s výpočtem průměrného času. Čas byl měřen v sekundách, zaznamenán na 2 desetinná místa.
V prováděných testech jsme hodnotili rychlost chůze na danou vzdálenost, kterou byl pacient schopen ujít s protézou za fixní opory v bradlovém chodníku (bradlový test), nebo ve volném prostoru (Timed „Up and Go“ test, 10 Meter Walk Test).
Bradlový test není standardizován dle dostupných materiálů, ani běžně v praxi využíván. Do naší studie jsme jej cíleně zařadili pro pacienty s alterovanou posturální kontrolou, kteří byli schopni chůze s protézou pouze za pevné opory v bradlovém chodníku. Poslední dva jmenované testy jsou obecně považovány za jednoduché, spolehlivé a validní pro klinické testování.
Timed „Up and Go“ test (TUG test) je široce používaný test, původně vytvořený k testování seniorů (20). Měří čas během různých funkčních úkolů, které zahrnují postavení se, chůzi, otočení a dosednutí, simuluje tak mnoho denních aktivit využívajících schopnosti udržet rovnováhu nebo rychlost chůze (17).
10 Meter Walk Test (10 MWT) patří mezi široce využívaný test sloužící k hodnocení schopnosti, resp. rychlosti chůze u ortopedických, neuromuskulárních onemocnění či po poranění páteře (14). Obecně je vhodný k testování i pro pacienty po amputaci (20).
Popis testů:
Bradlový test: pacient stojí v bradlovém chodníku a oběma rukama se přidržuje bradel. Špičky nohou (protézy) se nedotýkají startovní čáry. Na povel „ 3-2-1 - start “ pacient vyjde vpřed k otočné čáře, která je ve vzdálenosti 5,5 m. Otočnou čáru musí překonat v plné šíři alespoň špičkami obou nohou (protézy), otočí se a vrací se zpět ke startovní/cílové čáře. Měření času končí, překoná-li špičkou alespoň jedné nohy (protézy) celou šířku cílové čáry.
Timed „Up and Go“ test (TUG test): pacient sedí na židli bez opory rukou s výškou sedáku 46 cm s umístěním předních nohou na startovní čáře. Záda pacienta se opírají o opěradlo, ruce má položeny na stehnech. Má-li pacient berle, drží je za madla, ruce opřeny ze strany o stehna, dolní konec berlí směřuje vpřed a volně se opírá o podlahu. Na povel „ 3-2-1-start “ pacient vstane a má za úkol dojít přímo k otočné čáře ve vzdálenosti 3 m. Otočnou čáru musí překonat v plné šířce alespoň špičkami obou nohou (protézy), nemusí ji překonat berlemi. Otočí se a vrací zpět k židli, kde se posadí. Měření je ukončeno při dosednutí.
10 Meter Walk Test (10 MWT): pacient stojí na startovní čáře tak, aby se špičky boty ani berle nedotýkaly čáry. Na povel „3-2-1 - start “ vyjde pacient vpřed k cílové čáře. Měření času končí v okamžiku, kdy překoná špičkou alespoň jedné nohy (protézy) celou šířku cílové čáry.
Získaná data byla zpracována v programu Microsoft Office Excel 2007. Statistické vyhodnocení proběhlo za použití neparametrického statistického testu rozdílu relativních četností. Výsledky byly určeny na hladině statistické významnosti p<0,05¨(tab. 1, graf 1).
Table 1. Zvládnutí funkčních testů u pacientů po amputaci dolní končetiny 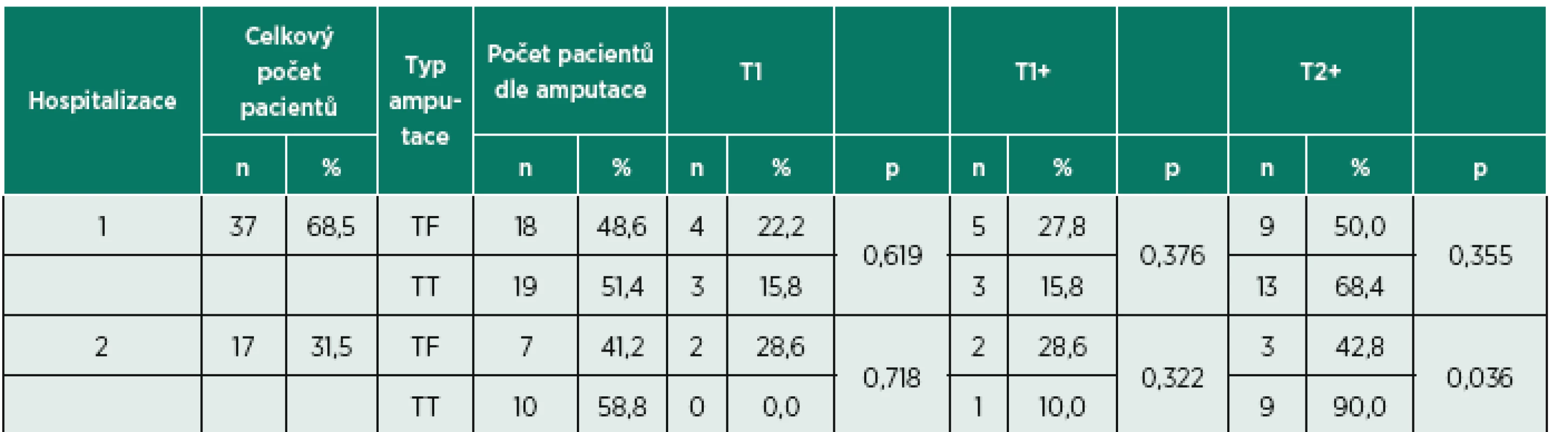
Legenda: n = počet pacientů, TF = transfemorální amputace, TT = transtibiální amputace, p = statistická významnost testu rozdílu relativních četností, T1 = skupina pacientů, kteří zvládli bradlový test; T1+ = skupina pacientů, kteří zvládli bradlový test a na konci hospitalizace 10 Meter Walk Test, případně i Timed „Up and Go“ test; T2+ = skupina pacientů, kteří zvládli již na začátku hospitalizace 10 Meter Walk Test a popřípadě i Timed „Up and Go“ test. Graph 1. Zvládnutí funkčních testů u pacientů po amputaci dolní končetiny. 
Legenda: T1 = skupina pacientů, kteří zvládli bradlový test; T1+ = skupina pacientů, kteří zvládli bradlový test a na konci hospitalizace 10 Meter Walk Test, případně i Timed „Up and Go“ test; T2+ = skupina pacientů, kteří zvládli již na začátku hospitalizace 10 Meter Walk Test a popřípadě i Timed „Up and Go“ test. VÝSLEDKY
Během prvního pobytu nebyl zjištěn statisticky významný rozdíl (p = 0,619) mezi pacienty s TT a TF amputací při bradlovém testu. Pacientů s TF amputací, kteří za svého prvního pobytu byli schopni provést pouze nejméně náročný bradlový test, bylo o 6,4 % více než pacientů s TT amputací. Rozdíl mezi skupinami pacientů s TF a TT amputací, kteří na začátku absolvovali bradlový test a dále byli schopni provést 10MWT nebo TUG test (T1+), nebyl statisticky významný (p = 0,376). Pacientů s TF amputací, kteří za svého prvního pobytu pokročili od bradlového testu k 10MWT a TUG testu, bylo o 12 % více než pacientů s TT amputací. Bez statisticky významného rozdílu (p = 0,355) bylo i srovnání skupin pacientů s TF a TT amputací provádějících 10MWT a TUG test během první hospitalizace (T2+). Polovina pacientů (50 %) s TF amputací byla schopná vykonávat 10MWT a TUG test již při svém prvním pobytu, o 18,4 % více bylo pacientů s TT amputací (68,4 %).
Během druhého pobytu nebyl zjištěn statisticky významný rozdíl (p = 0,718) mezi pacienty s TT a TF amputací při vykonávání bradlového testu (T1). Pacientů s TF amputací, kteří během svého druhého pobytu byli nadále schopni provést pouze nejméně náročný bradlový test, bylo o 28,6 % více než pacientů s TT amputací. Za svého druhého pobytu nebyl ani jeden pacient po TT amputaci ve skupině provádějících po celou dobu svého pobytu pouze bradlový test (T1). Rozdíl mezi skupinami pacientů s TF a TT amputací, kteří na začátku absolvovali bradlový test a dále byli schopni provést 10MWT nebo TUG test (T1+), nebyl statisticky významný (p = 0,322). Pacientů s TT amputací bylo tedy o 18,6 % méně ve srovnání s pacienty po TF amputaci. Statisticky významný rozdíl (p = 0,036) byl zjištěn při srovnání skupin pacientů s TF a TT amputací provádějících 10MWT a TUG test během druhé hospitalizace (T2+). Méně jak polovina pacientů (42,8 %) s TF amputací byla schopna vykonávat 10MWT a TUG test při svém druhém pobytu, oproti skupině pacientů s TT amputací, kteří testy zvládali téměř všichni (90 %).
DISKUSE
Pro kvalitně vedenou léčebnou rehabilitaci pacientů po amputaci je důležité objektivně zhodnotit funkční schopnosti pacientů. Existuje řada klinických testů obecně používaných či speciálně modifikovaných pro pacienty po amputaci (20). Z výsledků funkčních testů můžeme objektivně zhodnotit efekt terapie a dané výsledky porovnat při následující hospitalizaci či při dalším pobytu v jiném zdravotnickém zařízení.
Průměrný věk pacientů, kteří byli zařazeni do hodnocení, byl 66,5 ± 10,4 let. Věkový průměr námi hodnocených pacientů tak odpovídal průměrnému věku udávaném v literatuře, kdy 2/3 amputovaných pacientů jsou starší 65 let (6).
Důvod amputace u námi hodnocených pacientů korespondoval s informacemi udávanými v literatuře, kdy dominantní příčinou amputace jsou komplikace mikro či makroangiopatické doprovázející diabetes mellitus či postižení cév při ischemické chorobě dolních končetin (18). Pro pacienty samotné bývá náročné zvládnout vysoké fyzické i psychické požadavky, které rehabilitace po amputaci obnáší. Zejména pak pro starší pacienty s přidruženými interními chorobami. Dekompenzace interních onemocnění má negativní vliv na celkovou prognózu pacienta a podle některých autorů snižuje funkční výsledky a schopnost lokomoce s protézou (5).
Většina studií hodnotí např. rozdíly nebo korelací mezi jednotlivými testy (TUG testem, 10MWT) a jejich dalším využitím nejen u pacientů po amputaci, ale i při jiných onemocněních (1, 7, 9, 20). Jak je již zmíněno výše, na kvalitu rehabilitace po amputaci dolní končetiny může mít vliv řada faktorů (věk pacienta, výška amputace, kvalita pahýlu, přidružená interní onemocnění, kognitivní schopnosti nebo neméně důležitá motivace pacienta). Výzkumné analýzy stojné a švihové fáze chůze dokladují silnou závislost pro změny v kolenních a kyčelních kloubech. U osob, kde kinematický řetězec dolní končetiny byl výrazně redukován (amputace), je nácvik komplexního vzorce pohybu klíčový (8).
Výška amputace ovlivňuje pohyb s protézou. Čím je pahýl po amputaci dolní končetiny delší, tím je pohyb s protézou pro pacienty snazší a kvalitnější. Chůze v protéze je po transtibiální amputaci energeticky náročnější o 40 - 100 % ve srovnání s fyziologickou chůzí (10). U transfemorální amputace je dokonce náročnost chůze vyšší až o 90 - 200 % (13). Další faktor, který někteří autoři považují za významný, je věk pacienta. Čím je věk pacienta vyšší, tím je jeho schopnost lokomočních dovedností horší a chůze s protézou obtížnější (10, 14). Předpoklad, že pacienti s TT amputací budou při rehabilitaci schopnější a budou dosahovat lepších výsledků než pacienti s TF amputací, se naším hodnocením potvrdil. Za svého prvního pobytu byla více jak polovina pacientů po transtibiální amputaci (68,4 %) schopna již od začátku provádět nejsložitější testy chůze ve volném prostoru. Statisticky významný rozdíl mezi pacienty s transtibiální a tranfemorální amputací se ukázal pouze při druhé hospitalizaci, kdy většina pacientů (90 %) po transtibiální amputaci byla schopna vykonávat testy ve volném prostoru (T2+), oproti pacientům s transfemorální amputací (42,8 %). Výsledky funkčních testů provedených u transtibiálních pacientů při druhém pobytu odrazily jejich zkušenosti a pohybové dovednosti získané za jejich první hospitalizace. U pacientů s tranfemorální amputací byly výsledky do značné míry ovlivněny vyšším věkovým průměrem (75,4 ± 9,9 let SD) ve srovnání s průměrným věkem pacientů z ostatních skupin (64,9 ± 2,1 let). Předpoklad, že skupina pacientů po transfemorální amputaci bude při svém druhém pobytu pohybově zkušenější a jistější, se nepotvrdil. Sečteme-li procento pacientů po transtibiální amputaci, kteří za svého prvního pobytu přešli od bradlového testu k prostorovým testům (T1+) s procentem pacientů provádějících testy v prostoru (T2+), získáme hodnotu 84,2 %. Tato hodnota koresponduje s celkovým procentem pacientů (90 %) po transtibiální amputaci schopných chůze ve volném prostoru (T2+) během svého druhého pobytu. Tento výsledek je zajímavý i přes nemožnost statistického porovnání pro rozdílnost skupin pacientů během prvního a druhého pobytu.
V literatuře je uváděno, že rehabilitace u pacientů s TF amputací obvykle vyžaduje náročnější a delší rehabilitační péči ve srovnání s pacienty po TT amputaci (9). To se v naší studii potvrdilo. Efekt léčebné rehabilitace se ukázal jako přínosný, ale výsledky, kterých tito pacienti dosáhli, byly horší ve srovnání s výsledky pacientů po transtibiální amputaci. Složitější ovládání protézy, časté přidružené interní komorbidity a zhoršení kognitivně senzorických funkcí u pacientů po transfemorální amputaci společně s vyšší energetickou náročností chůze s protézou jsou některé z mnoha faktorů, které mohou v určité míře dané výsledky ovlivňovat (2, 13).
Pro omezené trvání studie nebylo možné do sledování zařadit dostatečný počet pacientů a také nebylo možné hodnotit stejnou skupinu pacientů při jejich první a následně druhé hospitalizaci. Tyto limity bránily kvalitnějšímu statistickému vyhodnocení.
ZÁVĚR
Pacient po amputaci dolní končetiny má možnost využít léčebnou rehabilitaci podle platných standardů odborných společností, včetně přípravy pahýlu k zaměření a vyhotovení protézy a individuálního nácviku chůze s protézou. Prioritou je dosažení co nejlepší soběstačnosti pacienta a návrat do domácího prostředí.
V této práci se ukázalo, že schopnost nácviku chůze u pacientů po amputaci dolní končetiny se projevil pozitivně již při prvním pobytu zejména u pacientů po transtibiální amputaci. Pacienti po transtibiální amputaci při své druhé hospitalizaci byli schopni plně využít rehabilitační potenciál získaný z předchozího léčebného pobytu a dosahovali vyšší úrovně lokomočních schopností. Terapie u těchto pacientů tak může být více zacílena na zlepšení pohybových dovedností, jistoty chůze s protézou a navýšení celkové kondice. U pacientů po transfemorální amputaci byly výsledky testování chůze horší ve srovnání s výsledky pacientů po transtibiální amputaci. Ačkoliv práce neměla za cíl hodnotit vliv dalších přidružených faktorů, vyšší věk působil na lokomoční schopnosti pacientů po amputaci dolní končetiny jako negativní faktor.
Adresa ke korespondenci:
MUDr. Anna Čurdová
Rehabilitační klinika FN
Sokolská 581
500 05 Hradec Králové
e-mail: anna.curdova@fnhk.cz
Sources
1. BROOKS, D., PARSONS, J., HUNTER, J. P., DEVLIN, M., WALKER, J.: The 2 minute test as a measure od functional improvement in persons with lower limb amputation. Arch. Phys. Med. Rehabil., roč. 82, 2001, č. 10, s. 1562-1565.
2. BŘEZINOVÁ, M.: Hodnotenie funkčného potenciálu u pacientov po amputácii dolných končatín. Rehabilitácia, roč. 52, 2015, č. 4, s. 218-226
3. DUNGL, P. et al.: Ortopedie. Praha, Grada Publishing, a.s, 2005, s. 1273.
4. EPRAIM, P. L, WEGENER, S. T, MacKENZIE, E. J. et al.: Phantom pain, residual limb pain, and back pain in amputees: results of a national survey. Arch. Phys. Med. Rehabil, roč. 86, 2005, s. 1910-1919.
5. ESQUENAZI, A., MEIER, R. H.: Rehabilitation in limb deficiency. 4. Limb amputation. Arch. Phys. Med. Rehabil., roč. 77, 1996, č. 3, s. 18-28.
6. FLETCHER, D. D, ANDREWS, K. L, HALLETT, J. W Jr., BUTTERS, M. A., ROWLAND, C. M., JACOBSEN, S. J.: Trends in rehabilitation after amputation for geriatric patients with vascular disease: implications for future health resource allocation. Arch. Phys. Med. Rehabil., roč. 83, 2002, č. 10, s. 1389-1393.
7. GAUTHIER-FIAGNON, C. H., GRISE, M. C., POTVIN, D.: Predisposing factors related to prosthetic use by people with a transtibial and transfemoral amputation. JPO Journal of Prosthetics & Orthotics, roč. 10, 1998, č. 4, s. 99-109.
8. JANURA, M., KUBEŠOVÁ, G., SVOBODA, Z., VAŘEKA, I., JANUROVÁ, E., ELFMARK, M.: Problematika otevřených a uzavřených kinematických řetězců dolních končetin při chůzi. Rehabilitácia, roč. 50, 2013, č.3, s. 131-140.
9. JONES, L., HALL, M., SCULD, W.: Ability or disability? A study of an functional outcome of 65 consequtive lower - limb amputees treated in the Royal South Sydney Hospital in 1988-1989. Disabil. Rehabil., roč. 5, 1993, s. 184-188.
10. KÁLAL, J.: K současným problémům lokomoce amputovaných na dolní končetině. Rehabilitácia, roč. 42, 2005, č. 1, s. 20-29.
11. KALAPATAPU, V.: Lower extremity amputation. UpToDate [online]. unknown: unknown, 2016 [cit. 2016-02-09]. Dostupné z https://www.uptodate.com/contents/lower-extremity-amputation.
12. KARANIKOLAS, M., ARETHA, D., TSOLAKIS, I. et al.: Optimized perioperative analgesia reduces chronic phantom limb pain intensity, prevalence, and frequency: a prospective, randomized, clinical trial. Anesthesiology, roč. 114, 2011, č. 5, s. 1144-1154.
13. LUSARDI, M. M., NIELSEN, C. C.: Orthotics and prosthetics in rehabilitation. 2nd ed. 2007 Elsevier Inc., s. 904.
14. NAGANO, K., HORI, H., MURAMATSU, K.: A comparison of at-home walking and 10-meter walking test parameters of individuals with post-stroke hemiparesis. Journal of Physical Therapy Science, roč. 27, 2015, č. 2, s. 357-359.
15. NEHLER, M. R., COLL, J. R., HIATT, W. R., et al.: Functional outcome in a contemporaray series of major lower extremity amputations. Journal of Vascular Surgery, roč. 38, 2003, s. 7-14.
16. NOWYGROD, R., EGOROVA, N., GRECO, G. et al.: Trends, complications, and mortality in peripheral vascular surgery. Journal of Vascular Surgery, roč. 43, 2006, s. 205-216.
17. PODSIADLO, D., RICHARDSON, S.: The timed „Up and Go“:a test of basic functional mobility for frail elderely persons. Journal of American Geriatric Society, roč. 39, 1991, s. 142-148.
18. RYBKA, J.: Diabetes mellitus - komplikace a přidružená onemocnění: diagnostické a léčebné postupy. 1. vyd., Praha, Grada, 2007, s. 311.
19. SOSNA, A.: Základy ortopedie. Praha, TRITON, 2001, s. 157.
20. VAŘEKA, I., BEDNÁŘ, M., VAŘEKOVÁ, R.: Kvalitativní hodnocení a testování u pacientů po amputaci dolní končetiny. Rehabil. a fyz. Lék., roč. 21, 2014, č. 1, s. 3-10.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2017 Issue 3-
All articles in this issue
- Vyšetření femoropatelárního kloubu magnetickou rezonancí a cílené fyzioterapeutické postupy při léčbě retropatelární bolesti
- Vliv Akrální koaktivační terapie na stabilitu dětí s mozkovou obrnou
- Možnosti rehabilitace u dívek a žen s Rettovým syndromem
- Lůžková rehabilitace u pacientů po amputaci dolní končetiny, zhodnocení funkčních testů chůze
- Terapie vynuceného používání u pacientů po cévní mozkové příhodě
- Využití funkční elektrostimulace pro ovlivnění chůze u pacientů s roztroušenou sklerózou
- Ergoterapeutická evaluace pracovního prostředí osob s fyzickou disabilitou
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Vyšetření femoropatelárního kloubu magnetickou rezonancí a cílené fyzioterapeutické postupy při léčbě retropatelární bolesti
- Terapie vynuceného používání u pacientů po cévní mozkové příhodě
- Lůžková rehabilitace u pacientů po amputaci dolní končetiny, zhodnocení funkčních testů chůze
- Vliv Akrální koaktivační terapie na stabilitu dětí s mozkovou obrnou
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

