-
Medical journals
- Career
Bolesti chodidla v oblasti paty
: L. Musil 1; M. Kubešová 1; J. Kubeš 2
: Oddělení rehabilitace, Rehabilitační klinika Malvazinky, Praha, vedoucí prim. MUD. L. Musil 1; LF UK Praha, Proton Therapy Center Praha, vedoucí prim. MUDr J. Kubeš Ph. D. 2
: Rehabil. fyz. Lék., 22, 2015, No. 1, pp. 10-13.
: Original Papers
Bolesti chodidla v oblasti paty (BP) jsou častým problémem. Jejich nejčastější příčinou je plantární fascitida. U tohoto onemocnění nejsou algoritmy diagnostických a léčebných postupů stále obecně známé. Článek se zabývá diferenciální diagnostikou, vyšetřovacími možnostmi a doporučenými léčebnými postupy.
Klíčová slova:
bolesti paty, plantární fascitida, doporučené diagnostické a terapeutické postupyÚVOD
Bolesti chodidla v oblasti paty (BP) jsou častou obtíží. Ve svých ambulancích se s nimi potýkají jak praktičtí lékaři, tak lékaři oborů ortopedie rehabilitace či neurologie. V USA pro ně ročně vyhledá lékaře 2 miliony pacientů. Kolem 10 % americké populace se s těmito obtížemi někdy setká s maximem výskytu mezi 40-60 rokem (5, 17).
Přestože nejčastější příčinou bolestí v této lokalizaci bývá poškození plantární fascie - plantární fascitida(PF), je diferenciální diagnostika příčiny bolestí široká (tab. 1). Sám název fascitida je poněkud zavádějící. Vznikl v době, kdy byl za primární příčinu bolestí pokládán zánět. V současnosti již však panuje obecný konsenzus v chápání tohoto onemocnění, jako důsledku degenerativního postižení plantární fascie s odpovídající reparační reakcí organismu.
1. Příčiny bolesti chodidla v oblasti paty. 
PLANTÁRNÍ FASCIE A RIZIKOVÉ FAKTORY JEJÍHO POŠKOZENÍ
Plantární fascie je široká vazivová struktura rozpínající se mezi processus medialis tuberis calcanei a proximálními phalangy prstů. Je tvořena převážně longitudinálně orientovanými kolagenními vlákny. Funguje tak jako pružná podpora oblouku nožní klenby. Dynamicky absorbuje nárazy chodidla a energii absorbovanou v distendovaném vazivu uvolňuje při odrazu plosky. Zmenšuje tím energetickou náročnost chůze. Je tedy tkání, která je extrémně namáhaná. Vyšší incidence jejího postižení je proto přítomna u lidí, kteří nosí velké zátěže či tráví značnou část dne chůzí, popřípadě během. Dalšími rizikovými faktory jsou ženské pohlaví, vyšší věk, obezita - při BMI > 30 kg/m2 je poměr rizik 5,6krát vyšší ve srovnání s BMI < 25 kg/m2!!, pronační postavení chodidla a omezený rozsah dorzální flexe v kotníku (2, 3, 8).
Přílišné napínání fascie způsobuje bolest a poškození buď v plantární fascii samotné, nebo v místě jejího úponu na kost (7). Silný tah ve fascii tak může způsobit odlučování periostu v místě úponu na calcaneus a hojení kosti ve směru shodném se směrem tažné síly. Tato skutečnost vysvětluje to, že ostruha roste ve směru vodorovném se zemí.
Je popsáno, že bolesti paty se vyskytují pouze v 50 % případů v kombinaci s tvorbou patní ostruhy (13). V literatuře jsou popsány případy, kdy u nemocných po resekci patní ostruhy prokázal kontrolní RTG snímek provedený za 40 měsíců po chirurgickém zákroku opětovný nárůst patní ostruhy, bez bolestí či jiného funkčního dopadu. Příčinnou bolestí tedy není zjevně patní ostruha jako taková, ale poškození fascie samotné. Patologické přetěžování plantární fascie vede k mikrotraumatům v místě úponu na calcaneus, dochází k perifasciálnímu edému a narůstání bolesti. Dále dochází ke zvětšování mikrotraumat, jejich vzájemnému splývání s nekrózou kolagenu, angiofibroblastickou hyperplazií, chondroidní metaplazií a kalcifikací matrixu. Úpon plantární fascie se ztlušťuje a objevuje se její edém zasahující i do okolních tkání. Plantární fascie ztrácí pružnost, dochází ke změně biomechaniky chodidla a snížení schopnosti absorpce při chůzi působících sil.
DIAGNOSTIKA
Klinický obraz je charakterizován bolestmi paty při iniciaci chůze. Tyto se objevují zejména po delším období klidu (po probuzení, delším sedu), či naopak po dlouhé chůzi.
Důležitá je pečlivá anamnéza, typ pohybové aktivity v zaměstnání i ve volném čase a úrazy, které pacient prodělal. Přítomnost senzorických poruch, včetně iradiace bolesti, obecně naznačuje neurogenní příčinu potíží.
Při klinickém vyšetření pacient často odlehčuje postiženou oblast antalgickou chůzí. Palpace ventromediální oblasti patního hrbolu – nejčastější oblasti léze,-vyvolá ostrou bodavou bolest. Při intenzivním protažení plantární facie, například dorzální flexí planty a prstů, se v této oblasti objeví pocit dyskomfortu či bolesti.
V našich zemích je doposud často diagnostikou první volby RTG vyšetření se zhodnocením přítomnosti patní ostruhy. Přítomnost patní ostruhy na RTG vykazuje vysokou pravděpodobnost přítomnosti BP - viz výše. Nevýhodou tohoto vyšetření je fakt, že nepřítomnost plantární ostruhy PF nevylučuje a její přítomnost u asymptomatických pacientů nutně nepotvrzuje. Navíc patní ostruha, jako typ kalcifikace, se objevuje za 6-12 m od vzniku vlastní léze. U PF dochází ke změně šířky plantární fascie a charakteru tkáně, které lze dobře detekovat ultrasonograficky či pomocí MRI, orientačně i na RTG (14).
Ultrazvuková diagnostika a MRI
Metaanalýza 23 studií hodnotících přínosnost ultrasonografického vyšetření prokázala, že postižení jedinci mají o 2,16 mm silnější plantární fascii než kontrolní skupina. Tato analýza byla provedena na 379 postižených osobách a na 434 kontrolních jedincích a hladina významnosti byla p<0,001. Za hraniční hodnotu pro průkaz plantární fasciitidy se na jejich základě považuje síla plantární fascie > 4 mm (10). Další ultrazvukové studie proximální plantární fascie pacientů s chronickou plantární bolestí jsou zaměřené na echogenitu (přítomnost či absenci tekutinové kolekce). Tyto pak prokazují více než 200krát vyšší pravděpodobnost přítomnosti hypoechogenity postižené oblasti (4, 24).
Využití MRI u PF spočívá zejména v měření tloušťky plantární fascie a hodnocení intenzity jejího signálu (18) (obr. 1). Využití by mělo najít zejména v případech podezření na jiné onemocnění měkkých tkání či při zvažování operačního řešení.
1. T2-vážené zobrazení magnetickou rezonancí. Šipka ukazuje zesílení a hyperintenzitu plantární fascie, navíc přítomna tendosynovitida šlachy m. flexor hallucis longus. (Snímek zapůjčen z archivu Radiologické kliniky Nemocnice Na Homolce.) 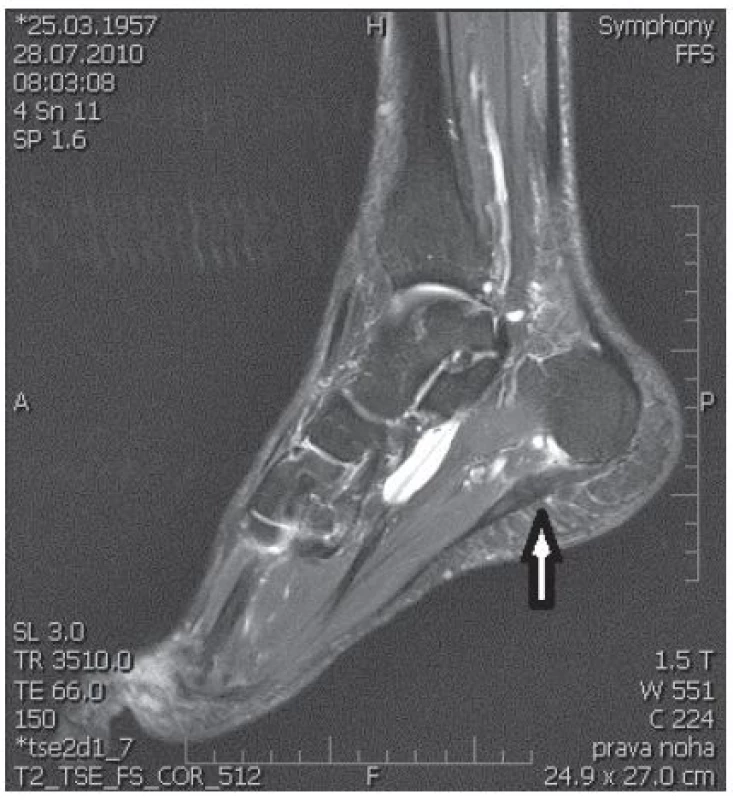
TERAPIE
V současnosti je obecná snaha členit terapeutický postup dle efektivity a míry invazivity dané terapie. Doporučené postupy léčby PF zatím nedosahují úrovně jistoty, typu prospektivních randomizovaných placebem kontrolovaných studií, ale pouze úrovně retrospektivních případových studií. Dle délky trvání stavu lze jejich efekt shrnout na potlačení akutního zánětu, protažení fascie, přeměna chronického zánětu na akutní. Léčba by vždy měla zahrnovat opatření vedoucí k omezení zátěže postižené oblasti + další terapii. Členění dle délky trvání a rezistence na méně invazivní postupy (tab. 2). Konzervativní terapií či spontánní reparací dojde k zlepšení potíží u více než 90 % pacientů (12).
2. Doporučené léčebné postupy v závislosti na délce trvání příznaků (23). 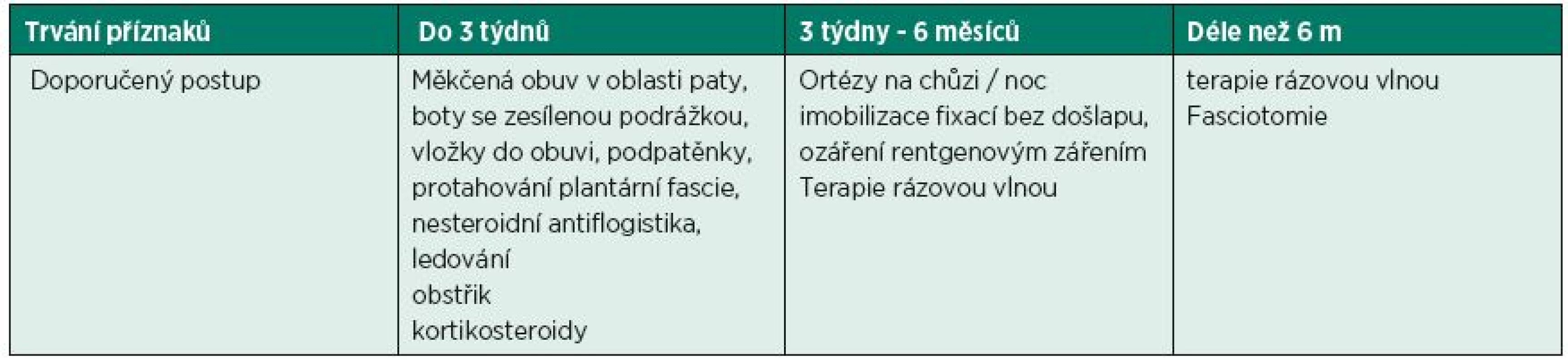
Pravidelné denní protahování facie je jednoduchá metoda. Vykazuje dobrý efekt (6, 15, 16,) a měla být vyzkoušena u každého pacienta s touto diagnózou. Z korekčních opatření vykazuje pozitivní efekt použití podpatěnek (15). Efekt nočních dlah je nejasný. Z invazivnějších metod je evidence pro využití rázové vlny (25), efekt obstřiku kortikoidů je spíše krátkodobý a vykazuje zvýšené riziko ruptury fascie (1, 9, 20). Radioterapie byla zkoumána u pacientů s již přítomnou patní ostruhou a zde vykazuje pozitivní efekt (11, 19, 21).
Operační řešení je výjimečným řešením. Vzhledem k menšímu množství komplikací je preferován endoskopický přístup s odstraněním úponové části facie, eventuálně i přilehlého periostu (22).
ZÁVĚR
Plantární fascitida je časté onemocnění, které je důsledkem degenerativního postižení úponu plantární fascie. Cenná, levná a dosud opomíjená diagnostická metoda je ultrasonografické vyšetření se zhodnocením míry zesílení fascie a změny její echogenity.
MRI je vhodné využít u dlouhotrvajících potíží, jestliže nám RTG a ultrasonografie příčinu potíží nezjistí. Dále je vhodné jí využít před zvažovaným operačním výkonem, jestliže si nejsme jisti příčinou. Léčebný postup by měl vždy zahrnovat prvky eliminující zvýšenou traumatizaci plantární fascie, denní pravidelné protahování fascie + další postup, dle délky trvání a rezistence na tato provedená opatření.
Adresa ke korespondenci:
MUDr. Libor Musil
Oddělení rehabilitace a fyzikální medicíny
Rehabilitační klinika Malvazinky
U Malvazinky 5
150 00 Praha 5
e-mail:libor.musil@malvazinky.cz
Sources
1. ACEVEDO, J. I., BESKIN J. L.: Complication of plantar fascia rupture associated with corticosteroid injection. Foot Ankle Int., 19, 1998, s. 91-97.
2. BALLAS, M. T., TYTKO, J., COOKSON, D. : Common overuse running injuries: diagnosis and management. Am. . Physician., 55, 1997, 7, s. 2473-2484.
3. BUCHBINDER, R.: Clinical practice. Plantar fasciitis. N. Engl. J. Med., 350, 2004, 21, s. 2159-2166.
4. CARDINAL, E., CHHEM, R. K., BEAUREGARD, C. G.: Plantar fasciitis: sonographic evaluation. Radiology, 201, 1996, 1, s. 257-259.
5. CRAWFORD, F., ATKINS, D., EDWARDS, J.: Interventions for treating plantar heel pain. Cochrane Database Syst. Rev., 2000.
6. DIGIOVANNI, B. F. et al: Tissue-specific plantar fascia stretching exercise enhances outcomes in patients with chronic heel pain: a prospective, randomized study. J. Bone Joint Surg., 85, 2003, 7, s. 1270-1277.
7. FULLER, E. A.: The windlass mechanism of the foot: a mechanical model to explain pathology. J. Am. Pediatr. Med. Assoc., 90, 2000, s. 35-46.
8. IRVING, D. B., COOK, J. L., YOUNG, M. A, MENZ, H. B.: Obesity and pronated foot type may increase the risk of chronic heel pain: a matched case-control study. BMC Musculoskelet Disord., 2007, s. 8-41.
9. LEACH, R., JONES, R., SILVA, T.: Rupture of the plantar fascia in athletes. J. Bone Joint Surg. Am, 60, 1978, 4, s. 537-539.
10. McMILLAN, M. A., LANDORF, B. K., BARRET, J. T.: Diagnostic imaging for chronic plantar heel pain: a systematic review and meta-analysis. Journal of Foot and Ankle Research, 2009, s. 2-32.
11. MISZCZIK, L., JOCHYMEK, B., WOZNIAK, G.: Retrospective evaluation of radiotherapy in plantar fasciitis. The British Journal of Radiology, 2007, s. 829-834.
12. NEUFELD, S. K., CERRATO, R.: Plantar fasciitis: Evaluation and treatment, J. Am. Acad. Orthop. Surg., 16, 2008, s. 338-346.
13. ONWUANYI, O. N.: Calcaneal spurs and plantar heel pad pain. Foot, 2000, 10, s. 182-185.
14. OSBORNE, H. R., BREIDAHL, W. H., ALLISON, G. T.: Critical differences in lateral X-rays with and without a diagnosis of platar fasciitis. J. Sci. Med. Sport., 9, 2006, 3, s. 231-237.
15. PFEFFER, G. et al: Comparison of custom and prefabricated orthoses in the initial treatment of proximal plantar fasciitis. Foot Ankle Int., 20, 1999, 4, s. 214-221.
16. PORTER, D., BARRILL, E., ONEACRE, K., May, B. D.: The effects of duration and frequency of Achilles tendon stretching on dorsiflexion and outcome in painful heel syndrome: a randomized, blinded control study. Foot Ankle ., 23, 2002, 7, s. 619-624.
17. RIDDLE, D. L., SCHAPPERT, S. M.: Volume of ambulatory care visits and patterns of care for patients diagnosed with plantar fasciitis: a national study of medical doctors. Foot Ankle Int, 25, 2004, 5,s. 303-310.
18. SABIR, N., DEMIRLENK, S., YAGCI, B.: Clinical utility of sonography in diagnosing plantar fasciitis. J. Ultrasound. Med, 24, 2005, 8, s. 1041-1048.
19. SEEGENSCHMIEDT, M. H., KEILHOLZ, L., KATALINIC, A., STECKEN, A., SAUER, R.: Radiotherapy of plantar heel spurs: indications, technique, clinical results at different dose concepts. Strahlenther Onkol., 172, 1996, s. 376-383.
20. SELLMAN, J. R.: Plantar fascia rupture associated with corticosteroid injections. Foot Ankle Int., 15, 1994, s. 376-381.
21. SCHAFER, U., MICKE, O., GLASHORSTER, M., RUBE, C., PROT, F. J., WILLICH, N.: The radiotherapy treatment of painful calcaneal spurs. Strahlenther Okol, 17, 1995, 1, s. 202-206.
22. STROPEK, S., DVOŘÁK, M.: Artroskopická léčba syndromu plantární ostruhy, Acta Chirurgiae Orthopaedicae et Traumatologiae Čechoslovana, 2008, s. 363-368.
23. THOMAS, J. L. et al.: The journal of foot. Ankle Surgery, 49, 2010, s. 1-19.
24. WALTHER, M., RADKE, S., KIRSCHNER, S.: Power Doppler findings in plantar fasciitis. Ultrasound Med. Biol., 30, 2004, 4, s. 435-440.
25. ZHIYUN, L., TAO J., ZENGWU, S.: Meta-analysis of high-energy extracorporeal shock wave therapy in recalcitrant plantar fasciitis. Swiss Med. Wkly, 143, 2013, w13825.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2015 Issue 1-
All articles in this issue
- Sole Pressure Sore in Diagnostics of Functional Foot Types
- Heel Pain in the Heel Region
- Canis Therapy and Its Use in Rehabilitation
- Efficacy Comparison of Individual and Group Physiotherapy in Patients with Urinary Incontinence
- Problems in Using Surface Electromyography – Remarks On Selected Aspects of Application in Therapeutic Rehabilitation
- Influence of Epicondylar Brace On Viscoelastic Properties of Soft Tissues in Diagnostics of Tennis Elbow
- Occupational Therapy
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Occupational Therapy
- Heel Pain in the Heel Region
- Sole Pressure Sore in Diagnostics of Functional Foot Types
- Canis Therapy and Its Use in Rehabilitation
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

