-
Medical journals
- Career
Atypické nálezy v diagnostice prekanceróz a karcinomu děložního hrdla: kazuistiky
: Leopold Rotter 1; Pavla Rotterová 2; Michal Michal 2; Robert Hudeček 1
: Gynekologicko-porodnická klinika LF MU a FN Brno, přednosta prof. MUDr. P. Ventruba, DrSc., MBA 1; Bioptická laboratoř s. r. o., Plzeň 2
: Prakt Gyn 2014; 18(2): 145-148
: Oncogynecology: Case report
Se zaváděním preventivních programů, především cytologického screeningu (onkologická exfoliativní cytologie – OC), incidence cervikálního karcinomu ve vyspělých zemích klesá. Další pokles jistě zaznamenáme s vakcinací proti lidským papilomavirům (HPV). Přesto včasná detekce dysplazií i karcinomů děložního hrdla zůstává stále velkým zdravotnickým problémem. Cílem sdělení je poukázat na možnou diskrepanci ve výsledcích jednotlivých prebioptických i bioptických metod při diagnostice cervikálních lézí. Prezentovány jsou případy, se kterými je možné se setkat v každodenní gynekologické praxi.
Klíčová slova:
cervikální karcinom – HPV – lidský papilomavirus – onkologická exfoliativní cytologieÚvod
Karcinom děložního hrdla, především dlaždicobuněčný karcinom, je jedním z nejčastějších zhoubných nádorů u žen v celosvětovém měřítku [1]. Dle údajů Systému pro vizualizaci onkologických dat (SVOD) bylo v roce 2010 v České republice diagnostikováno 994 těchto nádorů a 384 žen na něj v tomto roce zemřelo [2]. Prekancerózy a karcinomy děložního hrdla jsou sdruženy s infekcí vysoce rizikovými lidskými papilomaviry (High Risk Human Papilloma Virus – HR HPV).
Skvamózní intraepiteliální léze (SIL) dělíme na léze nízkého stupně („low grade“ – LG SIL, LSIL) a léze vysokého stupně („high grade“ – HG SIL, HSIL) [3]. Druhou skupinou prekanceróz jsou glandulární intraepiteliální léze zastoupené adenokarcinomem in situ (AIS).
Metody používané k diagnostice dysplazií a karcinomů děložního hrdla lze rozdělit na prebioptické a bioptické. K prebioptickým vyšetřením patří kolposkopie, skupina spektroskopických metod, onkologická cytologie (OC) a HPV-typizace. Skupina neinvazivních prebioptických metod zaznamenala dynamičtější rozvoj. V kolposkopii je to digitalizace obrazu, v oblasti onkologické cytologie využití počítačové analýzy obrazu v tekutých cytologiích (Liquid Based Cytology – LBC) [4]. Na molekulárně genetické úrovni se provádí detekce deoxyribonukleové nebo ribonukleové kyseliny (DNA, RNA) HPV různými typy testů [5,6,7]. Přesnější k identifikaci lézí vysokého stupně se jeví detekce onkogenů E6 a E7, resp. jejich mRNA [8]. Dalším upřesněním u HR HPV pozitivních žen se jeví stanovení metylace tumorsupresorových genů [9]. Přesto diagnóza musí být potvrzena odběrem tkáně – biopsií (cílenou klíšťkovou biopsií nebo konizací).
Kazuistiky
V prezentovaných případech poukazujeme na možnou diskrepanci jednotlivých metod (prebioptických i bioptických) při diagnostice lézí děložního hrdla.
Kazuistika 1
37letá žena byla odeslána svou ošetřující gynekoložkou do Centra gynekologické onkologické prevence (CGOP) pro diskrepanci nálezů z OC a operační separované abraze hrdla i těla děložního.
Z anamnézy pacientky: Nekuřačka, užívající hormonální antikoncepci (Minesse), po dvou spontánních porodech a jednom umělém přerušení těhotenství, další graviditu neplánuje. Vakcinaci proti karcinomu děložního hrdla nepodstoupila. Subjektivně byla pacientka zcela bez obtíží. Výsledek OC u ošetřující gynekoložky ze září 2012 – LSIL, následná kontrola v lednu 2013 – atypical squamous cells – cannot exclude HSIL (ASC-H). Pacientka byla odeslána do spádové nemocnice, v níž provedli separovanou abrazi hrdla i těla děložního (únor 2013), ale histologické vyšetření podezření na těžkou dysplazii děložního hrdla nepotvrdilo.
S těmito výsledky pak byla pacientka referována do CGOP (duben 2013). Zde byla při kolposkopickém vyšetření po aplikaci 5% kyseliny octové shledána úzká transformační zóna (TZ), diskrétně bílý epitel jdoucí do hrdla však byl patrný až po částečné vizualizaci cervikálního kanálu. Byla odebrána testace na HR HPV a endocervikálně cílená knipsbiopsie pod kolposkopickou kontrolou. Histologicky byl diagnostikován adenokarcinom in situ (AIS) s imunohistochemickou pozitivitou proteinu p16 v dysplastickém glandulárním epitelu. Metodou Hybrid Capture 2 byla potvrzena přítomnost DNA HR HPV, a to jednoho z následujících typů: HPV 16, 18, 31, 33. V květnu 2013 byla provedena konizace a separovaná abraze hrdla i těla děložního. V histologickém vyšetření byl potvrzen AIS a zákrok byl sanativní. Pacientka bude dlouhodobě dispenzarizována po 6 měsících. Při kontrolním vyšetření v listopadu 2013 byla kolposkopicky zanořená TZ a OC negativní. Pacientka je i nadále sledována v ambulanci CGOP.
1. Kazuistika 1. Úzká, téměř zanořená transformační zóna (TZ), po částečné vizualizaci cervikálního kanálu patrný bílý epitel jdoucí do hrdla 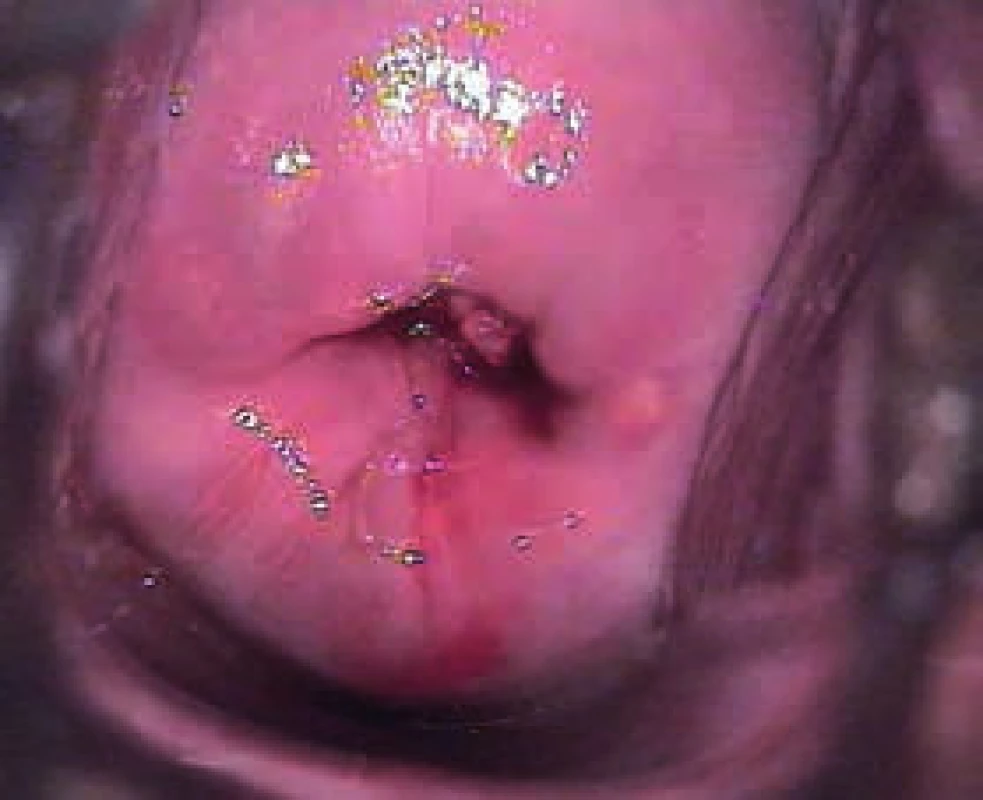
Kazuistika 2
84letou ženu odeslala do CGOP ošetřující gynekoložka pro opakující se nález atypical squamous cells of undetermined significance (ASC-US) v OC.
Z anamnézy pacientky: Nekuřačka, s hypertenzní chorobou kontrolovanou farmakoterapeuticky, bez hormonální terapie, nuligravida. Ve 20 letech prodělala tuberkulózu plic. V červnu v roce 2000 byla operována pro karcinom tonzilární mandle, v roce 2013 ji bylo diagnostikováno maligní lentigo na levé tváři obličeje. Nyní došetřována pro bolesti břicha a hlavy, gynekologické potíže nemá. OC bylo vyšetřeno v září 2012 ASC-US, v dubnu 2013 ASC-US a v říjnu 2013 opět ASC-US. Kolposkopicky byla TZ zanořená (nehodnotitelná), v hrdle děložním byl drobný polyp velikosti 3 × 3 mm, který byl snesen knipsbiopsií a byl odebrán HR HPV-test. Vaginální ultrasonografické vyšetření ukázalo atrofickou dělohu velikosti 63 × 22 × 23 mm, endometrium 2 mm, ovaria byla oboustranně nepřehledná, cavum Douglasi bez volné tekutiny. DNA HPV-testací byl HR HPV prokázán, ale ani jeden z těchto HR HPV typů: 16, 18, 45. Histologicky se jednalo o polyp hrdla děložního v probatorní knipsbiopsii, který byl imunohistochemicky protein p16 negativní.
Vzhledem ke kolposkopicky nehodnotitelné TZ, pozitivní HPV-testaci a opakované lehce atypické OC byla indikována diagnostická konizace se zaměřením na endocervix. Ta byla provedena, vzhledem k věku i zdravotnímu stavu pacientky, v lokálním znecitlivění (paracervikálním opichu) včetně velmi šetrné abraze hrdla a těla v lednu 2014. Histologicky nález z konizace ukázal na těžkou dysplazii dlaždicového epitelu (HG SIL) a mikroinvazivní dlaždicový karcinom děložního hrdla bez známek angioinvaze či perineurálního šíření. Pacientka byla referována do onkogynekologického centra.
2. Kazuistika 2. Kolposkopicky nehodnotitelná TZ, v hrdle děložním drobný polyp velikosti 3 × 3 mm, atrofie epitelu 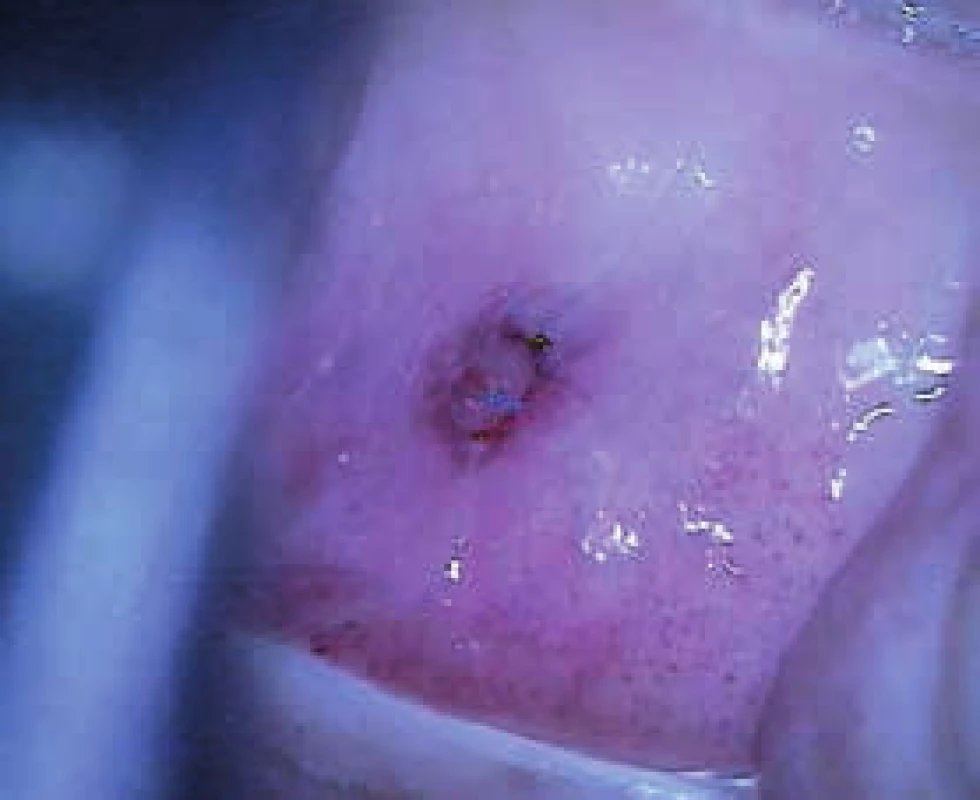
Kazuistika 3
34letá pacientka byla odeslána do CGOP k došetření nálezu na děložním hrdle lékařkou centra asistované reprodukce (In Vitro Fertilization – IVF), u které probíhala aktuální léčba neplodnosti.
Z anamnézy pacientky: Pacientka, příležitostná kuřačka, nevakcinovaná proti karcinomu děložního hrdla, je léčena 4 roky pro infertilitu. V anamnéze jeden spontánní porod a dva spontánní potraty. V roce 2011 absolvovala první IVF cyklus bez otěhotnění. V témže roce byla provedena operační laparoskopie pro podezření na vrozenou vývojovu vadu dělohy, která byla potvrzena – dvourohá děloha s jedním děložním hrdlem (uterus bicornis unicollis). V posledním roce se pacientka rozhodla pro změnu IVF centra, ve kterém v lednu 2013 proběhl další IVF cyklus s embryotransferem (ET) v únoru 2013. Dle hladiny choriového gonadotropinu (HCG) v krvi byla pacientka po proběhlém ET gravidní, nicméně v 8. gestačním týdnu těhotenství byl zjištěn zmlklý potrat a byla provedena revize dutiny děložní v březnu 2013. V červnu 2013 byla pacientka na plánované operaci pupeční kýly na chirurgii. V srpnu 2013 absolvovala kryoembryostransfer (KET) ve stejném IVF centru, ale nedošlo k otěhotnění. Při samotném KET bylo vysloveno podezření na atypický nález na děložním hrdle a pacientka byla odeslána do CGOP. V ambulanci CGOP žena uvedla občasné krvácení po styku a poskytla kopie výsledků OC za poslední 3 roky. Vyšetření byla prováděna gynekologem každých 6 měsíců a závěry cytologické laboratoře byly vždy onkologicky negativní.
Při vyšetření v CGOP, zevně bez patologického nálezu, pochva klidná, cervix objemný velikosti přibližně 38 × 39 mm, děloha celkově velikosti 76 × 32 × 37 mm, endometrium 7 mm, okolí volné, břicho klidné, prohmatné. Kolposkopicky byla patrná atypická TZ II-III, hrubá makroskopická deformace objemného cervixu, na horní porci nekrotická tkáň, vysoce suspektní z HG-léze až stromální invaze. Byla odebrána cílená knipsbiopsie z děložního hrdla a histologicky byl potvrzen nízce diferencovaný cervikální adenokarcinom grade 3. Pacientka byla referována na onkogynekologické centrum.
3. Kazuistika 3. Dolní část ektocervixu – atypická transformační zóna typu II–III, patrná hrubá makroskopická deformace objemného cervixu 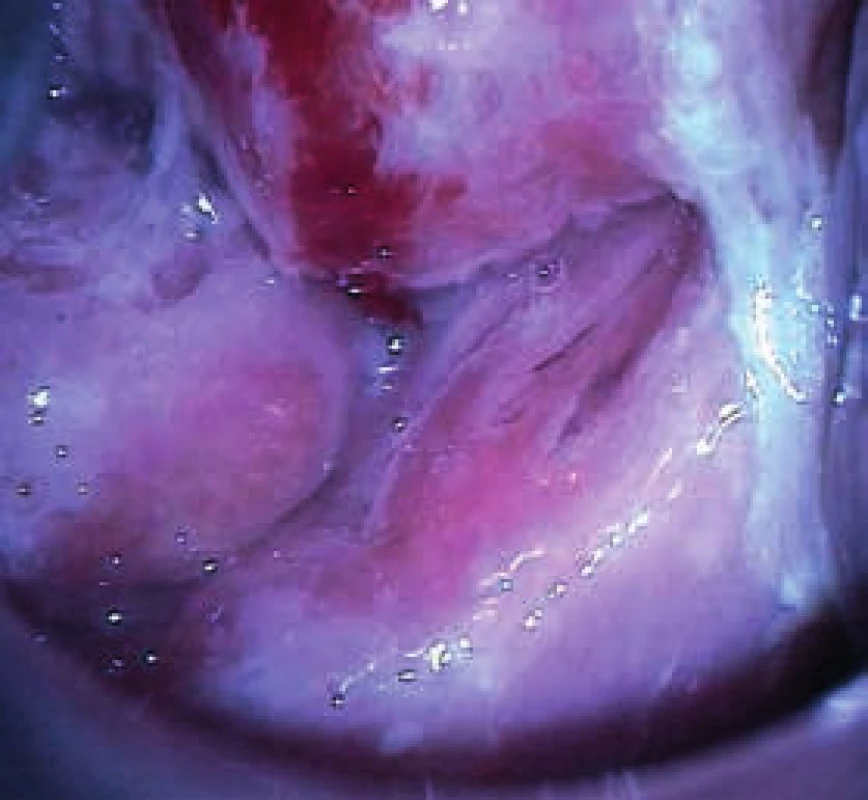
4. Kazuistika 3. Horní část ektocervixu – hrubá makroskopická deformace objemného cervixu, zde již nekrotická tkáň, vysoce suspektní z HG-léze až stromální invaze 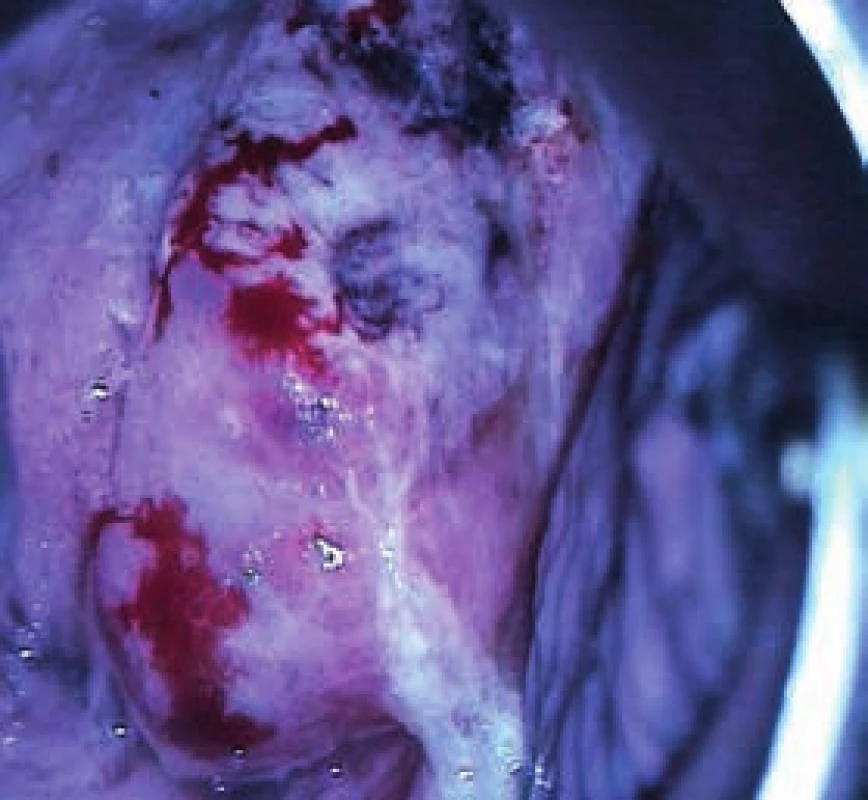
Diskuse
Výše uvedené případy ukazují možná úskalí diagnostiky lézí děložního hrdla. Jednotlivé metody používané k diagnostice mají své limity. K onkologické cytologii je nutné přistupovat jako k pomocné metodě. Nelze z ní určit přesnou diagnózu, ukazuje pouze míru podezření na přednádorové stavy a má své limitace [10]:
- senzitivita exfoliativní cytologie barvené dle Papanicolaoua pro HG-léze je jen 60–80 %
- samotný odběr, uchování a příprava preparátů je limitem
- vlastní vyšetření je zatíženo nezanedbatelným procentem falešně negativních (průměrně 30 %) i pozitivních (v průměru 15–50 %) výsledků.
Cytologická laboratoř ve svých výsledkových protokolech uvádí diagnostický závěr dle The Bethesda systému 2001. Uváděná doporučení jsou pro cytologickou laboratoř nepovinný údaj. Je nutné si uvědomit, že za další léčebný postup je plně právně zodpovědný ošetřující lékař gynekolog. Toto je zvláště patrno u kazuistiky 3.
Na základě shody panelu expertů složeného ze zástupců Sekce kolposkopie a cervikální patologie ČGPS, Onkogynekologické sekce ČGPS a Společnosti českých patologů vznikl v rámci 12. Bauerova dne v listopadu 2008 „Konsensus pro řešení abnormálních nálezů ve screeningu cervikálních karcinomů“. Zde jsou pak uvedena jednotlivá doporučení jak postupovat [11]. Velmi vhodné je využití konziliární služby kolposkopické expertízy. U nejasných nálezů, zvláště u nerodících pacientek, je vyšetření expertem doporučeno. U těhotných žen při podezření na závažné přednádorové stavy děložního hrdla toto vyšetření konsensus přímo vyžaduje.
Zvláště je potřeba zdůraznit poměrně obtížnou diagnostiku žlázových prekanceróz děložního hrdla. Ty mohou být ukryty v kryptě žlázky a poskytovat tak i falešně negativní výsledky jak cytologie, tak i abraze (viz kazuistika 1). Dále je vhodno preferovat diagnostické konizace (cylindrické disekce) před izolovanou abrazí hrdla (výkon je současně i terapeutický). Histologické vyšetření je nezbytné pro ověření kolposkopických a cytologických podezření na dysplazii, popř. cervikální karcinom. Ale opět může mít svoji limitaci: zhmoždění materiálu, léze v terénu těžkého zánětu zkresluje histologický obraz, a v neposlední řadě odběr materiálu mimo lézi („minutí cíle“ při cílené klíšťkové biopsii nebo abrazi hrdla). Poslední zmíněné může mít katastrofální následky pro pacientku, protože na základě negativního histologického vyšetření se k ní může přistupovat jako k pacientce s negativní diagnózou cervikální léze, přestože v okolí odběru se může vyskytovat těžká dysplazie epitelu či karcinom.
Mnohdy jsou podceňovány i „příznaky cervikální léze“ (postkoitální špinění, nepravidelné krvácení, dlouhodobě přetrvávající výtok nereagující na symptomatickou léčbu apod).
Závěr
K výsledkům prebioptických i bioptických metod je vždy potřeba přistupovat komplexně a mít na paměti, že vyskytne-li se ve výsledcích jednotlivých metod rozpor, je nutné pacientku ještě dále podrobně došetřit.
Doručeno do redakce dne 27. 2. 2014
Přijato po recenzi dne 23. 4. 2014
MUDr. Leopold Rotter
leo.rotter@gmail.com
Gynekologicko-porodnická klinika LF MU a FN Brno
www.fnbrno.cz
MUDr. Pavla Rotterová, Ph.D.
prof. MUDr. Michal Michal
MUDr. Robert Hudeček, Ph.D.
Sources
1. WHO. International Agency for Research on Cancer: GLOBOCAN project. Dostupné z: <http://globocan.iarc.fr/Default.aspx>.
2. Epidemiologie nádorů v České republice. Systém pro vizualizaci onkologických dat. Dostupné z WWW: <http://www.svod.cz>.
3. Nucci MR, Crum CHP. Redefining early cervical neoplasia: recent progress. Adv Anat Pathol 2007; 14(1): 1–10.
4. Bekker-Grob EW, de Kok IM, Bulten J et al. Liquid-based cervical cytology using ThinPrep technology: weighing the pros and cons in a cost-effectiveness analysis. Cancer Causes Control 2012; 23(8): 1323–1331.
5. Meijer CJ, Berkhof J, Castle PE, et al. Guidelines for human papillomavirus DNA test requirements for primary cervical cancer screening in women 30 years and older. Int J Cancer 2009; 124 (3): 516–520.
6. Schiffman M, Clifford G, Buonaguro FM. Classification of weakly carcinogenic human papillomavirus types: addressing the limits of epidemiology at the borderline. Infect Agent Cancer 2009; 4 : 8. Dostupné z DOI: <http://doi: 10.1186/1750–9378–4-8>.
7. Tachezy R, Smahelova J, Salakova M, et al. Human papillomavirus genotype distribution in Czech women and men with diseases etiologically linked to HPV. PLoS One 2011; 6(7): e21913. Dostupné z DOI: <http://doi: 10.1371/journal.pone.0021913>.
8. Szarewski A, Mesher D, Cadman L et al. Comparison of seven tests for high-grade cervical intraepithelial neoplasia in women with abnormal smears: the Predictors 2 study. J Clin Microbiol 2012; 50 (6): 1867–1873.
9. Hublarová P, Hrstka R, Rotterová P et al. Prediction of human papillomavirus 16 e6 gene expression and cervical intraepithelial neoplasia progression by methylation status. Int J Gynecol Cancer 2009; 19(3): 321–325.
10. Yim EK, Park JS. Biomarkers in cervical cancer. Biomark Insights 2006; 2 : 215–225.
11. Pluta M. Konsensus pro řešení abnormálních nálezů ve screeningu cervikálních karcinomů. Gynekologie po promoci 2009; 9(2): 53.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2014 Issue 2-
All articles in this issue
- Interview with associated professor Michael J. Halaška, MD, PhD, about the role and the benefit of the ENYGO
- Advantageous properties of gestodene and its use in combined hormonal contraception
- Management of a pregnant woman with diabetes
- Role of ultrasound diagnostics in monitoring the pregnancy complicated by diabetes of a pregnant woman
- New laboratory diagnostic techniques and prediction of preeclampsia
- Jsou vaginálně aplikované izoflavony vhodnou náhradou estrogenů?
- Smoking cessation in pregnancy
- Smoking pregnant woman
- Sexuality in pregnancy
- Atypical findings in the diagnostics of precancer and cancer of cervix: case reports
- Partnership and sexual life in women with cancer
- Expert´s witness opinion in pediatric gynecology
- Burn-out syndrome – a critical view
- International Menopause Society – 14th World Congress on the Menopause
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Advantageous properties of gestodene and its use in combined hormonal contraception
- Atypical findings in the diagnostics of precancer and cancer of cervix: case reports
- Jsou vaginálně aplikované izoflavony vhodnou náhradou estrogenů?
- Smoking cessation in pregnancy
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

