-
Medical journals
- Career
Karcinom pochvy
: prim. MUDr. Josef Chovanec, Ph.D.
: Gynekologicko-porodnická klinika LF MU a FN Brno
: Prakt Gyn 2006; 10(2): 74-77
Zhoubné nádory pochvy mohou být buď primární tumory, nebo metastázy z okolních i vzdálených orgánů. Primární karcinom pochvy se vyskytuje zřídka, tvoří pouze 1–2 % všech zhoubných gynekologických novotvarů. Může být úspěšně léčen, a pokud je zachycen v raném stadiu, je často kurabilní. Spinocelulární karcinom pochvy (tvoří přibližně 85 % případů) se zpočátku šíří povrchově, později infiltruje paravaginální tkáně a parametria. Adenokarcinom pochvy (přibližně 5–15 % případů) dosahuje nejvyšší incidence mezi 17 a 21 rokem života ženy. Prognóza nemoci záleží zejména na stadiu nemoci, přežívání pacientek je však výrazně redukováno s rostoucím věkem ženy (nad 60 let). Léčebné možnosti se odvíjejí v závislosti na stadiu nemoci. Chirurgická léčba nebo radioterapie jsou vysoce účinné v raných stadiích. Radioterapie je metodou volby u pokročilých stadií. Užití chemoterapie u pokročilého karcinomu pochvy má pouze paliativní efekt.
Klíčová slova:
karcinom pochvy – etiologie – léčbaÚvod
Gynekologické zhoubné nádory jsou u žen z hlediska četnosti výskytu na 2. místě bezprostředně za karcinomy prsu. Karcinom vaginy (C52) patří mezi vzácné gynekologické zhoubné novotvary a tvoří pouze 1 až 2 % gynekologických malignit. Jeho incidence je v posledních 50 letech stacionární. V roce 2002 byla incidence v České republice 1,1/105, tj. 57 nových případů. Mortalita v roce 2002 dosáhla hodnoty 0,5/105 (28 zemřelých pacientek). Většina nemocných žen je v 6. deceniu a k lékaři přichází s poměrně pokročilou chorobou. Protože se karcinom hrdla děložního a vulvy vyskytují daleko častěji, klinik se často domnívá, že při nádoru pochvy jde vlastně o prorůstání karcinomu z některé z těchto 2 lokalizací. Je pravdou, že v drtivé většině maligního postižení pochvy se jedná o sekundární metastatický proces. Do pochvy nejčastěji metastazují zhoubné nádory hrdla a těla děložního, méně často ovaria, vulvy, močového měchýře, rekta nebo Bartholiniho žlázy. Vzdálené metastázy v pochvě vytváří hematogenní a lymfogenní cestou kolorektální karcinom, melanom a karcinom prsu. Z těchto důvodů nemůže být karcinom pochvy uznán jako primární, pokud je zasaženo, byť v minimálním rozsahu, hrdlo děložní, vulva či močová trubice. Pak je nutno takovýto nádor klasifikovat jako zhoubný nádor výše uvedených orgánů. Pokud se v anamnéze ženy objeví údaj o prodělání zhoubného onemocnění hrdla děložního nebo vulvy, je nutno prokázat nejméně 5, ale i 10 let trvající remisi této nemoci, aby mohla být léze v poševní sliznici uznána jako primární karcinom pochvy. Respektováním tohoto kritéria vyloučíme možnou recidivu karcinomu hrdla děložního nebo vulvy. Karcinom pochvy je možné, pokud je zachycen v časném stadiu, efektivně léčit.
Etiologie, histologické typy, rizikové a prognostické faktory
Etiologie této nemoci není přesně známa. Zhoubný novotvar pochvy není z hlediska histologického homogenní jednotkou, patří sem různé léze, každá s odlišnou charakteristikou, biologickou agresivitou, věkovou distribucí a prognózou. Z těchto důvodů se nedá usuzovat na jediný etiologický faktor.
Primární zhoubný novotvar pochvy je v 85-95 % tvořen spinocelulárním karcinomem (obr. 1). Zde byla prokázána jasná souvislost s HPV-infekcí. Určitá souvislost byla prokázána i u onemocnění herpes simplex virem a Trichomonas vaginalis. V roce 2000 byla publikována kazuistika popisující extrémně rychlý průběh spinocelulárního karcinomu pochvy u HIV-pozitivní ženy [1]. Retrospektivní studie provedená Hellmanem v roce 2004 prokazuje výraznou závislost mezi cervikální neoplazií (HPV-infekcí) a spinocelulárním karcinomem pochvy spíše u mladých žen, naopak u pacientek starší věkové kategorie výsledky studie ukazují na jiný etiologický faktor než HPV-infekci (trauma způsobené chronickým drážděním, hormonální faktory) [2].
1. Spinocelulární karcinom pochvy. 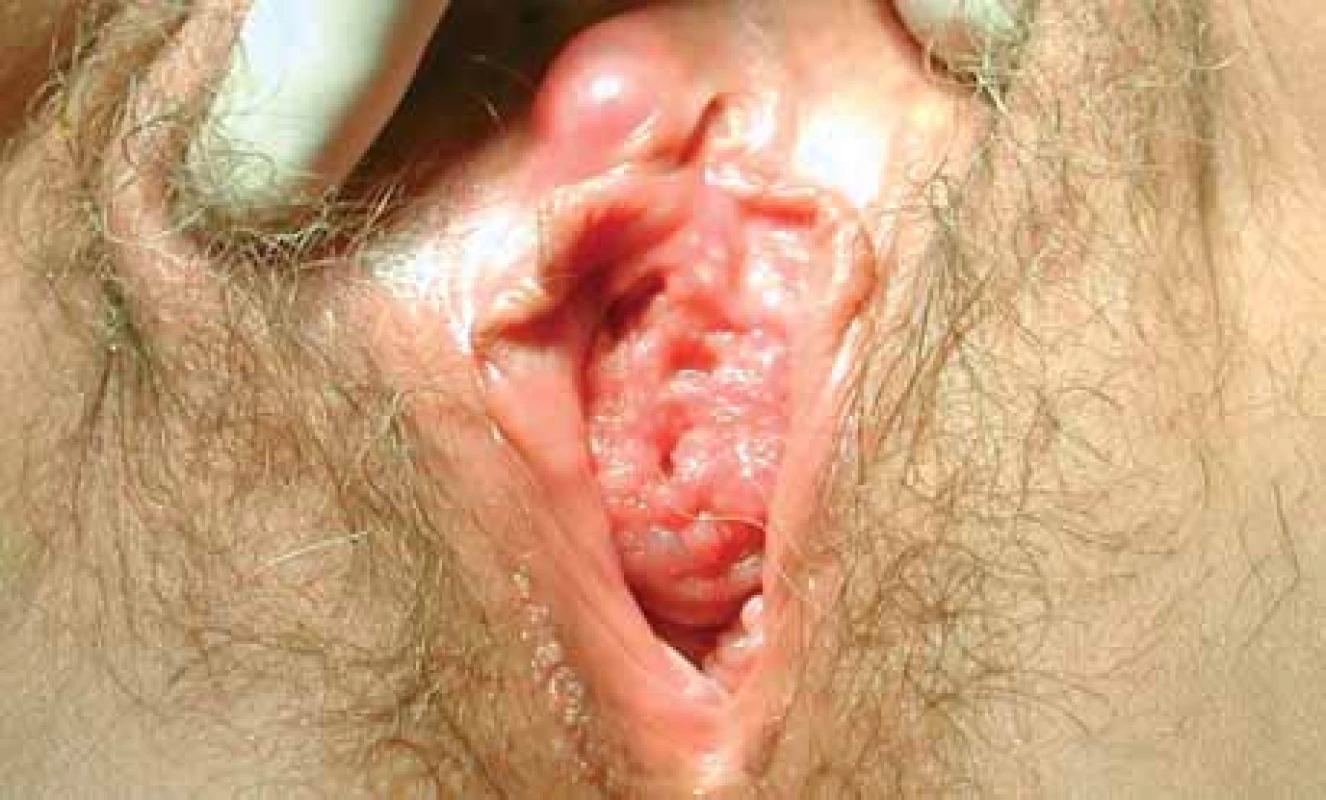
Zhruba v 5 % se jedná o clear-cell-adenokarcinom, který se na rozdíl od spinocelulárního karcinomu manifestuje v raném věku ženy (obr. 2). Adenoskvamózní karcinom je zastoupen 1 %. Mezi vzácné primární malignity pochvy patří sarkom (sarcoma botryoides), melanom a lymfom.
2. Clear-cell-karcinom pochvy. 
Sarcoma botryoides (embryonální rabdomyosarkom) je vzácný tumor dětského věku s neznámou patogenezí a etiologií. Maximum výskytu se nachází kolem 3 roku života ženy. Většinou je lokalizován podél přední stěny pochvy. Metastazuje hematogenně a lymfogenně nejčastěji do plic, jater a kostí. Vyskytuje se ve 2 formách: solidní a cystické. Prvotním příznakem je výskyt abnormálního vaginálního krvácení.
Melanom pochvy je extrémně vzácný, celosvětově bylo popsáno něco přes 150 případů, maximum výskytu u japonských žen, průměrný věk žen s tímto onemocněním je 57 let. Nejčastěji se vyskytuje v dolní třetině přední stěny poševní jako modrý nebo černý, polotuhý útvar, ale může být i nepigmentovaný, tedy bezbarvý tumorek imitující spinocelulární karcinom. Histologicky má stejnou skladbu jako kožní melanom, ale je biologicky mnohem agresivnější. Etiologie a patogeneze není známa.
Adenoskvamózní karcinom je smíšený epiteliální tumor, velmi agresivního chování. Histologický rozdíl mezi spinocelulárním karcinomem a adenokarcinomem je velmi důležitý, neboť tyto 2 různé histologické typy reprezentují odlišný průběh nemoci, každý typ má jinou patogenezi a biologický vývoj.
Prekancerózou spinocelulárního karcinomu pochvy je vaginální intraepiteliální neoplazie (VaIN). Tato prekanceróza se poměrně často vyskytuje současně s jinými genitálními prekancerózami, které postihují hrdlo děložní a vulvu. Je nutné na to myslet a tyto orgány pečlivě vyšetřit (obr. 3). Histopatologická klasifikace VaIN odpovídá klasifikaci CIN a VIN. V 60-80 % se nachází v horní třetině pochvy. Neoplazie může dlouhodobě přetrvávat, ale rovněž spontánně regredovat [3]. Byla prokázána souvislost s HPV-infekcí. Pro spinocelulární karcinom pochvy je typické jeho nejprve superficiální šíření a teprve později infiltrativně prorůstá do paravaginálních tkání a parametrií. Vzdálené metastázy vznikají nejčastěji v plicích a játrech [4]. Maximum incidence tohoto zhoubného nádoru se pohybuje mezi 50. až 70. rokem života ženy.
3. Vaginální intraepiteliální neoplazie - VaIN III. 
Naopak adenokarcinom pochvy, reprezentovaný nejčastěji clear-cell-karcinomem, se šíří subepiteliálně. Jeví souvislost s výskytem vaginální adenózy a anamnestickým údajem o expozici in utero diethylstilbestrolu (DES). Nejvyšší incidence adenokarcinomu v souvislosti s diethylstilbestrolem bylo dosaženo v polovině 70. let minulého století, kdy se odrazilo jeho užívání těhotnými ženami v 1. trimestru gravidity v 50. letech minulého století. Tento zhoubný nádor se vyskytuje spíše u mladších žen (mezi 20.-30. rokem života). Poměrně rychle metastazuje do plic a pánevních nebo supraklavikulárních lymfatických uzlin [5].
Mezi hlavní rizikové faktory karcinomu pochvy patří:
- HPV-infekce
- expozice DES
- kouření
- karcinom hrdla děložního a vulvy
- předchozí radioterapie nebo chemoterapie
- prodělaná hysterektomie [6]
- dlouhodobá léčba sestupu rodidel pomocí vaginálního pesaru
- nízký sociálně-ekonomický standard [7]
- užívání tamoxifenu [8].
Prognóza nemoci záleží především na stadiu choroby. Přežívání pacientek se však výrazně redukuje s rostoucím věkem ženy (nad 60 let), přítomností symptomů nemoci v době stanovení diagnózy, lokalizací léze ve střední nebo kaudální třetině pochvy a vysokým gradingem tumoru [9]. Rovněž rozsah postižení vaginální stěny nepřímo koreluje s délkou přežívání [10]. Mezi důležité prognostické faktory náleží i metastázy v lymfatických uzlinách, jejich přítomnost snižuje vyhlídky na dlouhodobé přežití o polovinu. Výskyt metastáz úzce koreluje s již uvedenými prognostickými faktory:
- stadium nemoci
- věk a celkový zdravotní stav pacientky
- lokalizace nádoru (proximální či distální část pochvy)
- histologický typ a grading tumoru
- přítomnost symptomů v době stanovení diagnózy
- šířka bezpečnostního lemu po chirurgickém zásahu (minimálně 5 mm).
Diagnóza a klasifikace
Úskalí stanovení diagnózy karcinomu pochvy spočívá kromě jiného v tom, že její definitivní platnost můžeme potvrdit až poté, kdy vyloučíme metastázy do pochvy z jiného orgánu. Diagnóza např. nemůže být uznána pokud je zasaženo, byť v minimálním rozsahu, hrdlo děložní. Pak je nutno tento nádor klasifikovat jako novotvar hrdla děložního. Vždy je nutné provést základní stagingová vyšetření, která kromě histologické verifikace, klinického rektovaginálního vyšetření včetně palpace ingvinálních uzlin, cystoskopie, rektoskopie, RTG-snímku plic, odběru tumor markerů apod, zahrnují i biopsii s event. kyretáží hrdla děložního. Právě toto vyšetření je často při stagingu karcinomu pochvy opomíjeno. Jednotlivá stadia karcinomu pochvy (FIGO - International Federation of Gynecology and Obstetrics) jsou definována dle TNM-klasifikace [11]:
TNM-klasifikace/stadia dle FIGO
Primární tumor (T)
- TX: Primární tumor nelze posoudit
- T0: Žádné známky primárního tumoru
- Tis/0: Carcinoma in situ
- T1/I: Nádor ohraničen na pochvu
- T2/II: Nádor postihuje paravaginální tkáň, ale nešíří na stěnu pánevní
- T3/III: Nádor dosahuje stěny pánevní
- T4/IVA: Nádor postihuje mukózu močového měchýře nebo rekta a/nebo se šíří mimo malou pánev
Regionální lymfatické uzliny (N)
- NX: Regionální uzlina nelze posoudit
- N0: Bez metastáz v regionálních mízních uzlinách
- N1/IVB: Metastázy v pánevních nebo ingvinálních mízních uzlinách
Vzdálené metastázy (M)
- MX: Přítomnost vzdálených metastáz nelze posoudit
- M0: Žádné vzdálené metastázy
- M1/IVB: Vzdálené metastázy
Terapeutické postupy
Úvodem je nutné si uvědomit, že nádory pochvy se vyskytují řídce. Zatím neexistují rozsáhlejší studie, které by se statistickým dopadem vyhodnotily jednotlivé zvolené léčebné modality. Léčba vaginálního karcinomu velmi často vyžaduje individuální přístup. Rovněž blízká přítomnost rekta a močového měchýře výrazně limituje léčebné možnosti. Před vlastním stanovením terapeutického plánu musíme pečlivě zvážit tyto faktory:
- stadium, velikost a lokalizaci léze
- zda měla pacientka provedenu hysterektomii
- zda žena nepodstoupila již dříve radioterapii pánve [12].
Vaginální intraepiteliální neoplazie (VaIN III)
VaIN III je v 60-80 % lokalizována v horní třetině pochvy. Z chirurgických terapeutických metod můžeme volit širokou excizi, parciální kolpektomii nebo laserovou vaporizaci.
Při použití laseru získáme výhodu v tom, že léčbu můžeme opakovat, dosahujeme nižší morbidity a je možné jeho použití v terapii multifokálních ložisek s minimálními vedlejšími účinky. Jeho nevýhodou jsou však častější recidivy a nemožnost histologického vyšetření. Chirurgický výkon má svoje pozitiva v tom, že získáme histologický preparát a rovněž počet recidiv je nižší než při použití laseru. Záporem operačního řešení je vyšší morbidita a eventuálně zkrácení pochvy. Rovněž aplikace intravaginální chemoterapie v podobě 5 % fluorouracilu (1,5g ung 1krát týdně po dobu 10 týdnů) může přinést efekt [13].
4. Radikální kolpektomie s hysterektomií a pánevní lymfadenektomií. 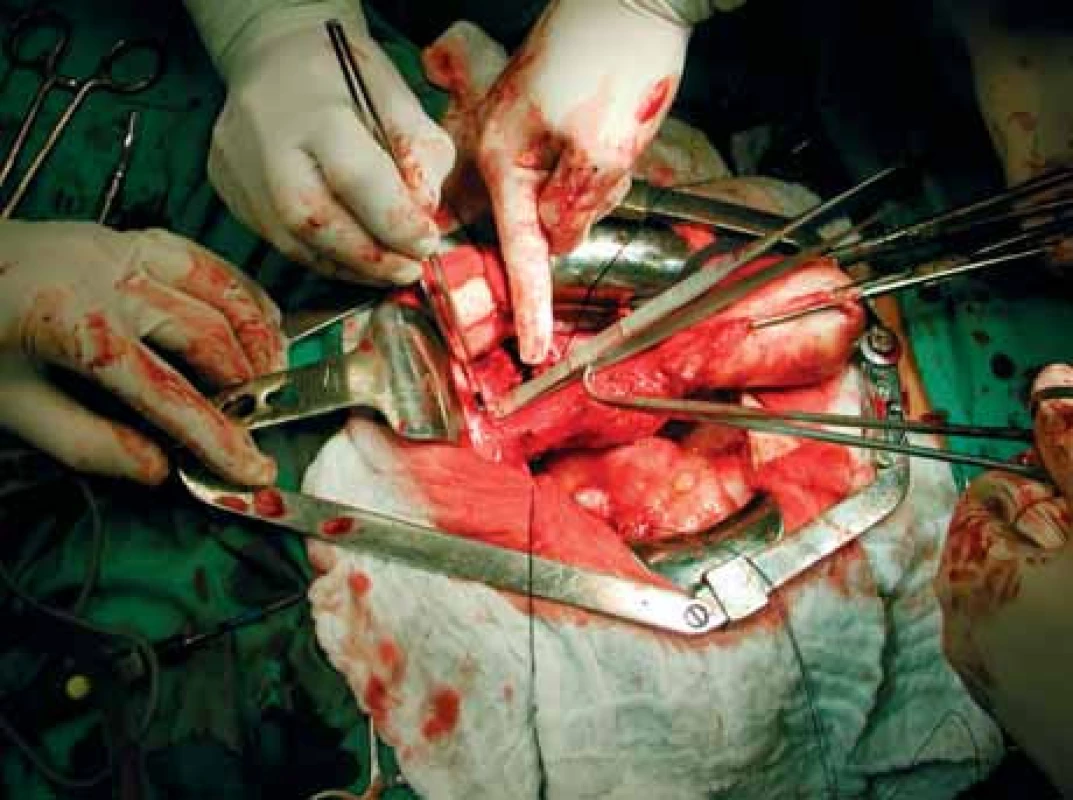
Vaginální adenóza
Samotná vaginální adenóza může koexistovat s adenokarcinomem, zřídka však v adenokarcinom progreduje. Je nahrazována skvamózní metaplazií. Z těchto důvodů není nutné ji primárně odstraňovat. Vyžaduje však velmi pečlivou dispenzarizaci.
Karcinom pochvy
Metoda léčby závisí na stadiu nemoci. Chirurgie i radioterapie jsou vysoce efektivní v časných stadiích nemoci. Radioterapie je primární volbou u pokročilých stadií choroby a obecně můžeme konstatovat, že radioterapie je metodou volby v terapii karcinomu pochvy. Operační léčba má své limity, které jsou dány věkem ženy, jejím zdravotním stavem, stadiem choroby a anatomickými podmínkami. Obecně můžeme konstatovat, že operační léčba samotná je indikována u stadia FIGO I, dále chirurgický výkon přichází do úvahy jako paliativní operace rektovaginálních či vezikovaginálních píštělí. Dále u transpozice ovarií u mladých žen před následnou radioterapií a řešení lokálních recidiv po absolvování předchozí radioterapie. Chemoterapie se ukázala jako málo efektivní, neexistuje standardní chemoterapeutický režim. Preparáty jako cisplatina či mitomycin jsou používány v paliativní léčbě s velmi nízkým efektem. Bývají rovněž použity v rámci konkomitantní chemoradioterapie. Recidivy karcinomu pochvy mají špatnou prognózu. 90 % recidiv se objeví do 2 let po ukončení primární léčby.
Léčba dle jednotlivých stadií
1. C52 – FIGO I, invaze < 0,5 cm, spinocelulární proces
Chirurgie: široká lokální excize nebo parciální kolpektomie.
Radioterapie: je-li operace kontraindikována, dávku 65-85 Gy ve 2-4 týdnech.
2. C52 – FIGO I, invaze > 0,5 cm, spinocelulární proces
Chirurgie: kolpektomie + pánevní (ingvinální) lymfadenektomie.
Radioterapie samostatná: dávka 70-85 Gy.
Radioterapie adjuvantní: jsou-li pozitivní uzliny či nedostatečný zdravý lem.
3. C52 – FIGO I, adenokarcinom
Chirurgie: kolpektomie + hysterektomie + adnexetomie + lymfadenektomie.
Radioterapie samostatná: dávka 70-85 Gy.
Kombinovaná lokální léčba: široká excize + lymfadenektomie s následnou radioterapií.
Chirurgická terapeutická rozvaha u stadia I je ovlivněna jednak lokalizací tumoru (proximální, střední či distální část pochvy), jednak přítomností dělohy. Je-li nádor přítomen v proximální části pochvy a žena má dělohu, můžeme zvolit radikální hysterektomii s parciální kolpektomií a pánevní lymfadenektomií. U pacientky po hysterektomii přichází do úvahy parciální kolpektomie s pánevní lymfadenektomií. Nádor nacházející se ve střední či distální části pochvy může být ošetřen lokální excizní doplněnou o radioterapii.
4. C52 – FIGO II
Radioterapie je standardem: kombinovaná brachyterapie a teleterapie (kurativní dávka na primární tumor v rozmezí 75-85 Gy).
5. C52 – FIGO III, IV A
Radioterapie: kombinovaná intersticiální nebo intrakavitární brachyterapie a zevní aktinoterapie (oblast malé pánve a regionálních lymfatických uzlin do celkové radikální dávky 75-85 Gy).
Chemoterapie: konkomitantní chemoradioterapie dle celkového stavu a věku ženy.
6. C52 – FIGO IV B
Radioterapie: individuálně s paliativním záměrem v dávce 60-80 Gy.
Chemoterapie: paliativní záměr (cisplatina).
Účast v klinických studiích.
7. Recidivující C52
Chirurgie: exenterace.
Radioterapie: v závislosti na předchozí léčbě, rozsahu a uložení recidivy.
Chemoterapie: paliativní záměr (cisplatina).
Účast v klinických studiích.
Závěr
Karcinom pochvy je dobře kurabilní ve svých časných stadiích (5leté přežití, FIGO I: 81 %), naopak prognóza pro pokročilá stadia a recidivy této nemoci je velmi nepříznivá (5leté přežití, FIGO IV: 25 %, recidivy: pod 8 %) [14]. Pro úspěšnou léčbu karcinomu pochvy jsou nutné tyto předpoklady. Je-li zvolena chirurgická léčba, operaci musí provádět zkušený operatér s onkogynekologickou erudicí. Výkon musí být proveden na pracovišti, které operatérovi poskytuje široké operační zázemí včetně diagnostického komplementu a dostupnosti konziliárních vyšetření. Je-li primární léčbou radioterapie, pacientka musí být svěřena do rukou zkušeného radioterapeuta, který musí velmi často danou léčbou přísně individualizovat. Pokud jsou splněny tyto předpoklady, je jasné, že léčba musí být centralizována a prováděna v onkogynekologických centrech na základě mezioborové spolupráce.
prim. MUDr. Josef Chovanec, Ph.D.
Gynekologicko-porodnická klinika LF MU a FN Brno
Sources
1. Lee YC, Holcomb K, Buhl A. A rapid progression of primary vaginal squamous cell carcinoma in a zouny HIV-infected woman. Gynecol Oncol 2000; 78 : 380-382.
2. Herman JM. Is hysterectomy a risk factor for vaginal cancer? JAMA 1986; 256 : 601-603.
3. Aho M, Vesterinen E, Mezer B. Natural history of vaginal intraepithelial neoplasia. Cancer 1991; 68 : 195-197.
4. Gallup DG, Talledo OE, Shah KJ et al. Invasive squamous cell carcinoma of the vagina: a 14-year study. Obstet Gynecol 1987; 69 (5): 782-785.
5. Herbst AL, Robboy SJ, Scully RE et al. Clear-cell adenocarcinoma of the vagina and cervix in girls: analysis of 170 registry cases. Am J Obstet Gynecol 1974; 119 (5): 713-724.
6. Herman JM. Is hysterectomy a risk factor for vaginal cancer? JAMA 1986; 256 : 601-603.
7. Pukala E, Weiderpass E. Time trends in socio-economic differences in incidence rates of cancor of the Breast and female genital organs. Int Journ Cancer 1999; 81 : 56-61.
8. Carthew P. Tamoxifen induces endometrial and vaginal cancer in rats in the absence of endometrial hyperplasia. Carcinogenesis 2000; 21 : 793-797.
9. Eddy GL, Marks RD jr, Miller MC et al. Primary invasive vaginal carcinoma. Am J Obstet Gynecol 1991; 165 (2): 292-298.
10. Dixit S, Singhal S, Baboo HA. Squamous cell carcinoma of the vagina: a review of 70 cases. Gynecol Oncol 1993; 48 (1): 80-87.
11. Vagina. In: American Joint Committee on Cancer. AJCC Cancer Staging Manual. 6th ed. New York: Springer 2002; 251-257.
12. Stock RG, Chen AS, Seski J. A 30-year experience in the management of primary carcinoma of the vagina: analysis of prognostic factors and treatment modalities. Gynecol Oncol 1995; 56 (1): 45-52.
13. Gonzalez S, Flores MG, Chavez BJ et al. Topical 5-fluorouracil for treatment of vaginal intraepithelial neoplazma. Ginecol Obstet Mex 2002; 70, 244-247.
14. Abeloff MD, Armitage JO, Richter AS et al. Clinical Oncology. 3rd ed. Philadelphia: Elsevier 2004; 2256-2263.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inPractical Gynecology

2006 Issue 2-
All articles in this issue
- Effect of corticosteroid administration on doppler velocimetry and fetus
- Hereditary angioedema in gravidity
- Follow-up in patients on tamoxifen
- Lesions of cervical glandular epithelium
- Tumor in small pelvis in a gynecological patient – rare case of benign appendix tumor: case report
- Clinical significance of HPV test
- Carcinoma of vagina
- Laboratory tests and pregnancy
- Cord blood: promising source of hematopoetic cells for transplantations
- Practical Gynecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Tumor in small pelvis in a gynecological patient – rare case of benign appendix tumor: case report
- Carcinoma of vagina
- Follow-up in patients on tamoxifen
- Lesions of cervical glandular epithelium
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

