-
Medical journals
- Career
Gastrický bypass − výsledky po 10 letech
Authors: M. Čierný; J. Ucháľ; A. Trávniček
Authors‘ workplace: Chirurgické oddělení Nemocnice Břeclav, p. o., Česká republika
Published in: Rozhl. Chir., 2024, roč. 103, č. 1, s. 19-25.
doi: https://doi.org/10.33699/PIS.2024.103.1.19–25Overview
Úvod: Gastrický bypass se v ČR nerozšířil natolik jako technicky jednodušší restriktivní bariatrické výkony často se slábnoucím dlouhodobým efektem. Cílem prezentace je poukázat na dlouhodobé výsledky po dvou typech bypassů žaludku.
Metody: Retrospektivní analýza dat prospektivně shromaždovaných v iniciálním souboru pacientů po laparoskopickém RYGB (Roux Y gastric bypass) a OAGB/MGB (one anastomosis/mini gastric bypass) provedeném v Nemocnici Břeclav v letech 2010−2013. Hodnocení systémem BAROS, dle vývoje hmotnosti, komorbidit, psychologických aspektů, komplikací a reoperací.
Výsledky: Data dostupná pro hodnocení jsou od 32 pacientů z celkového počtu 60, sledovanost je 53 %. Pacienti jsou v průměru o 34 kg lehčí než před operací (0–64 kg), TBWL (total basic weight loss): 25,7 %. Většina operovaných diabetiků je bez známek diabetu a všichni ostatní mají sníženou potřebu antidiabetické medikace. Hypertenze, spánková apnoe a psychologické hodnocení života v 6 oblastech se zlepšily. Reoperace během 10 let byla provedena celkem u 8 pacientů z počtu 32 sledovaných, z toho pouze u 2 akutně pro komplikace ulcerace v anastomóze (oba kuřáci). Dále to byly další elektivní 2 konverze OAGB/MGB na RYGB pro reflux, 2 korektivní operace, 2 reoperace pro suspektní vnitřní kýly. Během 30 dnů nedošlo k žádné konverzi z laparoskopické na otevřenou operaci, k žádné peritonitidě z úniku, žádné úmrtnosti. BAROS (5,56 bodu) klasifikuje„velmi dobrý výsledek“ žaludečních bypassů po 10 letech. Závěr: Gastrické bypassy jsou bezpečné a poskytují vysoký a trvalý metabolický efekt, který splňuje obecná očekávání od invazivní intervence, která může fundamentálně zlepšit kvalitu léčby jinak nevyléčitelných chronických onemocnění souvisejících s adipozitou (tzv. ABCD), především diabetu.
Klíčová slova:
metabolická chirurgie – bariatrická chirurgie – bypass žaludku – dlouhodobé výsledky – operační léčba diabetu
ÚVOD
Obezita a s ní související chronická onemocnění (adiposity-based chronic disease, ABCD) jsou zpravidla celoživotním postižením, proto je i jejich konzervativní léčba doživotní [1].
V případě jednorázové invazivní intervence, jakou je bariatrická a metabolická (BM) operace, je logicky očekáván dlouhodobý účinek [1,2].
Gastrický bypass před více než půl stoletím nahradil méně úspěšné pionýrské bariatrické zákroky. Podle původní představy o hlavních mechanismech účinku bariatrie (restrikce, malabsorpce a jejich kombinace) se řadil mezi tzv. kombinované operace s nízkou mírou malabsorpce [2]. Ve světle stávajících, neustále se prohlubujících poznatků je mechanismus jejích účinků mnohem komplexnější, protože se jeví, že důležitější je ovlivnění neuro-humorální signalizace z trávicího traktu do hypotalamu, do center pro hlad a sytost. Vedle nervových a humorálních mechanismů identifikuje masivní výzkum nově i podíl receptorů žlučových kyselin (tzv. FXR – farsenoid-x receptor a TGR5), vliv oboustranné komunikace na ose mozek − střevo − mikrobiota a další faktory na submolekulární úrovni, které vedou k úpravě narušené energetické homeostázy, k příznivým trvalým změnám v metabolismu, v potravinové preferenci i psychice pacienta [1,3,4].
Bypassy žaludku natrvalo změní anatomické uspořádání i fungování trávicího traktu, v principu vyřadí větší část žaludku, duodenum a různě dlouhou část orálního jejuna z pasáže a zkrátí trasu tráveniny do tenkého střeva přes anastomózu. Urychlená expozice ilea pro chymus vyvolá kýžený anorektický efekt (tzv. ileal brake). Nejsou přesně známy všechny faktory, které se spolupodílejí na dlouhodobém účinku těchto historií prověřených zákroků při udržení hypoabsorpce v přijatelné míře. Validní údaje o dlouhodobých klinických výsledcích bariatrie jsou publikovány mimořádně vzácně [5]. Cílem naší prezentace je zviditelnění v ČR málo rozšířeného gastrického bypassu [6] s důrazem na jeho dlouhodobý efekt, tak důležitý v léčbě celoživotních onemocnění. Retrospektivně vyhodnocujeme data ve vlastním souboru pacientů po dvou typech gastrického bypassu − po RYGB (Roux Y gastric bypass) (Obr. 1) a po OAGB/MGB (one anastomosis/mini gastric bypass) (Obr. 2).
METODY
Hodnocenou kohortu tvoří 60 obézních pacientů, kteří podstoupili jeden ze dvou typů bypassů žaludku (OAGB/MGB a RYGB) jako primární bariatrickou operaci v nemocnici Břeclav, p. o., před více než 10 lety, mezi 1. 7. 2010 a 1. 1. 2013. V uvedeném období bylo celkem na pracovišti provedeno 402 různých BM operací, všechny laparoskopicky bez nutnosti konverze na otevřenou operaci. Anastomóza na trávicím traktu byla provedena u 96 operovaných, ale 36 zákroků nebylo do sledované kohorty zařazeno, protože se jednalo buď o konverzní bypassové reoperace po jiných předchozích bariatrických zákrocích (n=16), nebo o bypassy u zahraniční klientely, samoplátců (n=12), nebo o staplerové operace s anastomózou za účelem „rozdvojení pasáže“ (transit bipartition sec. Santoro nebo SASI –single anastomosis sleeve-ileal), tj. bez úplného vyřazení jakékoliv části trávicího traktu z pasáže (n=8). Anastomózy byly vždy šity kombinovaným způsobem – s lineárními endostaplery a ručním šitím otvoru po stapleru pokračujícím vstřebatelným vláknem, na kalibrační sondě 42F (o průměru 14 mm). Uzávěr defektů potenciálních branek vnitřních herniací po RYGB byl rutinně prováděn nevstřebatelným pokračujícím stehem. Alimentární klička u RYGB měří 70−100 cm, délka vyřazené biliopankreatické kličky (BPL) je u RYGB v rozmezí 50−150 cm, u OAGB/MGB 150−200 cm. Oba sledované typy gastrických bypassů jsou v historickém souboru srovnatelně zastoupeny, ale vzhledem k nízkým počtům je zde vzájemně nesrovnáváme.
Retrospektivně jsou sbírána data, která byla průběžně ukládaná do nemocničního informačního systému (NIS) a duplicitně do elektronické databáze na www.volo.cz (výsledky operační léčby obezity). Kromě váhy, komorbidit a metabolických parametrů se při komplexním hodnocení bariatrických operací sledují i psychologické aspekty [7]. Neexistuje takové univerzální hodnocení, které by postihovalo všechny aspekty života a přitom bylo jednoduché, v praxi realizovatelné. Systém BAROS (bariatric analysis and reporting outcome system) [8], který máme inkorporovaný do naší vlastní databáze „výsledky operační léčby obezity“ již téměř 20 let [9], se řadí k těm jednodušším, v praxi proveditelným jednostránkovým bodováním. Klasifikace BAROS boduje pooperační vývoj: a) váhy, b) některých přidružených komorbidit (diabetes, hypertenze, dyslipidemie, spánková apnoe a jiné) a c) kvality života (likertovou škálou v 6 doménách na jednostránkovém dotazníku). BAROS odečítá body za reoperace a komplikace. Za reoperace se nepovažuje cholecystektomie nebo plastická operace, i když tyto souvisejí s redukcí váhy. Za komplikace se nepovažuje vznik cholelitiázy a vedlejší nežádoucí účinky bypassů (jako hypovitaminózy, sideropenická anemie, častější stolice a podobně), stavy preventabilní substituce a úprava životosprávy. Podle počtu bodů BAROS souhrnně klasifikuje finální výsledek bariatrie pomocí verbální pětistupňové klasifikace jako
„výborný“ (nad 7 bodů), „velice dobrý“ (5−7 bodů),
„dobrý“ (3−5 bodů), „uspokojivý“ (1−3 body) anebo
„selhání“ (méně než 1 bod). Nejedná se o žádný výzkum, ale pouze o dlouhodobé sledování vlastních klinických výsledků. U pacientů, kteří absentovali na kontrole 10 let po operaci, byly údaje doplněny korespondenčním, elektronickým a telefonickým sběrem všech sledovaných údajů.
Image 1. Gastrický bypass na exkludovanou Roux Y kličku jejuna (RYGB) Fig. 1: Roux en Y gastric bypass (RYGB) 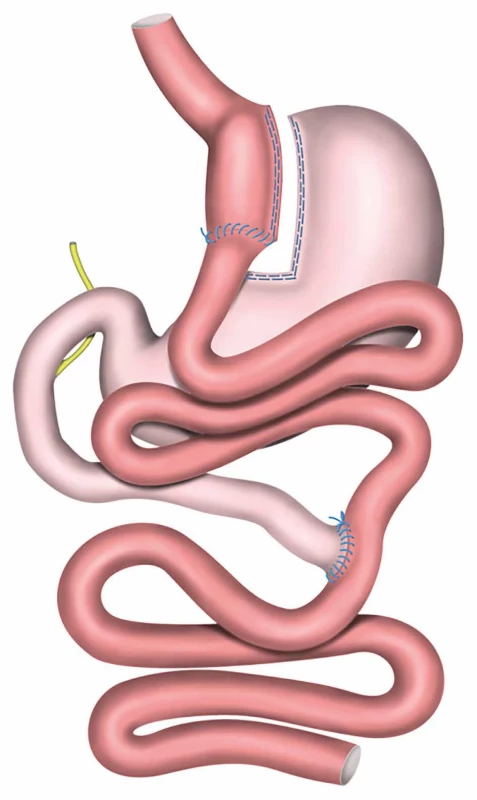
Image 2. Bypass žaludku s jednou anastomózou / minigastrický (OAGB/MGB) Fig. 2: One anastomosis gastric bypass / mini gastric bypass (OAGB/MGB) 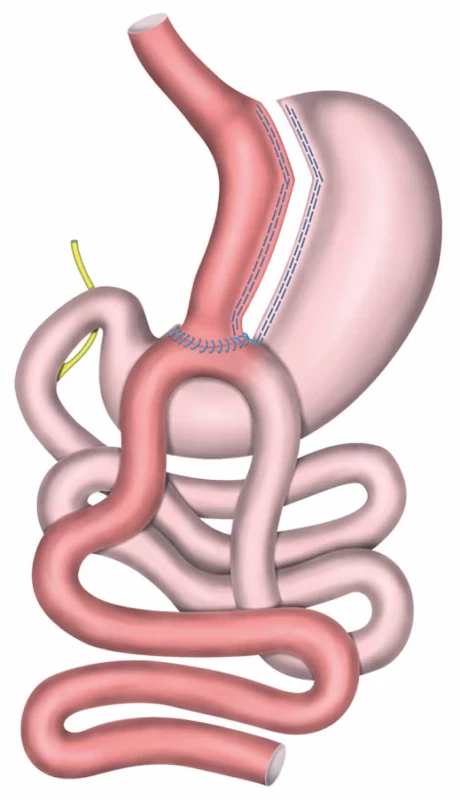
Graph 1. Hodnocené primární gastrické bypassy z celkového množství staplerové bariatrické operativy Graph 1: Primary gastric bypasses evaluated of all stapler bariatric procedures 
Graph 2. Počet vyhodnocených po 10 letech z počtu operovaných dvěma typy gastrických bypassů Graph 2: Numer of evaluated in 10 years from the number of operated patients by two types of gastric bypass 
VÝSLEDKY
Z celkového počtu 60 primárních gastrických bypassů provedených v období od 1. 7. 2010 do 1. 1. 2013 v Nemocnici Břeclav, p. o., se jednalo o 29 bypassů RYGB a 31 OAGB/MGB.
Pooperační sledovanost klesala, follow-up byl pět let od operace 72 % (n=43), ale v 10 letech pouze 37 % (n=22). Od dalších 10 pacientů se podařilo v 10letém odstupu od operace dodatečně získat požadované parametry korespondenčně, elektronicky anebo telefonicky, tj. follow-up stoupl z 37 % na 53 % (65 % po OAGB/MGB a 41 % po RYGB). Takže pro posouzení vývoje váhy, komorbidit, psychologického stavu, komplikací a reoperací dle BAROS jsou po deseti letech k dispozici dostatečné informace u 32 pacientů (12 po RYGB a 20 po OAGB/MGB) z kohorty 60 operovaných.
Pokles váhy 10 let po bypasech je u 32 hodnocených pacientů v průměru o 34 kg (v rozmezí 0–64 kg), po RYGB 27,6 kg, po OAGB/MGB 38 kg. Deset let po bypassech je TBWL (total body weightloss) v průměru 25,7 %, tj. průměrná tělesná váha pacientů je o více než čtvrtinu nižší, než byla předoperačně. Z původní váhy 132 kg se i po deseti letech drží na průměru 98 kg. BMI v průměru kleslo ze 44 na 32,7.
ABCD: Diabetes 2. typu (DM2) mělo předoperačně 19 pacientů z 32 sledovaných a po 10 letech je cukrovka v remisi u 12 z nich, tj. u 63 % (v 83 % po OAGB/ MGB, ve 29 % po RYGB). U všech ostatních operovaných diabetiků se DM2 zlepšil a antidiabetická medikace je deset let od operace snížena.
Hypertenze vymizela u více než poloviny operovaných (12 z 23 hypertoniků) a u zbylých 11 hypertoniků je 10 let po bypassech antihypertenzní medikace snížena. Syndrom spánkové apnoe (OSA) se zlepšil u všech 7 postižených, z toho většina již neužívá CPAP.
Reoperaci podstoupilo 8 pacientů z 32 hodnocených (25 %), z toho pouze 2 (6,3 %) urgentně pro komplikaci vředu v anastomóze u kuřáků (krvácení a perforace). Další dvě reoperace byly indikovány při recidivujících jinak nevysvětlitelných bolestech břicha s podezřením na intermitentní vnitřní herniaci (6,3 %) (provedena sutura potenciálních kýlních branek v Petersenově a v mezenterickém otvoru). Dvě elektivní reoperace (6,3 %) byly korekční (zmenšení gastrického pahýlu pro nárust jeho kapacity a slábnoucí efekt na váhu) a dvě elektivní reoperace byly konverzní z MGB/OAGB pro refluxní nemoc jícnu (GERD) na RYGB. (6,3 %).
Bariatric analysis and reporting outcome system (BAROS): Souhrnné komplexní hodnocení RYGB a MGB/ OAGB po 10 letech je podle BAROS 5,56 bodu, tj. „velice dobrý výsledek“. Rozdíl mezi RYGB a OLGB/MGB není pro nízký počet pacientů hodnocen.
Nebylo zjištěno žádné úmrtí, zhoršení komorbidit obezity ani nespokojenost pacientů s provedenou operací a u žádného pacienta v kohortě jsme se doposud za deset let nesetkali ani s potřebou zrušit bypass žaludku.
Graph 3. Účinnost chirurgické léčby diabetu 2. typu Graph 3: Effectiveness of type 2 diabetes surgery 
Graph 4. Reoperace v průběhu 10 let po gastrickém bypassu Graph 4: Reoperations within 10 years after the gastric bypass 
DISKUZE
Ve světě si gastrické bypassy udržují významné postavení v BM chirurgii pro svou dlouhodobou spolehlivost, ale i jako účinná metoda při bariatrických reoperacích [10]. Popularita gastrických bypassů varíruje podle země, pracoviště či operatéra a mění se i v čase. Na našem pracovišti narostlo zastoupení gastrických bypassů během dekády z minoritního (cca 15 %) na dominující (cca 50 %). Z původně širokého spektra zákroků jsme postupně vyřadili úplně endoskopické zavádění intragastrických balonů, bandáže žaludku i plikace žaludku ve snaze o dlouhotrvající účinek BM chirurgie. Sledovaný soubor představuje naši iniciální sérii primárních gastrických bypassů z období před 10 lety, „learning curve“ může ovlivňovat některé výsledky.
Follow-up: Nízký follow-up v bariatrii je celosvětovým problémem, který snižuje validitu jejího hodnocení. Požadovanou sledovanost nad 80 % uvádí po dvou letech od BM operace pouze 1 % publikovaných studií [5]. V naší kohortě se v odstupu 10 let od BM operace už většina pacientů k bariatrické kontrole nedostavila, museli jsme je předvolávat. V té souvislosti je zajímavé zjištění francouzských autorů, kteří neprokázali statisticky signifikantní rozdíl v dosažené pooperační redukci váhy u pacientů, kteří na kontroly docházejí, a u těch, co z follow-up vypadli [11]. To nabádá k zamyšlení nad postavením telemedicíny při dispenzarizaci bariatrických pacientů s interními komorbiditami ABCD a obhajuje různé náhradní, alternativní metody dodatečného získávání dat u těch pacientů, kteří by se jinak úplně ztratili z follow-up. V našem souboru jsme proto pacienty nedocházející ke kontrolám cíleně kontaktovali a získali jsme tak sledované údaje od většiny ze 60 operovaných (53 %). U žádného z kontaktovaných nedošlo k reoperaci, akutní nežádoucí události, resp. k chirurgickému řešení na jiném pracovišti. Současně jsme u ztracených pacientů aktualizovali antropometrické údaje i zdravotní stav stran komorbidit a psychologického vnímání dle dotazníku MoorheadArdoltové. S různými vedlejšími nežádoucími účinky, jako je minerálový a vitaminový deficit, zejména sideropenická anémie, se tato skupina potýká, ale v blíže nespecifikované míře, zpravidla jsou adekvátně řešeny dle spádu u jiných specialistů, ne na chirurgii, ve smyslu multidisciplinárních doporučení [7]. I když švédští autoři dosáhli sledování až u 72 % operovaných [12], námi dosaženou nadpoloviční sledovanost po 10 letech lze považovat za přijatelný výsledek, vezmeme-li v potaz celosvětově nízký dlouhodobý follow-up [5], pestrost ABCD komorbidit a nesourodost odesílajících a ošetřujících specialistů i absenci národního bariatrického registru nebo diabetologického programu, který by tuto chirurgickou léčbu sledoval [13]. Častěji jsou publikovány krátkodobé výsledky BM chirurgie, ale zásadní rozdíly mezi různými zákroky se projeví spíše až v dlouhodobé účinnosti a ve výskytu reoperací, které bývají několikanásobně častější po restriktivních operacích než po bypassech [14].
Váha: Deset let po operaci měli pacienti maximální dosaženou váhovou redukci už dávno za sebou, ale míra a délka trvání zhubnutí je v násobcích vyšší, než lze dosáhnout pouhými dietami a pohybem, navíc bez jojo efektů [15,16]. Výrazné rozdíly v dosaženém hubnutí (od 0 kg do 64 kg) v našem souboru lze komentovat tím, že i ten konkrétní nejméně úspěšný pacient je i s dočasným zhubnutím spokojen, i když se ocitl zpět na své původní předoperační váze a výsledek je dle BAROS ohodnocen v jeho případě jako „selhání“. Obecně lze bypassy žaludku při srovnání s restriktivními zákroky označit za rozsáhlejší zásah se změnou fungování některých částí digestivního aparátu, tím pádem i s trvalejšími pooperačními hormonálními změnami. Ani ty samotné samozřejmě nemůžou vždy eliminovat celou širokou plejádu obezitogenních faktorů, kterým je postižený jedinec trvale vystaven. V principu platí, že čím komplexnější je pooperační multioborová péče, tím více lze posílit dodržování pooperačních doporučených režimových a dietologických pravidel reedukacemi. Po gastrickém bypassu je nutno zdůraznit preferenci bílkovin, potřebu trvalé substituce multivitaminy a minerály, s pravidelnými kontrolami hladin kritických mikronutrientů.
Komorbidity − ABCD: V diskuzi nelze opomenout nedoceněné specifikum BM chirurgie, která léčí různá celoživotní interní onemocnění, tzv. ABCD (adiposity based chronic disease), anebo jim předchází [1]. Všichni diabetici v kohortě měli z gastrického bypassu benefit a většina je i po 10 letech bez známek cukrovky, bez medikace. Diabetik, byť je v remisi, zůstává v péči diabetologa, podobně jako dispenzarizace veškerých přidružených interních onemocnění ABCD zůstává v kompetenci příslušných specialistů [7]. Mýtus o nevyléčitelnosti cukrovky 2. typu zbořil již v roce 1995 americký chirurg Walter Porries svým článkem v Annals of Surgery s výstižným názvem: Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus [17]. V případě bypassu žaludku to platí dodnes. V současnosti provádíme převážně jednodušší bypass s jednou anastomózou s délkou BPL 150−200 cm (v závislosti na věku, BMI, komorbiditách a dietologickém posouzení). V případech refluxní nemoci jícnu a hiatové hernie preferujeme RYGB s individuálně posouzenou délkou vyřazené kličky BPL. Vyšší antidiabetický efekt OAGB/MGB v našem souboru lze přičíst delšímu úseku jejuna vyřazeného z pasáže. Současně je prokázáno, že na další osud cukrovky má větší vliv délka trvání konzervativní léčby nežli typ bariatrické operace [18]. Pro další život diabetiků 2. typu mají oba bypassy převratný význam. Naše výsledky pouze potvrzují silný, ve světě známý, ale málo využitý potenciál BM operací pro fundamentální zvýšení kvality diabetologické péče [19,20,21].
Komplikace: Akutní komplikace, které by vyžadovaly reoperaci po gastrickém bypassu, nejsou časté, ale může nastat dramatická situace, například při vnitřní herniaci nebo při komplikaci vředu v anastomóze [22].
Zejména pozdě rozpoznaná střevní neprůchodnost při vnitřní hernii je náhlou příhodou břišní, která může pacienta ohrozit na životě, vyskytuje se častěji po RYGB. Myslet na takovou fatální komplikaci je odůvodněné, bohužel, při nízkém počtu těchto operací můžou zdravotníkům v terénu chybět praktické zkušenosti.
Reoperace: Příčinou relativně vysokého počtu reoperací v našem souboru může být náš nízký práh pro indikaci laparoskopické revize v iniciální sérii bypassů i naše „learning curve“. Dvakrát jsme indikovali laparoskopickou revizi již při samotném podezření z vnitřní hernie, v případech recidivujících atak bolestí se subileózním stavem, vždy v odstupu několika let od primární bypassové operace. Jednou se jednalo o pacientku po RYGB, u které byla doplněna insuficientní sutura vnitřní branky v mezenterickém defektu. Druhým případem byla pacientka po MGB/OAGB, u které byla provedena repozice a fixace aferentní kličky tenkého střeva, protože se rotovala za eferentní kličkou do pravé poloviny břišní dutiny. Nejednalo se o operace v pokročilém ileózním stavu, ale o elektivní laparoskopické revize, když radiologické a endoskopické vyšetření nedokázalo intermitentní či parciální vnitřní hernii vyloučit. Obě reoperace vedly k úpravě, potíže se neopakují. Dvakrát jsme po MGB/OAGB indikovali konverzní reoperace na RYGB pro refluxní obtěžující symptomy, vždy s dobrým výsledkem. Pro doplnění lze v diskuzi uvést i naši negativní zkušenost s jednodušším řešením pomocí Braunovy entero-entero anastomózy side to side mezi aferentní a eferentní kličkou, to nevedlo k dostatečné úlevě od biliárního refluxu u pacienta po konverzním MGB/OAGB po odstranění gastrické bandáže (tj. mimo sledovaný soubor). Dvakrát jsme u pacientů s relativní „hyperfágií“, zvýšeným energetickým příjmem a s rostoucí váhou indikovali zmenšení nadrozměrného gastrického pouche pomocí stapleru. Na základě dietologické analýzy a endoskopického i radiologického zobrazovacího vyšetření jsme připsali příčinu nedostatečné váhové redukce spíše technickému nedostatku při naší první operaci než insuficietní „compliance“ ze strany pacienta při dodržování dietologických a režimových doporučení, a proto byla korekce plně indikována. Celkem se během deseti let v našem iniciálním souboru vyskytly reoperace 8× (25 %), což je ve vyšším podílu, než se uvádí ve Skandinávii, ve velikých souborech (cca 7,5 %) [14,18] nebo na Tchaj-wanu (5,1 %) [23]. S růstem erudice operačního týmu s gastrickými bypassy lze předpokládat exaktnější formaci malého gastrického pahýlu i spolehlivější uzávěr mezenterických defektů a potenciálních branek vnitřních kýl. Při současné zkušenosti volíme u pacientů s refluxní nemocí jícnu již primárně RYGB a z bypassů eliminujeme adepty s abusem nikotinu, proto lze očekávat, že riziko reoperací po bypassech se v našich souborech sníží. I když jsou reoperace v našem souboru častější ve srovnání s publikovanými daty ve velkých souborech bypassů žaludku ve světě, stále jsou dle našeho názoru i dle některých literárních dat [14,24,25,26] méně časté než po bandážích, plikacích žaludku nebo po sleeve resekci žaludku, které jsou v současnosti v ČR i ve světě nejčastějšími BM operacemi. Proto musíme počítat s nárůstem bariatrických reoperací do budoucna, navíc i v souvislosti s šířením těchto operací na více pracovišť v nízkých počtech. Pokud budeme chápat obezitu jako chronické onemocnění s možnými relapsy, nelze postižené stigmatizovat, obviňovat a v případech recidivy obezity jim odepírat účinnou reoperaci. Na dlouhodobém výsledku se spolupodílí i správně informovaný pacient pozitivně motivovaný ke spolupráci. Reoperace jsou zpravidla technicky náročnější a rizikovější než primární operace.
Za hlavní limitaci našeho retrospektivního dlouhodobého hodnocení považujeme nízký počet dlouhodobě sledovaných pacientů formou osobních klinických kontrol v bariatrické ambulanci. Jedná se o chronický globální problém, který snižuje výpovědní hodnotu publikace. V našem případě mohla zvýšit ztrátu ze sledování i epidemie covid-19, uzavření specializovaných ambulancí v r. 2020. Sesbírali jsme chybějící data poštou, telefonickým a elektronickým kontaktováním. Nepředpokládáme, že by „telemedicína“ a různé elektronické aplikace, které se celosvětově zavádějí k zajištění virtuálních kontrol u stabilizovaných chronicky nemocných, obcházela BM chirurgii natrvalo. Za další limitaci považujeme nejednotnost údajů o diabetu od různých ošetřujících diabetologů v terénu, internistů, takže není možné jednotně posuzovat míru závažnosti diabetu 2. typu u operovaných. Naše studie neumožňuje vyvozovat další závěry o rozdílech mezi bypassy, které, jak bylo zmíněno výše, ani nejsou plně zastupitelné.
Za největší přínos našeho hodnocení považujeme potvrzení dlouhotrvajícího antidiabetického efektu v kohortě. 12 z 19 diabetiků po gastrickém bypassu nebude potřebovat 10 let žádnou medikaci proti cukrovce. Abychom jednoho pacienta na 10 let zbavili cukrovky 2. typu, stačí vykonat gastrický bypass u méně než dvou obézních diabetiků – to je stručné vyjádření statistického čísla „number needed to treat“ NNT=1,6. Praktický dopad údaje NNT=1,6 dokresluje dvou až 4násobně dražší léčba průměrného diabetika [15], a to v situaci, kdy populace tloustne, počet diabetiků 2. typu narůstá a většina z nich jsou obézní a nehubnou během tradiční antidiabetické léčby.
ZÁVĚR
Deset let po operaci RYGB a MGB/OAGB se chirurgickému autorskému týmu podařilo získat údaje pro posouzení výsledného stavu pomocí systému BAROS od 53 % pacientů z hodnoceného souboru (n=60), částečně s pomocí elektronické, telefonické či dopisové komunikace, v 10 případech bez osobního kontaktu. Průměrná dosažená hodnota 5,56 bodu podle BAROS odpovídá hodnocení „velice dobrý výsledek“. TBWL=25,7 %, tělesná váha operovaných je stále ještě v průměru o čtvrtinu nižší než předoperačně. Průměrná redukce váhy představuje v odstupu 10 let cca 34 kg, BMI klesl ze 44 na 32,7. V iniciálním tuzemském souboru bypassů žaludku byl vyšší výskyt reoperací (25 %), než se uvádí v početně větších publikovaných souborech erudovaných autorů ve světě, ale nižší, než se popisuje po restriktivních bariatrických operacích. Nedošlo k žádnému úmrtí, žádné malnutrici a dlouhodobé hodnocení gastrických bypassů jinak nijak nevybočuje ze světových zkušeností [27,28]. Potvrzuje se, že oba gastrické bypassy jsou bezpečné a poskytují dlouhodobě vysoký metabolický účinek na komorbidity označované zkratkou ABCD, zejména výrazný antidiabetický efekt, v našem souboru s hodnotou NNT (number needed to treat) <1,6. Jelikož k docílení úplné remise cukrovky u jednoho pacienta by stačilo provést bypass u méně než dvou, žádná účinnější léčba diabetu 2. typu neexistuje. Gastrický bypass splňuje obecná očekávání veřejnosti i odborné pospolitosti od invazivní intervence při léčbě závažných celoživotních onemocnění ABCD. Aktuálním problémem je nízká míra čerpání medicínsky nejúčinnější i ekonomicky nejefektivnější péče a pomalý průnik nových poznatků do praxe a ke kompetentnímu managementu dotčených oborů.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
Sources
- Garvey WT. Is obesity or adiposity-based chronic disease curable: the set point theory, the environment, and second-generation medications. Endocr Pract. 2022 Feb;28(2):214−222. doi:10.1016/j. eprac.2021.11.082.
- Parini U, Nebiolo PE. Bariatric surgery: multidisciplinary approach and surgical techniques. 2007.
- Arpana G, Osadchiy V, Mayer EA. Brain – –gut–microbiome interactions in obesity and food addiction. Nat Rev Gastroenterol Hepatol. 2020 Nov;17(11):655−672. doi: 10.1038/s41575-020-0341-5. Epub 2020Aug 27.
- Kotackova L, Marecek R, Mouraviev A, et al. Bariatric surgery and its impact on depressive symptoms, cognition, brain and inflammation. Front Endocrinol. (Lausanne) 2023 Jul 6;14,1171244. doi: 10.3389/fendo.2023.1171244.
- Puzziferri N, Roshek TB 3rd, Mayo HG, et al. Long-term follow-up after bariatric surgery: a systematic review. JAMA 2014 Sep 3;312(9):934−942. doi:10.1001/ jama.2014.10706.
- Kasalický M, Bařinka A, Beňo P, et al. Česká bariatrie v roce 2010. Rozhl Chir 2011;90(4):222−225.
- Fried M, Yumuk V, Oppert JM, et al. Interdisciplinary European guidelines on metabolic and bariatric surgery. ObesSurg 2014;24 : 42–55. doi:10.1007/s11695-013-1079-8.
- Oria HE, Moorehead MK. Updated bariatric analysis and reporting outcome system (BAROS). Surgery for Obesity and Related Diseases 2009;5(1):60−66. doi:10.1016/j.soard.2008.10.004.
- Weight oss surgery results. What WLSR measures. Online. Available at: http:// wlsr.eu/what-is-measured.html. [citováno 2024-02-7].
- Ataya K, Al Jaafreh AM, El Bourji H, et al. Roux-en-Y gastric bypass versus one anastomosis gastric bypass as revisional surgery after failed sleeve gastrectomy: A systematic review and meta-analysis. J Metab Bariatr Surg. 2023 Dec;12(2): 57−66. doi:10.17476/jmbs.2023.12.2.57. Epub 2023 Nov 29. PMID: 38196783; PMCID: PMC10771971.
- Paolino L, Couteau N, Vignot M, et al. Where are my patients? Lost and found in bariatric surgery. Obesity Surg. 2021;31 : 1979−1985.
- Edholm D, Svensson F, Näslund I, et al. Long-term results 11 years after primary gastric bypass in 384 patients. Surg Obes Relat Dis. 2013 Sep-Oct;9(5):708−713. doi:10.1016/j.soard.2012.02.011. Epub 2012 Mar 23.
- Národní diabetologický program 2012-2022. DMEV 12 : 15 : 179−197.
- Hjorth H, Näslund I, Andersson-Assarsson JC, et al. Reoperations after bariatric surgery in 26 years of follow-up of the Swedish obese subjects study. JAMA Surg. 2019;154(4):319−326. doi:10.1001/jamasurg.2018.5084.
- Hoerger TJ, Zhang P, Swegel JE, et al. Cost-effectiveness of bariatric surgery for severely obese adults with diabetes. Diabetes Care 2010;33(9):1933–1939. doi:10.2337/dc10-0554.
- Dansinger KL, Gleason JA, Griffith JL,et al. Comparison of the Atkins, Ornish, Weight Watchers, and Zone diets for weight loss and heart disease risk reduction: a randomized trial. JAMA 2005 Jan 5;293(1):43−53. doi:10.1001/jama.293.1.43.
- Pories WJ, Swanson MS, MacDonald KG, et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg. 1995 Sep;222(3):339−350; discussion 350−352. doi:10.1097/00000658-199509000-00011.
- Sjöström L, Peltonen M, Jacobson P, et al. Association of bariatric surgery with long-term remission of type 2 diabetes and with microvascular and macrovascular complications. JAMA 2014 Jun 11;311(22):2297−304. doi:10.1001/ jama.2014.5988.
- Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002;346 : 393−403. doi:10.1056/NEJMoa012512.
- Amarpreet ChS, HsiaoCH-W, Romney MC, et al. Gap between evidence and patient access: policy implications for bariatric and metabolic surgery in the treatment of obesity and its complications. Pharmacoeconomics 2015;33 : 629−641. doi:10.1007/s40273-015-0302-y.
- Čierny M. Pečlivý výběr pacientů pro bariatrickou operaci je základem příznivého výsledku. In Kvapil M, et al. Diabetologie 2016 : 143–179.
- Blockhuys M, Gypen B, Heyman S, et al. Internal hernia after laparoscopic gastric bypass: Effect of closure of the Petersen defect – Single center study. Obes Srg. 2019;29 : 70–75. doi:10.1007/ s11695-018-3472-9.
- Almuhanna M, Soong TC, Lee WJ, et al. Twenty years‘ experience of laparoscopic 1-anastomosis gastric bypass: surgical risk and long-term results. Surg Obes Relat Dis. 2021;17(5):968–975.doi:10.1016/j.soard.2021.01.010.
- Felsenreich DM, Langer FB, Kefurt R, et al. Weight loss, weight regain, and conversions to Roux-en-Y gastric bypass: 10-year results of laparoscopic sleeve gastrectomy. Surg Obes Relat Dis. 2016 Nov;12(9):1655−1662. doi:10.1016/j.soard. 2016.02.021. Epub 2016 Feb 26.
- Zerrweck C, Rodríguez JG, Aramburo E, et al. Revisional surgery following laparoscopic gastric plication. Obes Surg. 2017 : 27 : 38–43. doi:10.1007/s11695-016-2242-9.
- Albanese A, Prevedello L, Verdi D, et al. Laparoscopic gastric plication: an emerging bariatric procedure with high surgical revision rate. Bariatr Surg Pract Patient Care 2015 Sep 1;10(3):93-98. doi:10.1089/ bari.2015.0002.
- Musella M, Apers J, Rheinwalt K, et al. Efficacy of bariatric surgery in type 2 diabetes mellitus remission: the role of mini gastric bypass/one anastomosis gastric bypass and sleeve gastrectomy at 1 year of follow-up. A European survey. Obes Surg. 2016 May;26(5):933-40. doi:10.1007/s11695-015-1865-6.
- Gu L, Huang X, Li S, et al. A meta-analysis of the mediumand long-term effects of laparoscopic sleeve gastrectomy and laparoscopic Roux-en-Y gastric bypass. BMC Surg 2020;20. doi:10.1186/s12893020-00695-x.
MUDr. Michal Čierny, CSc.
Nemocnice Břeclav,
U nemocnice 3066/1, Břeclav 2
e-mail: bariatrie@nembv.czLabels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2024 Issue 1-
All articles in this issue
- Bariatrie
- Sleeve gastrectomy – stále populární bariatrická metoda
- Single anastomosis sleeve ileal bypass a single anastomosis sleeve jejunal bypass v chirurgické léčbě těžké obezity
- Gastrický bypass − výsledky po 10 letech
- Úspěšná léčba gastrolienální píštěle po sleeve gastrektomii
- Od adjustabilní gastrické bandáže k Roux-Y gastrickému bypassu – kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Gastrický bypass − výsledky po 10 letech
- Single anastomosis sleeve ileal bypass a single anastomosis sleeve jejunal bypass v chirurgické léčbě těžké obezity
- Sleeve gastrectomy – stále populární bariatrická metoda
- Bariatrie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

