-
Medical journals
- Career
Perforace tlustého střeva u pacientů s pneumonií covid-19 – kazuistiky
Authors: M. Filová; Z. Adamová
Authors‘ workplace: Chirurgické oddělení, Vsetínská nemocnice, a. s.
Published in: Rozhl. Chir., 2021, roč. 100, č. 7, s. 353-356.
Category: Case Report
doi: https://doi.org/10.33699/PIS.2021.100.7.Overview
Úvod: Gastrointestinální komplikace kriticky nemocných během pandemie covid-19 mohou představovat diagnostické a léčebné dilema.
Kazuistika: Představujeme dva případy SARS-CoV-2 pozitivních pacientů, kteří byli na našem oddělení léčeni pro perforaci tračníku. První byl operován pro perforaci distendovaného caeca při paralytickém ileu. Perforace ve druhém případě byla asociována s divertikulární nemocí tračníku.
Závěr: Těmito dvěma případy chceme poukázat na to, že covid-19 se nemusí projevit pouze typickými respiračními, ale i zažívacími příznaky. A ať už přímo, či narušením homeostázy vnitřního prostředí může být příčinou perforace zažívacího traktu.
Klíčová slova:
COVID-19 – spontánní perforace tračníku – sterkorální peritonitis
Úvod
V současné době je značná část zdravotnické péče alokována na péči o pacienty se SARS-CoV-2 onemocněním. Dominujícím problémem pacientů s koronavirovou infekcí jsou respirační obtíže, většina odborné literatury se tudíž věnuje právě pneumoniím. Nicméně část pacientů postihnou i další obtíže včetně gastrointestinálních. Na našem pracovišti jsme během měsíce léčili tři pacienty s covidovou pneumonií a následnou perforací tlustého střeva. Diagnostika a léčba těchto pacientů, kteří jsou již pro vstupní diagnózu v kritickém stavu, přinášejí mnohá úskalí. Ošetřujícími lékaři těchto pacientů většinou nejsou chirurgové, a pokud je pacient již ventilován, nemusí být snadné příčinu zhoršení odhalit zavčas.
Kazuistika 1
49letý morbidně obézní pacient s body mass index (BMI) 49 byl přivezen na interní ambulanci pro kolapsový stav s poruchou vědomí, dušností a horečkou. V osobní anamnéze uváděl pouze hypertenzi a hospitalizaci pro legionářskou pneumonii v roce 2018. Při přijetí bylo pomýšleno na plicní embolii, kterou však výpočetní tomografie s angiografií (CTAg) plicnice nepotvrdila. Ale na plicích byly popsány bilaterálně zánětlivé infiltráty vzhledu atypické pneumonie. Laboratorně byla zvýšena hodnota CRP (138 mg/l), PCT byla v normě, současně měl zhoršené renální funkce a iontovou dysbalanci. Pacient byl izolován, empiricky byla nasazena antibiotika (cefotaxim i.v. + klaritromycin i.v.). PCR test na SARS-CoV-2 byl pozitivní.
Sedmý den od přijetí si pacient začal stěžovat na bolesti břicha, objevily se četné průjmy, nezvracel. Při vyšetření chirurgem bylo břicho špatně prohmatné, bolestivé nejvíce v pravém hypogastriu, peristaltika neslyšná. Proto bylo doplněno CT břicha, kde byl patrný obraz ileu tenkého i tlustého střeva, dilatace tračníku s hladinkami s maximem v pravé části transverza, bez nálezu organické překážky. Jako vedlejší nález bylo popsáno velké subrenální vakovité aneurysma abdominální aorty velikosti 120×70 mm přecházející do disekce, která pokračovala na pravou AIC (Obr. 1). Tento vedlejší nález po konzultaci ve vaskulárním centru nebyl indikován k endovaskulárnímu řešení, jedinou možností by bylo chirurgické řešení, které však současný stav pacienta neumožňoval. Pro závažné komorbidity pacienta byl zprvu zvolen konzervativní postup léčby ileózního stavu, byla provedena koloskopická desuflace tlustého střeva, po které se pacientovi ulevilo.
Image 1. Paralytický ileus a aneurysma abdominální aorty
Fig. 1: Paralytic ileus and abdominal aortic aneurysm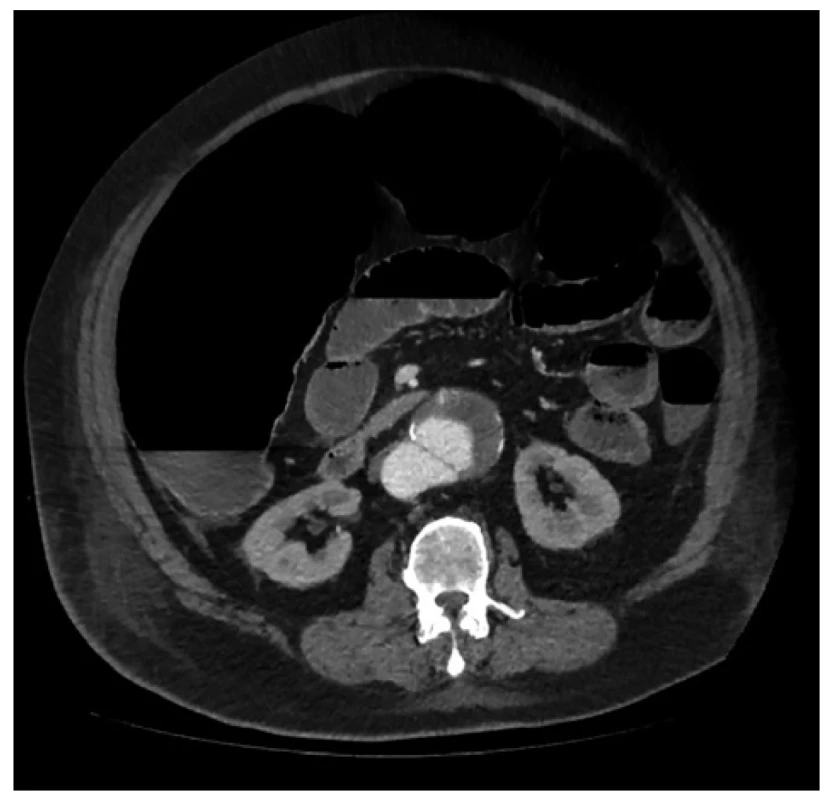
V následujících dnech však opět došlo ke zhoršení stavu, znovu došlo k dilataci tračníku, ale opakovaná koloskopická desuflace neměla tentokrát požadovaný efekt. Konzervativní terapie paralytického ileu byla vyčerpána, a proto jsme přistoupili k revizi dutiny břišní.
Výkon byl proveden v izolačním protiepidemickém režimu. Při revizi jsme našli rozsáhlou perforaci přední stěny vzestupného tračníku o velikosti 12×4 cm, v dutině břišní bylo přítomno značné množství sterkorální tekutiny. Provedli jsme pravostrannou hemikolektomii. Pro velké riziko dehiscence anastomózy jsme neobnovili kontinuitu střeva, ale zvolili konstrukci terminální ileostomie v pravém mezogastriu. Podkoží a kůži jsme ponechali k sekundárnímu hojení, třetí den byl naložen podtlakový systém. Histologicky byla tkáň v okolí perforace hodnocena jako atrofická, ostře přecházející v nekrózu sliznice a celé stěny s fibrinem na povrchu stěny střevní i tukové tkáně. Stěna byla infiltrována neutrofily, cévy ve stěně byly jemné a dilatované.
Pacient byl pooperačně hospitalizován na ARO, kde probíhala léčba septického šoku, navyšována vasopresorická podpora. Přes masivní volumoterapii asi 7000 ml tekutin/24 h a podávání diuretik přetrvávala oligoanurie, a proto byla zahájena kontinuální dialýza. Třetí den byl po několika předchozích pokusech úspěšně extubován a převeden na vysokoprůtokovou nosní oxygenoterapii. Oběhově se pacient poměrně rychle stabilizoval, diuréza se obnovila a po třech dnech bylo možné dialýzu ukončit. Po dvaceti dnech byl proveden kontrolní PCR test, kde SARS-CoV-2 nebyl detekován. Pacient byl přeložen na standardní chirurgické oddělení, kde začal rehabilitovat, rána po laparotomii byla s pomocí podtlakového systému zhojena. Aktuálně je pacient v rehabilitačním ústavu, kde pracuje na zlepšení celkové kondice, samoobsluhy a chůze.
Kazuistika 2
64letá covid-19 pozitivní pacientka (PCR test měla pozitivní tři dny před přijetím) vyhledala lékařskou pomoc pro dva dny trvající bolesti břicha, nechutenství, zvracení, vysoké teploty (opakovaně naměřeno 40 °C) a bolesti kloubů. Při přijetí na covidovou stanici udávala, že větry i stolice odcházejí, průjmy nemá.
Osobní anamnéza pacientky byla bohatá, pro ulcerózní kolitidu užívá imunosupresivní terapii, dále se léčí s hypertenzí, chronickou žilní insuficiencí s komplikacemi, chronickou obstrukční plicní nemocí, glaukomem a chronickým lumboischiadickým syndromem.
Pacientka byla obézního habitu (BMI 41), klidově eupnoická, bez nutnosti oxygenoterapie, tlakově i oběhově stabilní, vyčerpaná, bledá. Břicho bylo volně prohmatné, bolestivost udávala při hluboké palpaci v levém hypogastriu, ale bez známek peritoneálního dráždění, peristaltika byla přítomna. Na nativním rentgenovém snímku břicha byla popsána výrazná plynatost v tenkých kličkách i tračníku, v epigastriu hraniční šíře kliček, nález však nesvědčil pro obstrukci, spíše se jednalo o obraz funkčních změn. Nativní rentgenový snímek plic prokázal bilaterální bronchopneumonii. Laboratorní výsledky svědčily pro počínající septický stav, hodnota CRP 189 mg/l, PCT 2,5 µg/l, navíc se zhoršila chronická renální insuficience.
Následující den vzhledem ke zhoršení bolestí břicha bylo indikováno CT břicha, pro špatné renální funkce bez podání kontrastní látky. CT prokázalo objemné pneumoperitoneum, jasný zdroj však nebyl nalezen (Obr. 2). Přikročili jsme k akutní revizi dutiny břišní, empiricky byla podána antibiotika (piperacilin/tazobactam i.v. + metronidazol i.v.).
Image 2. Pneumoperitoneum
Fig. 2: Pneumoperitoneum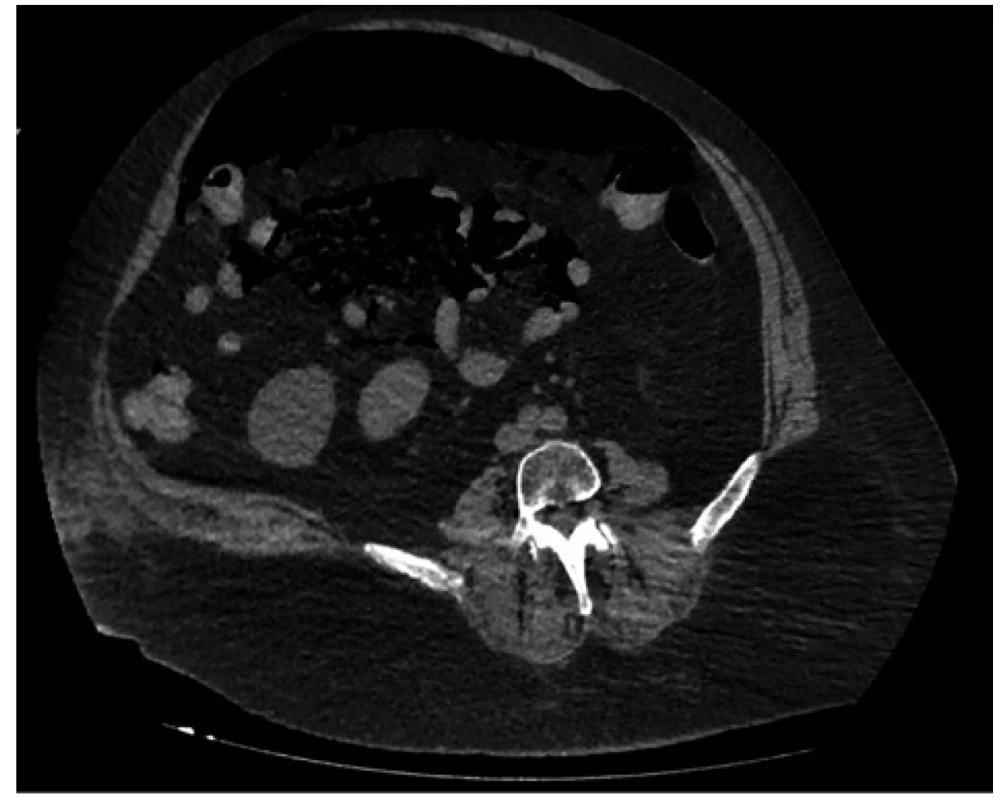
Za dodržení izolačních protiepidemických opatření jsme po proniknutí do dutiny břišní našli kolabované, ale vitální tenké kličky, které byly lemovány výrazným pneumomezenteriem. Plyn byl patrný také v závěsu tlustého střeva a žaludku (Obr. 3). Po důkladné revizi jsme na sigmatu nalezli drobný, asi 3mm defekt, který byl přelepený epiploickým apendixem. Proximálně od defektu byla stěna střevní ztluštělá. Zvažovali jsme prosté přešití defektu či resekci střeva dle Hartmanna – vzhledem k polymorbiditě pacientky jsme zvolili Hartmannovu resekci s vyšitím terminální sigmoideostomie. V histologickém preparátu byly popsány divertikly, perforační otvor střeva s prokrvácením okrajů, sliznice v místě perforace bez nekrotických změn. Cévy mesocolon měly jemnou stěnu a volná lumina.
Image 3. Peroperační nález – pneumomezenterium
Fig. 3: Peroperative finding – pneumomesenterium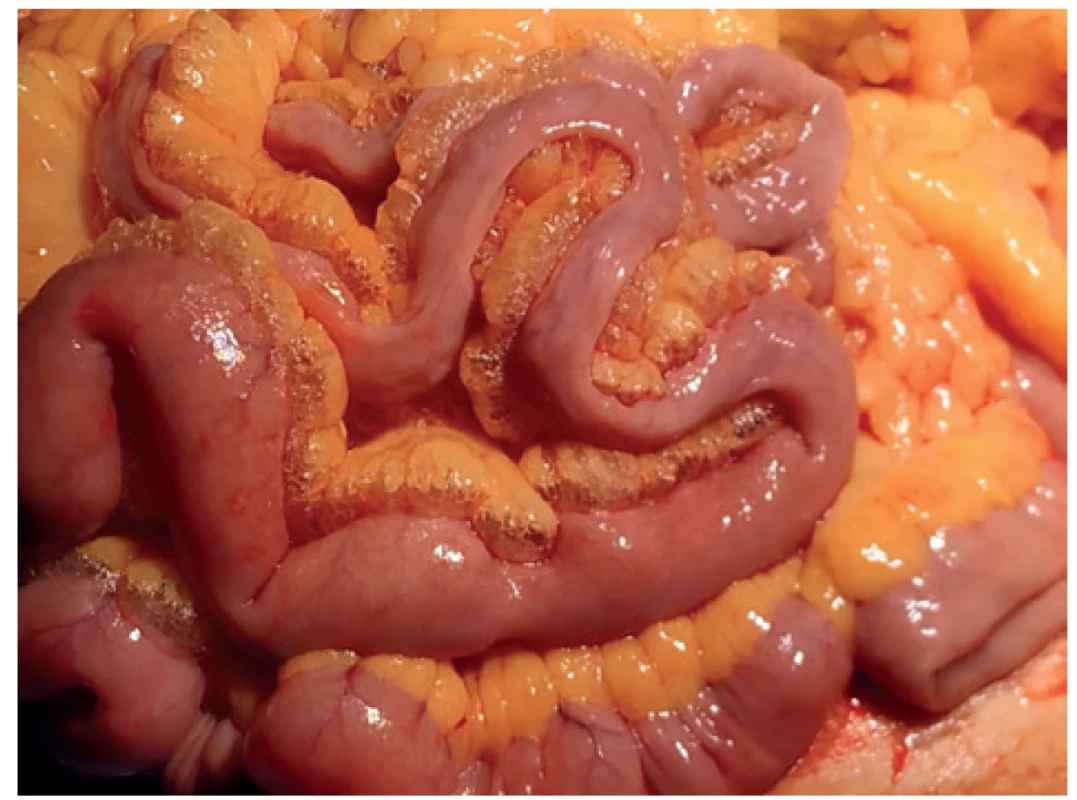
Pacientka byla pooperačně přijata na ARO, kde byla odloženě extubována. Přechodně vyžadovala vasopresorickou podporu. Osmý den byla přeložena zpět na covid stanici, odkud po 10 dnech po ukončení karanténních opatření byla přeložena na standardní chirurgické oddělení. Zde započala s rehabilitací, byla zaučena stran péče o stomii a dimitována do domácí péče.
Diskuze
Infekce virem SARS-CoV-2 je podmíněna navázáním virionu na receptor pro angiotenzin konvertující enzym (ACE 2 receptor). Tento receptor se vyskytuje nejen v plicích, ale také v cholangiocytech jater, renálních tubulech a ve sliznici zažívacího traktu [1]. Průjem bývá běžným doprovodným symptomem infekce covid-19. Virová RNA byla prokázána ve stolici infikovaných pacientů, v pozdějších stadiích onemocnění byl rektální stěr častěji pozitivní než stěr z oropharyngu [2,3]. Zažívací obtíže cca u 10 % pacientů předcházejí horečku a dušnost [4]. Na základě tohoto pozorování Henry et al. analyzovali, zda závažnost gastrointestinálních příznaků může predikovat celkový průběh covidové infekce [5]. Dle jejich výsledků je bolest břicha asociována s vysokým rizikem těžkého průběhu koronavirové infekce (OR 3,93 95% CI 1,64–9.38), nauzea a zvracení riziko zvyšují mírně (OR 1,65 95% CI 1,06–2,57), průjem nebývá asociován s těžkou pneumonií (OR 1,24 [95% CI 0,90–1,71). Lu Lin se s předchozím autorem shoduje ve frekvenci GIT příznaků před přijetím do nemocnice (11 %), v dalším průběhu se objeví až u 50 % hospitalizovaných [6]. Dle této práce průkaz SARS-CoV-2 ve stolici není indikátorem zažívacích obtíží, ale přítomnost viru ve sliznici zažívacího traktu zvyšuje pravděpodobnost závažného průběhu.
Chirurgické komplikace jsou prozatím referovány jen vzácně. De Nardi, et al. popsali případ pacienta s perforací pravostranného tračníku, který byl již extubován a respirační symptomy se postupně upravovaly, když došlo ke zhoršení stavu, bolestem břicha a pro nález pneumoperitonea byl revidován. Jako příčinu autoři zvažují přímé poškození kolonocytů koronavirem nebo alterovanou střevní motilitu po poškození autonomní střevní inervace [7]. O této etiologii můžeme uvažovat u našeho prvního pacienta.
Dick, et al. dokumentují případ ventilovaného pacienta, u kterého došlo pátý den k celkovému zhoršení – jednak ventilačních parametrů a současně nález na břiše nasvědčoval náhlé příhodě břišní. Bylo diagnostikováno pneumoperitoneum, zdrojem pravděpodobně perforace v oblasti horního GIT. Vzhledem k celkovému stavu pacienta a přání rodiny bylo postupováno konzervativně. Pacient devátý den zemřel [8].
Italští autoři popisují případ pacienta s ARDS a sterkorální peritonitidou při divertikulitidě [9], obdobně jako u naší druhé pacientky. Perforace u divertikulární nemoci tračníku nejsou raritou, nicméně je možné, že s onemocněním covid-19 se budou objevovat častěji (aktuálně na našem oddělení léčíme dalšího pacienta se sterkorální peritonitidou a současně covidovou pneumonií).
Práce z USA spíše spojuje perforaci s léčbou interleukinem IL-6 než samotnou nákazou. Četné viriony byly pozorovány na sliznici, fixované na povrch enterocytů, ale autoři neprokázali proniknutí těchto partikulí do buněk [10]. Infekce covid-19 je taktéž spojována s hyperkoagulačním stavem, perforaci na základě střevní ischemie popsali autoři Vargas, et al. [11]. Další pacient, který byl léčen v naší nemocnici, měl taktéž perforaci caeca na bázi ischemické nekrózy. Jeho osud však blíže nerozepisujeme, protože tato diagnóza byla stanovena až při pitvě, nikdy nebyl chirurgem vyšetřován. Jednalo se o pacienta na umělé plicní ventilaci (UPV), který vyžadoval hlubokou sedaci, kontinuální dialýzu, zemřel 22. den hospitalizace.
Závěr
Odborná veřejnost a prakticky celý svět se v současné době věnují covidové pandemii. V naší kazuistice jsme chtěli upozornit na to, že problematika tohoto onemocnění může mít vliv na práci chirurgů nejen ve smyslu omezení plánované operativy, ale také nutnosti provedení urgentních život zachraňujících výkonů. Perforace gastrointestinálního traktu je vždy závažnou náhlou příhodou břišní a u již kriticky nemocných může snadno být fatální. Mechanismus perforace gastrointestinálního traktu u covid-19 pozitivních pacientů nesouvisí vždy pouze s tvorbou mikrotrombů, příčinou může být také přímé působení viru na buňky střevní stěny. V každém případě je hlavním cílem tuto komplikaci odhalit včas, což zejména u ventilovaného, sedovaného pacienta nemusí být jednoduchý úkol.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Michaela Filová
Nemocniční 955
755 01 Vsetín
e-mail: filova@nemocnice-vs.cz
Sources
- Qi F, Qian S, Zhang S, et al. Single cell RNA sequencing of 13 human tissues identify cell types and receptors of human coronaviruses. Biochem Biophys Res Commun. 2020;526(1):135−140. doi: 10.1016/j.bbrc.2020.03.044.
- Cai J, Xu J, Lin D, et al. A case series of children with 2019 novel coronavirus infection: clinical and epidemiological features. Clin Infect Dis. 2020 Sep 12;71(6):1547−1551. doi: 10.1093/cid/ciaa198.
- Zhang W, Du R-H, Li B, et al. Molecular and serological investigation of 2019-nCoV infected patients: implication of multiple shedding routes. Emerg Microbes Infect. 2020;9 : 386–389. doi: 10.1080/22221751.2020.1729071.
- Wang D, Hu B, Hu C, et al. Clinical characteristics of 138 hospitalized patients with 2019 novel coronavirus–infected pneumonia in Wuhan, China. JAMA 2020;323(14):1406−1407.doi: 10.1001/jama.2020.1585.
- Henry BM, de Oliveira MHS, Benoit J, et al. Gastrointestinal symptoms associated with severity of coronavirus disease 2019 (COVID-19): a pooled analysis. Intern Emerg Med. Epub ahead of print 17 April 2020. doi: 10.1007/s11739-020-02329-9.
- Lin L, Jiang X, Zhang Z, et al. Gastrointestinal symptoms of 95 cases with SARS-CoV-2 infection. Gut 2020;69(6):997−1001. doi:10.1136/gutjnl-2020-321013.
- De Nardi P, Parolini DC, Ripa M, et al. Bowel perforation in a Covid-19 patient: case report. Int J Colorectal Dis. Epub ahead of print 27 May 2020. doi: 10.1007/s00384-020-03627-6.
- Kangas-Dick A, Prien C, Rojas K, et al. Gastrointestinal perforation in a critically ill patient with COVID-19 pneumonia. SAGE Open Med Case Rep. 2020;8 : 2050313X20940570. Published 2020 Jul 16. doi:10.1177/ 2050313X20940570.
- Costanzi A, Monteleone M, Confalonieri M, et al. COVID-19 and acute perforated diverticulitis: management and surgical timing. Minerva Chir. 2020 Dec;75(6):468−470. doi: 10.23736/S0026-4733.20.08487-4. Epub 2020 Sep 25.
- Schwab K, Hamidi S, Chung A, et al. Occult colonic perforation in a patient with coronavirus disease 2019 after interleukin-6 receptor antagonist therapy. Open Forum Infect Dis. 2020 Sep 12;7(11):ofaa424. doi: 10.1093/ofid/ofaa424.
- Almeida Vargas A, Valentí V, Sánchez Justicia C, et al. Severe colon ischemia in patients with severe coronavirus-19 (COVID-19). Rev Esp Enferm Dig. 2020 Oct;112(10):784−787. doi: 10.17235/reed.2020.7329/2020.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2021 Issue 7-
All articles in this issue
- Management ran v „době kovidové“
- Infekce v místě chirurgického výkonu a lokální management rány − metaanalýza
- Antibiotická terapie při léčbě kožního abscesu − metaanalýza
- Infekce cévních rekonstrukcí v aortoilické oblasti – náš pohled ve světle aktuálních doporučení Evropské společnosti cévní chirurgie − retrospektivní observační studie
- Léčba ileokolické invaginace v České republice
- Perforace tlustého střeva u pacientů s pneumonií covid-19 – kazuistiky
- Primární retroperitoneální mucinózní cystadenokarci-nom v těhotenství – kazuistika
- 3D printed custom-made titanium cranioplasty after repeatedly failed cranial reconstructions and surgical site infections
- Migrace síťky do tlustého střeva po opravě tříselné kýly – kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Infekce v místě chirurgického výkonu a lokální management rány − metaanalýza
- Antibiotická terapie při léčbě kožního abscesu − metaanalýza
- Léčba ileokolické invaginace v České republice
- Perforace tlustého střeva u pacientů s pneumonií covid-19 – kazuistiky
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

