-
Medical journals
- Career
Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti ako príčina ileózneho stavu
Authors: T. Vasilenko 1; A. Vrzgula 1; V. Pribula 1; R. Krajničák 1; M. Mýtnik 1; T. Špakovská 2; T. Muchová 2
Authors‘ workplace: Chirurgická klinika, Lekárska fakulta Univerzity Pavla Jozefa Šafárika v Košiciach a Nemocnica AGEL Košice - Šaca 1; Klinika radiológie, Lekárska fakulta Univerzity Pavla Jozefa Šafárika v Košiciach a Nemocnica AGEL Košice - Šaca 2
Published in: Rozhl. Chir., 2020, roč. 99, č. 9, s. 413-416.
Category: Case Report
doi: https://doi.org/10.33699/PIS.2020.99.9.414–418Overview
Petitova lumbálna hernia je raritný defekt brušnej steny lokalizovaný v oblasti dolného bedrového trojuholníka. Asi u 9 % pacientov s herniou v oblasti trigonum Petiti sa klinický stav skomplikuje inkarceráciou, najčastejšie hrubého čreva. Autori prezentujú kazuistiku 73 ročného pacienta prijatého a urgentne operovaného pre známky ileózneho stavu. Peroperačným nálezom bola inkarcerovaná ľavostranná lumbálna hernia v oblasti trigonum Petiti. Obsahom herniálneho vaku bola časť colon sigmoideum bez známok porušenej vitality. U pacienta bola vykonaná repozícia colon sigmoideum a plastika bránky lumbálnej hernie. Pooperačný priebeh bol bez komplikácií a pacient bol prepustený do domáceho liečenia 9. pooperačný deň. Predložená práca poukazuje na lumbálnu herniu v oblasti trigonum Petiti ako jednu z menej častých, avšak možných príčin vzniku ileózneho stavu. Taktiež poukazuje na potrebu včasnej diagnostiky inkarcerovanej lumbálnej hernie a jej urgentnú operačnú liečbu.
Klíčová slova:
lumbálna hernia – inkarcerácia – ileus – trigonum Petiti
ÚVOD
Lumbálna hernia je zriedkavá prietrž lokalizovaná v posterolaterálnej časti brušnej steny. Existenciu lumbálnej hernie ako prvý popísal Barbette v roku 1672. Do dnešného dňa bolo v odbornej literatúre popísaných len niečo vyše 300 prípadov [1]. Medzi dve možné oblasti herniácie patrí oblasť horného bedrového trojuholníka (lumbocosto-abdominálny trojuholník, trojuholník Grynfeltt – Lesshaft) a dolného bedrového trojuholníka (Petitov trojuholník). Horný bedrový trojuholník je zhora ohraničený XII. rebrom, prednú stenu tvorí musculus obliquus internus a zadnú musculus erector spinae. Zadnú stenu trigonum Petiti tvorí musculus latissimus dorsi, prednú stenu musculus obliquus externus a dolný okraj tvorí bedrová kosť [2].
Lumbálne hernie môžeme rozdeliť na vrodené (25 %) a získané. Získané hernie delíme na primárne (50 %) a sekundárne (25 %). Vyvolávajúcim faktorom sekundárnych lumbálnych hernií môže byť chirurgický zákrok, infekcia, prípadne trauma [3]. Väčšina lumbálnych hernií je jednostranná, najčastejšie sa nachádzajú na ľavej strane, a to hlavne v oblasti trigonum Grynfeltt – Lesshaft, menej často v trigonum Petiti [4]. Herniálny vak môže obsahovať rôzne orgány dutiny brušnej. Najčastejšie sú to časti hrubého čreva, ale aj tenké črevo, žalúdok či slezina [5]. Zvláštnosťou je takzvaná kĺzavá hernia, ktorá sa prejavuje intermitentnou obštrukciou hrubého čreva. Hernia v oblasti dolného bedrového trojuholníka bola prvýkrát opísaná Petitom v roku 1738 [6]. Až 91 % lumbálnych hernií v oblasti trigonum Petiti nie je akútnych a prejavujú sa postupnou narastajúcou masou v lumbálnej oblasti. U zvyšných 9 % pacientov sa lumbálna hernia skomplikuje inkarceráciou, najčastejšie hrubého čreva [7].
Mortalita pri inkarcerovanej lumbálnej hernii sa pohybuje v rozmedzí 10 %–50 %. Najčastejšie je spôsobená gangrénou inkarcerovanej časti čreva v dôsledku neskorej diagnostiky a liečby, a to hlavne u polymorbídnych pacientov [8]. Keďže lumbálne hernie sa vyskytujú veľmi zriedkavo, uvedené percentuálne údaje sú len orientačné.
KAZUISTIKA
73 ročný, obézny pacient s Body Mass Index (BMI) 32, po viacerých operačných výkonoch v dutine brušnej (klasická apendektómia, plastika umbilikálnej hernie, transabdominálna preperitoneálna plastika (TAPP) bilaterálnej inguinálnej hernie s následnou revíziou z ľavého pararektálneho rezu pre hemoperitoneum pre krvácanie z portu), bol vyšetrený na ambulancii Chirurgickej kliniky UPJŠ LF Nemocnice AGEL Košice - Šaca pre tri dni trvajúce a stupňujúce sa kolikovité bolesti v ľavej polovici brucha s opakovaným vracaním čistého vodnatého obsahu. Stolicu mal pacient naposledy pred troma dňami, teplotu, triašku a ani ťažkosti s močením neudával. Pri vstupnom fyzikálnom vyšetrení bola prítomná difúzna palpačná citlivosť brucha s maximom bolesti v ľavom mezogastriu. Jazvy po predošlých operáciách boli kľudné, bez známok herniácie. Tapottement bol bilaterálne negatívny, per rectum vyšetrenie bolo bez patologického nálezu. Auskultačne bolo počuteľné prelievanie črevného obsahu s prítomnosťou kovových fenoménov. V laboratórnom náleze bola pozorovaná leukocytóza (13,2×10⁹/l) pri C-reaktívnom proteíne (CRP) 7,5 mg/l a s hladinou hemoglobínu 136 g/l. Pri natívnom röntgenovom (RTG) vyšetrení brucha v stoji bol popísaný nález dilatácie hrubého čreva od colon sigmoideum orálne a známky ileózneho stavu (Obr. 1). Na realizovanom utrasonografickom vyšetrení (USG) brušných orgánov bol nález herniálneho vaku s bránkou šírky 30 mm v oblasti ľavého mezogastria. Obsahom vaku hernie bola črevná kľučka s hypoechogénnejšou stenou hrúbky 3 mm a menšie množstvo voľnej tekutiny (Obr. 2). Pacient udával už niekoľko rokov pretrvávajúce intermitentné ťažkosti s vyprázdňovaním stolice. Pred troma rokmi bolo realizované kolonoskopické vyšetrenie s negatívnym nálezom. Hlavnými internisticky liečenými diagnózami boli arteriálna hypertenzia, hyperurikémia a dyslipidémia.
Image 1. Natívna RTG snímka brucha v stoji s nálezom ileu hrubého čreva
Fig. 1: Native abdominal X-ray with finding of the large bowel obstruction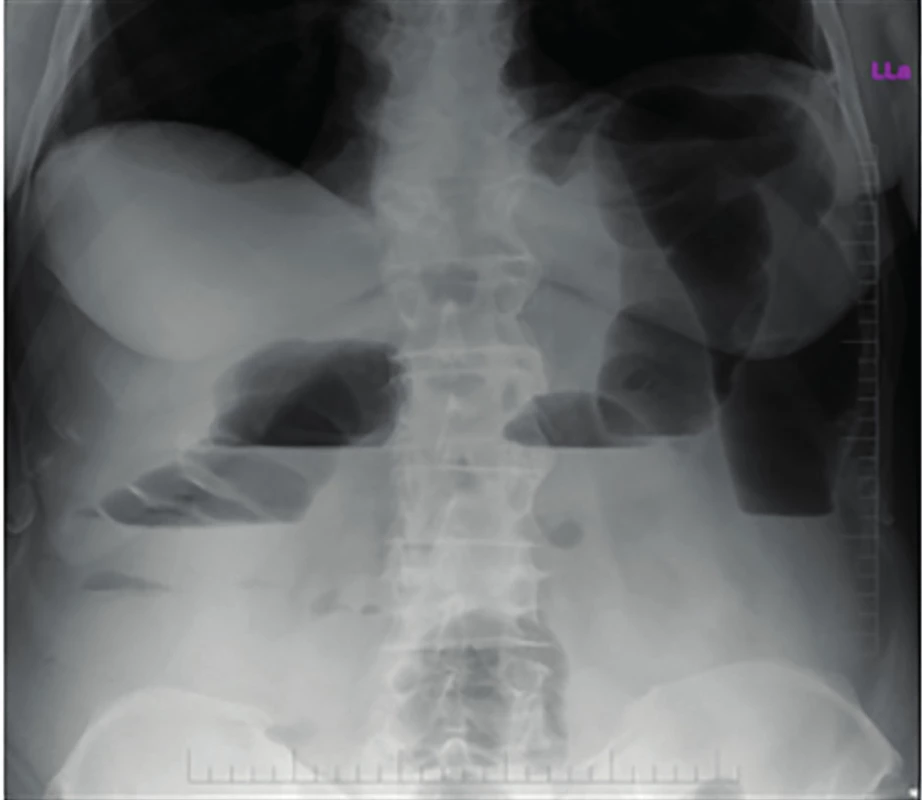
Image 2. USG brucha s nálezom anechogénnej tekutinovej kolekcie (biela hviezda) okolo herniovanej črevnej kľučky (čierne šípky) a prerušením kontinuity svalovej fascie (biele šípky) – herniálna bránka
Fig. 2: Abdominal USG with findings of an anechogenic fluid collection (white star) around the herniated colon loop (black arrows) and interruption of the continuity of the muscular fascia (white arrows) - hernial gate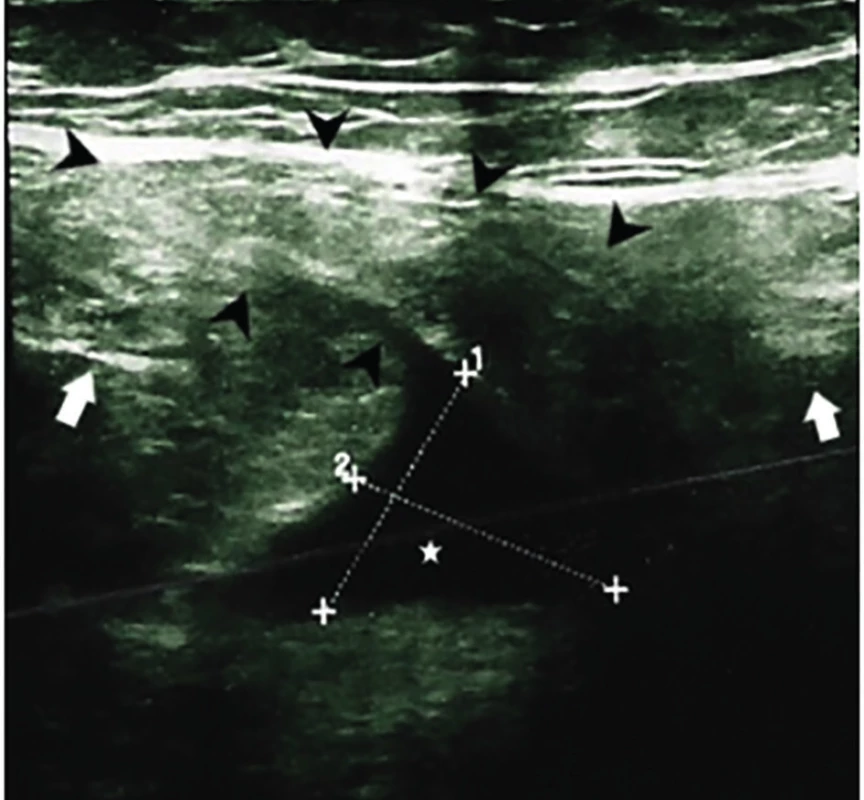
Pacient bol prijatý pre ileózny stav a vzhľadom na klinický nález bol po nevyhnutnej predoperačnej príprave indikovaný na urgentný operačný výkon. Dutina brušná bola otvorená strednou laparotómiou, kde boli prítomné rozsiahle zrasty po predošlých operáciách. Postupne bola vykonaná adheziolýza a zrevidované celé tenké črevo a pravá polovica hrubého čreva až po colon transversum. V ďalšom priebehu operácie bola postupne uvoľnená ľavá polovica hrubého čreva s nálezom dolichosigmy a dilatácie hrubého čreva od colon sigmoideum orálnym smerom. Rektum bolo voľné, palpačne bez patologického nálezu. Oblasť prechodu colon descendens a sigmoideum bola pevne fixovaná k posterolaterálnej stene dutiny brušnej. Po uvoľnení danej oblasti od zrastov bola verifikovaná inkarcerovaná lumbálna hernia v oblasti trigonum Petiti o veľkosti bránky cca 30×30 mm (Obr. 3). Obsahom herniálneho vaku bolo malé množstvo slamovožltej tekutiny a orálna časť colon sigmoideum. Hrubé črevo bolo z herniálneho vaku postupne uvoľnené, javilo známky inkarcerácie, avšak bez poruchy vitality. Bránka lumbálnej hernie bola z dutiny brušnej strechovito uzavretá v dvoch vrstvách jednotlivými stehmi zaberajúcimi svalovú fasciu. Na uzavretie bránky bol použitý dlhodobovstrebateľný materiál hrúbky 2 (Obr. 4). Po toalete a drenáži dutiny brušnej bola laparotomická rana suturovaná po vrstvách.
Image 3. Bránka Petitovej lumbálnej hernie
Fig. 3: Petit´s lumbar hernia gate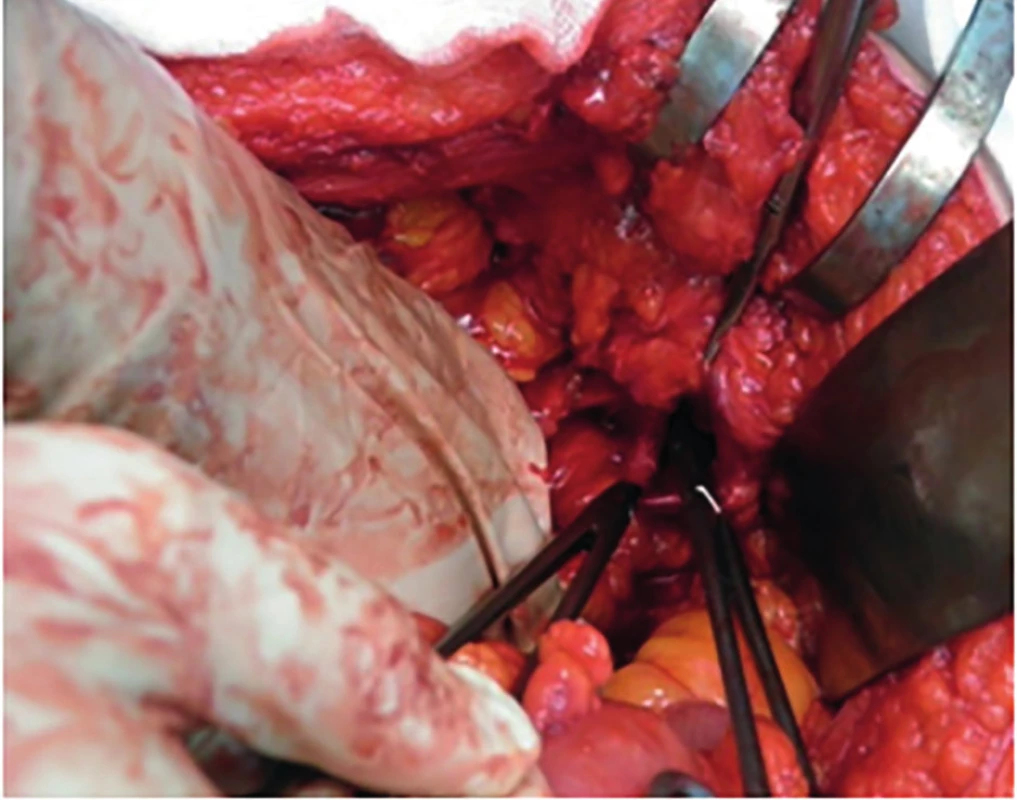
Image 4. Stav po uzavretí bránky lumbálnej hernie
Fig. 4: Status after closing the lumbar hernia gate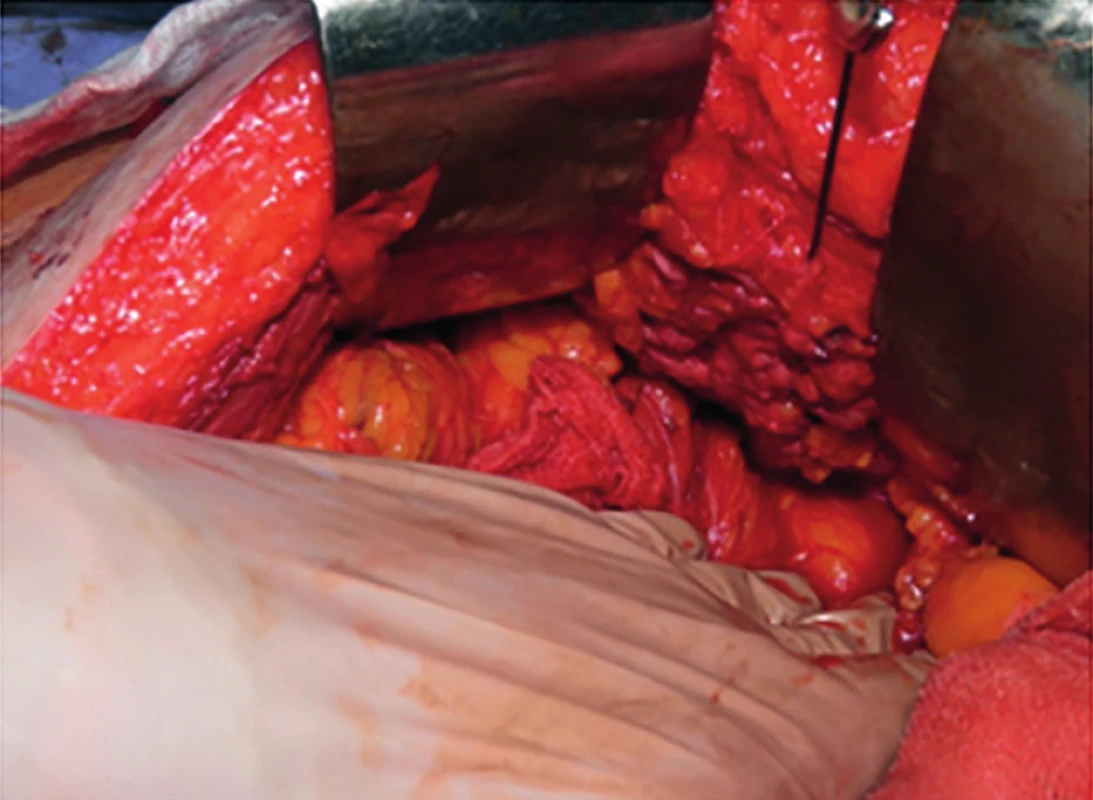
Pooperačný priebeh bol bez komplikácií. Pacient bol postupne zaťažený stravou a 9. pooperačný deň bol prepustený do domáceho liečenia. 12. pooperačný deň bola realizovaná ambulantná kontrola pacienta. Jeho klinický stav bol uspokojivý, laparotomická rana bola zhojená a stehy extrahované. V súčasnosti, tri roky po operačnom výkone, pacient nejaví klinické známky recidívy a udáva zlepšené vyprázdňovanie stolice.
DISKUSIA
Klinické príznaky lumbálnej hernie sú variabilné. Najčastejšie sa prejavuje bolesťami v driekovej oblasti, bolesťami brucha a problematickým vyprázdňovaním stolice, avšak môže byť aj úplne asymptomatická. Pokročilým nálezom je prítomnosť hmatnej rezistencie v driekovej oblasti zvýrazňujúca sa pri kašli. V niektorých prípadoch sú prvým príznakom herniácie až známky mechanickej obštrukcie pri inkarcerácii čreva [9]. Predikčným miestom pre vznik lumbálnej hernie je ľavá strana, kde sa udáva riziko inkarcerácie hrubého čreva až 25 % [1]. Lumbálna hernia sa môže vyskytovať v koexistencii s iným typom hernie brušnej steny (13 % pacientov), najčastejšie s inguinálnou herniou, a to hlavne u starších pacientov [8]. V nami prezentovanej kazuistike bola diagnostika inkarcerovanej lumbálnej hernie na základe fyzikálneho vyšetrenia komplikovaná, a to hlavne z dôvodu obezity pacienta a menších rozmerov herniácie. V takýchto prípadoch sú nápomocné zobrazovacie modality, ako je ultrasonografia (USG), počítačová tomografia (CT) či magnetická rezonancia (MRI). Röntgenová (RTG) snímka brucha je väčšinou vhodná len na posúdenie možnej črevnej obštrukcie, tak ako tomu bolo aj v prípade nášho pacienta. USG diagnostika lumbálnej hernie je založená na prítomnosti defektu v brušnej stene a vaku hernie s jeho obsahom, ktorým je najčastejšie časť čreva. Preferovanou zobrazovacou metódou pri diagnostike lumbálnej hernie je CT vyšetrenie, ktoré nám poskytne najlepšie informácie o anatomických pomeroch a obsahu herniálneho vaku. Jeho nevýhodou je časová náročnosť vyšetrenia, čo môže viesť k oneskorenej diagnostike v prípade akútnych stavov [9,10]. Keďže u nami prezentovaného pacienta boli prítomné jednoznačné klinické a RTG známky črevnej obštrukcie, rozhodli sme sa od CT vyšetrenia upustiť a pacienta sme indikovali na urgentný operačný výkon. Nakoľko u pacienta, napriek inkarcerácií hrubého čreva, nedošlo k poruche jeho vitality, nebol nutný resekčný výkon.
Podľa najnovších odporúčaní môže byť lumbálna hernia chirurgicky riešená otvoreným prístupom s použitím preperitoneálne uloženého aloplastického materiálu, alebo laparoskopickým prístupom s použitím preperitoneálne, alebo intraperitoneálne uloženého aloplastického materiálu [11]. Pri rozhodovaní sa pre vhodný chirurgický prístup musíme brať na zreteľ celkový stav pacienta a pridružené ochorenia, charakteristické vlastnosti prietrže a urgentnosť operačného výkonu. V prípade urgentného operačného výkonu, ktorý je u lumbálnych hernií najčastejšie spojený s črevnou obštrukciou, sa javí byť najvýhodnejším otvorený prístup prostredníctvom strednej laparotómie. Tento prístup nám umožňuje vykonať kompletnú revíziu dutiny brušnej, a tým aj vylúčiť ďalší doposiaľ nediagnostikovaný patologický nález. Výhodou je aj možnosť repozície inkarcerovaných orgánov dutiny brušnej lokalizovaných v herniálnom vaku a posúdenie ich vitality. Taktiež nám uľahčuje prípadnú resekciu čriev, uzavretie bránky prietrže a v neposlednom rade aj toaletu a drenáž dutiny brušnej [8]. Laparoskopický prístup môžeme využiť u hemodynamicky stabilných pacientov, bez známok difúznej peritonitídy, v počiatočnom štádiu ileózneho stavu (<24 hodín od nástupu príznakov ) a u pacientov, ktorí doposiaľ neabsolvovali rozsiahle operácie v dutine brušnej (bez strednej laparotómie). U týchto pacientov neboli pozorované štatisticky významné rozdiely v miere poranenia čriev či mortality pri otvorenom, respektíve laparoskopickom prístupe. Pri plne rozvinutom ileóznom stave má laparoskopia svoje obmedzenia a komplikácie. Dochádza k dilatácii čriev a k zníženiu pevnosti ich steny, čím sa táto metóda stáva technicky náročnejšou, možnosti enterotómie a desuflácie čreva sú obmedzené a v neposlednom rade sa zvyšuje riziko iatrogénnej perforácie čreva [12].
Spôsob uzatvorenia bránky lumbálnej hernie pri urgentnom operačnom výkone u pacienta s inkarceráciou čreva a jeho prípadnou resekciou (potenciálne kontaminované operačné pole), závisí od samotnej veľkosti bránky, ale aj od celkového nálezu v dutine brušnej. Malé alebo stredne veľké bránky môžu byť primárne uzavreté sutúrou fascie transversalis a fascie musculus transversus abdominis. Na uzavretie bránok väčších rozmerov je vhodnejšie použiť aloplastický materiál vo forme polypropylénových sieťok, pri ktorých je udávané menšie riziko recidívy ochorenia. Použitie sieťok sa však neodporúča v prípadoch resekcie čreva z dôvodu jeho gangrény či perforácie, kedy môže dôjsť ku kontaminácii dutiny brušnej. V takomto prípade je vysoké riziko infekcie tkanív v mieste aloplastického materiálu, čoho dôsledkom môžu byť opakované revízie operačnej rany s extrakciou sieťky a vysokou pravdepodobnosťou recidívy ochorenia [13]. V prípade nášho pacienta sme sa vzhľadom na urgentnosť operačného výkonu, inkarceráciu hrubého čreva a veľkosť bránky rozhodli pre strechovité uzavretie bránky hernie vo dvoch vrstvách, a to jednotlivými stehmi zaberajúcimi svalovú fasciu. Na uzavretie bránky bol použitý dlhodobovstrebateľný materiál hrúbky 2, s ktorým máme na našom pracovisku dobré skúsenosti pri plastikách ventrálnych hernií, hlavne u obéznych pacientov (Obr. 4).
Pri elektívnom riešení lumbálnych hernií sa využíva viacero možností uzavretia herniálnej bránky. Od primárnej sutúry, cez rotačné laloky gluteálnych a chrbtových svalov až po uzavretie hernie pomocou aloplastického materiálu. Použitie polypropylénových sieťok sa zdá byť z dlhodobého hľadiska najviac výhodné vzhľadom na nízku mieru recidívy ochorenia. Môžeme si zvoliť medzi peritoneálnym prístupom a extraperitoneálnym prístupom z incízie v lumbálnej oblasti. V súčasnosti sa otvorený prístup využíva hlavne pri veľkých komplikovaných herniách. Pri menších nekomplikovaných herniách je vzhľadom na jeho výhody, ako je rýchlejšia rekonvalescencia, nižšia miera bolesti a ranových komplikácií preferovaný laparoskopický preperitoneálny prístup. Táto metóda je však technicky náročnejšia a vyžaduje si väčšie skúsenosti v oblasti laparoskopickej chirurgie [8,11,13]. Alternatívou laparoskopie je robotický transabdominány preperitoneálny prístup. Táto metóda v sebe zahŕňa výhody ako otvoreného, tak aj miniinvazívneho prístupu. Napriek tomu, že doposiaľ nie sú zverejnené výsledky robotickej liečby lumbálnych hernií, môžeme očakávať, že táto metóda v budúcnosti nahradí laparoskopickú techniku [14].
ZÁVER
Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti predstavuje jednu z menej častých, avšak možných príčin vzniku ileózneho stavu. Vzhľadom na malý počet pacientov s inkarcerovanou lumbálnou herniou nie je v súčasnosti preferovaná konkrétna operačná metóda. V prípade urgentného operačného výkonu sa javí byť najvýhodnejším otvorený prístup prostredníctvom strednej laparotómie, kedy je možné vykonať kompletnú revíziu dutiny brušnej s ošetrením inkarcerovaných častí brušných orgánov. Uzatvorenie malej a stredne veľkej bránky lumbálnej hernie sa najčastejšie vykonáva primárnou sutúrou. Pri herniáciách väčších rozmerov je možné použiť aj aloplastický materiál, avšak len v prípadoch, kedy nedošlo ku kontaminácií dutiny brušnej. Pri inkarcerovanej lumbálnej hernii by mal byť kladený dôraz na jej včasnú diagnostiku a urgentnú operačnú liečbu, nakoľko práve tieto dva aspekty najviac ovplyvňujú morbiditu a mortalitu pacientov.
Zoznam skratiek:
BMI – Body Mass Index
CRP – C-reaktívny proteín
CT – počítačová tomografia
MRI – magnetická rezonancia
RTG – röntgenové žiarenie
TAPP – transabdominálna preperitoneálna plastika
USG – ultrasonografia
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise, s výnimkou kongresových abstraktov a klinických odporúčaných postupov.
MUDr. Tomáš Vasilenko, PhD.
Chirurgická klinika UPJŠ LF
Nemocnica AGEL Košice - Šaca
e-mail: tomas.vasilenko@nke.agel.sk
Sources
- Stamatiou D, Skandalakis JE, Skandalakis LJ, et al. Lumbar hernia: surgical anatomy, embryology, and technique of repair. Am Surg. 2009;75(3):202–207.
- Skandalakis JE, Colborn GL, Wiedman TA. Skandalakis’ surgical anatomy: the embryologic and anatomic basis of modern surgery. Athens, Paschalidis Medical Publications 2004 : 457–460.
- Swartz WT. Lumbar hernias. J Ky State Med Assoc. 1954;52 : 673–678.
- Swartz WT. Lumbar hernia. In: Nyhus LM, Condon RE (eds) Hernia 2nd ed. Philadelphia, Lippincott 1978 : 409–426.
- Devlin HB, Kingsnorth A. Lumbar hernia. In: Devlin HB, Kingsnorth A (eds). Management of abdominal hernias. 2nd ed. London, Chapman & Hall Medical 1998 : 223–224.
- Horovitz IL, Schwarz HA, Dehan A. A lumbar hernia presenting as an obstructing lesion of the colon. Dis Colon Rectum 1986;29(11):742–744. doi: 10.1007/BF02555323.
- Pang RR, Makowski AL. Inferior lumbar triangle hernia with incarceration. Am J Emerg Med. 2019;37(6):1218.e5-1218.e6. doi: 10.1016/j.ajem.2019.04.011.
- Suarez S, Hernandez JD. Laparoscopic repair of a lumbar hernia: report of a case and extensive review of the literature. Surg Endosc. 2013, 27(9):3421–3429. doi: 10.1007/s00464-013-2884-9.
- Zhou X, Nve JO, Chen G. Lumbar hernia: clinical analysis of 11 cases. Hernia 2004;8(3):260–263. doi: 10.1007/s10029-004-0230-9.
- Spangen L. Spigelian hernia. World J Surg. 1989;13(5):573–580. doi: 10.1007/BF01658873.
- Henriksen NA, Kaufmann R, Simons MP, et al. EHS and AHS guidelines for treatment of primary ventral hernias in rare locations or special circumstances. BJS Open 2020;4(2):342–353. doi: 10.1002/bjs5.50252.
- Rami Reddy SR, Cappell MS. A systematic review of the clinical presentation, diagnosis, and treatment of small bowel obstruction. Curr Gastroenterol Rep. 2017;19(6):28. doi: 10.1007/s11894-017-0566-9.
- Sartelli M, Coccolini F, van Ramshorst GH, et al. WSES guidelines for emergency repair of complicated abdominal wall hernias. World J Emerg Surg. 2013;8(1):50. doi: 10.1186/1749-7922-8-50.
- Beffa LR, Margiotta AL, Carbonell AM. Flank and lumbar hernia repair. Surgical Clinics of North America 2018;98(3):593–605. doi:10.1016/j.suc.2018.01.009.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2020 Issue 9-
All articles in this issue
- Cirkulující matrixové metaloproteinázy jako biomarkery u kolorektálního karcinomu
- Změny normotermie během operačních výkonů
- Chirurgická léčba rozsáhlé perianální hidradenitidy
- Je nutné zjišťovat dopady covidu-19 na chirurgická pracoviště?
- Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti ako príčina ileózneho stavu
- Operační management pacienta po manuální repozici uskřinuté tříselné kýly: review
- Transplantace jater od dárců s nevratnou zástavou oběhu – první zkušenosti v České republice
- Rozsáhlé poranění žlučových cest po laparoskopické cholecystektomii řešené tri-hepatikojejunoanastomózou na Y-Roux kličku: kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Chirurgická léčba rozsáhlé perianální hidradenitidy
- Inkarcerovaná lumbálna hernia v oblasti trigonum Petiti ako príčina ileózneho stavu
- Změny normotermie během operačních výkonů
- Rozsáhlé poranění žlučových cest po laparoskopické cholecystektomii řešené tri-hepatikojejunoanastomózou na Y-Roux kličku: kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

