-
Medical journals
- Career
Koincidencia akútnej cholecystitídy a akútnej apendicitídy
Authors: T. Jankovič; M. Bakoš; J. Korček
Authors‘ workplace: Chirurgická klinika FN Nitra
Published in: Rozhl. Chir., 2018, roč. 97, č. 4, s. 183-186.
Category: Case Report
Overview
Akútna cholecystitída a akútna apendicitída sú najčastejšie diagnózy a najčastejší dôvod k operácii v chirurgickej praxi. Ich simultánny priebeh je ale raritný. Autori prezentujú priebeh ochorenia, diagnostiku a operačné riešenie stavu, pričom poukazujú na množstvo faktorov, ktoré zohrávajú dôležitú úlohu v procese diagnostiky a terapie pacienta. Taktiež zdôrazňujú individuálny prístup nielen z hľadiska pacienta, ale aj chirurga. Problematika raritnej koincidencie oboch ochorení prináša so sebou množstvo otázok, na ktoré ale chýbajú odpovede.
Kľúčové slova:
akútna cholecystitída − akútna apendicitída − koincidenciaÚVOD
Koincidencia akútnej cholecystitídy a akútnej apendicitídy je pomerne vzácna. Od roku 1955 bolo v literatúre popísaných len niekoľko podobných prípadov [1−4]. Vzhľadom na tento fakt, nie je vôbec jasné, ako v prípade simultánneho priebehu týchto dvoch stavov postupovať, akým spôsobom pacienta operovať, resp. nie je presne zadefinovaný ani etiologický faktor vzniku týchto dvoch zápalových ochorení. Otázky ,,čo bolo skôr“ a ,,ktoré z týchto ochorení je vyvolávajúcim faktorom a ktoré je komplikáciou“, nie sú zodpovedané.
Taktiež liečba simultánneho priebehu týchto ochorení nie je jasne zadefinovaná. V súčasnosti, v ére laparoskopie, je viac ako isté , že väčšina chirurgov začne výkon laparoskopicky. Ale ako postupovať ďalej, bude závisieť od skúsenosti a laparoskopickej zdatnosti konkrétneho chirurga.
KAZUISTIKA
Uvádzame prípad 38 ročného pacienta hospitalizovaného na našej klinike od 11. 7. 2016 do 22. 7. 2016. Pacienta sme prijali s diagnózou akútnej cholecystitídy s USG verifikovanou cholecystolitiázou. Nezvyčajné je, že aj napriek ATB terapii sa počas hospitalizácie vyvinula akútna apendicitída.
V anamnéze pacient udával 3 dni bolesti brucha pod pravým rebrovým oblúkom a v epigastriu, s vyžarovaním pod pravú lopatku. Doma zvracal, teplotu si nemeral, pri stolici a močení ťažkosti neudával. Pri príjme bolo u pacienta realizované RTG a USG brušnej dutiny s nálezom cholecystolitiázy s cholecystitídou. Cholecysta bola tvaru frigickej čiapky. Anamnesticky pacient neudával žiadne závažné ochorenia, ani operácie, taktiež neudával žiadne alergie. Bol fajčiar, rodinná anamnéza bola negatívna.
Pri príjme boli realizované laboratórne vyšetrenia s eleváciou zápalových parametrov a sérových bilirubínov (leukocyty 16,2, fibrinogén 6,40, celkový bilirubín 44,0, priamy bilirubín 8,1, AST 0,33, ALT 0,63, GMT 0,76, ALP 1,36, amylázy v sére 0,32, CRP 99,70).
Počas hospitalizácie bola podávaná i.v. ATB terapia (dvojkombinácia amoxicilín/kyselina klavulánová + metronidazolový derivát). Napriek infúznej terapii po prechodnom zmiernení ťažkostí došlo u pacienta opäť k zhoršeniu brušného nálezu. Pacient začal udávať bolesti v pravom meso a hypogastriu. Laboratórne naďalej pretrvávala elevácia zápalových parametrov (leukocyty od 12,0 do 15,0, CRP od 51−149). Hodnoty bilirubínov mali klesajúcu tendenciu, hepatálne enzýmy už boli v norme . Klinicky pretrvávali bolesti v celej časti pravého brucha, postupne ale s presunom do pravého podbrušia, kde bolo naznačené peritoneálne dráždenie. Pacient bol opakovane subfebrilný. Vzhľadom na celkový stav bolo realizované CT vyšetrenie s nálezom akútnej apendicitídy a subakútnej cholecystitídy (Obr. 1,2).
Image 1. Akútna apendicitída Fig. 1: Acute appendicitis 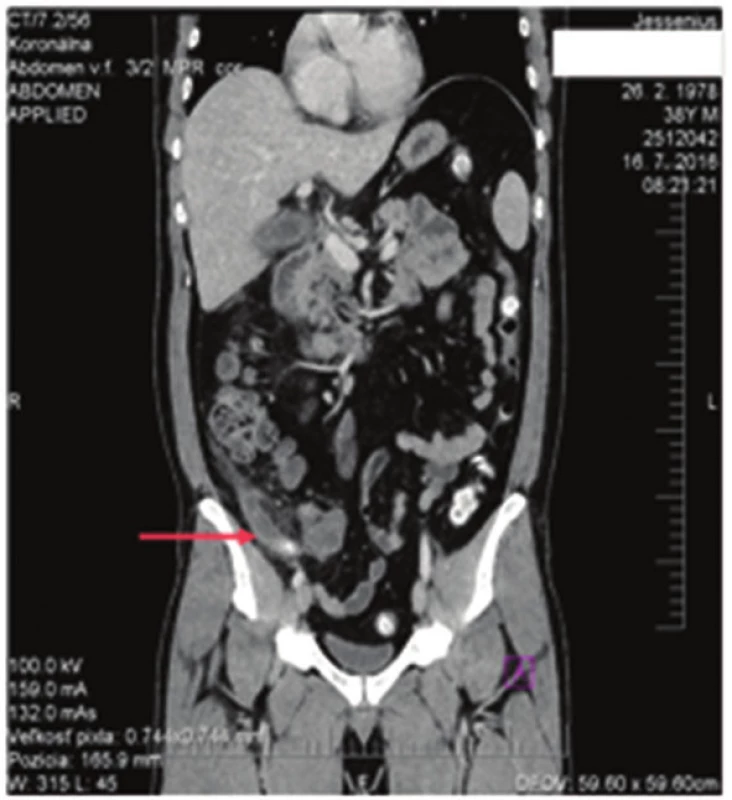
Image 2. Subakútna cholecystitída Fig. 2: Subacute cholecystitis 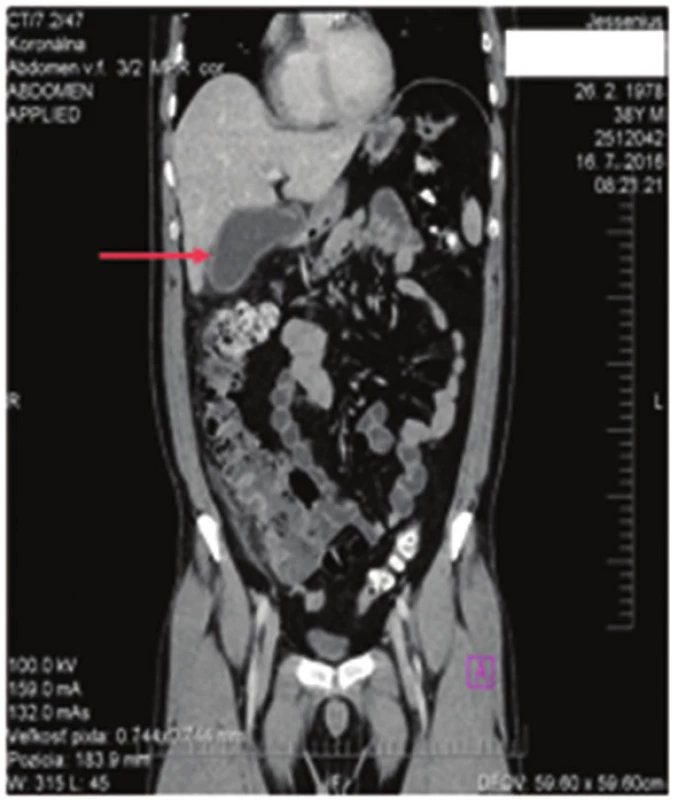
Vzhľadom na celkový stav pacienta a CT nález bol pacient indikovaný k operácii ( t.j. 5. deň od prijatia). Operujúci chirurgovia sa rozhodli pre laparoskopickú operáciu. Nález v brušnej dutine zodpovedal CT nálezu − difúzna peritonitída s purulentným výpotkom, cholecysta so zhrubnutou stenou kompletne obalená v omente, ale bez gangrenóznych zmien. Nález bol hodnotený ako cholecystitis subacuta a cholecysta bola ponechaná in situ. Následne bola vizualizovaná časť dorzolaterálne uloženého, gangrenózne zmeneného appendix vermiformis. Vzhľadom na neprehľadné pomery a pokročilý nález sa operujúci chirurgovia rozhodli pre konverziu. Pararektálnym rezom vpravo bola otvorená brušná dutina, pričom appendix vermiformis bol dĺžky 10 cm, v celej dĺžke gangrenózne zmenený, bez perforácie. Dodatočné bioptické vyšetrenie potvrdilo gangrenóznu apendicitídu s hnisavou periapendicitídou. V pooperačnom období bola podávaná už trojkombinácia ATB i.v. (k pôvodnej dvojkombinácii sa pridal aminoglykozid). Drén bol extrahovaný na tretí pooperačný deň. Pacient bol afebrilný, realimentovaný, s poklesom zápalových markerov (Tab. 1) a hojením operačnej rany per primam intentionem. Pacient bol prepustený na 7. pooperačný deň v dobrom zdravotnom stave do domáceho liečenia s naplánovanou cholecystektómiou. Pacient bol elektívne operovaný laparoskopickým prístupom o 2 mesiace. Počas operácie boli popísané adhézie po apendektómii, hepar bez ložiskových zmien, cholecysta hrubostenná veľkosti 8x7x5 cm s pericholecystickými adhéziami. Laparoskopický výkon bol sprevádzaný miernym krvácaním z lôžka, ale bez výraznejších komplikácií. Pacient bol na tretí pooperačný deň prepustený domov v dobrom stave.
Table 1. Laboratórne výsledky počas hospitalizácie Tab. 1: Laboratory results during hospitalization 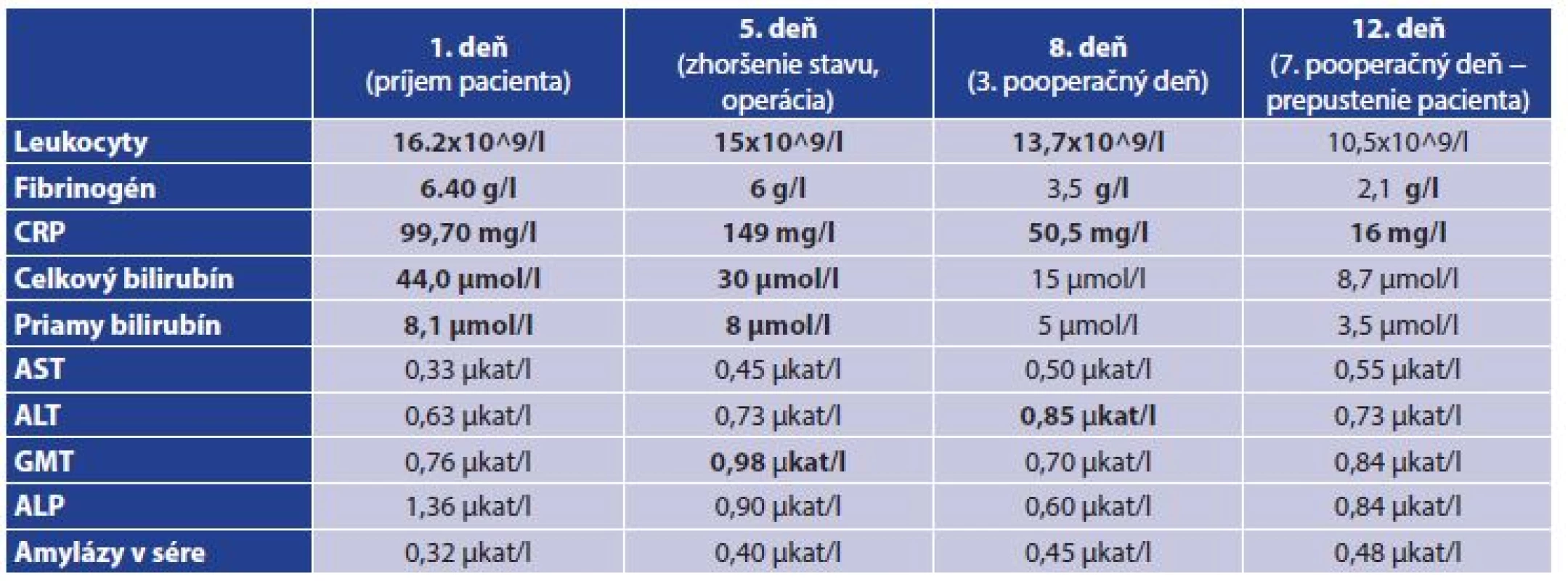
DISKUSIA
V prípade simultánneho priebehu týchto dvoch zápalových ochorení sa dostáva do popredia otázka správnej diagnostiky. Pri vyšetrení pacient udáva bolesti v celej pravej časti brucha, pričom presná lokalizácia sa môže meniť v závislosti od zvýraznenia ťažkostí, či už pod pravým rebrovým oblúkom alebo v apendikálnej oblasti. V laboratórnom obraze dominuje elevácia CRP, môže sa pridať hyperbilirubinémia, mierna elevácia hepatálnych enzýmov a leukocytóza [4,5]. Tento obraz by svedčil pre rozvinutú akútnu cholecystitídu. Je vhodné realizovať USG dutiny brušnej. Popis zhrubnutia žlčníka a tekutina nachádzajúca sa pericholecysticky zapadá do obrazu cholecystitídy. V prípade apendicitídy ale nemusí USG podať jasný nález. Tekutina medzikľučkovo a apendix nezobrazený v prípade meteorizmu je častý nález sonografických vyšetrení. Opäť sa preto dostávame na začiatok k dôležitosti anamnestického údaju o bolesti v pravom podbruší a palpačného nálezu v danej oblasti. Ak je diskrepancia medzi USG nálezom a klinickým stavom pacienta, je nutné realizovať CT vyšetrenie brušnej dutiny.
V roku 2007 bol popísaný vzťah medzi hyperbilirubinémiou a akútnou apendicitídou. Už predtým sa pri zápalových ochoreniach sledoval vzostup bilirubínu. Najčastejšie sa tento jav sledoval u novorodencov pri G bakteriálnej infekcii. Patogenéza hyperbilirubinémie súvisí s bakteriémiou a uvoľnením endotoxínu [6]. Pri apendicitíde sú najčastejšie izolované baktérie E. coli a baktérie z rodu Bacteroides. Počas vývoja apendicitídy dochádza na sliznici apendixu k ulceráciám, čo umožňuje prestup baktérií do muscularis propria a spôsobuje akútnu hnisavú apendicitídu [7]. V ďalšom štádiu dochádza k edému, k ischémii, ku gangréne a perforácii apendixu. Celý proces je sprevádzaný výraznou bakteriálnou inváziou a uvoľňovaním cytotoxínov. Množstvo zachytených baktérií u pacientov s gangrenóznym apendixom je 5krát väčší ako u pacientov s neperforovanou formou apendicitídy. Následne dochádza ku translokácii baktérií cez portálny systém do pečene a ďalej do arteriálneho systému. Prítomnosť baktérií v pečeňovom parenchýme, resp. samotný endotoxín, interferuje s exkréciou bilirubínu na úrovni biliárnych duktov. Presný mechanizmus tejto biochemickej obštrukcie nie je známy . Výsledkom je hyperbilirubinémia [8]. Tá je pri perforovanej apendicitíde 3krát vyššia ako pri neperforovanej forme zápalu apendixu [9]. Práve z tohto dôvodu je nutné pri hyperbilirubinémii myslieť nielen na ochorenie žlčníka, ale je nutné pátrať aj po možnej apendicitíde.
V samotnej liečbe akútnej cholecystitídy môžeme postupovať dvomi základnými spôsobmi. Prvý spôsob je konzervatívny t.j. ATB , infúzie a spazmoanalgetiká. Druhý spôsob je operačný. Operačne je možné v liečbe akútnej cholecystitídy postupovať viacerými spôsobmi. Doteraz ale nie je zadefinovaný spoločný postup chirurgickej intervencie. Z hľadiska prístupu do brušnej dutiny môžeme výkon realizovať klasicky tj. laparotómiou, alebo laparoskopicky.
Hlavným problémom v operačnom riešení akútnej cholecystitídy je načasovanie operačnej intervencie, resp. nájsť taký časový interval, pri ktorom je operácia z pohľadu pacienta najbezpečnejšia a z pohľadu chirurga výkon najmenej zaťažený komplikáciami. Tento tzv. timing operácie je predmetom diskusií, ale čoraz viac sa poukazuje na nutnosť včasného riešenia akútnej cholecystitídy laparoskopickým spôsobom [10,11].
Optimálnym načasovaním operácie sa celosvetovo zaoberalo viacero štúdií. Podľa smernice DVGA (Deutche Gesselschaft für Allgemein und Viszeralchirurgie) je akútna cholecystitída indikáciou k včasnej laparoskopickej cholecystektómii (early laparoscopy) v intervale do 72 h od diagnostikovania zápalu. V literatúre sa označuje tento interval ako ,,zlaté“ okno. Čoraz viac sa ale do popredia dostáva nový interval a nové ,,zlaté“ okno operácie, a to operácia do 24 hodín. Nasledujúce obdobie do 72 hodín sa už považuje za tzv. ,,strieborné“ okno. Smernica EAES (European Association for Endoscopic Surgery) odporúča chirurgickú intervenciu bez konkrétneho načasovania operácie. Podľa tejto štúdie nie sú rozdiely v úspešnosti liečby medzi včasnou a odloženou cholecystektómiou. SAGES smernica (Society of American Gastrointestinal Endoscopic Surgeons) nepopisuje zvýšené množstvo konverzií a komplikácií pri odloženej cholecystektómii [12].
Tokijská smernica popisuje rozdielny postup pri jednotlivých stupňoch akútnej cholecystitídy od ľahkej až po ťažkú cholecystitídu. Pri ľahkej a stredne ťažkej cholecystitíde sa odporúča včasná cholecystektómia. Pri ťažkej cholecystitíde sa doporučuje perkutánna drenáž žlčníka a následné odloženie cholecystektómie. Posledná publikovaná štúdia na túto tému pochádza z Nemecka. Multicentrická štúdia svojimi výsledkami podporuje tzv. ,,immediate laparoscopic cholecystectomy“ ako metódu liečby akútnej cholecystitídy [13]. Manažment liečby závisí aj od typu oddelenia, na ktoré je pacient s akútnou cholecystitídou prijatý. Na chirurgických oddeleniach prevláda v súčasnosti trend realizácie včasnej cholecystektómie. Aj napriek tomu je včasná laparoskopická cholecystektómia reálne vykonávaná v rôznych krajinách v nízkom percente prípadov ( napríklad v Austrálii v 55 %, v Japonsku v 42 % a vo Veľkej Británii 11 %) [11].
Na našom pracovisku sa snažíme laparoskopicky operovať pacientov s akútnou cholecystitídou do 72 hodín od vzniku ťažkostí. Ak pacient príde s dlhšie trvajúcimi príznakmi zápalu cholecysty, a nie sú prítomné príznaky septického stavu, difúznej peritonitídy a pneumoperitonea, stav hodnotíme ako cholecystitis subacuta a postupujeme konzervatívne. Ak príde k zhoršeniu klinického stavu, vzostupu zápalových parametrov, pacient je indikovaný k okamžitej revízii. Inak pristupujeme k odloženej cholecystektómii o 2 mesiace.
Taktika operačného riešenia simultánneho priebehu akútnej cholecystitídy a akútnej apendicitídy je komplikovaná. Éra laparoskopie viacmenej núti chirurga začať výkon laparoskopicky. Keďže v literatúre sú tieto kazuistiky raritné, nie je popísaný ani presný postup operácie. De Muro vo svojej práci popisuje laparoskopický prístup so zavedením portov, ktoré umožňujú apendektómiu aj cholecystektómiu (Obr. 3). Pri zavádzaní infraumbilikálneho portu použil otvorenú Hassonovu metódu. Nepopísal však, ktorý výkon vykonal ako prvý [3].
Image 3. Rozloženie portov Fig. 3: Port placement 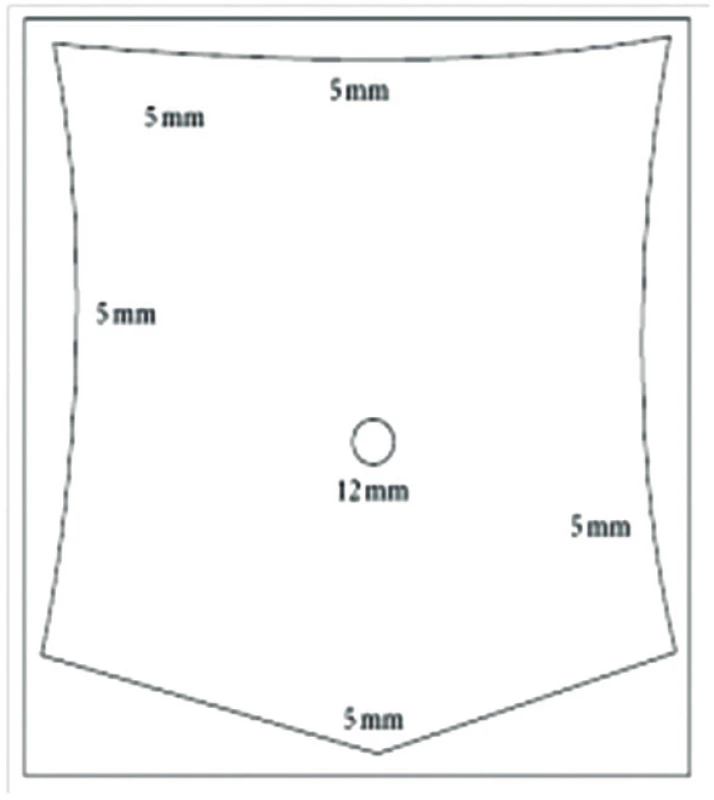
Obdobne Sahebally [2] a Pal [9] vo svojej práci uvádzajú a zdôrazňujú laparoskopický prístup u pacienta s danými diagnózami, ktorý je nielen operačnou metódou, ale aj diagnostickou modalitou. Presný postup operácie však neuvádza ani jeden autor. Autori spoločne zdôrazňujú načasovanie operácie. Preferujú včasnú cholecystektómiu t.j. do 48 hodín od vzniku ťažkostí pacienta. Taktiež sa do popredia kladie spolupráca s rádiológom pri odhaľovaní dvoch súbežne prebiehajúcich zápalových ochorení v brušnej dutine.
ZÁVER
Raritný výskyt kombinácie akútnej apendicitídy a akútnej cholecystitídy je dôvodom, prečo je terapeutický postup veľmi individuálny. Náročnosť diagnostiky, načasovanie operácie a správna operačná taktika generujú množstvo otázok o správnom postupe pri takto komplikovanom stave. V našom prípade sme u pacienta realizovali len laparoskopickú apendektómiu, pričom cholecystitída kontinuálne prešla do subakútneho štádia. Chirurg počas operácie stav zhodnotil ako cholecystitis subacuta a rozhodol sa pre odloženú cholecystektómiu. Vždy je nutné individuálne posúdiť pacienta, nález a možnosti operujúceho chirurga.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Tomáš Jankovič
Chirurgická klinika FN Nitra
Špitálska 6
950 01 Nitra
e-mail: tomaskojankovic@gmail.com
Sources
1. Reimann DL, Reeves, HG. Concomitance of acute appendicitis and acute cholecystitis. Am Surg 1955;21 : 220–2
2. Sahebally SM, Burke JP, Nolan N, et al. Synchronous presentation of acute acalculous cholecystitis and appendicitis: a case report. J Med Case Rep 2011; 5 : 551−3
3. De Muro JP. Simultaneous acute cholecystitis and acute appendicitis treated by a single laparoscopic operation. Case Rep Surg 2012. Available from: http://dx.doi.org/10.1155/2012/575930.
4. Estrada JJ1, Petrosyan M, Barnhart J, et al. Hyperbilirubinemia in appendicitis: A new predictor of perforation. J Gastrointest Surg 2007;11 : 714–8.
5. Sisson RG, Ahlvin RC, Harlow MC. Superficial mucosal ulceration and the pathogenesis of acute appendicitis. Am J Surg 1971;122 : 378–80.
6. Bennion RS, Thompson JE, Baron EJ, et al. Gangrenous and perforated appendicitis with peritonitis: treatment and bacteriology. Clin Ther 1990; 12(Suppl C):31–44.
7. Oliak D, Yamini D, Udani VM, et al. Can perforated appendicitis be diagnosed preoperatively based on admission factors? J Gastrointest Surg 2000; 4 : 470–4.
8. Padrón-Arredondo G, de Atocha Rosado-Montero M. Synchronous acute cholecystolithiasis and perforated acute appendicitis. Case report. Cir 2016; 84 : 50−3.
9. Pal K. Laparoscopy in the management of emphysematous cholecystitis and secondary appendicitis in an 11-year-old child with insulin-dependent diabetes mellitus. Afr J Paediatr Surg 2011;8 : 211−4.
10. Kasalický M. Timing laparoskopické cholecystektomie. HPB chirurgie 2004. Available from: www.hpb.cz/cz/cas/04-1-2/loket/main04.html.
11. Rajčok M, Danihel L´, Bak V, et al. Optimálne načasovanie laparoskopickej cholecystektómie v liečbe akútnej cholecystitídy. Rozhledy v chirurgii 2016;95 : 113−6.
12. Ambe P. Weber SA, Christ H, et al. Cholecystectomy for acute cholecystitis. How time-critical are the so called “golden 72 hours”? Or better “golden 24 hours” and “silver 25–72 hour”? A case control study. World Journal of Emergency Surgery 2014. Available from: www.wjes.org/content/9/1/60.
13. Papi C, D`Ambrosio L, Capurso L. Timing of cholecystectomy for acute calculous cholecystitis: a meta-analysis. Am J Gastroenterol 2004;99 : 147−55.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 4-
All articles in this issue
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Umělý svěrač anu po deseti letech
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
- Technické aspekty fluorescenční angiografie pro peroperační hodnocení perfuze anastomózy v kolorektální chirurgii
- Význam předoperačně zjištěné extramurální vaskulární invaze v léčbě karcinomu rekta
- Koincidencia akútnej cholecystitídy a akútnej apendicitídy
- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Operační řešení zlomenin střední části klíční kosti pomocí nitrodřeňového hřebu
- Umělý svěrač anu po deseti letech
- Chirurgie jater pro metastázy kolorektálního karcinomu
- Radioterapie v léčbě karcinomu rekta – čas na změnu?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

