-
Medical journals
- Career
Laparoskopie na pracovišti dětské chirurgie v pětiletém období
: D. Starý; J. Tůma; R. Doušek; R. Macháček; J. Škvařil; L. Plánka
: Klinika dětské chirurgie, ortopedie a traumatologie FN Brno
: Rozhl. Chir., 2018, roč. 97, č. 3, s. 128-132.
: Original articles
Úvod:
Laparoskopie u malých dětí se rozvíjela až po osvojení a prověření základních principů u dospělých pacientů a je většinou soustřeďována na specializovaná pracoviště vzhledem k možným komplikacím a nutnosti navázání na specializovanou anesteziologickou a pooperační péči. Klinika dětské chirurgie, ortopedie a traumatologie Fakultní nemocnice Brno začala operovat děti laparoskopicky jako jedna z prvních v České republice již v 90. letech. Předkládaná práce informuje o vývoji této miniinvazivní metody a o četnosti a spektru pacientů na pracovišti dětské chirurgie, kde je laparoskopie u dětí dlouhodobě a systematicky rozvíjena.Metoda:
Retrospektivní analýza laparoskopicky operovaných dětí na Klinice dětské chirurgie, ortopedie a traumatologie FN Brno za pětileté období (1. 1. 2012 – 31. 12. 2016). Byl sestaven seznam operačních výkonů, který byl nejprve rozdělen na výkony specifické výhradně pro dětský věk a na výkony společné s chirurgií dospělých pacientů. Samostatně byl potom sestaven přehled operovaných pacientů do 50 kg, což autoři stanovili jako hraniční kritérium mezi laparoskopií dětí a dospělých. U všech výkonů byla přesně dohledána četnost provedených, laparoskopicky dokončených případů. Zdrojem dat byl nemocniční systém a operační dokumentace.Výsledky:
Ve sledovaném období bylo dokončeno celkem 995 laparoskopických výkonů, z toho více než polovina (56,8 %) u pacientů do 50 kg. Nadpoloviční většinu představovaly výkony společné s chirurgií dospělého věku. Skupina operací specifických výhradně pro dětský věk byla charakterizována nízkými četnostmi u jednotlivých výkonů.Závěr:
Předložená analýza potvrzuje skutečnost, že laparoskopie u dětí vychází ze standardních výkonů společných s chirurgií dospělých pacientů. Tyto výkony jsou nejrychleji osvojeny a je možné je rozšířit mezi velkou skupinu operatérů, kteří jsou pak schopni tyto výkony i rutinně provádět u dětských pacientů. Operační výkony specifické výhradně pro dětský věk jsou naopak méně četné, osvojení je pomalejší a laparoskopicky jsou operovány poměrně méně. Specifickou dětskou laparoskopii je proto nutné provádět buď dlouhodobě, systematicky a v menší skupině operatérů, nebo je lepší neprovádět ji vůbec.Klíčová slova:
laparoskopie – dítě − četnostÚVOD
Laparoskopie je chirurgická miniinvazivní metoda přístupu do dutiny břišní, která představuje alternativu klasické operace – laparotomie. Historicky vychází vznik laparoskopie ze základů a vývoje endoskopie.
První éra základů endoskopie se datuje od Hippokrata do roku 1805, v tomto období se využívalo pouze přirozeného osvětlení při vyšetřování volně dostupných tělesných otvorů a dutin pomocí rigidních nástrojů [1].
Druhá éra se datuje od roku 1805 do roku 1957, k osvětlení dutin se začalo používat umělé osvětlení a odraz světla v zrcadlech. V Německu roku 1843 vyvinul Bozzini první uretroskop a cystoskop, zdrojem světla byla kerosenová lampa, k přenosu světla sloužila zrcadla. Bevan použil v roce 1868 ezofagoskop k extrakci cizího tělesa ze žaludku. Pantaleoni 1869 popsal sklerotizaci polypu v děloze. Stein v roce 1874 demonstroval fotoendoskop k zaznamenávání patologie močového měchýře. Vynález žárovky Edisonem v roce 1880 posunul vývoj dále, v roce 1883 ji Newman umístil na distální konec cystoskopu. V roce 1889 prezentoval Boisseau du Rocher oddělení zdroje světla od pracovního kanálu, tento způsob popsal i Mikulicz, bylo vyvinuto semiflexní instrumentárium a tím začal vývoj moderní endoskopie [1].
Poslední, třetí éra vývoje endoskopie trvá dodnes, došlo k vyvinutí flexibilního instrumentária, dokonalých optických, světelných a zobrazovacích systémů, pracovních nástrojů a přístrojového vybavení, jak ho známe ze současné praxe.
Základy laparoskopie tedy stavějí na vývoji endoskopie, zpočátku se metoda využívala jen k diagnostice, následovala etapa terapeutická. První laparoskopie byla dokumentována na dvou pracovištích současně, v roce 1901 v Německu Kelling provedl u psa peritoneoskopii pomocí cystoskopu, s využitím trokaru a pneumoperitonea, ve Švédsku ve stejném roce provedl Jacobaeus peritoneoskopii u člověka bez pneumoperitonea. V roce 1911 prezentoval 115 provedených laparoskopií pouze s jednou závažnou krvácivou komplikací. V roce 1921 byla prezentována jehlová insuflace pneumoperitonea Korbschem. První insuflátor byl použit v témže roce Goetzem. V roce 1920 použil Ordnoff trokar s pyramidovým hrotem a chlopní k udržení pneumoperitonea. Použití oxidu uhličitého k vytvoření pneumoperitonea zaznamenal Zollikoffer v roce 1924 [1].
Velký zlom v dětské chirurgii nastal po zavedení světelné vláknité optiky a Hopkinsova systému cylindrických čoček, což umožnilo zkonstruovat teleskopy malých rozměrů s dobrými optickými vlastnostmi i osvětlením. O rozvoj pediatrických nástrojů se kolem roku 1969 zasloužil Gans v Německu. V následujícím roce se jejich použití postupně rozšířilo a začala také éra dětské laparoskopie. V roce 1971 Gans a Berci uveřejnili přehled předností laparoskopických operací a roku 1974 popsal Cognat 60 případů peritoneoskopie. Z různých prací vyplynula četnost komplikací při zavádění pneumoperitonea perkutánně naslepo (1 %), proto Hasson v roce 1978 publikoval alternativní otevřený přístup do dutiny břišní [2,3]. Velkou roli v dalším rozvoji laparoskopie sehrál Semm na univerzitě v Kielu. Provedl v roce 1982 první laparoskopickou apendektomii. Od roku 1987 se začala provádět laparoskopická cholecystektomie víceméně rutinně [1].
Laparoskopie u dětí se rozvíjela až po osvojení a prověření základních principů u dospělých pacientů. Navíc je laparoskopie u malých dětí soustřeďována na specializovaná pracoviště vzhledem k možným komplikacím a nutnosti navázání na specializovanou anesteziologickou a pooperační péči. Naše pracoviště začalo operovat děti laparoskopicky jako jedno z prvních v České republice již v 90. letech. Předkládaná práce informuje o vývoji této miniinvazivní metody a o četnosti a spektru pacientů na pracovišti dětské chirurgie, kde je laparoskopie u dětí dlouhodobě a systematicky rozvíjena.
METODA
Práce je koncipována jako retrospektivní analýza laparoskopicky operovaných dětí na Klinice dětské chirurgie, ortopedie a traumatologie Fakultní nemocnice Brno za pětileté období (1. 1. 2012 až 31. 12. 2016). Byl sestaven seznam laparoskopických operačních výkonů, který byl nejprve rozdělen na výkony specifické výhradně pro dětský věk a na výkony společné s chirurgií dospělých pacientů. Kritériem výběru specifických dětských operačních výkonů byla specifita diagnóz, které se u dospělých nebo adolescentů vyskytují jen minimálně. Samostatně byl potom sestaven přehled operovaných pacientů do 50 kg, což autoři stanovili jako hraniční kritérium mezi laparoskopií dětí a dospělých. Poměry v dutině břišní u pacientů s tělesnou hmotností nad 50 kg se spíše podobají adolescentnímu jedinci, i když věkem by někteří pacienti patřili do skupiny dětských pacientů. Cílem tedy bylo zjistit reálný počet laparoskopických výkonů provedených u malých dětí, tedy výkonů, které by se měly koncentrovat na specializovaná pracoviště. Zdrojem dat byly nemocniční systém a operační dokumentace.
VÝSLEDKY
Ve sledovaném období bylo provedeno celkem 995 laparoskopicky dokončených výkonů, 33 laparoskopických výkonů bylo nutné konvertovat na klasickou laparotomii. Závažné komplikace jsme zaznamenali ve 2 případech z laparoskopicky nedokončených výkonů, vždy se jednalo o krvácení. V jednom případě došlo k iatrogennímu poranění břišní aorty nástrojem, ve druhém případě se jednalo o poranění cévy při preparaci tkáně v operačním poli. Spektrum operovaných pacientů je od 2,5 kg kojenců po adolescenty. Výraznou většinu (81,9 %) představovaly operační výkony společné s chirurgií dospělého věku. Skupina operací specifických výhradně pro dětský věk byla charakterizována nízkými četnostmi v řádech jednotek ročně (Tab. 1). Soubor je dále rozdělen podle hmotnosti na pacienty do a nad 50 kg (Tab. 2). Více než polovina (56,8 %) operovaných splnila kritérium pro zařazení do skupiny dětských pacientů, kteří tímto převažují.
1. Celkový počet operací (tučně a podtrženě označeny operace specifické pro dětský věk) Tab. 1: The total number of operations (bold and underlined child-specific operations) 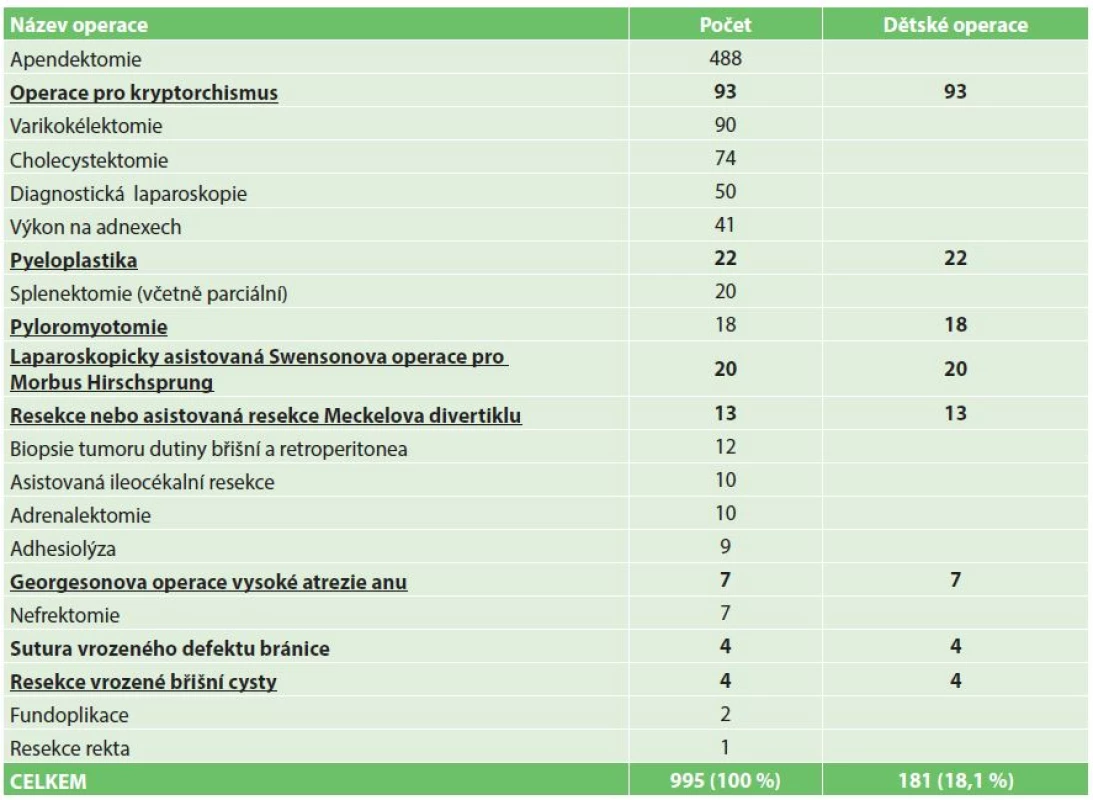
2. Četnost dokončených laparoskopických výkonů ve skupinách dle hmotnosti Tab. 2: The frequency of completed laparoscopic procedures in groups by weight 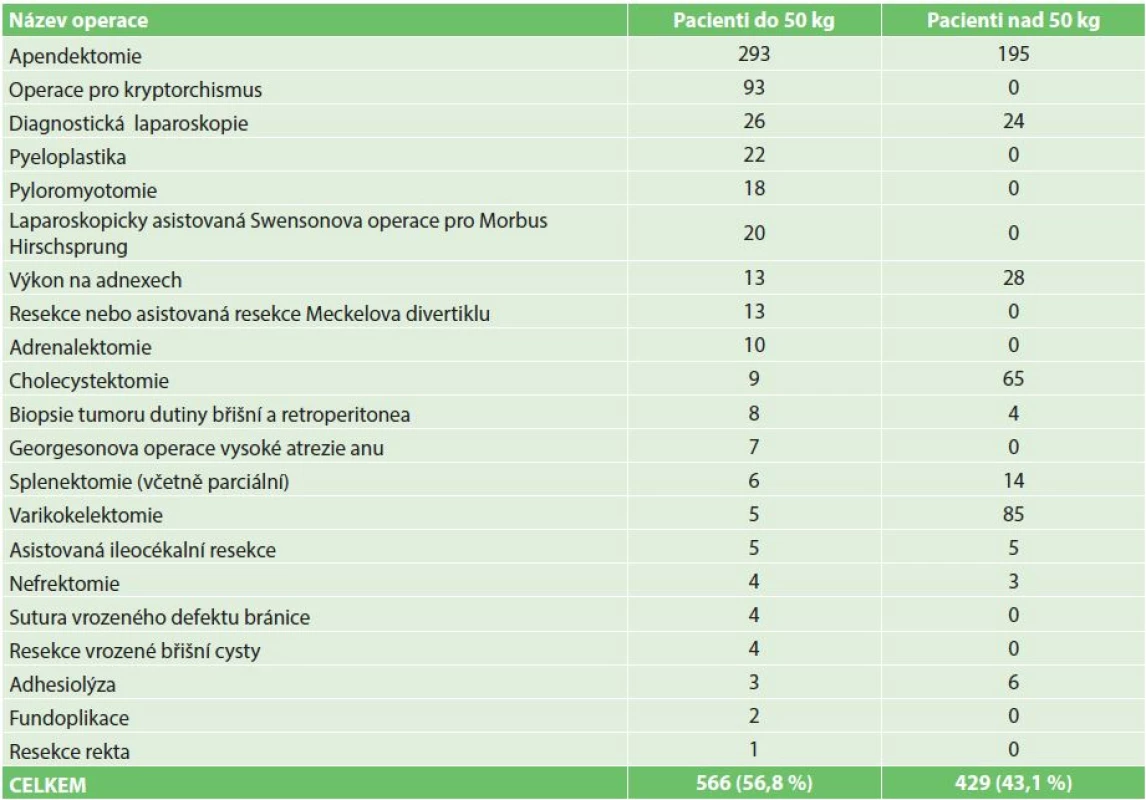
DISKUZE
Pro zvyšování kvality laparoskopie u dětí by bylo třeba tuto operativu koncentrovat na pracoviště se zkušenostmi s dětskou laparoskopií. Mělo by se proto jasně definovat, v jakém případě se jedná o dítě a kdy již o adolescenta nebo jedince, který je svou konstitucí podobný spíše dospělému pacientovi. V naší retrospektivní analýze jsme považovali za dětské pacienty jedince do hmotnosti 50 kg a věku do 19 let. Samozřejmě by se našly případy, kdy by pacienti s hmotností do 50 kg podle věku patřili do skupiny adolescentů. Byly také stanoveny laparoskopické výkony, které se až na výjimky provádějí nejčastěji u dětí. Většinou se na onemocnění a diagnózy spojené s těmito výkony přijde již v raném dětském věku, kdy jsou také nejčastěji léčeny. V dospělém věku se některá tato onemocnění operují u pacientů, kteří z různých důvodů nebyli diagnostikováni dříve a příznaky jejich onemocnění se objevily i několik desítek let po jejich narození. Mezi takové výkony patří pyeloplastika, resekce Meckelova divertiklu, sutura bránice nebo resekce vrozené břišní cysty [4,5]. V naší analýze se laparoskopická adrenalektomie u malých dětí prováděla pouze pro tumory nadledvin. V dospělé populaci je to taktéž běžný výkon [6,7].
Kontraindikací laparoskopického výkonu jsou stavy, kde je pacient limitován kardiálně (některé srdeční vady), respiračně (bronchopulmonální dysplazie, astma bronchiale aj. plicní patologie). Předoperační příprava se neliší od přípravy na otevřené operace, vždy se ale zavádí žaludeční sonda. Je nezbytná monitorace vydechovaného CO2. V důsledku insuflace kapnoperitonea dochází ke změnám v kardiovaskulárním systému, stoupá žilní návrat v důsledku vytlačení krve ze splanchniku do oběhu. Při vysokém nitrobřišním tlaku dochází naopak ke snížení žilního návratu, je redukován srdeční výdej. Poloha hlavou nahoru (anti-Trendelenburgova) může snížit venózní návrat v důsledku gravitace, proto je třeba, aby dětský pacient měl dostatečně naplněný objem. Srdeční frekvence se mírně snižuje a může dojít k arytmiím. Vlivem uvolňování CO2 do oběhu narůstá jeho hladina v krvi. Většinou je nutné upravovat ventilační režim ve smyslu zrychlení dechové frekvence i zvýšení dechového objemu. Optimální je udržet hladinu CO2 v normálních mezích, tzn. 4,5 až 6 kPa. Zvyšují se tlaky v dýchacích cestách, zvedá se bránice. Klesá poddajnost plic a hrudní stěny (compliance), při Trendelenburgově poloze až o 25 %. U nejmenších dětí je nutné sledovat tělesnou teplotu a dle potřeby dítě zahřívat [8,9].
Na našem pracovišti se laparoskopické operace začínají až na výjimky incizí v oblasti pod pupkem nebo paraumbilikálně, kapnoperitoneum se insufluje pomocí Veresovy jehly, následně se zavádí naslepo první bezpečnostní port pro optiku. Pokud nelze první port technicky bezpečně zavést, provedeme větší kožní incizi a port se zavádí pod optickou kontrolou Hassonovým přístupem [2,3]. Po zavedení prvního portu je zavedena optika, nejčastěji 5mm videolaparoskop, u malých dětí se používá šikmá 3mm optika. Dle nálezu v dutině břišní se následně pokračuje se zaváděním dalších pracovních portů, již pod optickou kontrolou, od 3 mm do 12 mm.
U malých dětí se používají s výhodou porty s insuflovanými fixačními kroužky. Ale je možné si vystačit i se suturou portů ke kůži. Obvyklá délka operačních nástrojů při standardních operacích se pohybuje od 240 do 360 mm. Tlak kapnoperitonea se pohybuje v rozmezí od cca 5 mm Hg u malých dětí po 10−12 mm Hg u starších a větších dětí. U dětí by se neměly používat tlaky vyšší než 14 mm Hg, u kojenců jen do 7 mm Hg. Při vyšších tlacích se již značně zhoršují změny v hemodynamice a respiračních funkcích, u kojenců může dojít až k otevření foramen ovale a pravolevému zkratu s hypoxií, acidózou a se zhroucením oběhu. Menší změny, ke kterým dochází při kapnoperitoneu, jsou zdravé děti schopné tolerovat bez obtíží [8,9]. Během operace insuflační automatika udržuje stálý tlak plynu v dutině břišní, aby byla zaručena přehlednost a prostor nutný k provedení operace. K úspěšnému provedení operace je zapotřebí spolupráce zkušeného anesteziologa. Po skončení výkonu se provede kontrola celé dutiny břišní, postupně se vytahují trokary s kontrolou eventuálního krvácení z bodných ranek po portech, kapnoperitoneum je desuflováno. Po laparoskopickém výkonu jsou pacienti monitorováni na jednotce intenzivní péče několik hodin, eventuálně s kontrolou krevních plynů. Může přetrvávat snížená pohyblivost bránice s poklesem saturace kyslíku v krvi.
Skupina operací, u kterých spatřujeme velkou výhodu při laparoskopickém nebo laparoskopicky asistovaném provedení, jsou zejména cholecystektomie, splenektomie, varikokelektomie, ileocékální resekce u Crohnovy choroby, laparoskopicky asistovaná Swensonova operace pro Morbus Hirschsprung, Fowler – Stephensova operace pro nehmatné varle, výkony na adnexech, chirurgická asistence při výměně peritoneálního katétru ventrikulo-peritoneálního shuntu, Georgesonova operace vysoké atrezie anu, adheziolýza v dutině břišní, diagnostická revize dutiny břišní, resekce Meckelského divertiklu a adrenalektomie.
Zdali je pro pacienta lepší operovat například zanícený červovitý přívěsek laparoskopicky, nebo klasicky, je otázka, na kterou nelze jednoznačně odpovědět. Stále více pracovišť sice přistupuje k miniinvazivnímu laparoskopickému přístupu, nicméně jednoznačné doporučení není možné stanovit. Srovnatelná je pooperační bolestivost i rekonvalescence. Ekonomicky je laparoskopický výkon dražší. Kosmetický efekt je také diskutabilní [10–12]. Výhodu laparoskopické apendektomie spatřujeme u pacientů s velkou vrstvou podkožního tuku. Konečná odpovědnost vždy zůstává na ošetřujícím chirurgovi a je v nedohlednu doba, která by jednu z metod postavila mimo postup lege artis.
Na našem pracovišti se považuje laparoskopická revize dutiny břišní pro nehmatné varle za metodu volby, která jasně a rychle stanoví polohu a stav varlete, a umožní tak zvolit další vhodný a nutný operační výkon.
Trendem velkých evropských a světových pracovišť dětské chirurgie je koncentrace pacientů s jednotlivými dětskými diagnózami do specializovaných center s větší spádovou oblastí, což umožňuje vytvoření větších souborů pacientů. Tato pracoviště nejsou tolik zahlcována základní a běžnou dětskou chirurgií (ambulantní výkony, základní dětské úrazy). Mezi výkony, které by se měly provádět pouze na pracovišti se zkušenostmi s dětskou laparoskopií, patří laparoskopicky asistovaná Swensnova operace pro Morbus Hirschsprung, Georgesonova operace vysoké atrezie anu, splenektomie, adrenalektomie, operace pro kryptorchismus, pyloromyotomie, fundoplikace, pyeloplastika, nefrektomie, sutura bránice a ostatní výkony u dětí do 15 kg. Spektrum námi prováděných laparoskopických výkonů odpovídá svým rozsahem evropským pracovištím.
ZÁVĚR
Předložená analýza potvrzuje skutečnost, že laparoskopie u dětí vychází ze standardních výkonů společných s chirurgií dospělých pacientů. Tyto výkony jsou nejrychleji osvojeny a je možné je rozšířit mezi velkou skupinu operatérů. Diagnózy jsou totiž časté a postupně je většina z nich řešena laparoskopicky. Operace specifické pro dětský věk jsou naopak méně četné, osvojení je pomalejší a laparoskopicky jsou prováděny poměrně méně. Zavádění metody do praxe je ztíženo pomalou učební křivkou a často i provozním (časovým) diskomfortem. U těchto diagnóz a typu operací tak získá dostatečně velké skupiny operovaných pacientů pouze pracoviště, které se laparoskopii cíleně věnuje. Proto je předkládaný soubor pacientů na Klinice dětské chirurgie, ortopedie a traumatologie Fakultní nemocnice Brno ojedinělý a potvrzuje, že je nutné specifickou dětskou laparoskopii provádět buď dlouhodobě, systematicky v menší skupině operatérů, nebo ji neprovádět vůbec.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. David Starý, Ph.D.
KDCHOT FN Brno
Černopolní 9
Brno 613 00
e-mail: stary.david@fnbrno.cz
Sources
1. Lau WY, Leow CK, Li AKC History of endoscopic and laparoscopic surgery. World J Surg 1997;21 : 444−53.
2. Hasson HM. Open laparoscopy vs closed laparoscopy: a comparison of complications rates. Adv Planned Parethood 1978;13 : 41.
3. Varma R, Gupta JK. Laparoscopic entry techniques: Clinical guideline, national survey, and medicolegal ramifications. Surgical Endoscopy 2008;22 : 2686−97.
4. Šafařík L, Novák K, Pešl M, et al. Laparoskopická pyeloplastika u dospělých – střednědobé výsledky 32 laparoskopických pyeloplastik 2003–2008. Rozhl Chir 2009;88 : 142−6.
5. Caroline C. Jadlowiec, Bayron J, et al. Is an incidental Meckel’s diverticulum truly benign? Case reports in Surgery 2015. Available from: https://www.hindawi.com/journals/cris/2015/679097/.
6. Minoru M, Shigeto I, Fumitoshi S, et al. Surgical outcomes of laparoscopic adrenalectomy for patients with Cushing’s and subclinical Cushing’s syndrome: a single center experience. Int Urol Nephrol 2011; 43 : 975–81.
7. Fernández-Cruz L, Benarroch G, Torres E, et al. Laparoscopic approach to the adrenal tumors, J Laparoendosc Surg 1993;3 : 541–6.
8. Crhová J, Strnadlová M, Štěpánková D, et al. Minimálně invazivní chirurgie a anestezie v pediatrii. Anest neodkl péče 2000;5 : 202–5.
9. Crhová J, Štěpánková D, Ryšavá M, et al. Úskalí anestezie při laparoskopických operacích kojenců a batolat. Anest neodkl péče 2002;13 : 40−4.
10. Peeraully R, Hill R, Colliver D, et al. Can laparoscopy be part of a paediatric surgery outreach service? Ann R Coll Surg Engl 2017;99 : 355−7.
11. Raveenthiran V. Pediatric laparoscopy: Facts and factitious claims. Journal of Indian Association of Pediatric Surgeons 2010;15 : 122−8.
12. Tam PKH, Chung PHY, St Peter SD, et al. Advances in paediatric gastroenterology. The Lancet 2017;390 : 1072−82.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 3-
All articles in this issue
- Prediction of bowel damage in patients with gastroschisis
- Multidisciplinary approach to surgical disorders of the pancreas in children
- Open versus laparoscopic appendectomy for acute appendicitis in children
- Supracondylar fracture of the humerus in childhood
- Laparoscopy at the pediatric surgery department for a five-year period
- Hirschsprung’s disease in adults − two case reports and review of the literature
- Laparoscopic treatment of bowel perforation after blunt abdominal trauma (BAT) in children
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Supracondylar fracture of the humerus in childhood
- Hirschsprung’s disease in adults − two case reports and review of the literature
- Open versus laparoscopic appendectomy for acute appendicitis in children
- Laparoscopy at the pediatric surgery department for a five-year period
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

