-
Medical journals
- Career
Poranění hrudníku u dětí s polytraumatem
Authors: M. Rygl 1; T. Pešl 2; D. Hechtová 3; M. Prchlík 2; B. Frýbová 1; J. Trachta 1; M. Kynčl 4
Authors‘ workplace: Klinika dětské chirurgie 2. LF Univerzity Karlovy a FN v Motole, Praha přednosta: prof. MUDr. M. Rygl, Ph. D. 1; Klinika dětské chirurgie a traumatologie 3. LF Univerzity Karlovy, Thomayerova nemocnice, Praha přednosta: prof. MUDr. P. Havránek, CSc. 2; Klinika anesteziologie, resuscitační a intenzivní medicíny 2. LF Univerzity Karlovy a FN v Motole, Praha přednosta: MUDr. T. Vymazal, Ph. D., MHA 3; Klinika zobrazovacích metod. 2. LF Univerzity Karlovy a FN v Motole, Praha přednosta: prof. MUDr. M. Roček, CSc. 4
Published in: Rozhl. Chir., 2017, roč. 96, č. 12, s. 498-503.
Category: Review
Overview
Poranění hrudníku bývá u dětí součástí polytraumatu po vysokoenergetickém násilí, nejčastěji způsobeném dopravními nehodami. Tupá poranění hrudníku (95 %) významně převažují nad poraněními otevřenými (5 %). Kontuze plic, zlomeniny žeber, pneumothorax nebo hemothorax jsou častějšími poraněními, poranění průdušnice, srdce nebo bránice jsou vzácné. Předozadní RTG snímek zůstává i v dnešní době základní vyšetřovací metodou při izolovaném poranění hrudníku. V případě polytraumatizovaného dítěte s poruchou vitálních funkcí se provádí celotělový CT trauma scan. U hemodynamicky stabilních dětí se tupé poranění nitrohrudních orgánů léčí ve vysokém procentu (85 %) konzervativně při plně zajištěném sledování na JIP/RES. Operační léčbu vyžaduje menší počet pacientů. Mortalita a výsledný stav pacienta s poraněním hrudníku závisí na eventuální kombinaci poranění více tělesných systémů. Závažnost celkového poranění lze predikovat při využití objektivních skórovacích systémů (Abbreviated injury scale=AIS, Injury Severity Score=ISS). Celková úmrtnost se pohybuje od 6 do 20 %. Úmrtnost je vysoká, ale je způsobena hlavně poraněním hlavy.
Klíčová slova:
polytrauma − poranění hrudníku − děti − kontuze plic − Injury Severity Score=ISSÚvod
Poranění hrudníku jsou po poranění hlavy druhou nejčastější příčinou úmrtí, přestože u dětí představují jen 10 % všech hospitalizací pro úraz. Mortalita izolovaného poranění hrudníku dosahuje 5 %, při současném poranění nitrobřišních orgánů nebo hlavy stoupá mortalita na 40 % [1]. Tupá poranění hrudníku (95 %) významně převažují nad poraněními otevřenými (5 %) [2]. Nejčastějším poraněním hrudníku je kontuze plic (40 %), následují zlomeniny žeber (30 %), pneumothorax (25 %), hemothorax (10 %), poranění bránice, průdušnice a srdce (3 %). Vyšší poddajnost dětského hrudníku způsobuje často viscerální poranění bez korespondujícího poranění skeletu. Naopak poměrně časté kompresivní zlomeniny hrudních obratlů nebývají spojeny s poraněním nitrohrudních orgánů. Časná diagnostika a léčba je významná zejména u dětí se závažným poraněním hrudníku, která vyžadují hemodynamickou a ventilační podporu [3]. Článek shrnuje aktuální literární informace o klinickém obraze, diagnostických postupech, způsobech léčby a skórovacích systémech na základě zkušenosti dvou dětských traumacenter.
Základní principy léčby
Léčba dětí s polytraumatem začíná zajištěním základních vitálních funkcí [3]. Kardiopulmonálně nestabilní děti a děti s poruchou vědomí jsou intubovány lékařem RZP nebo v rámci příjmu na JIP (jednotka intenzivní péče) či ARO (resuscitační oddělení) dětského traumacentra. Současně se zajišťují dostatečné periferní žilní vstupy a ošetřuje se masivní zevní krvácení. Při hemodynamické nestabilitě se i. v. podává resuscitační objem tekutin. Po přijetí následuje zavedení centrálního žilního katétru, arteriální kanyly, močové cévky a nasogastrické sondy. Další postup závisí na klinickém nálezu na srdci, plicích a hrudní stěně. Poranění hrudníku může významným způsobem ovlivňovat možnosti plicní ventilace a funkci srdce. Při klinických známkách pneumothoraxu či hemothoraxu je primárním řešením punkce hrudníku kanylou (zavedení hrudního drénu) ještě před RTG vyšetřením. Evakuace obsahu zlepší podmínky pro plicní ventilaci a funkci srdce [2]. Poúrazová tamponáda srdce je u dětí raritním poraněním a stejně jako její řešení punkcí perikardu. Po základní stabilizaci vitálních funkcí se s pomocí zobrazovacích metod upřesňuje rozsah poranění. Timing chirurgického ošetření při dětském polytraumatu probíhá v pořadí: hrudník – břicho – CNS – končetinový skelet. Postup se v zásadě neliší od ošetření dospělého [4,5]. U hemodynamicky stabilních dětí se poranění nitrohrudních a nitrobřišních parenchymatozních orgánů (slezina, játra, ledviny) léčí ve vysokém procentu (85 %) konzervativně při plně zajištěném sledování na JIP/ARO. Operační řešení vyžadují nejčastěji poranění CNS a přidružená poranění končetin.
Vyšetřovací metody
Předozadní RTG snímek zůstává i v dnešní době základní vyšetřovací metodou při izolovaném poranění hrudníku [2,6]. V případě polytraumatizovaného dítěte s poruchou vitálních funkcí se provádí celotělový CT trauma scan s kontrastní látkou [6,7]. CT trauma scan nahrazuje postupné snímkování a vyšetřování jednotlivých orgánů. CT protokol pro polytrauma v dětském věku v kompletním rozsahu obsahuje provedení CT hlavy a CT krční páteře nativně a CT hrudníku a břicha s aplikací kontrastní látky intravenózně. Pro zobrazování dětí pomocí CT je nutné maximální využití redukcí dávky záření, iterativních rekonstrukcí, principů ALARA (As Low As Reasonably Achievable), stejně jako aplikace přednastavených protokolů dle váhy pacienta s možností automatické modulace obdržené dávky. Výhodou v dětském věku je aplikace jedné dávky kontrastní látky ve dvou fázích o různých rychlostech aplikace. Nejužívanější protokoly vycházejí z filozofie frakcionovaného dvojfázového dávkování kontrastní látky podle tzv. Camp Bastion Contrast Calculator. Cílem protokolu je v takovém případě dobré nasycení orgánů za trvajícího kontrastu v arteriích (doporučený postup je možné nalézt na https://www.rcr.ac.uk). MRI (magnetická rezonance) se v akutní fázi vyšetřování nestabilního dítěte nepoužívá. Ultrazvukové vyšetření se používá k diagnostice a sledování vývoje hrudního výpotku, vzdušnosti plíce, poranění a polohy bránice. Endoskopická vyšetření se provádějí při podezření na poranění jícnu, průdušnice a velkých bronchů, nejčastěji při rozsáhlém pneumomediastinu [2]. ECHO vyšetření doplňujeme při známkách poranění srdce, může upřesnit perikardiální výpotek a poranění srdečního svalu.
Kontuze plic
Kontuze plic je nejčastějším poraněním hrudníku u dětí. Kontuze plic je provázena kapilárním únikem krve a tekutiny do alveolů a intersticia. Větší kontuze plic mohou být spojeny s rupturou plicního parenchymu, s pneumothoraxem, hemothoraxem či masivním prokrvácením plicního laloku. Nad rámec primárně poraněného parenchymu je pro další vývoj rozhodující rozvoj postkontuzního edému plic a rozvoj infekčních komplikací [2]. Symptomy plicní kontuze se objevují za 48−72 hodin po poranění a zahrnují dušnost, tachypnoi, vykašlávání krve a zhoršení plicních funkcí. Na vstupním RTG snímku může být nález negativní, místům kontuze odpovídají změny provzdušení a opacity a to nejčastěji na periferii plíce. RTG nález se může rychle vyvíjet během prvních 6 hodin po poranění, pozdější progrese již častá nebývá a naopak nález se v několika dnech normalizuje. Při přetrvávání patologického nálezu je nutné pomýšlet na získaný respiratory distress syndrom, plicní edém, embolii nebo aspiraci. Léčbu plicní kontuze zahajujeme oxygenoterapií, analgezií, dechovou rehabilitací a při rozsáhlém poranění či celkovém stavu pak UPV. Kontuze plic většího rozsahu zajišťujeme podáním ATB. Převážná většina poranění se vyléčí konzervativním postupem, UPV a eventuálním zavedením hrudní drenáže (Obr. 1) [8]. Chirurgické ošetření v rozsahu sutury lacerované plíce, segmentální resekce nebo lobektomie je málo časté.
Image 1. CT vstupní nález u 15letého účastníka autonehody: kontuzní změny levé plíce s hemothoraxem vlevo, pneumothorax vpravo s komunikací do podkožního emfyzému, dislokovaná fraktura 2. žebra vpravo. Součástí polytraumatu edém mozku, fisura sleziny, zlomenina tibie. Poranění hrudníku zhojeno při UPV, bilaterální hrudní drenáži a objemové resuscitaci oběhu. Fig. 1: Initial CT findings in a 15 years old boy after a car accident. Lung contusion with haemothorax on the left, pneumothorax communicating with subcutaneous emphysema, and dislocated fracture of the second right rib. There were associated injuries: posttraumatic brain oedema, splenic fissure and tibial fracture. The thoracic trauma healed up with ventilatory support, bilateral thoracic drainage and fluid resuscitation. 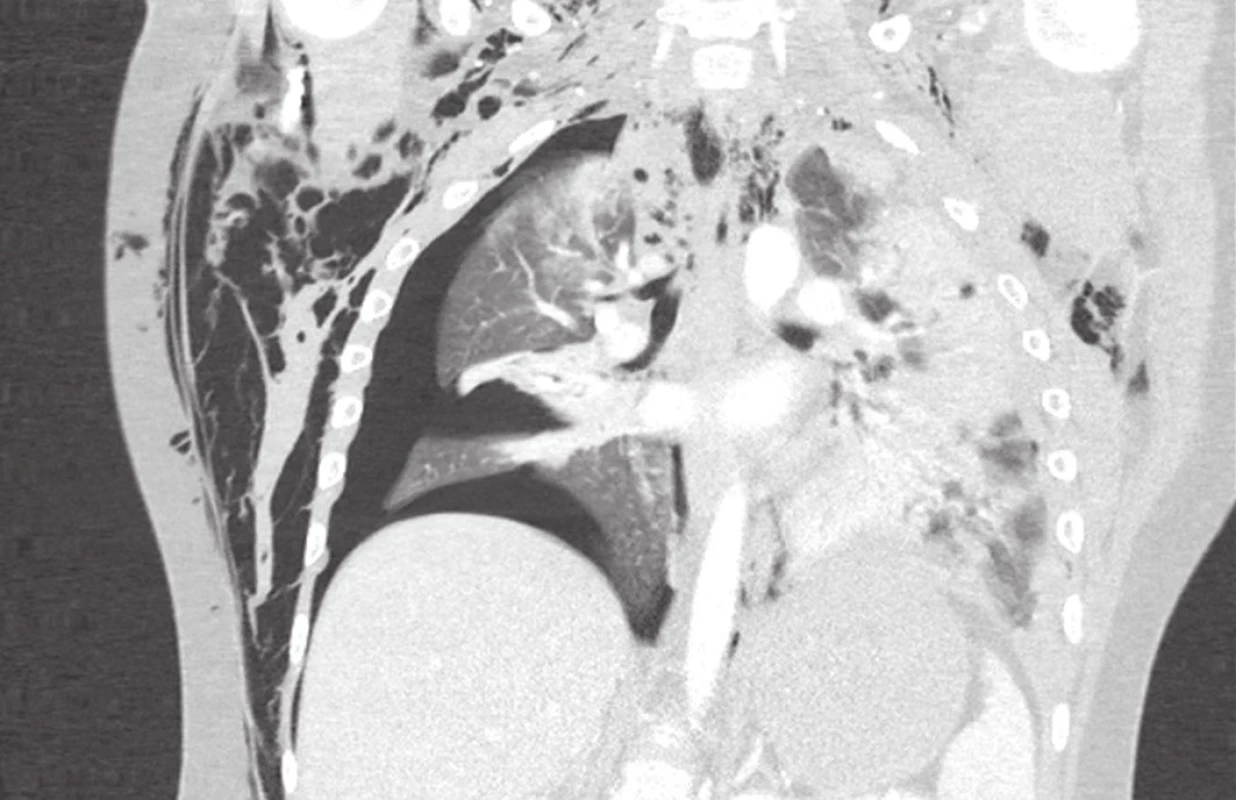
Zlomeniny žeber
Vyšší poddajnost hrudníku u dětí přispívá k malému počtu zlomenin žeber. Poranění horních tří žeber svědčí pro vážné poranění a bývá spojeno s poraněním velkých cév, poranění dolních tří žeber bývá spojeno s poraněním sleziny a jater [6]. Nález poranění typu „flail chest“ je nepříznivou prognostickou známkou vysokoenergetického násilí. Zlomeniny jednotlivých žeber nebývají dislokované, jsou dobře tolerovány a s výjimkou analgezie nepotřebují žádnou léčbu. Obdobně sériové zlomeniny žeber většinou nezpůsobují u dětí nestabilitu hrudní stěny a poruchu ventilace. Indikací pro UPV při sériové zlomenině žeber bývá sdružené poranění (kontuze) plíce (Obr. 2). Osteosyntéza zlomených a dislokovaných žeber je raritním výkonem při devastujících poraněních.
Image 2. CT vstupní nález u ročního chlapce po pádu ze 4. patra. Fraktury 5. až 8. žebra, kontuzní změny plic. Zhojen při konzervativním postupu s UPV a stabilizací oběhu. Součástí polytraumatu poranění jater, sleziny, mnohočetné zlomeniny končetin. Fig. 2: Initial CT findings in a 1 year old boy after falling from the 4th floor. Bilateral lung contusion, 5−8th rib fractures. There were associated injuries: liver and spleen contusion, multiple fractures of the limbs. The thoracic trauma healed up on ventilatory support and haemodynamic stabilisation. 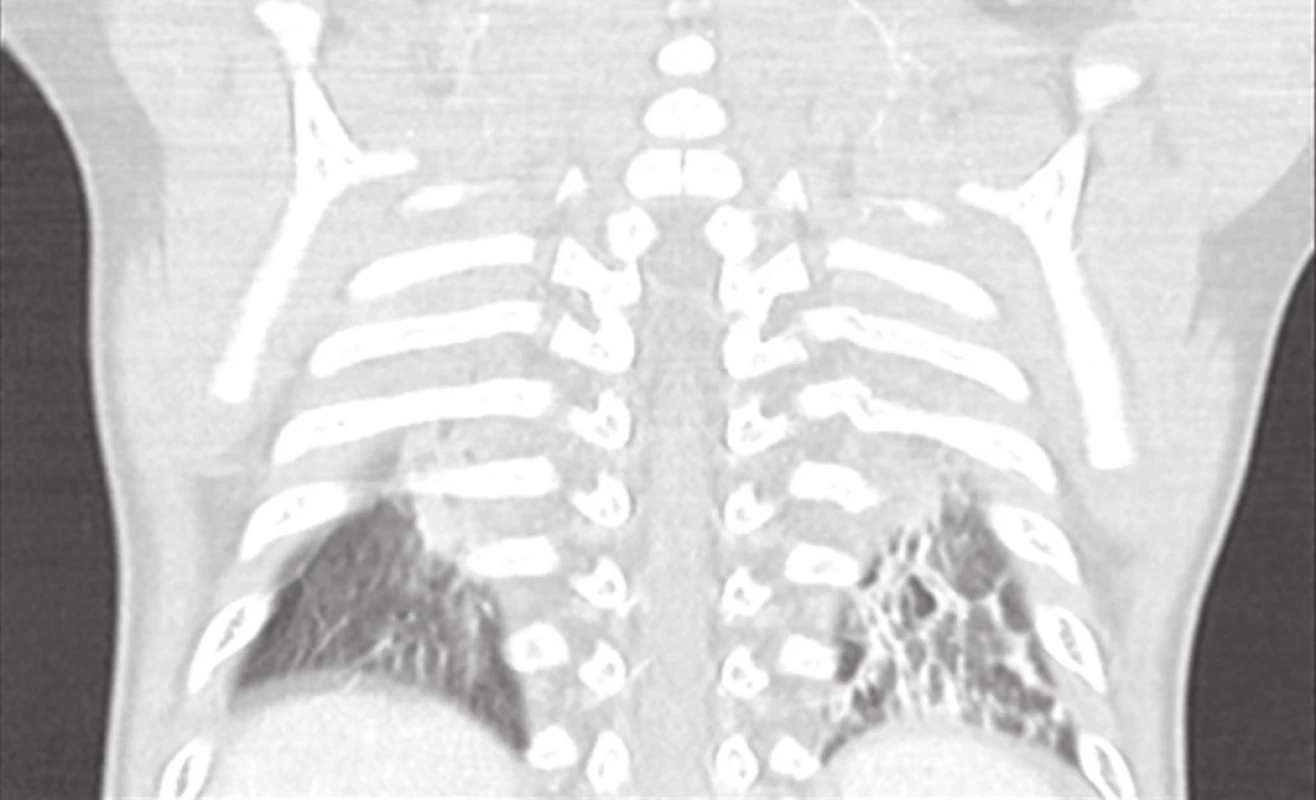
Zlomeniny sterna
Zlomeniny sterna nevyžadují léčbu. Diagnostiku na bočním snímku mohou komplikovat otevřené zóny růstové chrupavky. Při pochybnostech je možné zlomeninu prokázat vyšetřením MRI, potvrzení zlomeniny pak může být odůvodněním pro prodloužení klidového režimu. Při významném klinickém nálezu je vhodné doplnit kardiologické vyšetření.
Pneumothorax
Poranění plicního parenchymu spojené s pneumothoraxem nemusí být při elasticitě dětské hrudní stěny provázeno poraněním žeber. Pneumothoraxy malého rozsahu se řeší konzervativně, při větším rozsahu se zavádí hrudní drenáž připojená na aktivní sání (Obr. 1). Při tenzním pneumothoraxu a při stavech vyžadujících kardiopulmonální resuscitaci je primárním řešením punkce hrudníku kanylou v 2. mezižebří v medioklavikulární čáře před RTG vyšetřením a následné zavedení hrudního drénu. S výjimkou těchto případů se hrudní drén u dětí zavádí v celkové anestezii, ve 4. nebo 5. mezižebří v přední nebo střední axilární čáře. Při rozvinuté plíci na pasivní drenáži je možné po 24 hodinách drén odstranit. Přetrvávající únik vzduchu vyžaduje operační revizi, kterou je možné zahájit thorakoskopicky [9].
Hemothorax
Krvácení do hrudní dutiny bývá způsobeno poraněním interkostálních cév nebo velkých cévních kmenů v mediastinu. Hemothorax většího rozsahu je indikován k hrudní drenáži a objemové resuscitaci oběhu. Pro diagnostiku poranění srdce a velkých cév se ECHO vyšetření doplňuje CT angio vyšetřením. Známky poranění srdce nebo velkých cév na zobrazovacích metodách indikují operační revizi.
Pneumomediastinum
Pneumomediastinum může být způsobeno poraněním průdušnice, hlavních bronchů nebo jícnu.
Poranění průdušnice a velkých bronchů
Klinickými známkami poranění tracheobronchiálního stromu jsou dušnost, tachypnoe, hemopotýza, cyanóza a podkožní emfyzém. Diagnostika poranění je obtížná, nejčastějšími známkami jsou pneumothorax (často) a pneumomediastinum. Rozsah a lokalizaci poranění průdušnice nebo jícnu může upřesnit endoskopické vyšetření [2]. Při drobných poraněních je často úspěšná konzervativní léčba s ev. drenáží pneumothoraxu [10]. V některých případech je možné přemostit poraněné místo dýchacích cest zavedenou endotracheální rourkou nebo biluminální intubací a vyčkat do zhojení (Obr. 3). Rozsáhlejší poranění vyžadují operaci [10,11].
Image 3. CT nález u 7letého chlapce po pádu na pařez. Poranění zadní stěny průdušnice (modrá šipka) komunikující s pneumomediastinem a podkožním emfyzémem (červená šipka), endotracheální rourka přemosťující místo poranění. Zhojeno při konzervativním postupu. Fig. 3: CT findings in a 7 years old boy after falling on a tree stump. Injury of the posterior tracheal wall (blue arrow); subcutaneous emphysema (red arrow). Endotracheal tube crossing the site of injury. Healed up on conservative treatment. 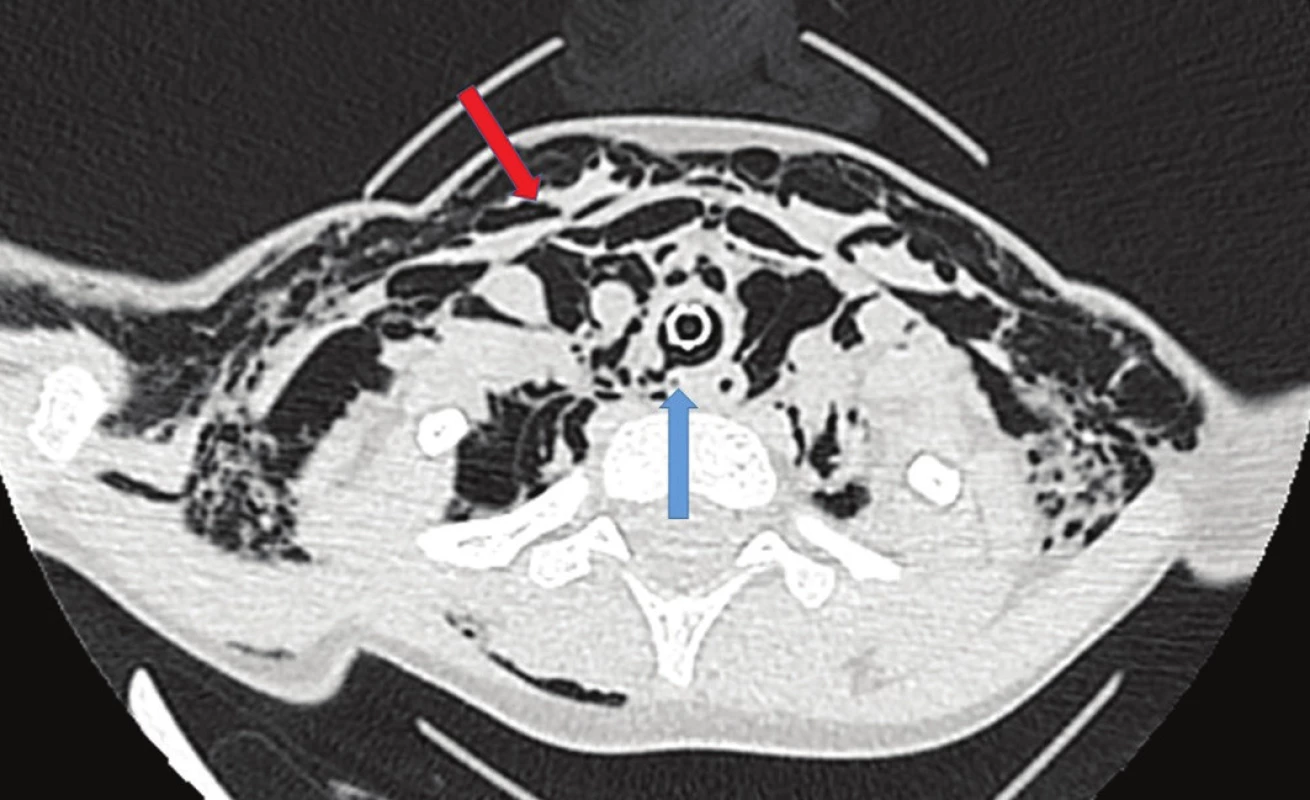
Poranění bránice
Vzácná ruptura bránice vzniká při stlačení nitrobřišních orgánů například bezpečnostním pásem u vysokoenergetického poranění. Častější je poranění levé poloviny bránice. Diagnostika poranění bránice bývá obtížná vzhledem k nejednoznačným klinickým a zobrazovacím nálezům. Při podezření na vstupním RTG snímku se doplňuje cílené USG a CT vyšetření s ev. 3D rekonstrukcí [6]. Zejména při umělé plicní ventilaci může být diagnóza poranění bránice až pozdní, a to v době po ukončení ventilační podpory (Obr. 4a, b). Ošetření z laparotomie umožňuje přímé ošetření přidružených poranění jater, sleziny apod. [12]. Thorakoskopické/laparoskopické ošetření je možné zvážit u stabilních pacientů.
Image 4. Pozdní diagnóza poranění bránice u 7leté dívky při autonehodě Obr. 4a: Vstupní CT vyšetření s nálezem kontuzních změn na plicích a suspektní elevací pravé poloviny bránice Obr. 4b: CT nález s 10denním odstupem potvrzující rupturu bránice s dislokací jater do hrudníku a atelektázou dolního laloku vpravo. Poranění bránice ošetřeno suturou z laparotomie. Fig. 4: Delayed diagnosis of diaphragmatic rupture in a 7 years old girl after a car accident Fig. 4a: Initial CT findings with lung contusion and suspected elevation of the right hemidiaphragm Fig. 4b: CT findings after weaning from ventilatory support confirmed diaphragmatic rupture with herniation of the liver and atelectasis of the lower lung lobe on the right side. Suture of the diaphragm was performed via laparotomy 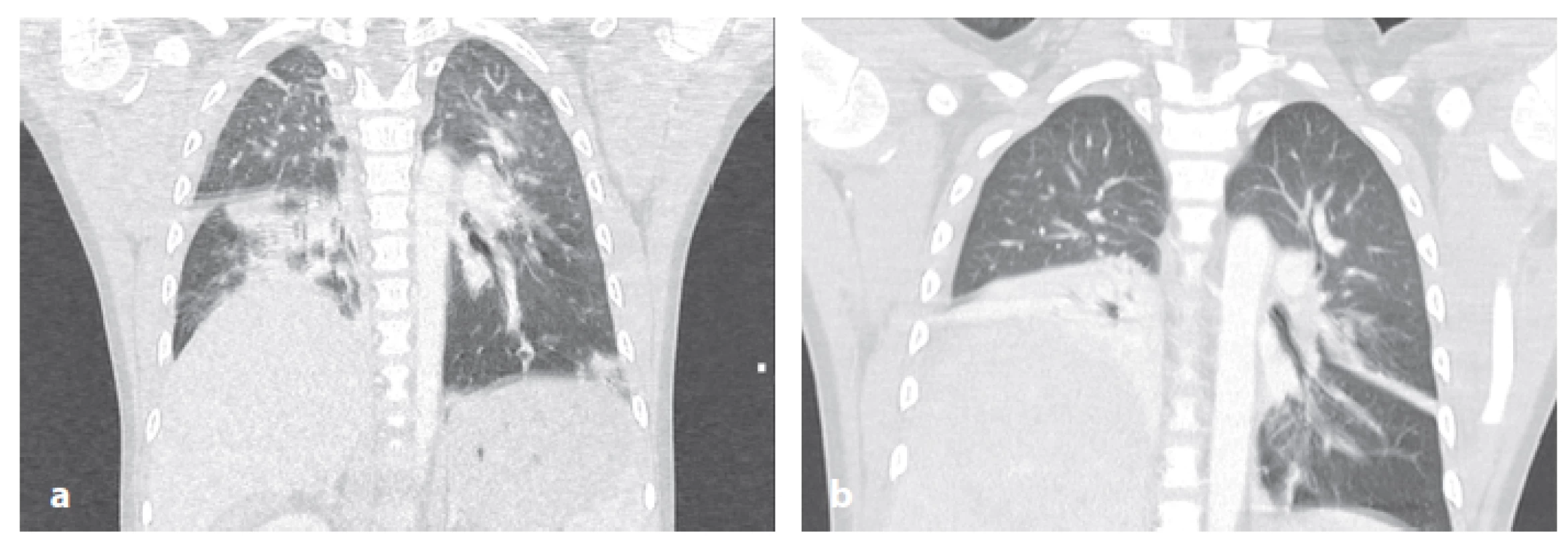
Skórovací schémata poranění hrudníku
Mortalita a výsledný stav pacienta s poraněním hrudníku závisí na eventuální kombinaci poranění více tělesných systémů. Závažnost celkového poranění lze predikovat při využití objektivních skórovacích systémů. V roce 1971 vzniklo anatomické schéma Abbreviated injury scale (AIS) [13]. Rozdělovalo tělo na 7 oblastí (kožní kryt, hlava s obličejem, krk, hrudník, břicho a pánev, páteř, končetiny). Každému poranění v systému pak byla přidělena číselná úroveň nebezpečí poranění v závislosti na riziku úmrtí: 1. lehké, 2. středně těžké, 3. těžké, život neohrožující, 4. těžké, život ohrožující, 5. kritické, přežití nejisté. Jako č. 6 pak bylo určeno poranění, které není v současné době řešitelné. K systému byla vydána i encyklopedie, která jednotlivá poranění hodnotila. Tato encyklopedie do současné doby prodělala několik revizí a úprav. Poslední závažnější proběhla v roce 2015. Při hodnocení velkých souborů pacientů se ukázalo, že riziko úmrtí při postižení několika tělesných systémů neroste lineárně, ale exponenciálně. Na základě této studie vytvořila v roce 1974 Bakerová na podkladě hodnocení AIS systém ISS (Injury Severity Score) [14]. Hodnotí se jako součet čtverců hodnoty AIS tří nejzávažněji poraněných systémů. V roce 1980 na podkladě ISS bylo vytvořeno zvláštní schéma určené pouze pro děti (MISS – Modified Injury Severity Score) [15]. Toto schéma se ale nedočkalo všeobecného přijetí, a proto se nyní celosvětově pro sdružené poranění i pro dětský věk používá dospělý skórovací systém ISS. Zásadní limitní hodnota ISS je 16 bodů, od které se považuje poranění za tzv. „polytrauma“. Z čísla je patrné, že i závažnější monotrauma o hodnotě AIS 4 splňuje závažnost poranění ve smyslu polytraumatu. Tedy u poranění hrudníku se jedná např. o „flail-chest“, oboustrannou kontuzi plic či jednostrannou laceraci plic. Další hranicí je hodnota bodů 25, kterou lze považovat za skutečně závažné poranění. Opět tuto hranici splňuje i pacient s kritickým monotraumatem s hodnotou AIS 5, u poranění hrudníku jde především o oboustranný „flail-chest“, oboustrannou laceraci plic, oboustranný neexpandující intraparenchymatózní hematom či jednostranný expandující. V hodnotách nad 45 bodů ISS je již pacient přímo ohrožen na životě. V roce 2015 Doadová [16] se spolupracovnicemi na rozsáhlém souboru dětských a dospělých pacientů potvrdila předchozí domněnky, že pro dětský věk není systém ISS zcela odpovídající. Zjistila, že sice riziko úmrtí odpovídá jednotlivým kategoriím AIS i u dětí, ale že ve srovnání s dospělými je riziko úmrtí menší. Vyhodnocením našeho souboru pacientů můžeme tento názor jen potvrdit. Závažnost orgánového poranění je pak v současné době určována na podkladě orgánového skórování podle Americké asociace úrazových chirurgů (AATS), tzv. Organ injury scaling, hodnotící poranění ve stupních, ke kterým je pak přiřazována odpovídající hodnota AIS v úpravě z roku 1990 (Tab. 1, Tab. 2).
Table 1. Stupnice orgánového poranění – hrudní stěna Tab. 1: Organ injury scale – thoracic wall 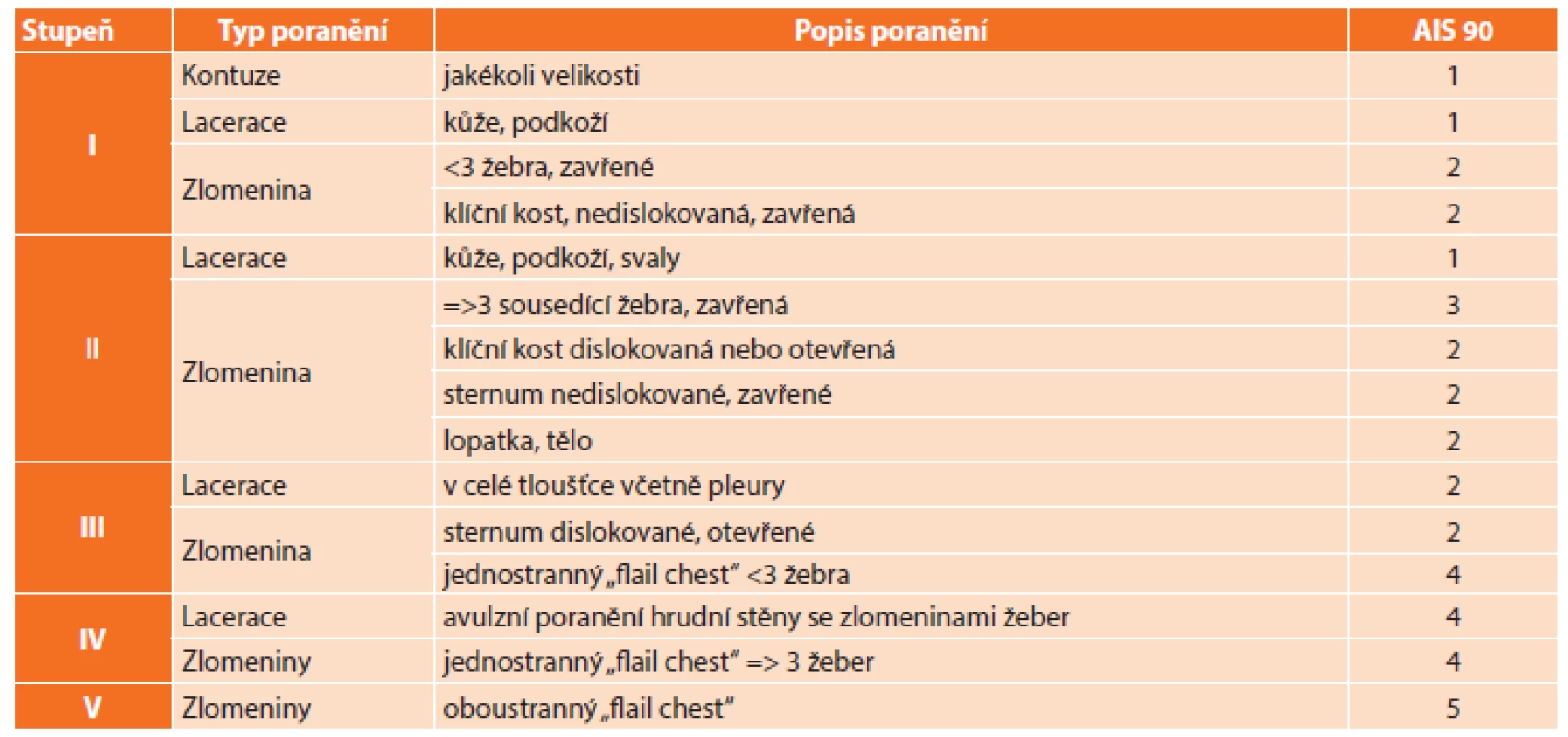
Vysvětlivky: Při oboustranném poranění o stupeň více; AIS = Abbreviated Injury Scale Table 2. Stupnice orgánového poranění – plíce Tab. 2: Organ injury scale – lungs 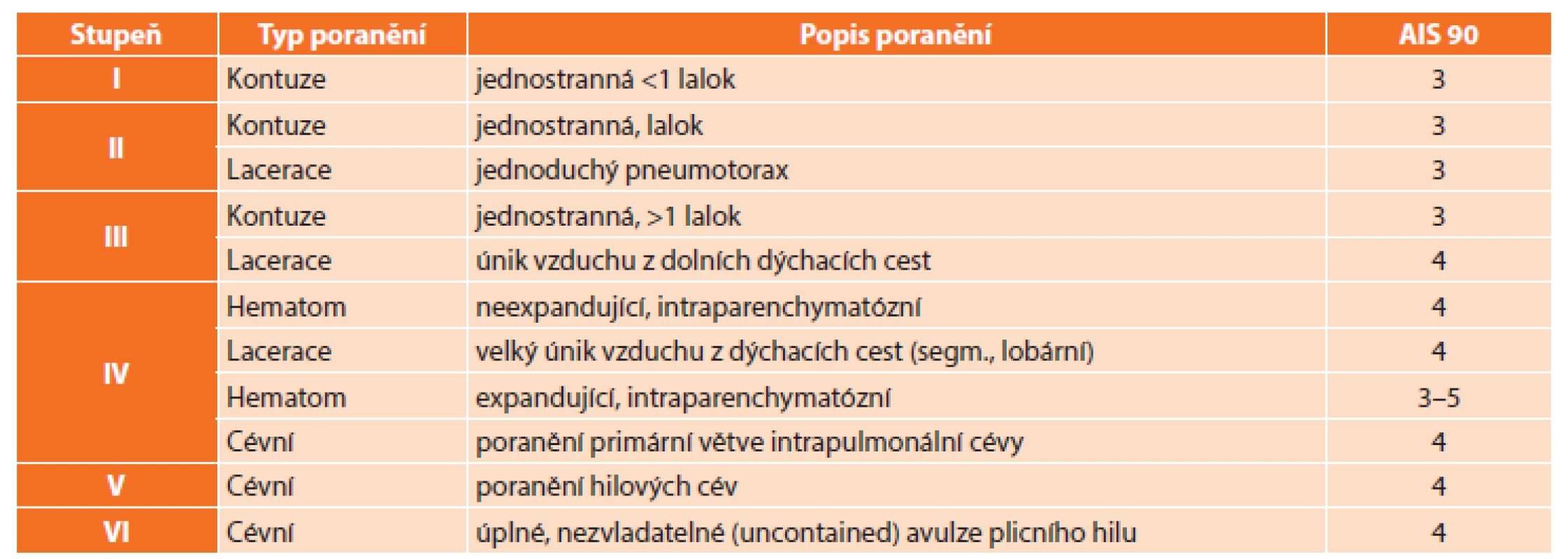
Vysvětlivky: Při oboustranném poranění o stupeň více; AIS = Abbreviated Injury Scale Centra dětské traumatologie
Centrum dětské traumatologie (CDT) je název specializovaného pracoviště, které pečuje o těžce poraněné děti. Síť osmi dětských traumacenter pokrývá území celé České republiky (Brno, České Budějovice, Hradec Králové, Ostrava, Plzeň, Praha 2x, Ústí nad Labem). Za období 2014–2016 bylo v Praze na dvě dětská traumacentra autorů přijato 228 dětí s polytraumatem s ISS nad 16 (rozmezí 16−75) (Tab. 3). Poranění hrudníku bylo diagnostikováno u 45 % všech pacientů přijatých s polytraumatem. Nejčastěji byla diagnostikována kontuze plic v 80 %, pneumothorax v 17 %, poranění žeber v 16 %, poranění bránice v 1 %, poranění průdušnice v 1 %. 100 % pacientů vyžadovalo podporů dýchání UPV, 14 % pacientů si vyžádalo zavedení hrudní drenáže pro pneumothorax/hemothorax. Operační revize byla indikována u tří pacientů s otevřeným poraněním hrudní stěny (2x provedena revize bodného poranění, 1x ošetření ztrátového poranění kůže a svalů), u dvou pacientů s poraněním bránice (2x sutura bránice z laparotomie) a jednoho pacienta s poraněním plic. (Revize byla indikována pro oběhovou nestabilitu u pacientky po autonehodě. Od autonehody byly zjevné známky hypoxie, nereagující zornice a obtížná ventilace při pneumothoraxu, krvácení z průdušnice a do plic, ISS 75. Při operaci nalezen flail chest, krvácení do průdušnice, lacerace plíce a expandující intraparenchymatózní hematom obou plic. Během operační revize nastala srdeční zástava a po neúspěšné KPR mors in tabula.) Zemřelo 8 pacientů (8 %), příčinou úmrtí bylo u 7 (88 %) pacientů přidružené intrakraniální poranění. Poranění hrudníku (viz výše operační revize) bylo příčinou úmrtí jediného pacienta.
Table 3. Přehled pacientů hospitalizovaných s polytraumatem v Centrech dětské traumatologie ve FNM (Fakultní nemocnice v Motole) a TN (Thomayerova nemocnice) v letech 2014–2016. Tab. 3: Overview of patients treated at Paediatric Trauma Centres in FNM (University Hospital Motol) a TN (Thomayer Hospital) between 2014–2016. 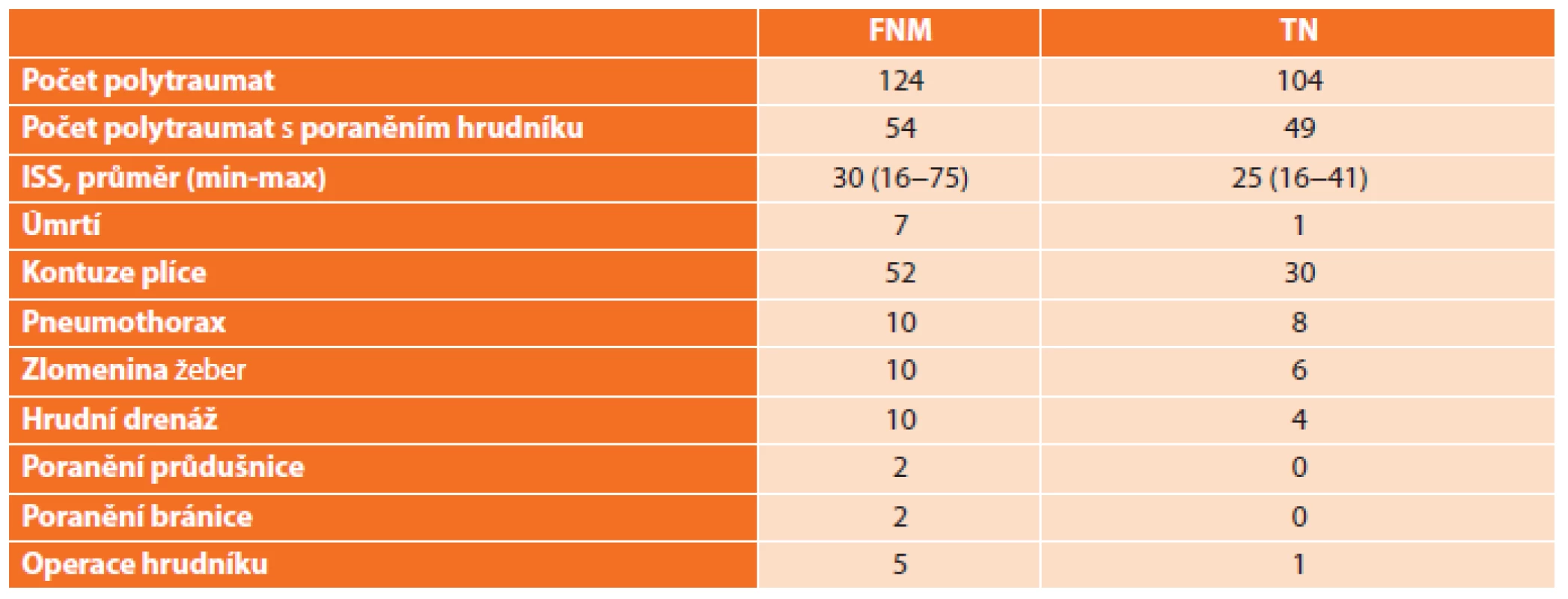
Vysvětlivky: ISS=Injury Severity Score Závěr
Poranění hrudníku jsou významnou příčinou mortality a morbidity u dětských pacientů s polytraumatem. Základem ošetření jsou principy stabilizace poraněného dítěte, zajištění ventilace, časná diagnostika a cílená léčba. U hemodynamicky stabilních dětí se tupé poranění nitrohrudních orgánů léčí ve vysokém procentu (85 %) konzervativně při plně zajištěném sledování na JIP/RES. Operační léčbu vyžaduje menší část pacientů.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
prof. MUDr. Michal Rygl, Ph.D.
Klinika dětské chirurgie 2. LF UK a
FN v Motole
V Úvalu 84/1
150 00 Praha 5
e-mail: michal.rygl@fnmotol.cz
Sources
1. Pearson EG, Fitzgerald CA, Santore MT. Pediatric thoracic trauma: Current trends. Semin Pediatr Surg 2017;26 : 36−42.
2. Tovar JA, Vazquez JJ. Management of chest trauma in children. Paediatr Respir Rev 2013;14 : 86−91.
3. Tran A, Campbell BT. The art and science of pediatric damage control. Semin Pediatr Surg 2017;26 : 21−6.
4. Vyhnanek F. [Importance of interdisciplinary cooperation in multiple trauma management] Czech, Rozhl Chir 2014;93 : 282−6.
5. Vodicka J, Dolezal J, Vejvodova, S, et al. [Chest injury and its surgical treatment in polytrauma patients. Five-year experience.] Czech, Acta Chir Orthop Traumatol Cech 2016;83 : 123−6.
6. Okur MH, Uygun I, Arslan MS, et al. Traumatic diaphragmatic rupture in children. J Pediatr Surg 2014;49 : 420−3.
7. Pandit V, Michailidou M, Rhee P, et al. The use of whole body computed tomography scans in pediatric trauma patients: Are there differences among adults and pediatric centers? J Pediatr Surg 2016;51 : 649−53.
8. Goedeke J, Boehm R, Dietz HG. Multiply trauma in children: Pulmonary contusion does not necessarily lead to a worsening of the treatment success. Eur J Pediatr Surg 2014;24 : 508−13.
9. Pearson EG, Clifton MS. The role of minimally invasive surgery in pediatric trauma. Surg Clin North Am 2017;97 : 75−84.
10. Wood JW, Thornton B, Brown CS, et al. Traumatic tracheal injury in children: a case series supporting conservative management. Int J Pediatr Otorhinolaryngol 2015;79 : 716−20.
11. Dominguez E, De La Torre C, Sanchez AV, et al. Severe tracheobronchial injuries: our experience. Eur J Pediatr Surg 2015;25 : 71−6.
12. Ramos CT, Babyn PS, Koplewitz BZ, et al. What have we learned about traumatic diaphragmatic hernias in children? J Pediatr Surg 2000;35 : 601−4.
13. Rating the severity of tissue damage. I. The abbreviated scale. JAMA 1971;215 : 277−80.
14. Baker SP, O‘Neill B, Haddon W Jr, et al. The injury severity score: a method for describing patients with multiple injuries and evaluating emergency care. J Trauma 1974;14 : 187−96.
15. Mayer T, Matlak M E, Johnson DG, et al. The modified injury severity scale in pediatric multiple trauma patients. J Pediatr Surg 1980;15 : 719−26.
16. Doud AN, Weaver AA, Talton JW, et al. Mortality risk in pediatric motor vehicle crash occupants: Accounting for developmental stage and challenging abbreviated injury scale metrics. Traffic Inj Prev 2015;16,Suppl 2:S201−8.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2017 Issue 12-
All articles in this issue
- Ruptury bránice
- Poranění hrudníku u dětí s polytraumatem
-
Assessment of thoracic trauma at the 1st Department of Surgery in Brno
(1 January 2011 – 31 December 2015) - Překvapivý nález při revizi hrudníku pro střelné poranění – kazuistika
- Myxoidní liposarkom v břišní dutině − kazuistika
- Překvapivý histologický nález v resekátu omenta pro uskřinutou pupeční kýlu
- Plicní kontuze
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Plicní kontuze
- Ruptury bránice
- Myxoidní liposarkom v břišní dutině − kazuistika
- Poranění hrudníku u dětí s polytraumatem
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

