-
Medical journals
- Career
Historie stabilizace hrudního koše
Authors: M. Mašek 1; M. Kitka 2
Authors‘ workplace: Klinika úrazové chirurgie LF Masarykovy univerzity a FN Brno přednosta: doc. MUDr. M. Mašek, CSc. 1; Klinika úrazovej chirurgie LF Univerzity Pavla Jozefa Šafárika v Košiciach a UN L. Pasteura, Košice prednosta: prof. MUDr. M. Kitka, CSc. 2
Published in: Rozhl. Chir., 2017, roč. 96, č. 11, s. 453-456.
Category: Review
Overview
Autoři vyhledali v dostupné literatuře 220 sdělení, zabývajících se ošetřováním poranění hrudního koše. Vývoj metod od zevních fixací pokračoval k vnitřním fixacím sofistikovanými dlahami a šrouby. Současně došlo k přechodu od tzv. pneumatické vnitřní dlahy (umělá plicní ventilace) k metodám osteosyntézy (ORIF). Aktivní chirurgický přístup ke stabilizaci hrudního koše započal na začátku 20. století. Po 2. sv. válce nastává tzv. období první renesance se zavedením vnitřní osteosyntézy. Posledních deset let nazýváme obdobím druhé renesance. Nyní preferujeme aktivní časné komplexní chirurgické řešení s využitím implantátů, založených na principu stabilní osteosyntézy.
Klíčová slova:
stabilizace hrudního koše − zevní fixace − ORIF − pneumatická dlaha − timingÚvod
Metody stabilizace hrudního koše procházejí dlouhým historickým vývojem. V literatuře lze nalézt 220 sdělení o poranění skeletu hrudníku z počátku 40. a 50. let minulého století [1], kdy se začaly rozvíjet metody operačního léčení díky rozvoji anesteziologie, laboratorních vyšetření, spektra antibiotik a produkci prvních stabilizačních implantátů – cca 80 sdělení se zabývá řešením takového poranění (workshop Stabilizace hrudního koše, M. Bemelman, UMC Utrecht, NL, 2010). Současně s tím se objevuje termín „plovoucí sternum“ nebo „plovoucí hrudník“ a otázka zpevnění hrudního koše. Proto se lze setkat s fenoménem kyvadla hodin, kdy následně v 80. letech přichází období tzv. první renesance zájmu o tuto problematiku. Renesance se projevila v podobě použití K-drátů, prutů a zevních fixací až po sofistikované osteosyntetické metody s použitím dlah a šroubů. Poslední desetiletí se nazývá druhou renesancí. Je charakterizováno mohutným vývojem metod tzv. stabilní fixace skeletu včetně hrudního koše v podobě LCP (zamykatelná dlaha) nebo háčkových dlah. Tento vývoj vychází ze současných požadavků hrudní chirurgie, kardiochirurgie a zejména traumatologie. Celosvětově došlo ke zkvalitnění přednemocniční péče s poklesem úmrtí na místě nehod nebo během transportu a ke vzniku sítě traumacenter. Byli jsme postaveni před problém zvýšené frekvence potřeby ošetření závažných dutinových poranění a polytraumat.
Historický vývoj
První zmínka o umělé plicní ventilaci pochází z oddělení fyziologie Kolumbijské univerzity [2]. Byla aplikována na laboratorních zvířatech a principem byl regulovaný objem volumu s chlopněmi a řízeným tlakem a frekvencí vdechů. První klinické použití intermitentní ventilace se udává do roku 1951 [3] a kontinuální ventilace do roku 1955. V roce 1951 byla také publikována metoda mechanické podpory ventilace – tzv. „ocelové plíce“ (Obr. 1).
Image 1. Ventilace negativním tlakem – “ocelové plíce“ Fig. 1: Negative pressure ventilator – “iron lung“ 
Z téže doby jsou uvedeny možnosti bandážování, adhezivní náplasťová fixace a gumový zvon (Obr. 2).
Image 2. Podtlakový zvon – tzv. Cape Town Limpet Fig. 2: The vacuum bell – so-called “Cape Town Limpet” 
Schrire T. [4] doporučuje tah podtlakem gumového zvonu, dodnes užívaného v našich domácnostech.
Snaha o stabilizaci žeber pochází z meziválečného období, kdy Jones a Richardson (1926) použili extenzi za sternum při sériové zlomenině žeber. První pokusy s perkutánní trakcí pomocí kleští na čípek („amerikán“) jsou publikovány v r. 1926 u dítěte se sériovou zlomeninou osmi žeber (Obr. 3).
Image 3. Kleště na čípek děložní, tzv. “amerikán“ Fig. 3: Tenaculum forceps 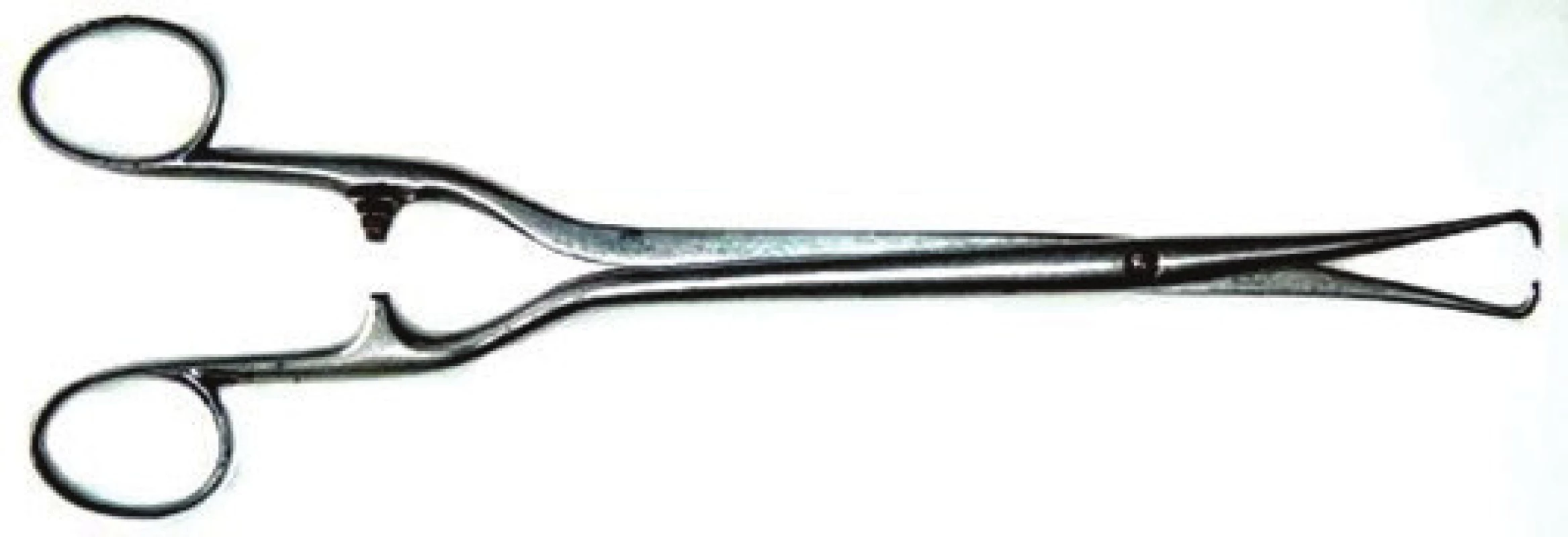
Obdobou je trakce za sternum hákem oblekového ramínka (Jaslow 1946) (Obr. 4).
Image 4. Skeletální trakce Fig. 4: Skeletal traction 
V období po 2. sv. válce Williams (1948) fixoval pohyblivý boční segment hrudníku dráty s tahem extenčního zařízení. Podobně Cohen (1955) používal důmyslné Backhausovy svorky a tah. Shefts (1956) odmítl extenzi a používal k fixaci vylomených žeber cerclage, zavěšené na Kramerovu dlahu, naloženou kolem hrudního koše.
V 50. letech se objevily pojmy zvýšená plicní resistence, snížená kompliance a laboratorní ukazatele oxygenace, snížený žilní návrat, paradoxní dýchání a zejména vysoká mortalita 35−80 % (Ginsberg, Relihan, Heroy 1950). Metodika ošetřování se ubírala dvěma cestami:
- vnitřní podporou hrudníku – tzv. „pneumatická dlaha“ s umělou plicní ventilací, častou potřebou tracheostomie a s následnými infekčními a jinými komplikacemi.
- zevní podporou hrudníku – konzervativní léčení bandážemi, zevní perkutánní trakcí nebo operační léčení jednoduchou stabilizací.
Do tehdejšího arzenálu patřily metody různých kleštin, šroubů, vývrtek apod.
V následujícím období se problematikou operačního léčení vpáčeného hrudníku zabývala celá řada autorů. Např. Judet (1964) používal k fixaci žeber Kirschnerovy dráty. Tato metoda se používala nejdříve ve Francii a později i ve zbytku Evropy.
První renesanci uvádí metoda sofistikovanější zevně-vnitřní dlahy (Constatinescu 1965) (Obr. 5).
Image 5. Zevně-vnitřní dlaha (Constatinescu 1965) Fig. 5: Original technique – internal–external plate (Constatinescu 1965) 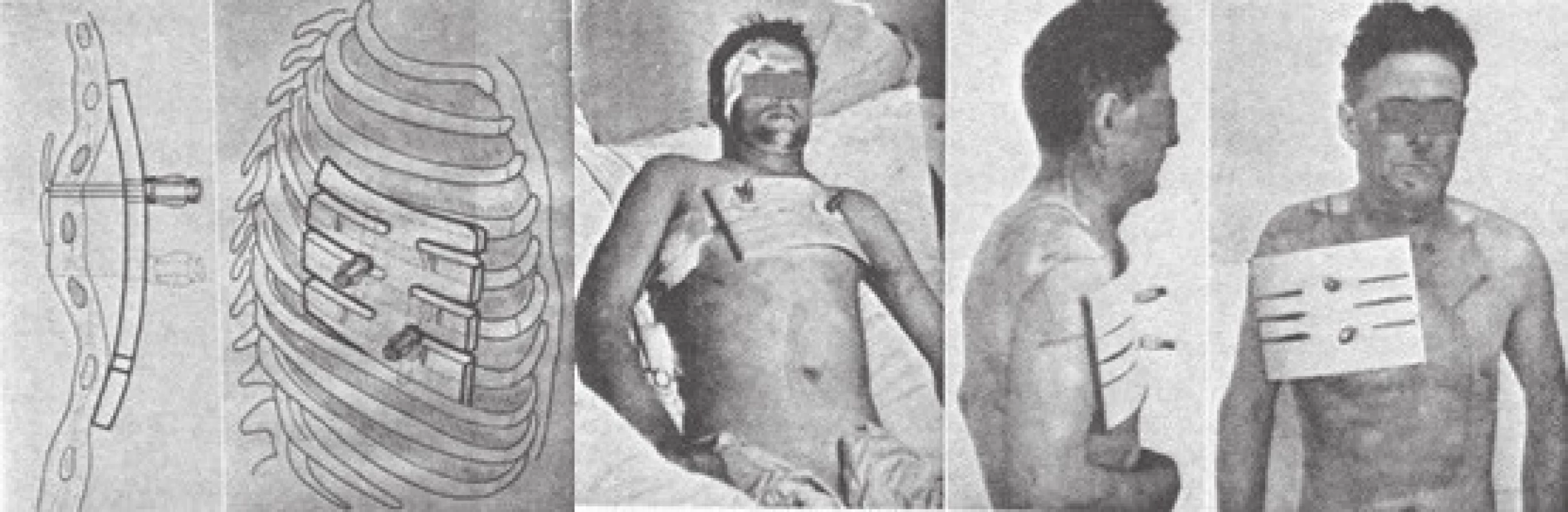
Doporučovány jsou dvě cesty:
- podpora zevně K-dráty, dlahami či fixatery,
- ORIF (= vnitřní fixace) drátěné kličky, dlahy, hřeby a šrouby.
Tehdejší techniky již vycházely z koncepce společnosti AO (Arbeitsgemeinschaft für Osteosynthesefragen), která položila základní principy operační techniky a sjednotila systémy používaných instrumentárií.
První originální technika byla užita Beltramim [5] v r. 1978 – fixace K-dráty (Obr. 6).
Image 6. Fixace K-dráty (Beltrami 1978) Fig. 6: Fixation with K-wires (Beltrami 1978) 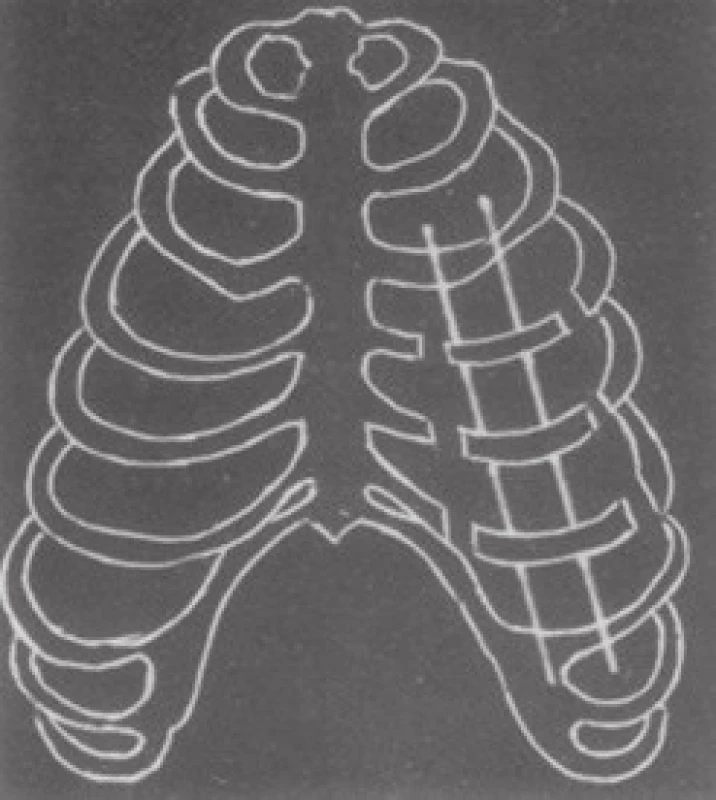
Jako další následoval Guernelli [6] 1979 (Obr. 7).
Image 7. Technika podle Guernelliho Fig. 7: Guernelli technique 
A poté již následovala řada metod tehdy vyráběnými implantáty včetně kombinace s kostními cementy. U nás se místy prosadila Judetova dlaha z r. 1980 [7] a Labitzkeho dlaha z r. 1981 [8] (Obr. 8).
Image 8. Judetova a Labitzkeho dlaha Fig. 8: Judet and Labitzke plate 
Do téhož období spadá vývoj sternokostálního setu fy Medin, Michek a spol. z r. 1990 [9] [10], často citovaný v zahraniční i naší literatuře (Obr. 9).
Image 9. Instrumentárium MEDIN Fig. 9: MEDIN plates 
V současné době vrcholící tzv. druhé renesance je v Evropě cca 25 kvalitních implantátů. V České republice a ve Slovenské republice jsou nyní běžně dostupné tři druhy implantátů:
- dlahy fy Medin, inovované Vyhnánkem a kol. [11] do systému LCP v loňském roce (Obr. 10),
Image 10. Nové dlahy MEDIN Fig. 10: New MEDIN plates 
- systém MatrixRIB fy Synthes (Obr. 11, Obr. 12),
Image 11. Dlahy MatrixRIB (Synthes) Fig. 11: MatrixRIB plates (Synthes) 
Image 12. Dlahy MatrixRib a Titanium Sternal Fixation System (Synthes) in situ Fig. 12: MatrixRib and Titanium Sternal Fixation System (Synthes) plates in situ 
- a konečně háčkové dlahy fy Stratos (Obr. 13, Obr. 14).
Image 13. Instrumentárium Stratos Fig. 13: Stratos plates 
Image 14. Instrumentárium Stratos in situ Fig. 14: Stratos plates in situ 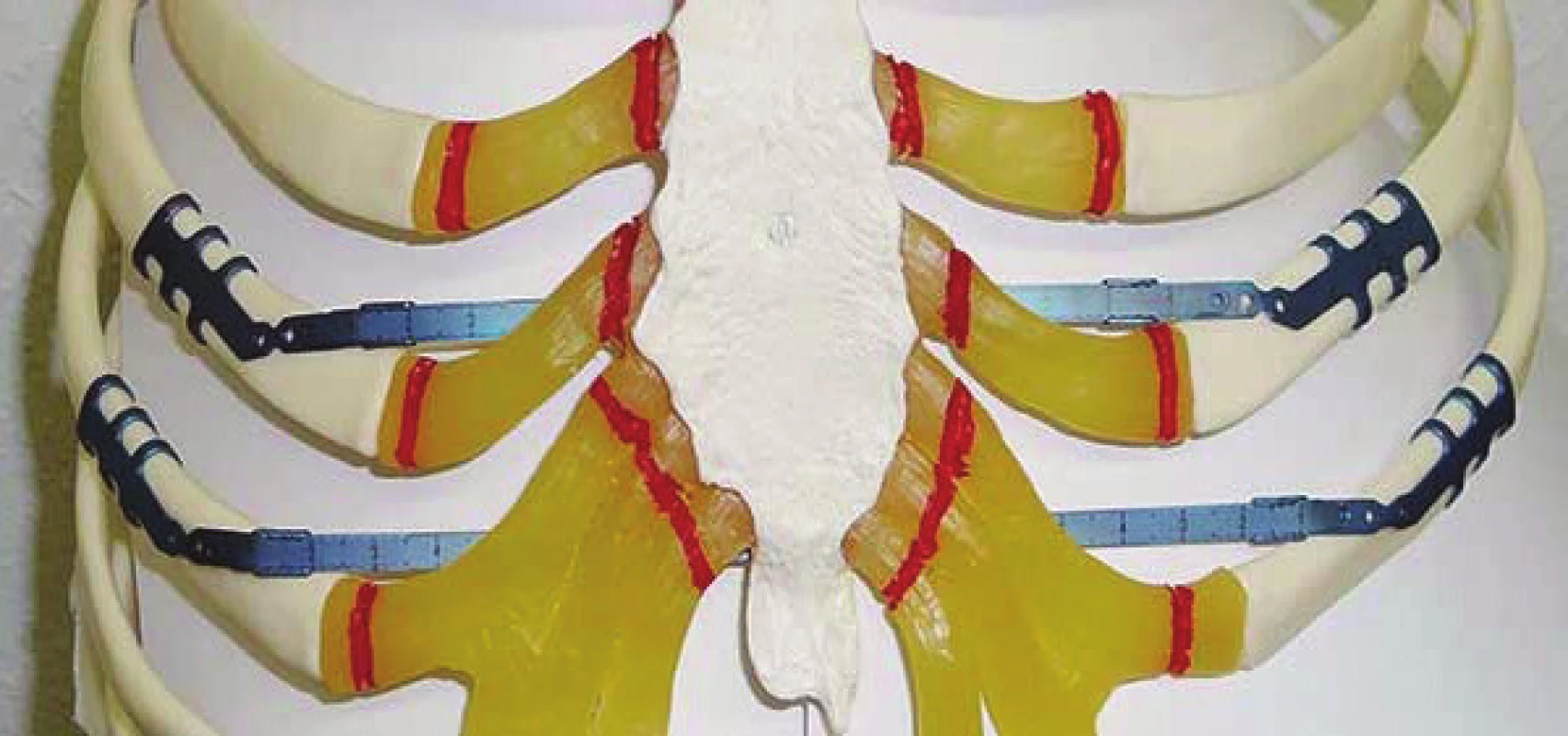
Výsledkem vývoje je dnes všeobecně uznávané schéma multidisciplinární indikace stabilizace hrudníku s odklonem od pneumatické dlahy k aktivnímu chirurgickému řešení. Podstatným benefitem je zkrácení celkové doby léčení, redukce nákladů. Významný je zejména pokles trvalých následků v podobě invalidity, dané výsledným poškozením plicního parenchymu a deformitou hrudního koše ze 60 % na 30 % poraněných. Důležitým aspektem je optimální timing stabilizace v rámci damage control surgery do 48 hod. po zranění, pokud to stav pacienta dovolí. Naše dnešní schéma indikace stabilizace zlomenin žeber při rozsáhlých poraněních hrudní stěny si dovoluji připojit:
Chirurgická indikace:
- paradoxní dýchání
- výrazná deformita hrudníku
- hrozící či stávající perforace plíce
- masivní hemothorax
- defekt hrudní stěny
Anesteziologická indikace:
- pokles krevních plynů
- plicní kontuze
- neúspěšný weaning
Ošetřovatelská indikace:
- usnadnění péče u polytraumat
Závěr
Domníváme se, že dobrá znalost cesty našich předchůdců a učitelů vede ke snazšímu pochopení složité problematiky včasné indikace a volby optimálního implantátu pro stabilizaci hrudního koše. Tato stabilizace je zásadní prevencí nežádoucích komplikací. Současně vede k redukci délky hospitalizace a ekonomických nákladů včetně zmenšení rozsahu trvalých následků. V neposlední řadě je nutno pozitivně hodnotit analgetický efekt pro spontánní ventilaci a mobilizaci pacienta. Proto jsou pacienti směřováni do akreditovaných center specializované péče cestou triage ZZS.
Seznam zkratek:
ORIF − open reduction and internal fixation – otevřená repozice s vnitřní fixací
LCP − locking compression plate – zamykatelná kompresní dlaha
K-dráty − Kirschnerovy dráty
AO − Arbeitsgemeinschaft für Osteosynthesefragen – Pracovní společnost pro otázky osteosyntézy
ZZS − zdravotnická záchranná služba
Obrázky č. 11–14 jsou použity se svolením autorů.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
doc. MUDr. Michal Mašek, CSc.
Klinika úrazové chirurgie LF MU a
FN Brno
Jihlavská 20
625 00 Brno
e-mail: masek.michal@fnbrno.cz
Sources
1. Trinkle JK, Richardson JD, Franz JL. Management of flail chest without mechanical ventilation. Ann Thoracic Surgery 1975;19 : 355−63.
2. Hoyt JT. An apparatus for artificial respiration and for other purposes. J Physiol. 1901;27 : 48−52.
3. Carter BM, Giuseffi J. Tracheostoma a useful operation in thoracic surgery with particular references to its employment in crushing injuries of the thorax. J Thorac Surg 1951;21 : 495.
4. Schrire T. Control of the crushed chest: the use of the “Cape Town Limpet.” Dis Chest 1963;44 : 141–5.
5. Beltrami V, Martinelli G, Giansante P, et al. An original technique for surgical stabilisation of traumatic flail chest. Thorax 1978; 33 : 528−9.
6. Guernelli N, Bragaglia R, Briccoli A, et al. Technique for the management of anterior flail chest. Thorax 1979;34 : 247–8.
7. Judet R. Osteosynthese costale. Rev Chir Orthop 1973;59 : 334–5.
8. Labitzke R, Schmit-Neuerburg K, Schramm G. Indikation zur Thoracotomie und Rippenstabilisierung beim Thoraxtrauma im hohen Lebensalter. Chirurg 1980;51 : 567–80.
9. Michek J, Zelníček P, Kubačák J, et al. Včasné ošetření instabilního hrudníku u polytraumatizovaných, Rozhledy v chirurgii 1996;75 : 202−5.
10. Vodička J, Špidlen V, Šafránek J, et al. Schwerwiegende Brustkorbverletzungen – Erfahrungen mit der operativen Behandlung. Zentralbl Chir 2007;132 : 542–6.
11. Vyhnánek F, Jirava D, Očadlík M, et al. Chirurgická stabilizace u blokové zlomeniny žeber: indikace, technika a výsledky. Acta Chir orthop Traum čech 2015;82 : 303–7.
Vzhledem k množství literatury k tématu je tato k dispozici u autorů.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2017 Issue 11-
All articles in this issue
- Damage control operace u poranění hrudníku
- Historie stabilizace hrudního koše
- Traumatický pneumotorax – diagnostika a léčba 322 případů v pětiletém období
- Penetrující poranění hrudníku – zkušenosti Traumacentra Fakultní nemocnice Plzeň
- Naše zkušenosti se stabilizací hrudníku
- Poranění srdce hrudním drénem
- Initial experience with using uniportal VATS (SITS) to treat the implications of thoracic trauma in the 1st Department of Surgery of the Faculty of Medicine at Masaryk University and St. Anne’s Teaching Hospital in Brno
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Traumatický pneumotorax – diagnostika a léčba 322 případů v pětiletém období
- Naše zkušenosti se stabilizací hrudníku
- Damage control operace u poranění hrudníku
- Penetrující poranění hrudníku – zkušenosti Traumacentra Fakultní nemocnice Plzeň
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

