-
Medical journals
- Career
Videothorakoskopické odstranění mediastinálně uloženého adenomu příštítného tělíska při primární hyperparathyreóze
: P. Libánský 1; P. Broulík 2; M. Fialová 1; J. Kubinyi 3; R. Lischke 1; D. Táborská 4; J. Tvrdoň 1; J. Šedý 5; S. Adámek 1
: III. chirurgická klinika 1. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. R. Lischke, PhD. 1; III. Interní klinika 1. LF Univerzity Karlovy a VFN, Praha přednosta: prof. MUDr. Š. Svačina, DrSc., MBA 2; Ústav nukleární medicíny 1. LF Univerzity Karlovy a VFN, Praha přednosta: prof. MUDr. M. Šámal, DrSc. 3; Klinika nukleární medicíny a endokrinologie 2. LF Univerzity Karlovy a FN Motol, Praha přednosta: prof. MUDr. P. Vlček, CSc. 4; Ústav normální anatomie, LF Univerzity Palackého v Olomouci přednosta ústavu: doc. RNDr. P. Mlejnek, Ph. D. 5
: Rozhl. Chir., 2016, roč. 95, č. 6, s. 245-248.
: Case Report
Úvod:
Primární hyperparathyreóza je onemocnění způsobené nadměrnou sekrecí parathormonu z příštítných tělísek. Po stanovení diagnózy endokrinologem záleží úspěch operačního řešení zejména na zkušenosti chirurga. Zvláštní skupinu tvoří ektopická lokalizace patologicky zvětšeného příštítného tělíska v mediastinu, která vyžaduje modifikaci operačního přístupu. Při hlubokém uložení adenomu v mediastinu je indikována sternotomie či thorakotomie, anebo je lze nahradit metodou miniinvazivní – videothorakoskopickou thymektomií.Kazuistika:
Předmětem sdělení je kazuistika pacienta, který měl normokalcemickou recidivující primární hyperparathyreózu a podstoupil miniinvazivní videoasistovanou thymektomii po scintigrafickém potvrzení uložení adenomu příštítného tělíska v mediastinu.Závěr:
Odstranění adenomu příštítného tělíska z mediastina metodou videothorakoskopickou je metoda bezpečná. Tato metoda oproti sternotomiím zlepšuje pooperační průběh, zkracuje dobu hospitalizace a přináší větší komfort pro pacienta. Doporučujeme zvážit tuto videothorakoskopickou metodu v případě uložení patologicky zvětšeného příštítného tělíska v dolním a předním mediastinu.Klíčová slova:
primární hyperparathyreóza − adenom příštítného tělíska – mediastinum − miniinvazivníÚvod
Primární hyperparathyreóza je onemocnění způsobené nadměrnou sekrecí parathormonu jednoho nebo více příštítných tělísek. Po stanovení jasné diagnózy primární hyperparathyreózy endokrinologem záleží úspěch chirurgického řešení na zkušenosti a úsudku chirurga. Před operací je snaha lokalizovat patologické příštítné tělísko. Za standardní lokalizační metody jsou považovány: sonografické vyšetření krku a scintigrafické vyšetření Tc-MIBI kombinovaného s CT vyšetřením (tzv. 99mTc MIBI SPECT/CT). Z dalších možných vyšetření je to především nukleární magnetická rezonance nebo CT vyšetření. Zvláštní skupinu tvoří uložení příštítného tělíska v mediastinu, které může zapříčinit neúspěch primární operace. Potvrzená ektopická lokalizace v mediastinu modifikuje strategii výkonu, je třeba správně zvolit operační přístup – odstranění příštítného tělíska v mediastinu z krčního přístupu, parciální nebo totální sternotomii, thorakotomii či metodu miniinvazivní – videothorakoskopickou. Pracoviště ale musí být pro tento miniinvazivní videothorakoskopický přístup patřičně vybaveno a chirurgové musejí mít u tohoto přístupu patřičné zkušenosti.
Od roku 1994 do konce roku 2013 bylo na III. Chirurgické klinice 1. LF a FN Motol Praha operováno celkem 1871 pacientů s primární hyperparathyreózou. Z těchto 1871 pacientů byla provedena sternotomie u 83 pacientů, tj. 4,4 %, thorakotomie u 1 pacienta, tj. 0,05 %. III. chirurgická klinika operuje 180 pacientů s primární hyperparathyreózou za rok a dále se specializuje na chirurgická onemocnění lokalizovaná v mediastinu. U mnohých operací v mediastinu, například s myasthenia gravis, je principem operace odstranění celého thymu. Tyto operace jsou prováděny za pomoci miniinvazivních technik. Stejný postup byl zvolen i u pacienta s adenomem příštítného tělíska v mediastinu. V tomto sdělení je prezentována kazuistika pacienta, který podstoupil tento miniinvazivní operační postup po scintigrafickém potvrzení uložení adenomu v mediastinu.
Kazuistika
69letý pacient mužského pohlaví byl přijat na III. Chirurgickou kliniku 1. LF UK a FN Motol Praha dne 24. 3. 2014 k operačnímu řešení recidivující primární hyperparathyreózy. V osobní anamnéze měl arteriální hypertenzi, smíšenou hyperlipoproteinemii a chronickou žilní insuficienci. Pacient byl již po operaci příštítného tělíska v roce 2011 s odstraněním histologicky ověřeného adenomu příštítného tělíska vlevo dole o velikosti 19x15x5 mm (Obr. 1). Pro recidivující primární hyperparathyreózu byl pacient v roce 2013 vyšetřen na III. Interní klinice 1. LF UK a VFN Praha. Laboratorně byla hladina celkového vápníku 2,36 mmol/l (norma 2,00−2,75 mmol/l), hladina fosforu 0,86 mmol/l (norma 0,65−1,61 mmol/l), hladina intaktního parathormonu (iPTH) rovna 11,58 pmol/l (norma 1,6−6,9 pmol/l). Hodnota celkového vápníku 2,36 mol/l neodpovídala diagnóze primární hyperparathyreózy. Proto byl proveden pokus o zvýšení kalcemie pomocí vitaminu D jeho suplementací. Po podání vitaminu D došlo ke zvýšení kalcemie na 2,55 mmol/l a přitom hodnota iPTH se nesnížila. Endokrinologem byla potvrzena diagnóza primární hyperparathyreózy. Pacient byl indikován k operačnímu řešení. Dle provedeného scintigrafického vyšetření bylo vysloveno podezření na adenom příštítného tělíska vpravo dole, uloženého ektopicky za sternem (Obr. 2). Dne 25. 3. 2014 byla provedena z krčního přístupu revize krku. Peroperačně bylo nalezeno pravé dolní příštítné tělísko o velikosti 6×3×3 mm, které bylo ověřeno histologickým vyšetřením. Peroperačně nedošlo k poklesu intaktního parathormonu (hodnoty 10,61 pmol/l a 10,53 pmol/l). Hladina celkového a ionizovaného vápníku pooperačně byla 0., 1. a 2. pooperační den 2,28 mmol/l–2,22 mmol/l–2,25 mmol/l, respektive 1,18 mmol/l–1,27 mmol/l–1,25 mmol/l. Hladina intaktního parathoromonu první pooperační den byla 8,76 pmol/l (norma 1,3–7,6 pmol/l). Pacient bez parestezií, fonace správná, bez pooperačních komplikací.
1. Scintigrafické vyšetření 99mTc MIBI SPECT/CT v roce 2011 Fig. 1: Examination of 99mTc MIBI-scintigraphy combinated with CT in year 2011 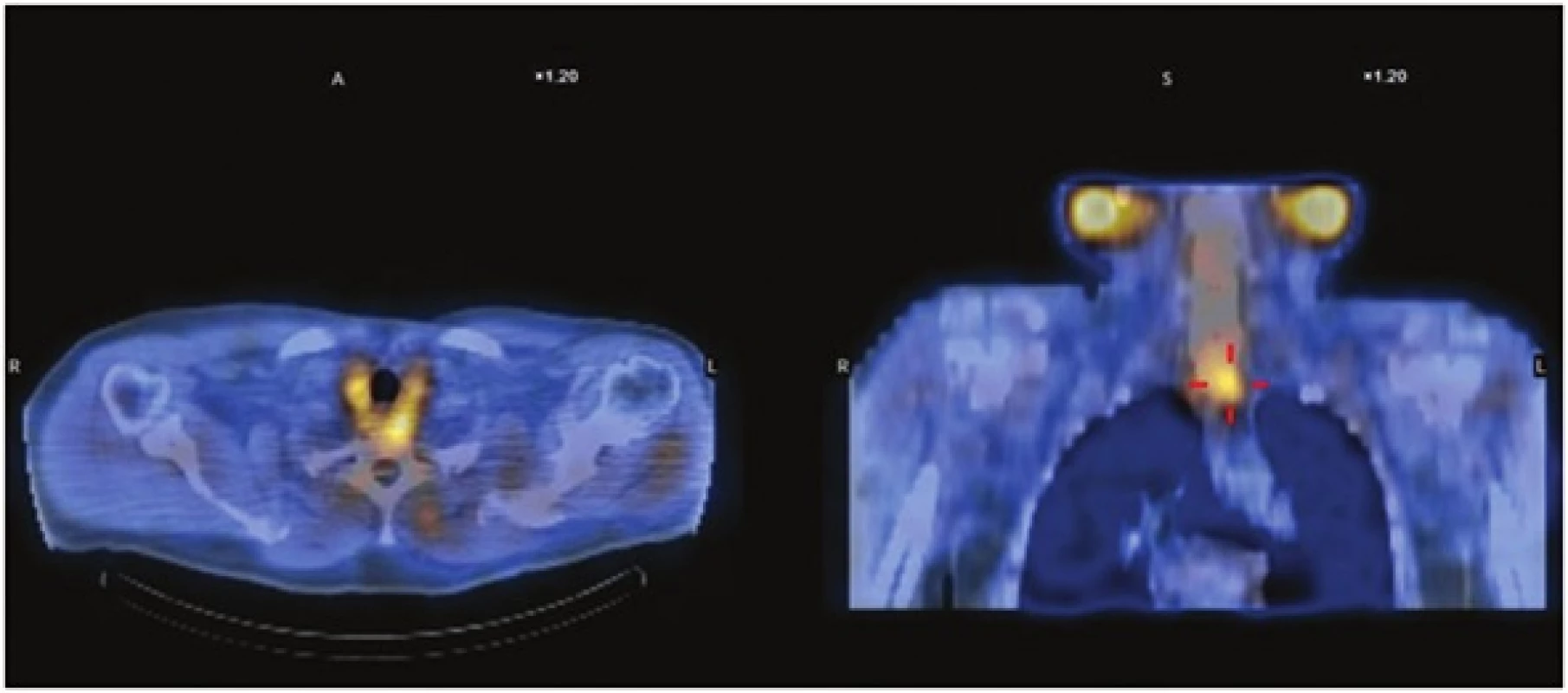
2. Scintigrafické vyšetření 99mTc MIBI SPECT/CT v roce 2013 Fig. 2: 99mTc MIBI-scintigraphy combined with CT in 2013 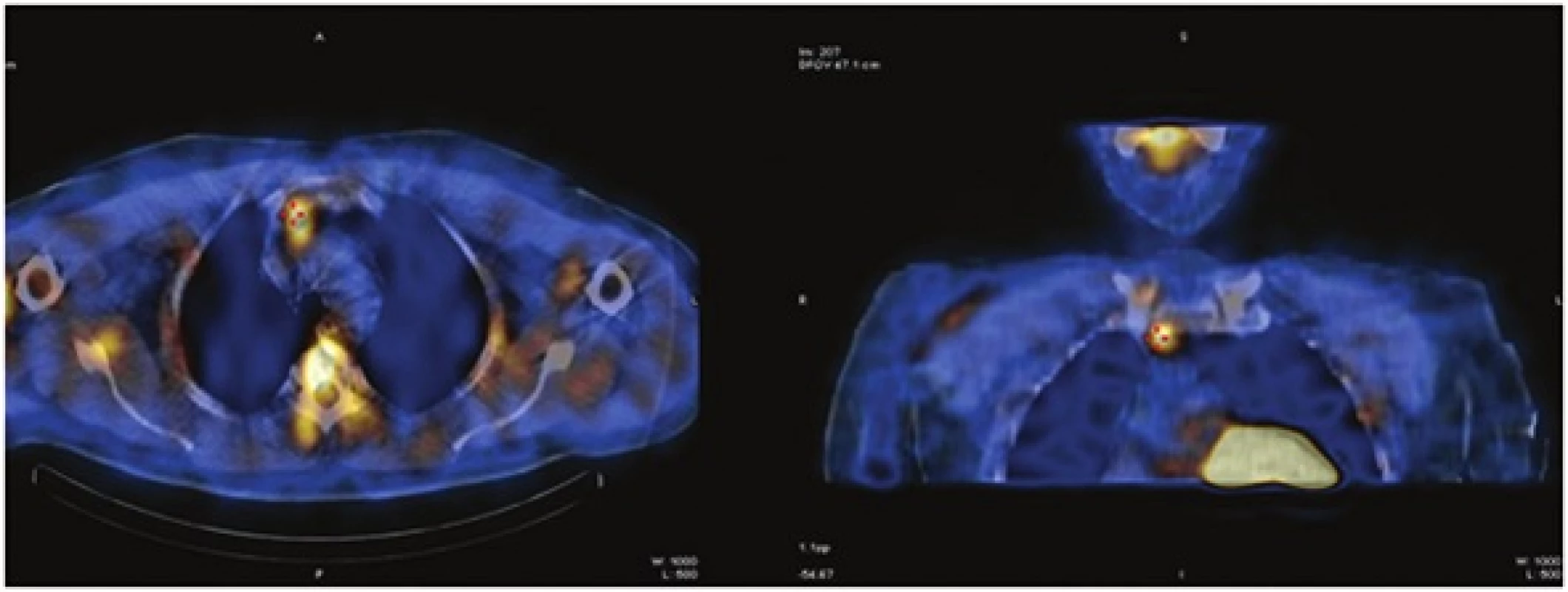
Pro podezření na perzistující primární hyperparathyreózu bylo indikováno kontrolní scintigrafické vyšetření, kde byl popsán adenom v horním mediastinu při dolním konci manubrium sterni vpravo (Obr. 3). Pacient byl indikován k revizi mediastina. Vzhledem ke zkušenostem s operacemi thymu pomocí videothorakoskopické techniky jsme pacienta indikovali k miniinvazivnímu přístupu.
3. Scintigrafické vyšetření po dvou krčních revizích Fig. 3: 99mTc MIBI-scintigraphy after two reoperations 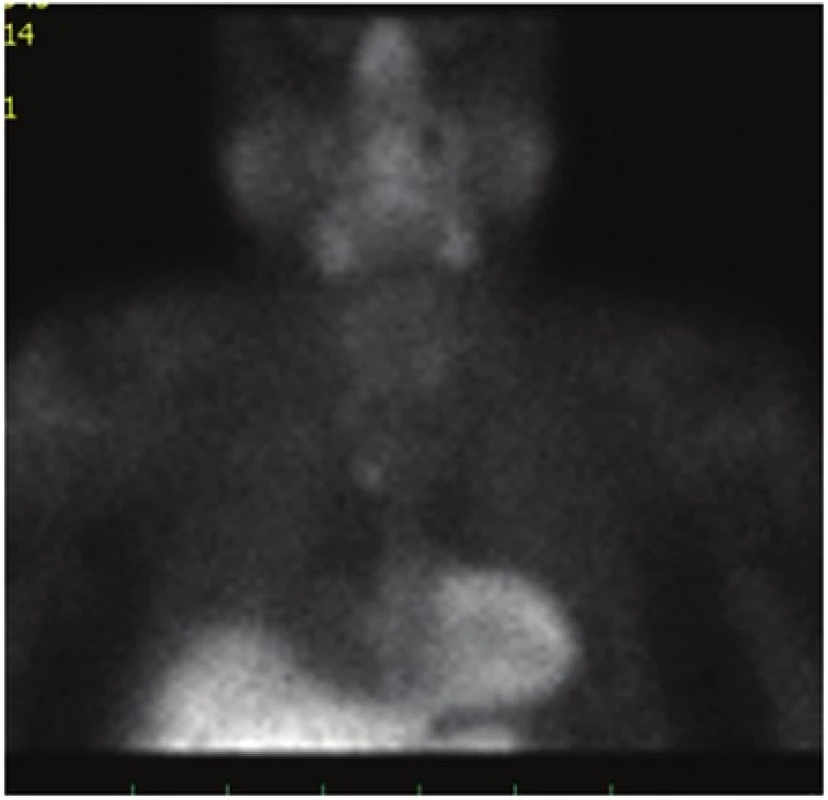
Dne 28. 3. 2014 byl videothorakoskopicky odstraněn thymus (Obr. 4). Peroperační histologické vyšetření nenašlo struktury tkáně příštítného tělíska v preparátu thymu. Peroperačně byl zaznamenán signifikantní pokles intaktního parathormonu z 8,76 pmol/l na 2,33 pmol/l. Hladina celkového a ionizovaného vápníku byla 0., 1., 2. pooperační den 2,11 mmol/l−2,01 mmol/l−2,00 mmol/l, respektive 1,09 mmol/l−1,1 mmol/l−1,07mmol/l. Pacient byl pooperačně bez parestezií, se zachováním fonace. V definitivním histologickém vyšetření byla ve dvou řezech zastižena tkáň příštítného tělíska. Hrudní drén byl odstraněn třetí pooperační den a pacient byl propuštěn do domácího ošetřování čtvrtý pooperační den. Další pooperační průběh byl již bez komplikací. V současné době je tento pacient bez recidivy onemocnění.
4. Videothorakoskopický pohled na adenom příštítného tělíska uloženého v thymu Fig. 4: Videothoracoscopic view of parathyroid adenoma in the thymus 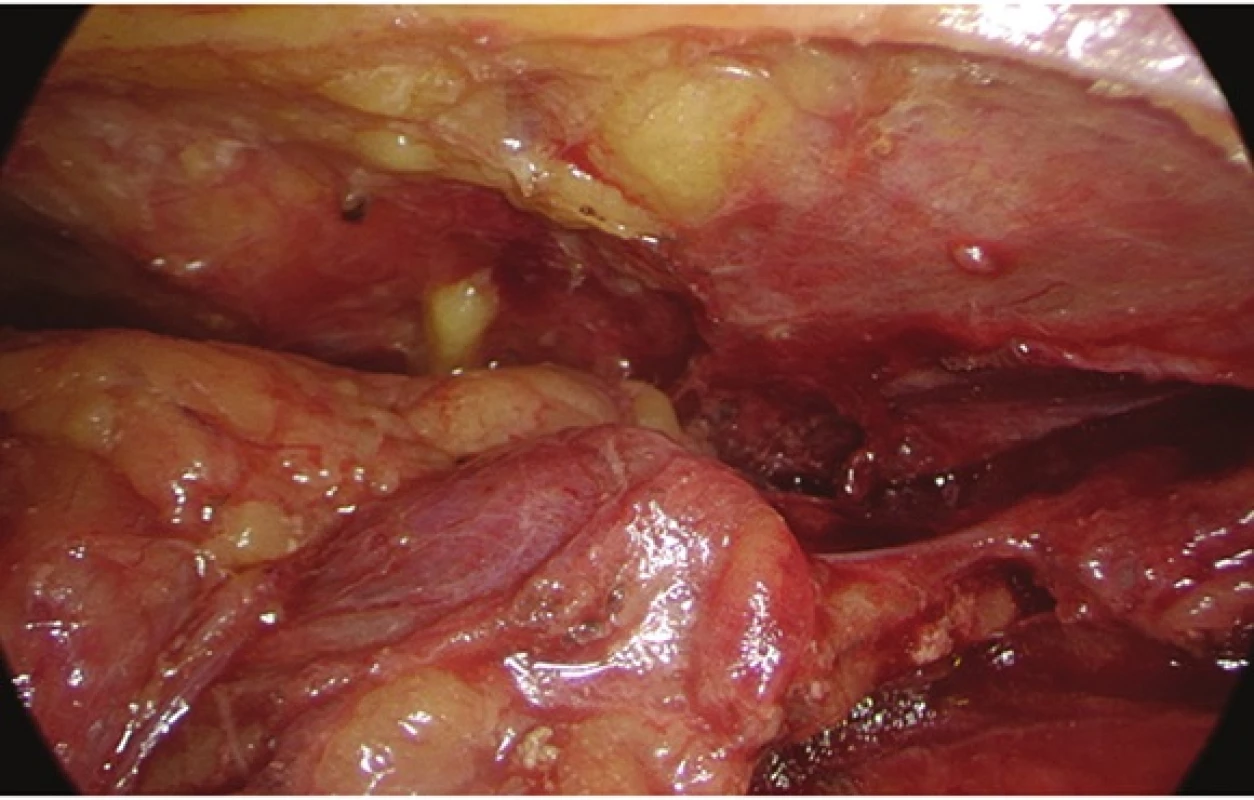
Diskuze
Incidence adenomu příštítného tělíska v mediastinu představuje nejčastější ektopickou lokalizaci patologicky zvětšeného tělíska, které se udává v rozmezí od 1,5 % do 25 % [1]. Toto široké rozmezí je dáno chirurgickou definicí termínu mediastinální lokalizace příštítného tělíska. Anatomicky je hranice horního mediastina (kraniálně) dána úrovní apertura thoracis superior, jiní považují za mediastinální tělíska pouze ta, která nejsou dosažitelná z krčního přístupu. Udává se, že většina tělísek leží v horním mediastinu v thymické tkáni (88,2 % případů) a lze je odstranit z krčního přístupu [1]. Jen 1 % až 2 % pacientů vyžaduje sternotomii [2]. Až na výjimky odpovídají mediastinálně uložené adenomy vývojově dolním příštítným tělískům, která se vyvinula ze třetí faryngové výchlipky společně s thymem. Jedná se tedy o příštítné tělísko na straně, kde chybí v normální lokalizaci u dospělého jedince, anebo o tělísko nadpočetné [3]. První dokumentované odstranění adenomu příštítného tělíska ze sternotomie proběhlo v roce 1932 v Massachusetts General Hospital. Ze sternotomie byl odstraněn mediastinální adenom kapitánu Charlesu E. Martellovi poté, co se podrobil šesti neúspěšným krčním revizím. Protože se jednalo o poslední tělísko, došlo k rozvoji hypokalcemie s tetanií [4].
Nejčastěji dochází k odstranění příštítného tělíska v mediastinu z krčního přístupu – krční thymektomie, ze sternotomie či z thorakotomie. Jiné popisované přístupy k odstranění mediastinálního adenomu jsou transcervikální thymektomie s Cooper retraktorem, přední mediastinotomie, videothorakoskopie, videoassistovaná thorakoskopie či thorakotomie [5]. Z břicha byla popsána i subxiphoideální laparoskopie [6] či takzvaný dolní kombinovaný přístup [7]. Na naší klinice, kde jsou soustřeďováni komplikovaní pacienti s primární hyperparathyreózou, byla provedena sternotomie pro mediastinálně uložený adenom ve 4,4 % případů a thorakotomie v 0,05 % případů. Krční přístup je nejčastější, Callender udává efektivní parathyroidektomii z krčního přístupu u 25 % pacientů s mediastinálně uloženými adenomy, které se nacházejí více než 6 cm od horního okraje klíční kosti [8]. Tradičním standardním přístupem k ektopické mediastinální lokalizaci příštítného tělíska zůstávají sternotomie nebo torakotomie. Komplikace, které jsou spojeny s těmito postupy, jsou ale vysoké v porovnání s miniinvazivními přístupy. Morbidita se udává až ve 29 % [2,9,10]. Komplikace zahrnují pleurální výpotek, pneumotorax, pneumonii, fibrilace síní, žilní trombózu vena brachiocephalica a její poranění, poranění nervus phrenicus a brachiálního plexu, infekce sterna, dehiscence kosti, chylózní pištěl, mediastinitida, případně smrt pacienta [2,9,11,12]. Pro retrosternálně uložené adenomy příštítných tělísek se někdy používá přední mediastinotomie podle Chamberlaina [5,12], anebo transcervikální mezižeberní mediastinální videoasistované parathyroidektomie [13].
K videothorakoskopickému odstranění adenomů příštítného tělíska jsou indikováni jen pacienti s jasnou lokalizací [14]. Důležitou podmínkou k provedení videothorakoskopické thymektomie je volná pleurální dutina. Další podmínkou je únosnost pacienta k selektivní plicní ventilaci, dostatečná respirační rezerva, aby pacient byl schopen dýchat jen na jednu plíci [3]. Byly navrženy také roboticky asistované postupy [15,16], ale dle některých autorů tyto postupy nabízejí malé výhody oproti videoasistovaným metodám [17]. Zajímavou nechirurgickou možností je angiografická ablace, která byla popsána u pacientů s vysokým rizikem operace, ale k definitivnímu vyléčení došlo jen u 63 % pacientů [18], navíc zde není možné histologické vyšetření patologicky změněné tkáně, eventuálně její využití pro autotransplantaci [12]. Na III. Chirurgické klinice 1. LF UK se provádějí videothorakoskopické výkony od konce roku 1992 [19]. Průměrná doba odstranění hyperfunkčního příštítného tělíska se v literatuře udává 112 minut (rozmezí 40–240 minut) [9], u nás trvala tato operace 90 minut. Doba hospitalizace po videothorakoskopické parathyreoidektomii se udává výrazně kratší (2,7–4,5 dne), zatímco pacienti po sternotomii byli propuštěni průměrně 9. den po operaci [1,2,10]. Zajímavostí zůstává, že nebyl zjištěn žádný významný rozdíl mezi krčním přístupem a videothorakoskopickým přístupem dle pobytu v nemocnici. Iacobene udává, že spotřeba analgetik byla čtyřnásobně nižší než po klasickém sternotomickém přístupu [1]. Také kosmetický efekt prokázal lepší výsledek. Klasický krční přístup zůstává jako účinný přístup první volby, zvlášť pokud se adenom příštítného tělíska nachází v horní části mediastina. Videothorakoskopická parathyreoidektomie poskytuje všechny výhody miniinvazivní chirurgie (dobrý kosmetický efekt, minimální pooperační bolest, kratší doba hospitalizace), s vysokou úspěšností, poskytující potenciální přístup k celému mediastinu. Thorakoskopický přístup do mediastina je bezpečný, proveditelný s nízkou mírou komplikací (7 %) a dobrým kosmetickým efektem [9], i když byl popsán i případ úmrtí [10]. Komplikace, jako jsou poranění nervus laryngeus recurrens, pneumotorax, neuralgie, pleurální výpotek a krvácení [9], mohou nastat, ale jsou méně časté nežli po sternotomii. V případě reoperace má thorakoskopie tu výhodu, že operační přístup není prováděn přes jizevnatou tkáň, a tím se snižuje riziko poranění nervů a hypoparathyreózy [2]. Thorakoskopie byla navržena jako možnost volby pro ektopickou lokalizaci adenomu příštítného tělíska umístěného ve středním či dolním mediastinu [20]. Nicméně, thorakoskopický přístup je náročný, vyžaduje selektivní plicní ventilaci a nemůže být proveden u pacientů s poruchou funkce plic anebo u pacientů s adhezemi v hrudníku [13]. III. Chirurgická klinika 1. LF UK a FN Motol Praha se zkušenostmi miniinvazivních postupů při operacích plic a thymu splňuje tyto náročné požadavky.
Závěr
U patologicky změněných příštítných tělísek umístěných v horním mediastinu je vhodná krční thymektomie. V případě, že se nachází tělísko hluboko v mediastinu, jsou efektivní sternotomie či thorakotomie. Tato může být nahrazena videoasistovanou technikou. Doporučuje se využít videothorakoskopickou parathyreoidektomii v případě jasné lokalizace adenomu v dolním a předním mediastinu, zatímco krční přístup je využit při uložení adenomu v horním předním a zadním mediastinu. Videothorakoskopická technika představuje méně invazivní, efektivní, pohodlný a bezpečný přístup se snížením morbidity, kratší dobou hospitalizace, snížením spotřeby analgetik a zlepšením kosmetického efektu. Podstatou miniinvazivní thorakoskopické operace je odstranění celého thymu i s patologicky zvětšeným příštítným tělískem.
Podpořeno projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00064203 (FN MOTOL).
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.MUDr. Petr Libánský, PhD.
III. Chirurgická klinika 1. LF UK a FNM Praha
V Úvalu 84
150 00 Praha 5
e-mail: petr.libansky@lf1.cuni.cz
Sources
1. Iacobone M, Mondi I, Viel G, et al. The results of surgery for mediastinal parathyroid tumors: a comparative study of 63 patients. Langenbecks Arch Surg 2010;395 : 947−53.
2. Cupisti K, Dotzenrath C, Simon D, et al. Therapy of suspected intrathoracic parathyroid adenomas. Experiences using open transthoracic approach and video-assisted thoracoscopic surgery. Langenbecks Arch Surg 2002;386 : 488–93.
3. Adámek S, Naňka O. Embryologie, mikroskopická a klinická anatomie příštítných žláz. In: Primární hyperparathyreóza. Praha, Galén 2006 : 19−20.
4. Nathaniels EK, Nathaniels AM, Wang CA. Mediastinal parathyroid tumors: a clinical and pathological study of 84 cases. Ann Surg 1970;171 : 165−70.
5. Nwariaku FE, Snyder WH, Burkey SH, et al. Inframanubrial parathyroid glands in patients with primary hyperparathyroidism: alternatives to sternotomy. World J Surg 2005;29 : 491–4.
6. Wei JP, Gadacz TR, Weisner LF, et al. The subxiphoid laparoscopic approach for resection of mediastinal parathyroid adenoma after successful localization with TC-99m-sestamibi radionuclide scan. Surg Laparosc Endosc 1995;5 : 402–6.
7. Kido T, Hazama K, Inoue Y, et al. Resection of anterior mediastinal masses through an infrasternal approach. Ann Thorac Surg 1999;67 : 263−5.
8. Callender GG, Grubbs EG, Vu T, et al. The fallen one: the inferior parathyroid gland that descends into the mediastinum. J Am Coll Surg 2009;208 : 887–93.
9. Alesina PF, Moka D, Mahlstedt J, et al. Thoracoscopic removal of mediastinal hyperfunctioning parathyroid glands: personal experience and review of the literature. World J Surg 2008;32 : 224–31.
10. Randone B, Costi R, Scatton O, et al. Thoracoscopic removal of mediastina parathyroid glands: a critical appraisal of an emerging technique. Ann Surg 2009;251 : 717–1.
11. Russell CF, Edis AJ, Scholz DA, et al. Mediastinal parathyroid tumors: experience with 38 tumors requiring mediastinotomy for removal. Ann Surg 1981;193 : 805–9.
12. Ravipati NB, McLemore EC, Schlinkert RT, et al. Anterior mediastinotomy for parathyroidectomy. Am J Surg 2008;195 : 799–802.
13. Moreno P, Francos JM, Shaha A, et al. Intercostal video-assisted mediastinal surgery through an intercostal window (IVAMS): a simpler approach to perform mediastinal parathyroidectomy. Surgery 2007;142 : 410–13.
14. Tcherveniakov P, Menon A, Milton R, et al. Video-assisted mediastinoscopy (VAM) for surgical resection of ectopic parathyroid adenoma. J Cardiothorac Surg 2007;2 : 41.
15. Bodner J, Wykypiel H, Greiner A, et al. Early experience with robot-assisted surgery for mediastinal masses. Ann Thorac Surg 2004;78 : 259–65.
16. Ismail M, Maza S, Swierzy M, et al. Resection of ectopic mediastinal parathyroid glands with the da Vinci robotic system. Br J Surg 2010;97 : 337−43.
17. Sukumar MS, Komanapalli CB, Cohen JI. Minimally invasive management of the mediastinal parathyroid adenoma. Laryngoscope 2006;116 : 482–7.
18. Doherty GM, Doppman JL, Miller DL, et al. Results of multidisciplinary strategy for management of mediastinal parathyroid adenoma as a cause of persistent primary hyperparathyroidism. Ann Surg 1992;215 : 101–6.
19. Pafko P, Schützner J. Initial experience with videothoracoscopy. Rozhl Chir 1993;72 : 279−80.
20. Nilubol N, Beyer T, Prinz RA, et al. Mediastinal hyperfunctioning parathyroids: incidence, evolving treatment, and outcome. Am J Surg 2007;194 : 53−6.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2016 Issue 6-
All articles in this issue
- Management of acute postoperative pain following thoracotomy – state of the art
- The survival of patients with radically non-resectable pancreatic cancer
- Laparoscopic resection rectopexy in the treatment of obstructive defecation syndrome
- Different techniques of vessel reconstruction in kidney transplantation −10-years experiences
- Videothoracoscopic excision of mediastinal parathyroid adenoma in primary hyperparathyroidism
- Intraparietal hemorrhage of the small intestine related to hypocoagulation as an unusual cause of hemoperitoneum
- Alveolar echinococcosis – a rare disease with differential diagnostic problems
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Laparoscopic resection rectopexy in the treatment of obstructive defecation syndrome
- Different techniques of vessel reconstruction in kidney transplantation −10-years experiences
- Management of acute postoperative pain following thoracotomy – state of the art
- Videothoracoscopic excision of mediastinal parathyroid adenoma in primary hyperparathyroidism
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

