-
Medical journals
- Career
Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
: J. Bartoníček 1,2; O. Naňka 2; M. Tuček 1
: Klinika ortopedie 1. LF UK a ÚVN Praha přednosta: prof. MUDr. J. Bartoníček, DrSc. 1; Anatomický ústav 1. LF UK Praha přednosta: prof. MUDr. K. Smetana, DrSc. 2
: Rozhl. Chir., 2015, roč. 94, č. 10, s. 425-436.
: Monothematic special - Summary statement
Radius je kritická kost pro funkci předloktí, a proto musí být jeho rekonstrukce v případě diafyzární zlomeniny anatomická ve všech rovinách a osách. Metodu volby představuje dlahová osteosyntéza, u které se však stále setkáváme s řadou zbytečných komplikací. Situaci nevyřešilo ani zavedení zamykacích dlah, ale spíše naopak. Proto je udivující, jak je diskuze anatomických a biomechanických principů dlahové osteosyntézy radia v současné literatuře redukována na minimum, nebo dokonce opomíjena. To se týká volby přístupu, typu dlahy, místa přiložení dlahy a jejího tvarování, pracovní délky dlahy, počtu šroubů a jejich rozložení na dlaze. Přitom je třeba si uvědomit, že dlahová fixace na radiu je namáhána nejen v ohybu, ale i v torzi. Na základě 30letých zkušeností i analýzy literatury prezentujeme naše názory na dlahovou osteosyntézu zlomenin diafýzy radia:
Vždy preferujeme volární Henryho přístup, neboť umožňuje obnažit radius téměř v celé jeho délce a riziko poranění r. profundus n. radialis je minimální.
Dosavadní studie nezjistily zásadní výhodu LCP dlah ve srovnání s 3.5 DCP nebo 3.5 LC DCP dlahami, spíše naopak. Důvodem je značná rigidita zamykacích dlah, determinovaný, a proto často nevyhovující směr zamykacích šroubů, zejména u dlah přiložených na volární plochu diafýzy a nerespektování fyziologického zakřivení radia při jejich aplikaci. Proto na základě vlastních zkušeností preferujeme použití „klasických“ DCP dlah 3.5 mm.
Volární aplikace dlahy, zejména LCP dlahy, je spojena s řadou problémů. Tuto plochu, krytou prakticky v celém rozsahu svaly, je nutné nejdříve celou obnažit, což má negativní vliv na cévní zásobení kosti. Rovná dlaha v případě větší délky buď leží svým středem částečně mimo kost a překrývá margo interosseus, anebo její konce přečnívají přes kost zevně. Při použití zamykací dlahy s pevně determinovanou trajektorií šroubů procházejí tyto zamykací šrouby ve střední části dlahy mimo střed diafýzy pouze tenkou mezikostní hranou (mediální pozice) nebo jsou excentricky zavedeny krajní šrouby (laterální pozice). Obojí snižuje stabilitu osteosyntézy. Pokud dlaha překrývá margo interosseus, je obtížné kontrolovat vzájemný rotační vztah obou hlavních fragmentů. Použití kratší LCP dlahy zvyšuje rigiditu fixace, potlačuje tvorbu svalku a vede často k pakloubu.
Laterální aplikace dlahy je z hlediska jejího ohybového i torzního namáhání výhodnější. Laterální plocha radia je plocha tahová, její distální polovina není kryta žádnými svaly, takže odpadá uvolnění svalů, margo interosseus není dlahou zakryto, a je tak možná bezpečná kontrola rotačního postavení úlomků. Správně předehnutá dlaha kopíruje fyziologické zakřivení laterální plochy radia. Dotažením normálních šroubů se oba hlavní úlomky přitáhnou do vrcholu konkavity dlahy a tím zvýší stabilitu osteosyntézy. Vzhledem k tvaru průřezu diafýzy radia je při laterálním přiložení dlahy dráha šroubů nejdelší. To zvyšuje rotační stabilitu.
Dlahu přikládáme vždy v minimální délce tří otvorů na každém hlavním fragmentu. Příčné dvoufragmentové zlomeniny lze fixovat 2+2, tj. dvěma šrouby na každém hlavním fragmentu. Zlomeniny s interfragmentem nebo kominutivní zónou fixujeme v modu 3+3. U rozsáhlejších kominucí, defektů či segmentálních zlomenin jsou nutné 4 otvory dlahy na každém hlavním fragmentu, ne však více. Při vrtání otvorů pro šrouby je třeba vrták směřovat přímo proti margo interosseus. Šroub tak má nejdelší dráhu a nejlepší fixaci v kosti. Perforace volární či dorzální plochy radia významně zkracuje dráhu šroubu a tím snižuje stabilitu osteosyntézy.Klíčová slova:
zlomeniny diafýzy radia – osteosyntéza −zlomeniny předloktíÚVOD
Radius je kritická kost pro funkci předloktí. Na rozdíl od zlomenin diafýzy ulny, kde stačí obnovit délku a osu kosti, musí být rekonstrukce radia anatomická ve všech rovinách a osách. Znamená to obnovit délku radia, jeho laterální vyhnutí, vzájemný rotační vztah obou hlavních úlomků i mírnou volární konkavitu jeho distální třetiny při pohledu z laterální strany. Jakákoli anatomická odchylka vede k inkongruenci v proximálním (PRUK) nebo distálním radioulnárním kloubu (DRUK), k následnému omezení supinačně-pronačního pohybu a ve svém důsledku i ke zvýšenému namáhání osteosyntézy. To může být příčinou vzniku biomechanického pakloubu.
Metodu volby u diafyzárních zlomenin radia představuje dlahová osteosyntéza. Přestože od jejího prvního provedení uplynulo 130 let [1], stále se setkáváme s řadou zbytečných komplikací. Situaci nevyřešilo ani zavedení zamykacích dlah. Naopak, s jejich nástupem a vírou v jejich samospasitelnost došlo k hrubému podceňování, až neznalosti obecných principů dlahové osteosyntézy [2−6]. Cílem tohoto článku je připomenout základní anatomické a biomechanické principy dlahové osteosyntézy radia.
Vývoj biomechanických principů a klinické výsledky
Detailněji se principy dlahové osteosyntézy diafyzárních zlomenin předloktí začala zabývat AO/ASIF na začátku 60. let minulého století [7]. V jejích prvních učebnicích byla doporučována osteosyntéza úzkými dlahami 4.5 mm nebo žlábkovými dlahami 4.5 mm v konfiguraci 2+2, tj. dvěma šrouby na každém hlavním fragmentu [8,9]. Následně bylo toto pravidlo změněno na konfiguraci 3+3 neboli fixaci 6 kortikalis na každém hlavním fragmentu [10−13]. Implantátem volby se stala dynamická kompresní dlaha (DCP) 3.5 mm, popřípadě dynamická kompresní dlaha 3.5 mm se sníženým kontaktem (LC DCP), v posledních letech jsou to zamykací dlahy 3.5 mm (LCP) [14−16]. Principy aplikace všech těchto implantátů byly studovány jak v experimentu, tak v klinice.
Woo et al. [17] zaznamenali již v r. 1984 v experimentu na králících fakt, že méně rigidní dlaha lépe podporuje tvorbu svalku.
Tornguist et al. [18] zjistili na základě biomechanických studií, že ohybová stabilita montáže závisí na délce dlahy a rozložení šroubů, ale torzní stabilita závisí na počtu zavedených šroubů.
ElMaraghy et al. [19] studovali u DCP a LC DCP dlah vliv počtu kortikalis na tuhost fixace. Zjistili, že při stejné délce dlahy zvyšuje bikortikální fixace torzní stabilitu.
Sanders et al. [20] v obdobném experimentu na ulně došli k závěru, že 6-otvorová dlaha fixovaná v konfiguraci 3+3 má menší stabilitu než dlahy delší fixované v konfiguraci 2+2 tak, že jeden šroub byl vždy v otvoru nejbližším zlomenině a druhý v nejvzdálenějším. S délkou dlahy stabilita narůstala. To znamená, že významnější pro stabilitu montáže byla délka dlahy než počet šroubů.
Oestern [21] doporučil fixaci v konfiguraci 4+4 na obou kostech předloktí. Na radius přikládal dlahu na volární stranu z Henryho přístupu.
Schulte et al. [22] připomněli princip aplikace dlahy na tahovou stranu radia. Tento princip však lze podle nich obětovat, pokud má být dlaha kryta měkkými tkáněmi. Též doporučili fixaci 6 kortikalis s tím, že krajní šrouby mají směřovat šikmo centrifugálně, což zvýší stabilitu osteosyntézy. U příčných zlomenin doporučili kompresi, u kominutivních zlomenin neváhali v případě radia aplikovat dvě dlahy.
Weckbach et al. [23] zmínili klasickou fixaci 3+3, respektive 6 kortikalis s nutností, aby dlaha respektovala konturu kosti.
Heim [16] doporučil v oficiální učebnici AO principů k fixaci diafyzárních zlomenin dlahy DCP 3.5 mm nebo LC DCP dlahy 3.5 mm, minimální délky 7 až 8 otvorů, tj. alespoň tři otvory na každém hlavním fragmentu. V doprovodných schématech zobrazil přiložení dlahy na laterální plochu radia. K fixaci mezifragmentu považuje za nejlepší tahový šroub 2.7 mm.
Morgan [4] preferuje Henryho přístup, Thompsonův považuje za nebezpečný. Dlahu přikládá volárně nebo laterálně.
Jupiter [3] popsal detailně oba přístupy k radiu, aniž by jeden z nich upřednostnil. Stejně jako Heim doporučil fixaci 6 kortikalis a minimální délku dlahy 7 až 8 otvorů. Místo přiložení dlahy na radius jednoznačně nespecifikoval.
Stewart [2] doporučil Henryho přístup i pro proximální třetinu radia a označil ho za „workhorse“ při ošetření zlomenin předloktí. Dlahu na radius přikládá volárně, distálně považuje dorzální aplikaci dlahy za nevhodnou. Připouští i laterální aplikaci, nutno však dlahu správně ohnout. V případě volárně aplikované dlahy diskutuje překryv margo interosseus (mediální pozice) nebo přesah přes laterální okraj přední plochy radia (laterální pozice).
Gaulke [5] se obecnými principy osteosyntézy nezabývá. Z rtg dokumentace je patrné, že používá pouze LCP dlahy. Ty aplikuje na radius až na výjimky na volární plochu. Provedené osteosyntézy svědčí spíše o mechanistickém přístupu, tj. dosažení maximální stability, než o respektování anatomie, biologie a biomechaniky předloktí.
Streubel a Pesántez [6] doporučují pro proximální třetinu Thompsonův přístup a tři šrouby na každý fragment. V jejich obrazovém materiálu převládají dlahy aplikované na volární plochu radia. Nutno však poznamenat, že v řadě jejich případů je provedený způsob osteosyntézy velmi diskutabilní.
Z hlediska praktického využití, je rozhodující, jak se tyto principy a implantáty osvědčily v klinické praxi.
Anderson et al. [24] v dnes již klasické práci z r. 1975 zhodnotili 350 diafyzárních zlomenin ošetřených dlahami 4.5 mm v letech 1960−1970. Přestože to bylo v raných dobách AO a s masivními implantáty, dosáhli primárního zhojení u radia v 98 % a u ulny v 96 %!
Hertel et al. [25] ošetřili 132 diafyzárních zlomenin radia a ulny DCP dlahami 3.5 mm. Pakloub zaznamenali pouze v 1,5 % případů.
Leung et al. [26] srovnávali LC DCP dlahy a PC Fix (unikortikálně fixovaný prototyp LCP dlahy) u 125 diafyzárních zlomenin předloktí a nezjistili rozdíl v hojení.
Crow et al. [27] ošetřili 78 zlomenin předloktí fixací v konfiguraci 2+2 s dlahou v délce tří otvorů na každém hlavním fragmentu. Primárního zhojení dosáhli v 91 %. Paklouby zaznamenali u otevřených zlomenin se ztrátou kosti. Důraz proto kladou na délku dlahy a rozložení šroubů.
Stevejens et al. [28] srovnávali hojení diafyzárních zlomenin předloktí po osteosyntéze DCP (10 případů) a LCP (9 případů) dlahami. U LCP dlah trvalo hojení 33 týdnů, u DCP dlah pouze 22 týdnů. Pokud byla provedena interfragmentární komprese, zkrátilo se hojení v případě DCP dlah o 14 týdnů, v případě LCP dlah pouze o 2 týdny. Pokud nebyla provedena komprese, hojily se zlomeniny ošetřené DCP dlahami 31 týdnů a zlomeniny ošetřené LCP dlahami 34 týdnů. Závažným nedostatkem této jinak zajímavé studie je malý počet případů.
Lindvahl et al. [29] zhodnotili výsledky u 53 pacientů s diafyzárními zlomeninami předloktí ošetřenými LC DCP dlahami. Na každém hlavním úlomku byla přiložena dlaha v délce 3 otvorů a fixována 2 šrouby, tj. fixace v konfiguraci 2+2. Zaznamenali pouze 1 pakloub a nezjistili rozdíl mezi zavřenými a otevřenými zlomeninami.
Henle et al. [30] publikovali výsledky LCP dlah u 39 zlomenin radia a 45 zlomenin ulny, které byly srovnatelné s konvenčními dlahami, nikoli však lepší. Zaznamenali 4 paklouby, ale neuvedli, zda u ulny či radia. Opakovaně měli problémy s extrakcí pro vznik studeného sváru mezi šroubem a dlahou.
Analýza jednotlivých anatomických a biomechanických principů
Z výše uvedeného přehledu je patrné, že v názorech na jednotlivé principy dlahové osteosyntézy radia nepanuje jasná shoda. To se týká především:
- volby přístupu,
- typu dlahy,
- místa přiložení dlahy a jejího tvarování,
- pracovní délky dlahy, počtu šroubů a jejich rozložení na dlaze.
Tyto jednotlivé faktory spolu souvisejí, respektive se vzájemně ovlivňují. Při jejich rozboru je třeba si uvědomit, že dlahová fixace na radiu je namáhána nejen v ohybu, ale i v torzi. Je až pozoruhodné, jak je diskuze těchto principů v současných učebnicích i článcích věnovaných diafyzárním zlomeninám radia redukována a často opomíjena.
Volba přístupu
Z předchozího článku je patrné, že ve shodě s řadou dalších autorů [2,16,21,31] preferujeme volární Henryho přístup. Pokud je technicky dobře zvládnut, umožňuje obnažit radius téměř v celé jeho délce a riziko poranění r. profundus n. radialis (RPNR) je minimální [32]. Právě obava z poranění RPNR bývá příčinou technicky nedokonale provedené dlahové osteosyntézy.
Volba implantátu
Nadšení ze zamykacích dlah se nevyhnulo ani diafyzárním zlomeninám předloktí. Očekávané zlepšení hojení těchto zlomenin se však nedostavilo, spíše naopak. Dosavadní studie ukázaly, že výborných výsledků při léčbě diafyzárních zlomenin předloktí lze dosáhnout s normálními dlahami [24,25,28,32]. Naopak, žádná z nám známých studií nezjistila zásadní výhodu LCP dlah proti konvenčním. Někdy jsou zamykací dlahy dokonce označovány jako generátory pakloubů. Důvodem je značná rigidita zamykacích dlah, determinovaný, a proto často nevyhovující směr zamykacích šroubů, zejména u dlah přiložených na volární plochu diafýzy, nerespektování fyziologického zakřivení radia při jejich aplikaci, nevhodný tvar kontaktní plochy s kostí i větší šířka dlahy (viz níže).
Z těchto důvodů na základě dlouholetých zkušeností preferujeme použití „klasických“ DCP dlah 3.5 mm bez sníženého kontaktu [32,33]. Jejich výhodu spatřujeme ve vyžlabení kontaktní plochy, která odpovídá konvexitě laterální plochy diafýzy radia. Tyto dlahy jsou také užší než LC DCP a LCP dlahy (Obr. 1). Dále je to snadnější tvarovatelnost umožňující plynulé ohnutí DCP dlahy. U LC DCP a LCP dlah je tvarování vzhledem ke konstrukci kostního povrchu dlahy obtížnější. U LCP dlah může ohnutím navíc dojít k deformaci otvorů pro šrouby. Kvalitu „obyčejných“ DCP dlah 3.5 mm potvrzuje mimo jiné studie Hertela a spol. [25], kteří v souboru 133 pacientů dosáhli zhojení do 6 měsíců bez komplikací v 96 % případů.
1. Dlahy pro diafyzární zlomeniny předloktí: a – zevní plocha dlahy; b – vnitřní plocha dlahy; DCP – standardní dynamická kompresní dlaha 3.5 mm, LC DCP – dynamická kompresní dlaha 3.5 mm se sníženým kontaktem, LCP – zamykací dlaha 3.5 mm. DCP dlaha je vzhledem k vyžlabení svého kostního (vnitřního) povrchu ideálním implantátem k aplikaci na laterální plochu diafýzy radia. Další výhodou dlahy je její snadná tvarovatelnost a menší šířka než u LC DCP a LCP dlah. Fig. 1: Plates for diaphyseal fractures of forearm: a – external surface of plates; b – internal surface of plates; DCP – standard dynamic compression plate 3.5mm, LC DCP – low contact dynamic compression plate 3.5mm, LCP – locking plate 3.5mm. Thanks to its concave profile of the inner (bone contact) surface, DCP plate is an ideal implant for placement on the lateral surface of the radial shaft. Another advantage is that the plate can be easily shaped and is less wide than LC DCP and LCP plates. 
Místo přiložení a tvarování dlahy
K přiložení dlahy se nabízejí tři plochy, tj. volární, laterální a dorzální. Tyto plochy však nejsou z anatomického ani biomechanického hlediska rovnocenné. To může zásadním způsobem ovlivnit výsledek operace (Obr. 2).
2. Aplikace dlah na různé plochy diafýzy radia: a – anatomický preparát radia demonstrující zakřivení jeho laterální plochy; b – LC DCP dlaha přiložená na volární plochu radia (laterální) pozice přesahuje svým koncem přes laterální okraj diafýzy kosti; c – LCP dlaha přiložená na dorzální plochu diafýzy radia, dlaha sice nepřesahuje přes zevní okraj, ale za cenu napřímení diafýzy radia a zkrácení pracovní délky dlahy; d+d´ – LCP dlaha přiložená na dorzální plochu diafýzy nerespektující fyziologické zakřivení radia v této oblasti; e – rovná DCP dlaha přiložená na laterální plochu radia nerespektující její zakřivení. Fig. 2: Plate placement on various surfaces of the radial shaft: a – anatomical specimen demonstrating the curvature of lateral surface of radial shaft; b – LC DCP plate placed on the anterior surface of radius (lateral position) overhangs the lateral edge of the radial shaft; c – LCP plate placed on the posterior surface of radial shaft; the plate does not overhang the lateral border of radius but at the cost of straightening of the radial shaft and shortening of the working length of the plate; d+d´ – LCP plate placed on the posterior surface of the shaft without respecting physiological curvature of radius in this region; e – straight DCP plate placed on the lateral surface of radius without respecting its curvature. 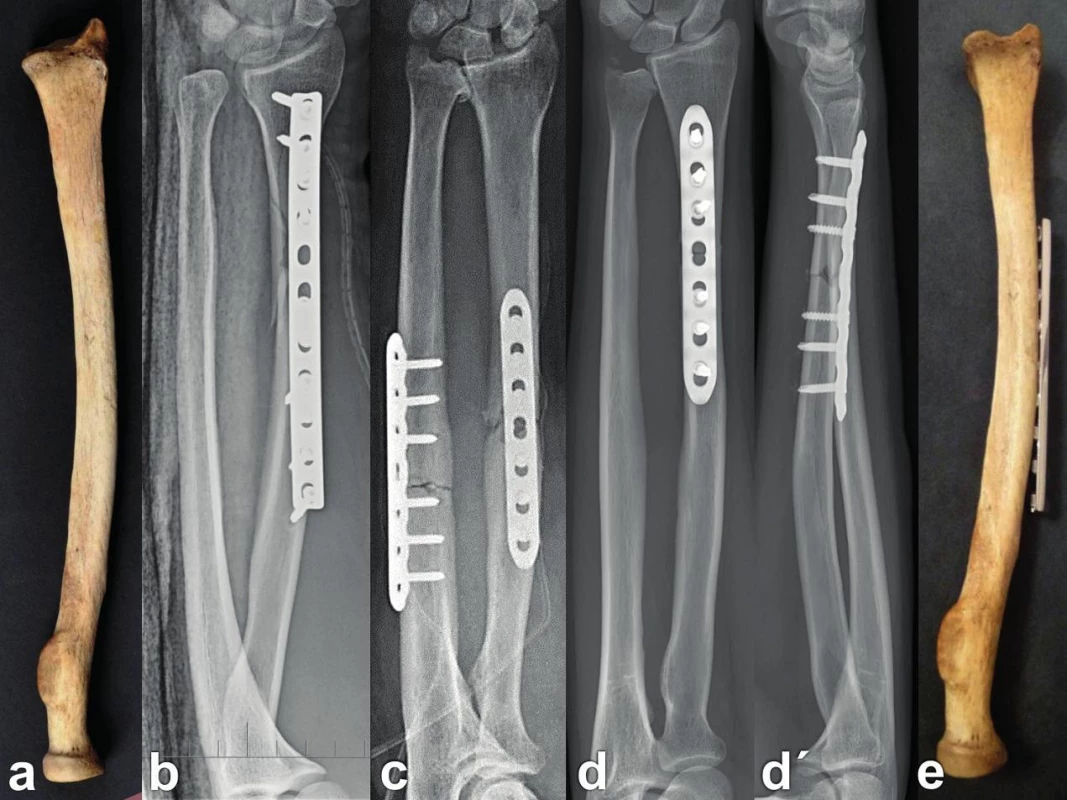
Volární aplikace dlahy, často doporučovaná i v recentních učebnicích [2–5], je spojena s řadou v literatuře nediskutovaných problémů. Tuto plochu, krytou prakticky v celém rozsahu svaly, je nutné nejdříve obnažit, tj. sesunout m. flexor pollicis longus a často i m. pronator quadratus. To má negativní vliv na cévní zásobení kosti.
Rovná dlaha nerespektuje zakřivení radia a v případě delší dlahy přiložené na volární plochu buď leží její střed částečně mimo kost a překrývá margo interosseus (ventrální mediální pozice), nebo její konce přečnívají přes kost zevně (ventrální laterální pozice). Pokud dlaha překrývá margo interosseus, je obtížné kontrolovat vzájemný rotační vztah obou hlavních fragmentů i postavení interfragmentů. Při použití zamykací dlahy s pevně stanoveným směrem zamykacích šroubů procházejí tyto šrouby ve střední části dlahy mimo střed diafýzy pouze tenkou mezikostní hranou (mediální pozice) nebo jsou excentricky zavedeny krajní šrouby (laterální pozice). To snižuje stabilitu osteosyntézy. Řada autorů řeší tento problém použitím kratší dlahy. V případě standardní dlahy snižuje její kratší pracovní délka stabilitu osteosyntézy. V případě dlahy zamykací a obvyklého zavedení tří zamykacích šroubů do každého hlavního fragmentu je osteosyntéza příliš rigidní. Navíc dochází ke zvýšené koncentraci napětí na koncích dlahy a v případě příčné zlomeniny i koncentraci napětí ve střední části dlahy a následnému zlomení implantátu z únavy materiálu.
Rovná dlaha přiložená v neupraveném tvaru na volární plochu distální poloviny radia, tj. až do oblasti metafýzy, nerespektuje mírnou konkavitu kosti při pohledu z laterální strany. To může mít za následek „narovnání“ radia v dorzo-volárním směru a inkongruenci v DRUK.
Dorzální aplikace dlahy vyžaduje Thompsonův přístup, který v proximální polovině diafýzy zvyšuje riziko RPNR. Přiložení rovné dlahy na dorzální plochu rovněž nerespektuje zakřivení radia se stejnými důsledky jako u volární aplikace. Navíc je distální čtvrtina dorzální plochy radia značně nerovná. Obtížná je i kontrola rotace úlomků podle margo interosseus.
Laterální aplikace dlahy z volárního Henryho přístupu představuje optimální možnost. Od úponu m. pronator teres až po proc. styloideus není kryta žádnými svaly, takže odpadá nutnost jejich uvolnění. Dlaha přiložená na laterální stranu nezakrývá margo interosseus, a je tedy možné bezpečně kontrolovat rotační postavení hlavních úlomků. Laterální plocha radia je plocha tahová [34,35]. Pokud správně předehneme dlahu, kopíruje fyziologické zakřivení kosti. Normální, nikoli zamykací šrouby při svém dotažení přitáhnou oba hlavní úlomky do konvexity dlahy. Tím u jednoduchých zlomenin dochází ke kompresi obou mediálních kortikalis a výraznému zvýšení stability osteosyntézy [34,35]. Laterální aplikace dlahy je z hlediska jejího ohybového i torzního namáhání výhodnější než aplikace volární.
Stabilita dlahy v torzi narůstá s počtem šroubů, jejich délkou v kosti a bikortikální fixací. To opět hovoří pro laterální přiložení dlahy, kdy je dráha šroubu nejdelší. Při vrtání otvorů pro šrouby je ale nutné směřovat vrták proti margo interosseus. Tím se optimalizuje dráha šroubu jak z hlediska délky dráhy, tak průchodu přes obě kortikalis (Obr. 3).
3. Směřování šroubů u laterálně aplikované dlahy: a – excentrický směr vrtání zkracuje efektní délku šroubu, b – centrický směr vrtání do margo interosseus je optimální z hlediska fixace v kosti i délky šroubů. Fig. 3: Trajectory of screws in a laterally placed plate: a – eccentric direction of drilling reduces the effective length of the screw, b – centric direction of drilling into the interosseous border is optimal from the viewpoint of fixation in the bone and length of the screws. 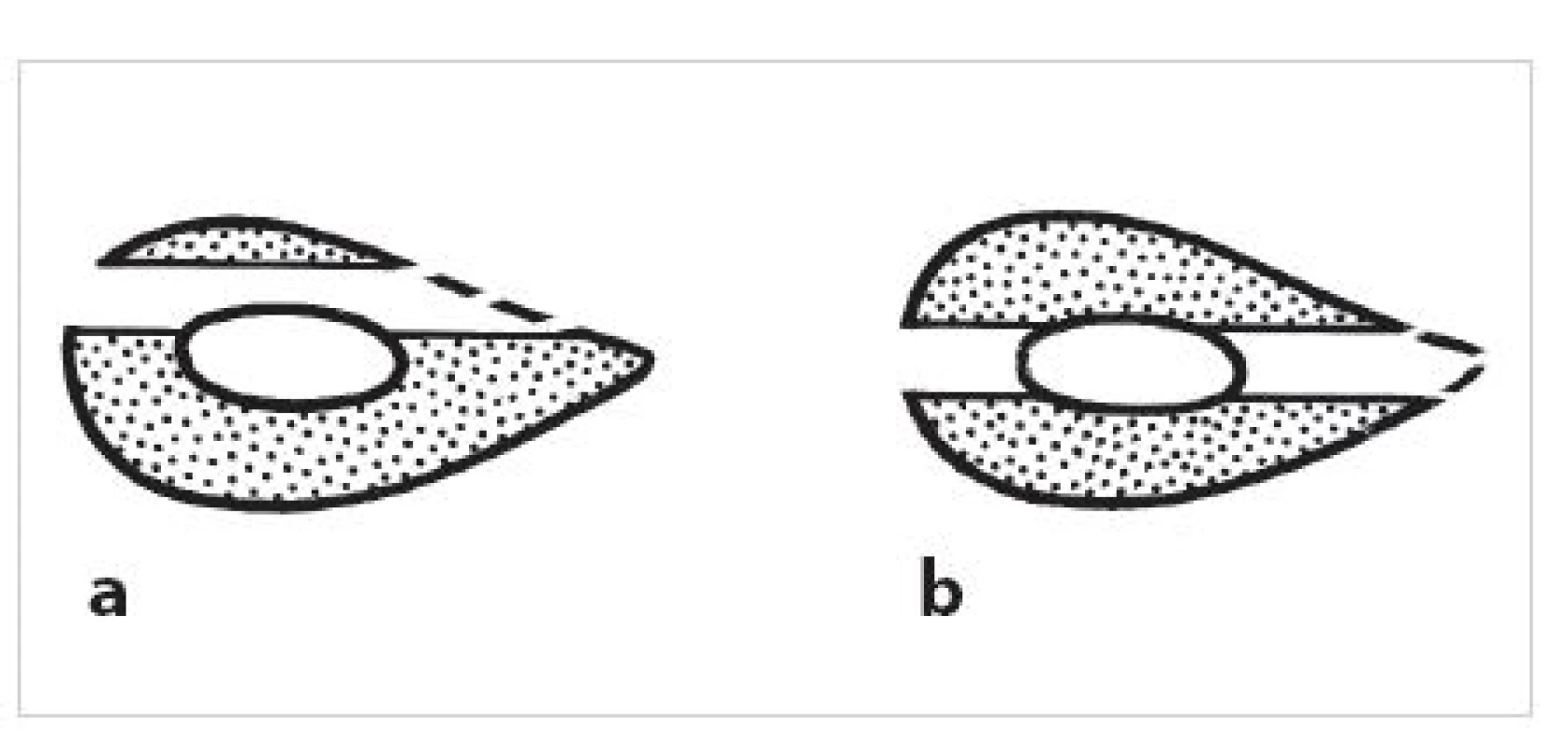
Vyžlabené standardní 3,5 DCP dlahy ulehčí přiložení dlahy na laterální plochu radia, tj. nalezení optimální polohy, aniž by došlo k napřímení radia ve volárně-dorzálním směru (ovlivnění konkavity distální poloviny přední plochy radia) (Obr. 4). Naopak rovný kostní (vnitřní) povrch LC DCP a LCP dlah po konvexním povrchu laterální plochy diafýzy radia sklouzává. To je jeden z důvodů, proč jsou aplikovány na volární plochu radia.
4. Aplikace DCP dlahy 3.5 mm na laterální plochu diafýzy radia: a – při pohledu z laterální strany je radius téměř rovný; b – DCP dlaha 3.5 mm si díky vyžlabení své vnitřní (kostní) plochy najde optimální polohu; c – laterální rtg snímek anatomicky reponované diafyzární zlomeniny stabilizované laterálně přiloženou DCP dlahou 3.5 mm. Fig. 4: 3.5mm DCP plate placed on the lateral surface of radial shaft: a – from the lateral view the radius is almost straight; b – 3.5mm DCP plate fits optimally thanks to its concave profile of the inner (bone contact) surface; c – lateral radiograph of an anatomically reduced diaphyseal fracture stabilized with a laterally placed 3.5mm DCP plate. 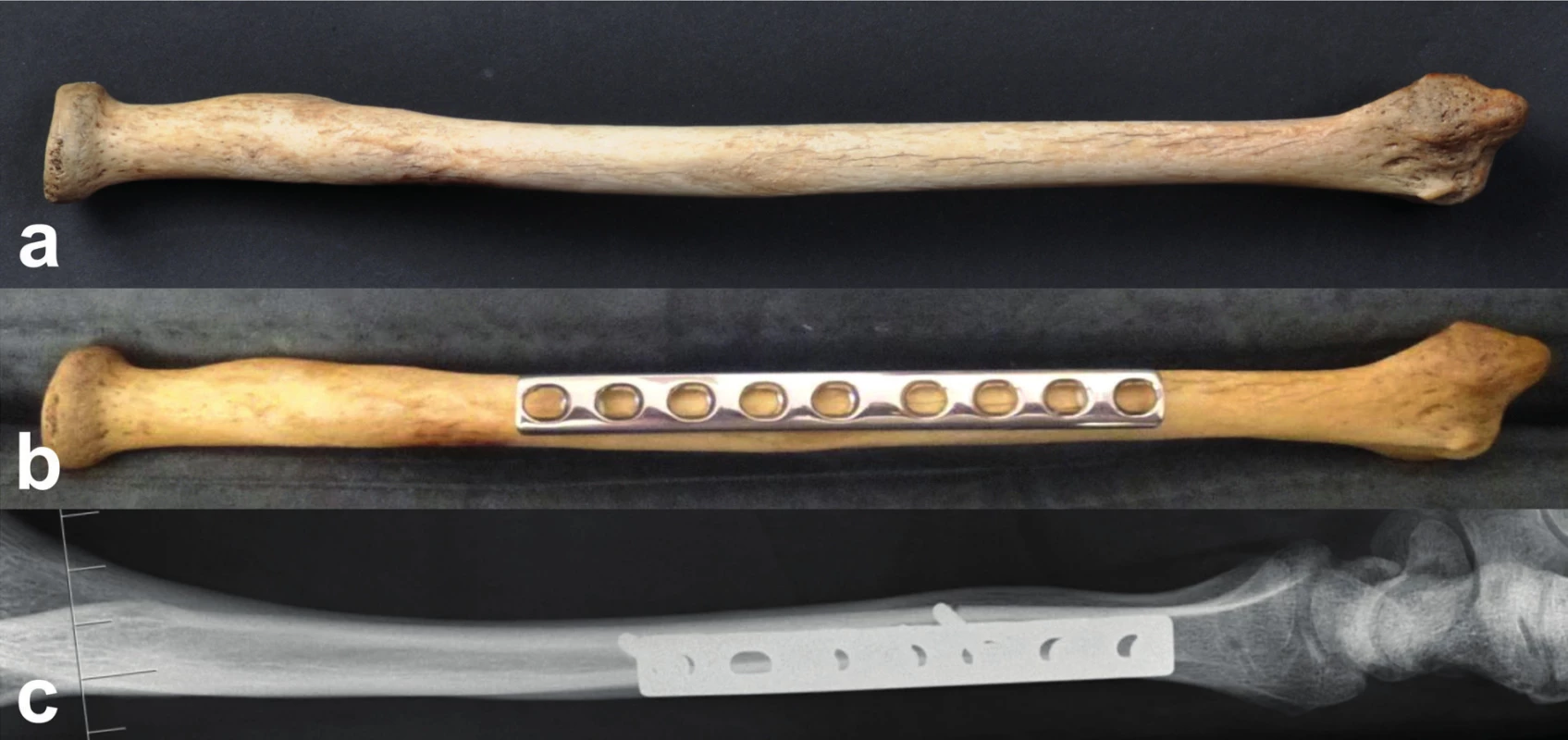
Modelace dlahy je velmi důležitým krokem při aplikaci dlahy na laterální plochu diafýzy. Tu musíme předehnout tak, aby kopírovala konvexitu laterální plochy radia (Obr. 5). Pokud přiložíme dlahu rovnou, která vzhledem ke konvexitě kosti tvoří tečnu, může dojít při dotažení standardních šroubů k neanatomickému napřímení radia (Obr. 6). To negativně ovlivňuje supinačně-pronační pohyb a případně i namáhání osteosyntézy ulny. V případě zamykací dlahy a zamykacích šroubů konce dlahy odstávají. Pokud chceme zamykací dlahu tvarovat, hrozí při ohnutí deformace zamykacích otvorů. Při tvarování dlahy musíme dávat pozor na opačný extrém, tj. nadměrné ohnutí dlahy. To vede k nefyziologickému zakřivení radia, jeho relativnímu zkrácení, což se negativně projeví zejména v DRUK.
5. Izolovaná zlomenina radia ošetřená laterálně aplikovanou DCP dlahou 3.5 mm: a – muž, 25 roků s izolovanou zlomeninou diafýzy radia s mezifragmentem; b – fixace laterálně přiloženou tvarovanou 7otvorovou dlahou DCP 3.5 mm s rozložením šroubů 3+3; c – dokonalé zhojení zlomeniny za 4 měsíce po operaci. Fig. 5: Isolated fracture of the radius treated with a laterally placed 3.5mm DCP plate: a – man, 25 y, with an isolated fracture of the radial shaft with an inter-fragment; b – fixation with a laterally placed shaped 7-hole 3.5mm DCP plate with 3+3 screw configuration; c – complete union of the fracture 4 months postoperatively. 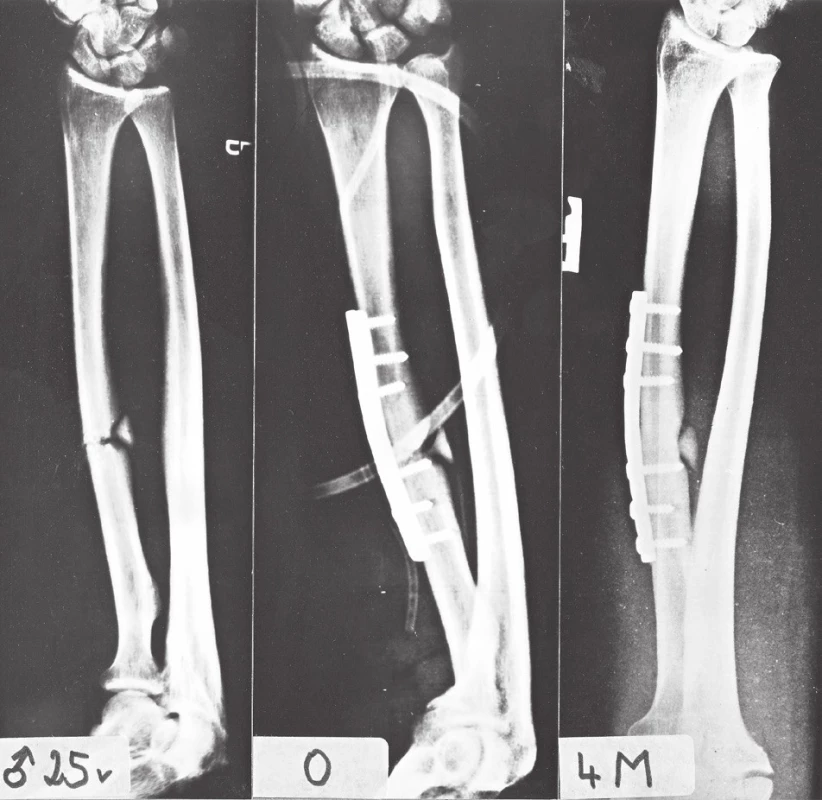
6. Porucha hojení při aplikací laterální rovné dlahy: a – muž, 25 roků s izolovanou zlomeninou diafýzy radia s mezifragmentem (stejný typ jako na Obr. 5), fixace laterálně přiloženou tvarovanou 8otvorovou dlahou DCP 3.5 mm s rozložením šroubů 3+3 a tahovým šroubem přes lomnou linii, patrné mírné napřímení radia; b – měsíc po operaci bez známek hojení; c – za 2 měsíce po operaci je patrná periostální reakce při distálním konci dlahy, d – zhojení zlomeniny dosaženo až za 8 měsíců po operaci. Fig. 6: Healing disorder after placement of a lateral straight plate: a – a man, 25 y, with an isolated fracture of the radial shaft with an inter-fragment (the same type as in Fig. 5), fixation with a laterally placed shaped 8-hole 3.5mm DCP plate with 3+3 screw configuration and a lag screw inserted through the fracture line, a visible slight straightening of radius; b – one month postoperatively without signs of healing; c – 2 months postoperatively, periostal reaction visible at the distal end of the plate, d – fracture healed as late as 8 months postoperatively. 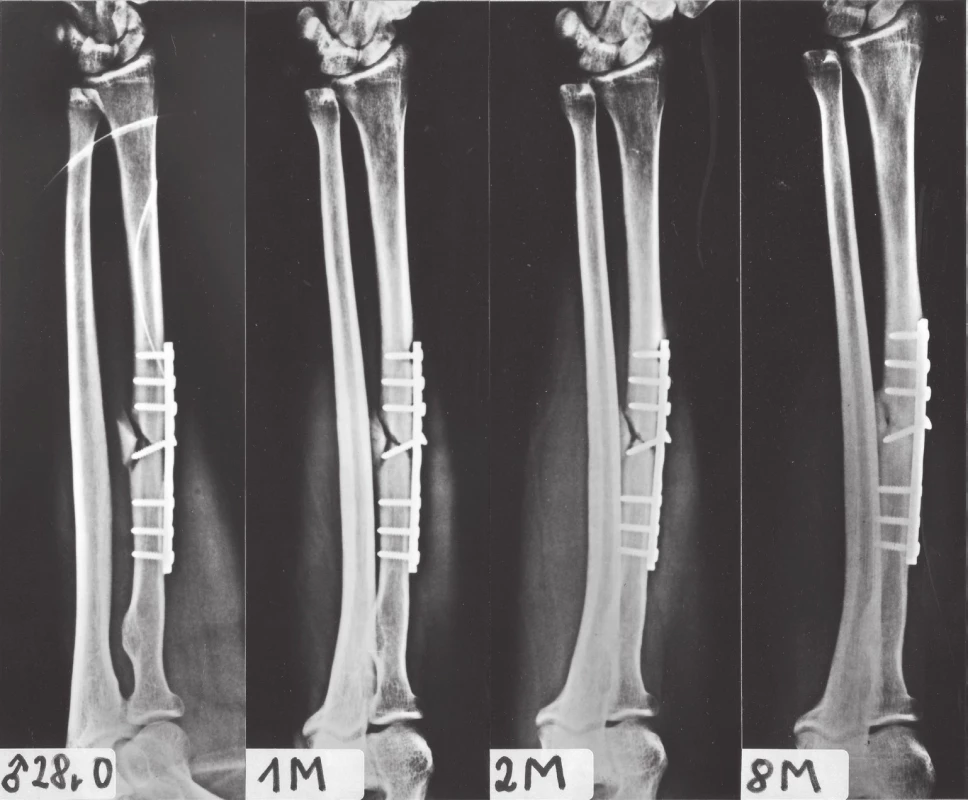
Pracovní délka dlahy a rozložení šroubů z hlediska ohybové a torzní stability
Při dodržení výše uvedených zásad je nutné respektovat tzv. pracovní délku dlahy [16,33−35]. S narůstající délkou dlahy na každém hlavním úlomku se při stejném počtu zavedených šroubů zvyšuje stabilita osteosyntézy v ohybu (Obr. 7). Při krátké dlaze a zvyšování počtu šroubů, zejména zamčených, narůstá rigidita montáže a zejména koncentrace napětí na koncích dlahy, tzv. stress riser. U zamykacích dlah je to v případě zavedení krajních vnitřních šroubů na každém hlavním fragmentu v těsné blízkosti příčné lomné linie koncentrace napětí v dlaze na krátkém úseku mezi těmito dvěma šrouby. Nadměrná rigidita působí negativně na formaci svalku, zpomaluje hojení a výsledkem bývá únava materiálu a zlomení dlahy (Obr. 8) [36].
7. Vliv pracovní délky dlahy a počtu šroubů na ohybovou stabilitu: a – montáž a, fixace 3+3 na 3 otvorech; b – montáž b, fixace 2+2 rozložená na 3 otvorech na každém fragmentu, tato montáž je stejně ohybově stabilní jako montáž a; c – montáž c, fixace 2 + 2 rozložená na 4 otvorech na každém fragmentu, tato montáž je nejstabilnější. <i>(Volně podle Crow BD, Mundis G, Anglen JO. Clinical results of minimal screw plate fixation of forearm fractures. Am J Orthop 2007;36:477–80.)</i> Fig. 7: Effect of the working length of the plate and number of screws on bending stability: a – assembly a, 3+3 fixation in 3 holes; b – assembly b, 2+2 fixation distributed over three holes on each fragment, this assembly has the same bending stability as assembly a; c – assembly c, 2 + 2 fixation distributed over four holes on each fragment, this assembly is the most stable. <i>(Adapted after Crow BD, Mundis G, Anglen JO. Clinical results of minimal screw plate fixation of forearm fractures. Am J Orthop 2007;36:477–80.)</i> 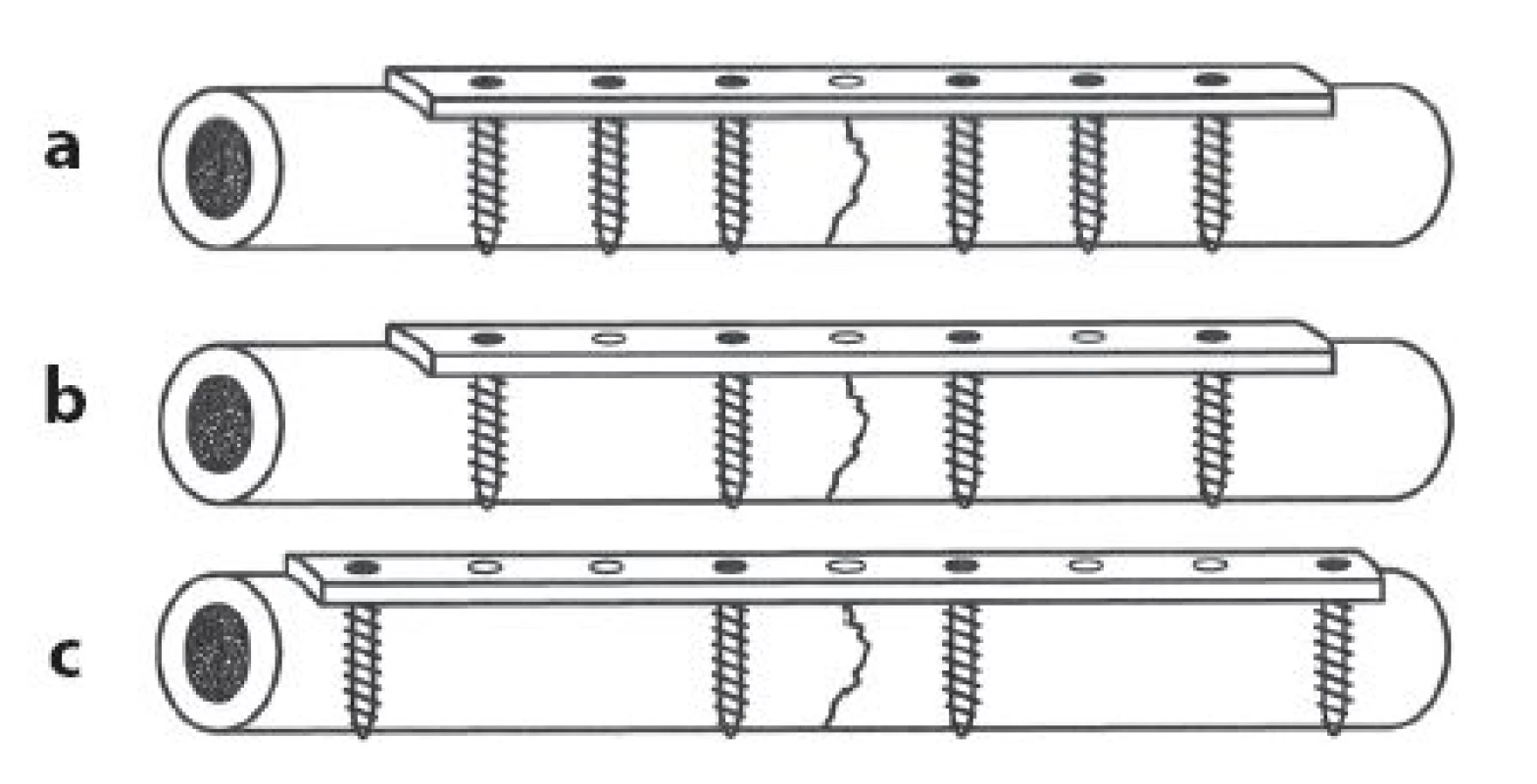
8. Vliv rigidity osteosyntézy na hojení zlomeniny: a – muž, 35 roků, s příčnou zlomeninou obou předloketních kostí, tento typ poranění vzniká přímým násilím a je spojen s rozsáhlejším poraněním měkkých tkání; b – osteosyntéza LCP (zamykacími) dlahami 3.5 mm v konfiguraci 3+3, dlaha na radius byla přiložena na jeho dorzální plochu; c+c´ – pakloub radia se zlomením dlahy za 10 měsíců po operaci, rovněž ulna není dosud zhojena; d – kosmeticky nevyhovující jizva po posterolaterálním přístupu na mechanicky exponovaném místě; e – pakloub radia a zlomená dlaha za 10 měsíců po operaci; f – eoperace pakloubu radia, fixace laterálně aplikovanou modelovanou 8otvorovou DCP dlahou 3.5 mm v konfiguraci 3+3, g – dokonalé zhojení za rok po reoperaci. Fig. 8: Effect of internal fixation rigidity on fracture healing: a – a man, 35 y, with a transverse fracture of both forearm bones, this type is caused by direct violence and is associated with a more extensive soft tissue lesion; b – internal fixation by 3.5mm LCP (locking) plates in 3+3 configuration, radius plate was placed on its posterior surface; c+c´ – non-union of radius with breaking of the plate 10 months postoperatively, ulna has not healed yet, either; d – cosmetically unsatisfactory scar after posterolateral approach on mechanically exposed site; e – non-union of radius and breaking of the plate 10 months postoperatively; f – reoperation of non-union of radius, fixation with a laterally placed contoured 8-hole 3.5mm DCP plate in 3+3 configuration, g – complete union one year postoperatively. 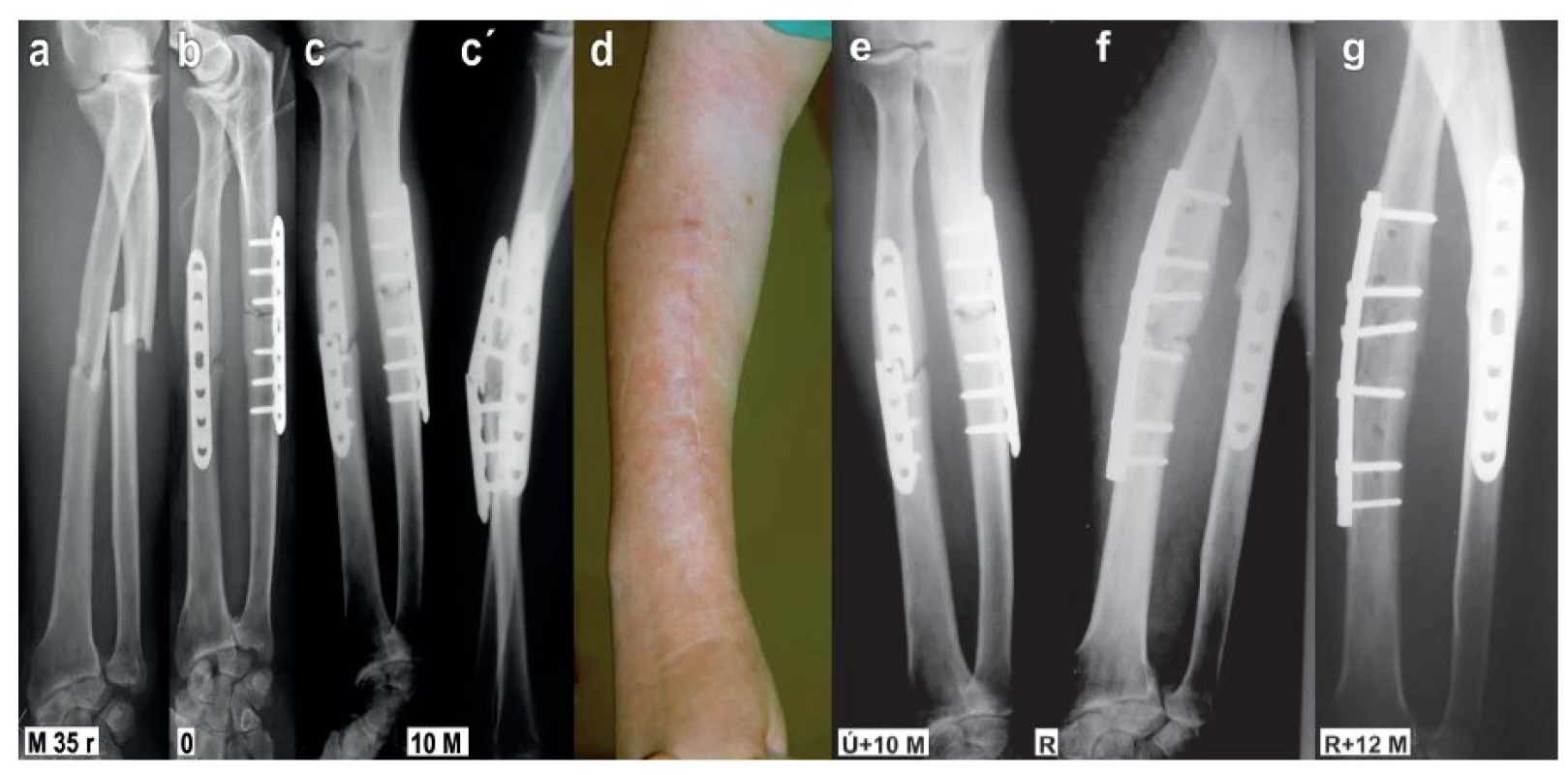
Běžné uznávaný počet šroubů na každém hlavním úlomku jsou 3 šrouby, tedy fixace v konfiguraci 3+3 neboli 6 kortikalis. To je dostačující pro všechny typy zlomenin (příčné, s mezifragmenem či zónou kominuce). Podle některých autorů, a potvrzuje to i naše zkušenost, stačí v případě příčné zlomeniny na každém hlavním úlomku přiložit část dlahy v délce tří otvorů a fixovat ji pouze dvěma rozloženými konvenčními šrouby, tedy montáž 2+2 s kompresí úlomků (Obr. 9) [27, 29]. Redukce počtu šroubů omezí i poškození kosti vrtáním dalších otvorů. V případě mezifragmentů či zóny kominuce, kdy je interfragmentární komprese nemožná, je nutné počítat se zvýšeným torzním namáháním. Zde jsou indikovány 3 standardní šrouby na každém hlavním fragmentu, podle typu zlomeniny rozložené na 4, výjimečně 5 otvorů. Z hlediska torzního namáhání platí, že čím delší je dráha šroubu, a to standardního či zamykacího, napříč kostí, tím je torzní stabilita větší. V případě kapkovitého průřezu diafýzy radia je optimální zavedení šroubu v lateromediálním směru, tedy při laterální aplikaci dlahy.
9. Vliv tvaru a typu dlahy na hojení zlomeniny:a – muž, 40 roků, s příčnou zlomeninou obou předloketních kostí, stejný typ jako u případu z Obr. 8; b – osteosyntéza DCP dlahami 3.5 mm, na radiu přiložena z Henryho přístupu tvarovaná 8otvorová dlaha na laterální plochu kosti v konfiguraci 2+2 na 3 otvorech na každém hlavním fragmentu s tahovým šroubem přes lomnou linii, na proximálním fragmentu dlaha přiložena v dostatečném rozsahu, aniž došlo k poranění r. profundus n. radialis, na ulně 7otvorová dlaha v konfiguraci 2+2 a fixaci interfragmentů šrouby 2.0 mm; c – 5 měsíců po operaci se zlomeniny hojí bez známek uvolnění implantátů, pacient v té době přes varování končetinu plně zatěžoval; d – rok po operaci zlomeniny obou kostí zhojeny v anatomickém postavení. Fig. 9: Effect of the shape and type of plate on fracture healing: a – a man, 40 y, with a transverse fracture of both forearm bones, the same type as in Fig. 8; b – internal fixation with 3.5mm DCP plates, radius treated from the Henry approach with a shaped 8-hole plate placed on the lateral surface of the bone in 2+2 configuration distributed over 3 holes on each main fragment, with a lag screw inserted through the fracture line, the plate placed on the proximal fragment of adequate length, without injury to the deep branch of radial nerve, a 7-hole plate placed on ulna in 2+2 configuration and inter-fragments fixed with 2.0mm screws; c – Five months postoperatively the fractures heal without signs of loosening of implants, full weight-bearing of the limb despite warning; d – one year postoperatively, fractures of both bones healed in anatomical position. 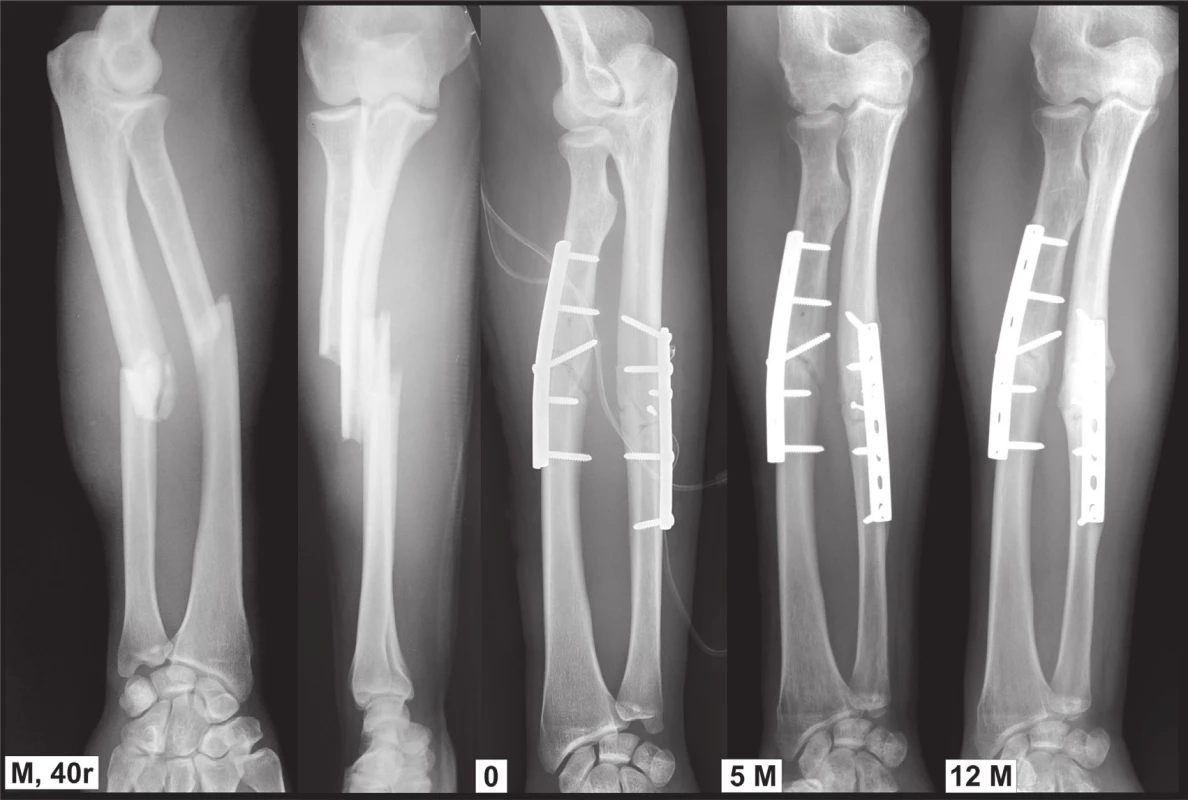
Technika osteosyntézy
Úspěšná osteosyntéza diafyzárních zlomenin radia vyžaduje nejen respektování výše uvedených biomechanických principů, ale i zvládnutí jejich praktické realizace.
Indikace: Indikaci k operaci stanovujeme na základě rtg vyšetření ve dvou na sebe kolmých projekcích, tj. předozadní a bočné. Každý ze snímků musí zobrazovat současně loketní a zápěstní kloub, abychom nepřehlédli případná zde lokalizovaná poranění (luxace v proximálním či distálním radioulnárním kloubu, zlomenina hlavice rádia, zlomenina olekranu, zlomenina skafoidea atd.). Respektovat musíme lokální nález (měkké tkáně) a celkový stav pacienta.
Příprava a poloha pacienta: Antibiotika předoperačně podáváme v indikovaných případech (otevřené, kominutivní, inveterované zlomeniny, operace po předchozí zevní fixaci či perkutánní intramedulární osteosyntéze K-dráty, diabetes atd.). Operujeme v poloze na zádech, s končetinou na operačním stolku, z Henryho přístupu s přiloženým turniketem. Rtg zesilovač používáme pouze pro kontrolu postavení hlavice ulny a hlavice radia po dokončení osteosyntézy v příslušném radioulnárním kloubu (RUK), tj. obvykle u Monteggiovy a Galeazziho zlomeniny nebo u některých kominutivních, segmentálních či defektních zlomenin. Pokud uvažujeme o spongioplastice, zarouškujeme i oblast spina iliaca ant. sup.
Priorita ošetření jednotlivých kostí: V případě, že ošetřujeme zlomeninu obou předloketních kostí, se nám osvědčilo začít s osteosyntézou rádia. Zkrátí to dobu aplikace turniketu, protože na ulnu turniket není většinou nutný. Někteří autoři naopak doporučují u kominutivních zlomenin rádia nejdříve obnovit délku ulny a tím usnadnit repozici radia. To je podle našich zkušeností výhoda spíše teoretická, neboť v těchto případech bývá přítomna i kominuce ulny. Navíc neanatomicky provedená osteosyntéza ulny může repozici zlomeniny radia ztížit.
Preparace: Obnažení hlavních úlomků radia, resp. jejich laterální plochy, provádíme v potřebném rozsahu, obvykle v délce tří otvorů dlahy. Sesunutí svalů není u distální poloviny laterální plochy nutné, v proximální polovině radia je třeba v potřebném rozsahu sesunout část m. supinator (viz článek o Henryho přístupu). Výjimku v počtu otvorů je nutné učinit pouze v blízkosti kloubu, kde je fragment pro tři otvory příliš krátký. K preparaci v rozsahu čtyř otvorů přistupujeme výjimečně, většinou v případě většího interfragmentu či rozsáhlé kominutivní zóny. Přední plochu až po margo interosseus obnažujeme pouze v oblasti lomné linie, abychom mohli kontrolovat rotační postavení úlomků (Obr. 10). Tímto způsobem šetříme cévní zásobení kosti.
10. Kontrola rotačního postavení úlomků diafýzy radia (reoperace pacienta z Obr. 8): a – repozice fragmentů usnadněná zavedením K-drátu do proximálního úlomku; b – přiložení tvarované DCP dlahy 3.5 mm na laterální plochu radia, vizuální kontrola rotačního postavení fragmentů je stále možná; c – situace po dokončení osteosyntézy a „spongioplastice“ kostními fragmenty získanými při preparaci fragmentů. Fig. 10: Check of rotational position of radial shaft fragments (reoperation of the patient from Fig. 8): a – reduction of fragments facilitated by insertion of K-wire into the proximal fragment; b – placement of the shaped 3.5mm DCP plate on the lateral surface of radius, visual check of rotational position of fragments still possible; c – view after completation of internal fixation and “cancellous bone grafting” with bone fragments obtained during dissection of fragments. 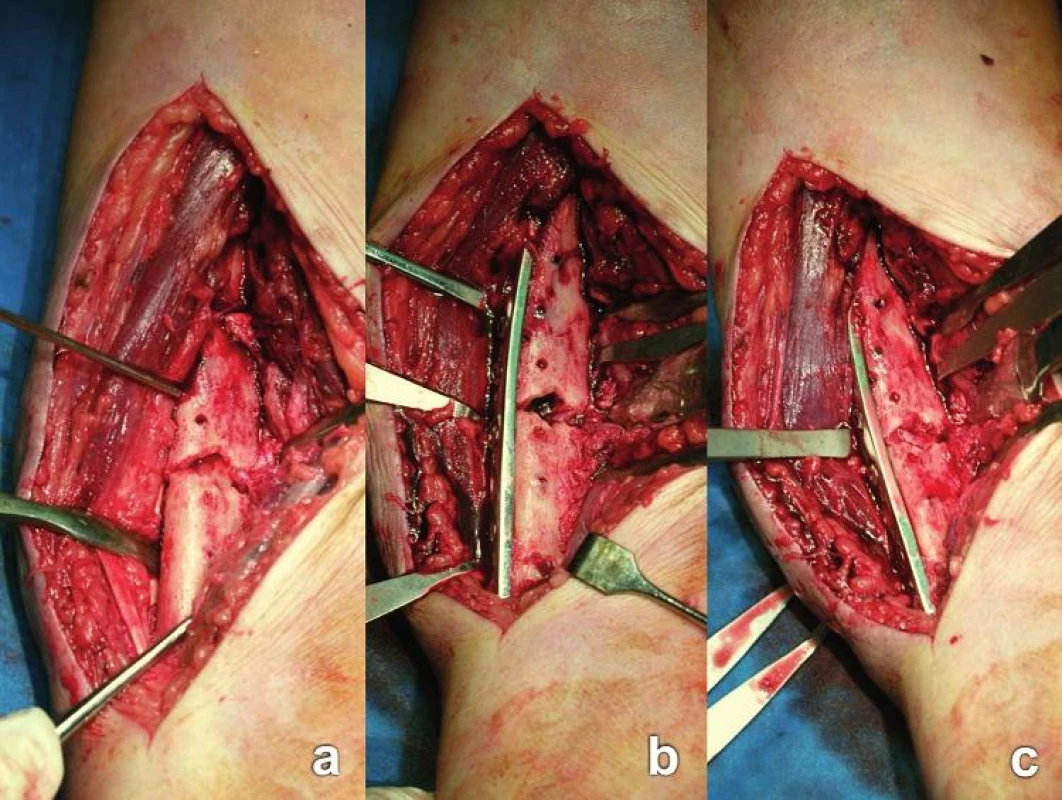
Repozice a fixace zlomeniny: Úspěch repozice a fixace závisí na výběru dostatečné délky dlahy, její modelaci a aplikaci na laterální tahovou stranu a správnému rozložení a směřování šroubů. V případě porušení těchto principů je nutné počítat s komplikacemi (Obr. 11).
11. Vliv malpozice dlahy, její pracovní délky a rozložení šroubů na hojení: a – muž, 27 roků s izolovanou příčnou zlomeninou radia, b – fixace 6otvorovou DCP dlahou 3.5 mm v konfiguraci 3+3, krátká dlaha však nedostatečně tvarována, přiložena anterolaterálně; c – pakloub radia za 12 měsíců po operaci, d – reosteosyntéza tvarovanou 8otvorovou DCP dlahou 3.5 mm přiloženou na laterální plochu radia v konfiguraci 2+3 s tahovým šroubem přes linii pakloubu; e – za 2 měsíce po reoperaci jasné známky hojení pakloubu, f − za 4 měsíce po reoperaci pakloub téměř zhojen. Fig. 11: Effect of malposition of plate, its working length and screw configuration on fracture healing: a – a man, 27 y, with an isolated transverse fracture of radius, b – fixation with a 6-hole 3.5mm DCP plate in 3+3 configuration, a short plate inadequately shaped, placed anterolaterally; c – non-union of radius 12 months postoperatively, d – re-fixation with a contoured 8-hole 3.5mm DCP plate placed on the lateral surface of radius in 2+3 configuration, with a lag screw inserted through the non-union line; e – Two months after reoperation clear signs of non-union healing, f – Four months after reoperation non-union almost healed. 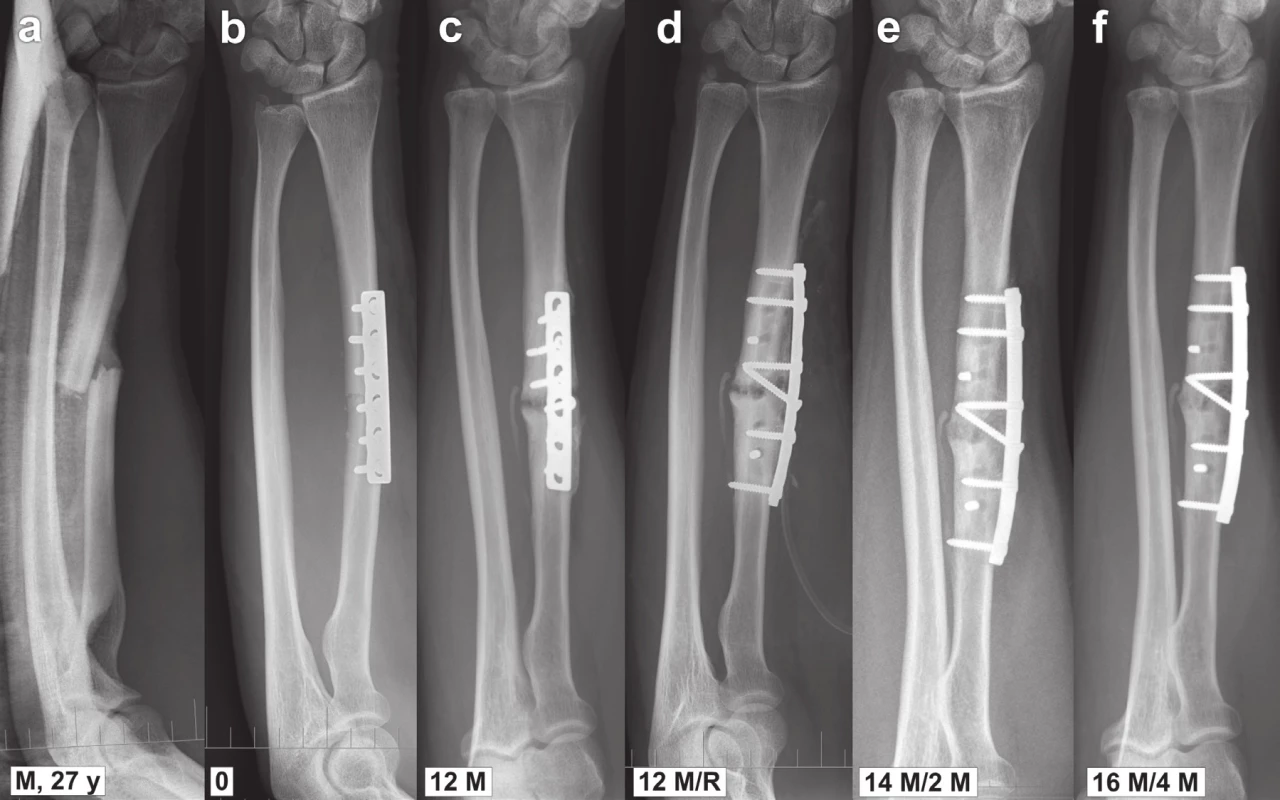
Nejdříve pečlivě očistíme lomné plochy. V případě mezifragmentů maximálně šetříme jejich spojení s měkkými tkáněmi. Repozici, zejména kontrolu rotace, si můžeme usnadnit zavedením K-drátu kolmo k volární ploše diafýzy radia. Vlastní repozice závisí na typu zlomeniny.
V případě stabilní, dvoufragmentové zlomeniny zreponujeme úlomky k sobě a pak přikládáme, vždy z laterální strany, předehnutou dlahu, kterou přichytíme kleštěmi tak, aby na každý fragment připadly tři otvory. Zkontrolujeme rotační postavení podle kontinuity margo interosseus. Dlahou na každém hlavním fragmentu přichytíme jedním šroubem. Pokud plánujeme fixaci 3+3, zavedeme šroub do prostředního (druhého) otvoru, v případě fixace 2+2 do prvního či třetího otvoru. Otvor vrtáme excentricky, aby byla možná komprese, a šroub nedotahujeme zcela pevně. Obdobně zavedeme šroub i na druhém fragmentu. Pak překontrolujeme vzájemné postavení fragmentů a postavení dlahy vůči oběma úlomkům. Opatrným dotáhnutím šroubů provedeme kompresi úlomků a doplníme zbývající plánované šrouby. V případě šikmé lomné linie lze doplnit tahový šroub přes dlahu.
V případě interfragmentu(ů) zvážíme jejich refixaci k jednomu z hlavních úlomků šrouby 2.7 mm. V některých případech se nám osvědčily i šrouby 2.0 mm. Tím zjednodušíme lomnou linii a pak postupujeme stejně jako u dvoufragmentové zlomeniny. Další možností je fixace interfragmentu tahovým šroubem přes dlahu. U zlomenin s interfragmentem většinou preferujeme fixaci 3+3.
U zlomenin s kominutivní zónou fixujeme modelovanou dlahu k jednomu z hlavních úlomků (stačí i jedním šroubem) a k dlaze pak reponujeme druhý hlavní fragment. Podle rozsahu a lokalizace zlomeniny zvažujeme pracovní délku dlahy na každém z hlavních fragmentů. U rozsáhlejších kominucí či segmentálních zlomenin jsou nutné 4 otvory, ne však více. Obvykle lze vystačit se 3, maximálně 4 šrouby. Opět pečlivě kontrolujeme rotační postavení hlavních úlomků pomocí margo interosseus, obnovení délky radia, laterální zakřivení i angulaci v dorzo-volárním směru (v bočném pohledu z laterální strany). V případě potřeby kontrolujeme rtg zesilovačem postavení radia v obou RUK (Obr. 12, 13).
12. Ošetření kominutivní zlomeniny předloktí: a – muž, 45 roků s blast zlomeninou předloktí, stav 2 měsíce po úrazu, po stabilizaci zevní fixací a transfixací distálního radia K-dráty; b+b´+c – za 2,5 měsíce po úrazu provedena z kompletního Henryho přístupu (bez poranění n. radialis) DCP dlahou 3.5 mm osteosyntéza radia, interfragmenty fixovány šrouby 2.0 mm; d – za 3 měsíce po reoperaci provedena fixace ulny, v tomto případě použita vzhledem k osteoporóze LCP dlaha se standardními a zamykacími šrouby, na rtg snímku patrné téměř úplné zhojení zlomeniny radia; e – za rok po úrazu jsou obě kosti zhojeny. Fig. 12: Treatment of comminuted fracture of forearm: a – a man, 45 y, with blast fracture of forearm, status 2 months post-injury, after stabilization with external fixation and transfixation of distal radius with K-wires; b+b´+c –2.5 months post-injury internal fixation of radius performed from the extensile Henry approach (without injury to radial nerve) with 3.5mm DCP plate, inter-fragments fixed with 2.0mm screws; d – Three months after reoperation fixation of ulna treated due to osteoporosis with LCP plate with standard and locking screws, radiograph shows almost complete union of the fracture of radius; e – one year after the injury both bones are healed. 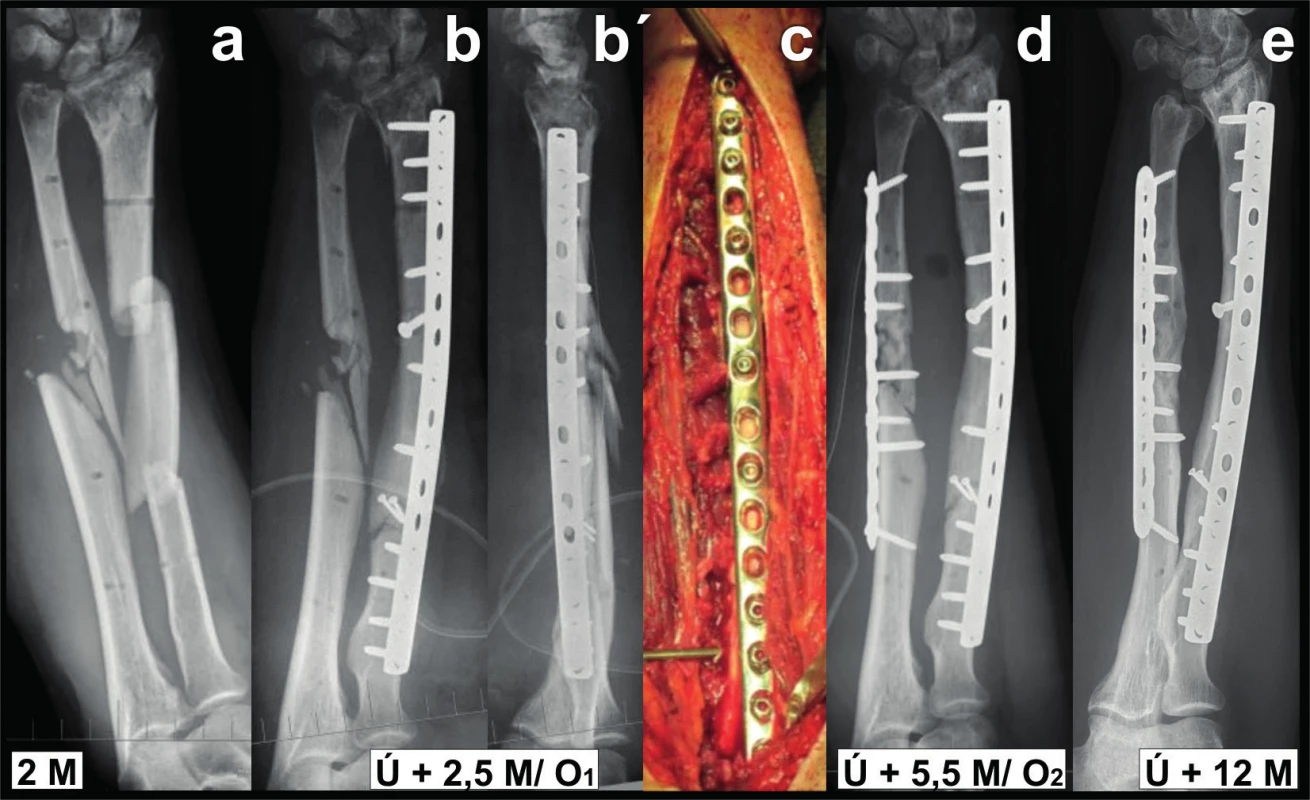
13. Funkční výsledek u pacienta z Obr. 12 za rok po úrazu Fig. 13: Functional result in the patient from Fig. 12 one year after the injury 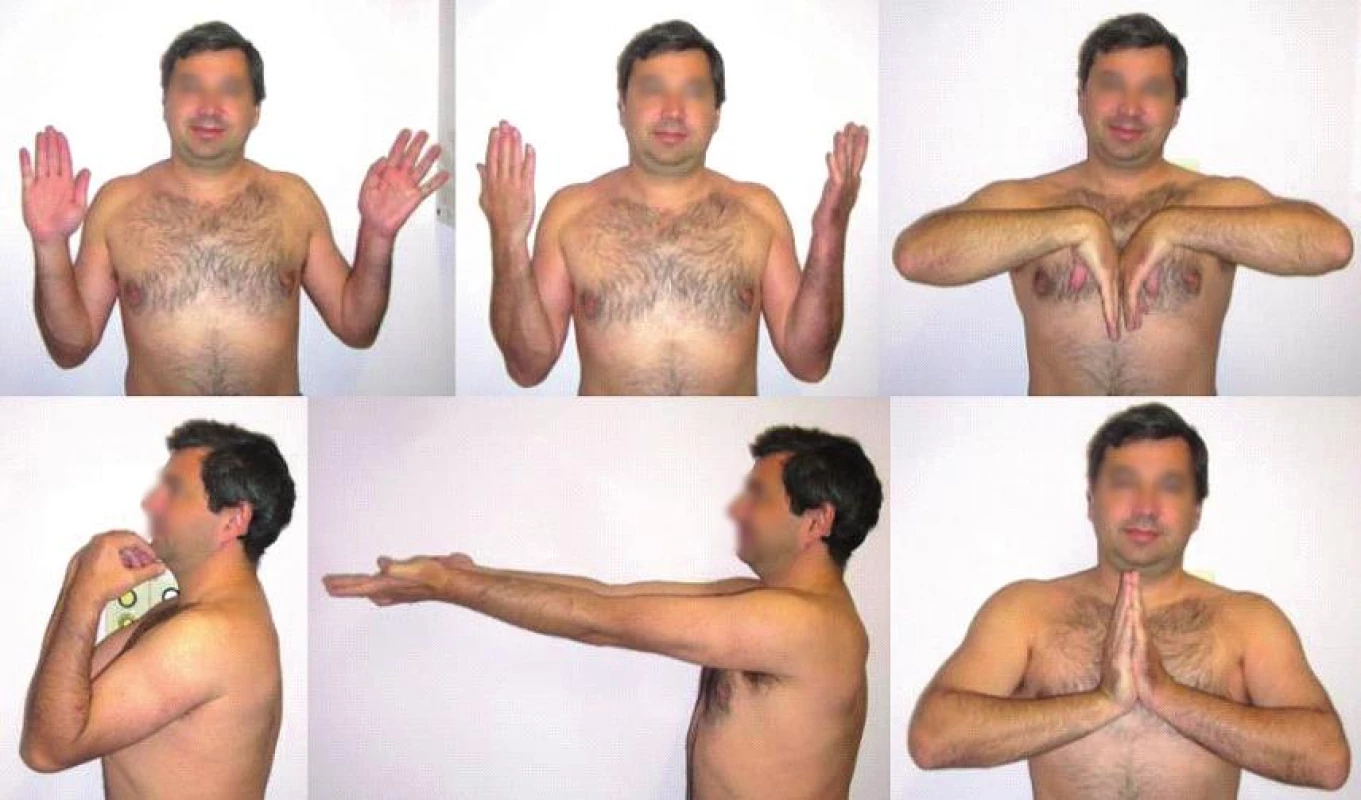
Nedodržení principu tří otvorů na hlavním fragmentu, a to zejména na proximální polovině diafýzy rádia z obavy z poranění RPNR, kdy je dlaha přiložena pouze v délce dvou otvorů, bývá častou příčinou mechanického selhání osteosyntézy. Výjimku představuje pouze krátký proximální fragment, kam se více než dva otvory nevejdou.
Při vrtání otvorů pro šrouby je třeba vrták směřovat přímo proti margo interosseus, pak má šroub nejdelší dráhu a nejlepší fixaci v kosti. Perforace volární či dorzální plochy radia významně zkracuje dráhu šroubu, tím snižuje stabilitu osteosyntézy a často proměříme i správnou délku šroubu (Obr. 3).
Po dokončení osteosyntézy přezkoušíme pronačně/supinační pohyb i flexi v loketním a zápěstním kloubu, v indikovaných případech za kontroly rtg zesilovačem.
Spongioplastika: V současné době je spongioplastika doporučována pouze v případě defektů větších než 50 % průměru diafýzy [3,21]. Štěp lze podle potřeby odebrat v podobě drobných kousků nebo jako blok, který lze fixovat šroubem. U otevřených zlomenin nebo defektních zlomenin s větším poraněním měkkých tkání preferujeme odloženou spongioplastiku po 4 až 6 týdnech. Syntetické materiály nepoužíváme. Naopak, máme s nimi špatné zkušenosti z případů primárně operovaných jinde.
Pooperační ošetření: Přikládáme lehce kompresivní obvaz a poté končetinu ukládáme do zvýšené polohy. Pooperační rtg snímky provádíme ve dvou projekcích se zachycením přilehlých kloubů a kontrolujeme mimo jiné i kongruenci obou RUK. První převaz a odstranění R-drénu následuje po 48 hodinách. Poté začínáme s rehabilitací, tj. procvičováním aktivních supinačně/pronačních pohybů předloktí, v lokti, zápěstí a nezapomínáme ani na prsty a rameno. Výjimkou jsou luxační zlomeniny (Monteggia, Galeazzi), kde režim upravujeme podle ošetření a stability RUK, zejména pak DRUK. Další rtg provádíme za 6 týdnů, dále pak za 3, resp. 6 měsíců.
Hodnocení hojení: Většina zlomenin předloktí se zhojí za 3 až 4 měsíce. Pokud u správně provedené osteosyntézy nepokračuje hojení tak, jak bychom očekávali vzhledem k typu zlomeniny, je nutno uvažovat o spongioplastice. Než k ní přistoupíme, je třeba zvážit všechny okolnosti ovlivňující průběh hojení, tj. typ zlomeniny včetně rozsahu poškození měkkých tkání, věk pacienta, přidružené choroby (např. diabetes), nikotinismus atd.
Například zlomenina obou předloketních kostí na stejné úrovni svědčí pro přímé násilí a pro rozsáhlejší poranění měkkých tkání. Zde musíme počítat s prodlouženou dobou hojení i strukturální přestavby (Obr. 9). Velmi důležitá je analýza procesu hojení. Pokud při srovnání rtg snímků zaznamenáme byť malé známky hojení při stabilní neuvolňující se osteosyntéze, lze po zvážení výše uvedených okolností vyčkat a provést kontrolu za dalších 6−8 týdnů. Toto rozhodování je typické pro rtg kontroly za 3 měsíce po operaci. Naopak, jestliže na rtg snímku za 6 týdnů po operaci pozorujeme jasnou resorpci kosti v lomné linii, tedy rozvíjející se pakloub, je třeba zvážit časnou spongioplastiku.
Praxe ukazuje, že častější příčinou pakloubů či selhání osteosyntézy je nereagování na absenci jakýchkoli známek hojení při dvou následných rtg kontrolách.
ZÁVĚR
Dlahová osteosyntéza diafyzárních zlomenin radia představuje přes veškerý technologický pokrok i po téměř 130 letech problém, jehož hlavní příčinou jsou nedostatečné znalosti anatomie předloktí, operačních přístupů a principů dlahové osteosyntézy.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
Prof. MUDr. Jan Bartoníček, DrSc.
Klinika ortopedie 1. LF UK a ÚVN Praha
U vojenské nemocnice 1200 169 02 Praha 6
e-mail: jan.bartonicek@uvn.cz
Sources
1. Bartoníček J, Kozánek M, Jupiter J. History of operative treatment of diaphyseal fractures of the forearm. J Hand Surg Am 2014;39 : 335−42.
2. Stewart RL. Forearm fractures. In: Stannard PJ, Schmidt AH, Kregor PJ (eds). Surgical treatment of orthopaedic trauma. New York, Thieme 2007 : 340−63.
3. Jupiter JB. AO manual of fracture management − elbow and forearm. Stuttgart, Thieme 2009.
4. Morgan SJ. Forearm fractures: Open reduction internal fixation. In Wiss DA (ed): Fractures. Third edition. Philadelphia, Wolters Kluwer 2013 : 215−32.
5. Gaulke R. Diaphyseal fractures of the forearm. In Browner BD, Jupiter JB, Krettek Ch, Anderson PA (eds): Skeletal trauma. Philadelphia, Elsevir-Saunders 2015 : 1313−46.
6. Streubel PN, Pesántez RE. Diaphyseal fractures of radius and ulna. In Court-Brown CH, Heckman AD, McQueen MM, Ricci WM, Torneta P (eds). Rockwood and Green´s Fractures in Adults. 8th edition. Philadelphia, Wolters Kluwer 2015, 1121−78.
7. Müller ME, Allgöwer M, Willeneger H. Technik der operativen Frakturbehandlung. Berlin, Springer 1963.
8. Müller ME, Allgöwer M, Willeneger H. Manual der Osteosynthese. Berlin, Springer 1969.
9. Čech O, Stryhal F. Moderní osteosyntéza v traumatologii a ortopedii. Praha, Avicenum 1972 : 123−32.
10. Müller ME, Allgöwer, M, Willeneger H, et al. Manual der Osteosynthese. Berlin, Springer 1977.
11. Gross E. Osteosynthese bei Vorderarmfrakturen. (Bericht über 311 nachkontrolierte Fälle der AO). AO Bulletin Sommer 1979.
12. Čech O, Stryhal F, Beznoska S, et al. Stabilní osteosyntéza v traumatologii a ortopedii. Praha, Avicenum 1982 : 145−52.
13. Hager W (ed). Brüche und Verrenkungensbrüche des Unterarmschaftes. H Unfallheilkunde 201. Berlin, Springer 1986
14. Müller ME, Allgöwer M, Willeneger H, et al. Manual of internal fixation. Berlin, Springer 1991.
15. Heim U, Pfeifer KM. Periphere Osteosynthese. 4. Auflage. Berlin, Springer 1991 : 113−51.
16. Heim D. Forearm shaft fractures. In Rüedi T, Murphy WM (eds): AO principles of fracture management. New York, Thieme 2006 : 341−55.
17. Woo SLY, Lothringer KS, Akeson WH, et al. Less rigid fixation plates: historical perspectives and new concepts. J Orthop Res 1984;1 : 431−49.
18. Tornkvist H, Hearn TC, Schatzker J. The strength of plate fixation in relation to the number and spacing of bone screws. J Orthop Trauma1996;10 : 204–08.
19. ElMaraghy AW, ElMaraghy MW, Nousiainen M, et al. Influence of the number of cortices on the stiffness of plate fixation of diaphyseal fractures. J Orthop Trauma 2001;15 : 186–91.
20. Sanders R, Haidukewych GJ, Milne T, et al. Minimal versus maximal plate fixation techniques of the ulna: the biomechanical effect of number of screw and plate length. J Orthop Trauma 2002;16 : 166−71.
21. Oestern H-J, Unterarmschaftfrakturen. In: Schmit K-P, Towfigh H, Letsch R (Hrsg): Tscherne Unfalchirurgie. Ellenbogen, Unterarm, Hand. 1 Ellenbogen-Unteram. Berlin, Springer 2001 : 181−96.
22. Schulte LM, Meals CG, Neviaser RJ. Management of adult diaphyseal both-bone forearm fractures. J Am Acad Orthop Surg 2014;22 : 437−46.
23. Weckbach A, Blattert TR. Die Untearmschaftfraktur des Erwachsenen. Unfallchirurg 2002;73 : 627−41.
24. Anderson LD, Sisk D, Tooms RE, et al. Compression-plate fixation in acute diaphyseal fractures of the radius and ulna. J Bone Joint Surg 1975;57-A:287–97.
25. Hertel R, Pisan M, Lambert S, et la. Plate osteosynthesis of diaphyseal fractures of the radius and ulna. Injury 1996;27 : 545–8.
26. Leung F, Chow S-P. A prospective, randomized trial comparing the limited contact dynamic compression plate with the point contact fixator for forearm fractures. J Bone Joint Surg 2003;85-A:2343−8.
27. Crow BD, Mundis G, Anglen JO. Clinical results of minimal screw plate fixation of forearm fractures. Am J Orthop (Belle Mead NJ) 2007;36 : 477–80.
28. Stevejens CT, Ten Duis HJ. Plate osteosynthesis of simple forearm fractures: LCP versus DC plates. Acta Orthop Belg 2008;74 : 180−3.
29. Lindvall EM, Sagi HC. Selective screw placement in forearm compression plating: results of 75 consecutive fractures stabilized with 4 cortices of screw fixation on either side of the fracture. J Orthop Trauma 2006;20 : 157–62.
30. Henle P, Ortlieb K, Kuminack K, et al. Problems of bridging plate fixation for the treatment of forearm shaft fractures with the locking compression plate. Arch Orthop Trauma Surg 2011;131 : 85−91.
31. Bartoníček J. Operační přístupy u zlomenin hlavičky a diafýzy rádia. Acta Chir Orthop Traumol Čech 1988;55 : 497−516.
32. Bartoníček J, Jehlička D, Stehlík J. Dlahová osteosyntéza zlomenin proximální poloviny diafýzy radia. Acta Chir Orthop Tramatol Čech 1995;62 : 86−93.
33. Bartoníček J. Diafyzární zlomeniny předloktí. Acta Chir Orthop Traumatol Čech 2000;67 : 133−37.
34. Jo MJ, Tencer AE, Gardner MJ. Biomechanics of fractures and fracture fixation. In Court-Brown CH, Heckman AD, McQueen MM, Ricci WM, Tornetta P (eds). Rockwood and Green´s Fractures in Adults. 8th edition. Philadelphia, Wolters Kluwer 2015 : 1−42.
35. Schütz M, Rüedi TP. Principles of internal fixation. In Court-Brown CH, Heckman AD, McQueen MM, Ricci WM, Torneta P (eds). Rockwood and Green´s Fractures in Adults. 8th edition. Philadelphia, Wolters Kluwer 2015 : 155−94.
36. Perren SM. Evolution of the internal fixation of long bone fractures. The scientific basis of biological internal fixation: Choosing a new balance between stability and biology. J Bone Joint Surg 2002;84-B:1093−1100.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2015 Issue 10
Most read in this issue- Scapular fractures
- Surgical treatment of acromioclavicular dislocation: Tension band wiring versus hook plate
- Internal fixation of radial shaft fractures: Anatomical and biomechanical principles
- Approaches to radial shaft
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

