-
Medical journals
- Career
Chirurgická léčba jaterních metastáz karcinomu žaludku
: J. Šimša 1; M. Levý 1; J. Vedralová 2
: Chirurgická klinika 1. LF UK a Thomayerovy nemocnice, Praha, přednosta: Doc. MUDr. J. Šimša, Ph. D. 1; Oddělení patologie a národní referenční laboratoř TSE-CJN TN, Praha, primář: MUDr. F. Koukolík, DrSc. 2
: Rozhl. Chir., 2012, roč. 91, č. 8, s. 417-421.
: Review
Práce je publikována při příležitosti významného životního jubilea prof. MUDr. Jiřího Hocha, CSc., přednosty Chirurgické kliniky 2. LF UK a FN Motol v Praze.
Úvod:
Karcinom žaludku je i přes klesající incidenci závažným problémem současné medicíny. Velká část nemocných přichází ve IV. stadiu onemocnění s peritoneálním rozsevem nebo jaterními metastázami. Resekce jater pro metastázy karcinomu žaludku zůstává tématem kontroverzním.Materiál a metodika:
Cílem sdělení je formou kazuistiky a literárního přehledu prezentovat současné názory na chirurgickou léčbu jaterních metastáz karcinomu žaludku.Výsledky:
Na základě vlastních zkušeností a literárních prací z databáze Medline za období posledních pěti let podáváme přehled současných názorů na uvedenou problematiku.Závěr:
Resekce jaterních metastáz karcinomu žaludku je i dnes tématem kontroverzním. U pečlivě selektované skupiny nemocných však lze chirurgickým výkonem v kombinaci s moderní léčbou systémovou dosáhnout prodloužení přežívání.Klíčová slova:
karcinom žaludku – jaterní metastázy – chirurgická léčbaÚVOD
Karcinom žaludku je závažné maligní onemocnění, které v České republice každoročně postihuje okolo 1700 osob. O něco častěji bývají postiženi muži. Přes klesající incidenci stále umírá na tuto diagnózu okolo 1400 nemocných ročně. U mužů se v rámci ČR řadí tento typ nádoru na šesté místo v počtu nově zachycených onemocnění, u žen je na místě osmém. Pro karcinom žaludku je kromě jiného typický pozdní záchyt onemocnění. Vždyť v době prvního vyšetření a stanovení diagnózy přichází 30 % nemocných ve IV. stadiu [1]. Nejčastěji se jedná o osoby s peritoneálním rozsevem (15–20 %) nebo jaterními metastázami (9 %). Do skupiny nemocných IV. stadia se podle aktuální TNM klasifikace řadí také osoby s lokálně pokročilými T4N+ nádory. V neposlední řadě dospěje do IV. stadia v průběhu svého onemocnění významná část nemocných v původně stadiu nižším, a to bez ohledu na stále se rozšiřující možnosti moderní komplexní terapie. Pro možnost porovnání rozsahu onemocnění osob ve IV. stadiu a hodnocení efektu různých variant léčby u těchto nemocných doplňují dnes někteří autoři standardní TNM klasifikaci o vybrané klasifikační systémy, používané japonskými autory. V případě karcinomu žaludku se nejčastěji jedná o hodnocení rozsahu peritoneálního rozsevu (P 0,1,2) a jaterních metastáz (H 0,1,2,3) – viz dále.
Resekce jater přichází u karcinomu žaludku v úvahu za dvou odlišných situací: přímé prorůstání T4 nádoru nebo vzdálené metastatické postižení. Zatímco resekce jater pro přímé prorůstání T4 karcinomu je obecně uznanou variantou léčby, resekce jaterních metastáz (M1) zůstává u karcinomu žaludku i dnes tématem kontroverzním. V případě invaze lokálně pokročilého T4 nádoru do jater u nemocných, kteří nemají vzdálené metastázy (M0) ani rozsev po peritoneu (P0), má být možnost multiviscerální, en-bloc provedené resekce s bezpečným lemem vždy zvážena. Pouze dosažení R0 resekce dává těmto nemocným naději na dlouhodobé přežívání. Po anatomické stránce se nejčastěji jedná o prorůstání do levého jaterního laloku. Provedení resekce nejčastěji brání lokální pokročilost nádoru (rozsáhlá infiltrace jater nebo hilových struktur, invaze do velkých cév – truncus coeliacus, arteria hepatica, aorta), přítomnost vzdálených metastáz nebo rozsev po peritoneu. Limitací často bývá také špatný celkový stav nemocných, kteří nejsou schopni rozsáhlý výkon podstoupit.
Daleko kontroverznějším tématem je situace druhá – resekce jaterních metastáz karcinomu žaludku. Na rozdíl od dnes již standardních výkonů pro metastatické postižení jater kolorektálního původu nejsou názory expertů na chirurgickou léčbu jaterních metastáz karcinomu žaludku jednotné. Přesto se v posledních 15 letech začala objevovat kazuistická sdělení [2, 3] a následně i první sestavy nemocných [4–10] s resekcí jaterních metastáz karcinomu žaludku, které u vybrané skupiny nemocných prokázaly pozitivní efekt resekce jater na prodloužení přežití. Přehledová česká monografie, komplexně se zabývající chirurgií orgánových metastáz včetně karcinomu žaludku, pochází od zkušeného autorského kolektivu kolegů z Brna. Tito autoři prezentují měnící se názory na možnost resekce jaterních metastáz a rozšiřující se indikace u řady různých nádorů. V případě karcinomu žaludku se v současné době jedná o vybrané indikace u vysoce selektované skupiny nemocných (věk, interní rizika, velikost, počet a lokalizace metastáz) [11].
Materiál a metodika
Mezi první kazuistická sdělení léčby jaterních metastáz karcinomu žaludku patří práce Nakamury a kol. Autoři popisují případ 62leté ženy s pokročilým karcinomem žaludku a mnohočetnými jaterními metastázami. Vstupní staging v době diagnózy byl cT3N2M1(H) P0. Komplexní léčba byla zahájena systémovým podáváním S-1 a cisplatiny, po které došlo k regresi nádoru žaludku i jaterních metastáz. Následovala totální gastrektomie s lymfadenektomií a neanatomickou resekcí části SIV. Pro rekurenci v oblasti jater byla podána další chemoterapie (docetaxel + cisplatina) kombinovaná s radioterapií (50–60 Gy) na oblast jaterních metastáz. Následovala 3. linie systémové léčby (irinotecan + S-1). Dva roky a sedm měsíců od stanovení diagnózy je nemocná bez klinických nebo radiologických známek recidivy onemocnění, bez ložiskového procesu v játrech i bez peritoneální diseminace [2].
Cheon publikoval se svými spolupracovníky již sestavu 58 nemocných s jaterními metastázami karcinomu žaludku, z nichž 41 podstoupilo resekci jater. Jako podmínku resekce stanovil absenci peritoneálního rozsevu (P0) a vyloučení metastatického postižení jiných orgánů. V podskupině 41 osob s jaterní resekcí dosáhl následující délky přežívání: 1leté 75,3 %, 3leté 31,7 % a 5leté 20,8 %. Tři nemocní ze souboru resekovaných navíc přežívali více než sedm let od operace. Pozitivní vliv na prognózu a prodloužení přežití prokázal autor u nemocných, kde bylo možné kompletní odstranění tumoru žaludku i jaterních metastáz, tedy u osob po R0 resekci [4]. Saiura a kol. popisuje 10 případů resekce jaterních metastáz ze svého souboru 1807 osob s karcinomem žaludku, operovaných v období 1981–1998. V uvedené skupině 10 nemocných s jaterní resekcí dosáhl následující délky přežívání: 1leté 50 %, 3leté 30 % a 5leté 20 %. Medián přežití byl 25 měsíců. Dva nemocní ze souboru resekovaných přežívali více než 5 let od operace. Jako pozitivní prognostický faktor prokázal i u osob s jaterními metastázami negativní nález v uzlinách I. a II. žaludečního kompartmentu [5].
V další práci navrhuje Ueda se spoluautory klasifikaci jaterních metastáz karcinomu žaludku: jako H1 označuje solitární nebo nečetné metastázy omezené na jeden lalok, jako H2 nečetné metastázy v obou lalocích a jako H3 četné rozsáhlé metastatické postižení, postihující oba jaterní laloky. Na souboru 72 nemocných se synchronními jaterními metastázami dokumentuje prodloužení přežití po resekci jater u osob ve stadiu H1,2 P0. U skupiny radikálně resekovaných popisuje 1leté přežívání 80 % a 5leté 60 %. Naopak u 26 nemocných, u kterých nebyly jaterní metastázy resekovány ani destruovány s pomocí radiofrekvenční ablace, dosáhl 1letého přežívání 36,4 % a 5letého 0 % [6]. Morise a kol. prezentuje sestavu 18 nemocných po resekci synchronních jaterních metastáz karcinomu žaludku z období let 1989–2004. Obdobně jako další autoři stanovil pro jaterní resekci podmínku vyloučení peritoneálního rozsevu (P0) a metastatického postižení jiných systémů. V rámci skupiny s jaterní resekcí dosáhl následujícího přežívání: 1leté 56,3 %, 3leté 27,3 % a 5leté 27,3 %. Pozitivita perigastrických uzlin I. a II. kompartmentu byla i v rámci této sestavy negativním prognostickým faktorem [7]. Z dalších prací je vhodné zmínit publikaci Makina a spol. Autoři prezentují retrospektivní analýzu souboru 63 nemocných s jaterními metastázami karcinomu žaludku. Ve skupině s jaterní resekcí bylo opět dosaženo lepšího přežívání: 1leté 82,3 %, 3leté 46,4 % a 5leté 37,1 %. Ve skupině bez resekce jater byla délka přežívání opět významně horší: 1leté 61,9 %, 3leté 17,2 % a 5leté 10,3 %. Nejlepších výsledků a prodloužení přežití dosáhli autoři u osob s nečetným unilobárním postižením (H1). U těchto osob proto doporučují jaterní resekci zvažovat jako součást komplexní léčby [9].
Zajímavá je také práce Nomury, který se spoluautory studoval význam a frekvenci výskytu satelitních mikrometastáz v těsné blízkosti jaterních metastáz karcinomu žaludku. V souboru 17 nemocných hodnotil celkem 31 resekovaných jaterních metastáz. Dceřiná satelitní ložiska charakteru mikrometastáz v blízkosti vlastní metastázy prokázal u 48 % nádorových ložisek, což odpovídalo výskytu u 59 % nemocných. Přítomnost mikrometastáz byla spojena s vyšším rizikem rekurence onemocnění v jaterním parenchymu i celkově horší prognózou. Výskyt satelitních mikrometastáz u nemocných navíc koreloval se sníženou expresí E-cadherinu, kterou autor také označil za negativní prognostický faktor onemocnění [10].
Výsledky
Na našem pracovišti provádíme v případě zjištění synchronní, předoperačně nedetekované, jaterní metastázy peroperační ultrazvuk jater pro zhodnocení lokalizace, velikosti a počtu metastáz. Na základě výsledku vyšetření a zhodnocení celkového stavu nemocného se rozhodujeme o event. resekci, jejíž podmínkou je možnost radikálního odstranění primárního tumoru i metastáz a absence peritoneálního rozsevu (P0). V případě metachronních jaterních metastáz karcinomu žaludku požadujeme před event. operací provedení PET/CT vyšetření s cílem vyloučit místní recidivu a vzdálené metastázy v jiných orgánech. Za vhodnou indikaci k operaci považujeme metastázy ve stadiu H1P0 – tedy unilobární a technicky jednoduše resekabilní jaterní metastázy u osob bez závažných interních komorbidit. Indikace k výkonu musí na našem pracovišti vždy vyjít z konsenzu lékařů mezioborového indikačního týmu. Nálezy u jednoho z našich pacientů s metachronní solitární jaterní metastázou v pravém laloku ukazují Obr. 1–5. Jednalo se o sedmdesátiletého muže, který v březnu 2011 podstoupil radikální výkon – subtotální gastrektomii pro adenokarcinom antra při velkém zakřivení, definitivní staging byl pT3N1M0 R0. V lednu 2012, tedy 10 měsíců po původní resekci žaludku, byla na CT a následném PET/CT zjištěna v pravém laloku jater subkapsulární, příznivě uložená, solitární metachronní metastáza na hranici SVII/VIII – Obr. 1, 2. Žádné jiné ložisko zvýšené akumulace nebylo na PET/CT patrné. Na základě shody lékařů mezioborového indikačního týmu byla provedena nekomplikovaná neanatomická resekce jater – Obr. 3, 4. Peroperační ultrazvuk jater neprokázal žádná další ložiska. Pooperační průběh byl nekomplikovaný. Podrobné histologické vyšetření preparátu prokázalo kromě vlastní jaterní metastázy satelitní ložisko charakteru mikrometastázy v těsném sousedství – Obr. 5. Jak se ukázalo v dalším průběhu, i u našeho nemocného bylo toto satelitní ložisko negativním prognostickým faktorem a známkou agresivního průběhu choroby. Po dimisi nemocného následovala systémová chemoterapie, podávána byla perorální monoterapie Xelodou 500 mg 4-0-4, v režimu week on/week off. Léčba však musela být pro zhoršování celkového stavu brzy ukončena. Během podávání Xelody se navíc u nemocného objevilo nové ložisko v pravém jaterním laloku v SVI, opět velmi suspektní z metastázy. Dále se zhoršující celkový stav nemocného již nové operační řešení ani provedení radiofrekvenční ablace neumožnil.
1. CT vyšetření břicha: v pravém jaterním laloku na hranici S VII/VIII je asi 2 cm velké, hypodenzní, subkapsulárně uložené ložisko odpovídající metastáze adenokarcinomu žaludku (šipka) Fig. 1: Abdominal CT scan: liver metastasis of gastric cancer – tumour of 2 cm in size in the right lobe of the liver – segment VII/VIII (arrow) 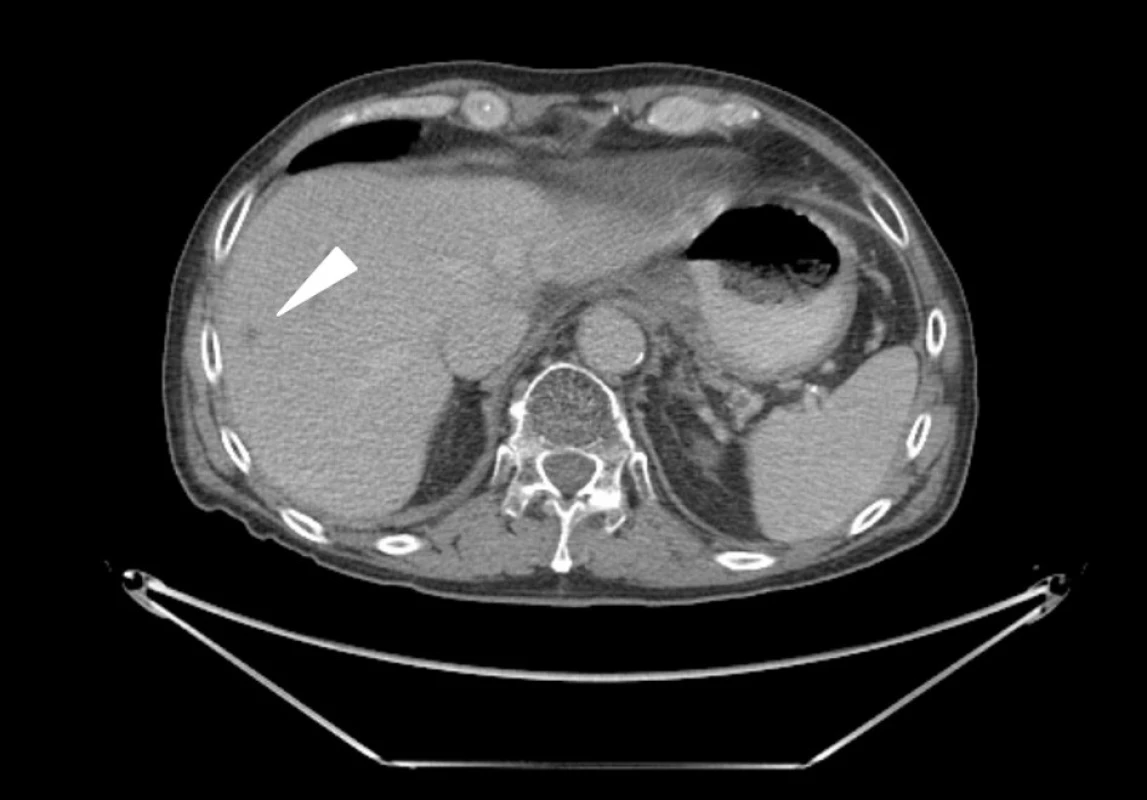
2. PET/CT vyšetření: shodný nemocný, jediné ložisko aktivity periferně v pravém jaterním laloku, odpovídá metastáze adenokarcinomu žaludku Fig. 2: PET/CT: liver metastasis of gastric cancer in the same patient – small focus of increased metabolic activity in the right lobe of the liver 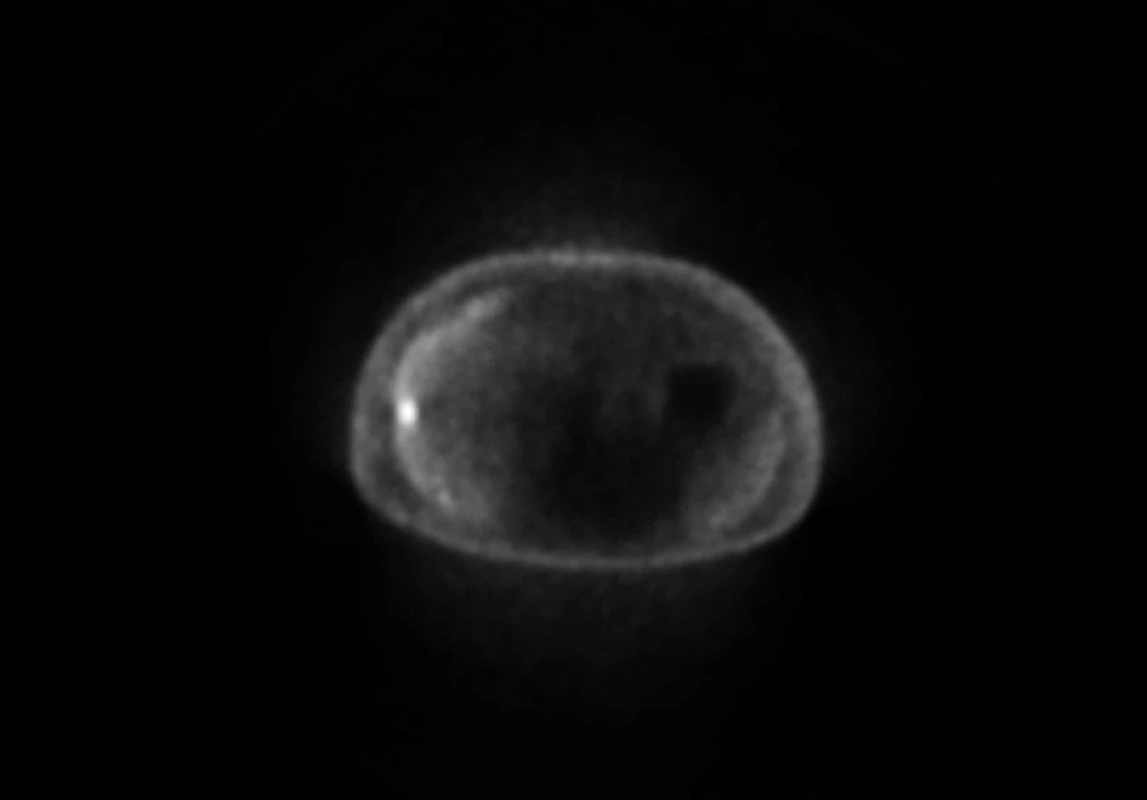
3. Operační nález: shodný nemocný, pravý lalok jater po neanatomické resekci suspektní metastázy Fig. 3: Intraoperative finding – right lobe of the liver after non-anatomical resection of metastasis from gastric cancer 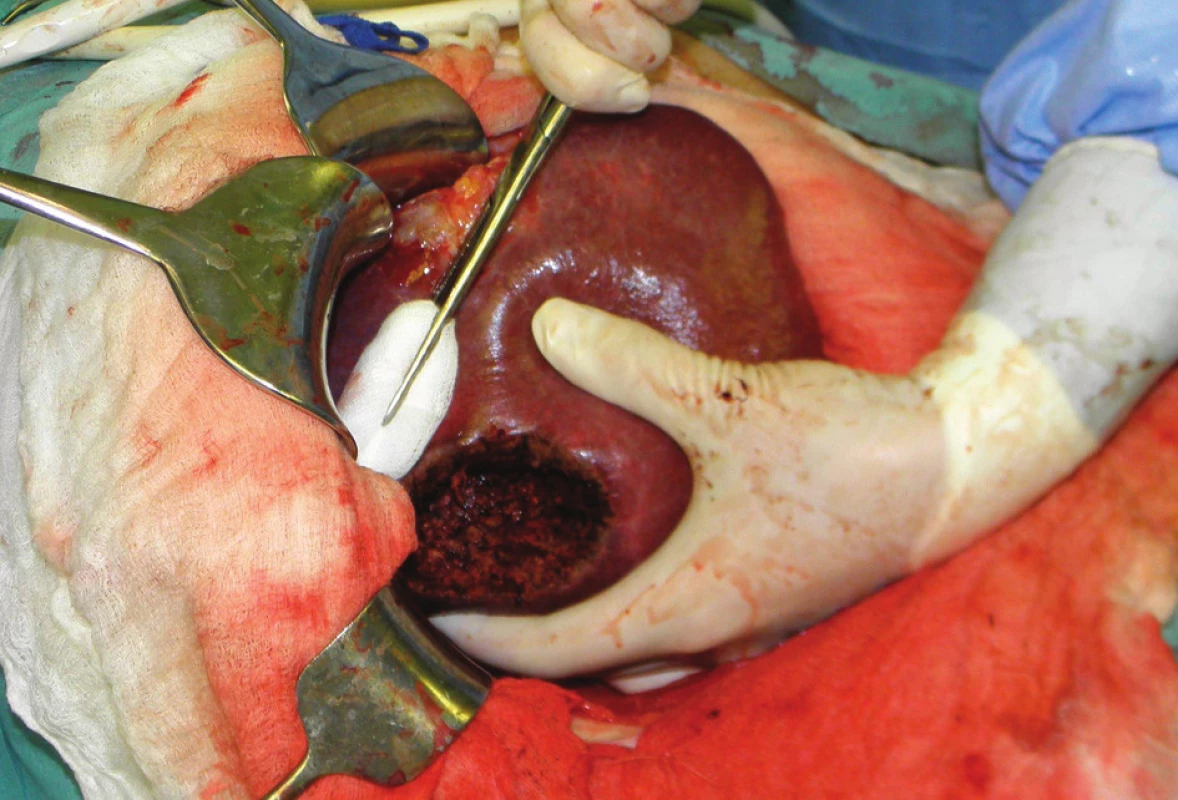
4. Operační nález: rozkrojený preparát po neanatomické resekci jater Fig. 4: Intraoperative finding: a part of the liver with metastatic tumour 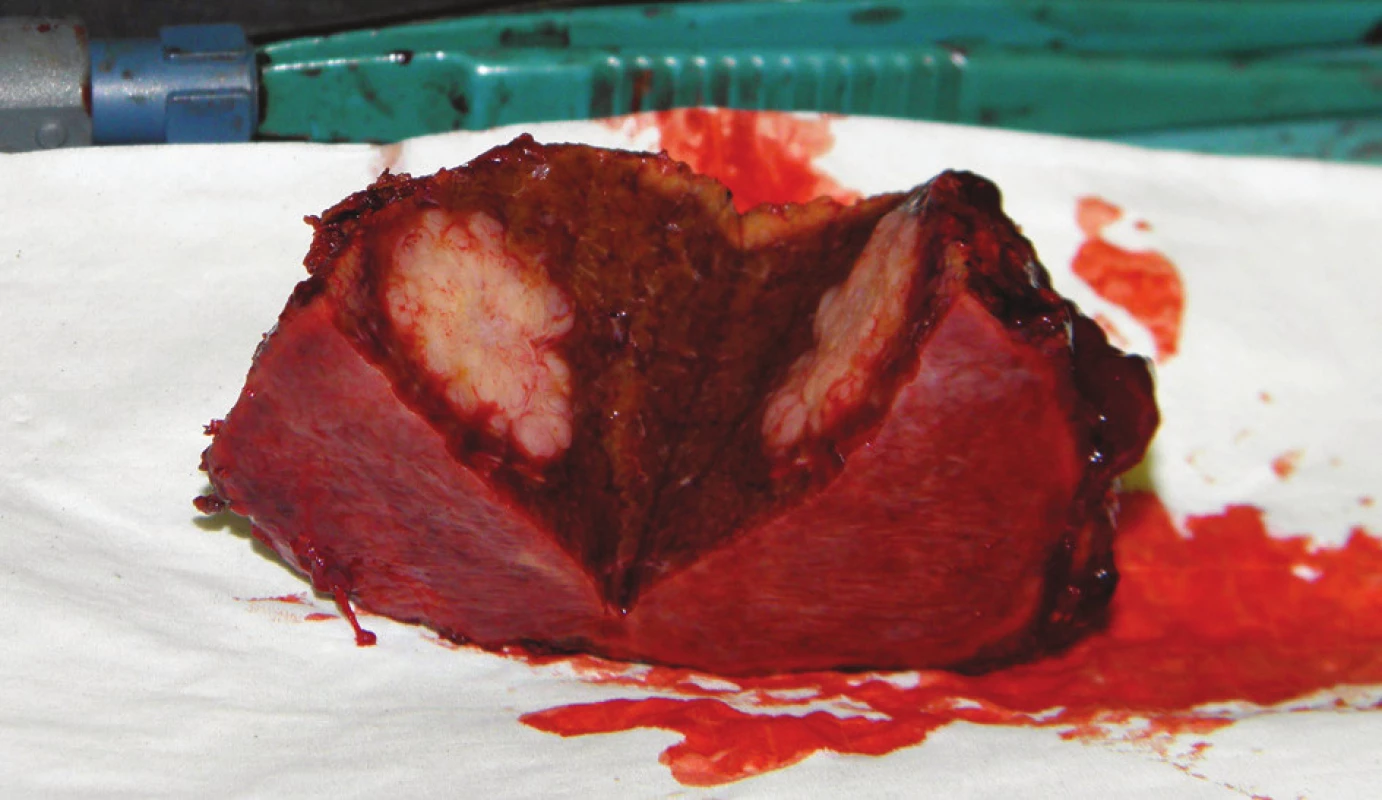
5. Histologické vyšetření: jaterní metastáza adenokarcinomu žaludku (velká šipka) s dceřiným ložiskem charakteru mikrometastázy v jeho těsné blízkosti (malá šipka). Barvení hematoxylin-eosin, zvětšení 100x Fig. 5: Histopathological investigation: liver metastasis form gastric cancer (large arrow) with satellite micrometastasis in its close proximity (small arrow). Hematoxylin-eosin staining, magnified 100x 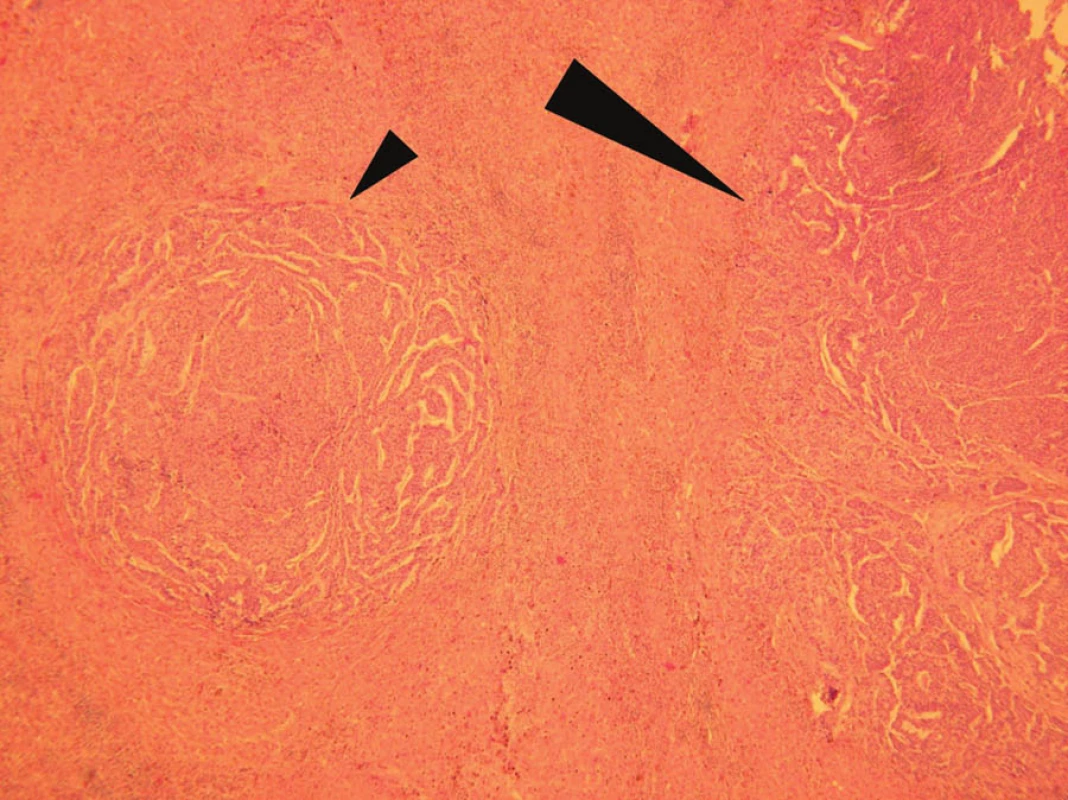
Závěr
Závěrem lze shrnout, že v současné době již existují jak kazuistická sdělení, tak i publikované sestavy nemocných, které dokládají význam resekce jater pro prodloužení přežití u vybrané části nemocných s jaterními metastázami karcinomu žaludku. Zdá se, že z resekce nejvíce profitují nemocní ve stadiu H1, tedy osoby s metastázou solitární nebo s několika málo ložisky omezenými na jeden lalok. Resekce jater v kombinaci s moderní systémovou léčbou je pro tyto nemocné jedinou nadějí na prodloužení přežívání. Podmínkou operace je dobrý celkový stav nemocného, absence peritoneálního rozsevu a vyloučení metastatického postižení jiných orgánů, dnes většinou s pomocí celotělového PET/CT vyšetření. Indikace k resekci jater pro metastázy karcinomu žaludku by měla vždy vycházet z konsenzu lékařů mezioborového indikačního týmu na pracovišti, které se jaterní chirurgií rutinně zabývá. Jen takové pracoviště může nabídnout nejen bezpečné provedení výkonu, ale i řešení možných komplikací. Zlepšení prognózy lze očekávat u osob, u kterých bylo na žaludku i v oblasti jater dosaženo R0 resekce. U nemocných, kde není chirurgická resekce jaterních metastáz možná, přichází v úvahu radiofrekvenční ablace. Postižení lymfatických uzlin žaludku I. a II. kompartmentu je i u osob s jaterními metastázami negativním prognostickým faktorem. Stejně tak je za negativní prognostický faktor považován výskyt satelitních ložisek charakteru mikrometastáz v jaterním parenchymu v blízkém okolí metastázy, které se vyskytuje až u 50 % resekovaných metastáz. Závěrem je nutné ještě jednou zmínit, že chirurgický výkon u nemocných s jaterními metastázami karcinomu žaludku je vždy jen jednou ze součástí komplexní léčby systémové. Z moderních cytostatik se dnes u těchto nemocných asi nejvíce uplatňuje cisplatina, irinotekan, S-1 a taxany. V posledních letech jsou u metastázujícího karcinomu žaludku studovány i kombinace chemoterapie a cílené léčby biologické. Vliv na prodloužení přežití prokázal zejména trastuzumab (Herceptin) u nemocných s pozitivitou HER2/neu receptoru. Podrobnější rozbor indikací a schémat moderní léčby systémové však již přesahuje rozsah této práce.
Doc. MUDr. Jaromír Šimša, Ph.D.
Chirurgická klinika 1. LF UK a TN, Praha
Vídeňská 800,
140 59 Praha 4 – Krč
e-mail: jaromir.simsa@ftn.cz
Sources
1. Zhoubné novotvary 2009, Národní onkologický registr ČR, ÚZIS, 2012.
2. Nakamura R, Saikawa Y, Kumagai K et al. A patient with gastric cancer and liver metastases successfully treated with combination chemotherapy including S-1. Int J Clin Oncol 2007;12(4):295–9.
3. Matsuno H, Hirao M, Tanaka E et al. A long-term survival case of liver metastases from gastric cancer treated with radiofrequency ablation and radiotherapy. Gan To Kagaku Ryoho 201; 38(12):1957–9.
4. Cheon SH, Rha SY, Jeung HC et al. Survival benefit of combined curative resection of the stomach (D2 resection) and liver in gastric cancer patients with liver metastases. Ann Oncol 2008;19(6):1146–53.
5. Saiura A, Umekita N, Inoue S et al. Clinicopathological features and outcome of hepatic resection for liver metastasis from gastric cancer. Hepatogastroenterology 2002;49(46):1062–5.
6. Ueda K, Iwahashi M, Nakamori M et al. Analysis of the prognostic factors and evaluation of surgical treatment for synchronous liver metastases form gastric cancer. Langenbecks Arch Surg 2009;394(4):647–53.
7. Morise Z, Sugioka A, Hoshimoto S et al. The role of hepatectomy for patients with liver metastases of gastric cancer. Hepatogastroenterology 2008;55(85):1238–41.
8. Dittmar Y, Altendorf-Hofmann A, Rauchfuss F et al. Resection of liver metastases is beneficial in patients with gastric cancer: report on 15 cases and review of literature. Gastric Cancer 2012;15(2):131–6.
9. Makino H, Kunisaki C, Izumisawa Y et al. Indication for hepatic resection in the treatment of liver metastases from gastric cancer. Anticancer Res 2010;30(6):2367–76.
10. Nomura T, Kamio Y, Takasu N et al. Intrahepatic micrometastases around liver metastases from gastric cancer. J Hepatobiliary Pancreat Surg 2009;16(4):493–501.
11. Wechsler J, Penka I. Jaterní metastázy nekolorektálního původu v Čapov I a kol. Chirurgie orgánových metastáz. Galén, 2008 : 94.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2012 Issue 8-
All articles in this issue
- Surgical treatment of liver metastases of gastric cancer
- Delayed gastric emptying after partial duodenopancreatectomy
- K-ras mutational status and tumour-infiltrating lymphocytes in human colon cancer: state of the art and future perspectives
- Injury to the abdominal wall by a foreign body with a late perforation of the GIT
- Complications of breast augmentation – a case report
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Complications of breast augmentation – a case report
- Surgical treatment of liver metastases of gastric cancer
- Delayed gastric emptying after partial duodenopancreatectomy
- Injury to the abdominal wall by a foreign body with a late perforation of the GIT
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

