-
Medical journals
- Career
Benigní hyperplazie prostaty – informovanost laické veřejnosti a kvalita preventivní péče
Authors: I. Dolan 1; K. Ďuranová 2
Authors‘ workplace: Urologické oddělení FN u sv. Anny v Brně, primář: MUDr. Arne Rovný 1; Katedra ošetřovatelství LF MU Brno, vedoucí katedry: Doc. PhDr. Miroslava Kyasová, Ph. D. 2
Published in: Rozhl. Chir., 2012, roč. 91, č. 6, s. 317-321.
Category: Original articles
Overview
Úvod:
Benigní hyperplazie prostaty je nezhoubné zvětšení prostatické žlázy a je běžným onemocněním ve starší mužské populaci. Projevuje se symptomy dolních cest močových (LUTS). Dle přítomné symptomatologie výrazně snižuje kvalitu života. V naprosté většině případů lze příznaky léčbou ovlivnit ve smyslu jejich minimalizace. Cílem studie bylo zjistit informovanost laické populace mužů o samotném onemocnění a zároveň jsme se ptali na zkušenosti respondentů při diagnostice benigní hyperplazie prostaty v ordinaci praktického lékaře.Materiál a metodika:
Ke sběru empirických dat byl použit semistandardizovaný dotazník s využitím standardizovaného dotazníku IPSS (International prostatic syndrome score). K vyhodnocení dat byla využita deskriptivní statistika.Výsledky:
Studie poukazuje na poddiagnostikování (underdiagnosis) v rámci standardní preventivní prohlídky v ordinaci praktického lékaře ve vyšetřovaném vzorku respondentů. Mimo jiné měla studie praktický přínos i v tom, že za pomoci standardizovaného IPSS dotazníku měli respondenti možnost autodiagnostiky prvotních příznaků BHP, a tedy i impulz pro následné vyhledání odborné pomoci.Závěr:
Symptomatická benigní hyperplazie prostaty značně snižuje kvalitu života. Důležitá je prevence a informovanost nejen laické, ale i odborné veřejnosti. Praktický lékař je většinou první, který by měl na toto onemocnění vyslovit podezření a poté odeslat pacienta k odbornému urologickému vyšetření.Klíčová slova:
BHP – IPSS dotazník – praktický lékař – poddiagnostikováníÚvod
Benigní hyperplazie prostaty (dále BHP) je nezhoubné zvětšení prostatické žlázy, které postihuje asi 50 % lidí v šestém decéniu. Incidence BHP s vyšším věkem výrazně narůstá. Postiženého neohrožuje přímo na životě, ale v různé míře snižuje kvalitu života. Klinika a závažnost symptomů nejsou přímo úměrné velikosti prostatické žlázy. Prevalence symptomatické BHP postihuje asi 25 % mužů ve věku 55 let, 50 % 75letých mužů. (Tanagho, Mc Aninch, 2006)
Onemocnění může probíhat okultně, přes různý stupeň projevů symptomů dolních cest močových (LUTS – slabý proud močení, přerušované močení, pocit neúplného vymočení, časté nucení na močení, noční močení, zvyšující se postmikční reziduum). Při chronické obstrukci v močové trubici postupně hypertrofuje svalovina stěny močového měchýře, tvoří se divertikly a pseudodivertikly, vezikoureterální reflux, tvorba litiázy, recidivující uroinfekce, rozvoj hypotonie až hydronefrózy kalichopánvičkových systémů s laboratorními a klinickými projevy různého stupně renální insuficience. Při neléčení může zvětšení prostaty progredovat až do úplné obstrukce močové trubice s retencí močovou.
Při diagnostice je velký důraz kladen na anamnézu. Významnou pomůckou je dotazník ke stanovení závažnosti příznaků, tzv. IPSS dotazník (Tab. 1).
Table 1. IPSS dotazník Tab. 1: IPSS Questionnaire 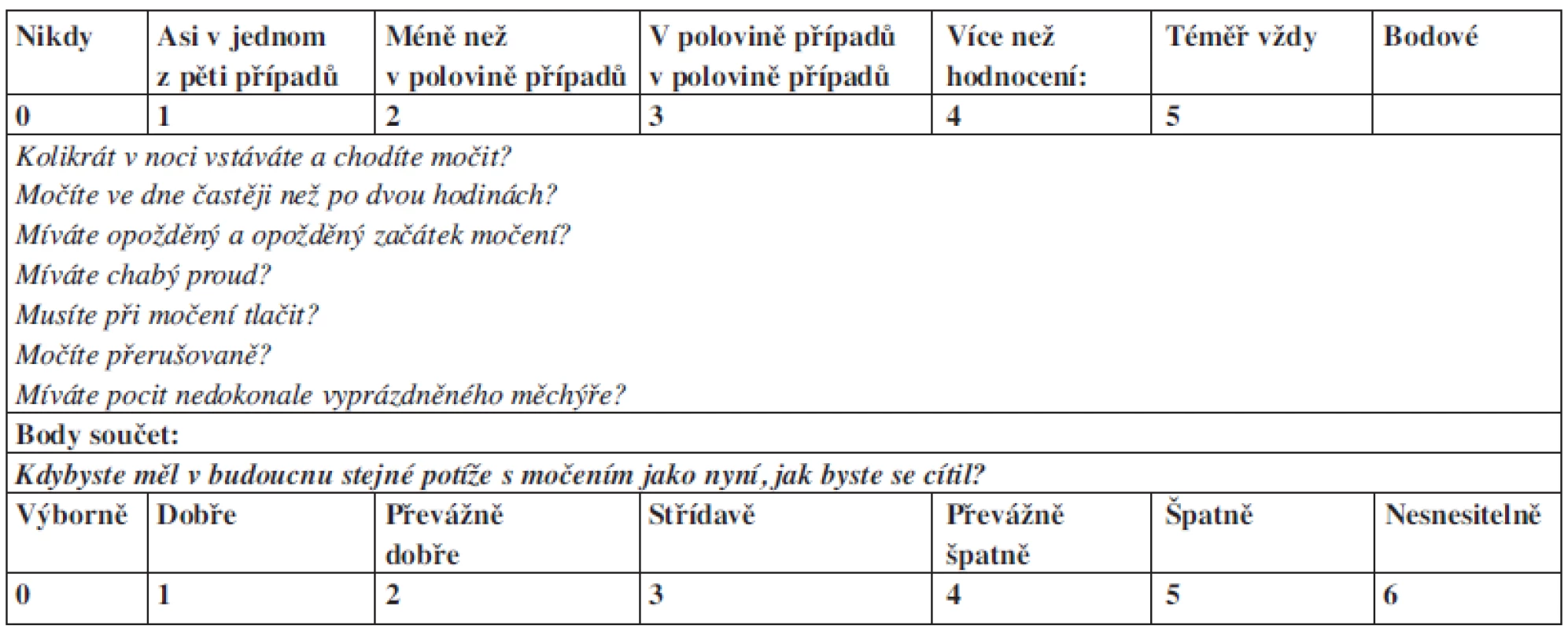
HODNOCENÍ: 0–7 bodů: Výsledek IPSS nesvědčí pro prostatické potíže. V případě jakýchkoliv obtíží nebo pochybnosti je doporučeno kontaktovat lékaře. Nemusí se jednat o BHP, může však jít jiné onemocnění prostaty, které je potřeba léčit. 8 –15 bodů: Výsledek IPSS odpovídá počínajícím potížím s hypertrofickou prostatou. Je nutné kontaktovat lékaře a domluvit se s ním na optimální léčbě BHP. 15 –24 bodů: Výsledek IPSS odpovídá rozvinutým prostatickým potížím. Čím rychleji je zahájena léčba ve spolupráci s urologem, tím více lze oddálit nutnost chirurgického zákroku. 24 –35 bodů: Výsledek IPSS svědčí pro vážné onemocnění prostaty, nejspíše těžkou BHP. Je nutné neprodleně kontaktovat lékaře a zahájit účinnou léčbu. Obsahuje 7 otázek týkajících se vyprazdňování močového měchýře a jejich vlivu na kvalitu života. (Barry at all. 1992) Celkově může dotazovaný dosáhnout 35 bodů, přičemž interval 0–7 bodů jsou nesignifikantní potíže, 8–15 počínající potíže, 16–24 rozvinuté onemocnění, nad 25 bodů vážné onemocnění i s již možnými přítomnými komplikacemi. Vyplnění dotazníku je velmi rychlé, snadné, nevyžaduje zvláštní instruktáž. Při objektivním vyšetření je na prvním místě digitální rektální vyšetření. Informuje lékaře nejenom o zvětšení prostaty, ale i o její konzistenci, povrchu, ohraničení a dalších markrech, které odlišují benigní zvětšení prostatické žlázy od karcinomu. V rámci diferenciální diagnostiky nám pomůže určení sérové hladiny prostatického specifického antigenu (PSA). Fyziologická hodnota PSA není konstantní, ale postupně se zvyšuje s věkem. Nevýhodou PSA je jeho nízká specificita pro určení karcinomu prostaty. (Dvořáček, Babjuk, 2005; De La Rosette, 2009a) Vysoká hodnota neznamená automaticky přítomnost karcinomu ve žláze, může se jednat o extrémní hyperplazii, zánět, nebo může jít také o špatný odběr vzorku (doporučuje se alespoň 2denní sexuální abstinence, neodebírat v době infekčního onemocnění nebo v časné době rekonvalescence, při permanentní katetrizaci a v případě jakékoliv externí iritace žlázy – jízda na kole apod.). Ze zobrazovacích metod se ve vysoké míře užívá ultrasonografie, transrektální ultrasonografie anebo vylučovací urografie. (Tanagho, Mc Aninch, 2006)
Terapie BHP může být konzervativní a/nebo chirurgická. (Tanagho, Mc Aninch, 2006; Zvara, Horňák, 2010; De La Rosette, 2009b) V rámci konzervativní léčby si pacient v počátečných stadiích může pomoci i sám. V lékárnách existuje řada volně dostupných přípravků ke zmírňování symptomů hyperplazie prostaty, které jsou také masivně propagovány v masmédiích. Řada pacientů tyto preparáty užívá i bez lékařského vyšetření.
Cíl práce
V předkládaném výzkumu jsme zjišťovali:
- informovanost mužů o BHP,
- zájem praktických lékařů o urologické problémy svých pacientů (mužů),
- kolik mužů ve sledované populaci trpí charakteristickými příznaky pro BHP,
- kolik mužů by při výsledku z IPSS dotazníku vyšším než 8 bodů vyhledalo odbornou lékařskou pomoc.
Materiál a metodika
Pro sběr empirických dat byla použita dotazníková metoda. Zvolena byla kombinace nestandardizovaného dotazníku se známým a v urologické praxi často využívaným standardizovaným dotazníkem – IPSS. Kritériem pro výběr respondentů byl věk nad 45 let a zároveň respondenti nesměli být dosud diagnostikovaní ani léčeni s jakýmkoliv onemocněním prostaty. Vzorek tvořilo 104 respondentů – mužů z Moravskoslezského a Zlínského kraje. Návratnost dotazníku byla 74 %. K interpretaci a analýze empirických dat byla využita deskriptivní statistika.
Výsledky
V první části dotazníku jsme se respondentů ptali na obecné informace o BHP a také na jejich osobní zkušenosti s aktivním vyhledáváním příznaků BHP u praktického lékaře. Na otázku „Co znamená benigní hyperplazie prostaty?“ odpovědělo až 60 % dotázaných, že se jedná o nezhoubné zvětšení prostaty. Druhou největší skupinu (25 %) tvořili respondenti, kteří odpověděli nevím. Že se jedná o rakovinu prostaty, se domnívalo 10 % respondentů (Graf 1).
Graph 1. Význam pojmu BHP dle respondentů Graph 1: The meaning of the term benign prostatic hyperplasia according to the respondents 
Další dotaz byl zaměřen na znalosti prvotních příznaků onemocnění. Správně odpovědělo 83 % respondentů. Podíl na tomto vysokém čísle má jistě mnoho reklam v masmédiích propagujících přípravky užívané při BHP, kde je především zmíněna řada symptomů, ve kterých se má potenciální pacient rychle najít (Graf 2).
Graph 2. Příznaky nezhoubného zvětšení prostaty dle respondentů Graph 2: The symptoms of benign prostatic hyperplasia according to the respondents 
Na otázku „Jaké jsou možnosti léčby BHP?“ odpovědělo správně 69 % respondentů. Za zdroj informací, ze kterého respondenti čerpají, označilo nejvíce pacientů praktického lékaře (76 %), dále rodinu a přátelé (26 %) a televizi (26,2 %). Toto vysoké procento ale nekoresponduje s výsledky dalšího dotazování, resp. vypovídá snad o aktuální praxi lékařů prvního kontaktu. Na otázku, jestli se praktický lékař zajímá o případné problémy s močením, odpovědělo až 40 % „ne“ nebo „nevzpomínám si“. Pouze 31 % uvedlo, že se praktik pravidelně vyptává. Téměř alarmující byl výsledek při dotazu ohledně vyšetření per rektum při preventivní prohlídce u praktického lékaře. Zde jen 15 % respondentů bylo praktickým lékařem pravidelně vyšetřováno, 10 % uvedlo, že vyšetření praktikem nebyli, ale ten je doporučil k vyšetření na urologii. 27 % bylo vyšetřeno jednou. Téměř 44 % nebylo nikdy v ambulanci obvodního lékaře vyšetřeno per rektum (Graf 3). Toto číslo je vysoké nejen z pohledu urologa. Vyšetření přes konečník nevypovídá totiž jen o benigním onemocnění prostaty, ale bývá součástí preventivních vyšetření při karcinomu prostaty a karcinomu kolorekta. Obě onemocnění jsou na špici prevalence maligních onemocnění v mužské populaci v České republice. Pokud jsou onemocnění včas diagnostikovaná, pacient má velikou naději na vyléčení.
Graph 3. Zkušenosti respondentů s vyšetřením prostaty per rectum Graph 3: The experience of respondents with the per rectum examination 
V další části šetření pacienti vyplňovali IPSS dotazník ke zjištění, u kolika z nich jsou symptomy BHP natolik významné, že by měli navštívit lékaře. Tuto podmínku (tj. dosažení 8 a více bodů) dosáhlo 25 % respondentů.
Závěrečná část výzkumu se zaměřovala na vliv IPSS dotazníku na respondenty. To znamená, kolik z pacientů, kteří mají signifikantní mikční potíže, by vyhledalo odbornou lékařskou pomoc.
Zde odpovědělo 26 % pacientů kladně na otázku, jestli by je tento výsledek podnítil k návštěvě lékaře. „Spíše ano“ odpovědělo 52 % respondentů. Odpověď „spíše ne“ uvedlo přes 17 % dotazovaných. Určitě by k lékaři nešlo 4,3 % mužů. Otázka byla položena všem respondentům, vyhodnocena byla ale jen u konkrétních mužů, kteří dosáhli v IPSS dotazníku 8 a více bodů.
Diskuze
Výsledky studie jsou zajímavé z více úhlů pohledu. Na jedné straně významná množina informovaných pacientů, na druhé straně vysoké množství těch, kteří by měli být léčeni, a přesto nejsou. V současné době je kladen velký důraz na prevenci jakéhokoliv onemocnění, což lze pouze při správné informovanosti cílové skupiny, nejenom laické, ale i odborné veřejnosti. Když se již pacient rozhodne k praktickému lékaři jít, preventivní prohlídka by měla být komplexní. Rozsah a časové intervaly prohlídek upravuje Vyhláška č. 3 / 2010 Sb. o stanovení obsahu a časového rozmezí preventivních prohlídek. V tomto dokumentu se uvádí, že součástí preventivní prohlídky je i onkologická prevence. Lékař má pacientovi provést vyšetření kůže a vyšetření per rektum a má zhodnotit jeho onkologická rizika. Myslí se tím vyšetření per rectum a dále u mužů vyšetření varlat a u žen vyšetření prsů spolu s doporučením a vysvětlením způsobu samovyšetřování. Samozřejmě, vyšetření nemusí duplikovat, pokud je žena pravidelně vyšetřována u gynekologa. Nicméně v mužské populaci není do 50. roku života důvod ke sledování jiným specialistou.
Je nesporné, že při mikčních potížích se jedná o problematiku velmi rozpačitou, o které muži neradi veřejně mluví. Při kontaktu s lékařem mají stud o problémech s močením mluvit a symptomy zatají, nebo když se lékař cíleně neptá, nepokládají je za významné. Proto je velmi důležitá informovanost a následně aktivita lékaře. Praktický lékař je ten, který nejčastěji jako první může odhalit počínající symptomy BHP v rámci pravidelné preventivní prohlídky. Také by měl pacienta vyšetřit per rektum nejen v rámci urologické problematiky, ale též se záměrem včasného odhalení karcinomu rekta. Obě jmenovaná onemocnění jsou na prvních příčkách onkologické mortality české populace. (Dvořáček, Babjuk, 2005) V případě, že u praktického lékaře tato selekce pacientů probíhá již při preventivních prohlídkách, významně se tím může napomoci specialistovi.
Proč vlastně zjištěná data rozebíráme, když praktik může oponovat, že každý pacient od 50. roku života má podstoupit preventivní urologickou prohlídku, a je to tedy práce urologa-specialisty? Za prvé proto, že v tomto výzkumu to praktik udělal jen asi ve čtvrtině případů, a za druhé proto, že v 50. roce života již může být „pozdě“. BHP postihuje i mnohem mladší ročníky a karcinom prostaty (nebo kolorekta) před 50. rokem života není raritou. U pacientů s pozitivní rodinnou anamnézou výše zmíněných onemocnění se navíc specializované preventivní prohlídky posouvají minimálně o 5 let dříve, tj. před 45. rok života.
Naše dotazování mělo i praktický dosah pro pacienty. Vyplněním validizovaného IPSS dotazníku jsme zachytili až 25 % mužů, kteří trpí signifikantními mikčními potížemi a měli by vyhledat odbornou lékařskou pomoc. Relativně velká skupina doposud nediagnostikovaných pacientů může vyplývat z nedostatečně prováděných preventivních prohlídek, na které poukazují předchozí výsledky. Ne všechno ale lze přisuzovat pouze tomu, je vhodné upozornit na určitá možná specifika této skupiny pacientů. Součástí standardní preventivní prohlídky u PL není vyplnění IPSS dotazníku. Předpokládáme tedy, že při pouhém klasickém vyptávání se na určité pacientovy potíže by výsledná skupina potenciálních urologických pacientů nebyla tak početná. Dále je nutno připomenout, že ne všechny mikční potíže mají nutně urologickou etiologii. Například nesprávná medikace diuretik a z toho vyplývající časté nucení na močení, eventuálně noční močení, užívání jiných močopudných léků a doplňků stravy, stravovací návyky, životospráva, kožní nemoci genitálu, neurologické onemocnění a jiné. Zajímavou skupinu tvoří respondenti, kteří by k urologovi i přes zjištěné potíže nešli. Tvoří je 21 % mužů ve sledované populaci. V zásadě ale platí, že většina pacientů (78 %) by k lékaři šla. Výsledky našeho výzkumu poukazují na 2 významná zjištění. Na jedné straně velká množina informovaných pacientů, na druhé straně nízká kvalita preventivních prohlídek u praktického lékaře. Když se lékař neptá a nevyšetřuje, pacient určité symptomy zatají, buď ze studu, nebo proto, že je nepovažuje za důležité. Výsledkem toho je relativně velká skupina pozdně diagnostikovaných nemocných. Je důležité si uvědomit, že určitá časová prodleva při diagnostice benigní hyperplazie prostaty má relativně „benigní“ následky. Nicméně pozdní diagnostikou onkologického onemocnění pacienta výrazně poškodíme stran kvality a délky života.
Významnou roli by v preventivní péči měl sehrávat praktický lékař, který prostřednictvím pravidelných preventivních prohlídek aktivně vyhledává potenciální nemocné a odesílá je do specializované ambulance.
Zkoumaná problematika nebyla doposud dostatečně zpracována. Nelze doplnit srovnání výsledků s jinou studií podobného zaměření. Vzhledem k velikosti vzorku výsledky nelze zobecňovat na celou českou obec praktických lékařů. Určitě je velké množství těch, kterých se naše zjištění netýkají. Chtěli jsme jen otevřít diskuzi na toto téma a apelovat na zlepšení preventivní péče v ambulantní sféře tak, aby byla k prospěchu pacienta.
Závěr
Benigní hyperplazie prostaty je nezhoubné onemocnění předstojné žlázy projevující se symptomy, které značně snižují kvalitu života. Jsou léčbou ovlivnitelné. Důležitá je prevence onemocnění, nebo včasný záchyt.
V předkládané studii jsme zjistili vysokou informovanost mužů, kde až 60 % dotazovaných znalo odpověď na otázku, co je benigní hyperplazie prostaty.
Výsledky dále poukazují na nízký zájem praktických lékařů o urologickou problematiku pacientů. Pouze 31 % uvedlo, že se praktik pravidelně vyptává. Jen 15 % respondentů bylo praktickým lékařem pravidelně vyšetřováno per rectum.
Prostřednictvím IPSS dotazníku jsme ve skupině dotazovaných našli 25 % mužů, kteří trpí signifikantními mikčními potížemi a měli by vyhledat odbornou lékařskou pomoc. 78 % z nich, bez vědomí výsledku, se stavělo pozitivně k myšlence, že by v případě dosažení 8 a více bodů (signifikantní mikční potíže) skutečně vyhledali specialistu.
Na základě výsledků studie doporučujeme zkvalitnění preventivních prohlídek u praktického lékaře, aby plnili svůj účel – tj. včasný záchyt potenciálního onemocnění a odeslání ke specialistovi.
MUDr. Igor Dolan
Štefáčkova 1
628 00 Brno
e-mail: i.dolan@seznam.cz
Sources
1. Barry MJ, Fowler FJ Jr, OęLeary MP, Bruskewitz RC, Holtgrewe HL, Mebust WK, Cockett AT. The American Urological Association symptom index for benign prostatic hyperplasia. The Measurement Committee of the American Urological Association. J Urol 1992;148(5):1549–57.
2. Ďuranová K. Problematika benigní hyperplasie prostaty ve sledované populaci. Bakalářská práce, Katedra ošetřovatelství LF MU Brno, 2010 : 37–81.
3. Tanagho E, Mc Aninch J. Smithova všeobecná urológia. 1. slovenské vyd. Martin, Osveta 2006 : 179–193.
4. Babjuk M, Matoušková M, Fínek J, Petruželka L, et al. Konsenzuální doporučené postupy v uroonkologii. 1. vyd. Praha, Galén 2009 : 18–21.
5. Zvara V, Horňák M, a kol. Urologické operace. 1. české vyd. Martin, Osveta 2010 : 226–228.
6. Dvořáček J, Babjuk M. Onkourologie. 1. vyd. Praha, Galén 2005 : 225–242.
7. De La Rosette J, Alivizatos G, Madersbacher S, Rioja Sanz C, Nordling J, Emberton M, Gravas S, Michel MC, Oelke M. Guidelines EAU pro benigní hyperplasii prostaty. Urol list 2009a;3 : 69–84.
8. Rosette J, Alivizatos G, Madersbacher S, Rioja Sanz C, Nordling J, Emberton M, Gravas S, Michel MC, Oelke M. Guidelines EAU pro benigní hyperplasii prostaty. Urol list 2009b;4 : 61–80.
9. Vyhláška č. 3/2010 o stanovení obsahu a časového rozmezí preventivních prohlídek [on line]. [cit. 2012-03-07]. Dostupný na www:http://www.sagit.cz/pages/sbirkatxt.asp?zdroj=sb10003&cd=76&typ=r
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2012 Issue 6-
All articles in this issue
- Meckelov divertikul u dospelých – naše 5 ročné skúsenosti
- Srovnání laparotomické a laparoskopické techniky při implantaci peritoneální části shuntu v terapii hydrocefalu
- Perkutánní interspinózní dynamická stabilizace (In-Space) u nemocných s degenerativním onemocněním lumbosakrální páteře – prospektivní studie
- Benigní hyperplazie prostaty – informovanost laické veřejnosti a kvalita preventivní péče
- Význam biologického chování nitrolebních meningiomů pro jejich dlouhodobý management
- Laparoskopická apendektomie u těhotných – kazuistika a přehled literatury
- Léčba asymptomatické slezinné cysty perkutánní drenáží
- Metastázy karcinomu prsu do gastrointestinálního traktu – kazuistika a přehled literatury
- Surgical Management of Intraductal Papillary Mucinous Neoplasms
- Gastric cancer - State of the Art in Japan
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Léčba asymptomatické slezinné cysty perkutánní drenáží
- Meckelov divertikul u dospelých – naše 5 ročné skúsenosti
- Laparoskopická apendektomie u těhotných – kazuistika a přehled literatury
- Perkutánní interspinózní dynamická stabilizace (In-Space) u nemocných s degenerativním onemocněním lumbosakrální páteře – prospektivní studie
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

