-
Medical journals
- Career
Trombolytická terapie akutních tepenných uzávěrů periferních končetinových tepen
Authors: J. Buček; R. Staffa; B. Vojtíšek *
Authors‘ workplace: II. chirurgická klinika FN u sv. Anny v Brně a LF Masarykovy Univerzity, Brno, přednosta: prof. MUDr. Robert Staffa, Ph. D. ; KZM FN u sv. Anny v Brně a LF Masarykovy Univerzity, Brno, přednosta: MUDr. Jiří Vaníček, Ph. D. *
Published in: Rozhl. Chir., 2011, roč. 90, č. 9, s. 512-516.
Category: Monothematic special - Original
Overview
Úvod:
Trombolytická terapie je metodou řešení trombotických tepenných uzávěrů končetin s využitím fyziologického procesu fibrinolýzy. Při indikaci je třeba se řídit především závažností ischémie končetiny. V případě nutnosti okamžité rekanalizace tepenného systému volíme přednostně chirurgické řešení.Metodika:
K trombolýze indikujeme tepenné uzávěry v infrainguinální lokalizaci, především uzávěry bércového řečiště a uzávěry předchozích cévních rekonstrukcí (bypassů). Na našem pracovišti využíváme metody lokální kontinuální trombolýzy intraarteriální aplikací rekombinantního tkáňového aktivátoru plazminogenu, (rt-PA, Actilyse) katétrem zavedeným Seldingerovou metodou do místa trombotického uzávěru.Výsledky:
Autoři prezentují retrospektivně analyzovaný soubor 51 pacientů (12 žen a 39 mužů ve věku 33–85 let) s akutním tepenným uzávěrem řešených trombolytickou terapií v období 02/2007 – 03/2010. Kompletní rekanalizace bylo dosaženo u 43 pacientů (84 %), vysoká amputace končetiny byla provedena ve 3 případech (5,9 %).Klíčová slova:
trombolýza – rt-PA – akutní trombóza – akutní končetinová ischémieÚVOD
Trombolytická terapie využívá fyziologického procesu hemokoagulační rovnováhy tzv. fibrinolýzy. Fibrinolýza je enzymaticky řízený proces, kdy hlavním enzymem je plazmin (vznikající štěpením plazminogenu různými endogenními a exogenními faktory) se schopností štěpení vláken fibrinu.
Historie trombolytické terapie začíná v roce 1933 objevem schopnosti beta-hemolytických streptokoků produkovat látku rozpouštějící krevní sraženinu. Tento první známý exogenní aktivátor plazminogenu byl nazván streptokináza. Tato byla poprvé vyzkoušena v klinické praxi k rozpouštění trombu v cévním lumen v roce 1958 při léčbě akutního infarktu myokardu[1]. V dnešní době je trombolytická terapie již nedílnou součástí řešení tepenných uzávěrů v oblasti koronárního, cerebrálního a v rukou angiologů, radiologů a cévních chirurgů i v oblasti periferního cévního řečiště.
METODA A INDIKACE
Akutní tepenný uzávěr je náhle vzniklé významné snížení průtoku krve tepnou na podkladě trombotického uzávěru či uzávěru tepny embolem. Trombotický uzávěr je většinou konečné stádium chronicky progredující stenotizace cévního řečiště aterosklerotickým procesem se současně vznikajícím množstvím kolaterál, přemosťujících takto postižený tepenný úsek. Trombotický uzávěr ateroskleroticky změněného tepenného řečiště tedy klinicky nejčastěji probíhá pod obrazem subakutní končetinové ischémie – od náhlého zkrácení klaudikačního úseku až po vznik klidových bolestí. Motorický či senzorický výpadek, jako známka těžké akutní ischémie většinou přítomen není. Embolie je uzávěr nejčastěji trombotickým vmetkem, vzniklým většinou ve vyšší etáži tepenného řečiště – v srdci či aortě. Velmi často dochází k uzávěru zcela zdravého tepenného úseku, bez dostatečně vytvořeného kolaterálního oběhu. Embolický uzávěr bývá ve většině případů vyjádřen závažnou ischémií s rizikem ztráty končetiny při neobnovení průtoku krve cévním řečištěm v co nejkratším časovém intervalu od vzniku uzávěru.
Tíže ischémie a časový faktor obnovení krevního toku je nejdůležitějším kritériem při zvažování chirurgické trombembolektomie (či cévní rekonstrukce) nebo trombolytické terapie, protože ke zprůchodnění trombotického uzávěru při aplikaci fibrinolytika dochází nejčastěji v časovém rozmezí 12–72 hodin [2].
Na našem pracovišti k trombolýze indikujeme infrainguinální uzávěry – nejčastěji uzávěry bércového řečiště (kde při chirurgické trombektomii nedosahujeme vždy ideální kvality zprůchodnění tepen a jejich větví) a dále uzávěry periferních tepenných rekonstrukcí (femoro-popliteálních bypassů a distálnějších rekonstrukcí). V druhém případě je nejdůležitější alespoň zachování průchodného pahýlu proximální anastomózy bypassu – pro zavedení trombolytického katétru přímo do bypassu, jinak dochází k úniku fibrinolytika do zbytkového cévního řečiště a vlastní trombolýza uzavřené rekonstrukce je neefektivní.
Dalším faktorem ovlivňujícím indikaci trombolýzy je i délka trvání subakutních trombotických uzávěrů – ne vždy pacient přichází s akutní ischemií, ale spíše s ischemií subakutní, což je stav dny až týdny trvající. Ze studie STILE trial, zahrnující 393 pacientů, vyplývá nižší počet amputovaných pacientů s tepennými uzávěry trvajícími dobu kratší 14 dnů, které byly rekanalizovány pomocí trombolytické terapie. Naopak pacienti s tepennými uzávěry trvajícími déle než 14 dní mají lepší výsledky po chirurgické revaskularizaci [5].
Trombolytická terapie má celou řadu kontraindikací, které je třeba před zahájením terapie ve vztahu k pacientově anamnéze zvážit: nedávný chirurgický výkon či nedávné velké trauma (min. interval 10 dní), nedávné krvácení do gastrointestinálního traktu, aktivní vřed gastroduodena, cévní mozková příhoda (< 2 měsíce), intrakraniální tumor, stav po neurochirurgické operaci (< 3 měsíce), malignity, těhotenství, nekontrolovatelná hypertenze (systolický TK > 180 mm Hg), krvácivá diatéza (nejčastěji chronická warfarinizace), kardiopulmonální resuscitace v předchozích 10 dnech, infikovaný trombus, bakteriální endokarditida [3].
Na našem pracovišti využíváme metodu lokální kontinuální trombolýzy. Do trombotického uzávěru [4] tepenného řečiště je Seldingerovou metodou intervenčním radiologem zaveden nejčasněji z kontralaterálního třísla přes a. femoralis (Obr. 1) katétr Fr 3-4 (podmínkou je „měkký“ uzávěr – tedy čerstvý trombus, kterým katétr nenásilně prochází, tzv. guidewire traversal test) [2]. Katétr je ponechán zavedený do místa trombotického uzávěru k zamezení úniku fibrinolytika do systémového řečiště, což zvyšuje efektivitu a snižuje riziko celkových komplikací trombolytické terapie. Do katétru je následně na oddělení kontinuálně podáván roztok fibrinolytika běžně používaným injektomatem. Při pravidelných radiologických kontrolách, většinou v rozmezí 12–24 hodin, je poloha katétru upravována jeho posouváním distálním směrem až do úplného zprůchodnění tepenného řečiště (což je maximálně 30% zůstatková stenóza). Stenóza, jako vlastní příčina trombotického uzávěru, je následně řešena buď intervenčním radiologem pomoci perkutánní transluminální angioplastiky (PTA) ještě před vytažením sheatu, nebo chirurgickou rekonstrukcí – plastikou stenózy či bypassovou operací.
Vlastní trombolýza je prováděna kontinuální intraarteriální aplikací rekombinantního tkáňového aktivátoru plazminogenu (rt-PA, Actilyse) v dávce 0,5–1,0 mg/hod. Současně podáváme nízkomolekulární heparin (LMWH) kontinuálně intravenózní infuzí (v dávce 0,8 ml/24 hod. u 70kg pacienta) a na úvod terapie i perorální antiagregancia. Nezbytná je pravidelná laboratorní monitorace pacienta v intervalech 6–12 hod.: hemokoagulace (včetně fibrinogenu), trombocyty, D-dimery (k posouzení efektu dávky trombolytika), anti-Xa. Závažnost ischémie končetiny je dále sledována dynamikou změn myoglobinu a kreatinkinázy v séru a terapeuticky řešena forsírovanou diurézou s vysokým obratem tekutin. Dávky fibrinolytika i LMWH jsou průběžně upravovány dle výsledků laboratorních hodnot (na našem pracovišti po domluvě s angiology). Při poklesu fibrinogenu pod 1g/l, trombocytů pod 60 000/mm3 a při poklesu hematokritu o 10 % (riziko nerozpoznaného krvácení) trombolýzu předčasně ukončujeme.
Komplikace trombolýzy mohou být od krvácení v místě vpichu do femorální tepny Seldingerovou metodou, přes intra - nebo retroperitoneální krvácení (např. při nediagnostikované neoplazii), až po fatální intrakraniální hemoragii (výskyt v 0,54 % podle Semby, 1,2 % podle STILE, 2,3 % podle British Thrombolysis Study Group) [5, 6, 7].
Dalším rizikem je periferní embolizace v průběhu trombolýzy. Jejím řešením je prodloužení doby trombolytické terapie a posouvání katétru distálně do úplné rekanalizace periferního tepenného řečiště. Nedochází-li ke zprůchodnění tepenné periférie, je vždy na místě pokus o perkutánní aspiraci trombu [2].
Při těsné stenóze může docházet z důvodu omezení toku krve v okolí procházejícího katétru k perikatetrální retrombóze. Možností předejití tomuto stavu je provedení PTA stenózy ještě před zahájením vlastní trombolytické terapie (tj. předdilatování stenózy) či v jejím průběhu ihned po zprůchodnění stenotického úseku.
Trombolytickou terapii hodnotíme radiologicky jako úspěšnou při rekanalizaci uzavřeného úseku s maximálně 30% zůstatkovou stenózou. Klinicky hodnotíme úspěšnost léčby odezněním známek akutní ischemie a dosažením pulzací periferně od původního místa uzávěru (tedy na a. poplitea či na a. dorsalis pedis a/nebo a. tibialis posterior).
Image 2. Tromboticky uzavřený proximální femoro-popliteální bypass na pravé dolní končetině Fig. 2. Thrombotic occlusion of the proximal femoro-popliteal bypass on the right lower extremity 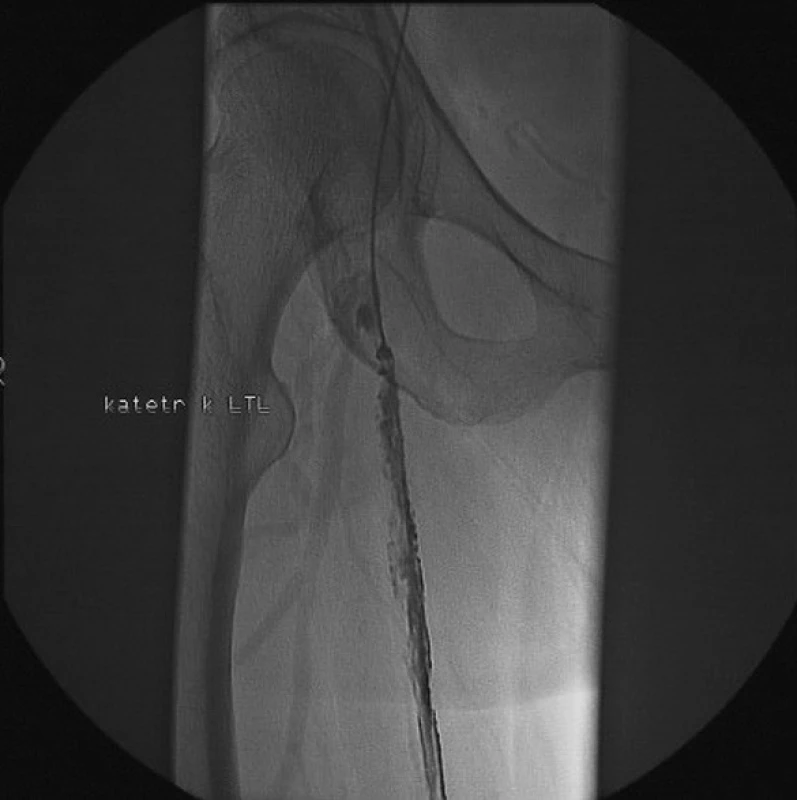
VÝSLEDKY
V období 02/2007 – 03/2010 bylo na našem pracovišti léčeno trombolytickou terapií celkem 51 pacientů s akutním tepenným uzávěrem. Jednalo se o 12 žen a 39 mužů ve věkovém rozmezí 33–85 let (medián 66 let). Všichni pacienti souboru měli akutní ischémii jen jedné dolní končetiny. Medián doby trvání tepenného uzávěru před zahájením trombolytické terapie byl 2 dny (interval 1–21 dnů).
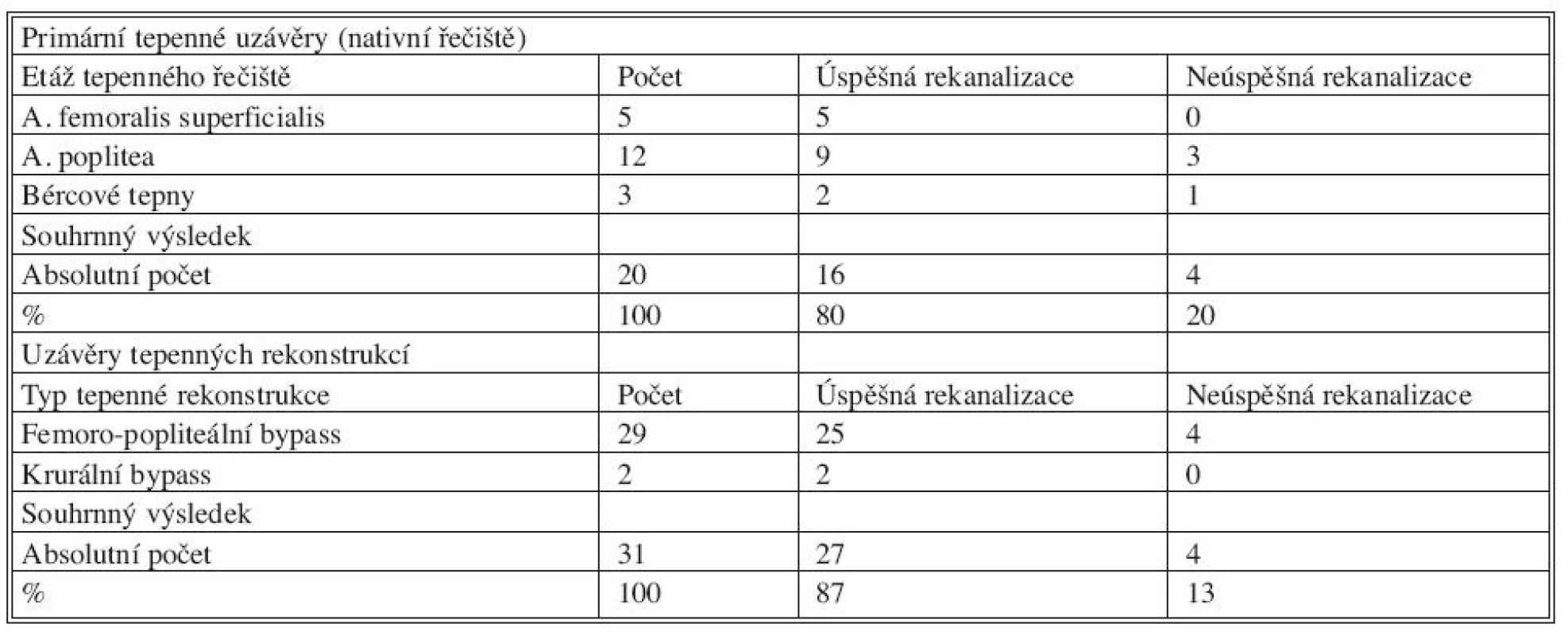
Z celkového počtu bylo 31 pacientů s trombotickým uzávěrem po předchozí tepenné rekonstrukci, 20 pacientů mělo primární tepenný uzávěr nativního řečiště. Kompletní rekanalizace bylo dosaženo ve 43 případech (84 %) – viz tabulka. Neúspěšná rekanalizace u 7 pacientů si vyžádala konverzi v chirurgické řešení (trombembolektomii) ve 4 případech (7,8 %) a ve 3 případech i vysokou amputaci končetiny (5,9 %). U 23 pacientů (45 %) byla po úspěšné rekanalizaci stenóza, která trombózu zapříčinila, řešena PTA, ve 4 případech byl během PTA aplikován stent. Aspirační trombembolektomie byla při úvodu trombolytické terapie jako pokus o odstranění embolizovaných trombů použita ve 2 případech. Chirurgickou rekonstrukcí byla příčina trombotického uzávěru řešena u 7 pacientů (2x provedena plastika vtokové části bypassu, 3x plastika distální anastomózy bypassu a 2x bylo provedeno přemostění stenotického úseku bypassovou operací). U dvou pacientů byla trombolýza předčasně ukončena. V prvním případě pro vznik akutního infarktu myokardu, u druhého pacienta došlo v průběhu podávání trombolytika k anafylaktické reakci s nutností kardiopulmonální resuscitace.
U 9 pacientů (17,6 %) se rozvinul revaskularizační syndrom se vznikem kompartment syndromu v oblasti bércových svalů, vyžadujícím dekompresní fasciotomii. Pseudoaneuryzma po kanylaci tepny bylo pozorováno ve 4 případech (7,8 %). Komplikaci charakteru intrakraniální hemoragie jsme v našem souboru nepozorovali.
Image 3. Stav po kompletní rekanalizaci trombolytickou terapií s viditelnou stenózou v oblasti distální anastomózy bypassu Fig. 3. St.p. thrombolytic recanalization procedure with apparent stenosis in the distal bypass anastomosis 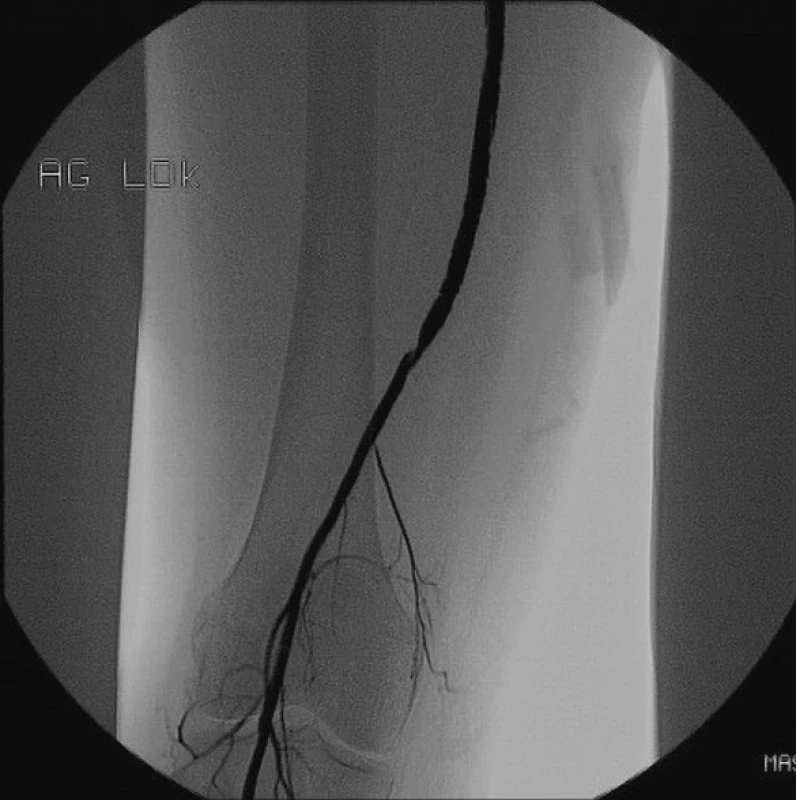
Image 4. Perkutánní transluminální angioplastika stenózy v oblasti distální anastomózy bypassu Fig 4. Percutaneous transluminal angioplasty of the distal bypass anastomosis stenosis 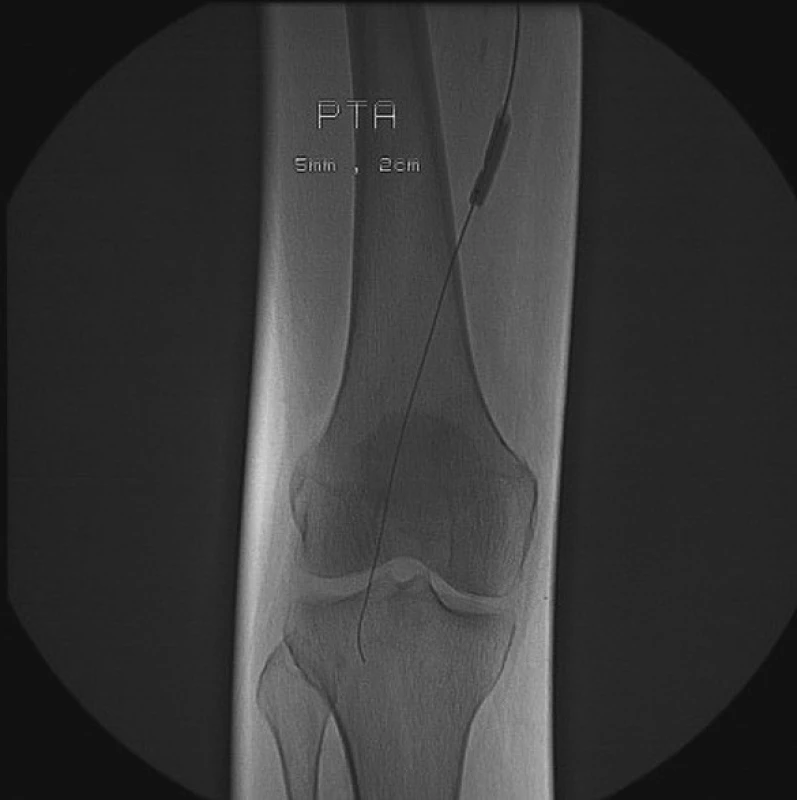
Image 5. Výsledný stav na kontrolní angiografii Fig. 5. Final treatment outcome on control angiography 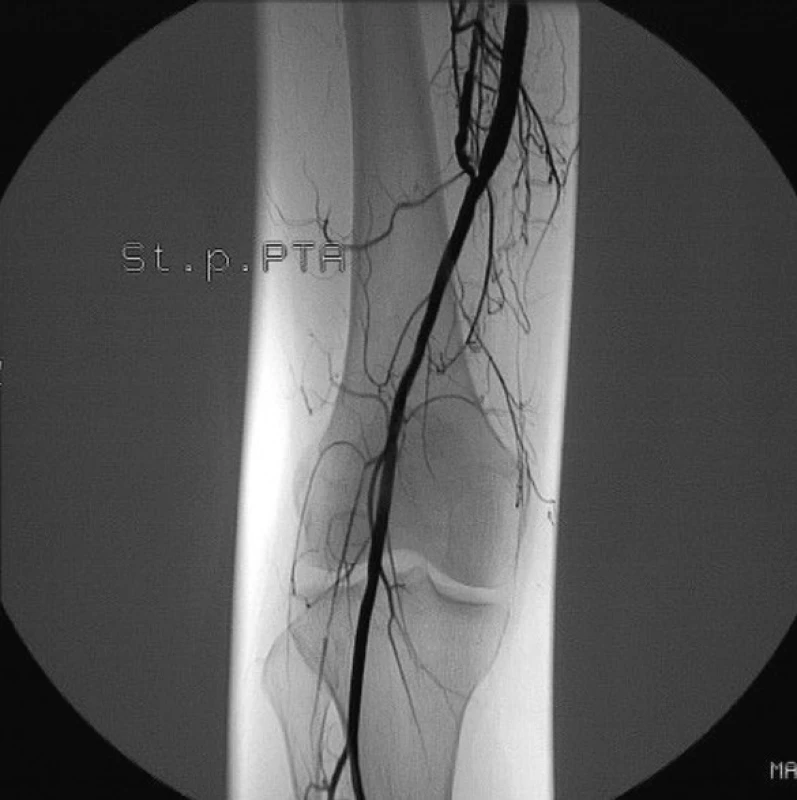
DISKUSE
V souboru našich pacientů indikovaných pro trombolýzu bylo úspěšně zrekanalizováno celkem 84 % tepenných uzávěrů (u primárních uzávěrů 80 %, u uzávěrů tepenných rekonstrukcí 87 %), což odpovídá výsledkům uváděným v literatuře [5, 8, 9, 10]. Z celkového počtu 51 pacientů byli jen 4 pacienti (7,8 %) konvertováni na chirurgickou terapii (trombektomii).
Klinicky byla hodnocena úspěšnost trombolytické terapie podle odeznění příznaků akutní ischémie a dosažení pulzací periferně od původního místa uzávěru. Hodnocení klaudikačního intervalu ani dlouhodobé průchodnosti lyzovaného tepenného úseku nebylo provedeno vzhledem k retrospektivní analýze souboru.
Hlavní indikací trombolýzy se v klinické praxi stávají pozdní uzávěry chirurgických rekonstrukcí, kdy zprůchodnění tepny odhalí nejčastěji stenózu v místě distální anastomózy (méně často anastomózy proximální) na podkladě neointimální hyperplazie. Tato stenóza je řešena PTA v průběhu či po ukončení trombolýzy nebo následně po ukončení trombolýzy chirurgickou plastikou pomocí záplaty. Trombolýza se zdá být nejlepší terapeutickou možností trombóz bércového řečiště, kde chirurgickou trombembolektomií Fogartyho metodou se i při revizi podkolení a selektivní trombektomii jednotlivých tepen z bércové trifurkace vždy nepodaří dosáhnout kompletní rekanalizace.
Při provádění trombolytické terapie je třeba myslet na možnost konverze v chirurgickou trombektomii při její neefektivnosti, verifikované při jednotlivých angiografických kontrolách, či při zhoršování klinického stavu končetiny v průběhu trombolytické terapie. Vzhledem k farmakokinetice rt-PA (pokles plazmatické hladiny rt-PA na 50 % za 4–5 minut od ukončení podávání), lze chirurgický výkon provádět v krátkém časovém intervalu od ukončení podávání trombolytika. Naopak volit trombolýzu jako řešení komplikace chirurgického výkonu nelze ihned. I když se dodrží časový odklad je riziko vzniku hematomu v operační ráně (případně leak z anastomózy) vysoké. Na našem pracovišti máme zkušenost s 2 pacienty, u kterých byla trombolýzou řešena časná pooperační trombóza bércového řečiště po implantaci F-P bypassů. Indikace trombolýzy v krátkém časovém intervalu od operačního výkonu však individuálně závisí na excesivitě předchozího chirurgického výkonu. Předpokládaný benefit zprůchodnění tepenného řečiště časně indikovanou trombolytickou terapií musí převyšovat ev. negativní dopady vzniklých komplikaci (revize anastomóz, fasciotomie pro hematomy atd.). Trombolytická léčba za těchto podmínek je indikovaná jen v případě, že je jedinou možností jak po neúspěšném chirurgickém zákroku zachránit amputací ohroženou končetinu.
ZÁVĚR
Indikace trombolytické terapie vyžaduje úzkou spolupráci cévního chirurga, intervenčního radiologa a angiologa. Proto by se touto terapeutickou metodou měla zabývat jen ta pracoviště, kde je tato spolupráce možná.
MUDr. Jan Buček
Dusíkova 31
638 00 Brno
e-mail: j.bucek@fnusa.cz
Sources
1. Sikri, N., Bardia, A. A history of streptokinase use in acute myocardial infarction. Tex. Heart Inst. J., 2007; 34(3): 318–327.
2. Working Party on Thrombolysis in the Management of Limb Ischemia. Thrombolysis in the management of lower limb peripheral arterial occlusion-a consensus document. Working Party on Thrombolysis in the Management of Limb Ischemia. Am. J. Cardiol., Jan, 15, 1998; 81(2): 207–218.
3. Hall, T. B., Mason, M., Belli, A. M. Trombolysis in the peripheral vascular system. Eur. Radiol., 2001; 11 : 439–445.
4. Kessel D. O., Berridge, D. C., Robertson, I. Infusion techniques for peripheral arterial thrombolysis. Cochrane Database Syst. Rev., 2004, (1).
5. STILE Investigators. Results of prospective randomised trial evaluating surgery versus trombolysis for ischemia of the lower extremity. The STILE Trial. Annals of Surgery, 1994; 220 : 251–268.
6. Dawson, K., Armon, A., Braithwaite, B., et al. Stroke during intra-arterial thrombolysis: a survey of experience in the UK. Br. J. Surg., 1996; 83 : 568.
7. Semba, C. P., Murphy, T. P., Bakal, C. W., et al. Thrombolytic therapy with use of alteplase (rt-PA) in peripheral arterial occlusive disease: review of the clinical literature. The Advisory Panel. J. Vasc. Interv. Radiol. Feb., 2000; 11 : 149–161.
8. Costantini, V., Lenti, M. Treatment of acute occlusion of peripheral arteries. Thrombosis Research, 106(2002): 285–294.
9. Braithwaite, B. D., et al. Peripheral thrombolysis for acute-onset claudication. Br. J. Surg., 1999; 86 : 800–804.
10. Korn, P., Khilmani, N. M., Fellers, J. C., et al. Trombolysis for native arterial occlusion of the košer extremities: Clinical outcome and cost. J. BASF Surg., 2001; 33 : 1148–1157.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2011 Issue 9-
All articles in this issue
- Vysoký chronický ileus a výduť subrenální aorty – zajímavá kazuistika
- Poranění slinivky břišní
- Heterotopický pankreas v stene žalúdka, ako raritná histologická diagnóza submukóznej lézie – kazuistika
- Perkutánní řešení symptomatické masivní hepatikolitiázy po předchozím operačním výkonu s biliodigestivní anastomózou – tři kazuistiky
- Trombolytická terapie akutních tepenných uzávěrů periferních končetinových tepen
- Problematika legislativních požadavků na textilní zdravotnické prostředky používané v operačních sálech
- Kýla v jizvě po laparoskopii komplikovaná perforovanou gangrenózní apendicitidou – kazuistika
- Amyandova hernie – vzácná náhlá příhoda břišní
- Břišní krápníky/Brušné kvaple
- Možný vliv hemodynamických faktorů na vznik recidivujícího refluxu u primárních varixů
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Poranění slinivky břišní
- Kýla v jizvě po laparoskopii komplikovaná perforovanou gangrenózní apendicitidou – kazuistika
- Amyandova hernie – vzácná náhlá příhoda břišní
- Trombolytická terapie akutních tepenných uzávěrů periferních končetinových tepen
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career