-
Medical journals
- Career
Vliv infrainguinálních bypassů na dlouhodobou průchodnost pánevních intervencí – význam hybridních výkonů
Authors: M. Mazur; J. Dostalík; I. Guňka; L. Martínek; P. Guňková; P. Havránek; J. Mayzlík
Authors‘ workplace: Chirurgická klinika FN Ostrava, přednosta: doc. MUDr. Jan Dostalík, CSc.
Published in: Rozhl. Chir., 2011, roč. 90, č. 1, s. 46-51.
Category: Monothematic special - Original
Overview
Cíl:
Dosud publikované údaje neposkytly jednoznačnou odpověď, zda úprava špatného výtokového traktu infrainguinálním bypassem zlepší u nemocných s více etážovým tepenným postižením dlouhodobou průchodnost pánevních intervencí. Naší snahou bylo na tuto otázku odpovědět.Materiál a metody:
Z období od 1. 1. 2003 do 31. 5. 2005 byly zhodnoceny dvě skupiny revaskularizovaných nemocných s obdobným angiografickým postižením pánevního i femoropopliteálního řečiště a statisticky porovnatelnými vstupními parametry. V první skupině čítající 38 výkonů byl proveden cévním chirurgem hybridní výkon (skupina 1) – jednodobá pánevní intervence s infrainguinálním ipsilaterálním bypassem, u druhé skupiny čítající 43 pacientů byla provedena v katetrizační laboratoři angioradiologem samotná perkutánní pánevní intervence (skupina 2).Výsledky:
Medián sledování byl 71 měsíců (60–86). Tříletá primární průchodnost pánevních intervencí byla v hybridní skupině (skupina 1) 83%, u skupiny samostatných intervencí (skupina 2) 72%. Pětiletá pak byla u skupiny 1 77%, u skupiny 2 69%. U sekundární průchodnosti byla tří - a pětiletá průchodnost u skupiny 1 94%, u skupiny 2 83%. Statisticky jsme neprokázali, že špatný infrainguinální výtokový trakt je negativním faktorem primární průchodnosti pánevní intervence (K-M, log rank test, p = 0,58628), taktéž i sekundární (p = 0,11474).Závěr:
Z dlouhodobého hlediska nelze špatný výtokový trakt považovat za nezávislý rizikový faktor průchodnosti pánevní intervence. Infrainguinální bypass v rámci hybridních výkonů výsledky pánevní intervence nezlepší.Klíčová slova:
pánevní intervence – infrainguinální bypass – hybridní výkonÚVOD
Až polovina pacientů se zvýrazněnými symptomy ischemie dolních končetin má multisegmentální postižení tepen. Princip revaskularizace od shora s preferencí méně invazivních metod nabízí mezi prvními perkutánní angioplastiku (PTA) v pánvi.
Metoda angioplastiky byla vyvinuta již v roce 1964 Dotterem a Judkinsem, většího rozšíření však zaznamenala až Gruntzingem s vynálezem balonkového katétru v roce 1974. Průchodnost PTA je největší ve společné pánevní tepně a klesá směrem dolů. V oblasti aortoilické má PTA primární průchodnost za 1 rok 86% (81–94 %), za 3 roky 82% (72–90 %), za 5 let 71% (64–75 %) [1]. Zavedení metody stentingu Julio Palmazem v roce 1987 umožňuje řešit komplikace angioplastiky jako potenciálně okluzivní disekci či zlepšit její nedostatečný efekt (přetrvávající tlakový gradient nad 10 mm Hg, přetrvávající stenóza nad 30 %). V oblasti pánevní se stenty implantují i primárně. Zde výsledky PTA se selektivním stentingem či primární stenting nejsou zcela jednoznačné[2, 3]. Obecně je trend k primárnímu stentingu.
Za rizikový faktor pro selhání intervenční revaskularizace v pánvi je brán rozsah postižení pánevního řečiště, kritická končetinová ischemie, kouření, chronické selhání ledvin, diabetes mellitus, ženské pohlaví a postižení zevní pánevní tepny [4, 5, 6].
Význam kvality výtokového traktu z pánevní intervence není podle literárních údajů jednoznačný. Jsou práce, které považující špatný výtokový trakt za faktor ovlivňující dlouhodobou průchodnost [1, 3, 7, 8, 9], dle jiných provedení infrainguinálního bypassu výsledky zlepší [10]. Na druhou stranu jsou ale studie, které špatný výtokový trakt za rizikový faktor pro selhání pánevní intervence nepovažují [6, 11, 12].
Naší snahou bylo význam špatného infrainguinálního výtokového traktu (runoff) posoudit. Už proto, že tento faktor jsme schopni jako jediný z výše uvedených ovlivnit, a to revaskularizací. Tu je možno provést s odstupem delší doby, konkomitantně (do 30 dní) nebo hybridně – v jedné době. S myšlenkou hybridních výkonů přišel již v r. 1973 Porter a Dotter [6]. Dle USA registru cévních intervencí za roky 2000–2004 tvořily kombinované jednodobé výkony 7 % všech cévních revaskularizací [13]. V ČR hybridní výkony zatím nedosáhly většího rozšíření a plně v režii cévního chirurga jsou prováděny ojediněle. Ve FN Ostrava jsme tyto výkony prováděné cévním chirurgem zavedli v roce 2002. Spojení obou typů revaskularizací do jedné doby zajišťuje komplexnější revaskularizaci s předpokladem nižších finančních nákladů, s možností zkrácení doby hospitalizace, menší psychickou traumatizaci pacienta a hlavně rychlou úpravu prokrvení dolních končetin, která zvýší šanci na záchranu končetiny a sníží úmrtnost. Někdy jsou i jedinou možností, jak vůbec revaskularizaci provést. Zatím ale nelze striktně definovat, u koho tyto výkony provádět a jaký vliv v rozhodování má angiografický nález, zda je špatný infrainguinální výtokový trakt při provedené pánevní angioplastice dostatečným důvodem k provedení hybridního výkonu. Chirurgická revaskularizace infrainguinálního traktu v rámci hybridních výkonů spočívá v možnosti lokálního výkonu v třísle (většinou endarterektomie společné stehenní tepny a odstupu jejich větví), realizaci extraanatomického, nejčastěji cross over femorofemorálního bypassu či ipsilaterálního bypassu – nejčastěji prováděné rekonstrukce. Jako nejlepší materiál použitý k ipsilaterálnímu bypassu je podle mnoha současných studií včetně metaanalýzy Pereiry z roku 2006 považován autologní žilní štěp z velké safény [14]. Ten by měl být, na rozdíl od minulých doporučení, v případě jeho dostupnosti použit vždy, včetně femoropopliteálního supragenuálního bypassu.
MATERIÁL A METODA
Do studie byly zařazeny dvě skupiny nemocných. První tvořili všichni nemocní starší 18 let, u kterých byl na chirurgické klinice Fakultní nemocnice Ostrava proveden v období od 1. 1. 2003 do 30. 3. 2005 hybridní cévní výkon, který spočíval v intervenční revaskularizaci pánevního řečiště a operační revaskularizaci stejnostranného infrainguinálního řečiště ipsilaterálním bypassem (skupina 1). Do studie byli zařazeni nemocní takto řešení výhradně na operačním sále, u kterých byl výkon kompletně proveden cévním chirurgem. Za intervenční revaskularizaci byla považována transluminální angioplastika samotná či implantace stentu selektivní či primární. Operační revaskularizací bylo chápáno provedení femoropopliteálního supra nebo infrainguinálního bypassu a bypassu femorokrurálního. Takto bylo řešeno 38 nemocných. Schéma hybridního výkonu je znázorněno na obrázku 1.
Image 1. Schéma hybridního výkonu Fig. 1. A schematic diagram of a hybrid procedure 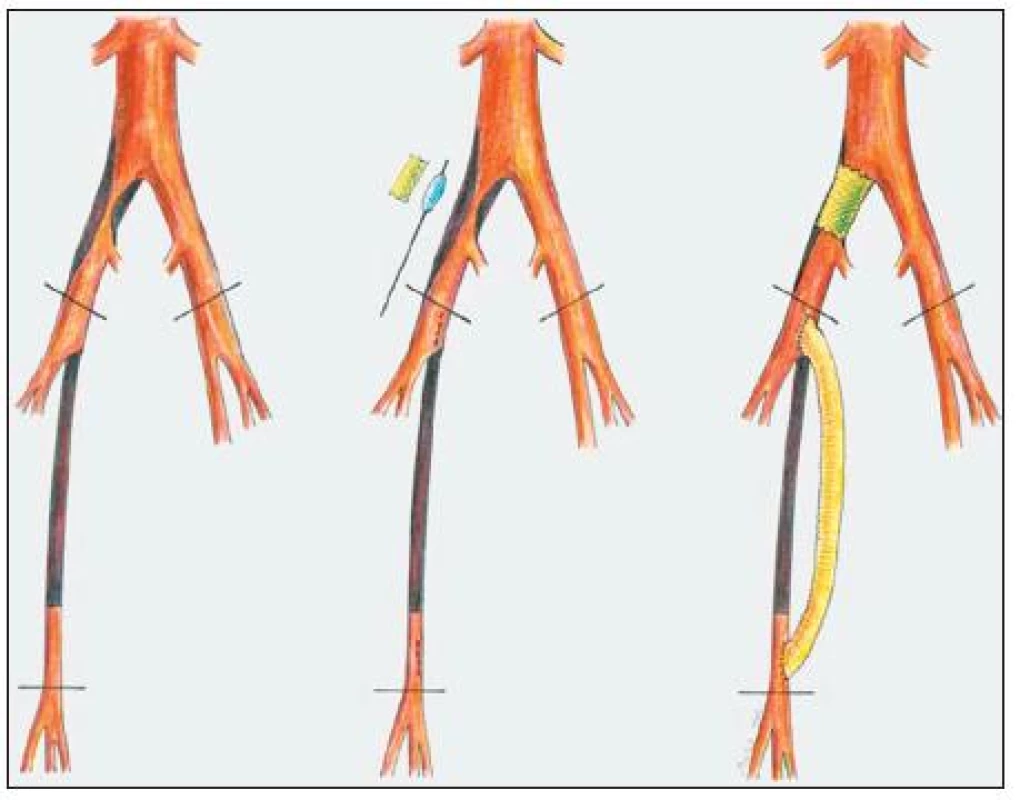
Druhou skupinou čítající 43 pacientů byli nemocní starších 18 let, u kterých byla provedena ve stejném období angioradiology na angiolince radiodiagnostického oddělení Fakultní nemocnice Ostrava perkutánní angioplastika samotná nebo s implantací stentu, buď selektivní či primární v oblasti stenóz a uzávěrů pánevního řečiště a u kterých byl výtokový infrainguinální trakt dle metodiky SVS/ISCVS obdobně jako u skupiny 1 hodnocen jako špatný [15].
Hybridně řešení pacienti (skupina 1) byli zváni ke kontrole za 1 měsíc od operace a následně 3, 6, 9 a 12 měsíců od operace. Po 1 roku byli sledováni v šesti měsíčních intervalech. Obdobné schéma dispenzarizace bylo prováděno i u perkutánně intervenované skupiny (skupina 2). Pro hodnocení výsledků jsme vycházeli z doporučených Rutherfordových standardů pro sledování cévních intervencí [15].
Jednotlivé skupiny byly statisticky testovány. Hladina významnosti (p value) menší než 0,05 (5%) byla považována za statisticky významnou. Kategoriální data byla porovnávána chí kvadrát testem. Analýza dlouhodobých výsledků byla porovnávána pomocí Kaplanovy-Meierovy metodiky kumulativního přežívání, křivky byly porovnávány log rank testem. Souvislost mezi predefinovaným rizikovým faktorem a dobou průchodnosti cévních rekonstrukcí byla testována pomocí Coxova modelu proporcionálního rizika.
VÝSLEDKY
Byly zhodnoceny dvě skupiny nemocných s obdobným více etážovým postižením tepenného systému dolních končetin. U skupiny hybridních výkonů čítající 38 nemocných (skupina 1) byla plánovaně v jedné době provedena cévním chirurgem intervenční revaskularizace v pánvi (Obr. 2 a 3) a chirurgický infrainguinální ipsilaterální bypass.
Image 2. Snímek peroperační angiografie stenózy společné pánevní tepny Fig. 2. Intraoperative angiographic view of the common pelvic artery stenosis 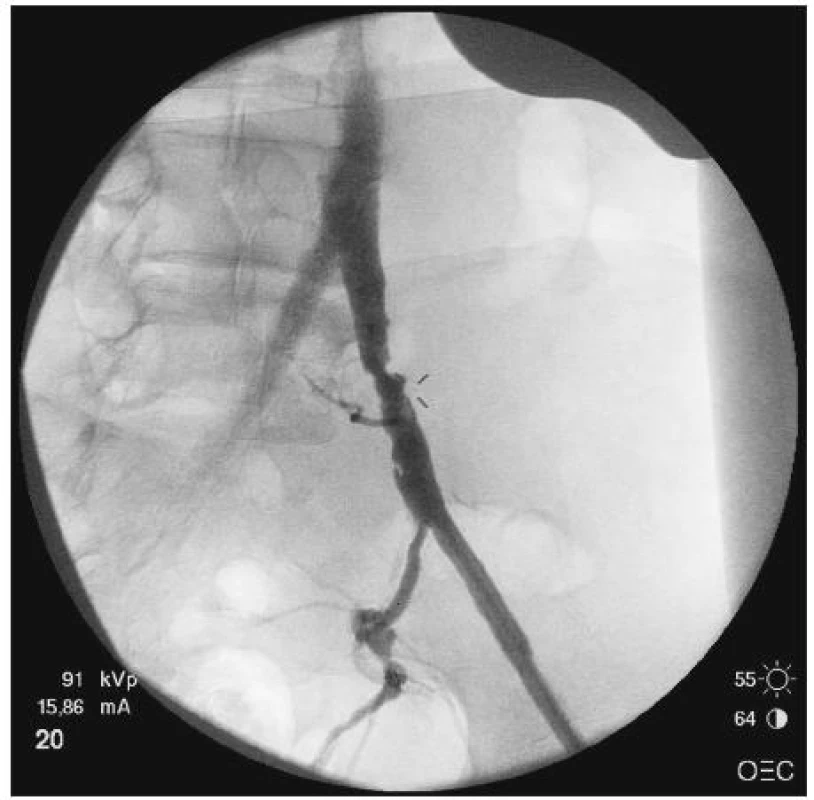
Image 3. Snímek peroperační angiografie po implantaci stentu Fig. 3. Intraoperative angiographic view following stentgraft implantation 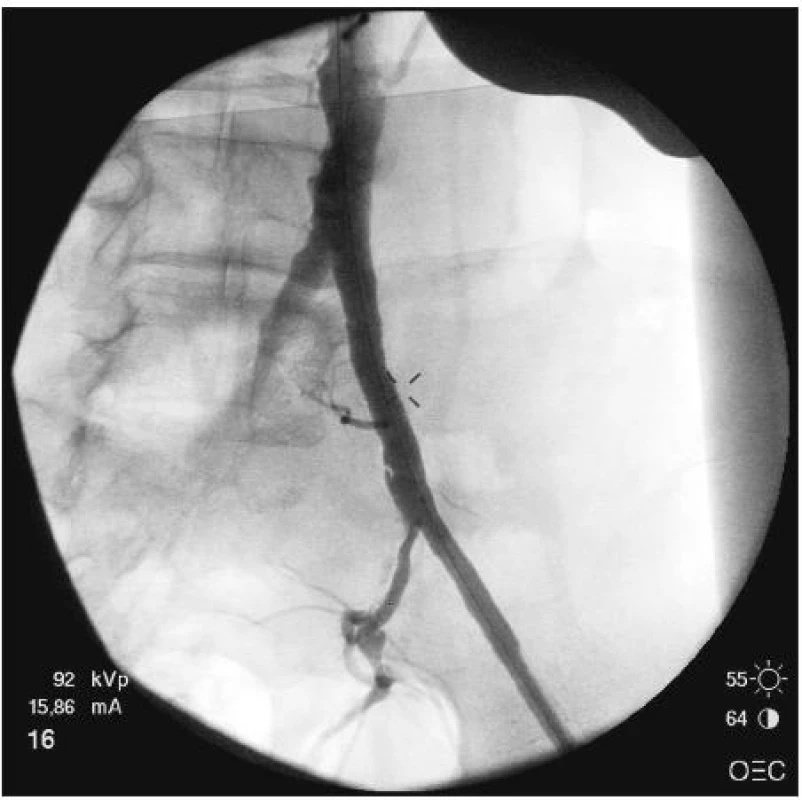
Druhá skupina 43 nemocných se samostatně provedenou punkční intervenční revaskularizací v pánevním řečišti měla obdobně postižený femoropopliteální úsek – skupina PTA (skupina 2).
Získané informace byly rozděleny do dvou skupin:
I. Obecná data, charakteristika tepenného postižení a výkonu
II. Vliv výtokového traktu na průchodnost pánevních intervencí
I. Obecná data, charakteristika tepenného postižení a výkonu
I.a. Obecná data o pacientech
Přes vyšší počet nemocných s kritickou končetinovou ischémií u hybridní skupiny (skupiny 1) nebyl zjištěn mezi porovnávanými soubory statisticky významný rozdíl (Tab. 1).
Table 1. Charakteristika souboru pacientů Tab. 1. Patient group characteristics 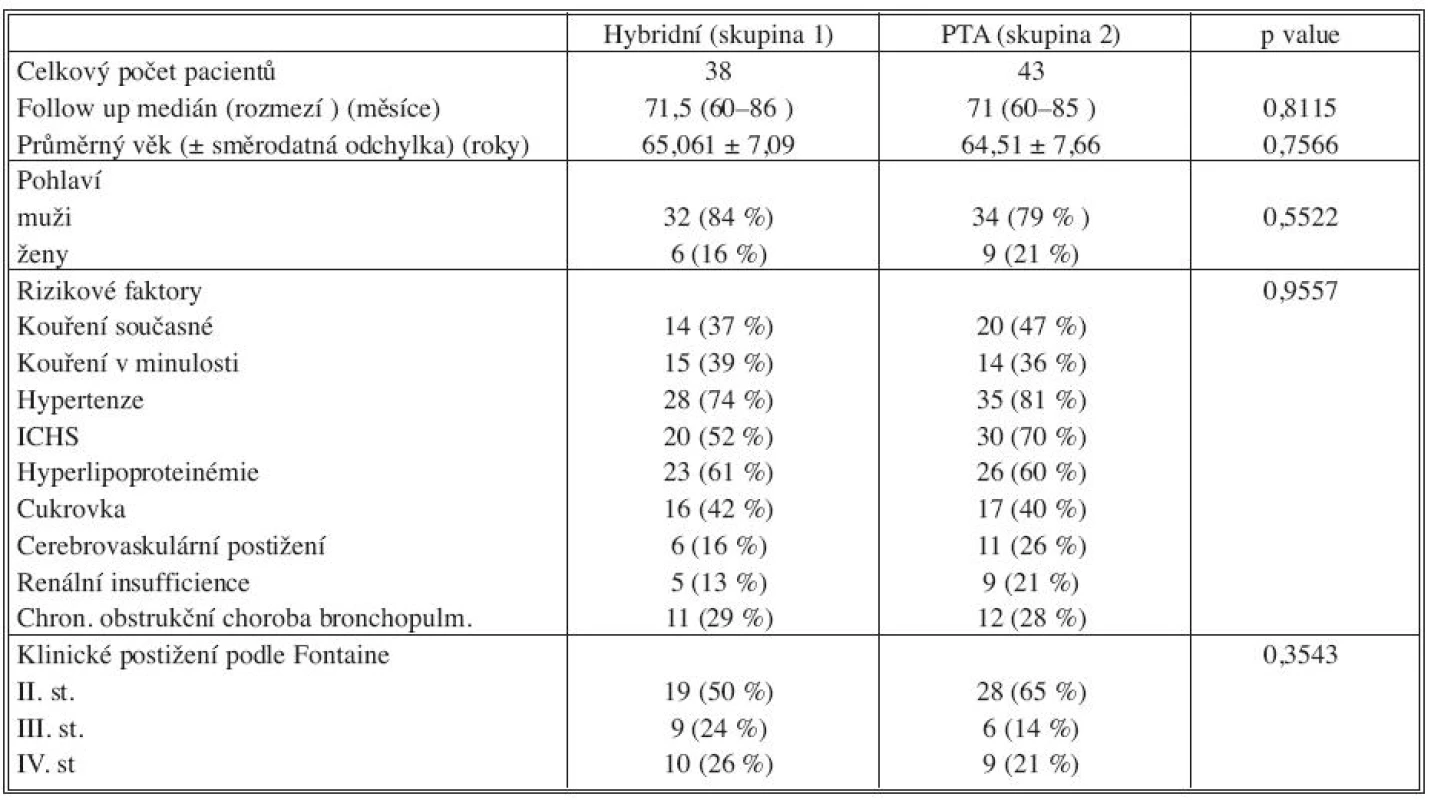
I.b. Tepenné postižení
Rozsah tepenného postižení byl hodnocen z předoperačních či peroperačních angiografických nálezů. Podle TASC II klasifikace bylo hodnoceno postižení pánevní i femoropopliteální oblasti. Při hodnocení výtokového traktu z pánevního řečiště bylo posuzováno postižení společné, povrchní a hluboké stehenní tepny. Byla sledována významnost stenózy či délka uzávěru. Z těchto údajů pak bylo stanoveno podle mezinárodních doporučení SVS/ISCVS zpracovaných Rutherfordem [15] celkové zhodnocení výtokového traktu z pánevního řečiště. Medián postižení u obou skupin byl 7, jako špatný výtokový trakt byli klasifikováni nemocní s postižením 6 a více. Statisticky byly obě skupiny rozsahem angiografického postižení porovnatelné, jen u hybridní skupiny byla povrchní stehenní tepna častěji uzavřena, a to v delším úseku (Tab. 2).
Table 2. Charakteristika, rozložení postižení tepenného systému Tab. 2. Characteristics- distribution of the arterial system disorders 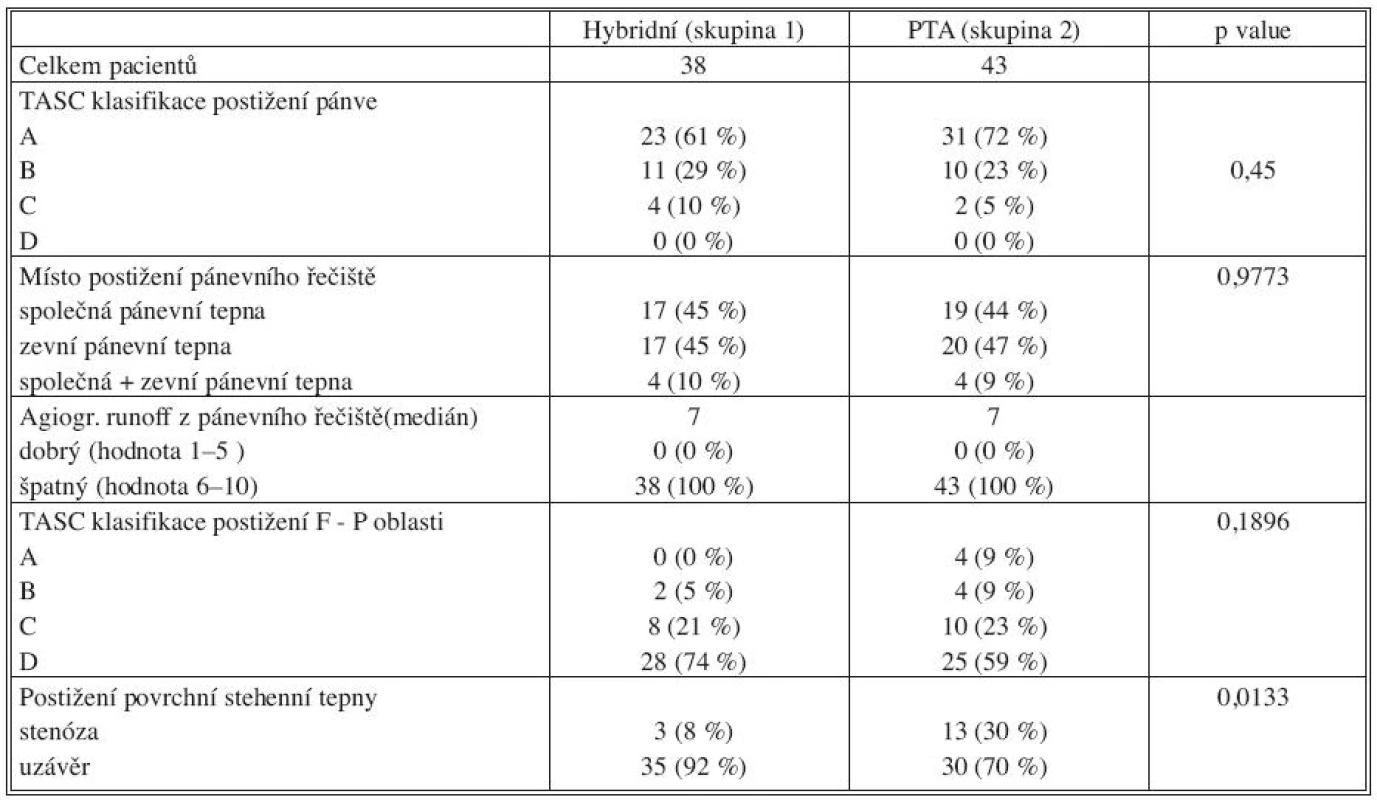
I.c. Intervence v pánvi
Mezi primárním stentingem či angioplastikou se selektivním stentováním nebyly ve vstupních datech mezi oběmi skupinami shledány statistické rozdíly. Ten byl patrný v druhu použitých stentů, kdy u PTA skupiny byly preferovány samoexpandibilní. Charakteristiku intervencí znázorňuje tabulka 3.
Table 3. Charakteristika intervenční revaskularizace Tab. 3. Characteristics of intervention revascularization 
II. Vliv výtokového traktu na průchodnost pánevních intervencí
Do sledování vstupovaly dvě angiograficky podobné skupiny, ty měly statisticky nevýznamné rozdíly v rozsahu postižení pánevního i femoropopliteálního řečiště (viz tabulka 2). Jednalo se většinou o zásadní postižení povrchní stehenní tepny – hemodynamicky významnou stenózu či uzávěr. Cílem bylo zjistit, zda provedený infrainguinální bypass svým zlepšením výtokového traktu z pánevního řečiště zlepší dlouhodobou průchodnost pánevních intervencí. Podrobný vztah je uveden v grafu 1 a 2. Tříletá primární průchodnost pánevní intervence byla u hybridní skupiny 83 %, u PTA skupiny 72 %. Pětiletá pak byla u hybridní 77 %, u PTA 69 %. Rozdíl byl statisticky nevýznamný. U sekundární průchodnosti byla tří - a pětiletá průchodnost u hybridní skupiny 94 %, u PTA skupiny 83 %. Rozdíl opět nebyl statisticky významný. Podle Coxovy regresní analýzy nelze špatný výtokový trakt z pánevního řečiště považovat za nezávislý rizikový faktor průchodnosti intervence v pánvi. Infrainguinální bypass tedy nezlepšuje dlouhodobé výsledky endovaskulární léčby v pánevním řečišti u jedinců s postižením infrainguinálního výtokového traktu.
Graph 1. Kaplanova-Meierova křivka závislosti primární průchodnosti pánevních intervencí na typu výkonu 
Graph 2. Kaplanova-Meierova křivka závislosti sekundární průchodnosti pánevních intervencí na typu výkonu 
DISKUSE
Sledovali jsme, zda úprava špatného výtokového traktu infrainguinálním ipsilaterálním bypassem zlepší dlouhodobé výsledky pánevní intervence.
Špatný výtokový trakt je pro pánevní intervenci považován za rizikový podle TASC II doporučení (Inter-Society Consensus for the Management of Periferal Arterial Disease) [1]. Kadir potvrzuje efekt chirurgické infrainguinální revaskularizace na brzkou i pozdní průchodnost intervencí v pánvi [10]. Podle jiné práce je primární průchodnost stentovaných pánevních tepen výrazně ovlivněna průchodností povrchní stehenní tepny nebo ekvivalentním bypassem [16]. Špatný výtokový trakt byl taktéž shledán za rizikový pro efekt endovaskulární léčby v pánvi v metaanalýze Bosche a Huninka z roku 1997 [3] a pracích dalších [7]. Timaran ve své práci z roku 2001 dokonce vyčíslil, že špatný výtokový trakt je spojen s třikrát větším rizikem selhání primárního stentingu [8]. V jiné práci z r. 2003 dále prokazuje, že špatný runoff snižuje primární průchodnost po stentingu v pánvi a také, i když ne tak významně u aortoilických rekonstrukcí [9]. Z výše uvedených prací by pak platilo, že infrainguinální bypass by měl zlepšit průchodnost endovaskulární léčby v pánvi. To Timaran dále zkoumal ve své práci z roku 2003, kdy porovnal skupinu 31 takto provedených hybridních výkonů s kontrolní skupinou 37 pacientů se samotným primárním stentingem v pánvi a špatným výtokovým infrainguinálním traktem. Zjistil ale, na rozdíl od svých předcházejících tvrzení, že infrainguinální bypass nezlepšuje dlouhodobou průchodnost primárního stentingu v pánvi se špatným výtokovým traktem ve srovnání s kontrolní skupinou a doporučuje provádět infrainguinální výkony u klaudikantů jen při nedostatečném klinickém zlepšení po intervenci v pánvi nebo jednodobě při riziku ztráty končetiny [6]. Alimi prokázal, že hybridní výkony ve srovnání se skupinou samostatně provedených angioplastik v pánvi u pacienta s dobrým výtokovým traktem mají stejné výsledky [11]. Kudo v roce 2006 publikoval výsledky vlivu průchodnosti povrchní stehenní tepny na pánevní angioplastiku [12]. Riziková je významná stenóza povrchní stehenní tepny, okluze této tepny se neprokázala jako rizikový faktor na pánevní angioplastiku. Jako zásadní pro selhání angioplastiky považuje průchodnost hluboké stehenní tepny. To podporují i práce, které prokázaly stejnou průchodnost u aortofemorálních bypassů s našitou anastomózou na společnou stehenní tepnu při průchodných obou jejich větvích a aortoprofundálních bypassů při uzávěru povrchní stehenní tepny a vidí hlubokou stehenní tepnu jako zásadní pro výtokový trakt z pánevního řečiště [18]. Pokud tedy budeme na druhou stranu vycházet z těchto tvrzení, pak by nebyla povrchní stehenní tepna důležitá pro dlouhodobou průchodnost pánevní intervence. To potvrdil i dále Timaran, který prokázal, že konkomitantní bypass femoropopliteální po předcházející angioplastice v pánvi nezlepšuje dlouhodobé výsledky pánevní intervence. Další podporou výše uvedeného je práce Treimena, která tvrdí, že průchodnost povrchní stehenní tepny nekoreluje se selháním pánevní angioplastiky [19].
Cílem práce bylo i při vědomí rozsahu souboru s možným vlivem na výsledky (statistická chyba II. typu) zhodnotit, zda lze špatný výtokový trakt z pánevní intervence považovat za nezávislý rizikový faktor pro její selhání. Statistickým zpracováním dat jsme došli k závěru, že zlepšení výtokového traktu infrainguinálním bypassem nezvyšuje průchodnost pánevní intervence. Za důležitý závěr považujeme to, že při indikaci tohoto typu hybridních výkonů nelze tedy vycházet jen z angiografického nálezu. A jako hlavní kritérium při rozhodování, zda provést hybridní výkon, je závažnost klinického postižení (kritická končetinová ischemie) a nemožnost časového odkladu. Z literatury je ale vidět, že pohled na význam runoff je u pánevní intervence nadále nejednoznačný. A jen randomizovaná studie s velkým počtem nemocných může přinést jednoznačnější a validnější závěry.
ZÁVĚR
U nemocných se špatným infrainguinálním výtokovým traktem jsme statisticky neprokázali význam infrainguinálního bypassu na zlepšení dlouhodobé průchodnosti pánevní intervence. Proto nemůže být jen angiografický nález kritériem k indikaci hybridních výkonů. Základním kritériem v indikaci zůstává závažnost klinického postižení (kritická končetinová ischemie) a rychlost její progrese.
MUDr. Miloslav Mazur, Ph.D.
Nad Mlýnkem 748
725 26 Ostrava
e-mail: mazurm@tiscali.cz
Sources
1. Norgren, L., Hiatt, W. R., Dormandy, J. A., Nehler, M. R., Harris, K. A., Fowkes, F. G. R. and on behalf of TASC II Working Group. Inter – Society Consensus for the Management of Peripheral Arterial Disease (TASC II). European Journal of Vacular and Endovascular Surgery. Volume 33, Issue 1, Suplement 1, 2007, p. S1–S75.
2. Tetteroo, E., van der Graaf, Y., Bosch, J. L., van Engelen, A. D., Hunink, M. G., Eikelboom, B. C., et al. Randomised comparison of primary stent placement versus primary angioplasty followed by selective stent placement in patients with iliac Artery occlusive disease. Dutch Iliac Stent Trial Study Group. Lancet, 1998; 351(9110): 1153–1159.
3. Bosch, J. L., Hunink, M. G. Meta-analysis of the results of percutaneous transluminal angioplasty and stent placement for aortoiliac occlusive disease. Radiology, 1997 : 204 : 87–96.
4. Kudo, T., Chandra, F. A., Ahn, S. S. Long-term outcomes and predictors of iliac angioplasty with selective stenting. J. Vasc. Surg., 2005 : 42(3): 466–475.
5. Faries, P. L., Brlohy, D., LoGerfo, F., Akbari, C. M., Campbell, D. R., Spence, L. D., et al. Combined iliac angioplasty anfd infrainguinal revascularization surgery are effective in diabetic patiens with multilevel arterial disease. Ann. Vasc. Surgery, 2001 : 15 : 67–72.
6. Timaran, C., Ohki, T., Gargiulo, N., Veith, F., Stevens, S., Freeman, M., Goldman, M. Iliac artery stenting in patiens with poor distal runoff: Influence of concomitant infrainguinal arterial reconstruction. J. Vasc. Surg., 2003 : 38 : 479–485.
7. Miyhara, T., Miyhata, T., Shigematsu, H., Shigematsu, K., Okamoto, H., Nakazawa, T., Nagawa, H. Long-term results of combined iliac endovascular intervention and infrainguinal surgical revascularisation for treatment of multilevel arterial occlusive disease. International Angiology, 2005 : 24 : 4: 340–348.
8. Timaran, C. H., Stevens, S. L., Freeman, M. B., Goldman, M. H. External iliac and common iliac artery angioplasty and stenting in men and women. J. Vasc. Surg., 2001 : 34 : 440–446.
9. Timaran, H., Prault, T. L., Stevens, S. L., Freeman, M. B., Goldman, M. H. Iliac artery stenting versus surgical reconstruction for TASC type B and C iliac lesions. J. Vasc. Surg., 2000 : 31 : 880–887.
10. Vliet, A., Mulling, F., Heijstraten, F., Reinaerts, H., Buskens, F. Femoropopliteal arterial Reconstruction wit Intraoperative Iliac Transluminal Angioplasty for Disabling Claudication: Results of a Combined Approach. Eur. J. Vasc. Surg., 1992 : 6: 607–609.
11. Alimi, Y., Di Mauro, P., Barthelemy, P., Juhan, C. Iliac transluminal angioplasty and distal surgical revascularisation can be performed in one-ste technique. Int. Angiol., 1997 : 16 : 83–87.
12. Kudo, T., Rigberg, D. A., Todd, D., Reil, T. D., Chandra, F. A., Ahn, S. The influence of the ipsilateral superficial femoral artery on iliac angioplasty. Ann. of Vasc. Surg., 2006 : 20(4), 501–551.
13. Ebaugh, J., Gagnon, D., Owens, C. H., Conte, M., Raffetto, J. Comparison of cost of staged versus simultaneous lower extremity arterial hybrid procedures. Am. J. of Surg., 2008 : 196 : 634–640.
14. Pereira, C., Albers, M., Romiti, M., Neto, F. Meta – analysis ef femoropopliteal bypass grafts for lower extremity arterial insufficiency. J. Vasc. Surg., 2006 : 44 : 510–517.
15. Rutherford, R. B., Baker, J. D., Ernst, C., Johnston, K. W., Porter, J. M., Ahn, S., Jones, D. N. Recommended standards for reports dealing lower extremity ischemia: Revised version. J. Vasc. Surg., 1997 : 26 : 517–538.
16. Ballard, J. L., Sparsk, S. R., Taylor, F. C., et al. Complications of iliac artery stent deployment. J. Vasc. Surg., 1996 : 24 : 545–555.
17. Alimi, Y., Di Mauro, P., Barthelemy, P., Juhan, C. Iliac transluminal angioplasty and distal surgical revascularisation can be performed in one-ste technique. Int. Angiol., 1997 : 16 : 83–87.
18. Prendiville, E. J., Burke, P. E., Colgan, M. P., Wee, B. L., Moore, D., Shanik, D. G. The profunda femoris: a durable outflow vessel in aortofemorals surgery. J. Vasc. Surg., 1992 : 16 : 23–29.
19. Treiman, G. S., Schneider, P. A., Lawrence, P. F., Pevec, W. C., Bush, R. L., Ichikawa, L. Dose stent placement improve the results of ineffective or complicated iliac artery angioplasty? J. Vasc. Surg., 1998 : 28 : 104–114.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2011 Issue 1-
All articles in this issue
- Radikální operace infekce cévní protézy v aortofemorální pozici s pomocí čerstvého tepenného allograftu: naše střednědobé zkušenosti
- Současné trendy v chirurgické léčbě výdutě torakoabdominální aorty
- Změny velikosti pravého a falešného lumen ve viscerálním segmentu po endovaskulární léčbě disekcí aorty typu B
- Ischemická kolitída po operáciách pre AAA
- Plazmatické hladiny prozánětlivých cytokinů u aneuryzmatu abdominální aorty
- Roboticky asistované cévní rekonstrukce aorto-ilické oblasti
- Vliv infrainguinálních bypassů na dlouhodobou průchodnost pánevních intervencí – význam hybridních výkonů
- Žilní interponát při řešení krvácení z distální anastomózy pedálního bypassu
- Peroperační intraarteriální trombolýza v terapii akutní končetinové ischemie
- Aneuryzma lienální tepny jako příčina bolesti břicha s hypotenzí
- Simultánní karotická endarterektomie a koronární revaskularizace: indikace a výsledky
- Jednoduchá metoda odstranění infikované cévní protézy
- Dva mylné mýty flebologické chirurgie 20. století
- Cytostatická hypertermická perfuze izolované končetiny (HILP) ve VFN
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Aneuryzma lienální tepny jako příčina bolesti břicha s hypotenzí
- Současné trendy v chirurgické léčbě výdutě torakoabdominální aorty
- Cytostatická hypertermická perfuze izolované končetiny (HILP) ve VFN
- Radikální operace infekce cévní protézy v aortofemorální pozici s pomocí čerstvého tepenného allograftu: naše střednědobé zkušenosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

