-
Medical journals
- Career
Stenóza truncus coeliacus při duodenopankreatektomii
Authors: F. Čečka 1; B. Jon 1; E. Havel 1; Miroslav Lojík 2; J. Raupach 2; Z. Bělobrádek 1; Č. Neoral 3; Z. Šubrt 1,4; A. Ferko 1,4
Authors‘ workplace: Chirurgická klinika Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Hradci Králové přednosta kliniky: doc. MUDr. A. Ferko, CSc. 1; Radiologická klinika Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Hradci Králové přednosta kliniky: prof. MUDr. P. Eliáš, CSc. 2; I. chirurgická klinika Lékařské fakulty Univerzity Palackého a Fakultní nemocnice v Olomouci přednosta kliniky: doc. MUDr. Č. Neoral, CSc. 3; Katedra válečné chirurgie, Fakulta vojenského zdravotnictví, Univerzita Obrany Brno vedoucí katedry: doc. MUDr. L. Klein, CSc. 4
Published in: Rozhl. Chir., 2009, roč. 88, č. 4, s. 192-195.
Category: Monothematic special - Original
Overview
Úvod:
Pacienti se stenózou truncus coeliacus jsou zpravidla asymptomatičtí díky bohatému kolaterálnímu zásobení přes arteria mesenterica superior. Při přerušení a. gastroduodenalis během parciální duodenopankreatektomie může tento stav způsobit klinicky závažnou ischémii splanchnické oblasti, zvláště jater, méně často žaludku a sleziny, nebo insuficienci anastomóz.Kazuistika:
Prezentujeme případ 27leté pacientky, u které byla provedena duodenopankreatektomie pro histologicky prokázaný pseudopapilární tumor hlavy pankreatu. Stenóza truncus coeliacus byla zjištěna až peroperačně a potvrzena při peroperační angiografii. Ačkoliv byl pokus o endovaskulární dilataci odstupu truncus coeliacus neúspěšný, prokrvení jater bylo dostatečné, proto jsme neprováděli další intervence ke zlepšení krevního zásobení jater. Pooperační průběh byl bez komplikací.Diskuse:
Stenóza truncus coeliacus může být způsobena tumorozní infiltrací nebo lymfadenopatií u maligních chorob, aterosklerózou, nebo kompresí ligamentum arcuatum mediale. Při řešení stenózy se může použít endovaskulární metoda léčby nebo cévní rekonstrukce.
V závěru uvádíme námi doporučený postup k prevenci závažných klinických důsledků stenózy truncus coeliacus.Klíčová slova:
duodenopankreatektomie – stenóza truncus coeliacus – ischemie jaterÚVOD
Přerušení a. gastroduodenalis při duodenopankreatektomii u pacientů se stenózou truncus coeliacus může způsobit klinicky závažnou ischemii splanchnické oblasti, zvláště jater, žaludku a sleziny, nebo insuficienci anastomóz. V běžné populaci je tato stenóza zpravidla asymptomatická díky bohatému kolaterálnímu tepennému zásobení přes arteria mesenterica superior. Prezentujeme případ 27leté pacientky, u které byla peroperačně zjištěna stenóza truncus coeliacus těsně za odstupem z aorty.
KAZUISTIKA
Pacientka, 27 let, byla indikována k parciální duodenopankreatektomii pro histologicky prokázaný pseudopapilární tumor hlavy pankreatu. Pacientka v minulosti podstoupila laparoskopickou cholecystektomii pro symptomatickou cholecystolitiázu, jinak osobní anamnéza byla bez pozoruhodností. Předoperačně byl proveden ultrazvuk břicha, CT břicha (Obr. 1) a perkutánní biopsie expanze v hlavě slinivky. Předoperační vyšetření byla v normě, umožňující výkon v celkové anestezii.
Image 1. CT vyšetření pankreatu s bolusem kontrastní látky intravenózně v arteriální fázi. V processus uncinatus je patrná dobře ohraničená tumorózní expanze Pic. 1. CT scan with arterial phase enhancement shows well defined tumorous expansion in the uncinate process of pancreas 
Operační výkon byl zahájen standardně obloukovitým řezem v nadbřišku. Játra byla bez ložiskového postižení, jemná, normální barvy a konzistence. Vypreparována a. hepatica, která slabě pulzovala. Po zvýšení krevního tlaku se pulzace upravila. Po klampu a. gastroduodenalis se pulzace a. hepatica propria neměnila, proto byla a. gastroduodenalis přerušena a dokončena resekce. Po odstranění resekátu zpozoroval operatér lividní barvu jater. A. hepatica nepulzovala. Provedli jsme ultrazvukové vyšetření jaterní tepny, průtok nebyl zaznamenán. Přes pahýl a. gastroduodenalis jsme provedli revizi a. hepatica propria směrem do jater i a. hepatica communis centrálně pomocí Fogartyho katétru č. 2, tromby nebyly odstraněny, ale byl získán slabý přítok. V této fázi bylo nutné vyřešit kritickou ischemii jater. Rozhodli jsme se pro akutní angiografii. Výkon byl tedy přerušen a rekonstrukční fáze duodenopankreatektomie byla odložena. Resekční linie žaludku byla uzavřena pokračujícím stehem, do ústí společného hepatiku byl zaveden drén, břišní dutina zadrénována a laparotomie uzavřena. V pokračující celkové anestezii byla pacientka transportována na angiografické pracoviště.
Z vpichu v pravém třísle byla provedena selektivní angiografie truncus coeliacus, zjištěna 90% stenóza při odstupu truncus coeliacus, pomalejší plnění a. hepatica, která byla volně průchodná do periferie (Obr. 2, 3). Pokus o endovaskulární dilataci odstupu truncus coeliacus byl neúspěšný. Vzhledem k celkové anestézii trvající již 10 hodin a nutnosti stabilizace krevního oběhu pro optimalizaci perfuze jater jsme se rozhodli rekonstrukční fázi odložit na další den. Pacientka byla uložena na jednotku intenzivní péče. Byly monitorovány jaterní enzymy, které dosáhly maxima za 6 hodin po provedení angiografie, tj. za 15 hodin po zahájení operace (ALT 22 μkat/l, AST 27 μkat/l), a dále už byl zaznamenán jejich pokles.
Image 2. Angiografické vyšetření s průkazem krátké kritické stenózy těsně za odstupem truncus coeliacus. Stenóza průkazná při břišní aortografii (Obr. 2) i selektivní coeliakografii (Obr. 3) Pic. 2 and 3. Angiography shows short critical stenosis at the origin of celiac trunk. The stenosis is evident in abdominal aortography (Picture 2) and selective celiacography (Picture 3) 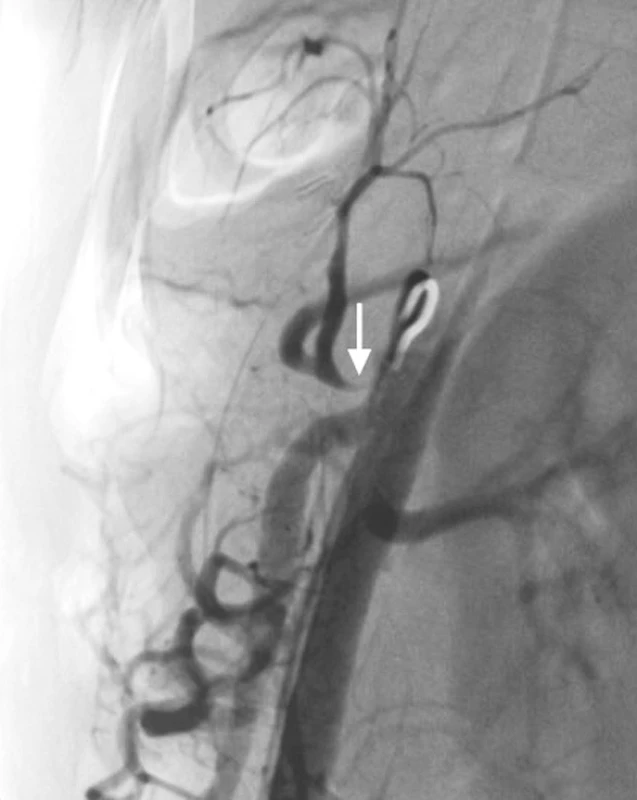
Image 3. Angiografické vyšetření s průkazem krátké kritické stenózy těsně za odstupem truncus coeliacus. Stenóza průkazná při břišní aortografii (Obr. 2) i selektivní coeliakografii (Obr. 3) Pic. 2 and 3. Angiography shows short critical stenosis at the origin of celiac trunk. The stenosis is evident in abdominal aortography (Picture 2) and selective celiacography (Picture 3) 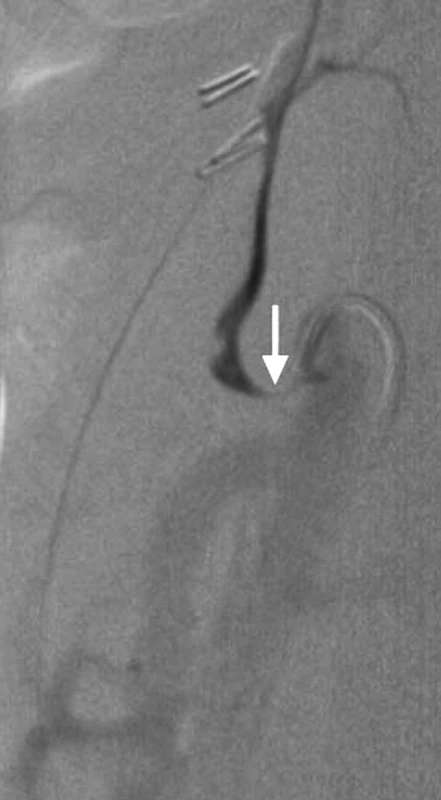
Následující den jsme provedli rekonstrukční fázi. Po rozpuštění laparotomie bylo patrné zlepšené prokrvení jater, nebylo však zcela optimální. Ostatní orgány byly vitální, až na nevelkou nekrózu v resekční linii pankreatu, kterou jsme zresekovali. Byla provedena rekonstrukce následujícím způsobem: pankreato-jejunoanastomóza na slepě uzavřenou první kličku jejuna end-to-side jednotlivými stehy, hepatiko-jejunoanastomóza end-to-side jednotlivými stehy, se zavedeným T-drénem. Kontinuita GIT byla obnovena antekolickou gastro-jejunoanastomózou end-to-side pokračujícím stehem ve dvou vrstvách doplněnou Braunovou spojkou. Další pooperační průběh byl již bez komplikací. Pacientka byla propuštěna v dobrém stavu do domácího ošetřování 13. pooperační den. Trans-aminázy postupně klesaly až na normální hodnoty při propuštění.
Pacientka je nyní pravidelně ambulantně sledována hepatologem. Nyní 8 měsíců po operaci je v dobrém klinickém stavu, subjektivně zcela bez obtíží, transaminázy jsou v normě. Provedená magnetická rezonance zaměřená na játra neprokázala patologický nález.
DISKUSE
Stenóza truncus coeliacus může být v běžné populaci přítomná. Četnost se podle populačních studií pohybuje mezi 1 % a 12,5 % [1]. Pacienti jsou zpravidla asymptomatičtí i u kritické stenózy, protože a. hepatica je zásobena dobře vytvořenými kolaterálními cévami. Práce korejských autorů na 400 asymptomatických pacientech ukázala četnost stenózy truncus coeliacus 7,3 % [2]. Stenóza může být způsobena tumorózní infiltrací nebo lymfadenopatií u maligních chorob, aterosklerózou, nebo kompresí ligamentum arcuatum mediale, což je vazivový pruh spojující crura anterior bránice a aortu. U některých pacientů je tento vazivový pruh uložen níže a překlenuje proximální část truncus coeliacus a způsobuje jeho kompresi. Tento stav se nazývá syndrom lig. arcuatum mediale [3]. Stenóza truncus coeliacus po přerušení a. gastroduodenalis může vést ke sníženému cévnímu zásobení jater, žaludku, sleziny, a následně způsobit ischemii těchto orgánů. Proto je důležité identifikovat tyto pacienty již před provedením duodenopankreatektomie. Stenóza truncus coeliacus může být patrná při CT vyšetření, spolehlivě může být zjištěna až při angiografii, která ovšem není obecně standardním vyšetřením před duodenopankreatektomií [4]. Na našem pracovišti angiografii standardně neprovádíme [5], stejně jako na většině pracovišť, která se zabývají chirurgií pankreatu. Nicméně v literatuře se objevují jednotlivé práce, ve kterých autoři doporučují její provedení ve vybraných případech či dokonce před každou duodenopankreatektomií [6].
Při řešení stenózy se může použít endovaskulární metoda léčby [7]. Sharafuddin popsal sestavu 25 pacientů léčených angioplastikou stenózy truncus coeliacus. Udává úspešnost 96 %. Dále může být použita cévní rekonstrukce. V literatuře byly popsány případy provedení bypassu mezi a. iliaca a a. lienalis [8] nebo mezi aortou a a. hepatica communis [9]. Další možností je reimplantace truncus coeliacus [10]. Pokud je stenóza způsobena pruhem ligamentum arcuatum mediale, může být stenóza vyřešena uvolněním tohoto ligamenta [11].
I když vyšetření provedená před operačním výkonem nesvědčí pro stenózu truncus coeliacus, vždy je velmi důležité palpačně ověřit pulzaci na a. hepatica propria po zaklampování a. gastroduodenalis ještě před jejím přerušením. Přesto tento test nemusí být spolehlivý, může se vyskytnout falešně negativní test klampu a. gastroduodenalis [12]. Proto někteří autoři doporučují ultrazvukové vyšetření podle Dopplera k ověření průtoku [6].
V našem případě byla pacientka indikována k duodenopankreatektomii pro histologicky prokázaný pseudopapilární tumor hlavy pankreatu. Palpační vyšetření pulzace na a. hepatica propria po zaklampování a. gastroduodenalis nesvědčilo pro stenózu. Stenóza truncus coeliacus byla zjištěna peroperaně po dokončení resekční fáze. Hlavním problémem byla ischemie jater. Endovaskulární intervence nevedla k úspěchu. V tento moment jsme se rozhodli pro odložení rekonstrukční fáze. Při rekonstrukci jsme nepozorovali kritickou ischemii žádného orgánu zásobeného z truncus coeliacus. Proto jsme se rozhodli neprovádět žádnou další intervenci na jaterní tepně. Následující nekomplikovaný pooperační průběh potvrdil, že toto rozhodnutí bylo v daném případě optimální.
Při zpětné cílené kontrole CT vyšetření provedeném předoperačně jsme zjistili, že stenóza truncus coeliacus již byla patrná, ovšem před operací nebyla považována za významnou (Obr. 4, 5). Toto zjištění vedlo k úpravě vyšetřovacího protokolu před duodenopankratektomií na našem pracovišti. Na vstupním CT vyšetření požadujeme nejen popis tumoru a jeho vztah k mezenterickým cévám, nyní také pečlivě hodnotíme truncus coeliacus. Při podezření na jeho stenózu požadujeme před operací angiografické vyšetření.
Image 4. CT vyšetření s bolusem kontrastní látky intravenózně v arteriální fázi zaměřené na odstup truncus coeliacus, kde je patrná krátká stenóza Pic. 4. CT scan with arterial phase enhancement focused at the celiac axis shows a short stenosis 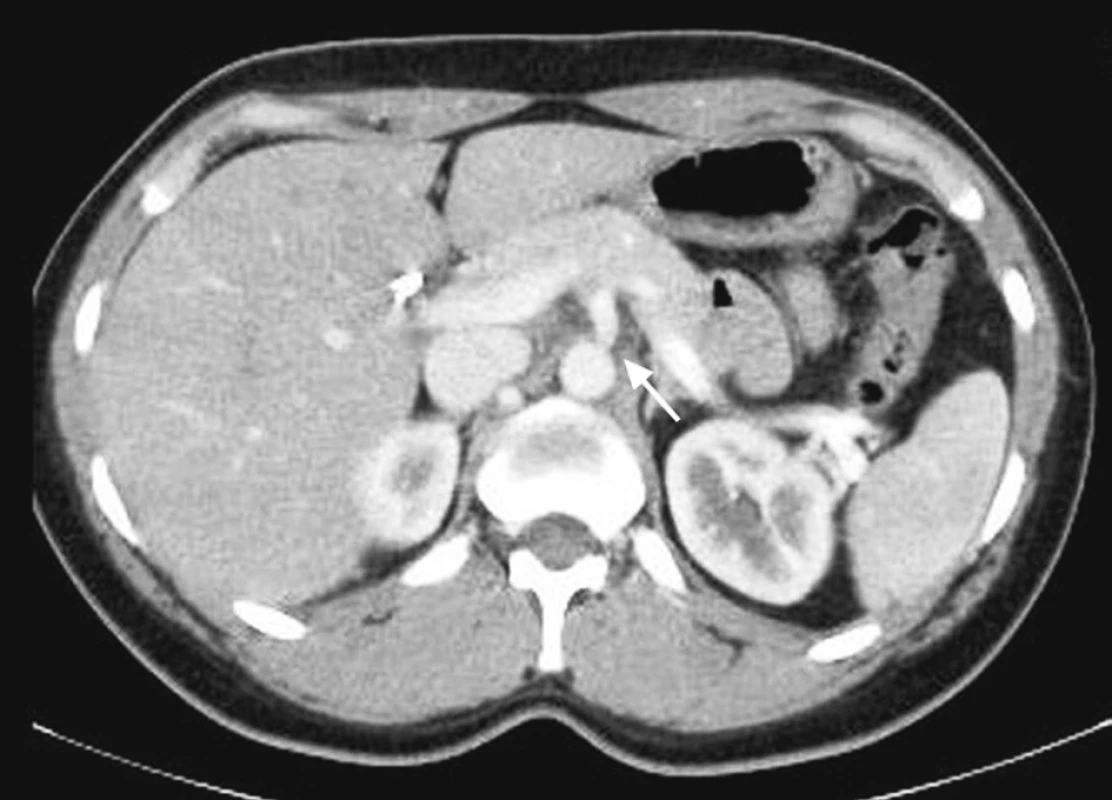
Image 5. Rekonstrukce CT vyšetření v sagitální rovině, se zaměřením na odstup truncus coeliacus a a. mesenterica superior. Je průkazná krátká stenóza těsně za odstupem truncus coeliacus z aorty Pic. 5. Reconstruction of CT scan in sagittal plane focused at celiac axis and superior mesenteric artery. Occlusion of the celiac trunk is evident at its origin 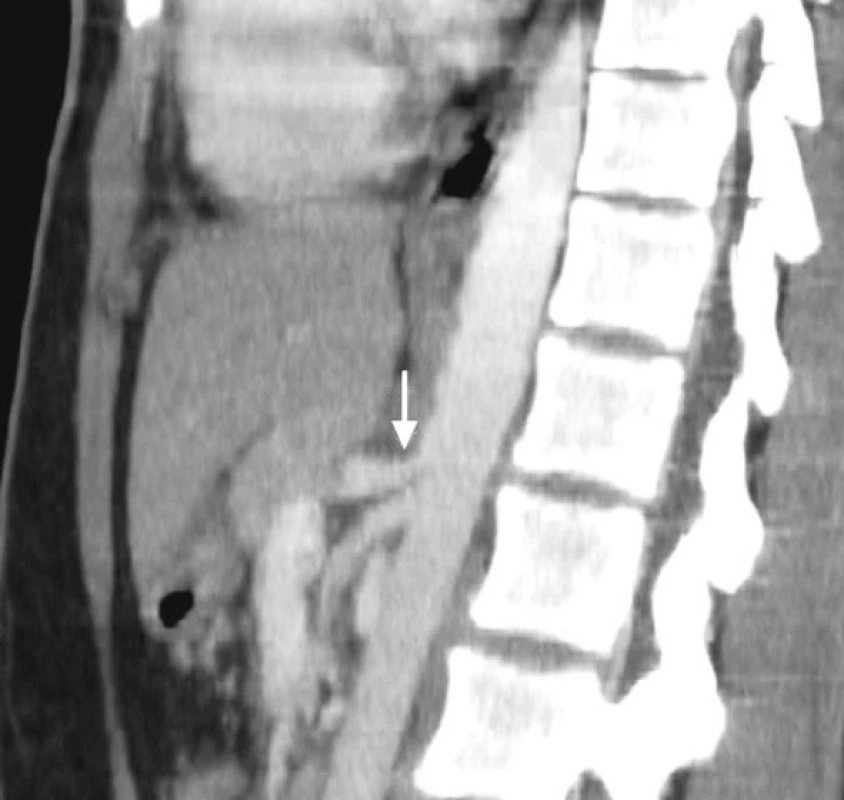
Na základě studia literatury a našich zkušeností jsme sestavili doporučení k prevenci klinických důsledků stenózy truncus coeliacus. Již při plánování duodenopankreatektomie je nutné aktivně vyhledávat pacienty se suspektní stenózou na CT vyšetření. Pokud toto podezření trvá, měla by být provedena selektivní angiografie truncus coeliacus. I když vyšetření provedená před výkonem nesvědčí pro stenózu, vždy je nutné palpačně ověřit pulzaci na a. hepatica propria po klampu a. gastroduodenalis. Pokud zjistíme kritickou stenózu, kterou nelze vyřešit protětím lig. arcuatum mediale, zůstává ještě možnost miniinvazivní radiointervenční metody nebo cévní rekonstrukce pro obnovení průtoku krve do jater.
MUDr. F. Čečka
Chirurgická klinika FN Hradec Králové
Sokolská 581
500 05 Hradec Králové
e-mail: filip.cecka@seznam.cz
Sources
1. Farma, J. M., Hoffman, J. P. Nonneoplastic celiac axis occlusion in patients undergoing pancreaticoduodenectomy. Am. J. Surg., 2007; 193 : 341–344.
2. Park, C. M., Chung, J. W., Kim, H. B., et al. Celiac axis stenosis: incidence and etiologies in asymptomatic individuals. Korean J. Radiol., 2001; 2 : 8–13.
3. Horton, K. M., Talamini, M. A., Fishman, E. K. Median arcuate ligament syndrome: evaluation with CT angiography. Radiographics, 2005; 25 : 1177–1182.
4. Song, S. Y., Chung, J. W., Kwon, J. W., et al. Collateral pathways in patients with celiac axis stenosis: angiographic-spiral CT correlation. Radiographics, 2002; 22 : 881–893.
5. Jon, B., Čečka, F., Ferko, A., Šubrt, Z. Naše zkušenosti s resekčními výkony na pankreatu. Retrospektivní analýza. Rozhl. Chir., 2008; 87 : 195–199.
6. Berney, T. Pretre, R., Chassot, G., Morel, P. The role of revascularization in celiac occlusion and pancreatoduodenectomy. Am. J. Surg., 1998; 176 : 352–356.
7. Sharafuddin, M. J., Olson, C. H., Sun, S., Kresowik, T. F., Corson, J. D. Endovascular treatment of celiac and mesenteric arteries stenoses: applications and results. J. Vasc. Surg., 2003; 38 : 692–698.
8. Okamoto, H., Suminaga, Y., Toyama, N., Konishi, F., Kawahito, H. Autogenous vein graft from iliac artery to splenic artery for celiac occlusion in pancreaticoduodenectomy. J. Hepatobiliary. Pancreat. Surg., 2003; 10 : 109–112.
9. Miyata, M., Takao, T., Okuda, A., Sasako, Y., Sunada, S. Pancreatoduodenectomy for periampullary cancer associated with celiac occlusion: a case report. Surgery, 1988; 103 : 261–263.
10. Portolani, N., Tiberio, G. A. M., Coniglio, A., et al. Emergency celiac revascularization for supramesocolic ischemia during pancreaticoduodenectomy. Report of a case. Surg. Today, 2004; 34 : 616–618.
11. Bech, F. R. Celiac artery compression syndromes.: Surg. Clin. North Am., 1997; 77 : 409–424.
12. Machado, M. A., Herman, P., Mongagnini, A. L., et al. A new test to avoid arterial complication during pancreaticoduodenectomy. Hepatogastroenterology, 2004; 51 : 1671–1673.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2009 Issue 4-
All articles in this issue
- Antitrombotická profylaxe v chirurgických oborech – doporučení American College of Chest Physicians 2008
- Tolerance akcelerované pooperační rehabilitace po střevních resekčních výkonech
- Úloha chirurgického výkonu v liečbe Crohnovej choroby
- Náhodný nález maligního onemocnění při operačním řešení nezvyklé příčiny střevní obstrukce u pacientky po transplantaci ledviny
- Stenóza truncus coeliacus při duodenopankreatektomii
- Nádorový trombus dolní duté žíly u karcinomu ledviny
- Giardiosa, jako málo frekventní onemocnění v diferenciální diagnostice bolestí břicha
- Poranění femorálních cév u trochanterických zlomenin
- Antimikrobní léčba u komplikované nitrobřišní infekce – současný stav
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Stenóza truncus coeliacus při duodenopankreatektomii
- Nádorový trombus dolní duté žíly u karcinomu ledviny
- Antimikrobní léčba u komplikované nitrobřišní infekce – současný stav
- Úloha chirurgického výkonu v liečbe Crohnovej choroby
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

