-
Medical journals
- Career
Diverticulitis appendicis vermiformis – kazuistika a prehľad literatúry
Authors: L. Lakyová 1; Ľ. Babjaková 2; M. Chýlová 3; J. Radoňak 1
Authors‘ workplace: I. chirurgická klinika, Lekárska fakulta Univerzity Pavla Jozefa Šafárika, Fakultná nemocnica L. Pasteura Košice, Slovenská republika, prednosta kliniky: prof. MUDr. J. Radoňak, CSc. 1; Ústav patológie, Lekárska fakulta Univerzity Pavla Jozefa Šafárika, Fakultná nemocnica L. Pasteura Košice, Slovenská republika, prednosta ústavu: prof. MUDr. A. Böör, CSc. 2; Klinika rádiodiagnostiky a zobrazovacích metód, Lekárska fakulta Univerzity Pavla Jozefa Šafárika Fakultná nemocnica L. Pasteura, Košice, Slovenská republika, prednosta ústavu: doc. MUDr. T. Jurgová, CSc., mim. prof. 3
Published in: Rozhl. Chir., 2009, roč. 88, č. 3, s. 136-141.
Category: Monothematic special - Original
Overview
Úvod:
Divertikulosis a diverticulitis appendicis vermiformis je raritná diagnóza s incidenciou 0,004–2 %. Pacienti vzhľadom na intermitentné bolesti a atypické obtiaže sú v porovnaní s pacientmi s akútnou apendicitídou chirurgicky revidovaní neskôr. Komplikácie v zmysle perforácie apendixu pri divertikulitíde bývajú o 27 % častejšie a mortalita pri následnej peritonitíde je až 30krát vyššia v porovnaní s jednoduchou apendicitídou.Pacienti:
Autori prezentujú 0,13% incidenciu divertikulititídy apendixu v súbore 1496 pacientov s apendicitídou. Išlo o prípad muža a ženy (59, 61 rokov). V klinickom obraze dominovala dvoj až trojdňová bolesť s maximom v pravom podbrušku, pacienti boli afebrilní, jeden z nich mal anorexiu a zápchu, jeden hnačky. Mantrelsove skóre dosiahlo 7 a 5 bodov. V laboratórnych parametroch boli elevované zápalové markery (Leu: 11,5x109, 11,44x109/l; CRP: 182 mg/l, 96,3 mg/l). Ultrazvukové vyšetrenie stanovilo v jednom prípade diagnózu subakútnej apendicitídy, v druhom perforáciu divertikla sigmy, no nevylúčil ani možnú apendicitídu. U oboch pacientov bola vykonaná apendektómia s operačným nálezom gangrenóznej a flegmonóznej apendicitídy. Správna diagnóza divertikulitídy bola stanovená v oboch prípadoch až histopatologickým vyšetrením.Záver:
Klinické ani laboratórne vyšetrenia nepreukázali markantný rozdiel v priebehu ochorenia divertikulitídy a jednoduchej apendicitídy. Bolo stanovené len vyššie CRP a o 35 rokov vyšší vekový priemer oproti kontrole. Ultrazvukové vyšetrenie nestanovilo ani v jednom prípade presnú diagnózu. Okamžitá chirurgická revízia však predišla frekventným komplikáciám uvádzaných v literatúre.Kľúčové slová:
divertikel apendixu – divertikulitída – perforácia – náhla príhoda brušnáÚVOD
Diagnóza divertikulózy apendixu je extrémne raritná, incidencia sa pohybuje v rozmedzí 0,004–2 % u apendicitíd [1]. Jej predoperačná diagnóza je len zriedka stanovená a nemusí byť rozpoznaná ani chirurgom počas operácie. Vzhľadom na makroskopicky podobný nález karcinómu a divertikulitídy apendixu, býva vyššia incidencia nesprávne indikovanej pravostrannej hemikolektómie pri tejto diagnóze [2]. Chirurgická revízia býva u týchto pacientov pri symptomatike bolestí pravého podbruška častejšie odkladaná na rozdiel od prípadov jednoduchej apendicitídy, keďže bolesti sú atypické, intermitentné a často im predchádzajú ťažkosti chronického charakteru. Oddiaľovanie chirurgického výkonu je o to nebezpečnejšie, že riziko perforácie apendixu pri divertikulitíde je až o 27 % vyššie ako pri jednoduchej apendicitíde [3]. Divertikulitída apendixu sa objavuje v dvoch tretinách všetkých prípadov divertikla apendixu [4]. Následná peritonitída zvyšuje mortalitu až na 30násobok v porovnaní s jednoduchou apendicitídou [2].
Cieľom tejto kazuistiky bolo poukázať na dva prípady divertikulitídy apendixu, s ktorými sme sa stretli na našom pracovisku počas uplynulých desiatich rokov, aby chirugovia mysleli aj na túto možnosť pri diagnostike akútnej apendicitídy resp. náhlej príhody brušnej.
MATERIÁL A METODIKA
V priebehu desiatich rokov (1998–2007) bolo prijatých na II. chirurgickú kliniku FNLP v Košiciach 1496 pacientov s diagnózou suspektnej apendicitídy vo veku od 2 do 81 rokov (24,5 ±14,3). Každý z pacientov bol klinicky vyšetrený na ambulancii a po príjme na lôžkovú časť bolo realizované laboratórne vyšetrenie (krvný obraz a vnútorné prostredie), pričom 65 % pacientov bolo urgentne ultrazvukovo vyšetrených. Na podklade predoperačných vyšetrení po vyslovení podozrenia na apendicitídu, každý zo súboru pacientov podstúpil apendektómiu.
Podľa peroperačného nálezu išlo v 340 prípadoch o katarálny zápal (22,7 %), 370 pacientov vykazovalo známky flegmonózneho zápalu (24,7 %), u 622 pacientov došlo ku gangréne (41,5 %) a v 90 prípadoch bola nájdená aj perforácia apendixu (6,01 %). U 74 pacientov (5 %) bola apendektómia nesprávne indikovaná vzhľadom na peroperačný nález apendixu bez prejavov zápalu.
Divertikulóza s divertikulitídou sa objavila v dvoch prípadoch, čo tvorí 0,13% incidenciu v súbore pacientov. Išlo o muža a ženu vo veku okolo 60 rokov s priemernou dvoj-dňovou anamnézou ťažkostí. Obaja pacienti absolvovali klinické vyšetrenie, kompletný laboratórny skríning a ultrazvukové vyšetrenie, na podklade ktorých bola v jednom prípade ako pracovná diagnóza stanovená perforácia divertikla sigmy a v druhom prípade apendicitída. Priemerná doba od príjmu pacienta po následnú chirurgickú liečbu bola 5 hodín. Pooperačný priebeh bol bez komplikácií, boli prepustení na štvrtý a šiesty pooperačný deň v dobrom stave domov. Na ilustráciu sú uvedené nasledujúce dve kazuistiky, s ktorými sme sa stretli počas predchádzajúcich desiatich rokov.
KAZUISTIKA č. 1
Pacient, 59ročný, prijatý na II. chirurgickú kliniku pre trojdňovú anamnézu tupých bolestí brucha, lokalizovaných s maximom v oboch hypogastriách, ktoré sa v deň prijatia náhle zhoršili. Pacient sa sťažoval na dlhšie trvajúcu anorexiu, mal nauzeu no nezvracal, bol afebrilný, stolicu mal naposledy pred tromi dňami. V osobnej anamnéze udával solitárnu obličku v dôsledku agenézy, iné závažnejšie ochorenia, operácie a úrazy negoval. Pri fyzikálnom vyšetrení bolo brucho ťažko priehmatné, palpačne difúzne citlivé, s maximom v oblasti oboch hypogastrií, no lokalizované viac vpravo a už s rozvinutými príznakmi peritoneálneho dráždenia. Mantrelsove skóre bolo ohodnotené na 6 bodov. V krvnom obraze bola nájdená mierna leukocytóza (11,5x109/l) s posunom doľava a zvýšený hematokrit v dôsledku dehydratácie. Z vnútorného prostredia bolo zvýšené CRP na hodnotu 182 mg/l a mierne zvýšený bilirubín (27,2 μmol/l). Pacient bol odoslaný na urologické vyšetrenie, ktoré vylúčilo pôvod ťažkostí v močovom trakte. Následné ultrazvukové vyšetrenie v oblasti pravého hypogastria mediálne od céka zobrazilo mierne zhrubnutú stenu sigmy, na ktorú nasadali tekutinové kolekcie chobotovite vybiehajúce do okolia. Bola vyslovená suspekcia, že sa jedná o abscesové ložisko pri perforovanej divertikulitíde sigmy (Obr. 1a). V závere rádiodiagnostik však nevylúčil ani možnú akútnu apendicitídu, vzhľadom na interpretáciu ultrazvukového obrazu ako aj možný horizontálne prebiehajúci apendix. Štyri hodiny od prijatia po nevyhnutnej predoperačnej príprave bol pacient indikovaný na chirurgickú revíziu vzhľadom na príznaky peritoneálneho dráždenia. Po otvorení dutiny brušnej z prístupu dolnej mediálnej laparotómie boli pri revízii nájdené početné pablany v oblasti apendixu a céka, pričom na oblasť céka a apendixu pevne adherovala kľučka sigmy, čo vysvetľuje aj popis ultrazvukového obrazu. Na apexe apendixu bol nájdený perforačný otvor, pričom celý apendix bol gangrenózne zmenený (Obr. 2). Po uvoľnení sigmy bola vykonaná retrográdna apendektómia. Pahýľ apendixu bol ošetrený jednotlivými stehmi a dutina brušná bola vypláchnutá fyziologickým roztokom. Následné histopatologické vyšetrenie už v makropopise bioptického materiálu vyslovilo podozrenie na divertikulózu apendixu. Pri mikroskopickom vyšetrení bola stanovená diagnóza divertikulózy s prejavmi akútnej hnisavej divertikulitídy. Sliznica v oblasti divertikla bola atrofická a v náleze bola popísaná aj fibrinózna periapendicitída v štádiu organizácie (Obr. 3a, b). Pacientovi po operácii bola nasadená dvojkombinácia - antibiotikum a chemoterapeutikum (ceftizoxim, metronidazol) a totálna parenterálna výživa na 48 hodín. Pooperačný stav bol bez komplikácií, pacient bol prepustený v 6. deň hospitalizácie do domáceho ošetrenia.
Obr. 1.a) USG zobrazenie suspektnej perforácie divertikla sigmy, označené tekutinové kolekcie mediálne od céka Pic. 1. a) USG image of suspected perforation of diverticulum sigmae, marked fluid collections medial to the coecum 
Image 1. Gangrenózny apendix s divertikulózou, divertikulitídou a perforáciou na apexe apendixu vermiformis Pic. 2. Gangrenous appendix with diverticulosis, diverticulitis and perforation of the appendix vermiformis apex 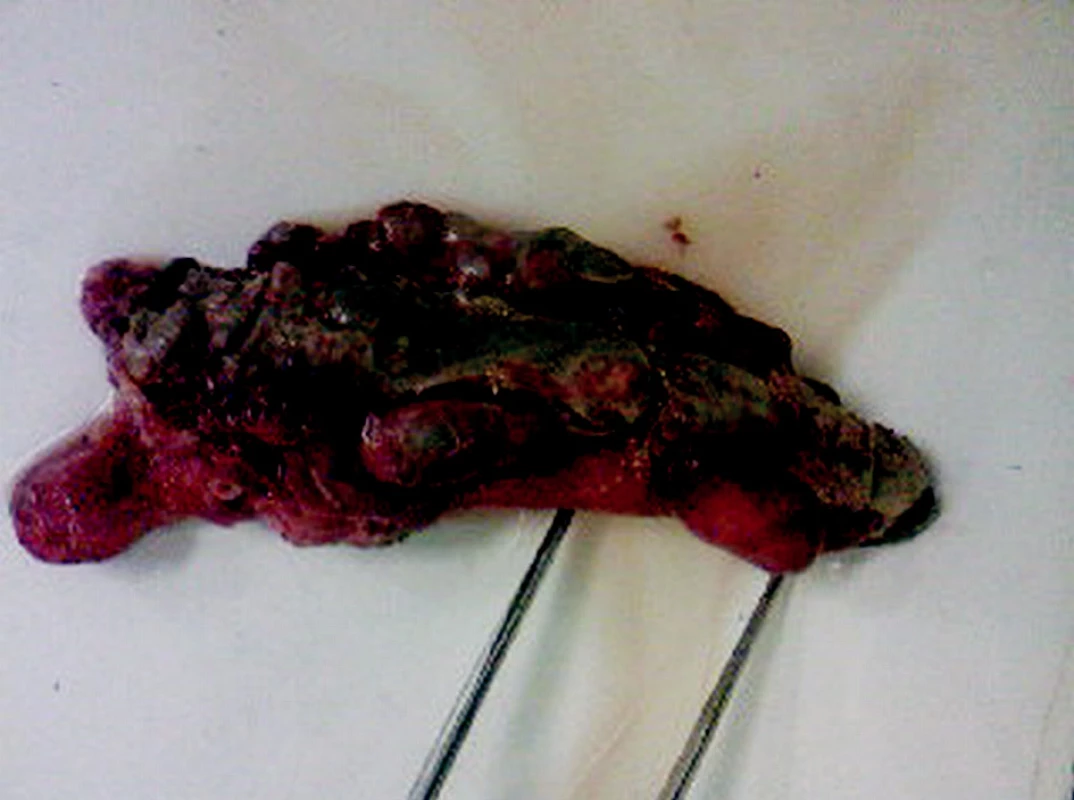
Obr. 3. Histopatologický obraz divertikulózy a divertikulitídy apendixu vermiformis, farbenie HE, zväčšenie: a) 4x b)40x a) Histotopogram – biela šípka: lúmen apendixu, čierne šípky : lúmeny divertiklov Pic. 3. Histopathological image of diverticulosis and diverticulitis of appendix vermiformis, coloring HE, enlargement a) 4x b) 40x c) 4x d) 40x a) Histotopogram – white arrow: lumen of appendix, black arrows: lumens of diverticles 
Obr. 3. Histopatologický obraz divertikulózy a divertikulitídy apendixu vermiformis, farbenie HE, zväčšenie: a) 4x b) 40x b) Detail lúmenu apendixu vyplnený hnisavým exudátom – čierna šípka Pic. 3. Histopathological image of diverticulosis and diverticulitis of appendix vermiformis, coloring HE, enlargement a) 4x b) 40x c) 4x d) 40x b) Detail of the appendical lumen filled with purulent exudate – black arrow 
KAZUISTIKA č. 2
Pacientka, 61 ročná, prijatá na kliniku pre dva dni trvajúce bolesti brucha a hnačky. Pacientka pri príjme bola afebrilná, nauzeu a zvracanie negovala. V osobnej anamnéze udávala liečenú arteriálnu hypertenziu, osteoporózu a chronickú vénovú chorobu. Pri palpačnom vyšetrení abdomenu bolo brucho voľné, priehmatné, difúzne citlivé s maximom v pravom podbrušku, kde bola aj hmatná rezistencia. Blumbergov a Pleniésov príznak bol pozitívny, Rowsing negatívny. Mantrelsove skóre dosiahlo 5 bodov. Vo vstupných laboratórnych parametroch dominovala v krvnom obraze mierna leukocytóza (11,44x109/l) a vo vnútornom prostredí bol vysoký C-reaktívny proteín (96,3 mg/l). Ostatné laboratórne parametre boli v norme. Pacientka bola následne odoslaná na ultrazvukové vyšetrenie, kde pri vizualizácii pravého hypogastria bola nájdená zhrubnutá stena céka (hrúbka do 8 mm), subcekálne bolo nájdené tubulárne ložisko o hrúbke 1x 4 cm a dĺžke 5 cm. V okolí ložiska boli nájdené hyperechogénne štruktúry (4x4,5 cm), pre ktoré bolo vyslovené podozrenie na subakútny charakter akútnej apendicitídy (Obr. 1b, c). Pacientka po nevyhnutnej predoperačnej príprave vzhľadom na uvedený nález bola operačne revidovaná z pararektálneho prístupu do dutiny brušnej. Pri revízii bol nájdený gangrenózne zmenený apendix obalený cípom omenta, výpotok v brušnej dutine nebol prítomný. Po resekcii omenta bola vykonaná apendektómia a peritonealizácia kýpťa. Revidované terminálne ileum a adnexá boli bez patologického nálezu. Podľa makroskopického popisu preparátu odoslaného na histopatologické vyšetrenie bola na distálnom zhrubnutom konci apendixu abscesová dutina o veľkosti 12 mm, divertikulová vychlípka nebola makroskopicky rozpoznaná. Pri mikroskopickom vyšetrení preparátu bola stanovená diagnóza ulcero-flegmonózneho zápalu so známkami fibrinózne-hnisavej peritonitídy s periapendikálny abscesom v oblasti hrotu. V strednej časti apendixu bol nájdený divertikel s prejavmi zápalu (Obr. 3c, d). Pacientke bola po operácii na 48 hod. nasadená antibiotická terapia (ceftizoxim) a totálna parenterálna nutrícia. V 4. deň hospitalizácie bola pacientka prepustená do domáceho ošetrenia.
Obr 1.b) USG zobrazenie suspektnej apendicitídy subakútneho charakteru – pozdĺžny rez Pic. b.) USG image of suspected appendicitis of subacute character – longitudinal section 
Obr. 1.c) USG zobrazenie suspektnej apendicitídy subakútneho charakteru – priečny rez Pic. 1.c) USG image of suspected appendicitis of subacute character – cross section 
Obr. 3. Histopatologický obraz divertikulózy a divertikulitídy apendixu vermiformis, farbenie HE, zväčšenie: a) 4x b) 40x c) Histotopogram – divertikel apendixu Pic. 3. Histopathological image of diverticulosis and diverticulitis of appendix vermiformis, coloring HE, enlargement a) 4x b) 40x c) 4x d) 40x c) Histotopogram, divertickel of the appendix 
Obr. 3. Histopatologický obraz divertikulózy a divertikulitídy apendixu vermiformis, farbenie HE, zväčšenie: a) 4x b) 40x d) Detail lúmenu apendixu (čierna šípka) a lúmenu divertikla apendixu (biela šípka) Pic. 3. Histopathological image of diverticulosis and diverticulitis of appendix vermiformis, coloring HE, enlargement a) 4x b) 40x c) 4x d) 40x d) Detail of the appendical lumen (black arrow) and lumen of divertickel (white arrow) 
DISKUSIA
Po prvýkrát divertikel apendixu popísal Kelynack v roku 1893 [4]. V roku 1926 Spriggs a Marxer ako prví popísali tento nález pomocou röentgenologického vyšetrenia [6].
Z patofyziologického hľadiska sa divertikle sa rozdeľujú do dvoch základných skupín: pravé a nepravé. Pokiaľ incidencia pravých divertiklov je vzácna, nepravé tvoria väčšinu prípadov. V rozsiahlej review od autora Trollopa z 1 374 prípadov malo iba 43 pacientov kongenitálny, teda pravý divertikel apendixu a ostatných 1 330 pacientov malo falošný, teda získaný divertikel [7]. Favara pripísal príčinu vzniku kongenitálnej divertikulózy trizómii D 13-15 vzhľadom na to, že u siedmich z ôsmich vyšetrovaných pacientov sa našla táto genetická porucha [8]. Iní autori hovoria o mechanizme apendikálnej duplikácie, lokálne vytvoreného vaku počas rekanalizácie apendixu alebo epiteliálnej inklúzie do apendikálnej steny [9]. Nepravé divertikle na rozdiel od pravých nemajú všetky vrstvy steny, majú iba mukózu, submukózu a serózu. V oboch našich prípadoch išlo o nepravý divertikel, keďže svalovina v stene divertikla chýbala. Najčastejšou lokalizáciou divertiklov je distálna časť, v jednom našom prípade išlo o divertikel strednej časti apendixu, v druhom prípade išlo o mnohopočetnú divertikulózu pozdĺž celého apendixu. Kongenitálne bývajú často nájdené na antimezenteriálnej časti a získané na mezenteriálnej strane apendixu vzhľadom na oslabenie steny prítomnosťou vaskulárneho hiátu, čo bolo potvrdené v oboch našich prípadoch. Medzi najznámejšie teórie vzniku získaného divertikla patrí oslabenie steny po prekonanej apendicitíde, kedy dochádza ku sekundárnej epitelizácii v snahe regenerovať poškodený povrch. Stout (1923) vo svojej práci popisuje, že divertikle sa formujú kombináciou luminálnej obštrukcie a aktívnej muskulárnej kontrakcie. Nadmerná produkcia sekrétov vyplňujúcich lúmen zvýši kontrakcie apendixu v snahe vypudiť obsah, pričom zvýšený tlak spôsobuje formovanie divertikla [10]. V literatúre sa popisuje vyššia incidencia divertikla apendixu pri súčasnom náleze mukokély alebo tumoru apendixu. Až u 25 % všetkých prípadov mucinóznej neoplazmy bol histologicky potvrdený aj prítomný divertikel. Prípad koexistencie nízkeho stupňa mucinóznej neoplázie a divertikla sa vysvetľuje distenziou apendikálneho lúmenu prostredníctvom nadprodukcie mucínu, čo zvýši intraluminálny tlak a následne vedie k oslabeniu steny apendixu a formovaniu divertikla [1]. V súbore našich pacientov z piatich prípadov mucinózneho cystadenómu ani v jednom nebol prítomný divertikel.
Divertikulóza apendixu môže byť príčinou chronických bolestí pravého podbruška a to aj pri absencii inflamácie divertikla. Predoperačná diagnostika je ťažká, zobrazovacie vyšetrenia ako je kolonoskopia, irigografia a enteroklýza štandardne používané pri ťažkostiach tohto charakteru zlyhávajú [3]. Za najrelevantnejšiu zobrazovaciu metódu pri diagnostike divertikulitídy sa v literatúre považuje CT vyšetrenie. Schopnosť vizualizácie sa pohybuje až na 80 % [11].
Klinický obraz pri divertikulitíde sa nedá odlíšiť od akútnej apendicitídy [11, 12]. Jediným štatistickým rozdielom je priemerne vyšší vek pacientov u divertikulitídy než u jednoduchej apendicitídy [1, 7]. Postihuje skôr ľudí po tretej dekáde, pričom vekový priemer u jednoduchej apendicitídy je 19 rokov [12]. V našom súbore bol vekový priemer o 35,5 roka viac než vekový priemer 24,5 rokov celého súboru pacientov s apendicitídou. Bianchi vo svojom súbore nezaznamenal štatistickú signifikanciu incidencie medzi oboma pohlaviami [12], naopak v súbore pacientov u Simpsona sa zaznamenala vyššia incidencia divertikulitídy apendixu u mužov [13]. Bolesť je často opisovaná ako intermitentná a trvajúca dlhší čas, pričom jej predchádza chronický charakter obtiaží. V našom prípade boli pacienti bez predchádzajúcich chronických ťažkostí, no anamnesticky išlo o dlhšie trvajúce bolesti, ktoré sa náhle zhoršili. Subfebrility sú pomerne časté, no ani v jednom našom prípade neboli prítomné. Naopak anorexia, nauzea a vomitus často sa objavujúce u apendicitíd u divertikulitíd zvyčajne chýba [4]. V jednom našom prípade naozaj tieto symtómy chýbali, u druhého pacienta bola prítomná anorexia.
Sledovanie zápalových markerov v rámci laboratórneho skríningu je štandardným vyšetrením rutinne prevádzaným u každého pacienta s náhlou príhodou brušnou. V našom súbore pacientov bola priemerná hodnota leukocytov (15,04x109) v skupine gangrenóznych apendixov o niečo vyššia než u divertikulitídy s gangrénou apendixu (11,5x109), no v prípade ulcero-flegmonózneho zápalu apendixu s divertikulitídou (11,44x109 ) bol rozdiel minimálny oproti ostatným ulcero-flegmonóznym zápalom (13,5x109). Rozdiel v počte leukocytov v skupine pa - cientov s divertikulitídou apendixu a jednoduchou apendicitídou nenašiel ani Bianchi [12]. Hodnoty CRP pri porovnaní divertikulitídy s perforovanou apendicitídou (182 ~122 mg/l) a divertikulitídy s ulcero-flegmonóznym zápalom (96,3~ 188 mg/l) boli vyššie v skupine divertikulitídy než v skupine jednoduchej apendicitídy so zodpovedajúcim stupňom zápalu. Súvisí to zrejme s dlhšou anamnézou ťažkostí v porovnaní s jednoduchou apendicitídou.
Zo zobrazovacích metód je najčastejšie pri diagnostike používané USG. Vyšetrenie diferencuje jednoduchú apendicitídu od divertikulitídy niekoľkými znakmi. Divertikel sa znázorňuje ako hypoechogénna uzlovitá štruktúra zväčša pozdĺž distálnej časti apendixu. Divertikulitída je asociovaná s charakteristickými zápalovými zmenami: hyperechogénny mezoapendix, nepravidelné zhrubnutie serózy a zvýšený prietok na Doppleri, prítomnosť vzduchu v lumene [14]. Absces je hypoechogénny a peridivertikulárne zápalové zmeny sa prezentujú ako hypoechogénne pásy na povrchu svalovej vrstvy a pozdĺž mezoapendixu a to zhrubnutím steny apendixu [15]. V našom prípade USG nestanovilo presnú diagnózu na základe skutočnosti, že v jednom prípade apendix pevne adheroval ku kľučke sigmy a jeho divertikel sa javil ako divertikel sigmy. V druhom prípade bola popísaná iba apendicitída s tekutinovými kolekciami subakútneho charakteru, čo sa potvrdilo aj peroperačne. Žiaľ, divertikel sa nepodarilo zachytiť.
Peroperačná detekcia divertikla apendixu je taktiež malá, Jean vo svojej práci popísal iba 12,5% úspešnosť vizualizácie divertikla apendixu chirurgom [16]. V našom prípade ani v jednom prípade nebol divertikel operatérom rozpoznaný, hoci v jednom prípade bol popísaný patológom pri makroskopickom popise bioptickej vzorky. Úspešnosť rozpoznania divertikla závisí aj na morfologických znalostiach chirurga. Nález bulbózneho apendixu alebo s tvarom golfovej palice s evidentným zhrubnutím na mezenteriálnej strane by mal pomôcť v rozlíšení divertikla od malignity. Makroskopický podobný vzhľad divertikla a karcinómu často spôsobuje nesprávne indikovanú pravostrannú hemikolektómiu [2]. V našom súbore ani v jednom prípade makroskopický nález nesimuloval vzhľad karcinómu apendixu. Z ôsmich prípadov karcinómu apendixu zo súboru 1 496 pacientov bola iba u dvoch pacientov vykonaná pravostranná hemikolektómia už pri prvej revízii vzhľadom na jednoznačnú istotu chirurga, že ide o malignitu. U všetkých ôsmich pacientov nebola v čase operácie dostupná rýchla peroperačná histológia z dôvodu urgentnej revízie v službe.
ZÁVER
Divertikulóza a divertikulitída apendixu je extrémne vzácna diagnóza s veľmi nízkou záchytnosťou v predoperačnom období. Priebeh ochorenia sa zväčša nelíši od jednoduchej apendicitídy, hoci riziko perforácie je až o 27 % vyššie než u jednoduchej apendicitídy, čím sa zvyšuje morbidita aj mortalita. Atypické bolesti, chronický charakter obtiaží popisované v literatúre ako odlišné znaky od jednoduchej apendicitídy sa v našom súbore neobjavili. Takisto absencia anorexie a vomitu bola prítomná iba v jednom prípade. Z laboratórnych parametrov boli u divertikulitídy vyššie hladiny CRP v porovnaní so zodpovedajúcim zápalom u jednoduchej apendicitídy. Jediným odlišným znakom v našom súbore spomínaný aj v literatúre bol o 35 rokov vyšší vekový priemer pacientov v porovnaní s pacientmi s akútnou apendicitídou. USG bolo v našom prípade úspešné iba čiastočne, no nie pri stanovení presnej diagnózy.
Poďakovanie
Osobitné poďakovanie venujem jednému kolegovi z II. chirurgickej kliniky v Košiciach za súhlas o zverejnenie a pomoc pri kolekcii údajov pri písaní tejto kazuistiky vzhľadom na to, že išlo práve o jeho osobu v jednom z prezentovaných prípadov. Zároveň kolega svojím raritným ochorením potvrdil zákon schválnosti obľúbene prezentovaný v medicínskej spoločnosti, že v prípade ochorenia lekára, či jeho rodiny je situácia o to zložitejšia, že prípad sa väčšinou skomplikuje, je vzácny alebo nejakým iným spôsobom netradičný.
MUDr. L. Lakyová
I. chirurgická klinika LF UPJŠ, FNLP
Tr. SNP 1
040 66 Košice
e-mail: lalucka@gmail.com
Sources
1. Lamps, L., Gray, F. G., Dilday, B. R, Washington, M. K. The Coexistence of Low-Grade Mucinous Neoplasms of the Appendix and Appendiceal Diverticula: A Possible Role in the Pathogenesis of Pseudomyxoma Peritonei. Mod. Pathol., 2000; 13, 5 : 495–501.
2. Kabiri, H., Clarke, L. E., Tzarnas, C. D. Appendiceal diverticulitis. Am. Surg., 2006; 72 : 221–223.
3. Majeski, J. Diverticulum of the vermiform appendix is associated with chronic abdominal pain. Am. J. Surg., 2003; 186, 2 : 129–131.
4. Place, R. J., Simmang, C. L., Huber, P. J. Appendiceal diverticulitis. South Med. J., 2000; 93 : 76–79.
5. Kelynack, T. A Contribution to the Pathology of the Vermiform Appendix. London, JK Lewis, Publisher, 1893 : 60.
6. Spriggs, E. I, Marxer, A. Intestinal diverticula. Brit. Med. J., 1926; 1, 130.
7. Trollope, M. L., Lindenauer, S. M. Diverticulosis of the appendix: A collective review. Diseases of the Colon & Rectum, 1974; 17, 2 : 200–218.
8. Favara, B. Multiple congenital diverticula of the vermiform appendix. Am. J. Clin. Pathol., 1968; 49 : 60–64.
9. Everts-Suarez, E., Noteboom, G. Congenital diverticula of the appendix: a review of the world‘s literature and a report of a case. Pa. Med. J., 1961; 64 : 1454.
10. Stout, A. A study of diverticulum formation in the appendix. Arch. Surg., 1923; 6 : 793–829.
11. Lee, K. H., Lee, H. S., Park, S. H., Bajpai, V., Choi, Y. S. Appendiceal diverticulitis: diagnosis and differentiation from usual acute appendicitis using computed tomography. J. Comput. Assist. Tomogr., 2007; 31, 5 : 763–769.
12. Bianchi, A., Heredia, A., Hidalgo, L. A., García-Cuyąs, F., Soler, M. T. Diverticular disease of the cecal appendix. Cir. Esp., 2005; 77, 2 : 96–98.
13. Simpson, J., Lobo, D. N., Spiller, R. C., Scholefield, J. H. Diverticular abscess of the appendix: report of a case and review of the literature. Dis Colon Rectum, 2003; 46, 832–834.
14. Kubota T., Omori T., Yamamoto J., Nagai M. Sonographic findings of acute appendiceal diverticulitis World J. Gastroenterol., 2006; 12, 25 : 4104–4105.
15. Barc, J., Rousset, B., Maignien, M., Lu, C. H., Prime-Guitton, J. F. Garcia Diverticula of the appendix and their complications: value of sonography (review of 21 cases). Journal de Radiologie, 2005; 86, 3 : 299–309.
16. Jean, C. Diverticules de l’appendice vermiforme. Laval Méd., 1964; 35 : 673–701.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2009 Issue 3-
All articles in this issue
- Obrovský solitárny fibrózny tumor pleury – kazuistika
- Vliv předoperačního podání heparinu na vznik heparinové rezistence
- Šest let zkušeností s endovenózním laserem v terapii varixů dolních končetin
- Hepatolitiáza – vzácné onemocnění v naší populaci
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Trombóza horní mezenterické vény po robotické operaci na horním GIT – kazuistika
- Limitácie resekcií pečene
- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Diverticulitis appendicis vermiformis – kazuistika a prehľad literatúry
- Laparoskopická pyeloplastika u dospělých – střednědobé výsledky 32 laparoskopických pyeloplastik 2003–2008
- Nepigmentované subunguální malignity – kříž malé chirurgie
- Životní příběh profesora Josefa Hohlbauma
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Variabilita polôh apendix vermiformis a vplyv na diagnostiku apendicitídy u detí
- Limitácie resekcií pečene
- Bouveretův syndrom – raritní případ vysokého ileu biliární etiologie
- Obrovský solitárny fibrózny tumor pleury – kazuistika
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

