-
Medical journals
- Career
Chirurgické léčení krvácení z gastroduodenálního vředu
Authors: D. Charvát; J. Leffler; J. Hoch
Authors‘ workplace: Chirurgická klinika UK 2. LF a FN Motol, Praha, přednosta: prof. MUDr. J. Hoch, CSc.
Published in: Rozhl. Chir., 2007, roč. 86, č. 4, s. 166-169.
Category: Monothematic special - Original
Overview
Cíl studie:
Na základě vyhodnocení výsledků léčby prokázat oprávněnost zvoleného přístupu k ošetření krvácejícího gastroduodenálního vředu se zdrženlivějším a pečlivým výběrem nemocných k operacím.Materiál a metoda:
Autoři článku analyzují v retrospektivní studii soubor 45 nemocných operovaných v letech 2001–2005 pro krvácející gastroduodenální vřed. K operaci byli indikováni důsledně pacienti s aktuálním krvácením, které nebylo zvládnutelné konzervativně, resp. endoskopicky. Upřednostňovali jsme výkon lokální hemostázy.Výsledky:
V letech 2001–2005 bylo operováno 45 pacientů. Celkem zemřelo 9 pacientů (20 %). Osm pacientů (17,8 %) bylo nutno reoperovat pro recidivu krvácení. Ve většině případů (39 tj. 86,7 %) byl proveden lokální hemostatický výkon.Závěr:
Konzervativní chirurgický přístup, kdy k akutnímu operačnímu řešení jsou indikováni pouze pacienti s aktuálním endoskopicky neřešitelným krvácením z gastroduodenálního vředu a prováděný lokální chirurgický výkon směřuje k dosažení spolehlivé hemostázy, má jednoznačné opodstatnění v námi dosažených výsledcích, které jsou srovnatelné s literárními údaji.Klíčová slova:
krvácející peptický vřed gastroduodena – chirurgická hemostáza – lokální chirurgický výkonÚVOD
Pro dnešní generaci chirurgů je těžko představitelné, že před 30–40 lety byli prakticky všichni pacienti s krvácením z gastroduodenálního (GD) vředu hospitalizováni na chirurgickém lůžku. Hlavními důvody byly omezené diagnostické možnosti nedovolující zdroj krvácení odhalit a lokalizovat dříve než při operaci. Indikace k chirurgické léčbě jen na základě klinického obrazu byla obtížná, trvalý dohled chirurga byl proto požadován vcelku oprávněně.
Zavedením endoskopických diagnostických a terapeutických metod se situace významně změnila. S tím souvisí i otázka, kde mají být hospitalizováni pacienti s krvácejícím gastroduodenálním vředem. Převážnou většinu krvácení z GD vředu se v současnosti zdaří nejen diagnostikovat, lokalizovat a klasifikovat, ale také ošetřit endoskopicky. Spolu s doplňkovou léčbou, v níž dominující roli mají blokátory protonové pumpy a eradikace infekce Helicobacterem pylori, je endoskopická hemostáza efektivní metodou k zástavě krvácení i k vyléčení vředové nemoci gastroduodena. Chirurgický výkon k zástavě krvácení je nezbytný jen u malé části nemocných s krvácením do horní části trávicího ústrojí. Přesto otázka výběru nemocných k chirurgické léčbě zůstává předmětem trvajících diskusí a námětem klinických studií. Přidáme-li k tomu další otázku týkající se rozsahu akutní operace, zda provádět minimální výkon směřující k lokální zástavě krvácení nebo „definitivní“ radikální resekční výkon na žaludku, je zřejmé, že zdánlivě vyřešený problém krvácejícího GD vředu zůstává i nadále aktuální.
V posledních 10 letech jsme na našem pracovišti přijali koncepci konzervativně chirurgického přístupu k nemocným s krvácejícím GD vředem. K chirurgické léčbě indikujeme pouze nemocné s endoskopicky neošetřitelným nebo recidivujícím krvácením, u něhož ani opakované endoskopické intervence nevedly k zástavě krvácení. V případech, kde je nutné chirurgické řešení, dáváme přednost lokálním výkonům – excizi žaludečního vředu či opichu krvácející cévy na spodině duodenálního vředu. Retrospektivním rozborem výsledků léčby za posledních 5 let chceme ukázat, jaké výsledky přinesl zdrženlivější a pečlivý výběr nemocných k operacím na našem pracovišti.
MATERIÁL A METODA
V pětiletém období 2001–2005 jsme operovali 45 pacientů s krvácením z gastroduodenálního vředu. Je to 12,0 % ze všech 376 nemocných hospitalizovaných na našem pracovišti v tomto období s akutním gastroduodenálním krvácením nevarikózního původu. Všichni byli endoskopicky ošetřeni při akutním přijetí, všichni podstoupili časné kontrolní endoskopické vyšetření. K operaci byli nemocní indikováni pouze při aktuálním endoskopicky neřešitelném krvácení. U většiny z nich se jednalo o recidivu krvácení, objevenou při časné endoskopické kontrole (do 24 hodin od primární hemostázy) nebo při klinickém podezření na recidivu krvácení v odstupu delším než 48 hodin po primárním endoskopickém ošetření. Ve 44 případech (97,8 %) byla operace provedena akutně, pouze jedenkrát byla odložena a indikována jako časná elektivní operace. U 19 nemocných se jednalo o krvácení z vředu žaludečního, 26 pacientů bylo operováno pro krvácení z duodenálního vředu. Lokální ošetření krvácení spočívalo v opichu cévy na spodině vředu, v některých případech bylo doplněno extramurálním podvazem arterie gastroduodenalis a a. gastroepiploica dx. Tak bylo ošetřeno 39 nemocných (86,7 %), pouze u šesti pacientů s krvácejícím vředem na žaludku byl proveden resekční výkon.
VÝSLEDKY
Celkem bylo v období 2001–2005 operováno 45 pacientů pro krvácející gastroduodenální vřed. Ve 37 případech (82,2 %) se podařilo úspěšně dosáhnout hemostázy. Osm pacientů (17,8 %) bylo reoperováno pro recidivu krvácení. Ve všech těchto případech byl jako primární výkon proveden lokální opich krvácející a. gastroduodenalis na spodině vředu na dorzální straně bulbu duodena. Ani u jednoho z těchto pacientů nebyl lokální opich doplněn podvazem tepny extramurálně nebo zajišťujícími opichy nad a pod místem krvácení. Komplikace podmíněné poruchou hojení stěny v místě sutury žaludku či duodena jsme zaznamenali v 5 případech (11,1 %). U dvou pacientů byla primárním výkonem resekce, u dalších tří lokální výkon z duodenotomie. Celkem 9 pacientů (20,0 %) zemřelo v perioperačním období, z nich 7 bylo operováno pro krvácení z duodenálního vředu a 2 z vředů žaludku. Recidivující krvácení po lokální hemostáze u duodenálního vředu bylo příčinou orgánové dysfunkce a úmrtí po reoperaci v pěti případech, 4 nemocní podlehli sepsi po reoperacích pro insuficienci anastomózy či sutury stěny žaludku (3x), nebo duodena (1x).
Table 1. Užitý postup při léčbě pacientů s krvácejícím gastroduodenálním vředem 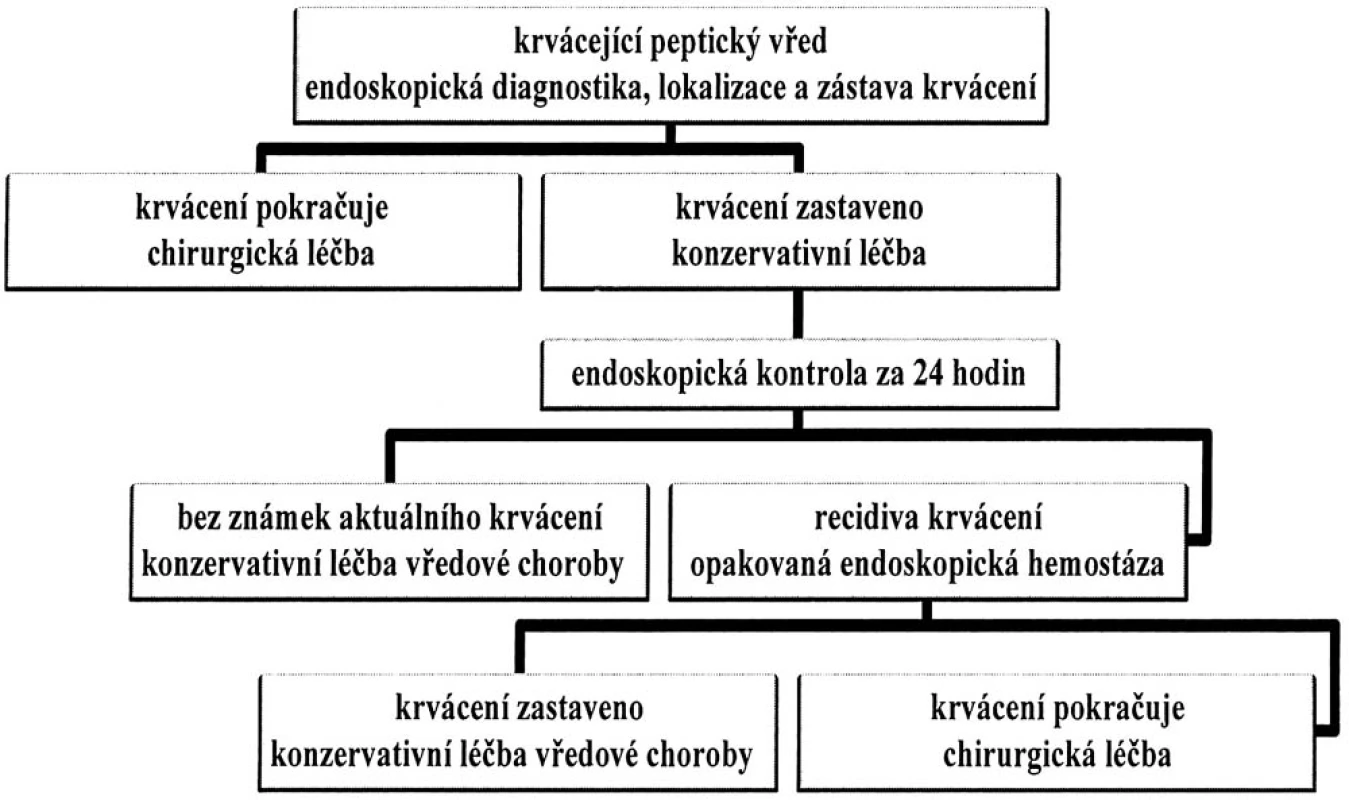
DISKUSE
Všeobecná dostupnost a vysoká technická úroveň endoskopické diagnostiky i léčby umožňují v současnosti dosáhnout efektivní hemostázy u většiny nemocných s krvácením z GD vředu [1, 2]. Se stoupajícími možnostmi endoskopického ošetření krvácení z GD vředu se ukazuje, že letalita pacientů časně elektivně operovaných je srovnatelná s těmi, kteří jsou pro recidivu krvácení i opakovaně léčeni endoskopicky [3, 4, 5]. Rozhodujícím principem je technické zvládnutí hemostázy. Je nutná úzká spolupráce mezi endoskopistou a chirurgem. Pro tzv. konzervativní chirurgický přístup je tato spolupráce naprosto nezbytnou podmínkou, neboť k operaci jsou indikováni pouze nemocní s aktuálním endoskopicky neošetřitelným krvácením [6]. V případech vysokého rizika recidivy krvácení po endoskopické hemostáze jsme při konzervativní léčbě prováděli časnou endoskopickou kontrolu nejdéle do 24 hodin po primárním ošetření. K operaci jsme se rozhodli jen v případech prokázaného reziduálního krvácení s nemožností dokonalé hemostázy endoskopicky. Přesto byli 3 nemocní urgentně operováni pro klinicky manifestní recidivu krvácení v odstupu více než 48 hodin po endoskopické kontrole, která krvácení ze spodiny vředu neprokázala. V tabulce (Tab. 1) je uveden námi používaný diagnosticko-terapeutický algoritmus. Je obtížné rozhodnout, zda je výhodnější aktivnější indikační přístup s podstatně více operovanými a nižší mortalitou, nebo konzervativnější přístup s nižším počtem operovaných, ale i s vyšší mortalitou [7]. Výsledky dvou prospektivních randomizovaných studií neumožňují formulovat jasné závěry. Je v nich srovnáváno opakované endoskopické ošetření krvácejícího vředu s časnou elektivní operací bez statisticky významného rozdílu v celkové mortalitě [8]. Významně vyšší mortalitu ve srovnání s konzervativně léčenými měli naopak nemocní po časné elektivní operaci, pokud byla indikace rozšířena i o pacienty s kapilárním krvácením a se známkami proběhlého krvácení [7].
V otázce taktiky chirurgického výkonu pro akutní krvácení z GD vředu také nepanuje jednota. Rozsah operace u pacientů zatížených často velkou krevní ztrátou a navíc mnohdy starých a polymorbidních může pooperační mortalitu významně ovlivnit [9, 10]. Ze současného pojetí vředové nemoci gastroduodena jako infekčního onemocnění působeného Helicobacterem pylori a s tím související možností konzervativního vyléčení eradikací infekce vyplývá, že úkolem a cílem chirurgické léčby je na čelném místě zástava krvácení a nikoliv léčení vředové nemoci [1, 10]. Tradiční radikální chirurgický výkon spočívající v dvoutřetinové resekci žaludku lze považovat za „nadbytečnou léčbu“, navíc zatíženou vyšším rizikem samotného výkonu i závažnějšími důsledky pro kvalitu života v dlouhodobé perspektivě. Od zavedení H2-blokátorů a zejména inhibitorů protonové pumpy v kombinaci s antimikrobiální léčbou k eradikaci H. pylori se především v německy mluvících zemích dává přednost neresekčním postupům. Tyto výkony zaměřené pouze na zástavu krvácení s cílem co nejmenší operační zátěže lze dnes s jistou nadsázkou považovat za předchůdce éry miniinvazivní chirurgie. Při krvácení z duodenálního vředu, který je nejčastějším důvodem chirurgické léčby, se doporučuje přímý opich krvácející cévy z duodenotomie případně doplněný dalšími čtyřmi opichy umístěnými ve tvaru kříže do všech stran od místa krvácení a přešitím sliznice z okrajů přes spodinu vředu. Rizika recidivy krvácení dále omezí extramurální podvaz a. gastroduodenalis nad horní hranou duodena, dle možnosti také a. gastroepiploica dx. při hraně dolní [1, 11, 12]. Při krvácení z vředu žaludečního je metodou volby jeho excize a sutura s ligaturou přiléhajících cév. Pouze v případech velkého kalozního vředu je nutná úsporná resekce [1]. Doplňování výkonu vagotomií a/nebo pyloroplastikou je při úspěšnosti konzervativní léčby obvykle zbytečné [10].
K zamyšlení nutí recidivující krvácení po chirurgické léčbě, které se vyskytlo v našem souboru v téměř 20 %. Ve všech případech šlo o vředy na dorzální straně duodena, tedy o krvácení z a. gastroduodenalis, ošetřené lokálním výkonem. V žádném z těchto případů nebyl opich krvácející cévy následován podvazem kmene arterie extramurálně, ale ani doplněn zajišťujícími opichy nad a pod místem krvácení. Rozhodnout, zda jde o selhání metody nebo spíše o technicky nedokonalé a neúplné provedení lokální hemostázy, je obtížné. Ve většině studií srovnávajících výsledky lokálních výkonů s resekčními operacemi pro krvácení je častější výskyt recidiv krvácení po opichu krvácející cévy, i když ne vždy statisticky významný [11, 13]. Frekvence recidiv krvácení po lokálním výkonu v obou citovaných randomizovaných studiích je srovnatelná s našimi výsledky. Našim výsledkům odpovídá i výsledná mortalita, která činila shodně 22,0 % a po srovnání lokálního a resekčního výkonu nebyl nalezen statisticky významný rozdíl. Tyto výsledky potvrzují, že operačně-technické problémy při ošetření krvácejícího duodenálního vředu provázejí i resekční výkony. Jde o recidivy krvácení zejména po vyřazovací resekci a o poruchy hojení duodenálního pahýlu.
Insuficience anastomózy a její důsledky byly příčinou úmrtí v našem souboru téměř v polovině případů z celkem devíti úmrtí. Na těchto komplikacích se podílí rozhodujícím způsobem závažný celkový stav obvykle starých a polymorbidních pacientů. Ke stejnému závěru a k obdobným výsledkům dospěli i autoři recentní studie v Dallasu [9], hodnotící retrospektivně rovněž období 5 let. Jejich indikační i operačně-taktický přístup ke krvácejícímu gastroduodenálnímu vředu je prakticky shodný s naším. Vyšší mortalita po chirurgické hemostáze je přičítána malému počtu případů (pouze 9 operovaných) a menší zkušenosti současných chirurgů s operativou v oblasti gastroduodena. Tím naléhavější se jeví doporučení provádět při akutní operaci co možná limitovaný, málo zatěžující, ale efektivní výkon lokální hemostázy. Cílem chirurgické léčby krvácejícího GD vředu by měla být zástava krvácení a nikoliv léčba vředové nemoci.
ZÁVĚR
K chirurgické léčbě jsou indikováni nemocní s endoskopicky neošetřitelným nebo recidivujícím krvácením z gastroduodenálního vředu. Chirurgická léčba má zajistit spolehlivou hemostázu za podmínek minimálního zatížení často starých a polymorbidních nemocných. Domníváme se, že operace zajišťující lokální hemostázu mají přednost před resekčními operacemi, protože zajistí zástavu krvácení při minimální zátěži pro pacienta a léčení samotné vředové nemoci je v naprosté většině případů úspěšné konzervativně.
MUDr. D. Charvát
Chirurgická klinika UK 2. LF a FN Motol
V Úvalu 84
150 18 Praha 5
e-mail: david.charvat@lfmotol.cuni.cz
Sources
1. Röher, H. D., Imhof, M., Goretzki, P. E., Ohmann, C. Ulkus 96 – Methodenwahl im Notfall. Chirurg, 1996, 67, 20–25.
2. Pimpl, W., Boeckl, O., Heinermann, M., Dapunt, O. Emergency endoscopy: A basis for therapeutic decisions in the treatment of severe gastroduodenal bleeding. World J. Surg., 1989, 13, 592–597.
3. Siewert, J. R., Buml, R., Hölscher, B. H., Dittler, H. J. Obere gastrointestinale Ulcusblutung – Letalitätssenkung durch frühelektive chirurgische Therapie von Risikopatienten. Dtsch. Med. Wochenschr., 1989, 114, 447–452.
4. Thon, K., Ohmann, C., Hengels, K. J., et al. Peptic ulcer bleeding: Medical and surgical point of view. Clin. Invest., 1992, 70, 1061–1069.
5. Ell, C., Hagenmüller, F., Schmidt, W., Rienmann, J. F., et al. Multizentrische prospektive Untersuchung zum aktuellen Stand der Therapie der Ulkusblutung in Deutschland. Dtsch. Med. Wochenschr., 1995, 120, 3–9.
6. Park, K. G. M., Steele, R. J. C., Mollison, J., Crofts, T. J. Prediction of recurrent bleeding after endoscopic haemostasis in non-variceal upper gastrointestinal haemorrhage. Br. J. Surg., 1994, 81, 1465–1468.
7. Saperas, E., Piqué, J. M., Pérez Aviso, R., et al. Conservative management of bleeding duodenal ulcer without a visible vesel: Prospective randomized trial. Br. J. Surg., 1987, 74, 784–786.
8. Imhof, M., Verreet, P. R., Ohmann, C., Röher, H. D. Endoscopic versus operative treatment in gastroduodenal ulcer bleeding – results of randomized study. Langenbeck‘s Archives of Surg., 2003, 387, 327–336.
9. Sarosi, G. A., Jaiswal, K. R., Nwariaku, F. E., et al. Surgical therapy of peptic ulcers in the 21st century: more common than you think. Am. J. Surg., 2005, 190, 5, 775–779.
10. Ohmann, C., Imhof, M., Röher, H. D. Trends in peptic ulcer bleeding and surgical treatment. World J. Surg., 2000, 24, 284–293.
11. Millat, B., Hay, J. M., Valleur, P., et al. Emergency surgical treatment for bleeding duodenal ulcer: oversewing plus vagotomy versus gastric resection, a controlled randomized trial. World J. Surg., 1993, 17, 568–573.
12. Weinberg, J. A. Treatment of the massively bleeding duodenal ulcer by ligation, pyloroplasty and vagotomy. Am. J. Surg., 1981,102, 158–167.
13. Poxon, V. A., Keighley, M. R. B., Dykes, P. W., et al. Comparsion of minimal and conventional surgery in patients with bleeding peptic ulcer: a multicentre trial. Br. J. Surg., 1991, 78, 1344–1345.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2007 Issue 4-
All articles in this issue
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Umělý svěrač u nemocných po kongenitálních malformacích anorekta
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
- Naše zkušenosti s peroperační choledochoskopií
- Akútna intestinálna ischémia
- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Ošetření zlomenin proximálního humeru pomocí úhlově stabilního antegrádního zajištěného nitrodřeňového hřebu – prospektivní studie
- Bronchoplastické operace pro nemalobuněčný plicní karcinom
- Analýza regresivních změn v lymfatických metastázách plicního karcinomu po indukční chemoterapii
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ošetření střelných poranění a prevence vzniku komplikací v průběhu hojení
- Chirurgické léčení krvácení z gastroduodenálního vředu
- Akútna intestinálna ischémia
- Dlouhodobé výsledky po radikálních resekcích pro duktální adenokarcinom pankreatu – desetileté zkušenosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

