-
Medical journals
- Career
Prvá skúsenosť s použitím silikónového stentu pri riešení posteriórnej glotickej stenózy – kazuistika
Authors: Gabriela Vidanová 1; Bálinth Tóth 2; Martin Babinec 3; Žofia Frajková 3-5; Miroslav Tedla 3,6
Authors‘ workplace: Foniatrické oddelenie, UN Bratislava 1; Lekárska fakulta UK v Bratislave 2; Klinika otorinolaryngológie a chirurgie hlavy a krku LF UK a UN Bratislava 3; Katedra logopédie, Pedagogická fakulta UK v Bratislave 4; Neurologické oddelenie, FN Trnava 5; Institute of Cancer and Genomic Sciences, University of Birmingham, Veľká Británia 6
Published in: Otorinolaryngol Foniatr, 73, 2024, No. 1, pp. 43-47.
Category: Case Reports
doi: https://doi.org/10.48095/ccorl202443Overview
Kazuistika opisuje prípad 78-ročného pacienta po mikrolaryngochirurgickom výkone s intubáciou so stenózou v oblasti zadnej komisúry. Metódou riešenia je nový postup s využitím silikónového stentu vloženého a zošitého do tunela v oblasti stenózy. Silikónový stent bol po 5 týždňoch odstránený a zostávajúca časť stenózy bola prerušená. Chirurgický výkon u pacienta viedol k dekanylácii, zlepšeniu hlasu a zvýšeniu kvality života. Táto liečebná metóda sa javí ako vhodný spôsob riešenia niektorých typov stenózy v oblasti zadnej komisúry.
Klíčová slova:
získaná laryngeálna stenóza – implantát– chirurgický výkon
Úvod
Posteriórna glotická stenóza (PGS) je potenciálne život ohrozujúcim stavom s možnou dlhodobou závislosťou od tracheotómie. Charakteristická je zúžením alebo fixáciou hlasiviek v oblasti zadnej komisúry s paramediálnym postavením hlasiviek [1–3]. V dôsledku jazvy v zadnej komisúre hrtana, sú hlasivky fixované v paramediálnom postavení. PGS je najčastejšie spôsobená endotracheálnou intubáciou. Endotracheálna kanyla vytvára tlak na interarytenoidnú sliznicu, čo vedie k jej ischémii a edému. Zadná komisúra hlasiviek je lokalizácia obzvlášť náchylná na vznik intubačného poranenia, pretože v tejto oblasti sa nachádza malé množstvo spojivového tkaniva medzi endotracheálnou kanylou a chrupkou. Následkom je vznik fibrózy, kontraktúry alebo fixácia krikoarytenoidného kĺbu [2, 4–6]. Až 95 % pacientov s PGS má v anamnéze predĺženú intubáciu [9]. Incidencia tohto ochorenia je až 10 % u pacientov intubovaných dlhšie ako 5 dní [7]. K ďalším etiologickým faktorom patria systémové autoimunitné ochorenia (sarkoidóza alebo reumatoidná artritída), postradiačné zmeny, trauma, chemické alebo tepelné popáleniny, chirurgický výkon v oblasti laryngu, infekčné ochorenia ako syfilis alebo záškrt [4, 8]. Klinicky sa PGS prejavuje stridorom progredujúcim 8–12 týždňov po extubácii pacienta. Diagnóza sa stanovuje laryngoskopickým vyšetrením [9]. V prípade nejasnej diagnózy PGS je možné využitie laryngeálnej elektromyografie (LEMG) za účelom odlíšenia paralýzy (porucha hybnosti hlasiviek v dôsledku fixácie jazvou) hlasiviek od parézy (porucha n. laryngeus recurrens) [1]. Klasifikácia posteriórnych glotických stenóz je z roku 1980 od Bogdasariana a Olsena. Rozdeľuje ich na štyri subtypy podľa závažnosti imobility hlasiviek a lokalizácie jazvových zmien (tab. 1). Jednotlivé subtypy vyjadruje obr. 1 [2], kde pri type III je obmedzenie pohyblivosti v jednom, a pri type IV v oboch krikoarytenoidných kĺboch s fixáciou hlasiviek. Cieľom liečby je zlepšenie dýchania, resp. dekanylácia pacienta a zlepšenie hlasu. Liečba sa volí zvyčajne podľa stavu respirácie a fonácie a na základe ďalších faktorov, akými sú typ PGS, vek pacienta, klinický stav a skúsenosti pracoviska/operatéra. Častokrát sú potrebné viaceré chirurgické zásahy, napriek opakovaným výkonom môže dochádzať k restenóze v operovanej oblasti. V literatúre sú opísané rôzne chirurgické postupy s variabilným efektom, najčastejšie sú to rozrušenie stenózy pomocou CO2 lasera, alebo s využitím rôznych stentov či implantátov [5, 10]. V predkladanej kazuistike opisujeme prípad chirurgického riešenia posteriórnej glotickej stenózy vo dvoch fázach s využitím silikónového implantátu.
Table 1. Klasifikácia PGS podľa Bogdasariana a Olsena [2]. ![Klasifikácia PGS podľa Bogdasariana a Olsena [2].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/25a80e616aacc684a149e0e29650b1ed.png)
Tab. 1. Classification of posterior glottic stenosis by Bogdasarian and Olsen [2]. Image 1. Klasifikácia posteriórnych glotických stenóz podľa Bogdasariana a Olsena [2]. ![Klasifikácia posteriórnych glotických stenóz podľa Bogdasariana a Olsena [2].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/a41607f8a1e9c71d376ab20a6a1be719.png)
Fig. 1. Classification of posterior glottic stenosis by Bogdasarian and Olsen [2]. Kazuistika
Pacientom je 78-ročný muž s diagnózou posteriórnej glotickej stenózy, Bogdasarian II, obe hlasivky boli pri vyšetrení pohyblivé, s anamnézou predošlého laryngomikrochirurgického výkonu v oblasti hrtana. U pacienta bol realizovaný mikrolaryngochirurgický výkon 7 rokov pred našou intervenciou, pri ktorom bola realizovaná excízia na troch miestach v oblasti hlasiviek a prednej komisúry. Histologicky išlo o zápalové zmeny, bez nálezu dysplastických zmien. Následne 1 rok pred našou intervenciou bola realizovaná tracheotómia pre stridor. Sérologicky u pacienta nebola preukázaná granulomatóza s polyangitídou. Pacient bol liečený na gastroezofageálny reflux a bronchiálnu astmu. U pacienta sme indikovali rozrušenie stenózy s využitím modifikovaného silikónového implantátu podľa Sataloffa et al. [1]. Výkon bol realizovaný v celkovej anestézii. Pacient bol ventilovaný cez tracheostomickú kanylu. Pomocou laryngoskopu sme vizualizovali stenózu, ktorá v kraniokaudálnom rozmere merala cca 3 mm, s predozadným rozmerom približne 10 mm (obr. 2). V zadnej časti stenózy sme pomocou CO2 lasera vytvorili tunel, pričom v prednej časti sme ponechali intaktný mostík stenózy (obr. 3). Tunelom bola prevlečená modrá „cievna“ gumička (Vesseloops) zo silikónového materiálu, ktorú sme obyčajným uzlom fixovali okolo ponechaného mostíka. Stent takto okružoval samotný mostík, čím bol fixovaný in situ. Konce gumičky sme skrátili a prešili pomocou nevstrebateľného šijacieho materiálu na udržanie správnej polohy silikónovej gumičky (obr. 4). Neboli zaznamenané perioperačné ani pooperačné komplikácie.
Po 5 týždňoch sme u pacienta v celkovej anestézii realizovali extrakciu silikónového stentu, zadná časť sliznice bola prehojená. Následne sme resekovali mostík pomocou CO2 lasera. Po 10 dňoch od druhého výkonu bol pacient dekanylovaný, dýchal voľne, bez stridoru, s dostatočnou dýchacou štrbinou (obr. 5). Hlas pacienta bol zlepšený, subjektívne pacient neudával ťažkosti. Deväť mesiacov po operácii má pacient bilaterálne hlasivky pohyblivé, pacient je bez obtiaží s dýchaním, hlasom alebo prehĺtaním.
Table 2. Možnosti chirurgického riešenia posterórnej glotickej stenózy. 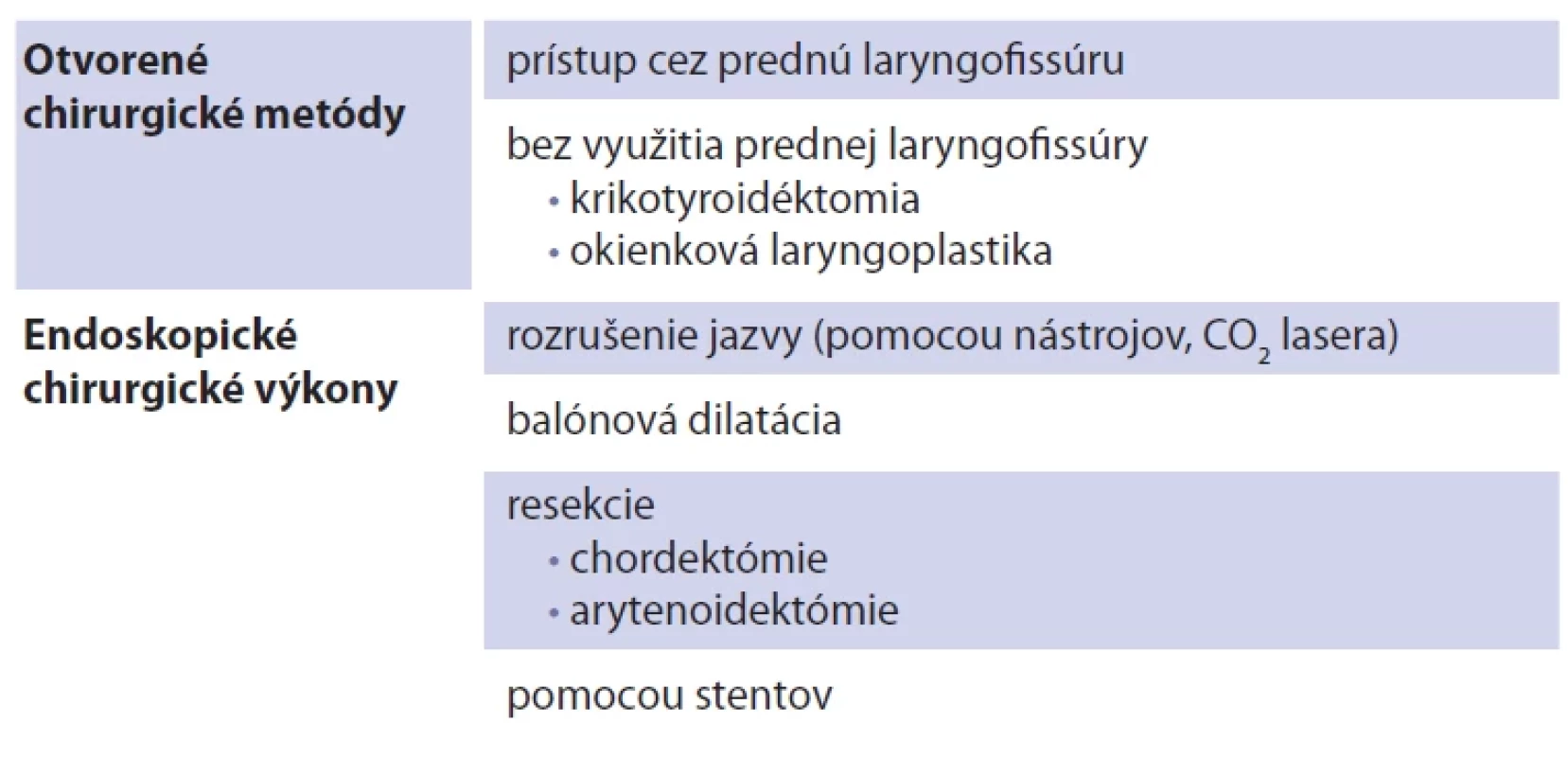
Tab. 2. Possibilities of surgical solution of posterior glottic stenosis. Image 2. Predoperačný nález pacienta s posteriórnou glotickou stenózou. 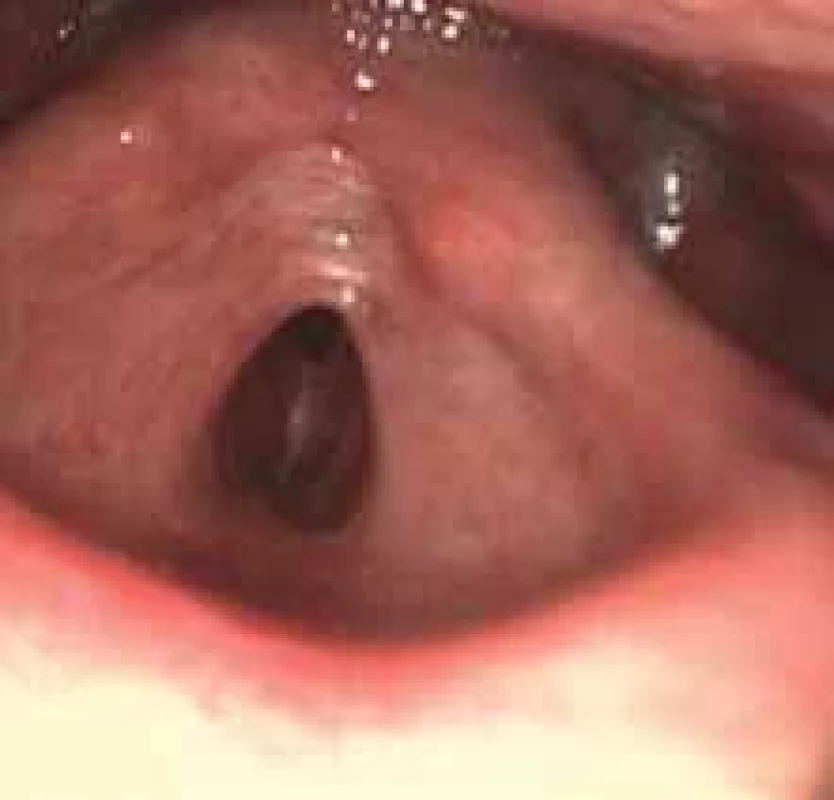
Fig. 2. Preoperative fi ndings of the patient with posterior glottic stenosis. Image 3. Vytvorenie tunela v zadnej časti stenózy. 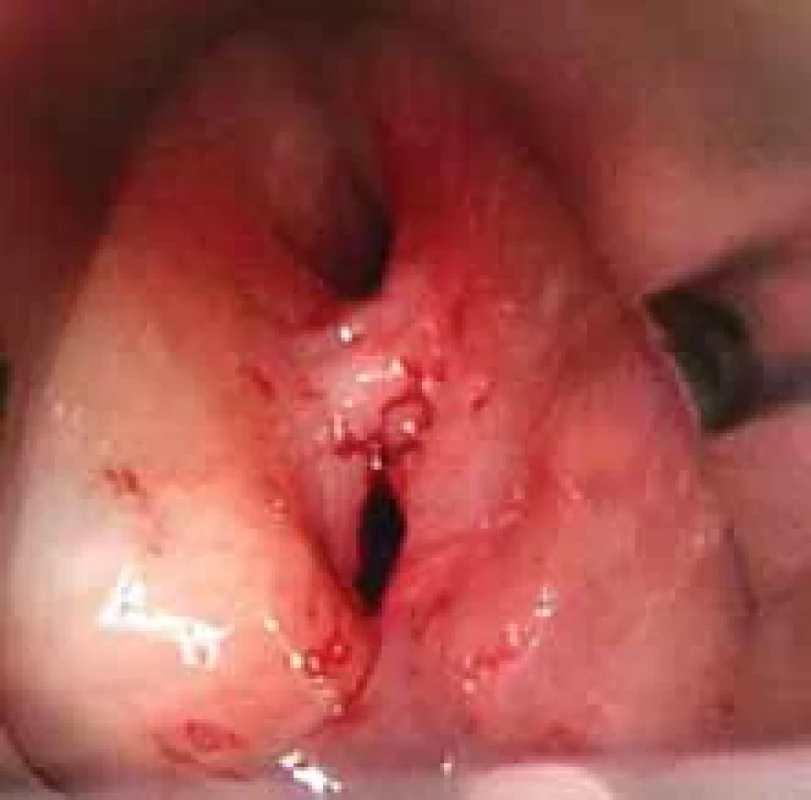
Fig. 3. Creating a tunnel in the posterior part of the stenosis. Image 4. Umiestnenie silikónového implantátu. 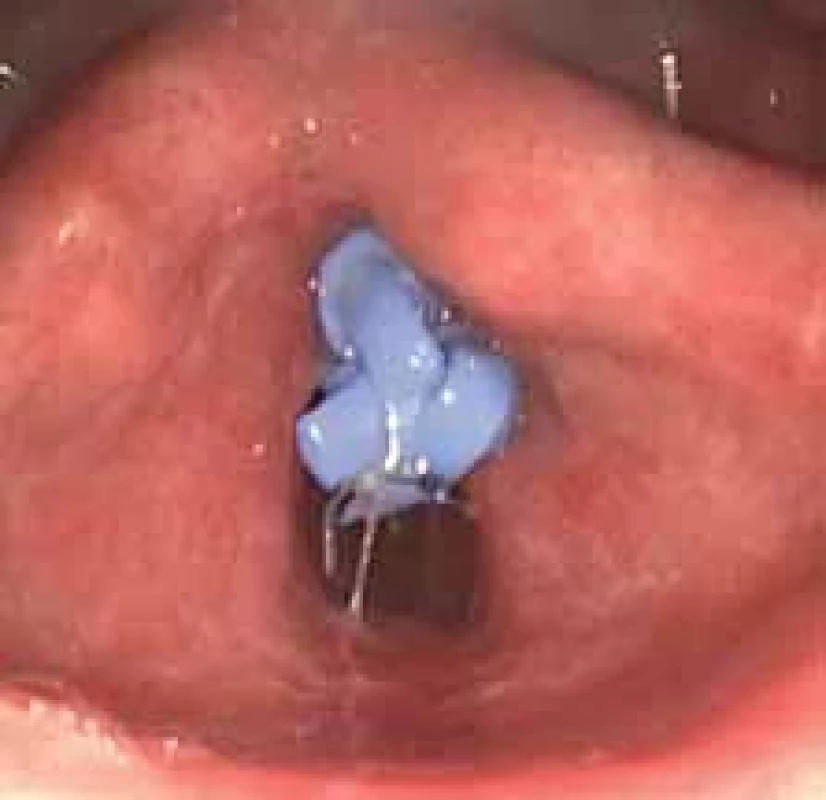
Fig. 4. Placement of the silicone implant. Image 5. Pooperačný nález po 1 mesiaci. 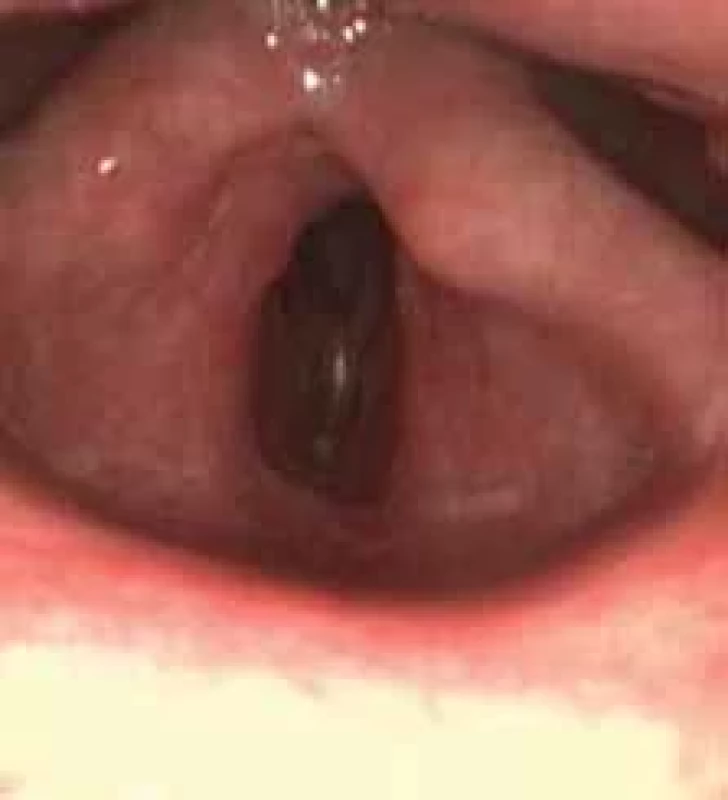
Fig. 5. Postoperative fi ndings 1 month after surgery. Diskusia
Chirurgická intervencia PGS je indikovaná v prípade, ak sa u pacienta objavia respiračné ťažkosti. Pred chirurgickým riešením je odporúčané zabezpečiť dýchacie cesty realizáciou tracheotómie alebo využitím tryskovej ventilácie pri operačnom výkone. Chirurgické riešenie PGS by malo byť individuálne zvažované u každého pacienta a prispôsobené závažnosti stenózy [11]. V literatúre je opísaných niekoľko možností chirurgickej liečby PGS. Metódy možno rozdeliť na endoskopické a otvorené (tab. 2). Väčšina otvorených metód využíva prístup cez prednú laryngofisúru, ktorá poskytuje výborný prístup k zadnej glotickej oblasti. Následne po incízii alebo excízii stenózy môžu byť použité štiepy, laloky alebo stenty v snahe zabrániť opätovnému vzniku restenózy [10]. K menej invazívnym otvoreným technikám bez využitia prednej laryngofisúry patrí krikotyroidéktomia alebo okienková laryngoplastika [1].
V súčasnosti sú využívané prevažne endoskopické metódy vzhľadom k ich nižšej invazivite. Pri PGS typu Bogdasarian I je často využívané rozrušenie jazvy pomocou nástrojov alebo CO2 lasera [12]. Ďalšou endoskopickou metódou pri PGS je balónová dilatácia, v dnešnej dobe menej často používaná pre vysoké riziko restenóz a komplikácií. Avšak podľa Cates et al. zmenou tvaru dilatátora a prispôsobenia jeho tvaru glotickému priestoru, by mohlo byť znížené riziko restenóz, čo by viedlo k lepším výsledkom [12]. Rosen et al. túto metódu využili u 5 pacientov s PGS trvajúcou menej ako 3 mesiace. Redilatácia bola potrebná u 3 pacientov, avšak subjektívne všetci pacienti udávali zlepšenie dyspnoe [13].
K ďalším endoskopickým metódam pri PGS patria resekcie, napr. chordektómie a arytenoidektómie. Resekovaný materiál možno nahradiť mikrovaskulárnymi lalokmi, štiepmi a graftami z rôznych miest, ako sú rebrá a bukálna sliznica [11]. Najčastejšie sú však pri endoskopických metódach používané stenty z rôznych materiálov, napr. Montgomeryho stent (pevný silikón) [14], Aboulkerov stent (teflón) [15], Eliacharov laryngotracheálny stent (silikónová guma) [16]. Podľa metaanalýzy z roku 2021 majú najlepšie výsledky riešenia PGS pacienti, u ktorých bol realizovaný len jeden výkon. Minimalizácia množstva výkonov vedie k lepším výsledkom a dekanylácii pacienta s PGS [3].
Ideálny stent by mal mať päť hlavných vlastností:
- schopnosť prispôsobiť svoj tvar oblasti zadnej časti glottis;
- možnosť bezpečného umiestnenia;
- nevyvolávať reakciu tela na materiál, či tlakovú nekrózu;
- zachovanie adekvátnej fonácie a deglutície;
- jednoduché odstránenie [17].
Ideálny stent v dnešnej dobe neexistuje. Silikónový stent je používaný pri riešení predných glotických stenóz, jeho výhodou je poddajnosť, či minimálna zápalová reakcia v okolitom tkanive [1].
Pri tradičnom chirurgickom riešení stenóz sú používané stenty nachádzajúce sa v celej dutine hrtana. V prípade nami realizovanej metódy sme použili stent len v oblasti vytvoreného tunela. Tento druh stentu svojou veľkosťou a tvarom neobopína celý lumen hrtana a znižuje sa traumatizácia okolitých slizníc.
Dôležitým rozhodnutím v terapeutickom postupe je dĺžka ponechania implantátu. Je potrebné ponechanie stentu do doby kompletnej epitelizácie, čím sa zabráni vzniku restenózy. Pridlhé ponechanie stentu však vedie k útlaku tkaniva a nekróze. V literatúre opisovaná doba ponechávania stentu je 5 dní až 8 týždňov [1, 2].
U nášho pacienta sme sa rozhodli pre obdobie 5 týždňov, avšak doba ponechania stentu by mala byť individuálne zvolená na základe zdravotného stavu pacienta a lokálneho nálezu v oblasti laryngu. Nevýhodou metódy, ktorú sme použili, je potreba dvoch, aj keď krátkych, celkových anestéz.
Záver
Posteriórna glotická stenóza je ťažko liečiteľným stavom s potrebou individuálneho prístupu k pacientovi. Chirurgická intervencia sa zameriava na rozrušenie stenózy, pričom cieľom je dekanylácia pacienta alebo zlepšenie dýchania, zlepšenie hlasu, prehĺtania a zvýšenie kvality života. V prezentovanej kazuistike sa metóda s využitím silikónového stentu javí ako vhodné riešenie u pacienta s posteriórnou glotickou stenózou typu Bogdasarian II, predpokladáme jej potenciálne využitie aj u závažnejších stenóz. Zvolený chirurgický výkon minimalizuje riziko restenózy, viedol k dekanylácii pacienta, zlepšeniu kvality hlasu a celkovej kvality života.
Prehlásenie o strete záujmov
Autorka práce prehlasuje, že v súvislosti s témou, vznikom a publikáciou tohto článku nie je v konflikte záujmov a vznik publikácie nebol podporený žiadnou farmaceutickou firmou. Toto prehlásenie sa týka aj všetkých spoluautorov.
Sources
1. Melley LE, Alnouri G, Sataloff RT. A Novel Surgical Technique for Posterior Glottic Stenosis Using a Silastic Implant. J Voice 2023; 37 (1): 110–116. Doi: 10.1016/j.jvoice.2020.10.022.
2. Bogdasarian RS, Olson NR. Posterior glottic laryngeal stenosis. Otolaryngol Head Neck Surg (1979) 1980; 88 (6): 765–772. Doi: 10.1177/019459988008800625.
3. Kremer C, Jiang R, Singh A et al. Factors Affecting Posterior Glottic Stenosis Surgery Outcomes: Systematic Review and Meta-analysis. Ann Otol Rhinol Laryngol 2021; 130 (10): 1156–1163. Doi: 10.1177/0003489421997278.
4. Hillel AT, Karatayli-Ozgursoy S, Samad I et al. Predictors of posterior glottic stenosis: a multi-institutional case-control study. Ann Otol Rhinol Laryngol 2016; 125 (3): 257–263. Doi: 10.1177/0003489415608867.
5. DeHart AN, Richter GT. Posterior glottic stenosis: management and outcomes. Curr Opin Otolaryngol Head Neck Surg 2020; 28 (6): 414–424. Doi: 10.1097/MOO.0000000000000671.
6. Schneiderová J, Zeleník K, Komínek P. Zadní glotická stenóza. Otorinolaryngol Foniatr 2018; 67 (2): 67–70.
7. Howard NS, Shiba TL, Pesce JE et al. Photodocumentation of the development of type I posterior glottic stenosis after intubation injury. Case Rep Surg 2015; 2015 : 504791. Doi: 10.1155/2015/504791.
8. Lahav Y, Shoffel-Havakuk H, Halperin D. Acquired Glottic Stenosis – The Ongoing Challenge: A Review of Etiology, Pathogenesis, and Surgical Management. J Voice 2015; 29 (5): 646 e641–646 e610. Doi: 10.1016/j.jvoice.2014.10. 012.
9. Rosen C, Simpson CB. Posterior glottic stenosis: endoscopic approach. Operative Techniques in Laryngology. Berlin: Springer; 2008 : 175–180. Doi: 10.1007/978-3-540-68107-6_28.
10. Gardner GM. Posterior glottic stenosis and bilateral vocal fold immobility: diagnosis and treatment. Otolaryngol Clin North Am 2000; 33 (4): 855–878. Doi: 10.1016/s0030-6665 (05) 702 48-6.
11. Lackey TG, Chabuz CA, Fink DS. Posterior Glottic Stenosis: A Review of Surgical Management Outcomes. Int J Head Neck Surg 2022; 13 (1): 47–54. Doi: 10.1016/j.jvoice.2014.10.012.
12. Cates DJ, Magnetta MJ, Smith LJ et al. Novel, anatomically appropriate balloon dilation technique of the glottis to treat posterior glottic stenosis in a 3D-printed model. Laryngoscope 2019; 129 (10): 2239–2243. Doi: 10.1002/lary.27 524.
13. Rosen CA, Wang H, Cates DJ et al. The glottis is not round: Teardrop-shaped glottic dilation for early posterior glottic stenosis. Laryngoscope 2019; 129 (6): 1428–1432. Doi: 10.1002/ lary.27594.
14. Prasanna Kumar S, Ravikumar A, Senthil K et al. Role of Montgomery T-tube stent for laryngotracheal stenosis. Auris Nasus Larynx 2014; 41 (2): 195–200. Doi: 10.1016/j.anl.2013.10.008.
15. Aboulker P, Sterkers JM, Demaldent JE. Modifications apportées à l‘intervention de Réthi. Intérêt dans les sténoses laryngo-trachéales et trachéales. Ann Otol Laryngol 1966; 83 : 98–106.
16. Eliachar I, Nguyen D. Laryngotracheal stent for internal support and control of aspiration without loss of phonation. Otolaryngol Head Neck Surg 1990; 103 (5Pt1): 837–840. Doi: 10.1177/019459989010300531.
17. Zalzal GH. Stenting for pediatric laryngotracheal stenosis. Ann Otol Rhinol Laryngol 1992; 101 (8): 651–655. Doi: 10.1177/000 348949210100804.
ORCID autorov
G. Vidanová 0009-0008-4220-7612,B. Tóth 0009-0003-8434-6032,Ž. Frajková 0000-0003-1957-9297,M. Tedla 0000-0002-3471-7195.Prijaté k recenzii: 10. 2. 2023
Prijaté do tlače: 9. 5. 2023MUDr. Gabriela Vidanová
Foniatrické oddelenie
UN Bratislava
Antolská 11
851 07 Bratislava
gabriela.orovnicka@gmail.comLabels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics
2024 Issue 1-
All articles in this issue
- Editorial
- Netuberkulózní mykobakteriální infekce v dětském věku
- Přínos tenkojehlové aspirační biopsie a klasifikace Bethesda v diagnostice tumorů štítné žlázy – retrospektivní studie
- Jsou naše vyšetřovací metody dostatečně citlivé vzhledem k poškození sluchu hlukem?
- Peroperační využití potencované kontaktní endoskopie k hodnocení maligního potenciálu slizničních lézí hrtanu, validace ELS klasifikace
- PFAPA syndróm u detí, naša skúsenosť s chirurgickou liečbou – prehľadový článok s kazuistikou
- Prvá skúsenosť s použitím silikónového stentu pri riešení posteriórnej glotickej stenózy – kazuistika
- Kavernózní hemangiom temporálního svalu – kazuistika
- Primář MUDr. Pavol Jablonický sedmdesátiletý
- Kurz „Chirurgie kůže hlavy a krku pro pokročilé“ 25. 1. 2024, Hradec Králové
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Přínos tenkojehlové aspirační biopsie a klasifikace Bethesda v diagnostice tumorů štítné žlázy – retrospektivní studie
- PFAPA syndróm u detí, naša skúsenosť s chirurgickou liečbou – prehľadový článok s kazuistikou
- Kavernózní hemangiom temporálního svalu – kazuistika
- Netuberkulózní mykobakteriální infekce v dětském věku
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

