-
Medical journals
- Career
Hammanův syndrom – spontánní pneumomediastinum prezentující se rozsáhlým emfyzémem krku
Authors: M. Hyravý; M. Brož; Richard Salzman
Authors‘ workplace: Klinika otorinolaryngologie a chirurgie hlavy a krku LF UP a FN Olomouc
Published in: Otorinolaryngol Foniatr, 69, 2020, No. 1, pp. 31-34.
Category: Case Reports
Overview
Kazuistika prezentuje případ 39letého pacienta se spontánním pneumomediastinem a rozsáhlým emfyzémem krku. Pacient byl vyšetřen na ORL klinice pro několik hodin trvající zduření na krku, nazolalii, dysfagii a dysfonii. Klinický nález a vyšetření počítačovou tomografií (CT) oblasti krku a mediastina odhalilo pneumome-diastinum s rozsáhlým podkožním emfyzémem krku bez jasné vyvolávající příčiny. Následná bronchoskopie byla bez nálezu patologie. Po vyloučení jiné etiologie byla stanovena diagnóza spontánního pneumomediastina –Hammanova syndromu. Třetí den hospitalizace byl pacient pro výraznou regresi nálezu, bez klinických obtíží propuštěn do domácí péče. Práce poukazuje na nepříliš závažné, ale dramaticky vypadající onemocnění, které může být zaměněno s celou řadou nemocí s významnou morbiditou a mortalitou a které vyžadují výrazně agresivnější léčbu.
Klíčová slova:
spontánní pneumomediastinum – podkožní emfyzém – Hammanův syndrom
ÚVOD
Spontánní pneumomediastinum (SPM) je definováno přítomností volného vzduchu v mediastinu bez prokazatelné vyvolávající příčiny (10). Vzhledem k anatomické spojitosti mediastina a krčních prostor je četnost příznaků v ORL oblasti vysoká (13). Právě podkožní emfyzém krku může být dominantním příznakem vedoucím pacienta k návštěvě ORL pracoviště. Onemocnění je charakterizováno benigním průběhem s rychlou spontánní úpravou. Před stanovením této diagnózy je vždy nutné vyloučit jiné závažné příčiny pneumomediastina (PM) a podkožního emfyzému (6).
VLASTNÍ KAZUISTIKA
Muž, 39 let, byl vyšetřen na našem pracovišti pro 7 hodin trvající pocit otoku krku, nazolalii, dysfagii a dysfonii. Pacient si nebyl vědom vyvolávajícího momentu obtíží, trauma krku či hrudníku negoval, stejně jako usilovný kašel a zvracení. Anamnesticky byl bez chronického onemocnění a trvalé medikace. V lokálním nálezu dominovala krepitace způsobená výrazným podkožním emfyzémem krku zasahujícím od dolního okraje dolní čelisti až do oblasti nadklíčku a jugula. Dýchací cesty byly volné, bez známek otoku, ostatní nález v ORL oblasti rovněž zcela fyziologický. Pro výše uvedené klinické projevy bylo provedeno vyšetření počítačovou tomografií (CT) krku a mediastina současně s aplikací kontrastní látky per os k vyloučení perforace jícnu. Na CT vyšetření byl popsán emfyzém měkkých tkání krku a pneumomediastinum, bez známek pneumothoraxu či perforace jícnu (obr. 1, 2, 3). Po vyšetření byl pacient přijat na naši kliniku k observaci a empiricky byla podána antibiotika. Provedená laboratorní vyšetření nevykazovala patologické hodnoty. Pro nález pneumomediastina bylo doplněno plicní vyšetření včetně bronchoskopie, které neodhalilo žádnou patologii v oblasti plic a bronchiálního stromu. Na základě provedených vyšetření byla per exclusionem stanovena diagnóza spontánního pneumomediastina – Hammanova syndromu. V průběhu hospitalizace došlo rychle ke zlepšení subjektivních obtíží i klinického nálezu. Pacient byl proto třetí den hospitalizace pro dobrý stav propuštěn do domácí péče.
Image 1. CT snímek krku (axiální rovina) 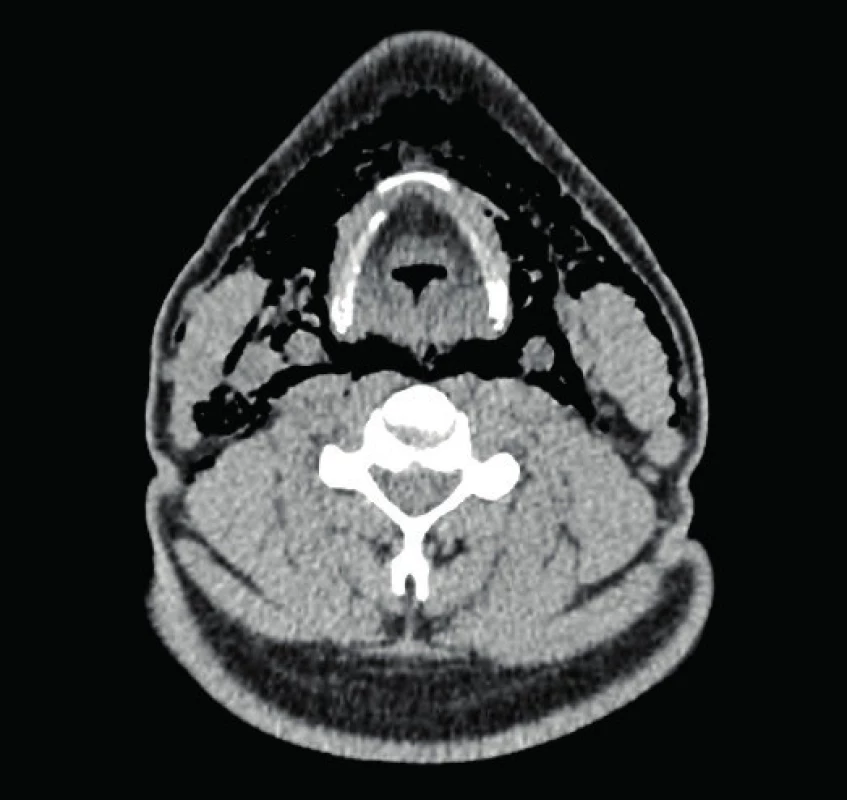
Image 2. CT snímek krku (koronární rovina) 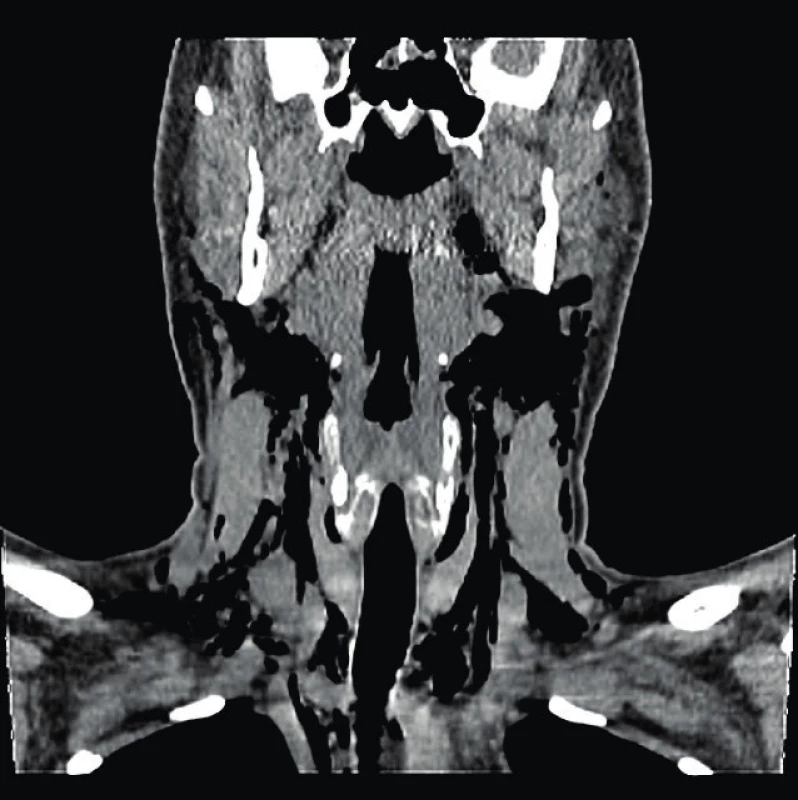
Image 3. CT snímek mediastina (koronární rovina) 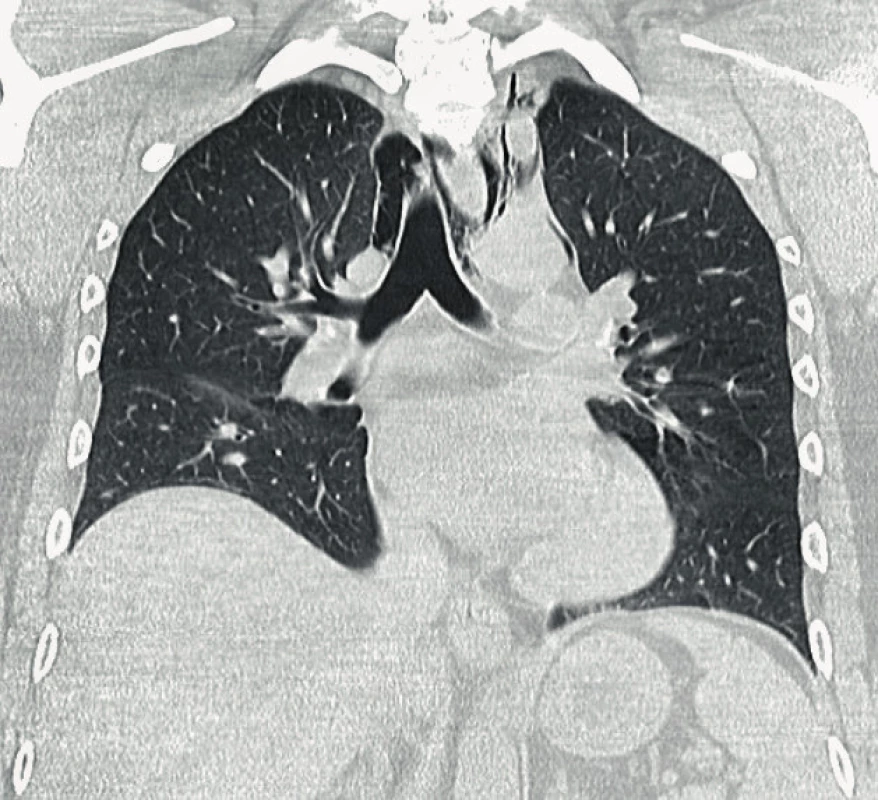
DISKUSE
Pneumomediastinum je stav charakterizovaný přítomností vzduchu v mediastinu. Jako SPM označujeme případy, kdy nebyla nalezena jasná vyvolávající příčina tohoto stavu, přičemž spektrum onemocnění a výkonů predisponujících ke vzniku PM je široké (tab. 1). Jako první tuto klinickou jednotku popsal L. V. Hamman v roce 1939, po kterém nese svůj název – Hammanův syndrom (3, 10, 15, 16).
Table 1. Příčiny pneumomediastina a podkožního emfyzému u dětí a dospělých (upraveno podle Mihál V. et al. (10)) 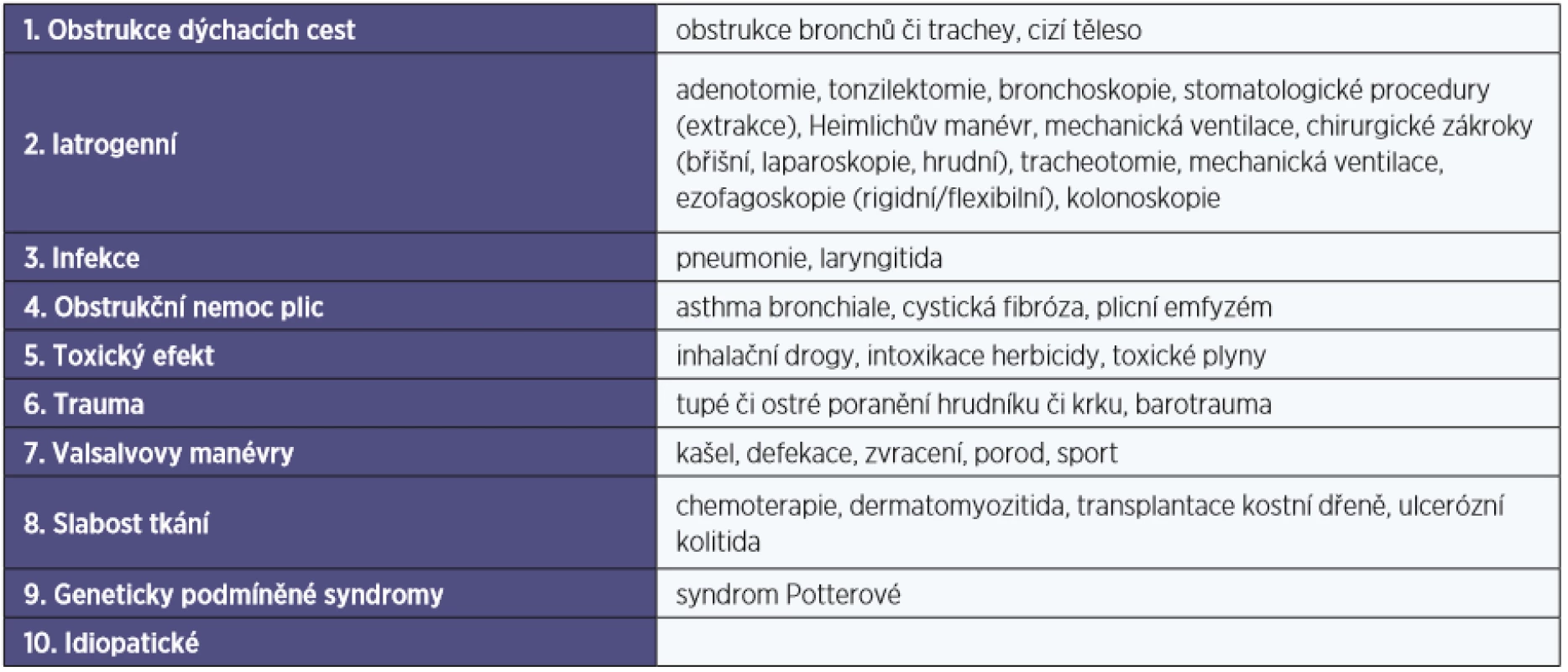
Incidence se podle různých autorů výrazně liší v rozmezí 1 : 10 000–100 000 dospělých pacientů. Nicméně se předpokládá, že i vzhledem k různě vyjádřeným klinickým obtížím je incidence v populaci ještě vyšší (2, 13). Typicky postihuje muže (70 %) ve věku 18–25 let (13). Další charakteristickou skupinu tvoří těhotné ženy, kdy ke vzniku SPM s doprovodnými jevy dochází v průběhu porodu s incidencí 1 : 100 000 (4, 5, 9). Anamnesticky lze zjistit pravděpodobný vyvolávající moment v 57 % případů. Nejčastěji je SPM spojováno s Valsalvovým manévrem, záchvatem bronchiálního astmatu, fyzickou zátěží při sportu, zvracením, usilovnou defekací, kašlem, funkčními plicními testy, porodem či inhalací některých drog (9, 13).
Patofyziologický mechanismus vzniku je založen na rozdílu tlaku na membráně terminálních alveolů. Při nadměrném tlaku dojde k ruptuře jejich stěny a uvolnění vzduchu do plicního intersticia, aniž by při tom byla porušena plicní pleura. Následně dochází k šíření vzduchu podél broncho - alveolárního cévního svazku směrem k plicnímu hilu a dále až do retrofaryngeálního prostoru, perikardu či retroperitonea. Prvně tento patofyziologický mechanismus popsali M. T. Macklin a C. C. Macklin roku 1944 (8, 13). Vzhledem k anatomické návaznosti mediastina a krčních prostor je vznik emfyzému v této oblasti častý.
Mezi běžné projevy Hammanova syndromu patří bolesti na hrudi (76 %), subkutánní emfyzém krku (62 %) a dušnost (50 %). Dále může být přítomen kašel, rhinolalie, dysfonie či dysfagie. Krční symptomy jsou u Hammanova syndromu běžné a v některých případech představují hlavní klinickou manifestaci tohoto syndromu (5, 6, 7, 13, 14).
Diagnostika Hammanova syndromu je založena na anamnéze, klinickém nálezu a zobrazovacích metodách. Zlatým standardem v diagnostice je CT hrudníku a krku, které zobrazí PM a rozsah emfyzému a na rozdíl od prostého rtg snímku hrudníku je schopno odhalit i méně rozsáhlou kolekci vzduchu v mediastinu. Právě nález vzduchové kolekce disekující podél bronchoalveolárního svazku do plicního hilu je znám jako Macklinův efekt, který pomáhá odlišit respirační příčinu od jiných příčin PM (11). Současně je nutné vyloučit perforaci jícnu buď pomocí rtg zobrazení polykacího aktu, nebo jako součást CT vyšetření. Výše uvedená vyšetření by měla být provedena vždy před stanovením diagnózy SPM. Laboratorní diagnostika v tomto případě nemá výrazný přínos (1, 7, 13).
Diferenciální diagnostika je nedílnou součástí stanovení správné diagnózy. Jelikož Hammanův syndrom jako takový je obvykle nezávažné onemocnění s tendencí k rychlé spontánní úpravě, je nutné jej odlišit od závažných stavů, které vyžadují zcela odlišný přístup a jsou zatíženy výrazně vyšší morbiditou a mortalitou. Mezi tyto stavy patří především primární pneumotorax, plicní embolie, koronární syndrom, ruptura tracheobronchiálního stromu a perforace jícnu (7). Právě perforace jícnu by měla být v takovýchto případech vyloučena jako první. Obzvláště při anamnéze zvracení je nutné pomýšlet na Boerhaaveho syndrom – rupturu stěny jícnu při úporném zvracení v důsledku zvýšení intraluminálního tlaku při poruše relaxace krikofaryngeálního svěrače. Tento stav je spojen s mortalitou v 30–50 % i přes časnou a intenzivní terapii (13). V případě již stanovené diagnózy Hammanova syndromu je léčba konzervativní. Je dostačující klidový režim a podání analgetik podle potřeby pacienta (1, 2, 12, 13). Na profylaktické podání antibiotik či omezení perorálního příjmu zatím není jednotný náhled a jejich indikace se na jednotlivých pracovištích liší (1, 13).
ZÁVĚR
Hammanův syndrom je poměrně vzácnou klinickou jednotkou. I přes patofyziologický proces vzniku, který je lokalizován mimo oblast otorinolaryngologie, se vzhledem k častým projevům v oblasti hlavy a krku jedná o onemocnění, se kterým se otorinolaryngolog může ve své praxi setkat. Onemocnění je dobře diagnostikovatelné na základě anamnézy a za použití zobrazovacích metod, především CT vyšetření. Jedná se o onemocnění, jehož diagnóza je stanovena per exclusionem a které má benigní průběh s tendencí k rychlé spontánní úpravě a nevyžaduje zvláštní terapii.
Poděkování
Práce byla podpořena institucionální podporou MZ ČR – RVO (FNOL 00098892) a interním grantem Univerzity Palackého v Olomouci IGA LF 2018-06.
Prohlášení o střetu zájmu
Autor práce prohlašuje, že v souvislosti s tématem, vznikem a publikací tohoto článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny žádnou farmaceutickou firmou. Toto prohlášení se týká i všech spoluautorů.
Adresa ke korespondenci:
MUDr. Martin Hyravý
Klinika otorinolaryngologie a chirurgie hlavy a krku LF UP a FN Olomouc
I. P. Pavlova 185/6
779 00 Olomouc
e-mail: Martin.Hyravy@fnol.cz
Sources
1. Alves, G. R. T., Silva, R. V. A., Correa, J. R. M. et al.: Spontaneous pneumomediastinum (Hamman’s syndrome). J Bras Pneumol, 38, 2012, 3, s. 404–407.
2. Grapatsas, K., Tsilogianni, Z., Leivaditis, V. et al.: Hamman‘s syndrome (spontaneous pneumomediastinum presenting as subcutaneous emphysema): A rare case of the emergency department and review of the literature. Resp Med Case Rep, 23, 2018, s. 63–65.
3. Hamman, L.: A note on the mechanism of spontaneous pneumothorax. Ann Intern Med, 13, 1939, 6, s. 923–927.
4. Cho, C., Parratt, J. R., Smith, S. et al.: Spontaneous pneumomediastinum (Hamman´s syndrome): a rare cause of postpartum chest pain. BMJ Case Rep, 2015. Dostupné z doi:10.1136/bcr-12-2010-3603
5. Kouki, S., Fares, A. A.: Postpartum spontaneous pneumomediastinum ‘Hamman’s syndrome’. BMJ Case Rep, 2013. Dostupné z doi:10.1136/bcr-2013-010354
6. Langwieler, T. E., Steffani, K. D., Bogoevski, D. P. et al.: Spontaneous Pneumomediastinum, Ann Thorac Surg. 78, 2004, 2, s. 711–713.
7. Macia, I., Moya, J., Ramos, R. et al.: Spontaneous pneumomediastinum: 41 cases, Eur J Cardiothorac Surg, 31, 2007, 6, s. 1110–1114.
8. Macklin, M., Macklin, C.: Malignant interstitial emphysema of the lungs and mediastinum as an important occult complication in many respiratory diseases and other conditions: interpretation of the clinical literature in the light of laboratory experiment. Medicine, 23, 1944, s. 281–358.
9. Majer, S., Graber, P.: Postpartum pneumomediastinum (Hamman’s syndrome), Can Med Assoc J, 177, 2007, 1, s. 32.
10. Mihál, V., Michálková, K., Wiedermann, J. et al.: Spontánní pneumomediastinum s podkožním emfyzémem. Pediatr Praxi, 2005, 4, s. 206–208.
11. Murayama, S., Gibo, S.: Spontaneous pneumomediastinum and Macklin effect: Overview and appearance on computed tomography. World J Radiol, 6, 2014, 11, s. 850–854.
12. Spronk, P. E., Landheer, W., Wessels, F. et al.: Hamman’s syndrome. Neth J Crit Care, 15, 2011, 1, s. 30–31.
13. Takada, K., Matsumoto, S., Hiramatsu, T. et al.: Spontaneous pneumomediastinum: an algorithm for diagnosis and management. Ther Adv Respir Dis, 3, 2009, 6, s. 301–307.
14. Trčka, O., Slouka, D.: Spontánní pneumomediastinum po požití amfetaminu, Otorinolaryng a Foniat (Prague), 67, 2018, 1, s. 28–31.
15. Tytherleigh, M. G., Connolly, A. A., Handa J. L.: Spontaneous pneumomediastinum. J Accid Emerg Med, 14, 1997, 5, s. 333–343.
16. Wilkinson, C. G., Adams, P. C.: Pneumomediastinum in a trumpeter diagnosed by the presence of Hamman’s crunch. BMJ Case Rep, 2012. Dostupné z doi:10.1136/bcr-2012-007304
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2020 Issue 1-
All articles in this issue
- Screening sluchu novorozenců – současný stav a jak dále?
- Perioperační komplikace FESS na ORL oddělení Nemocnice České Budějovice, a.s., v letech 2000–2017
- Rizikové faktory vzniku komplikácií operácií štítnej žľazy
- Přehled nejčastějších lokálních komplikací onkologické léčby nádorů hlavy a krku
- Hammanův syndrom – spontánní pneumomediastinum prezentující se rozsáhlým emfyzémem krku
- Dislokace hlasové protézky do prevertebrálního prostoru – vzácná komplikace
- Nodulární fasciitida pravé tváře s průkazem MYH9-USP6 fúzního genu
- Výsledky voleb do výboru společnosti 2019
- 32. mezinárodní kurz endoskopické endonazální chirurgie
- 19. ORL Vincentka Fórum
- XXV. beskydský ORL den „Stárnoucí otorinolaryngolog“
- Zpráva z Central European Endoscopic Ear Surgery Course
- Primár MUDr. Ján Tedla (1930–2019)
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Rizikové faktory vzniku komplikácií operácií štítnej žľazy
- Perioperační komplikace FESS na ORL oddělení Nemocnice České Budějovice, a.s., v letech 2000–2017
- Přehled nejčastějších lokálních komplikací onkologické léčby nádorů hlavy a krku
- Screening sluchu novorozenců – současný stav a jak dále?
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

