-
Medical journals
- Career
Papilární karcinom v mediální krční cystě
: J. Kučerová 1; R. Holý 1; B. Kratochvílová 1; Jenšovský 2; E. Traboulsi 3; T. Belšan 4; J. Astl 1,5
: Klinika ORL 3. LF UK a ÚVN Praha 1; Endokrinologická ambulance, Benešov 2; Oddělení patologie ÚVN Praha 3; Radiodiagnostické oddělení ÚVN Praha 4; Klinika ORL a chirurgie hlavy a krku, 1. LF UK a FN Motol, Praha 5; Katedra ORL, IPVZ, Praha 6
: Otorinolaryngol Foniatr, 64, 2015, No. 4, pp. 224-228.
: Case Reports
Výskyt karcinomu (WDTC) v mediální krční cystě (TGDC) současně s nálezem benigní histologie štítné žlázy je vzácné onemocnění (2, 9, 13, ), často diagnostikováno náhodně. V literatuře je popsána možnost maligní transformace multifokálně se vyskytující tkáně štítné žlázy (12, 14). Je proto velmi důležité na tuto možnost myslet v diferenciální diagnostice.
Klíčová slova:
mediální krční cysta, maligní transformace, multifokální výskyt, papilární karcinom štítné žlázyÚVOD
Mediální krční cysta vzniká z epitelu ductus thyreoglossus. Ductus thyreoglossus je reziduem při embryonálním sestupu štítné žlázy od foramen caecum kořene jazyka ve střední čáře dolů za jazylkou až do úrovně prstencové chrupavky (2, 3, 7). Nejčastější lokalizace cysty je těsně pod jazylkou ve střední čáře a bývá diagnostikována v dětství i v dospělosti. Charakteristický je její souhyb s polykáním.
V literatuře jsou popsány případy současně se vyskytujícího papilárního karcinomu ve štítné žláze i v mediální krční cystě (4, 6), ale primární malignity v ductus thyreoglossus jsou vzácné (9, 11, 15). V tom případě jde většinou o papilární karcinom štítné žlázy (2, 13). Jiné typy - spinocelulární karcinomy, smíšené folikulární-papilární karcinomy nebo adenokarcinomy jsou ještě vzácnější (13, 15). Ženy jsou postiženy častěji než muži v poměru cca 2 : 1 (8).
CÍLE
Cílem této práce je podat zprávu o případu samostatně se vyskytujícího papilárního karcinomu v mediální krční cystě a diferenciálně diagnostický a terapeutický postup.
KAZUISTIKA
50letá žena, čtyři roky sledována na endokrinologii pro polynodózní eufunkční strumu. K ORL vyšetření byla odeslána pro rezistenci na krku lokalizovanou submentálně nad jazylkou v hluboké svalové vrstvě. Tato rezistence byla zdokumentována při prvním vyšetření na ORL klinice a MRI vyšetřením (obr. 1).
1. Zobrazení krku v T2 vážených obrazech. 1a–sagitální rovina, 1b–axiální rovina (potlačení signálu tuku), šipky označují komplexní útvar průměru 15 mm, se stěnou nízkého signálu šíře 1-2 mm. Obsah cytoidu je nehomogenní, středního signálu. V dif. dg. útvaru byla uvedena mediální krční cysta. 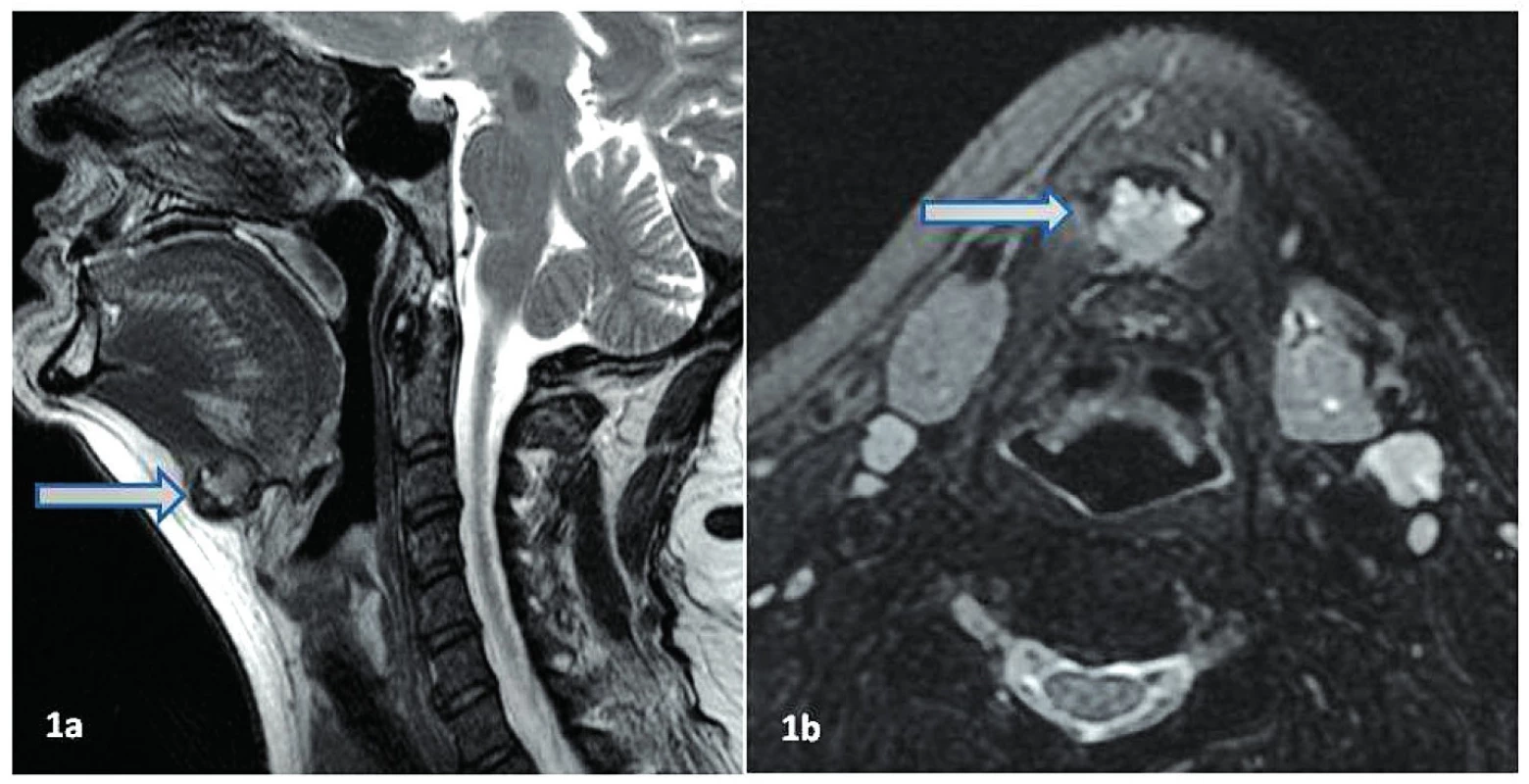
K další kontrole na ORL kliniku se nemocná dostavila ale až po čtyřech letech s indikací od endokrinologa k totální tyreoidektomii pro polynodózní strumu. Z klinického vyšetření v té době byly na krku submandibulárně v oblasti Ib, IIa vlevo hmatné dvě drobné rezistence, ale v submentálním prostoru rezistence hmatná nebyla, regredovala a kontrolní MRI nebylo provedeno. FNAB štítné žlázy bylo odebráno z lobus pyramidalis a uzavřeno: málobuněčný nátěr, onkologickou diagnózu nelze potvrdit ani vyloučit (Bethesda II-III.). Pacientku jsme indikovali k totální tyreoidektomii a revizi submentálního prostoru. Během operace byly odebrány lymfatické uzliny z oblasti Ib a IIa vlevo (5) a odeslány k peroperační histologii, která byla bez nálezu nádoru. Při revizi submentálního prostoru nebyla nalezena jiná patologie. Totální tyreoidektomie byla dokončena zcela bez komplikací. Závěrem definitivní histologie byla polynodózní struma. Pooperační kontroly ambulantně probíhaly dle standardního schématu, hojení bylo dobré, nemocná neměla parestezie a funkce n. laryngeus recurens byly oboustranně bez deficitu.
Za 3 měsíce při kontrole byla u nemocné zjištěna enormní progrese submandibulární rezistence, která měla tužší konzistenci. Provedené MRI (obr. 2) potvrdilo, že jde velice pravděpodobně o mediální krční cystu, v jejímž centru je uzlovitá, mírně se sytící solidní složka, suspektní tumor. Krční lymfadenopatie nebyla dle magnetické rezonance potvrzena.
2. Zobrazení krku po čtyřech letech v T2 vážených obrazech. 2a–sagitální rovina, 2b–axiální rovina (potlačení signálu tuku), výrazná progrese patologického útvaru při jazylce. Solidně cystický polycyklicky konturovaný útvar má rozměry 60x30x30 mm, šipka označuje solidní část patologického procesu. 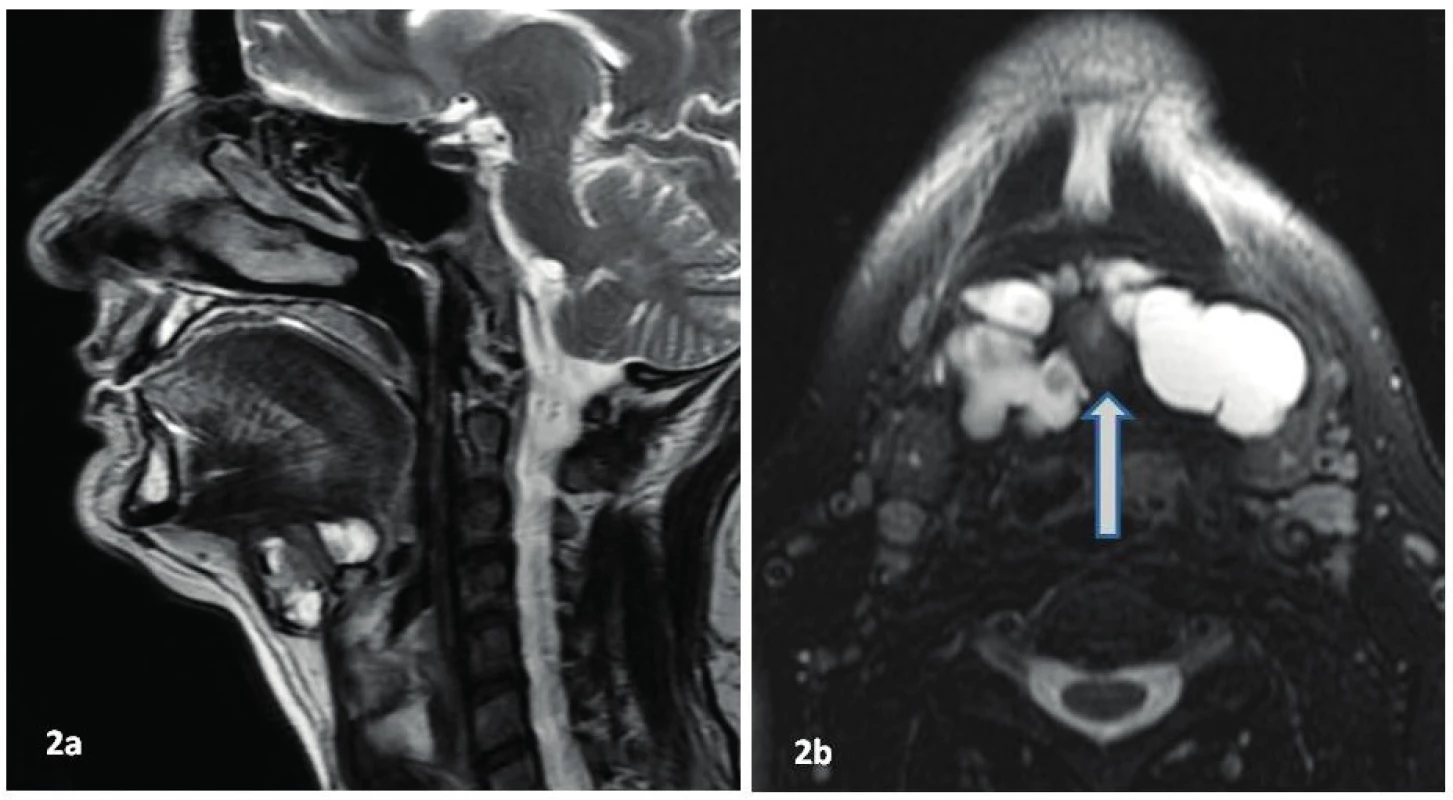
Byla provedena resekce – Sistrunkova operace (3, 6, 8-15). Výkon proběhl bez komplikací, pooperační hojení bylo dobré. Konečná histologie odhalila struktury papilárního karcinomu se všemi cytologickými i morfologickými atributy – četné kalcifikace vzhledu psamomatózních tělísek, nádorové struktury v luminech štěrbinovitých prostor, známky nádorové angioinvaze (obr. 3, obr. 4). Nádorové struktury nepřesáhly hranice excize.
3. Papilární karcinom v mediální krční cystě (mikroskopické zvětšení 100x). 
4. Papilární karcinom v mediální krční cystě (mikroskopické zvětšení 400x). 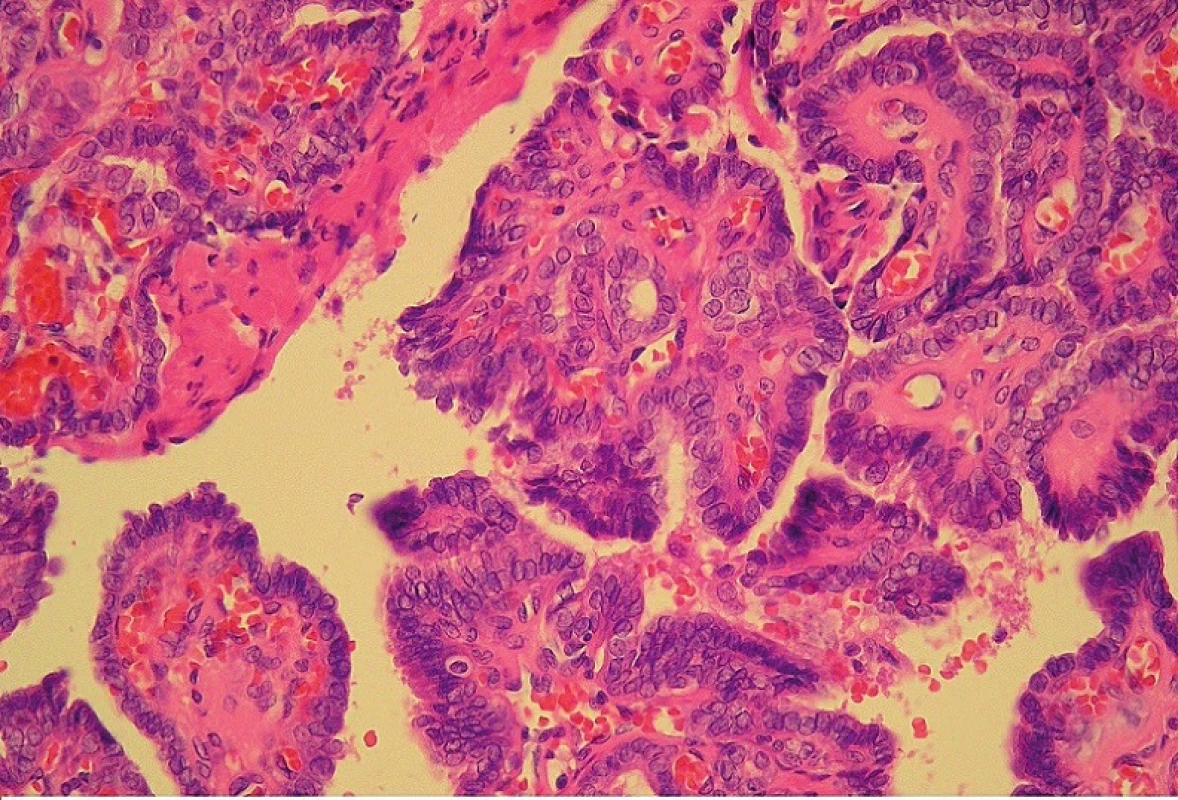
Po operacích je pacientka dispenzarizována na ORL klinice, na endokrinologii a na Klinice nukleární medicíny. Dva měsíce po operaci byla nemocné podána tyreoeliminační aktivita 131I v dávce 3,7 GBq, bez přesunu na postterapeutické scinti při nízké hladině TGL. 26 měsíců po operaci bylo nemocné aplikováno p.o.diagnostické Na-131I o aktivitě 110 MBq, bez nálezu patologické ložiskové akumulace 131I. Kontrolní sonografie krku je opakovaně bez nálezu lokální recidivy a krční lymfadenopatie po dobu již 45 měsíců.
DISKUSE
Předpokladem účinné léčby je stanovení diagnózy (13, 14). Diferenciálně diagnostická rozvaha v případě, že klinický, radiologický i cytologický nález na štítné žláze je negativní, zahrnuje otázku: Je možné štítnou žlázu ponechat in situ? Je Sistrunkova operace dostačujícím řešením pro pacienty s cytologicky diagnostikovaným tyroidálním karcinomem v mediální krční cystě? Druhá otázka zní: Je možné provedení totální tyreoidektomie samostatně u pacienta s anamnestickým údajem existence mediální krční cysty bez připojení Sistrunkovy resekce?
V případě klinicky nesuspektní mediální krční cysty je doporučeno provedení Sistrunkovy operace a její histologická verifikace. V diagnostice nádorů štítné žlázy a nádorů v mediální krční cystě je cytologické vyšetření pomocí aspirační biopsie tenkou jehlou (FNAB) velkým přínosem (2, 4, 5, 9). V případě suspekce na nádor v TGDC nebo karcinom štítné žlázy (dle FNAB Bethesda III-VI) je kromě Sistrunkovy operace nutné doplnit totální tyreoidektomii (TTE) (schéma 1) (4, 10, 11, 14). Operace je s /anebo bez krční disekce, dle přítomnosti patologické lymfadenopatie.
Schéma 1 Evidence-Based-Algoritmus (14). Diferenciálně-diagnosticko-terapeutický postup při suspekci na tumor v mediální krční cystě. 
Veškerá resekovaná tkáň je odeslána k histologické verifikaci. V případě malignity je do terapie zařazena aplikace radiojódu (11, 14). Podmínkou úspěchu terapie radiojódem je provedení radikální operace - Sistrunkova resekce a TTE (13), jinak by byl radiojód vychytáván tkání štítné žlázy a ne eventuálně zbytkovým tumorem (13, 14).
Při TTE je třeba odstranit zcela všechny části štítné žlázy, spolu s lobus pyramidalis a dalšími možnými embryonálními ektopickými lokalizacemi (3, 4, 12). K odhalení možných ektopických ložisek je indikováno provedení scintigrafie, nejlépe s použitím značeného radiojódu (1, 12, 14).
Po provedení TTE je možné sledovat hladiny tyreoglobulinu, indikátoru růstu a množení tyreocytů, jako tumor markeru (14). Pro postresekční hypotyreózu je dle indikace endokrinologa následně nasazena substituční hormonální terapie.
Pokud je dle indikace FNAB při Bethesda I-II provedena jen Sistrunkova operace s benigní histologií (anebo je maligní ložisko do 1 cm), je možné pacienta nadále jen sledovat (2). Nelze poté ale zařadit terapii radiojódem. Stejně tak nevýtěžné by bylo použití hodnot tyreoglobulinu jako tumor markeru (2, 14). Nenásleduje poté ale substituční hormonální terapie. Při pravidelných kontrolách sledujeme fyzikální vyšetření, SONO krku se zaměřením na štítnou žlázu a lymfatické uzliny, celotělové scintigrafické vyšetření s použitím značeného radiojódu (13, 14).
Z literatury a popisu případu je zjevné, že v případě indikace TTE u pacienta s anamnestickým údajem nebo současným nálezem TGDC je doporučeno provedení výkonu v jedné době - TTE a Sistrunkova operace (4).
ZÁVĚR
V případech karcinomu štítné žlázy v mediální krční cystě či v ductus thyreoglossus, provádíme terapii vždy kombinovanou – Sistrunkova operace spolu s totální tyreoidektomií. Poté následuje vždy terapie radiojódem.
Pooperační onkologický screening – v prvním roce 3x klinické a sonografické vyšetření, dále hladiny tumoru markerů (tyreoglobulin) 6, 12 a 24 měsíců po ukončení chirurgické terapie (2).
Prognóza u adekvátně léčeného onemocnění je obecně považována za dobrou (13).
Grantová podpora: Tato práce byla podpořena grantem MO 1012.
Adresa ke korespondenci:
MUDr. Jarmila Kučerová
Klinika ORL 3. LF UK a ÚVN
U Vojenské nemocnice 1200
169 02 Praha 6
e-mail: jarmila.kucerova@uvn.cz
Sources
1. Astl, J.: Chirurgická léčba nemocí štítné žlázy. Maxdorf, 2013.
2. Basu, S., Shet, T., Borges, A. M.: Outcome of primary papillary carcinoma of thyroglossal duct cyst with local infiltration to soft tissues and uninvolved thyroid. Indian J. Cancor, 46, 2009, s. 169-170.
3. Astl, J., Betka, J., Vlček, P.: Heterotopy of thyroid tissue-a modified therapeutical approach. Neuro. Endocrinol. Lett., 22, 2001, 4, s. 263-269.
4. Astl, J., Dušková, J., Kraus, J., Vlček, P., Kodet, R., Laštůvka, P., Betka, J.: Coincidence of thyroid tumor and thyroglossal duct remnants. Review of the literature and presentation of three cases. Tumori, 89, 2003, 3, s. 314-320.
5. Čelakovský, P., Plzák, J., Betka, J. et al.: Krční metastázy. Tobiáš, 2012.
6. Demir, D., Suoglu, Y., Guven, M., Kapran, Y.: Simultaneous existence of papillary carcinoma in the thyroid gland and thyroglossal duct cyst in two patients. Kulak Burun Bogaz Ihtiz Derg, 15, 2005, 3-4, s. 78-82.
7. Falvo, L., Giacomelli, L., Vanni, B., Marzollo, A., Guerriero, G., De Antoni, E.: Papillary carcinoma in thyreoglossal duct cyst: case report and literature review. Int. Surg., 91, 2006, 3, s. 141-146.
8. Hilger, A. W., Thompson, S. D., Smallman, L. A., Watkinson, J. C.: Papillary carcinoma arising in a thyroglossal duct cyst: a case report and literature review. J. Laryngol. Otol., 109, 1995, 11, s. 1124-1127.
9. Mahnke, C. G., Janig U., Werner, J. A., Rudert, H.: Primary papillary carcinoma of the thyreoglossal duct: case report and review of the literature. Auris Nasus Larynx, 1994, s. 258-263.
10. Motamed, M., McGlashan, J. A.: Thyreoglossal duct carcinoma. Cur. Opion Otolaryngal. Head Neck Surg., 12, 2004, 2, s. 106-109.
11. Murali, S., Nagasundaram, J., Raghunandhan, S., Natarajan, K., Kameswaran, M., Chowdary, A.: Papillary carcinoma in a supra hyoid thyroglossal duct cyst - an unusual presentation. Indian J. Otolaryngol. Head Neck Surg., 2009.
12. Nakazawa, T., Kondo, T., Tahara, I., Kasai, K., Inoue, T., Oishi, N., Mochizuki, K., Kubota, T., Katoh, R.: Multicentric occurrence of multiple papillary thyroid carcinomas HUMARA and BRAF mutation analysis. Cancer Med., 17, 2015.
13. Park, M. H., Yoon, J. H., Jegal, I. J., Shin, J. S.: Papillary thyroglossal duct cyst carcinoma with synchronous occult papillary thyroid microcarcinoma. Yonsei Med. J., 2010.
14. Senthilkumar, R., Neville, J. F., Aravind, R.: Malignant thyroglossal duct cyst with synchronous occult thyroid gland papillary carcinoma. Indian J. Endocrinol. Metab., 2013
15. Weiss, S. D., Orlich, C. C.: Primary papillary carcinoma of a thyroglossal duct cyst: Report of a case and literature review. British Journal of Surgery, 87–89, 1991.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2015 Issue 4-
All articles in this issue
- Incidental Parathyroidectomy in Surgical Treatment of Thyroid Gland Diseases
- Increasing Incidence of HPV Related Oropharyngeal Cancers
- Psychogenic Disorder on Hearing in Children
- Inflammatory Pseudotumor of Temporal Bone
- Papillary Carcinoma in a Medial Cervical Cyst
- Value of Narrow Band Imaging (NBI) in Management of Leukoplakia
- Surgical Treatment of Rhinophyma
- Infrared Lasers versus Classical Technique in Tonsillectomy
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Inflammatory Pseudotumor of Temporal Bone
- Increasing Incidence of HPV Related Oropharyngeal Cancers
- Psychogenic Disorder on Hearing in Children
- Papillary Carcinoma in a Medial Cervical Cyst
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

