-
Medical journals
- Career
Atypická forma Menierovej choroby
: S. Krempaská; J. Kovaľ
: Klinika otorinolarnygológie a chirurgie hlavy a krku UNLP, Košice primár prof. MUDr. J. Kovaľ CSc.
: Otorinolaryngol Foniatr, 63, 2014, No. 1, pp. 37-40.
: Case History
Hydrops kochley je nezvyčajný variant Menierovej choroby prejavujúci sa poruchou sluchu, tinitom a pocitom plnosti či zaľahnutia. Ataky závratu u tejto skupiny pacientov chýbajú.
V práci prezentujeme súbor 16 pacientov, ktorí boli na našom pracovisku liečení pre hydrops kochley v priebehu posledných dvoch rokov.
Všetci pacienti podstúpili konzervatívnu liečbu. U štyroch bola medikamentózna liečba vysoko účinná, došlo k úprave sluchu na normu. U troch sa liečba doplnila o intratympanické podávanie depotných kortikoidov. U piatich konzervatívna účinná nebola, štyria z nich podstúpili chirurgickú liečbu – dekompresiu saccus endolymphaticus.
Základné princípy liečby Menierovej choroby sú dané jej vývojovým štádiom. Medikamentózna liečba je zvyčajne úspešná v prvom a druhom štádiu, kým chirurgická intervencia je rezervovaná pre tretie a štvrté štádium choroby. V prípade zlyhania konzervatívnej liečby je možné pristúpiť k chirurgickej liečbe aj v druhom štádiu choroby. Liečba a prístup k pacientom aj napriek štandardom v liečbe musí byť individuálny.Kľúčové slová:
Menierova choroba, hydrops kochley, závratyÚVOD
Menierova choroba je progresívna choroba vnútorného ucha, charakterizovaná pocitom plnosti, tinitom, fluktuujúcou poruchou sluchu a závratmi (1, 2, 7, 8, 9, 12). Ak sú v klinickom obraze prítomné všetky symptómy, hovoríme o plne vyvinutej alebo kompletnej Menierovej chorobe.
Okrem tejto kompletne vyvinutej Menierovej choroby existujú aj ďalšie jej varianty, keď je postihnutá iba jedna časť vnútorného ucha – kochlea alebo vestibulum.
Pri kochleárnom variante Menierovej choroby dochádza k akumulácii endolymfy výlučne v kochleárnej časti vnútorného ucha, vestibulárna časť ostáva bez postihnutia. Anatomicky má slimák tvar špirály, ktorá sa vynie v 2 a pol závite smerom nahor. Priestor v ductus cochlearis v oblasti apexu je užší ako v oblasti bázy, preto je zvyčajne v tejto lokalite zmyslový epitel citlivejší na tlakové zmeny tekutín v porovnaní so širšou bázou. To vysvetľuje prečo sa hydrops kochley prejaví poruchou sluchu prevažne na hlbokých frekvenciách (apex) a nie na vysokých frekvenciách (báza kochley) (9).
Ďalšími sprevádzajúci príznakmi choroby sú tinitus, ktorý je na začiatku menlivý, no postupne silnie, nie zriedka sa stáva trvalým a pocit tlaku v uchu, ktorý v úvodných štádiách môže aj na krátky čas spontánne ustúpiť.
Hydrops kochley je nezvyčajný variant Menierovej choroby, ktorý sa tiež nazýva ako inkompletná alebo atypická forma Menierovej choroby. Existujú však názory, že ide o prvé štádium tejto choroby, ktoré sa prejavuje neúplnou symptomatológiou. Pri progresii choroby sa hydrops v priebehu rokov rozšíri aj na vestibulum, čo sa prejaví skompletizovaním symptomatológie o ataky závratov (9, 10).
Práca poukazuje na existenciu viacerých fo-riem Menierovej choroby, upozorňuje na ťažkosti v diagnostike a rozoberá vhodnosť výberu liečebných modalít. Diskusia poskytuje analýzu výsledkov liečby 16 pacientov s kochleárnou formou Menierovej choroby.
MATERIÁL A METODIKA
Súbor pacientov pozostáva z 16 pacientov vyšetrených a liečených pre inkompletnú Menierovu chorobu (hydrops kochley). V súbore bolo 13 žien a 3 muži. Najmladší pacient mal 18 rokov, najstarší 64 rokov (vekový priemer bol 42,4 rokov) (tab. 1).
1. Tabuľka zobrazuje súbor pacientov s hydropsom kochley. 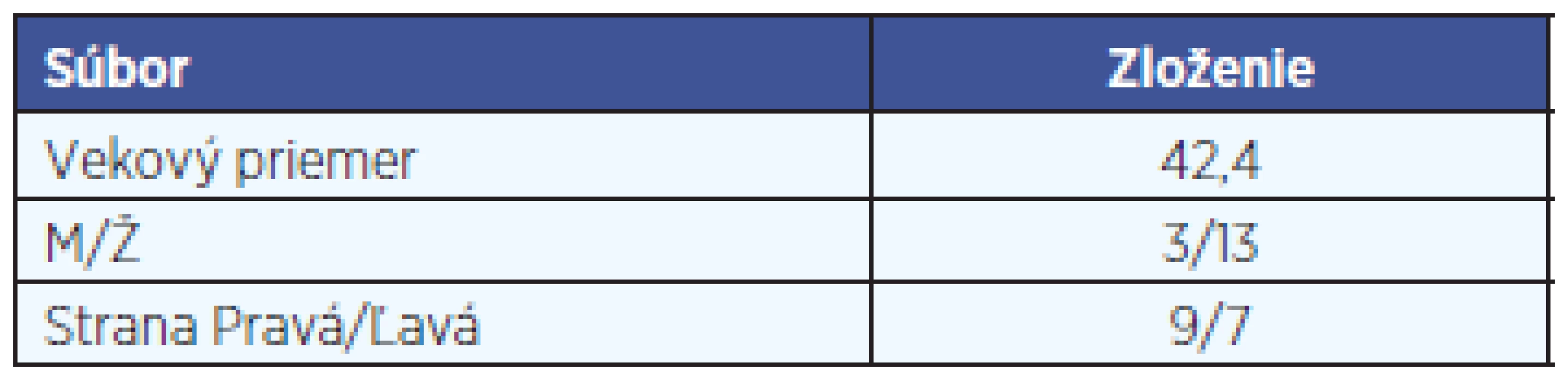
Do súboru boli zaradení pacienti s diagnostikovanou Menierovou chorobou so symptómami – porucha sluchu, tinitus, pocit plnosti a/alebo zaľahnutia u uchu. Pacienti boli bez závratov alebo s jedným alebo dvoma málo výraznými atakmi v minulosti, ktoré sa viac neopakovali.
Pacienti podstúpili štandardný vyšetrovací proces – tónová audiometria, slovná adiometria, furosemidový test, objektívne vyšetrovancie testy (OAE, tympanogram, stapediálne reflexy, vyšetrenie evokovanými potenciálmi, VEMP, CHAMP, kalorická skúška) a zobrazenie – CT a/alebo NMR vyšetrenie zamerané na zadnú jamu a PC uhly.
Na základe klinického nálezu ako aj výsledkov vyšetrení boli pacienti rozdelení do dvoch skupín. Prvá skupina - pacienti, ktorí podstúpili a aj podstupujú konzervatívnu liečbu (neslaná diéta, diuretiká, antihistaminiká, kortikoidy, betahistín), resp. konzervatívno chirurgickú liečbu (transtympanická aplikácia kortikoidov). Druhá skupina pacientov podstúpila chirurgickú liečbu (dekompresia saccus endolymphaticus).
VÝSLEDKY
U všetkých pacientov bola pri tónovej audiometrii zistená senzorineurálna porucha sluchu so vzostupom prahu do 60 dB. Najčastejším typom poruchy sluchu bola apikokochleárna (ascendetná krivka) porucha - 5 pacientov, menej často bazokochleárna (descendentná krivka) porucha sluchu - 2 pacienti. U troch pacientov sa vykreslila súčasne bazo aj apikokochleárna poruchu (krivka tvaru A), kým stredné frekvencie boli v norme. Štyria pacienti mali pankochleárnu poruchu sluchu (plochá krivka), mediokochleárnu (krivka tvaru U) poruchu sluchu mal iba jeden pacient (tab. 2).
2. Tabuľka popisuje typy audiometrických kriviek u pacientov s atypickou Menierovou chorobou. 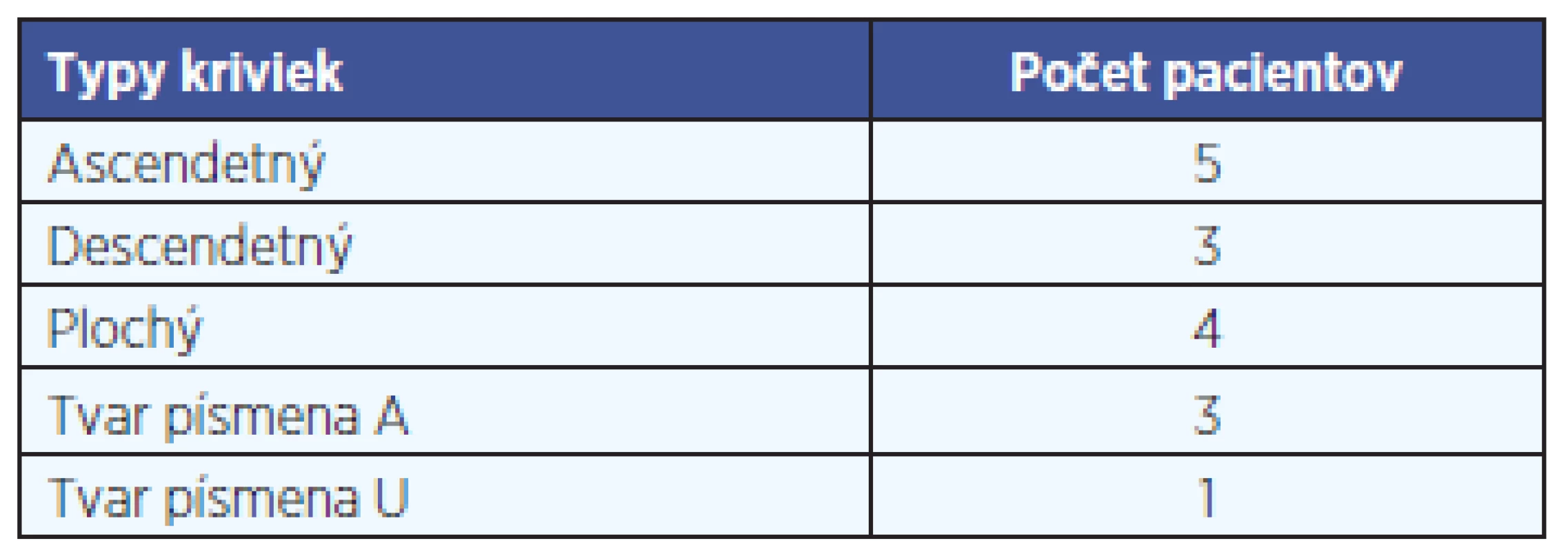
Prah sluchu do 40 dB malo 8 pacientov, maximálny prah sluchu medzi 40 a 60 dB malo ďalších 8 pacientov. Piati pacienti malí disperzné otoakustické emisie prítomné, u 11 pacientov DOAE prítomné neboli. U 12 pacientov, ktorých sme vyšetrili pomocou elektrokochleografie, mali výsledok pozitívny, t.j. pomer SP/AP väčší ako 0,6.
Všetci pacienti boli liečení konzervatívne. Traja pacienti podstúpili konzervatívno-chirurgickú liečbu – intratympanickú aplikáciu depotných kortikoidov. Štyria pacienti podstúpili chirurgickú liečbu – dekompresiu saccus endolypmhaticus (tab. 3).
3. Liečba pacientov s atypickou Menierovou chorobou. 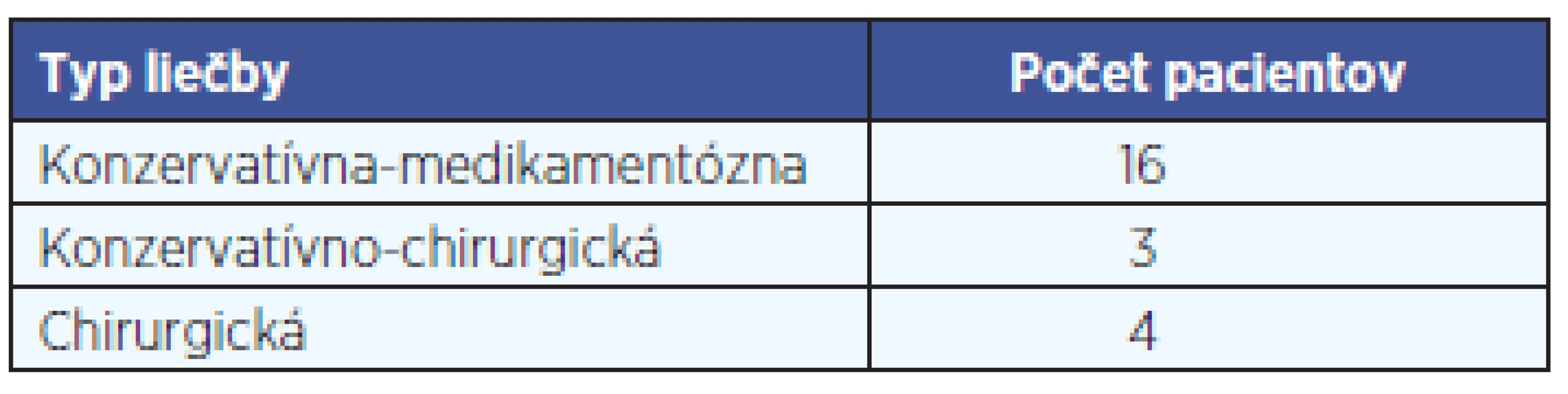
Po konzervatívnej liečbe sa u štyroch pacientov sluch upravil na normu. U dvoch pacientov došlo k miernemu zlepšeniu (5-10 dB na dvoch frekvenciách) sluchu. V troch prípadoch došlo k zlepšeniu o 5 dB iba na jednej frekvencii, u a 5 pacientov k zlepšeniu stavu po liečbe vôbec nedošlo. Po konzervatívno-chirurgickej liečbe došlo k zmierneniu tinitu, no zlepšenie prahu sluchu sme vyšetrením nemohli zaznamenať. Po chirurgickej liečbe došlo k zlepšeniu sluchu u 3 pacientov, štvrtý pacient pri kontrolnom vyšetrení mal rovnaký prah sluchu pri tónovej audiometrii, no s výrazne zlepšenou slovnou diskrimináciou.
DISKUSIA
Shea (10) rozdeľuje Menierovu chorobu podľa jej priebehu na päť štádií.
Prvé štádium – štádium s prejavmi postihnutia kochley. Toto začiatočné štádium sa zväčša prejavuje pocitom plnosti, tinitom a senzorineurálnou poruchou sluchu prevažne na hlbokých frekvenciách.
Druhé štádium – progresia hydropsu na vestibulárnu časť labyrintu. Pacienti v tomto štádiu mávajú chvíľkové pocity instability - nerovnováhy, no niektorí aj ataky závratov.
Tretie štádium – porucha sluchu a tinitus strácajú menlivosť. Pocit plnosti v uchu sa stáva stabilným príznakom. Medzi hlavné symptómy tohto štádia patrí zhoršenie rečovej diskriminácie, pocit plnosti, tinitus a závraty .
Štvrté štádium - štádium kompletne rozvinutého hydropsu. Choroba naplno postihne aj vestibulum, prítomné je maximálne rozšírenie intrakochleárnych priestorov s maximálnym nárastom endolymphatického tlaku. V tomto štádiu závraty ustupujú, no pretrváva pocit instability hlavne v tme. Porucha sluchu sa stáva stabilnou s prahom 60dB a vyšším, s nízkou diskrimináciou, pocitom plnosti a tinnitom.
Piate štádium – štádium rozsiahlej obštrukcie a/alebo ruptúry membranózneho labyrintu. Dochádza k úplnej strate sluchu, pocit plnosti sa stráca, závraty ustávajú. Pacient má občas pocit instability, hlavne v tme.
Priebeh Menierovej choroby je variabilný. U väčšiny pacientov má choroba tendenciu prirodzenej progresie a pacienti prechádzajú z prvého štádia do druhého, nezriedka potom aj do tretieho, štvrtého, či piateho štádia.
Táto klasifikácia je jednoduchá, pomerne prehľadná a v praxi pri liečbe pacientov dobre použiteľná. Je zrejmé, že podľa týchto klasifikačných kritérií väčšina jedincov zo súboru atypickej Menierovej choroby patrí do štádia 1 a niektorí do štádia 2.
Každý lekár si postupnosť v liečbe ako aj výber modality stanovuje sám, avšak základné princípy liečby sú dané samotnými štádiami. Problémom sa stáva presné stanovenie diagnózy. Vzhľadom na symptomatológiu pacientov, ktorá sa viaže na postinutie kochley, je niekedy ťažké odlíšiť idiopatickú náhlu stratu sluchu od nekompletnej formy Menierovej choroby (12). Aj napriek tomu, že úvodná liečba oboch diagnostických jednotiek je podobná, môže byť aj identická, výrazný rozdiel je v ďalšom vývoji týchto nozologických jednotiek.
Medikamentózna liečba má význam v prvých troch štádiách choroby. Keďže na konzervatívnu liečbu väčšina pacientov v tomto štádiu reaguje dobre, neodporúča sa chirurgická intervencia.
Konzervatívna liečba spočíva okrem odporúčania úpravy životosprávy a diétnych zvykov (neslaná diéta, vylúčenie alergénov zo stravy, vylúčenie alkoholu a cigariet) hlavne v kortikoidnej liečbe (využitie protizápalového účinku ), liečbe diuretikami (zvyšovaním osmolarity krvi, perilymfy a striálnych buniek), diazepínmi, betahistínmi (zlepšenie prekrvenia kochley) či antihistaminikami. Efekt liečby sa hodnotí najskôr o 30 dní, no liečbu ako neúčinnú považujeme, ak nedôjde k zlepšeniu stavu po 90-dňovej terapii.
Všetci pacienti zo súboru boli liečení konzervatívne. Medikamentózna liečba (kortikoidy, antihistaminiká, diuretiká, diazepíny) bola veľmi úspešná u 4 pacientov, keď došlo k úprave sluchu na normu, aj keď u dvoch pacientov až po opakovanej liečbe. Štyria pacienti udávali po liečbe subjektívne zlepšenie sluchu a zmiernenie tinitu. Tónová audiometria ukázala zlepšenie sluchu na dvoch frekvenciách iba o 5-10 dB. Spokojnosť pacientov bola posilnená zmenou intenzity a frekvencie tinnitu. U troch pacientov došlo k zlepšeniu iba na 1 frekvencii o 5 dB, no pocit plnosti pretrvával. U týchto pacientov sme aplikovali depotný kortikoid priamo do bubienkovej dutiny. Keďže výrazný prínos liečby oproti perorálnej či infúznej terapii sme nezaznamenali, ďalšiu invazívnu liečbu sme neaplikovali. U piatich pacientov medikamentózna liečba mala krátkodobý alebo žiaden efekt. U dvoch z nich síce došlo krátkodobo k zlepšeniu stavu, no o niekoľko týždňov došlo k opätovnému zhoršeniu aj napriek terapii. Prah sluchu bol menlivý a výrazne sa u týchto pacientov zhoršovala rečová diskriminácia.
Chirurgická liečba (saccus endolyphaticus dekompresia, endolymphaticko-mastoidálny shunt, vestibulárna neurektómia chemická/mechanická labyrintektómia) je rezervovaná pre tretie a štvrté štádium choroby. V prípade, ak sa výsledky medikamentóznej liečby neprejavia a pretrváva intenzívna fluktuácia sluchu, je možné pristúpiť k chirurgickej liečbe už aj v druhom štádiu. V piatom štádiu chirurgickú liečbu využívame výlučne na rehabilitáciu sluchu.
Pacientom, ktorí nereagovali na konzervatívnu liečbu, sme indikovali chirurgickú intervenciu. Vzhľadom na symptomatológiu choroby sme sa rozhodli pre najšetrenejšiu intervenciu - saccus endolymphaticus dekompresius aplikáciou depotného kortikoidu intrasakálne. Výhodou výkonu je zachovanie kochleárnej aj vestibulárnej funkcie pri minimálnom výskytu pooperačných komplikácií (5). Štyria pacienti podstúpili chirurgickú liečbu. Najkratší časový interval od objavenia sa prvých symptómoch choroby bol 5 mesiacov a najdlhší 2 roky.
Po chirurgickej liečbe u troch pacientov došlo k zlepšeniu prahu sluchu a rečovej diskriminácie, štvrtá pacientka pri poslednej kontrole mala rovnaký výsledok tónovej prahovej audiometrie, no výrazne zlepšenú rečovú diskrimináciu. Piatej pacientke bola taktiež odporúčaná chirurgická liečba, avšak tá ju zatiaľ nepodstúpila.
Menierova choroba pri jej neúplnom rozvinutí môže robiť diagnostické problémy. K jej odhaleniu nám pomáha dôsledná anamnéza, tónová a slovná audiometria a aj furosemidový test. Z objektívnych metód hodnotíme otoakustické emisie, elektrokochleografiu a analýzu evokovaných potenciálov pomocou maskovania (3, 4, 6, 11). Práve využitie posledných dvoch testov, ktoré poskytujú najspoľahlivejšie výsledky, môže byť limitovné veľkosťou poruchy sluchu.
Aj napriek liečbe je progresia ochorenia častá. Obdobia stabilitácie prejavov ochorenia sa skracujú pri postihnutí druhého labyrintu. Liečebný postup sa stáva väčším problémom ak sa Menierova choroba objaví na jedinom počujúcom uchu ako to bolo aj v jednom prípade u pacientky zaradenej zatiaľ do štádia jedna. Aj táto skutočnosť ovplyvňuje prístup k pacientovi, ktorý ostáva aj napriek vytvorenej terapeutickej šablóne stále vysoko individuálny.
ZÁVER
Pri hydropse kochley je postihnutá kochleárna časť vnútorného ucha, čo sa prejaví poruchou sluchu, tinitom a pocitom plnosti v uchu. Závraty títo pacienti nemávajú.
Včasné odhalenie atypickej formy Menierovej choroby s aplikovaním medikamentóznej liečby nie len zlepšuje stav pacienta, no pomáha eliminovať prirodzenú tendenciu k progresii choroby. Ak je konzervatívna liečba neúčinná, od druhého štádia môžeme využiť liečbu chirurgickú.
Od tejto liečebnej modality zväčša očakávame zmiernenie až vymiznutie kochleárnej symptomatológie a prevenciu fixácie poruchy sluchu. Trvalé poškodenie sluchu u týchto pacientov je vážnym problémom, keďže výsledky zrozumiteľnosť reči nekorelujú s veľkosťou poruchy zachytenej na tónovej audiometrii. Rehabilitácia pacientov pomocou načúvacieho aparátu je veľmi ťažká pre tendenciu vývoja choroby a menlivosť jej prejavov.
Adresa ke korespondenci:
MUDr. Silvia Krempaská, Ph.D.
Klinika ORL a chirurgie hlavy a krku UNLP
Tr. SNP 1
040 01 Košice
Slovenská republika
e-mail: silviakrempaska@ yahoo.com
Sources
1. Brookes, G. B.: Circulating immune complex in Meniere´s disease. Arch. Otolaryngol. Head Neck Surg., 112, 1986, 5, s. 536-540.
2. Fransen, E., Verstreken, M., Verhagen, W. I. M. et al.: High prevalence of symptoms of Meniere´s disease in three families with mutation in the COCH gene. Human Molecular Genetics, 8, 1999, s. 1425-1429.
3. Gibson, W. P. R., Moffat, D. A., Ramsden, R. T.: Clinical electrocochleography in the diagnosis and management of Meniere´s disorder. Audiology, 16, 1977, s. 389-341.
4. Kim, H. H., Kumar, A., Battista R. A., Wiet R. J.: Electro-cochleography in Patiens with Meniere´s disease. Am. J. Otolarygol., 90, 1995, 2, s. 1797-1803.
5. Krempaská, S., Kovaľ, J.: Dekompresia saccus endolymphaticus v liečbe Menierovej choroby. Otorinolaryng. a Foniat. /Prague/, 62, 2013, 1, s. 31-34.
6. Levine, S., Margolis, R. H., Daly, K. A.: Use of elektrocochleography in the diagnosis of Meniere´s disease. Laryngoscope, 108, 1998, 7, s. 993-1000.
7. Merchant , S. N., Adams, J. C., Nadol, J. B., Jr.: Patho-physiology of Meniere´s syndroma: Are symptoms caused by endolymphatic hydrops? Otol. Neurotol., 26, 2005, 1, s. 74-81.
8. Pichanič, M.: Klinická vestibulológia. Martin, Osveta, 1992, 336 s.
9. Semaan, M. T., Alagraman, K. N., Megerian, C. A.: The basic science of Meniere´s disease and endolymphatic hydrops. Curr. Opin. Otolaryngol. Head Neck Surg., 13, s. 301-337.
10. Shea J. J., Jr.: Classification of Meniere´s disease. Am. J. Otol., 14, 1993, 3, s. 224-229.
11. Van Huffelen, W. M., Mateijsen, N. J. M., Wit, H. P.: Classification of patients with Menire´s disease using otoacoustic emissions. Audiol. Neurootol., 3, 1998, s. 419-430.
12. Vassiliou, A., Vlastarakos, P. V., MAragoudakis, P., CAndiloros, D., Nikolopoulos, T. P.: Meniere´s disease: Still a mystery disease with difficult differential diagnosis. Ann. Indian Acad. Neurol., 14, 2011, s. 8-12.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)
Article was published inOtorhinolaryngology and Phoniatrics

2014 Issue 1-
All articles in this issue
- Obstructive Sleep Apnea Syndrome - Effectivity of Different Surgical Approaches
- Evaluation of Voice Quality by Means of DSI (Dysphonia Severity Index)
- The Relation between Voice Range Profile Parameters and Perceptual Evaluation of Pathological Male Voices
- The Spread of Infection through the Danger Zone in to the Mediastinum
- Generalized Thrombosis of Brain Veins – a Rare Postoperative Complication or a Coincidental Morbidity
- Atypical form of Meniere’s Disease
- Bleeding of Post-Tonsillectomy
- Czech Vision of the Hearing Handicap Inventory for Adults Questinnaire
- Clinical Practice and Training Programm
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Bleeding of Post-Tonsillectomy
- Obstructive Sleep Apnea Syndrome - Effectivity of Different Surgical Approaches
- Atypical form of Meniere’s Disease
- The Spread of Infection through the Danger Zone in to the Mediastinum
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

